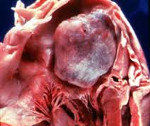
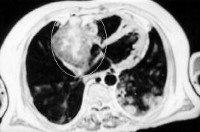
Опухоль в левом желудочке сердца плода
Первичные опухоли сердца у новорожденных детей встречаются редко. По данным М. Beghetli et al., в 78% случаев встречаются рабдомиомы, в 11% — фибромиомы, в 2% — перикардиальные тератомы, в 2% — перикардиальные липомы, в 2% — мультиклеточные гамартомы, в 5% — неспецифические опухоли. Среди опухолей сердца подавляющее большинство составляют тератомы и рабдомиомы.
В зависимости от локализации различают эндокардиальные, миокардиальные и внутриперикардиальные опухоли.
• Эндокардиальные опухоли чаще представлены миксомами, однако также могут встречаться фибромы, липомы, ангиомы, фиброаденомы. Они располагаются преимущественно в левом предсердии, на межжелудочковой перегородке, клапанах сердца. Внутрижелудочковые опухоли сердца вызывают обструкцию внутрисердечного кровотока или признаки сердечной недостаточности.
• Среди миокардиалъных опухолей рабдомиома занимает лидирующее место. Она возникает в результате ранних диспластических расстройств в процессе органогенеза. Рабдомиома представляет собой множественные узлы различной величины, располагающиеся чаще в толще стенок желудочков, реже предсердий. Иногда опухоль локализуется в области верхушки сердца. Рабдомиома выступает в полость сердца и может занимать до половины объема желудочка.
• Внутриперикардиальные опухоли встречаются реже, чем другой локализации. Среди них наблюдаются фибромы, ангиомы, миомы, тератомы, липомы, а также мезателиомы. Чаще всего эти опухоли встречаются в правом желудочке сердца.
Опухоли сердца носят обструктивный и необструктивный характер.

Клиническое течение опухолей сердца бессимптомное до тех пор, пока не возникнут серьезные нарушения гемодинамики или ритма сердца. Симптоматика определяется локализацией, размерами опухоли, степенью нарушения гемодинамики, проводимости и функции автоматизма. Несмотря на доброкачественность по своей морфологической структуре, опухоль злокачественна по клиническому течению.
В клинической картине преобладают шумы в сердце, недостаточность кровообращения, нарушения сердечного ритма и проводимости, боль в области сердца, эмболический синдром. По мнению Н.П. Котлуковой с соавт. (1999), начальные клинические признаки нарушения функций сердца при врожденных опухолях у новорожденных детей появляются в первые 4—5 дней жизни. Поводом для обследования таких детей служит появление систолического шума в области сердца и признаки сердечной недостаточности.
Как первые клинические проявления врожденных опухолей сердца (фибромы левого желудочка и рабдомиомы) у новорожденных детей описаны аритмии, в частности жизнеугрожаемая желудочковая тахикардия, предсердные и полиморфные желудочковые экстрасистолии, которые до хирургического лечения нуждаются в противоаритмической терапии. Описаны случаи ассоциации рабдомиомы с синдромом предвозбуждения желудочков и суправентрикулярной тахикардией. В этом случае опухоль протягивается из правого предсердия через трикуспидальный клапан в полость правого желудочка и формирует добавочную проводящую связь на микро-или на макроуровне.
Клинические признаки рабдомиомы сердца проявляются нарушением сердечного ритма, синдромом WPW, пароксизмальными аритмиями, обструкцией выходного тракта одного из желудочков сердца или регургитацией крови через измененный клапанный аппарат.
Практически всегда опухоль локализуется где-нибудь в желудочках сердца, включая уровень атриовент-рикулярных клапанов, очень редко она располагается в полости правого предсердия. Один из клинических признаков опухоли сердца — длительный выраженный цианоз. Описан случай рабдомиомы сердца у новорожденного младенца в первые 2 дня жизни, у которого в течение нескольких часов наблюдался значительный цианоз и респираторная недостаточность. На рентгенограмме было большое сердце, на ЭКГ — признаки блокады левой ножки пучка Гиса. Опухоль располагалась в полостях обоих желудочков и правом предсердии. Микроскопическое исследование опухоли показало пролиферацию паукообразных клеток и вакуолизацию их с присутствием гликогена.
Диагностика затруднена в силу отсутствия специфических признаков и разнообразия клинических вариантов течения заболевания.
Для диагностики используется двухмерная эхокардиография и компьютерная томография, которые позволяют подтвердить диагноз опухоли, определить ее размеры, форму, локализацию, связь с клапанами сердца.
Диагностику дополняет применение ядерно-магнитного резонанса.
На ЭКГ находят изменения в виде депрессии сегмента ST, признаков врожденных экстрасистолий или суправентрикулярной тахикардии.
Рентгенологическое исследование показывает небольшое увеличение сердца, но изменение контуров отдельных камер выявляется редко.
При недостаточности для диагностики эхокардиографии прибегают к ангиокардиографии.
Обычно диагноз опухоли подтверждается на операции или на вскрытии.
Иногда диагноз можно поставить антенатально с помощью двухмерной эхокардиографии.
Дифференциальный диагноз проводится с наследственной формой факоматоза — болезнью Бурневилля— Прингла (туберозный склероз). Сочетание рабдомиомы сердца с туберозным склерозом составляет около 50%. В таких случаях показано генетическое консультирование, так как туберозный склероз передается по аутосомно-доминантному типу.
Видео ЭхоКГ при опухоли сердца у плода
Радикальный метод лечения опухолей сердца — хирургический. Чаще проводится тотальная резекция, которую следует начинать максимально рано, так как возможно повреждение опухолью коронарных артерий, проводящей системы и клапанного аппарата.
Паллиативные операции направлены на удаление части опухоли, которая привела к стенозированию или окклюзии приточного или выводного отделов камер сердца.
Учитывая тот факт, что рабдомиома сердца в этом возрасте имеет спонтанную регрессию, лечение ее чаще симптоматическое. Полная регрессия имеет место у 54% младенцев с рабдомиомами. Хирургическое лечение детской рабдомиомы рекомендовано только у пациентов с рефрактерной дизритмией или тяжелой гемодинамической недостаточностью. Полное или частичное удаление желудочковой опухоли имеет хороший результат. Отмечено, что кортикостероиды негативно влияют на течение опухолевого процесса сердца у новорожденных и младенцев.
Прогноз при опухолях сердца. Причиной смерти новорожденных с опухолями сердца является прогрессирующее нарастание сердечной недостаточности и ее ригидность к проводимой медикаментозной терапии.
- Вернуться в оглавление раздела "Кардиология."

- Что являет собой ГЭФ сердца плода?
- Причины
- Что делать, если обнаружен ГЭФ?
Что являет собой ГЭФ сердца плода?
Возникает образование вследствие уплотнения эластичных структур миокарда (сердечной мышцы). Обычно подобный участок УЗИсты находят у женщин на 18-22 неделях беременности при повторном (втором) скрининговом УЗИ. Уплотнение может оставаться до третьего триместра, а в некоторых случаях и вплоть до рождения ребенка.
Причины
Одной из распространенных причин данного отклонения является чрезмерное пропитывание конкретного участка миокарда солями кальция. Это явление называется кальцинозом. Сильнее всего кальцинозу подвержены сосочковые (папиллярные) мышцы, чья функция — открывание/закрывание клапанов между предсердием и желудочком. Обнаружение ГЭФ в данном случае объясняют активной минерализацией костей ребенка и особенностями минерального обмена именно на 18-22 неделях. Именно поэтому к концу беременности подобное явление проходит, а сами фокусы исчезают самостоятельно.
В некоторых случаях причиной ГЭФ может быть присутствие в сердце тех или иных структур. Обычно ими являются дополнительные либо ложные хорды. Это врожденные аномалии развития. У здорового человека хордой является тонкая нить из соединительной ткани, которая соединяет папиллярную мышцу с сердечным клапаном. На каждую из мышц приходится по одной хорде. У некоторых людей определяются дополнительные хорды. Они не имеют никакой полезной функции, но и не вредят здоровью, а посему не считаются патологией.
Иногда при большом количестве хорд в желудочках врач выслушивает и шум. Он происходит из-за вибрации крови при ее прохождении через сплетение этих нитей. В большинстве случаев даже такие ситуации никак не влияют на состояние здоровья человека и не требуют лечения. В случае с гиперэхогенным фокусом даже эти тонкие нити могут вызывать возникновение отклонения и провоцировать чрезмерное отложение солей кальция.
Долгое время существовало заблуждение, что ГЭФ в левом желудочке является одним из симптомов хромосомных патологий плода, в том числе синдрома Дауна. В последнее время ученые отказались от подобного вывода, так как зафиксировали, что наличие подобного отклонения при отсутствии других признаков генетического заболевания совсем не является достоверным признаком. ГЭФ у плода без дополнительных симптомов уже не требует консультации генетика, женщина с подобным заключением наблюдается стандартно.
Но существуют и более печальные случаи. Иногда у плода в 11-14 недель наблюдаются утолщенная шейная складка и аномалии новых костей, а в другие сроки диагностируются грубые анатомические отклонения в сердце, патологии костного строения черепа, ног и рук, формирования желудочно-кишечного тракта. В подобных случаях ГЭФ считается дополнительным симптомом хромосомной аномалии и обязательно подлежит наблюдению у генетика. При наличии синдрома Дауна гиперэхогенный фокус выявляется примерно в 16% случаев, поэтому если есть другие причины переживать, необходимо обязательно провести дополнительное обследование.
Что делать, если обнаружен ГЭФ?
Как уже говорилось, данное отклонение не требует специфического лечения. Примерно в 30-35% случаев уплотнение к концу беременности исчезает самостоятельно. Примерно у 80% новорожденных оно превращается в дополнительную трабекулу во внутренней ткани желудочков сердца. Подобные образования также не влияют на состояние здоровья и не требуют лечения. Исходя из вышесказанного, беспокоиться о наличии подобного нарушения после повторного скрининга следует только в том случае, когда существуют и другие синдромы, которые могут указывать на генетические болезни.
Если врач обнаруживает сразу несколько маркеров (признаков) подобной аномалии, он назначает дополнительную медико-генетическую консультацию, а также другие исследования для определения диагноза. После этого при необходимости назначается лечение либо вместе с матерью обсуждаются другие дальнейшие действия по ведению беременности и родов.
Помните, что выносить вердикт о целесообразности дополнительных обследований и медикаментозной терапии может только специалист. Не занимайтесь самолечением!


Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
По данным секционных исследований, опухоли сердца выявляются в 0,0017 - 0,28% всех аутопсий. Метастатические (вторичные) опухоли встречаются в 10-40 раз чаще [1].
Возможности современных методов визуализации, достижения кардиохирургии перевели проблему в разряд клинических. Самая большая группа опухолей сердца представлена доброкачественными рабдомиомами, фибромами, тератомами и миксомами. Злокачественные опухоли встречаются в 3 раза реже. Обычно это саркомы, из них чаще регистрируется ангиосаркома, поражающая преимущественно мальчиков, быстро и массивно метастазирующая по кровеносным сосудам [2].
Несмотря на значительные успехи в выявлении опухолей сердца, внедрение в повседневную практику эхокардиографии, магнитно-резонансной томографии, опыт прижизненной диагностики этой патологии в детском возрасте незначителен. Мы располагаем собственными данными успешной диагностики опухолей сердца, которые представлены в настоящей работе.
Доброкачественные опу холи встречаются в 75% всех случаев первичных опухолей сердца.
Рабдомиомы - самые частые опухоли сердца у детей. В 50-80% случаев они сочетаются с туберозным склерозом. Гистологически представлены крупными веретеновидными вакуолизированными клетками с большими запасами гликогена, сдвинутым на периферию ядром и гранулярной цитоплазмой. Макроскопически рабдомиомы нередко множественные, серо-желтого цвета, размером от мелкой горошины до гигантского относительно сердца узла, поражают стенки камер сердца и перегородки, могут распространяться как в полость желудочка (рис. 1), так и экстракардиально (рис. 2).
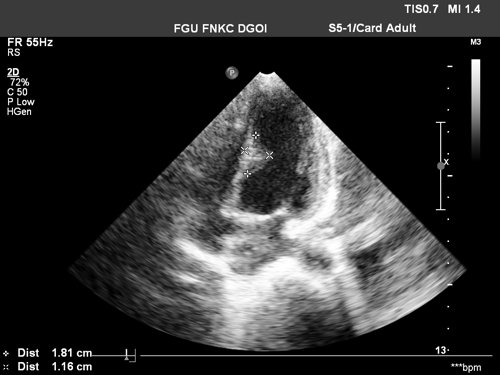
Рис. 1. Опухоль сердца (обозначена маркерами), исходящая из межжелудочковой перегородки в полость левого желудочка.
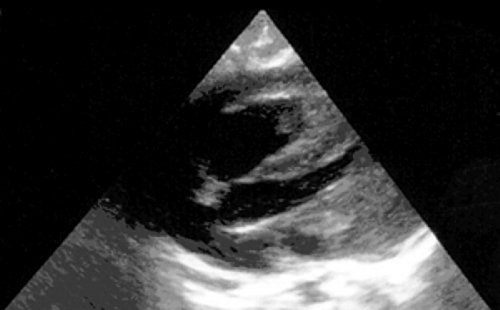
Рис. 2. Опухоль левого желудочка, распространяющаяся в основном экстракардиально и исходящая из стенки левого желудочка с переходом на межжелудочковую перегородку.
Тератомы сердца редко бывают злокачественными. Опухоль построена из всех трех эмбриональных тканей и, как правило, растет в переднее средостение, исходя обычно из перикарда. Тератомы могут формироваться в межкамерных перегородках сердца, правых предсердии и желудочке. У новорожденных объем опухоли может превышать объем сердца.
Фибромы выглядят как одиночные образования в свободной стенке левого желудочка (редко - межжелудочковой перегородки), в 40% обнаруживаются у детей 1-го года жизни.
Миксомы построены из перегруженных липидами многоядерных клеток, погруженных в миксоидную строму, богатую гликозаминогликанами. Клетки располагаются группами вокруг сосудов. В 10% случаев в опухоли обнаруживаются депозиты кальция. Миксомы свойственны подросткам (рис. 3), у детей встречаются редко. Более 80% всех миксом исходят из межпредсердной перегородки и митрального клапана. Миксома может быть как спорадической (90% случаев), так и семейной опухолью (10%), наследуемой аутосомно-доминантно (миксомный синдром) в рамках синдрома Карнея [3, 4]. При семейном варианте миксома обычно множественная и склонна к рецидивированию [5, 6].
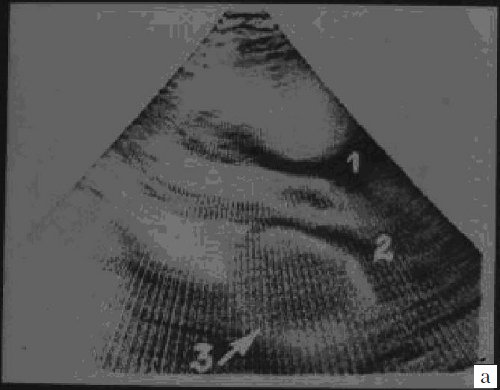
Рис. 3. Миксома левого предсердия.
а) 1 и 2 - стенка аорты, 3 - миксома.
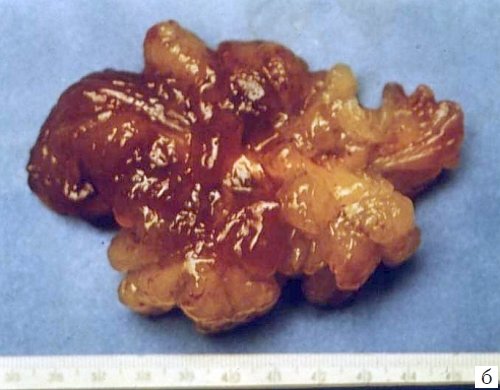
б) Макропрепарат удаленной миксомы.
В противоположность спорадическим вариантам миксомы, семейные случаи чаще регистрируются у детей и у лиц женского пола. 70-75% всех случаев синдрома Карнея обусловлены мутацией онкосупрессорного гена PRKAR1A на хромосоме 17q23-q24, действующего за счет белка 1А регуляторной субъединицы протеинкиназы А. Реже синдром Карнея обусловлен мутацией на хромосоме 2p16. Фенотипически различий двух генетических вариантов синдрома нет. У больных с синдромом Карнея и миксомой обнаруживается мутация гена протеин киназы А 7. Синдром проявляется множественным лентигенезом с преимущественным расположением пигментных пятен на лице, веках, конъюнктиве, слизистой рта. Характерна эндокринная гиперактивность. Собственно миксома, кроме сердечной недостаточности может проявляться лихорадкой, болями в суставах, одышкой, грубым диастолическим шумом и "опухолевым щелчком": ударом опухоли о створки клапана. Рыхлость миксоматозной ткани часто ведет к эмболиям.
Ангиомы (гемангиомы или, крайне редко, лимфангиомы) происходят из пролиферирующих эндотелиальных клеток [10, 11]. Инфильтрация межжелудочковой перегородки может привести к полной блокаде проводящей системы. Осложнением гемангиом является геморрагическая тампонада сердца.
Липомы, лейомиомы, мезотелиомы, фиброэластомы встречаются крайне редко.
Злокачественные опу холи составляют 25% первичных опухолей сердца. Саркомы происходят из мезенхимальных клеток, чаще возникают в правом предсердии, у детей встречаются редко. Для них типичны гистологическое разнообразие, агрессивный рост, интенсивность метастазирования. Очень редко встречаются рабдомиосаркомы, характеризующиеся инвазивным ростом и метастазированием. Подавляющее большинство всех случаев рабдомиосарком обнаруживается у детей, что объясняется их происхождением из эмбриональных клеток. Фибросаркомы построены из сплетающихся тяжей веретеновидных клеток с удлиненными ядрами и многочисленными митозами, поражают несколько камер сердца, в узлах опухоли четко определяются очаги кровоизлияний и некрозов. Ангиосаркомы, самые частые злокачественные опухоли сердца, построены из многочисленных сосудистых канальцев разного диаметра, образованных атипичными эндотелиоцитами.
В единичных случаях описаны лимфомы, гистиоцитомы, лейомиоскаркомы, липосаркомы и остеогенные саркомы 14.
Клиническая картина опухолей сердца неспецифична и определяется не столько гистологическим типом, сколько локализацией и паранеопластическими реакциями, имитирующими системные заболевания. В наших наблюдениях первоначально ошибочными диагнозами были ревматоидный артрит, геморрагический васкулит, эпилепсия, пневмония. Доброкачественные опухоли, расположенные в области выносных трактов или в области притока, изменяя естественное течение крови, могут дать более яркую симптоматику, чем злокачественные. Опухоли в правых отделах сердца быстро проявляются общей слабостью, одышкой, югуллярным пульсом, синдромом нижней полой вены, отеками, асцитом. Опухоли левых отделов сердца манифестируют непродуктивным кашлем, лихорадкой, ознобами, одышкой, головокружениями, холодными потами при нагрузке или ночью. Опухоль, расположенная в полости левых желудочка или предсердия, способна быть источником эмболов с неожиданными эпизодами ишемии мозга с судорогами или нарушением кровообращения по периферическим сосудам. Первыми общими симтомами у детей грудного и младшего возраста могут быть беспокойство, потеря аппетита, замедление развития. В любом возрасте типичны периоды бледности, тахикардии, одышки, кровохарканье, обмороки. Инвазивный рост опухоли может быть причиной нарушений ритма, проводимости и коронарного кровотока [15]. У нашей 4-месячной пациентки на ЭКГ регистрировались инфарктоподобные изменения миокарда в переднебоковой стенке и верхушке левого желудочка.
Результаты клинического обследования зависят от локализации опухоли. Общими проявлениями опухолей сердца могут быть лихорадка, сердечная недостаточность, возникновение нового шума в сердце, усиление или появление нового тембра уже существовавшего шума, нарушения ритма, перикардиальный выпот. Праворасположенные опухоли быстро манифестируют сердечной недостаточностью, отеками, югуллярным пульсом, перикардиальным выпотом, асцитом, гепатомегалией, синдромом нижней полой вены, эмболией сосудов легких. Леворасположенные опухоли могут манифестировать обмороками, нарушениями мозгового кровообращения, эмболизацией периферических сосудов. У подростков возможны непродуктивный кашель и кровохарканье. Для миксомы левого предсердия характерен диастолический хлопок (за счет удара миксомы о створки клапана) или диастолический шум при внедрении миксомы в левое атриовентрикулярное отверстие. В наших наблюдениях 45% всех случаев опухолей сердца приходились на детей первых 3 мес жизни и все опухоли сердца у детей первых 7 лет жизни были представлены рабдомиомами. Миксомы встречались у детей 10 лет и старше.
Электрокардиография выявляет неспецифические изменения: изменения сегмента ST-T (нередко регистрируются при обструктивных вариантах рабдомиом или фибром), снижение вольтажа QRS (особенно при перикардиальном выпоте), нарушения ритма (при опухолях аритмии очень плохо отвечают на терапию) и проводимости.
Лабораторные исследования информативны только при дифференциальной диагностике. При опухолях сердца возможно повышение СОЭ, параспецифические сдвиги в формуле крови. При застое в большом круге кровообращения повышается активность печеночных трансаминаз. Активность миокардиальной фракции креатинкиназы отражает прежде всего дисфункцию миокарда, но не злокачественность или доброкачественность опухоли.
Дифференциальная диагностика проводится с пороками сердца, кардитами, кардиомиопатиями, фиброэластозом миокарда, идиопатической легочной гипертензией и другими состояниями, проявления которых могут симулироваться опухолью сердца.
Рентгенография грудной клетки позволяет выявить увеличение размеров сердца, застой в малом круге кровообращения, кальцинаты.
Эхокардиография (ЭхоКГ) - первый и ведущий метод диагностики опухолей сердца. При минимальных стоимости исследования и временных затратах возможно получение полной информации о наличии объемного образования сердца, распространении его в полости сердца, экстракардиально или инвазивно внутримиокардиально, размерах образования, состоянии оболочек сердца, клапанного аппарата, степени дисфункции миокарда. Эхографически опухоль выглядит как деформация стенки сердца или, в случаях внутриполостных миксом, как объемное образование. При наличии ножки миксома может пролабировать в соседнюю камеру под действием потока крови. В таких случаях ранее при М-режиме изображения описывали в период диастолы множественные линейные эхосигналы (феномен "монетных столбиков") между створками митрального клапана. Трудности возможны при небольших опухолях, особенно внутримиокардиальных, для которых и характерны упорные нарушения ритма. Но само по себе эхографическое заключение не позволяет абсолютно достоверно говорить о типе объемного образования. Например, обнаружение округлого образования в левом предсердии с высокой достоверностью свидетельствует в пользу миксомы, но возможен и шаровидный тромб.
Магнитно-резонансная томография (МРТ) наиболее информативная визуализирующая методика диагностики опухолей сердца [16], позволяющая точнее, чем ЭхоКГ, установить размеры и распространенность опухоли, представить объемную реконструкцию и дифференцировать опухоль от тромба.
Таким образом, первичные опухоли сердца у детей и подростков характеризуются неспецифической полиморфной клинической картиной. Первым методом диагностики является УЗИ сердца, способное выявить объемное образование, оценить его размеры, связь со структурами сердца. По данным ЭхоКГ, без клинической интерпретации, других визуализационных методик и гистологического исследования делать безоговорочные заключения о типе объемного образования невозможно. Клиническая интерпретация полученных данных позволяет провести дифференциальную диагностику и выбрать наиболее оправданный метод лечения.

Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Опухоли сердца – разнородные по гистологическому строению новообразования, первично возникающие из тканей сердца или прорастающие в них из других органов. Опухоли сердца, в зависимости от их типа, локализации и размера, могут вызывать одышку, кашель, тахикардию, аритмии, боли за грудиной, сердечную недостаточность, тампонаду сердца, тромбоэмболии. Диагностика опухолей сердца проводится с учетом данных ЭхоКГ, рентгенографии, вентрикулографии, МРТ и МСКТ сердца, ЭКГ, биопсии. При выявлении первичных доброкачественных опухолей сердца производится их радикальное иссечение; лечение первичных злокачественных и метастатических новообразований обычно паллиативное (лучевая терапия, химиотерапия).
- Классификация опухолей сердца
- Первичные доброкачественные опухоли сердца
- Миксомы
- Сосочковые фиброэластомы
- Рабдомиомы
- Фибромы
- Прочие доброкачественные опухоли сердца
- Злокачественные опухоли сердца
- Симптомы опухолей сердца
- Диагностика опухолей сердца
- Лечение опухолей сердца
- Прогноз опухолей сердца
- Цены на лечение
Общие сведения
Опухоли сердца – гетерогенная группа новообразований, произрастающая из тканей и оболочек сердца. Опухоли могут развиваться из любых тканей сердца и возникать в любом возрасте. Новообразования могут прорастать сердечную мышцу, перикард, поражать клапаны и перегородки сердца. У плода они могут быть обнаружены с помощью фетальной эхокардиографии, начиная с 16-20 нед. внутриутробного развития. Первичные опухоли сердца встречаются в кардиологии с частотой 0,001-0,2%; вторичные (метастатические) - в 25-30 раз чаще. Все опухоли сердца несут потенциальную опасность возникновения смертельно опасных осложнений - сердечной недостаточности, аритмий, перикардита, тампонады сердца, системных эмболий.

Классификация опухолей сердца
Опухоли сердца, представляющие самостоятельные заболевания, являются первичными; опухоли, метастазирующие по кровеносным и лимфатическим сосудам либо прорастающие из соседних органов, - вторичными. Причины развития первичных опухолей сердца неизвестны. Вторичные опухоли сердца чаще представлены метастазами рака молочной железы, желудка, легких, реже - рака щитовидной железы и почек.
По морфологическому принципу опухоли сердца подразделяются на доброкачественные (составляют 75%) и злокачественные (составляют 25%). По происхождению злокачественные новообразования могут быть как первичными, так и метастатическими, вторичными. Среди доброкачественных опухолей встречаются миксомы сердца (50-80%), тератомы, рабдомиомы, фибромы, гемангиомы, липомы, сосочковые фиброэластомы, кисты перикарда, параганглиомы и др. В число злокачественных новообразований входят саркомы, мезотелиомы перикарда и лимфомы.
К псевдоопухолям относятся инородные тела сердца, организованные тромбы, образования воспалительного характера (абсцессы, гуммы, гранулемы), эхинококковые и другие паразитарные кисты, конгломераты кальциноза. Отдельную группу составляют экстракардиальные опухоли средостения и перикарда, сдавливающие сердце.
Первичные доброкачественные опухоли сердца
Половина случаев среди всех первичных опухолей сердца приходится на миксому. Спорадические миксомы сердца в 2-4 раза чаще обнаруживаются у женщин. Встречается наследственный комплекс Карни с аутосомно-доминантным типом наследования, характеризующийся мультицентрическими опухолями различной локализации, – миксомами сердца, пигментными опухолями кожи, фиброаденомами молочных желез, кистами яичников, узловой дисплазией надпочечников, миксоидными опухолями яичек, аденомами гипофиза, шванномами периферических нервов.
Преимущественной локализацией миксом является левое предсердие (около 75%). Миксомы, имеющие ножку, пролабируют через митральный клапан, затрудняя опорожнение левого предсердия и заполнение желудочка во время диастолы. Макроскопически миксомы могут иметь слизевидную, твердую, дольчатую или рыхлую структуру. Неоформленные рыхлые миксомы представляют наибольшую опасность в плане развития системной эмболии.
Среди первичных опухолей сердца вторыми по частоте являются доброкачественные сосочковые фиброэластомы, преимущественно поражающие аортальный и митральный клапаны. Морфологически они представляют бессосудистые папилломы с ветвями, напоминающими актинии, отходящими от центрального ядра. Чаще всего они имеют ножку, однако в отличие от миксом, не вызывают дисфункции клапанов, но увеличивают вероятность эмболии.
Рабдомиомы среди всех доброкачественных опухолей сердца составляют 20% и являются самым частым новообразованием у детей. Обычно рабдомиомы множественны, имеют интрамуральную локализацию в перегородке или стенке левого желудочка, поражают проводящую систему сердца. Течение рабдомиомы могут сопровождаться тахикардией, аритмиями, сердечной недостаточностью. Данные опухоли сердца часто ассоциированы с туберозным склерозом, аденомами сальных желез, доброкачественными новообразованиями почек.
Соединительнотканные опухоли сердца также, главным образом, встречаются у детей. Могут поражать клапаны и проводящую систему сердца, вызывать механическую обструкцию, имитируя клапанный стеноз, клиническую картину сердечной недостаточности, гипертрофической кардиомиопатии, констриктивного перикардита. Фибромы сердца могут являться частью синдрома базально-клеточного невуса (синдрома Горлина).
Гемангиомы встречаются в 5-10 % случаев всех первичных опухолей сердца. Чаще они не вызывают клинической симптоматики и выявляются при плановом обследовании. Реже внутримиокардиальные гемангиомы сопровождаются нарушениями атриовентрикулярной проводимости, а при прорастании предсердно-желудочкового узла могут приводить к внезапной смерти.
Липомы сердца могут развиваться в любом возрасте. Обычно это опухоли на широком основании, локализующиеся в эпикарде или эндокарде. Течение липом чаще бессимптомное; при достижении больших размеров они могут вызывать аритмии, нарушения проводимости, изменение формы сердца, выявляемое рентгенологически.
Феохромоцитомы могут иметь интраперикардиальную или миокардиальную локализацию, сопровождаться секрецией катехоламинов. Кисты перикарда на рентгенограммах грудной клетки часто имитируют опухоли сердца или экссудативный перикардит. Чаще они протекают бессимптомно, иногда могут вызывать симптомы компрессии органов грудной клетки.
Злокачественные опухоли сердца
Саркомы - самые частые первичные злокачественные опухоли сердца. Они встречаются, главным образом, в молодом возрасте (средний возраст 40 лет). Саркомы сердца могут быть представлены ангиосаркомами (40%), недифференцированными саркомами (25%), злокачественными фиброзными гистиоцитомами (11-24%), лейомиосаркомами (8-9%), рабдомиосаркомами, фибросаркомами, липосаркомами, остеосаркомами. Злокачественные опухоли сердца чаще возникают в левом предсердии, приводя к обструкции митрального отверстия, тампонаде сердца, сердечной недостаточности, метастазированию в легкие.
Мезотелиомы перикарда относительно редки и встречаются преимущественно у мужчин. Они обычно метастазируют в плевру, позвоночник, мозг, окружающие мягкие ткани.
Первичные лимфомы чаще поражают лиц, страдающих иммунодефицитом (в т. ч. ВИЧ-инфекцией). Эти опухоли сердца склонны к чрезвычайно быстрому росту и сопровождаются сердечной недостаточностью, аритмиями, тампонадой и синдромом верхней полой вены.
Метастатические опухоли сердца чаще всего поражают перикард, реже – сердечную мышцу, эндокард и сердечные клапаны. Как и первичные опухоли сердца, они могут вызывать одышку, острый перикардит, тампонаду сердца, нарушения ритма, атриовентрикулярную блокаду, застойную сердечную недостаточность. В сердце могут метастазировать рак легких, груди, почечный рак, саркома мягких тканей, лейкоз, меланома, лимфома, саркома Капоши.
Симптомы опухолей сердца
Проявления опухолей сердца обусловлены типом новообразования, его локализацией, величиной, способностью к распаду. Внесердечные опухоли проявляются лихорадкой, ознобом, снижением массы тела, артралгией, кожными высыпаниями. При сдавлении опухолью камер сердца или венечных артерий, возникают одышка, боли в груди. Рост опухоли или кровотечение может приводить к развитию тампонады сердца.
Опухоли сердца с интрамиокардиальным ростом (рабдомиомы, фибромы), сдавливающие или внедряющиеся в проводящую систему, сопровождаются атриовентрикулярной или интравентрикулярной блокадой, пароксизмальными тахикардиями (наджелудочковыми или желудочковыми).
Внутриполостные опухоли сердца, главным образом, нарушают функцию клапанов и препятствуют току крови из камер сердца. Они могут вызывать явления митрального и трикуспидального стеноза или недостаточности, сердечной недостаточности. Симптоматика внутриполостных опухолей сердца обычно возникает при смене положения тела в связи с изменением гемодинамики и физических сил, действующих на опухоль.
Часто первыми проявлениями опухолей сердца служат тромбоэмболии в сосуды системного или легочного круга кровообращения. Опухоли из правых отделов сердца могут вызывать эмболию легочной артерии, легочную гипертензию и легочное сердце; опухоли левых отделов сердца - преходящую мозговую ишемию и инсульт, инфаркт миокарда, ишемию конечностей и др. Возникновение инфарктов внутренних органов у лиц молодого возраста при отсутствии врожденных и приобретенных пороков сердца, мерцательной аритмии и инфекционного эндокардита заставляет думать о наличии опухоли сердца.
Диагностика опухолей сердца
Ввиду вариабельности клинической картины и множественности морфологических форм опухолей сердца, их диагностика является непростой задачей.
Данные ЭКГ при опухолях сердца полиморфны и малоспецифичны: они могут отражать признаки гипертрофии камер сердца, нарушения проводимости и ритма, ишемию миокарда и т. д. Рентгенография органов грудной клетки чаще всего выявляет увеличение размеров сердца и признаки легочной гипертензии. Более чувствительным методом диагностики опухолей является УЗИ сердца: с помощью чреспищеводной ЭхоКГ лучше визуализируются опухоли предсердий, путем трансторакальной ЭхоКГ – опухоли желудочков.
При сомнительных результатах диагностики выполняется МРТ и МСКТ сердца, радиоизотопное сканирование, зондирование полостей сердца и вентрикулография. Для верификации гистологической структуры опухоли сердца проводится ее биопсия в процессе катетеризации или диагностической торакотомии. При экссудативном перикардите ценную диагностическую информацию может дать цитологическое исследование жидкости, полученной при пункции перикарда. Дифференциальная диагностика опухолей сердца проводится с ВПС, миокардитом, кардиомиопатиями, перикардитом, амилоидозом сердца.
Лечение опухолей сердца
Опухоли сердца лечатся хирургическим путем. Операции при опухолях сердца могут включать удаление внутриполостной опухоли, удаление опухоли миокарда или перикарда, перикардэктомию, удаление кисты перикарда. В ходе радикальной операции производится иссечение опухоли сердца с прилежащими окружающими тканями, ушивание или пластика дефекта. Доброкачественные опухоли сердца в большинстве случаев могут быть удалены радикально. В некоторых случаях пациенты могут нуждаться в пластике или протезировании клапанов.
Удаление первичных злокачественных опухолей сердца малоэффективно. В этом случае чаще всего прибегают к частичному (паллиативному) удалению опухоли с последующим проведением лучевой или химиотерапии. При вторичных опухолях сердца лечение также паллиативное.
Прогноз опухолей сердца
Удаление единичных доброкачественных опухолей сердца обычно сопровождается хорошими отделенными результатами – 3-хлетняя выживаемость составляет 95%. В дальнейшем пациентам показано наблюдение кардиолога и кардиохирурга с ежегодным проведением эхокардиографии для своевременного выявления рецидива опухоли сердца. Множественные опухоли сердца снижают выживаемость в течение ближайших 5 лет до 15 %. При первичных и метастатических опухолях сердца прогноз весьма неблагоприятный; хирургическое лечение малоэффективно, химиотерапия и лучевая терапия на прогноз практически не влияют.
Читайте также:

