Опухоль толстого кишечника при пальпации
Еще в более трагическом положении находится врач, не знающий методичной пальпации, в тех случаях, когда ему приходится локализировать опухоль кишечника.
Чрезмерная нормальная подвижность многих отделов кишечника, существование у них брыжейки и часто встречающиеся аномалии прикрепления толстых кишек, с одной стороны, и ненормальная подвижность опухолей кишечника, которую они приобретают вследствие растяжения связок, вызываемого усиленной перистальтикой лежащих выше опухоли отделов кишечника,—с другой,—все это делает зачастую невозможным пользование средними топографическими отношениями при диагностике. Мы нередко встречаем различные отделы и петли кишек в тех областях брюшной полости, где в норме им находиться не полагается.
Отсюда следует, что, если пользоваться при заключениях относительно локализации опухоли средними топографо-анатомическими отношениями, то мы часто будем делать ошибки. Единственной гарантией от неправильных заключений является в этом случае изучение индивидуальных топографических отношений, что только и возможно для того, кто владеет методикой пальпации. В этом отношении совершенно прав Гаусман, который полагает, что „основой диагностики опухолей кишек и желудка следует считать прощупывание нормальных частей пищеварительного тракта по принципам методичной топографической пальпации".
Гаусман в своей монографии приводит достаточно конкретных примеров в доказательство высказываемого взгляда; его неизбежно должен будет разделить всякий врач, который задаст себе труд изучить методическое исследование брюшной полости посредством глубокого прощупывания. Наконец, пальпация кишек дает нам возможность локализировать болезненные ощущения в брюшной полости, которая приобретает нередко чрезвычайно атипическую субъективную локализацию у больного, благодаря переносу болевых ощущений и иррадиации.
Этот вопрос достаточно изучен Боткиным, Nоthnagel'ем, Head'oм, Faber'oм, Образцовым и в последнее время Лапинским. Насколько отдаленным бывает локализация болевых ощущений при заболевании брюшной полости свидетельствует следующий случай, наблюдавшийся мною в 1918 году в моей клинике, в Киеве.
Больная невропатка страдала сужением конца подвоздошной кишки на почве сдавления фиброзным тяжем кишки после аппендицита, что было доказано операцией. Каждый раз во время тетанического сокращения ilei, ощущалась боль не на месте, а в большом, указательном и среднем пальцах обеих рук, при чем в это время наблюдалось их судорожное сгибание.
На месте же, в правой подвоздошной, боли почти не ощущалось, а только урчание; констатирование каждый раз во время припадка боли в пальцах резкого напряжения ilei (Darmsteifung) обнаружило причину болевых ощущений.
Все припадки судорог и боли в пальцах исчезли после операции, устранившей стеноз кишек. В этом случае иррадиация болей вышла не только за пределы брюшной полости, но даже туловища. Что же касается иррадиации в брюшной полости при заболевании кишек, то в настоящее время мы знаем, что при заболевании отростка слепой кишки и ее самой боль нередко ощущается и в подложечной области, при заболевании coecum в левом подреберьи и пр. Истинную локализацию и причину этих болей можно бывает установить только при помощи пальпаторного метода.
Нечего говорить о том, что ощущение боли на месте при пальпации в большинстве случаев говорит об определенном, анатомическом процессе в кишке, чаще всего воспалительного характера. Здесь же мы должны упомянуть о том, какое важное значение имеет пальпация слепой кишки и отростка при постановке дифференциального диагноза аппендицита и тифлита, аппендицита и правостороннего сальпингософорита у женщины, о чем мы говорили подробно в V и VI лекциях.
Насколько важна методическая пальпация кишек для диагностики различных заболеваний самих кишек и брюшной полости вообще, можно было бы привести еще не мало доказательств. Это выступит еще рельефнее в конце наших лекций, когда мы закончим разбор успехов физической диагностики в отношении всех органов брюшной полости. Но и изложенного сейчас, мне думается, достаточно для того, чтобы сказать, что тот врач, который не владеет методической пальпацией желудка и кишек лишен возможности правильно диагностировать не только разнообразные заболевания кишек, но и многие заболевания брюшной полости вообще.
- Вернуться в оглавление раздела "Хирургия"
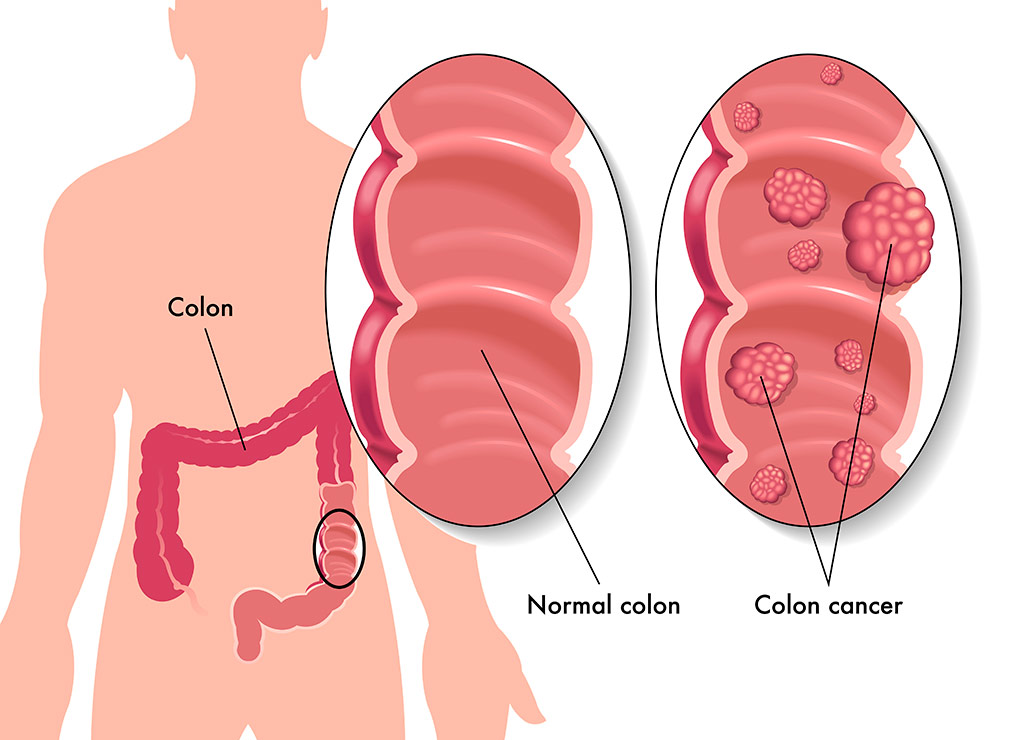
Медицина считает рак толстой кишки понятием собирательным, включающим в себя более одного злокачественного образования сразу, образования по своему строению, масштабу, интенсивности, а также локализации отличаются.
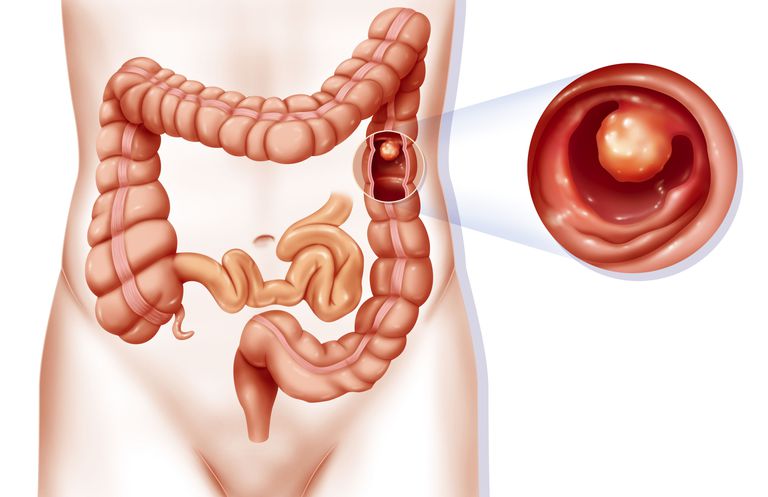
Если речь идет о толстой кишке, то злокачественная опухоль может локализироваться в слепой кишке, в заднепроходном канале, в прямой или ободочной кишке.
Страны СНГ по смертности от этого вида опухоли занимают практически лидирующее место.
Классификация рака толстой кишки
Отличительных признаков при диагностировании достаточно много, поэтому и классификация разная.
По очертаниям специалисты выделают экзофитную, эндофитную, и блюдцеобразную форму.
В зависимости от клеточного строения, выделяются такие виды рака, как: слизистая и обыкновенная аденокарцинома, мукоцеллюлярная, недифференцированная и неклассифицируемая формы заболевания.
Стадии рака толстой кишки

Опухоль толстой кишки имеет четыре стадии, которые отличаются симптоматикой и течением заболевания:
Что собой представляет кишечник
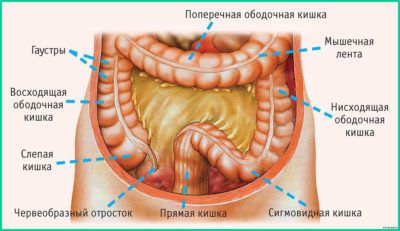
Перед тем, как прослеживать симптоматику данного заболевания, следует знать особенности строения пищеварительной системы человека.
Пища, которую употребил человек, проходя по пищеводу, оказывается в желудке, там происходит пищеварительный процесс.
Следующим этапом является прохождение толстого кишечника пищей. Организм начинает забирать от еды питательные вещества.
Ободочная кишка (толстая) собирает воду из пищи. Толстая кишка начинается в правой стороне внизу в районе брюшной полости.
Первая ее часть (восходящая толстая кишка) проходит вверх, а далее тянется к левой стороне брюшины — называется поперечной ободочная кишка.
Нисходящая толстая кишка спускается к низу брюшной полости.
Толстая кишка заканчивается сигмовидной ободочной, прямой кишкой и заднепроходным отверстием.
Те отходы, которые были получены в результате пищеварительного процесса, в прямой кишке скапливаются.
Они выходят из организма в результате дефекации через анальное отверстие.
Лимфатические узлы находятся рядом с кишкой, их размеры не превышают размером горошины.
Причины рака толстой кишки

Практически во всех случаях опухоль кишечника означает поражение именно толстой кишки.
Более половины случаев – это опухоль ободочной (толстой) кишки и треть — заболевание прямой.
Распознание опухоли толстой кишки считается второстепенным вопросом.
Важны факторы, которые влияют на появление и распространение заболевания:
- Нарушение режима питания;
- Заболевание кишечника;
- Наследственность;
- Принятие алкогольных, никотиновых, а также наркотических веществ.
Опухоль развивается под действием одного или нескольких факторов (возбудителей).
Как утверждают ученые, потребляемая пища на развитие рака ободочной кишки оказывает наибольшее влияние.
Риск появления онкологической предрасположенности оказывают продукты, богатые протеинами и животными жирами, особенно это касается пищи, потребляемой без овощей и фруктов.
Наследственность также оказывает влияние на пищеварительную систему.
Если в семье уже прежде были случаи заболевания раком толстой кишки, значит, шанс проявление болезни у родственников увеличивается.
Больше шансов заболеть у людей, чьи близкие родственники имеют диагноз в возрасте до 45 лет.
Чем больше случаев заболевания в семье было, тем большая вероятность предрасположенности к болезни.
Если в семье подобное происходило, то следует обратиться в онкологическое учреждение для определения риска заболевания у себя.
Подобные обследования помогают предупредить образование злокачественных опухолей. Обследоваться можно раз в полгода.
Существует два генетических состояния, при которых риск проявления опухоли толстой кишки становится в разы выше.
Первое состояние – НАП, в медицине известен как аденоматоз-полипоз наследственный в выстиле толстой кишки.
При этой патологии существует большое количество доброкачественных новообразований.
Люди с подобным типом имеют очень высокие шансы заболевания раком любого типа.
Второе состояние называют ННРОК, или неполипозная опухоль толстой кишки наследственный.
К подобным относятся нарушения выстилки кишечника, болезнь Крона, а также язвенный колит, при них усиливаются предрасположенности к онкологии.
После установления подобных диагнозов лучше провести проверку на наличие новообразований.
Помимо определения наличия данного заболевания следует узнать причину поражения, так как онкологии могут сопутствовать другие заболевания, которые затруднят процесс лечения.
Симптомы рака толстой кишки

Специалисты симптомы рака толстой кишки на ранних стадиях часто путают.
Так как может не только диагностироваться опухоль толстой кишки, симптомы очень похожи с заболеванием прямой кишки.
При опухоли толстой кишки наблюдается:
- На экскрементах наблюдается кровь, выделение может окутывать или находится внутри;
- Потеря веса из-за отсутствия аппетита;
- Более месяца чередуются запоры и понос;
- В брюшной полости или заднем проходе ощущается боль, неострая;
- После дефекации ощущения незавершенности;
- Острая кишечная непроходимость.
- В экскрементах помимо крови наблюдается гной или слизь;
- В промежности, копчике, крестце, пояснице болевые ощущения;
- Позывы к дефекации часто сопровождаются болью;
- В прямой кишке ощущается что-то постороннее;
- Форма кала также меняется, приобретает подобие ленты;
- Частые запоры, но без поноса.
Эти симптомы могут стать главной причиной в обращении к специалисту для людей в возрасте от 45 лет.
Диагностика рака толстой кишки
К сожалению, симптомы, определяющие наличие опухоли, не всегда могут помочь в лечении.
Люди не воспринимают их всерьез. Поэтому, как только проявляются первые признаки заболевания кишечника, сразу необходимо обратиться в специальное медицинское учреждение.
Современный уровень медицины позволяет диагностировать опухоль толстой кишки максимально четко, из-за чего диагноз ставится наиболее точный.
А лечение проводится в короткие сроки. У диагностики онкологического заболевания толстой кишки есть свой определенный сценарий, поэтому сдавать следует все необходимые анализы вовремя, с четким выполнением всех предписаний и рекомендаций врача.
Начальный порядок диагностирования не меняется.
Первым идет опрос пациента на наличие симптомов, признаки и ощущения с медицинской точки зрения тщательно оцениваются.
Специалист осматривает пациента, прощупывая район кишечника.
Следующей стадией является ректороманоскопия. Пациент сдает общий анализ крови, кала и мочи, проводится колоноскопия.
При начальных стадиях заболевания кишечника могут не проявиться результаты вышеуказанными методами диагностики.
Для более четкой картины врач назначает другие исследования: пациента направляют на УЗИ живота, на эндоректальное УЗИ малого таза.
Для проведения биопсии у пациента беретка кусочек ткани, это помогает досконально изучить строение клеток и их поражение, метод применяется не так часто, в отдельных случаях.
Если человеку, у которого проявляются симптомы, более 50 лет, то врач обязан провести проверку на рак толстой кишки, лечение, которое связано с кишечником тем или иным образом.
Чаще всего локализуется опухоль в верхних кишечных отделах, поэтому обычная диагностика рака толстой кишки не всегда дает нужных результатов.
Касательно опухоли в нижних отделах кишки, то ее удается обнаружить во время простой пальпации.
Лечение рака толстой кишки

После диагностики заболевания специалист назначает ряд лечебных действий.
Они зависят от особенностей организма человека, наличия аллергических реакций. К лечению обязательно приписывают строгую диету.
На более ранних стадиях опухоли толстой кишки применяется удаление злокачественной опухоли, а также устранение метастазов, которые пошли за стенки кишечника.
Хирургическое вмешательство при лечении онкологии способно полностью устранить пораженные ткани, также каловые массы, которые не проходят извлекаются во время операции.
Кишечник тщательно подготавливается перед процедурой хирургического вмешательства.
Назначается диета, за несколько дней до процедуры пациент должен пройти очистку кишечника, клизму. Пищеварительный тракт промывается при необходимости.
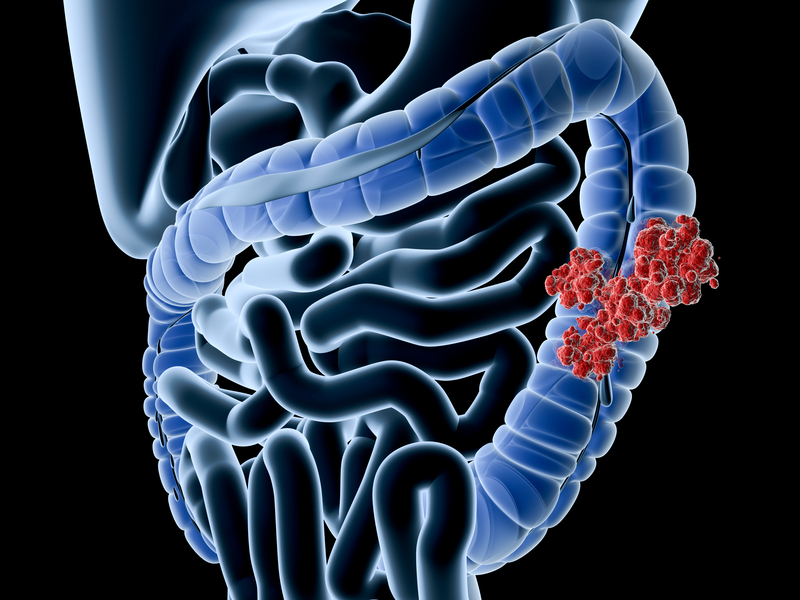
Достаточно рисковой может оказаться операция, рак толстой кишки может поражаться по всему периметру органа: врач не прикасается к самой опухоли во время операции, так как опухолевые клетки вместе к потоком крови могут переместиться по тканям организма, перейти на близлежащие органы.
При развитии метастазов лечение проводится труднее, возможность удаления части кишки иногда бессмысленно, так как они пройдут дальше.
Если при операции удалить злокачественную опухоль, то риск осложнений понижается.
Это касается болевых ощущений, кровотечения. В подобном случае операция только приостановит процесс поражения.
На последних стадиях, когда уже нет шансов на полноценное выздоровление, пациенту стараются улучшить состояние.
Для этого формируется колостома, этот метод позволяет нормализовать функции кишечника, других методов, лучше, чем этот больше нет.
Если рак толстой кишки имеет патологические осложнения, тогда операция на более поздних стадиях назначается незамедлительно, хирургическое вмешательство проводят в несколько этапов.
Первый этап определяется удалением опухоли и устранением осложнений. Колостома формируется при проведении второй операции.
Более ранние стадии позволяют без проведения операций устранить опухоль: химиотерапия при раке толстой кишки может принести положительный результат, если нет метастазов, также радиация способна остановить воздействие поражения.
Аденокарцинома считается действенным методом при лечении некоторых сложных видов онкологического заболевания кишечника.
Подобное облучение позволяет разрушить болезнетворные клетки, поэтому опухоль толстой кишки уменьшается в размерах.
Совмещается облучение с хирургическим вмешательством, благодаря этому уменьшается риск распространения клеток по крови, исключается вероятность воспаления тканей.
При четко ограниченной опухоли данный метод лечения будет наиболее эффективным.
Но не всегда организм человека позволяет проводить те или иные методы лечения опухоли, так как чувствительность к облучению может помешать лечению. В таком случае назначается химиотерапия.
При раке толстой кишки химиотерапия обычно направлена на уменьшение интенсивности роста злокачественного новообразования.
Обычно химиотерапия при подобном заболевании кишечника назначается после завершения хирургического вмешательства, ее целью является минимизирование риска рецидива заболевания.
Химиотерапия не всегда позволяет полностью избавиться от опухоли толстой кишки, но тормозит ее рост и действие.
Метастазы также не развиваются. Помимо вмешательства назначаются препараты, способствующие улучшению слизистой оболочки, нормализации иммунитета.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
При лечении диетой врач назначает рацион, который не раздражает оболочку человека.
Продукты питания позволяют нормализовать желудочно-кишечную флору.
Нельзя есть слишком горячие и острые блюда, это усугубляет ситуацию, вызывая еще и гастрит.
Нельзя употреблять алкоголь, иначе клетки будут продолжать с большей скоростью отмирать.
Это зависит от количества метастазов, их интенсивности распространения, очагов поражения других органов, эффективности медикаментозного лечения и стадии развития заболевания.
Прогноз выживаемости при раке толстой кишки
От того, как быстро человек обратится к специалисту, будет зависеть, как вскоре вылечится рак толстой кишки, прогноз на этот счет зависит только от заболевшего.
Многие игнорируют первые симптомы, обращая внимание на свое здоровье тогда, когда начинается образование метастазов.
Возможно, онкологию и не найдут, но другие заболевания пищеварительной системы также могут поспособствовать дальнейшим проблемам.
Патологические процессы, диагностированные в толстой кишке, такие как полипы и воспалительные заболевания, способны привести к образованию злокачественной опухоли. При этом больной долгое время может не догадываться о развитии страшной патологии. Как держать ситуацию под контролем и на какие симптомы обращать внимание?
Толстая кишка, или толстый кишечник, — это конечная часть кишечника длиной полтора–два метра. Она включает в себя слепую кишку, все ободочные кишки, прямую кишку, заднепроходной канал и анус. Злокачественное новообразование может возникнуть в любом из отделов толстой кишки.
Рак толстой кишки: о чем говорит диагноз?
Злокачественную опухоль, растущую из слизистой оболочки в ободочной, слепой или прямой кишке либо в заднепроходном канале, в медицинской практике называют раком прямой кишки (колоректальным раком).
Ежегодно в мире диагностируют около 600 000 случаев этого заболевания. В России за последние 25 лет количество заболевших увеличилось вдвое. Как ни парадоксально, болезнь наиболее распространена в развитых странах со стабильной экономикой. Последний факт обусловлен тем, что с развитием технологий и улучшением качества жизни снижается двигательная активность населения, а значит, повышается вероятность ожирения. Все это — факторы риска развития рака толстой кишки.
Так, в Великобритании от этого заболевания каждый год умирают 15 000 человек. В США ежегодно регистрируют 145 000 пациентов с таким диагнозом, треть из них умирает. Что касается России и постсоветских стран, то рак толстой кишки по распространенности здесь занимает четвертое место среди всех онкологических заболеваний. В нашей стране проживают 239 000 человек, имеющих этот диагноз, и каждый год выявляется 50 000 новых случаев. От рака толстой кишки в России умирают 36 000 человек в год.
Однако этот диагноз не является приговором, кроме того, чем раньше обнаружен рак толстой кишки, тем больше у пациента шансов избавиться от заболевания.
Существует несколько основных причин возникновения рака толстой кишки. Рассмотрим их подробно:
- Заболевания толстой кишки — язвенные колиты, аденомы, полипы, болезнь Крона, семейный полипоз, воспалительные заболевания кишечника. Пациенты, имеющие подобные диагнозы, должны регулярно проходить диагностические обследования, поскольку риск заболеть раком у них возникает уже через семь–восемь лет после того, как были обнаружены указанные выше заболевания.
- Наследственность. Если у кого-то из близких родственников диагностирован рак толстой кишки, нужно обязательно проходить регулярные профилактические осмотры, поскольку генетическая предрасположенность значительно повышает риск образования опухоли.
- Пожилой возраст. Рак в большинстве случаев диагностируют у людей старше 50 лет, поэтому пожилым следует более внимательно относиться к состоянию кишечника.
- Характер питания. Изобилие в пище мяса, животных жиров и мучных блюд при недостатке растительной пищи, богатой клетчаткой, — все это может негативно сказаться на состоянии кишечника и привести к возникновению патологических процессов.
- Вредные привычки. Курение наряду со злоупотреблением алкоголем в целом очень ослабляет организм и отравляет его. Если же у человека вдобавок есть предрасположенность к заболеванию, то губительные привычки способны спровоцировать рак.
По очертанию новообразования выделяют: эндофитную (не имеющую четких границ, растущую в толще стенки кишки), экзофитную (овальную или круглую, растущую в просвет кишки) и блюдцевидную опухоль (сочетающую особенности обеих предыдущих и имеющую форму опухоли-язвы).
При некоторых особенностях клеточного строения из железистой ткани образуется аденокарцинома — она встречается в 75–80% случаев рака толстой кишки. Аденокарцинома может быть слизистой, в этом случае диагностируют мукоидный (слизистый, или коллоидный) рак. На оставшиеся 20–25% приходится перстневидноклеточный, или мукоцеллюлярный, рак. В этом случае клетки опухоли напоминают по форме перстень с камнем: узкий ободок с клеточным ядром. Также встречаются недифференцированная и неклассифицируемая формы рака.
В процессе развития рака толстой кишки выделяют четыре стадии.
- На первой стадии опухоль очень мала, она находится в пределах слизистой и подслизистой оболочек. На данном этапе болезни высокий эффект дает химиотерапия. В 74% случаев больные вылечиваются.
- На второй стадии рака толстой кишки опухоль еще не дает метастазов, но внедряется в близлежащие ткани. Условно врачи выделяют на этом этапе подкатегории болезни: А, В, С. Соответственно каждой категории процент выздоровления составляет 65%, 52%, 32%.
- Для третьей стадии характерно разрастание опухоли, она может распространиться на всю толщину стенки кишки, прорастать в лимфатические узлы. Процент выживаемости — менее 30%.
- Во время четвертой стадии опухоль имеет очень большие размеры. Новообразование затрагивает и ближайшие органы: как правило, метастазы переходят в печень, легкие, костную ткань, органы мочевыделительной системы. На этом этапе химиотерапия малоэффективна, прогнозы неутешительные, пятилетняя выживаемость наблюдается примерно у 6% пациентов.
Риску заболеть раком толстой кишки одинаково подвержены и мужчины, и женщины, течение болезни также не зависит от пола. Различия заключаются лишь в том, какие отделы толстой кишки более уязвимы у представителей обоих полов. Так, у мужчин чаще обнаруживают рак прямой кишки — до 60% случаев, а у женщин — ободочной (до 55% случаев).
Болезнь может начаться в любом возрасте, однако обычно рак толстого кишечника диагностируется у пациентов в возрасте после 50 лет, пик же заболевания приходится на 60–75 лет.
Данный вид рака коварен тем, что на ранних стадиях он может никак себя не проявлять. Однако некоторые изменения в организме должны насторожить пациента. Так, тревожными сигналами могут стать частые запоры, недержание газов или каловых масс, вздутие живота, ложные позывы к испражнению.
Если же в каловых массах появилась кровь или испражнения окрасились в малиновый цвет, необходимо срочно пройти обследование, так как кровоизлияние в кишечный просвет может указывать на онкологический процесс.
В целом при раке толстой кишки отмечается общее ухудшение самочувствия: слабость, потеря аппетита и веса, продолжительные боли в животе. При прогрессирующем процессе появляется анемия, выраженная чересчур бледным цветом кожи, непроходимость кишечника, скопление жидкости в области брюшины.
Заболевания разных отделов толстой кишки выражены специфическими симптомами. Так, если опухоль развивается в ректосигмоидном отделе толстой кишки (прямая кишка и сигмовидный отдел), то во время дефекации возникают сильные боли. При раке прямой кишки часто наблюдаются гнойные, кровянистые или слизистые примеси в каловых массах. При опухоли в поперечном отделе ободочной кишки отмечаются тяжесть, дискомфорт и ноющие боли в верхней части живота — их часто путают с гастритом или панкреатитом.
Продукты для профилактики рака:
- крестоцветные: брокколи, цветная капуста, кочанная капуста, брюссельская капуста;
- соя и продукты из нее;
- лук и чеснок;
- бурые водоросли;
- орехи и плодовые семечки;
- томаты;
- рыба и яйца;
- чай.
Поскольку течение болезни на начальном этапе может проходить скрыто, лицам старше 50 лет следует ежегодно проходить профилактические осмотры у врача-гастроэнтеролога. Если после подробного опроса, осмотра и пальпации брюшной полости пациента у врача возникли подозрения на образование опухоли в области прямой кишки, то он назначает исследование кала на скрытую кровь и общий (клинический) анализ крови. В случае если анализы подтвердили предположения врача, необходимо дальнейшее обследование.
Для того, чтобы более конкретно определить локализацию опухоли и ее размеры, врач может назначить следующие диагностические процедуры:
- Ирригоскопия — рентген кишечника, перед которым с помощью клизмы в организм вводят контрастное вещество. Это позволяет визуализировать состояние толстой кишки.
- Ректороманоскопия — частичный осмотр кишечника при помощи специального аппарата, который вводят в задний проход. Метод позволяет увидеть до 30 см толстой кишки.
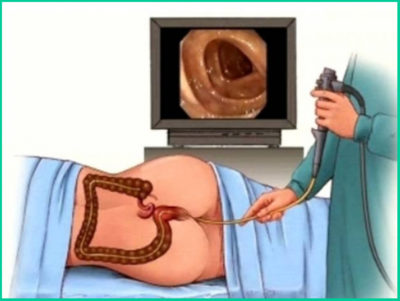
- Колоноскопия — метод, аналогичный предыдущему, но с большим участком визуализации толстой кишки (до метра).
- Биопсия — взятие на анализ небольшого фрагмента слизистой оболочки кишки для его подробного исследования под микроскопом. Биопсию обычно назначают пациентам, имеющим полипы кишечника.
- Анализ крови на онкомаркеры — позволяет определить степень активности онкопроцесса в организме.
- Ультразвуковое исследование — визуализация состояния толстой кишки с помощью УЗИ через брюшную полость и ректально (с введением датчика в задний проход).
- ПЭТ-КТ (позитронно-эмиссионная томография, совмещенная с компьютерной томографией). Это исследование является наиболее чувствительным методом, позволяющим одновременно определить местоположение и размеры не только самой опухоли, но и распространенность онкологического процесса в организме (метастазов).
В мировой медицинской практике перечень методов диагностики рака толстого кишечника выбирается на основе международных стандартов. К сожалению, в государственных медучреждениях России не всегда придерживаются данных стандартов. А это может отразиться на результатах лечения самым трагическим образом.
Рак толстой кишки — серьезное заболевание, однако современная медицина не стоит на месте, и каждый год появляются новые технологии лечения, повышающие шансы на благоприятный исход. К слову, подобные инновации внедряются не только за рубежом, но и в нашей стране.
* Лицензия №ЛО-77-01-017198 от 14 декабря 2018 года выдана Департаментом здравоохранения города Москвы.
Рак кишечника трудно лечить на 3-4 стадии, когда новообразование прорастает в расположенные рядом органы и дает метастазы. Поэтому очень важно выявить болезнь вовремя. Поговорим о том, как диагностируют эту онкопатологию, какой анализ крови показывает рак кишечника и какие меры.
Рак кишечника трудно лечить на 3-4 стадии, когда новообразование прорастает в расположенные рядом органы и дает метастазы. Поэтому очень важно выявить болезнь вовремя. Поговорим о том, как диагностируют эту онкопатологию, какой анализ крови показывает рак кишечника и какие меры помогут установить диагноз на раннем этапе.
Принципы и особенности диагностики рака кишечника
При подозрении на рак кишечника диагностика проводится с использованием таких методов:
- Оценка клинических симптомов
- Лабораторные тесты
- Инструментальные исследования
- Гистологическое исследование биоптата
Симптомы малоинформативны. В первую очередь потому, что они неспецифичны. Поэтому часто рак кишечника диагностируют на поздних стадиях, когда появляется непроходимость кишечника, кровотечения, явные признаки анемии.
К сожалению, лабораторные тесты позволяют определить лишь признаки анемии. Существуют специализированные анализы на рак кишечника с определением онкомаркеров. Но они больше используются для оценки результативности лечения, чем для первичной диагностики заболевания.
Наиболее информативны инструментальные исследования: ирригоскопия и колоноскопия. Врач знает, как выглядит рак кишечника, и сможет его обнаружить. А подтверждается диагноз путем проведения биопсии. Подозрительный участок слизистой оболочки кишки отправляется на гистологическое исследование. Впоследствии делается заключение, является ли образец фрагментом злокачественной опухоли.
Чтобы обнаружить рак кишечника, нужно показаться врачу, если подозрительные симптомы беспокоят вас длительное время.
Таковыми могут быть:
- Боль в области живота
- Запоры или диарея
- Снижение аппетита
- Похудение
- Лентообразный кал
- Примеси в кале
При обнаружении симптомов рака кишечника диагностика позволит определить причину их появления. Они могут быть вызваны многими заболеваниями: воспалительными патологиями кишечника, геморроем, дивертикулезом или дивертикулитом и другими патологиями. Распознать рак кишечника можно только при помощи инструментальных методов диагностики, о которых пойдет речь ниже.
Можно ли прощупать рак кишечника?
После того, как пациент заподозрил у себя симптомы в домашних условиях, он обычно обращается к врачу. Следующим этапом обследования становится клиническая диагностика. Распознать рак кишечника на ранней стадии путем пальпации передней брюшной стенки нереально, потому что опухоль слишком маленькая. А вот при достижении диаметра нескольких сантиметров она уже определяется пальпаторно. В редких случаях пациент сам определяет у себя опухолевидное образование, что становится поводом для обращения к врачу. Иногда появление пальпируемой опухоли отмечается раньше, чем другие симптомы: боль, запор и т.д.
Новообразование может локализоваться в дистальном отделе кишечника. Этот вид онкологии называется раком прямой кишки. Он определяется при пальцевом ректальном исследовании.
Лабораторные исследования не позволяют распознать рак толстого кишечника. Они лишь способны вызвать подозрения на наличие новообразования в сочетании с клиническими симптомами.
При любом обращении к врачу вам назначат общий анализ крови. При раке кишечника он может показать:
- Признаки анемии – снижение концентрации гемоглобина, сывороточного железа, цветового показателя (развивается вследствие постоянных кровопотерь)
- Признаки воспаления – лейкоцитоз, увеличение СОЭ (неспецифический признак, который наблюдается также при воспалительных патологиях кишечника)
Часто назначается коагулограмма. В ней определяются признаки повышенной свертываемости крови.
В случае обнаружения в клиническом анализе признаков анемии, а также при наличии симптомов кишечного дискомфорта, назначается анализ кала на скрытую кровь.
Установить диагноз, конечно же, нельзя. Но если риск заболевания оценивается как высокий, врач направит пациента на инструментальную диагностику. Она позволит определить рак кишечника.
Существуют и другие лабораторные тесты. Анализы крови при раке кишечника сдаются также на онкомаркеры. О них поговорим отдельно.
Самый широко используемый онкомаркер на рак кишечника – это раково-эмбриональный антиген (РЭА). Но он не применяется для первичной диагностики заболевания, потому что на ранних этапах развития болезни имеет низкую чувствительность и специфичность.
Чувствительность – это процент положительных результатов анализа у людей, которые больны раком кишечника. Она высокая для РЭА только на поздних стадиях заболевания, когда опухоль достигает больших размеров и дает метастазы. Но в этот период рак кишечника обычно диагностируется и так, без всяких онкомаркеров. Чувствительность анализа крови на РЭА при распространенном раке может достигать 90%. А вот на начальных стадиях она не превышает 20-30%. Это означает, что у 70-80% людей, которые недавно заболели раком кишечника, анализ крови на РЭА будет отрицательным.
Кроме того, онкомаркеры при раке кишечника не определяются с целью ранней диагностики еще и по причине низкой специфичности исследования. РЭА определяется при большом количестве других заболеваний.
Это может быть рак таких органов:
Поэтому в клинической практике оценка уровня РЭА в анализе крови при раке кишечника показана для:
- Оценки прогноза заболевания. Анализ крови на РЭА перед операцией позволяет спланировать её объем и дать прогноз результативности. Чем выше уровень РЭА, тем выше риск наличия метастазов;
- Оценки эффективности операции. Если в течение 7 суток после резекции кишечника не наблюдается значительное снижение уровня РЭА, это означает, что в организме присутствуют метастазы, либо рак был удалён не полностью;
- Ранней диагностики рецидива. После резекции рака кишечника анализ крови на РЭА позволяет вовремя определить рецидив заболевания. Значительное возрастание уровня этого онкомаркера свидетельствует о рецидиве с вероятностью около 80%. Поэтому может быть показанием для проведения диагностической операции. Определение РЭА в динамике позволяет предположить характер рецидива. При медленном нарастании уровня онкомаркера следует думать о местном рецидиве. Если же он нарастает стремительно, это может свидетельствовать о наличии метастазов в печени;
- Оценки эффективности консервативной терапии. Если уровень РЭА продолжает увеличиваться, несмотря на проводимое лечение, это свидетельствует о его низкой эффективности.
Мы выяснили, что при раке кишечника онкомаркеры не позволяют установить диагноз на ранних стадиях. Как же, в таком случае, определить болезнь вовремя и вылечить до появления метастазов?
Массовое обследование населения на рак кишечника не проводится. Начальные симптомы слабо выражены. Поэтому единственным способом скрининга остается выявление лиц с повышенным риском заболевания и периодическое проведение диагностических мероприятий.
В группу риска входят:
- Все люди старше 50 лет
- Наличие предраковых заболеваний (например, полипы кишечника)
- Наличие у родственников пациента предраковых заболеваний до 60 лет при возрасте самого пациента от 40 лет
- Случаи рака кишечника среди ближайших родственников
Приблизительно 10% населения предрасположены к раку толстого кишечника генетически и имеют повышенный риск развития этого заболевания. Еще 1% страдают наследственным колоректальным раком. Поэтому при наличии случаев онкозаболевания в семейном анамнезе пациенту рекомендуют генетическую консультацию.
Лица из групп повышенного риска подлежат обследованию. Вот как проверить кишечник на рак при помощи анализов и инструментальных исследований:
- Анализ кала на скрытую кровь – 1 раз в год
- Гибкая сигмоскопия (осмотр сигмовидной кишки при помощи трубки с камерой) – 1 раз в 5 лет
- Колоноскопия и ирригоскопия с двойным контрастированием – 1 раз в 10 лет
При наличии предраковых состояний колоноскопия проводится раз в 3 года с биопсией подозрительных участков слизистой оболочки.
Для людей, которые не входят в группу риска (а это 90% населения), достаточно 1 раз в год сдать кал на скрытую кровь. Хотя по анализу кала определить рак кишечника нельзя, её присутствие позволяет заподозрить наличие опухоли или предраковых заболеваний (полипоза). Это является поводом для более глубокого обследования пациента.
Так как диагностировать рак кишечника можно только при помощи инструментальных исследований, все остальные методы (клиническое обследование, анализы, тесты на онкомаркеры) являются лишь ориентировочными. Они позволяют заподозрить болезнь, но не подтвердить её.
Используемые инструментальные методы зависят от предполагаемой локализации новообразования. Среди них:
- Ректороманоскопия. Дает возможность провести осмотр около 30 см дистального отдела кишечника. При обнаружении подозрительных участков проводится биопсия. Биоптат отправляется на гистологическое исследование.
- Ирригоскопия. Это рентгенологический метод диагностики. Он проводится с двойным контрастированием. Пациенту ставят бариевую клизму. Барий позволяет визуализировать рельеф слизистой оболочки на рентгеновском снимке. Выявить рак кишечника или полипы при помощи ирригоскопии можно при размере образований от 1 см.
- Фиброколоноскопия. Наиболее точный метод диагностики. Дает возможность осмотреть все отделы толстой кишки. Через задний проход в кишечник вводится трубка. На её конце находится камера и источник освещения. Может быть введен инструментарий для проведения биопсии (взятия участка ткани на анализ). Она проводится при обнаружении опухоли, а также подозрительных участков видоизмененной слизистой. Фиброколоноскопия позволяет определить рак кишечника на ранней стадии, если это исследование проводится с профилактической целью, до появления симптомов.
Часто пациенты спрашивают, можно ли увидеть рак кишечника на УЗИ. Это зависит от расположения опухоли. Новообразование ободочной кишки, которое проводится трансабдоминально (через переднюю брюшную стенку), УЗИ обнаружить не позволит. А вот если опухоль локализована в прямой кишке, то трансректальное (с введением датчика в прямую кишку) ультразвуковое исследование поможет выявить опухоль, оценить её расположение и размеры.
Определить стадию рака кишечника помогают методы визуализации: КТ, МРТ. В первую очередь обследуют печень и брюшину, потому что именно сюда новообразование чаще всего дает метастазы.
Для выявления вторичных опухолей используется также УЗИ. Оно помогает выявить метастазы в печени или желчном пузыре.
Для своевременного выявления рака кишечника, после 60 лет нужно постоянно проходить обследование, даже если вас ничего не беспокоит. Многие пациенты предпочитают обследоваться в Германии. Здесь работают одни из лучших врачей в мире. Используется качественное оборудование, позволяющее диагностировать даже минимального размера опухоли.
Если вы хотите поехать в Германию, чтобы пройти диагностику или лечение рака кишечника, эту поездку для вас может организовать компания Booking Health. Мы давно занимаемся медицинским туризмом и по праву считаемся лидерами в этой отрасли.
Наши услуги позволят вам:
- Выбрать лучшую клинику и попасть на приём к хорошему врачу
- Сократить время ожидания приема врача
- Сэкономить на диагностических и лечебных программах до 70% средств
- Получить страховку, которая покроет все расходы в случае непредвиденных медицинских ситуаций
- Получать консультации врача бесплатно в течение 3 месяцев после лечения
Читайте также:

