Опухоль с признаками ограничения диффузии
Это выражение, "диффузные и очаговые изменения", довольно часто встречается в заключениях, написанных врачами ультразвуковой диагностики.
Многие читатели задают мне вопрос: что означает это выражение? Поэтому, прежде чем рассказывать о таких изменениях в каком-то конкретном органе, я решила им ответить.
Первый вопрос при УЗИ
Итак, при ультразвуковом исследовании любого органа, доктор-исследователь, прежде всего, должен ответить на один вопрос: норма или патология. То есть, посмотрев внимательно на исследуемый орган (печень, почки, селезенку или любой другой орган), он должен, прежде всего, решить: нормальный или больной этот орган.
Если орган нормален, его измеряют, описывают и все. На этом исследование его заканчивается. Каждый доктор, проводящий ультразвуковое исследование, должен уметь отличать здоровый орган от больного. Это первоочередная его задача.
Чем отличается здоровый орган от больного?
Как, каким образом решают эту первостепенную задачу доктора?

Все просто. Больной орган от здорового отличается изменениями.
Есть определенная норма и, если мы видим ее, то орган здоров. Если же при исследовании доктор видит, что в органе появилось что-то отличное от нормы, видит какие-то изменения, то он должен подумать о заболевании органа.
После того, как доктор ответил на главный вопрос и решил, что орган болен, в нем есть патологические (не нормальные, болезненные) изменения, он должен ответить на второй вопрос:
Подробная информация о клинике и каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Какие это изменения - диффузные или очаговые?
Следует сразу же сказать, что такое деление патологии на диффузную и очаговую иногда довольно условно, но все же очень удобно в повседневной работе докторов ультразвуковой диагностики.
К какой части органа не обратился бы взор доктора, он видит эти изменения. Вся ткань исследуемого органа изменена, не такая, как должна быть в норме. И нельзя выделить какой-то участок нормальной ткани.

То есть, на фоне абсолютно здоровой, нормальной ткани доктор видит участки ткани явно измененной. Он видит очаги изменения. Поэтому такие изменения называют очаговыми. Логично? По-моему - вполне!

В следующих статьях я расскажу о каждом конкретном органе и о том, какие диффузные и какие очаговые изменения можно в нем видеть при ультразвуковом исследовании. А сейчас просто приведу некоторые примеры, чтобы окончательно прояснить этот вопрос.
Примеры диффузных и очаговых изменений
Воспалительный процесс в печени
Когда печень воспаляется, что видит доктор ультразвуковой диагностики, какие изменения?
Если воспалена вся печень, такое заболевание носит название гепатита, и изменения при этом будут диффузными. То есть, изменения затронут всю ткань печени, и найти хотя бы небольшой участок нормальной ткани нельзя.
Но есть и такое воспаление, которое затрагивает не всю печень, а только какой-то небольшой ее участок. Здесь уже речь идет о воспалительном инфильтрате участка печени.
В дальнейшем такой инфильтрат может преобразоваться в абсцесс, то есть, в полость, наполненную гноем. В этом случае доктор видит нормальную печень, а на ее фоне - очаг, отличающийся по своим характеристикам, от нормальной ткани.
Чаще всего опухоль изначально поражает часть органа, и доктор видит патологический очаг на фоне нормальной ткани печени. Это очаговое изменение.
Но есть и, так называемая, диффузная форма рака, когда поражается весь орган, и совершенно невозможно определить границы пораженной области. Невозможно определить неизмененную, нормальную ткань. Это - диффузные изменения.
Встречаются, конечно, и такие заболевания, когда доктор видит и диффузные, и очаговые изменения. При этом вся ткань органа изменена, а на фоне этой ткани определяются очаги с другими, отличными от диффузных, изменениями.
Такие изменения можно видеть, например, при хроническом гепатите (диффузные изменения), на фоне которого возник абсцесс или метастазы (очаговые изменения).
И вот доктор, проводящий исследование, решил вторую свою задачу: он определил, какие изменения он обнаружил в органе - диффузные или очаговые. Что же дальше?
Связь изменений с заболеванием
А дальше ему предстоит рассмотреть эти изменения, описать их и дать свое объяснение им.
То есть, он должен высказать свое предположение, для какого заболевания характерны такие изменения.
А это уже достаточно сложная, иногда просто ювелирная работа, которая требует внимательности, логического мышления, опыта и интуиции. Почему я так говорю?
Потому что многие изменения характерны не для одного заболевания, а для нескольких. Например, тот же абсцесс (гнойный очаг, полость заполненная гноем).
Доктор увидел этот очаг, и теперь ему нужно определить характер его. А это не так просто! Потому что в определенной стадии развития абсцесс может напоминать злокачественную опухоль или обычную кисту.
Картинка, которую видит доктор, абсолютно, на первый взгляд, одинакова при этих, таких разных, заболеваниях.
Но решить вопрос о характере заболевания нужно, потому что пациента нужно лечить, а лечение при этих заболеваниях совершенно разное.
Опытный и внимательный доктор решает этот вопрос. И решает довольно легко. Потому что он не руководствуется одной только увиденной "картинкой", он смотрит всего больного.
Его интересует состояние больного, его жалобы и ощущения.
Он внимательно исследует другие органы, сосуды, лимфоузлы.
Он находит комплекс, пусть даже едва заметных, изменений, и это дает ему возможность правильно объяснить, трактовать увиденное.
Конечно, не всегда легко разобраться в некоторых ситуациях даже опытному, внимательному и добросовестному доктору. Но отличить диффузные изменения от очаговых сможет каждый. Это не сложно. Теперь, я надеюсь, это сможете сделать и вы!
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
а) Терминология:
1. Сокращения:
• Паренхимальные метастазы (мтс)
2. Определения:
• Вторичные опухоли головного мозга (метастазы), которые развиваются из:
о Опухолей вне ЦНС, метастазирующих в ЦНС (обычно гематогенным путем)
о Первичных опухолей ЦНС, метастазирующих из одной локализации в другую (обычно географическое распространение, например, вдоль трактов БВ)
б) Визуализация:
1. Общие характеристики метастатического поражения паренхимы головного мозга:
• Лучший диагностический критерий:
о Обособленное контрастируемоеобразование(и) на границе серого и белого вещества
• Локализация:
о Часто: на границе бассейнов артериального кровоснабжения/границе серого и белого вещества (СВ-БВ):
- Большие полушария головного мозга: 80%
- Мозжечок: 15%
- Базальные ганглии: 3%
- Средний мозг, мост, продолговатый мозг: > инфильтрируют мозговую ткань; имеют сферическую >> линейную форму
о Одиночные метастазы: 50% случаев
о Два метастаза: 20% случаев
о Три и более метастазов: 30% случаев
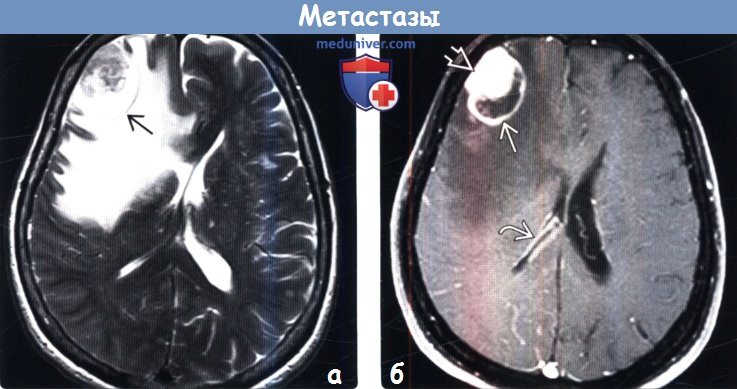
(а) МРТ, Т2-ВИ, аксиальный срез: в правой лобной доле определяется одиночный метастаз рака легкого. Образование окружает выраженный перифокальный отек. Кроме того, наблюдается выраженное подфальксное вклинение бокового желудочка, обусловленное масс-эффектом.
(б) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира: у того же пациента отмечается кистозно-узелковая структура одиночного парен-химального метастаза. При подробном изучении изображения обнаруживается контрастирование эпендимы по ходу стенки правого бокового желудочка.
4. Радионуклидная диагностика:
• ПЭТ:
о ПЭТ /КТ полезна при мтс в различные системы органов:
- Имеет меньшую чувствительность по сравнению с МРТ в обнаружении паренхимальных образований головного мозга
о ПЭТ/МРТ:
- Может быть более эффективна для стадирования меланомы
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с получением ДВИ, Т2*, постконтрастных Т1-ВИ
• Советы по протоколу исследования:
о Постконтрастные Т1 -ВИ в режиме подавления сигнала от жира позволяют улучшать визуализацию метастазов
о Последовательность 3D MP-RAGE может позволить улучшить обнаружение поражений
о Постконтрастная последовательность FLAIR может позволить визуализировать более мелкие ( 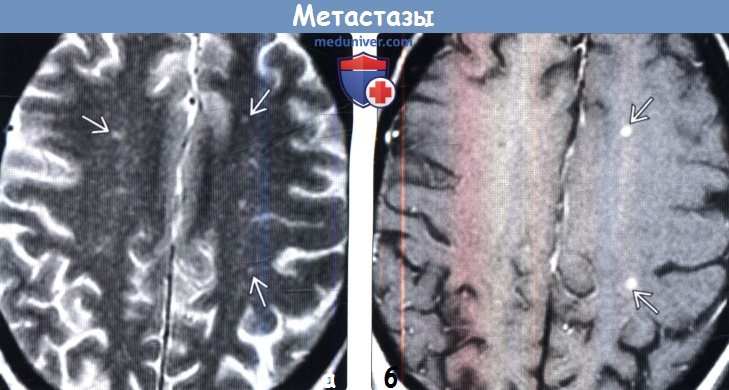
(а) МРТ, Т2-ВИ, аксиальный срез: у пациента среднего возраста с необъяснимым нарушением сознания и нормальными неврологическими показателями в белом веществе определяются мультифокальные очаги гиперинтенсивного сигнала. Они неотличимы от очагов при болезни малых сосудов (наиболее часто -артериолосклерозе).
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у того же пациента наблюдается контрастирование нескольких очагов На других изображениях (не представлены) было выявлено несколько контрастируемых субэпендимальных очагов. При дальнейшем обследовании был обнаружен рак молочной железы.
в) Дифференциальная диагностика метастатического поражения паренхимы головного мозга:
1. Абсцесс:
• Обычно ограничение диффузии на ДВИ
• МР-спектроскопия: повышение пиков аминокислот, лактата в кистозных компонентах; повышение пика холина отсутствует
2. Мультиформная глиобластома:
• Имеет тенденцию к инфильтративному характеру роста, глубокой локализации (обособленные объемные образования на границе серого и белого вещества встречаются реже)
• Одиночное > множественные образования:
о Одиночные метастазы могут имитировать МГБ
3. Множественный эмболический ишемический инсульт:
• Часто локализация на границе зон бассейнов артериального кровоснабжения
• Кольцевой характер контрастирования наблюдается нечасто
• При множественных острых эмболических инсультах обычно наблюдается ограничение диффузии
• Зоны гиперинтенсивного сигнала с внешними признаками хронического процесса:
о Если они не накапливают контраст, то это не метастазы
4. Рассеянный склероз:
• Перивентрикулярная локализация > граница серого и белого вещества
• Контрастирование по типу незамкнутого кольца - в форме подковы
• Пациенты более молодого возраста
г) Патология:
1. Общие характеристики:
• Этиология:
о Распространение из первичной опухоли иной локализации гематогенным путем:
- Наиболее часто первичной злокачественной опухолью является рак молочной железы, легких, меланома
- В 10% источник неизвестен
• Генетика:
о Формирование метастазов является сложным, часто генетически обусловленным процессом:
- Инактивация генов-супрессоров опухолей
- Активация протоонкогенов
• Ассоциированные аномалии:
о Часто вовлекаются другие органы
о В 10% случаев поражается только головной мозг
о Лимбический энцефалит:
- Паранеопластический синдром (отдаленный эффект рака)
- Напоминает герпетический энцефалит (подострый характер клинических проявлений)
2. Макроскопические и хирургические особенности:
• Округлое/сливное, относительно обособленное объемное образование бежевого или серовато-белого цвета
• Выраженность перифокального отека, масс-эффекта варьирует от минимальной до значительной
• При некоторых метастазах кровоизлияния возникают часто (меланома, хориокарцинома, рак легкого/почечноклеточный рак)
3. Микроскопия:
• Обычно сходны с признаками первичной опухоли
• Метастаз обычно смещает, а не инфильтрирует ткани
• Часто наблюдается некроз и неоваскуляризация
• Частые фигуры митоза; оценочный индекс может быть выше, чем в первичной опухоли
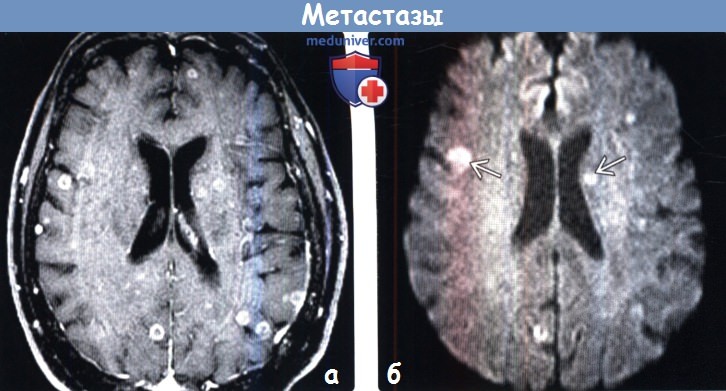
(а) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, аксиальный срез: у женщины 70 лет, страдающей раком молочной железы, определяются множественные образования с точечным и кольцевым характером накопления контрастного вещества.
(б) МРТ, ДВИ, аксиальный срез: у этой же пациентки определяется несколько очагов ограничения диффузии, которые были гипоинтенсивными на ИКД-карте (не представлена). При большинстве опухолей ограничения диффузии не наблюдается, но в метастазах часто увеличено ядерно-цитоплазматическое соотношение и в некоторых случаях наблюдается ограничение диффузии.
д) Клиническая картина:
1. Проявления метастатического поражения паренхимы головного мозга:
• Наиболее частые признаки/симптомы:
о Судорожные приступы, очаговая неврологическая симптоматика
• Клинический профиль:
о Взрослые среднего и пожилого возраста с известным метастатическим раком с новым началом неврологической симптоматики
2. Демография:
• Возраст:
о Встречаемость увеличивается с возрастом:
- Редко в детском возрасте (череп/твердая мозговая оболочка поражаются чаще, чем паренхима мозга)
- Пик встречаемости-после 65 лет
• Пол:
о Слегка более высокое преобладание у мужчин
• Эпидемиология:
о При более эффективном лечении сроки выживаемости пациентов с метастатическим раком увеличиваются:
- В настоящее время метастазы являются наиболее частыми опухолями головного мозга у взрослых
о Результаты:
- Увеличивается встречаемость метастазов по сравнению с первичными опухолями ЦНС
- На данный момент метастатическое поражение составляет 50% от всех опухолей головного мозга
- При аутопсии поражение головного мозга обнаруживается у 25% пациентов, страдающих метастазами рака иной локализации
3. Течение и прогноз:
• Характерно прогрессирование в виде увеличения размеров и числа поражений
• Медиана выживаемости при ЛТ всего головного мозга = 3-6 месяцев:
о Молодой возраст, высокие значения индекса Карновского связаны с более длительными сроками выживаемости
4. Лечение:
• Использование только стереотаксической радиохирургии > ЛТ всего головного мозга:
о Хирургический подход при количестве метастазов от одного до четырех позволяет избежать неблагоприятных эффектов ЛТ всего головного мозга на качество жизни и когнитивную функцию
• Резекция одиночных метастазов может увеличить выживаемость
д) Диагностическая памятка метастатического поражения паренхимы головного мозга:
1. Обратите внимание:
• Спонтанное ВЧК или новое начало судорожных приступов у пожилых пациентов может быть обусловлена метастатическим поражением
2. Советы по интерпретации изображений:
• Поражение белого вещества (НСО) у пожилых пациентов может быть обусловлено мультифокальным метастатическим поражением
• У пациентов с поражением БВ, необъяснимым нарушением психики дополните МРТ исследование контрастным усилением
е) Список литературы:
- Kwak HS et al: Detection of small brain metastases at 3 T: comparing the diagnostic performances of contrast-enhanced T1 -weighted SPACE, MPRAGE, and 2D FLASH imaging. Clin Imaging. ePub, 2015
- Pfannenberg Cet al: [Whole-body staging of malignant melanoma: advantages, limitations and current importance of PET-CT, whole-body MRI and PET-MRI] Radiologe. 55(2)4 20-6, 2015
- Puhalla S et al: Unsanctifying the sanctuary: challenges and opportunities with brain metastases. NeuroOncol. 17(5):639-651, 2015
- Rodriguez A et al: Neurosurgical management of brain metastases. Curr Probl Cancer. ePub, 2015
- Seidel C et al: Analysis of frequency of deep white matter metastasis on cerebral MRI. J Neurooncol. ePub, 2015
- Sneed PK et al: Adverse radiation effect after stereotactic radiosurgery for brain metastases: incidence, time course, and risk factors. J Neurosurg. 1-14, 2015
- Nensa Fetal: Clinical applications of PET/MRI: current status and future perspectives. Diagn Interv Radiol. 20(5):438-47, 2014
Редактор: Искандер Милевски. Дата публикации: 7.4.2019
Некоторые пациенты заинтересованы в комплексном обследовании организма. Существуют разные способы диагностики, включая сканирование в режиме МРТ-диффузия, всего тела. В чем суть процедуры, можно узнать из нашей статьи.
Диффузионно-взвешенная МРТ (DWI) - одна из последовательностей, используемая при магнитно-резонансной томографии. Сканирование позволяет оценить процессы, происходящие в организме. В зависимости от изучаемой области процедура может длиться от нескольких минут до двух часов. За это время установка создает сотни или тысячи снимков. DWI-режим применяют в сочетании с другими импульсными последовательностями при магнитно-резонансном сканировании. МРТ позволяет не только визуализировать явные патологии, но и выявить изменение сигнала от структур, форма и размер которых не нарушены, что помогает своевременно начать терапию.
МРТ в режиме диффузии, что это?
Пациенты нередко путают данный режим со спектральной магнитно-резонансной томографией. В чем разница между процедурами? В живых клетках и пространстве между ними содержится много воды. Молекулы постоянно перемещаются. Проникают сквозь мембрану в клетку и обратно. Процесс перехода называют диффузией. Нормальный обмен молекулами воды отличается от патологического: при развитии заболеваний порядок нарушается. Клетки отдают воду медленнее, чем получают, в результате набухают и деформируются. Бывает обратная ситуация. Из клетки уходит больше молекул воды, чем поступает. Магнитно-резонансная томография в последовательности DWI фиксирует показатели диффузии в тканях, рентгенолог сравнивает полученные данные с нормой и делает заключение о наличии или отсутствии нарушений.
Области применения технологии:
- раннее выявление острого нарушения мозгового кровообращения по ишемическому типу;
- дифференциальная диагностика миелинопатий;
- прогноз постгипоксических поражений центральной нервной системы;
- ЛОР-патологии (холестеатомы, паратонзиллярные абсцессы и т.п.);
- воспалительные болезни кишечника;
- онкопоиск (диффузионную магнитно-резонансную томографию используют как дополнительный метод выявления отдаленных метастазов);
- очаговые поражения паренхиматозных органов.
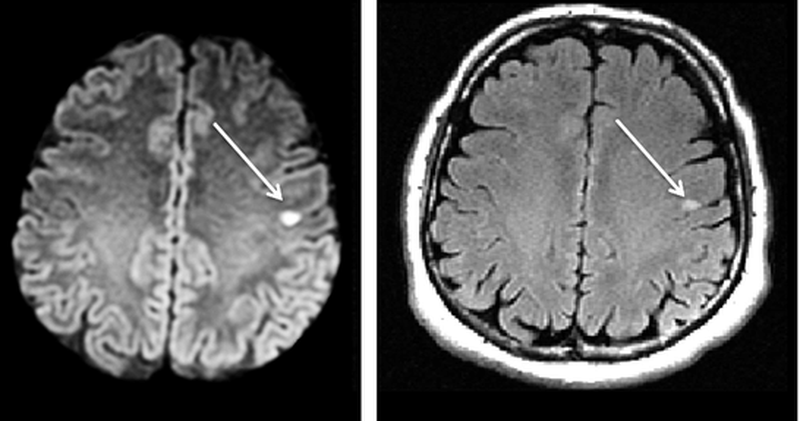
На МР-снимках в последовательностях DWI (слева) и FLAIR (справа) визуализируется лакунарный ишемический инсульт (указан стрелкой)
Спектральная МРТ определяет биохимические изменения, вызываемые различными патологическими состояниями. Как и DWI, диагностика неинвазивна. Исследование позволяет оценить резонансную частоту протонов, входящих во всевозможные химические соединения внутренних органов и биологических жидкостей.
Что показывает МРТ-диффузия всего тела?
Магнитная томография с использованием данного режима подходит для сканирования отдельных областей (головного мозга, брюшной полости и т.д.) и целого организма. Так называемое “диффузное МРТ” помогает в обнаружении:
- ишемии (недостатка кислорода, возникающего из-за нарушения кровообращения);
- воспалений и иных патологических процессов;
- аномалий развития внутренних органов;
- злокачественных и доброкачественных опухолей (результаты диффузного исследования не являются окончательным диагнозом, характер новообразования установит биопсия) и т.д.
Визуализация участков с отклонениями от нормы - показание для повторного применения магнитного резонанса с целью более детального изучения зоны интереса. Сканирование меньшей по размеру области информативнее диффузионной томографии всего тела.
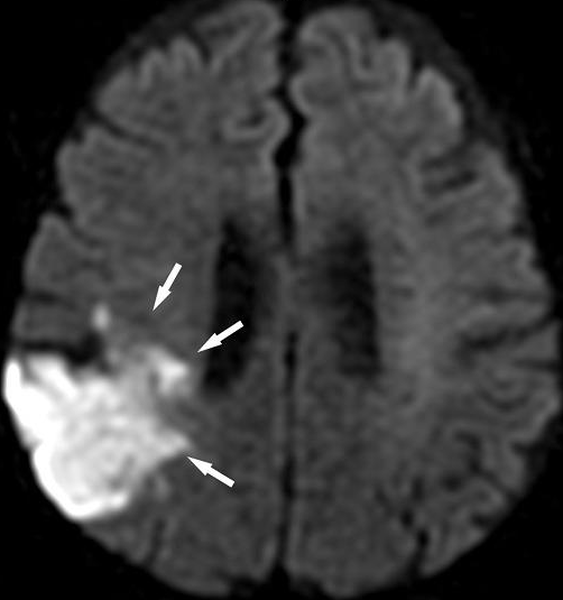
Снимок магнитно-резонансной томографии в режиме DWI. Стрелками обозначена обширная зона ишемии в правой теменной доле головного мозга
Дополнительное исследование головного мозга позволит провести дифференциацию инсульта и рассеянного склероза или очагов онкологии. По снимкам можно определить давность острого нарушения кровообращения.
Показания и противопоказания к “диффузному МРТ”
Процедуру назначают для уточнения диагноза при:
- ишемических инсультах;
- инфарктах;
- подозрении на опухоль и т.д.
У онкологических больных диффузионную томографию применяют на всех этапах лечения:
- перед хирургическими вмешательствами;
- после операции;
- в процессе терапии (для контроля результативности применяемых методов);
- в период ремиссии.
Противопоказания к использованию данного вида магнитно-резонансной диагностики те же, что и для обычной. Процедуру нельзя проводить при наличии у пациента:
- кардиостимулятора - томограф может повредить устройство, что опасно для жизни человека;
- имплантата среднего уха - есть риск поломки аппарата;
- эндопротезов и других металлических предметов в теле, восприимчивых к влиянию магнитного поля.
Диффузионную МРТ всего тела не делают беременным женщинам в первом триместре. Сложности с диагностикой на аппарате закрытого типа могут возникнуть при избыточной массе тела человека. Тоннельные томографы рассчитаны на вес не более 120 кг. В ситуациях превышения данного параметра и при клаустрофобии подбирают альтернативные виды исследования.
Как проходит МРТ-диффузия?
Перед процедурой человеку необходимо избавиться от предметов, содержащих металл: украшений, зубного протеза, съемного слухового аппарата, очков и т.д. Электронные устройства и другие личные вещи оставляют в раздевалке. Если у пациента есть эндопротез, надо принести в клинику документ с информацией о материале изделия.
МРТ-диффузия отдельной области или всего тела проходит следующим образом:
- специалист инструктирует обследуемого по поводу предстоящей процедуры;
- пациент ложится на спину на передвижной стол томографического аппарата;
- для предупреждения непроизвольных движений туловище и конечности фиксируют специальными креплениями;
- стол перемещают в тоннель;
- выполняют сканирование зоны интереса;
- по окончании процесса транспортер выдвигают, пациент покидает диагностический кабинет, врач-рентгенолог приступает к интерпретации изображений и составлению заключения.
Исследование всего тела всегда выполняют не только в диффузионно-взвешенном режиме. Для максимальной информативности изображений рекомендуют сделать фото в идентичной плоскости в последовательностях STIR или Т2 ВИ с подавлением жира.
Инструктаж перед процедурой магнитно-резонансной томографии
Диффузионное МРТ всего тела - длительная процедура, требующая полной неподвижности обследуемого. Чтобы чувствовать себя комфортно, лучше надеть просторную одежду из натуральных тканей или взять в клинику сменный комплект. Пациентам с болевым синдромом следует предварительно обсудить с лечащим врачом вопрос приема анальгезирующих препаратов.
Расшифровка снимков МРТ-диффузии
Изучением томограмм занимается врач-рентгенолог. В результате сканирования в диффузионном режиме получают большое количество фотографий зоны интереса в трех взаимно перпендикулярных проекциях - аксиальной, сагиттальной и коронарной. Цель специалиста - сравнить изображения на снимках с показателями здоровых тканей и органов. Картинок получают очень много, и доктор использует вспомогательные программы, “отсекающие” лишнее и позволяющие сосредоточить внимание на главном.
По завершении интерпретации томографических снимков рентгенолог отдает заключение и диск с фотографиями пациенту. Результаты предоставляют доктору, который выписал направление на диффузную МРТ. Если пациент обратился в диагностическую клинику самостоятельно, проводивший сканирование специалист пояснит алгоритм дальнейших действий. При сомнениях в точности расшифровки больной может попросить рассмотреть “диффузные снимки МРТ” другого врача-рентгенолога, это снизит вероятность ошибки.
Многие пациенты пытаются самостоятельно расшифровать изображения магнитно-резонансной томографии. Это сложная задача: для интерпретации фото необходимо не только знать структуры зоны интереса, но и пространственное соотношение анатомических областей. Человек без профильного образования не сумеет рассмотреть все детали и правильно истолковать результаты исследования.
Лечащий врач “прочитает” снимки, ознакомится с заключением рентгенолога, сопоставит данные магнитно-резонансной томографии с другой информацией (анамнезом, лабораторными анализами, итогами прочих методов инструментальной диагностики), определит заболевание и подберет способ терапии.
Если Вас заинтересовала диффузно-взвешенная МРТ, обращайтесь в нашу клинику! Записаться на процедуру в “Магнит” можно по телефону +7 (812) 407-32-31 .

Томография

МРТ всего тела

МРТ с пластиной в голове
Похожие темы научных работ по клинической медицине , автор научной работы — Берген Т. А., Трофименко И. А.
Методика МР-диффузии и ее применение в исследовании опухолей малого таза у женщин
Берген Т.А., Трофименко И.А.
Technique of MR diffusion and its application in the study of small-pelvis tumors in women
Bergen T.A., Trofimenko I.A.
На сегодняшний день магнитно-резонансная томография (МРТ) позволяет не только исследовать морфологию органов и тканей тела человека, но и предоставляет возможность судить о функциональных изменениях благодаря методикам перфузии, диффузии и спектроскопии. Количественная оценка МР-диффузии достигается путем построения карт измеряемого коэффициента диффузии (ИКД). Данная методика позволяет в короткое время и без необходимости
введения контрастного препарата получить данные о контрастности, отличной от традиционной Т1- и Т2-контрастности.
На базе наших учреждений ДВИ были выполнены 2 500 пациенткам в период с мая 2008 г. по март 2012 г. в структуре стандартизированного протокола MP-исследования малого таза. Плоскость получения изображений выбиралась в соответствии с клинической ситуацией. ДВИ выполнялись с b-фактором 0, 400 и 800 с/мм2. Для количественного анализа ДВИ применялись карты ИКД, автоматически генерируемые МР-системой.
ДВИ позволяет дифференцировать доброкачественную гиперплазию и полипы эндометрия от рака тела матки, средние значения ИКД при доброкачественных гиперпластических процессах значимо ниже, чем у злокачественных опухолей (0,8—0,9 • 10-3 против 1,3—1,5 • 10-3 мм2/с); полученные данные согласуются с результатами, опубликованными в литературе. На основании анализа ИКД более чем 100 пациенток с раком тела матки наблюдали тенденцию к понижению ИКД в группе низкодифференцированных опухолей эндометрия по сравнению с высокодиффе-
ренцированными, которая, однако, не явилась статистически значимой. Идентичную закономерность также отметили некоторые зарубежные авторы.
Злокачественные опухоли тела матки характеризуются ярким сигналом на ДВИ и демонстрируют высокую контрастность по отношению к миометрию, что делает изображения с высокими факторами взвешенности полезными для определения границ опухоли (рис. 1).
Рис. 1. ДВИ в оценке распространенности рака тела матки. Пациентка с 02 эндометриоидной аденокарциномой эндометрия и гема-тометрой. На Т2-ВИ (а) опухоль имеет низкую контрастность с мио-метрием, что затрудняет оценку ее распространенности, на ДВИ (б) опухолевая ткань выглядит контрастной, очевидна поверхностная инфильтрация мышечного слоя тела матки
Стадирование рака тела матки с помощью ДВИ требует получения изображений как минимум в двух плоскостях. По данным ряда исследований, диагностические возможности ДВИ в оценке глубины инвазии рака тела матки в миометрий сопоставимы с показателями динамического контрастного усиления. При интерпретации ДВИ эндометрия важно помнить, что, во-первых, в секреторную фазу менструального цикла эндометрий в норме демонстрирует ограничение
Достижения современной лучевой диагностики в клинической практике, г. Томск, 27—28 сентября 2012 г.
диффузии; во-вторых, высокодифференцированные опухоли могут быть изоинтенсивными на ДВИ и характеризоваться ИКД, близким к показателям, характерным для доброкачественных гиперпластических процессов, и, в-третьих, что участки некроза в опухолевой ткани по сигнальным характеристикам, ДВИ и ИКД идентичны простой жидкости и при количественных измерениях их необходимо исключать из области интереса.
Методика МР-диффузии также нашла применение в дифференциальной диагностике сарком тела матки и лейомиом со сложными типами дегенерации. В своей работе Т. МатшоЮ показал, что сочетанная интерпретация Т2-ВИ и ИКД позволяет с высокой точностью дифференцировать доброкачественные и злокачественные опухоли миометрия, с чувствительностью и специфичностью 100%.
При оценке распространенности злокачественных опухолей шейки матки МР-диффузия также находит применение, так как неопластическая ткань характеризуется гораздо более ярким сигналом по отношению к строме шейки (рис. 2). Отдельной областью применения ДВИ является оценка эффективности лучевой терапии рака шейки матки: ранним маркером ответа опухоли на проводимое лечение является увеличение ИКД.
Рис. 2. ДВИ в оценке распространенности рака шейки матки. Т2-ВИ (а) и ДВИ (б) в косоаксиальной плоскости у пациентки с плоскоклеточным раком шейки матки. На ДВИ опухолевая ткань демонстрирует яркий сигнал и высокую контрастность по сравнению со стромой шейки матки и параметральной клетчаткой
В дифференциальной диагностике сложных по структуре опухолей яичников МР-диффузия также находит применение, позволяя дифференцировать тубоовариальные абсцессы от истинных опухолей. При использовании традиционных Т1- и Т2-ВИ и даже при введении контрастного препарата дифференцировать эти нозологии затруднительно, так как и опухоли, и абсцессы нередко имеют сходную МР-
семиотику в виде сложных многокамерных кистозных структур с неравномерно утолщенными стенками и перегородками. При этом на ДВИ жидкостная часть абсцессов демонстрирует характерный яркий сигнал, а ИКД понижен до 0,4—0,6 • 10-3 мм2/с, что обусловлено высокой вязкостью жидкости (рис. 3). В свою очередь, для опухолей снижение ИКД в кистозном компоненте не характерно и ограничение диффузии в виде яркого сигнала на изображениях с высоким фактором взвешенности может наблюдаться лишь в тканном компоненте неоплазии.
Рис. 3. МР-диффузия в дифференциальной диагностике опухолей яичников и тубоовариальных абсцессов. Т2-ВИ (а, в) и ДВИ (б, г) в аксиальной плоскости у пациенток с двусторонним тубоовариальным абсцессом (а, б) и 02 аденокарциномой левого яичника (в, г). Жидкостное содержимое в абсцессе демонстрирует ограничение диффузии, тогда
как в кистозной части опухоли диффузия не ограничена
При интерпретации ДВИ в применении к опухолям яичников необходимо учитывать тот факт, что дермоидные и эндометриоидные кисты ввиду высокой вязкости жидкостного компонента демонстрируют сниженный ИКД, однако, если принимать во внимание сигнальные характеристики этих образований на Т1- и Т2-ВИ, ошибок можно легко избежать. Исследование ИКД в солидной части яичниковых опухолей также имеет высокий потенциал, так как злокачественные образования в отличие от доброкачественных не дают ограничения диффузии в тканевом компоненте.
Берген Т.А., Трофименко И.А. Методика МР-диффузии и ее применение в исследовании опухолей малого таза у женщин
Одним из наиболее успешных применений ДВИ является выявление метастазов рака яичника по брюшине, так как на изображениях с высоким фактором взвешенности перитонеальные имплантаты имеют вид контрастных ярких капель на фоне темной асцитиче-ской
Рис. 4. ДВИ в выявлении перитонеальных метастазов при раке яичника. Т2-ВИ (а) и ДВИ (б) в аксиальной плоскости у пациентки с 03 серозной аденокарциномой яичников, асцитом и перитонеаль-ным канцероматозом. Опухолевые отсевы по брюшине демонстрируют
яркий сигнал на ДВИ, асцитическая жидкость остается темной
жидкости (рис. 4). По чувствительности и специфичности данная методика в выявлении перитонеального
канцероматоза не уступает возможностям контрастного усиления, и при этом ДВИ менее чувствительны к артефактам от движения асцитической жидкости.
Таким образом, МР-диффузия является информативным дополнением к традиционным последовательностям, применяемым в МРТ. Ее использование позволяет в ряде случаев избежать введения дорогостоящих контрастных препаратов и не сопряжено с существенными временными или техническими затратами, повышая диагностическую эффективность метода и уверенность диагноста в интерпретации выявленных изменений. Анализ ДВИ требует учета ряда факторов, обусловленных физическими особенностями методики, и обязательной оценки количественного параметра (ИКД).
Поступила в редакцию 24.05.2012 г. Утверждена к печати 27.06.2012 г.
Читайте также:

