Опухоль почки экскреторная урография
При экскреторной урографии у 60% больных опухолью почки отмечается вполне нормальная экскреция контрастного вещества, обеспечивающая хорошую видимость лоханки, чашечек и мочеточника, благодаря чему удается на основании этого исследования диагностировать бластоматозный процесс в почке. По данным Olsson (1962), только у 10% больных со злокачественной опухолью почки на экскреторных урограммах не выявляется тени верхних мочевых путей. У большинства больных на обзорных рентгенограммах обнаруживаются значительные изменения в размерах и контурах почек, позволяющие заподозрить в них опухоль.
Обычно на урограммах те части почечной паренхимы, которые не поражены опухолью выявляются более плотной тенью, чем те отделы почки, которые содержат опухоль. Этот феномен — различие в плотности теней различных отделов почечной паренхимы при наличии в ней опухоли — особенно хорошо бывает виден, когда больному вводят двойную дозу контрастного вещества с целью получить “нефроурографию”.
Ретроградная пиелография должна производиться не ранее, чем спустя 5—7 дней по прекращении гематурии, так как в противном случае сгусток крови, находящийся в лоханке или чашечке, в рентгеновском изображении может дать дефект наполнения, который ошибочно может быть принят за тень истинной опухоли.
Ретроградная пиелография вообще, а при опухолях почки в особенности должна производиться очень деликатно. Контрастную жидкость следует вводить в лоханку осторожно, под низким давлением и в количестве не более 5—6 мл. При таких условиях удается избежать лоханочно-почечных рефлюксов и тем самым предупредить возможность метастазирования опухоли (А. Я. Пытель, 1954, 1959). По этим же соображениям не следует применять при экскреторной урографии по поводу опухоли почки компрессию мочеточников.
Для опухоли почки на ретроградной пиелограмме, так же как и на экскреторной урограмме, характерными признаками являются:
- дефект наполнения лоханки или чашечек (иногда этот дефект бывает весьма обширным и выражается в ампутации большой и малой чашечек);
- сегментарное расширение лоханки и чашечек;
- удлинение, вытянутость чашечек и деформация их, а иногда укорочение чашечек с оттеснением их в сторону.
При весьма больших опухолях, сдавливающих чашечно-лоханочную систему, на пиелограмме вообще отсутствуют изображения лоханки и чашечек (рис. 196, 197, 198).
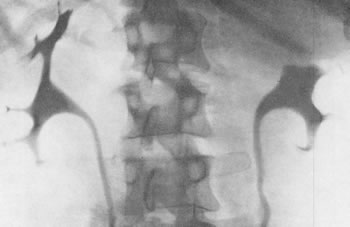
Рис. 196. Ретроградная двусторонняя пиелограмма. Мужчина 49 лет. Гипернефроидный рак левой почки.

Рис. 197. Ретроградная пиелограмма. Женщина 62 лет. Гипернефроидный рак левой почки.
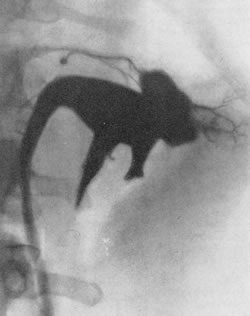
Рис. 198. Ретроградная пиелограмма. Женщина 48 лет. Гипернефроидный рак левой почки. Пиелолимфатический рефлюкс.
Если опухоль мала и располагается близко к поверхности почки, деформация чашечно-лоханочной системы может быть очень незначительной и заключаться в уплощении или смещении одной какой-либо чашечки. При расположении опухоли в центре почечной паренхимы изменения на пиелограмме или урограмме могут заключаться в раздвигании шеек чашечек. При наличии опухоли больших размеров наблюдается сильное сдавление, укорочение или отодвигание чашечек по направлению к полюсу почки, что создает весьма причудливую картину.
Нередко большая опухоль приводит к смещению почки и ее ротации. Это выявляется на пиелограмме необычной тенью, напоминающей чашечно-лоханочную систему аномальной почки.
При расположении опухоли в верхнем полюсе почки лоханка и чашечки могут быть не сдавлены, а лишь оттеснены вниз. Это создает картину, напоминающую форму цветка колокольчика.
Опухоль, располагающаяся в нижнем полюсе почки, особенно в его медиальной части, может сдавливать мочеточник и смещать его в сторону позвоночника. Такая компрессия мочеточника приводит к дилятации лоханки и гидронефрозу. В этих случаях распознавание причины расширения лоханки требует дополнительного обследования, производства снимков в различных положениях туловища больного с использованием контрастных веществ высокой концентрации.
При наличии больших опухолей почки тень верхней части мочеточника иногда располагается на середине позвоночника. Значительное же отклонение тени мочеточника в латеральную сторону указывает на наличие больших пакетов парааортальных лимфатических узлов, пораженных метастазами опухоли, что чаще всего наблюдается при семиноме.
Характерным для опухоли почки является наличие на экскреторной урограмме увеличения размеров одного из полюсов ее и увеличения расстояния от лоханки до свободной поверхности верхнего или нижнего полюса почки. Увеличение тени полюса почки говорит о наличии в этой зоне добавочной ткани, каковой чаще всего является опухоль. Этот симптом рельефнее выявляется при сочетании ретроградной пиелографии с пневморетроперитонеумом.
Иногда небольшую опухоль почки, проросшую в лоханку, удается обнаружить при комбинированном исследовании — пневмопиелографии с последующей обычной пиелографией жидким контрастным веществом.
Необходимо подчеркнуть, что пиелограмма при солитарной кисте почки весьма часто напоминает картину опухоли и в таких случаях диагноз может быть окончательно установлен только при помощи почечной ангиографии.
На рис. 199 представлена схема рентгенологических признаков, наиболее часто встречающихся при опухолях почек. Нижеследующие признаки позволяют с уверенностью высказаться за опухоль почки:
- общая деформация почечной лоханки;
- врастание новообразования в стенку или просвет лоханки; в первом случае отдельные чашечки или лоханка могут быть неравномерно сужены, стенки их ригидны вследствие инфильтрации опухолью, во втором— имеет место дефект наполнения почечной лоханки неправильной формы;
- рефлюкс контрастного вещества в сосуды опухоли или по периферии опухолевого узла; этот признак может наблюдаться как при ретроградной пиелографии, так и экскреторной урографии (Olsson, 1962) с компрессией мочеточников;
- наклоненная, как бы запрокинутая, тень чашечно-лоханочной системы; этот признак наблюдается чаще всего при расположении опухоли в верхней половине почки.
Рис. 199. Признаки рентгенологического изображения опухолей почек (схема по Trzetrzewinski, Mazurek).
1 — полициклический контур почки; 2 — изменение направления длинной оси почки; 3 — смещение мочеточника; 4 — изгиб мочеточника; 5 — смещение чашечек; 6 — неровность контуров чашечек и лоханки; 7 — ампутация чашечки; 8 — удлиненная чашечка; 9 — расширение малых чашечек; 10 — перекрещивание чашечек; 11 — значительное смещение больших чашечек; 12 — очаги в виде серых пятен; 13 — “немые почечные поля”; 14—изменение контура поясничной мышцы; 15 — очаги обызвествления.
Из указанных рентгенологических симптомов наиболее частым является деформация почечной лоханки. Деформация может быть незначительной либо резко выраженной, что в известной мере зависит от варианта формы самой чашечно-лоханочной системы. Так, при варианте, имеющем длинные чашечки, наличие даже небольшой опухоли в почечной паренхиме может выявиться на пиелограмме сдавлением или отклонением чашечки, тогда как при другом варианте, когда чашечки короткие, а лоханка внепочечного типа, опухоль пиелографически может не выявляться, в то время как на обзорном снимке она может проявиться в виде деформации наружного контура почки.
Иногда и сейчас находит применение метод Mullerheim: ретроградная пиелография с наложением на прощупываемую в животе “опухоль” кольца из металлической проволоки. В настоящее время новые более совершенные способы распознавания опухолей почек делают этот метод мало применимым.
Экскреторная (внутривенная) урография в настоящее время благодаря применению двух- и особенно трехатомных рентгеноконтрастных веществ (трийотраст, диодон, урокон и др.) позволяет во многих случаях распознать опухоль почки на основе тех же признаков, что и при ретроградной пиелографии. Однако экскреторная урография в меньшей степени, чем ретроградная пиелография, выявляет морфологические изменения почек и верхних мочевых путей. В большинстве случаев основная цель экскреторной урографии заключается в выяснении функционального состояния контралатеральной, не пораженной опухолью, почки. Для распознавания новообразований почки иногда прибегают к пневморену или пресакральному пневморетроперитонеуму. Целесообразнее пневморетроперитонеум комбинировать с экскреторной урографией или ретроградной пиелографией. Такая комбинация позволяет лучше определить контуры почки, установить увеличение одного из полюсов ее, а также опухолевый дефект в чашечно-лоханочной системе. С введением в медицинскую практику метода томографии последний с успехом может заменить пневморетроперитонеум, особенно если томография сочетается с экскреторной урографией трийотрастом.
Известно немало случаев, когда, применяя томографию, экскреторную урографию, нефротомографию, ретроградную пиелографию, пневморетроперитонеум, не удавалось установить опухоль почки, и только благодаря почечной ангиографии диагноз новообразования был установлен.
Дата добавления: 2014-12-26 ; просмотров: 1998 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Одним из методов дообследования мочевыделительной системы является экскреторная урография. Ее разрешено проводить пациентам любого возраста. Диагностика позволяет выявить функциональные и морфологические нарушения почек, мочевого пузыря, соединяющих эти органы протоков. Важно соблюдать все правила подготовки пациента, чтобы результат исследования был достоверным. Врачи часто назначают эту процедуру в экстренных ситуациях.
Назначение и особенности проведения экскреторной урографии
Что такое выделительная, экскреторная, внутривенная либо контрастная урография: это синонимичные названия одного и того же вида обследования. В ходе процедуры в сосуд на локте вводят йодистый препарат. Вещество по крови поступает в почки и выделяется вместе с уриной, заполняя чашечно-лоханочную систему и нисходящие пути выведения. Потом рентгеновским излучением высвечивают органы и делают урограмму.
На снимке благодаря контрасту видны четкие границы мочевого тракта. Полости почек, пузыря и мочеточников окрашены белым цветом с участками серого тона. Этот эффект врачи называют тенью.
Целью экскреторной урографии является оценка функциональной и выводящей способности почек, мочевого тракта, строение органов. Эту методику также используют для подтверждения взаимосвязи реноваскулярной гипертензии с нефрологической болезнью. Контрастную диагностику выполняют и при назначении цистографии, когда надо оценивать только мочевой пузырь.
Прямые показания для экскреторной урографии:
- травма поясницы, живота, таза;
- ощущение неполного опорожнения мочевого пузыря;
- урина с кровью;
- боль внизу спины;
- нефролитиаз;
- инфекции мочевыделительных органов;
- киста, опухоль;
- туберкулез почек;
- дефекты строения;
- закупорка мочевого тракта.
По плану экскреторную урографию делают после хирургического устранения патологий мочевыделительной системы. Цель диагностики: контроль восстановления ткани и функций, выявление хирургических осложнений.
Людям с недостаточностью почек или непереносимостью рентгеноконтрастного вещества запрещено проводить экскреторную урографию. К противопоказаниям также относят дисфункцию, цирроз или воспаление печени, инфаркт миокарда, инсульт. Нехватка объема циркулирующей крови является временным ограничением. Диагностику проводят после орального либо внутривенного восполнения ОЦК.
Экскреторную урографию нельзя выполнять людям с такими патологиями:
![]()
астмой;- пороком сердца;
- декомпенсированной кардиомиопатией;
- тиреотоксикозом;
- опухолью надпочечников.
Беременным женщинам такую диагностику делают в кризисных для жизни состояниях, если иные методики обследования нецелесообразны.
Иногда после применения экскреторной урографии возникает кожная аллергия, отек Квинке, ОПН (острая недостаточность почек), йодизм. Контрастный раствор может обжечь стенки вены в области укола, спровоцировать флебит. Воспаление сосуда проявляется покраснением кожи, припухлостью, уплотнением в зоне прокола, болью прилегающих тканей.
Во время введения йодистого препарата у человека бывают такие симптомы:
- одышка;
- головокружение;
- жжение в месте прокола вены;
- рвота;
- скачок давления;
- покраснение лица;
- жар в груди и голове (прилив).

Подготовка непосредственно к экскреторной урографии начинается за сутки до процедуры. Из рациона исключают пищу с клетчаткой и максимально снижают количество потребляемой жидкости. Обязательно проводят тест переносимости йода. Пациенту внутривенно вливают 2 мл контрастного вещества и оценивают реакцию организма.
Что нельзя есть:
- овощные/фруктовые салаты;
- крупяные каши;
- сухофрукты;
- орехи;
- грибы;
- бобовые.
Накануне процедуры не ужинают. Вечером и перед экскреторной урографией ставят очистительную клизму. Утром до начала диагностики пациент не пьет жидкость. До введения контраста опорожняют мочевой пузырь.
Проводят перед экскреторной урографией и психологическую подготовку пациента. Его страх может спровоцировать спазм мочевыделительного пути. Это ухудшает просмотр органов и влияет на результаты диагностики. Человеку надо объяснить ход процедуры, возможные ощущения, уточнить, что рядом есть препараты для экстренной медицинской помощи. Основные правила подготовки к контрастной урографии могут дополняться другими мероприятиями, если у человека есть индивидуальные особенности организма.
В диагностическом кабинете нужно переодеться в специальную рубаху, снять с себя украшения, часы, убрать телефон. Перед урографией проводится подготовка человека к исследованию: делают внутривенное вливание контрастного вещества. Препарат вводят со скоростью 10 мл/минуту, а людям старше 60 лет или с сосудистыми болезнями – медленнее. Во время инъекции врач наблюдает за состоянием пациента. Затем ожидают, когда вещество достигнет почек. Первую урограмму делают после введения контраста через:
- 5 минут – молодым людям;
- 8 мин. – пожилым пациентам;
- 8 мин. – гипертоникам;
- 12 мин. – больным со слабой функцией почек.
Урограммы выполняют по мере нисходящего движения контраста. В момент снимка надо задерживать дыхание. Общая длительность диагностики занимает 25―40 минут.
Взрослому надо для экскреторной урографии внутрь вены ввести минимум 20 мл йодистого раствора концентрацией 35%. Чем хуже работают почки, тем больший требуется объем жидкости. Врачи не рекомендуют применять предельные дозы препарата из-за риска повреждения паренхимы. Индивидуальную норму вещества рассчитывают исходя из массы тела, возраста пациента, функциональной способности фильтрующих органов.
Для обследования применяют препараты:
Контраст вливают внутривенно в сосуд у локтя. Для детей используют и иные разновидности выделения органов. Ребенку могут вещество ввести подкожно, в мышцу под лопатку, прямую кишку, венозный синус, сосуд на голове или шее, внутрикостно. При каждом способе персонально подбирают вид контраста, концентрацию раствора и дозировку. Методика введения вещества не влияет на информативность урографии.
Выдача результатов экскреторной урографии зависит от срочности и технических возможностей оборудования. В шкафах снимки проявляются час, при работе с цифровыми приборами распечатываются 15 минут. В поликлиниках протокол обследования и фото можно получить ближе к концу рабочего дня. В больницах пациентам после аварии и в иных экстренных случаях фото не делают, поскольку группа врачей человека обследует в реальном времени и сразу принимает решение о методах устранения проблемы.

Краткое описание нормы и патологий на урограмме:
| Состояние органов | Почечные лоханки и чашки | Мочеточники | Пузырь |
|---|---|---|---|
| Показатели нормы у подростков и взрослых | В каждой почке отчетливо видны 4 чашки, переходящие в 1 лоханку | От почечной полости ниспадает линия шириной 4-5 мм с периодическим сужением. Узкие участки темнее. | У органа четкие контуры стенок без дивертикулов и внутрипузырных образований. Расположен над лобковым сочленением. Полость мочевика окрашена светлым цветом без затемнений. |
| Закупорка мочевого тракта | В месте непроходимости не окрашивается чашка или лоханка | Перед окклюзией прерывается линия контраста | ― |
| Внутрипузырная опухоль, киста | ― | ― | Окрашенная жидкость заполняет пространство между стенкой мочевого пузыря и новообразования |
| Немая почка | Чашечно-лоханочный комплекс не окрашивается | Мочеточники не выделяются | Полость пузыря не просматривается |
| Острый пиелонефрит | Запоздалое заполнение полостей слабо окрашенной жидкостью, медленный ее отток через мочеточник, деформация поврежденной почки | ― | ― |
Расшифровкой результатов обследования занимается нефролог. О нормах и патологиях судят по скорости заполнения почечных лоханок и чашечек, интенсивности окраса жидкости (тень темнее или светлее). У человека с сохраненной функцией почек контраст достигает органов синхронно, спустя пару минут после внутривенного вливания.
Проведение экскреторной урографии детям
Нет различий в показаниях или ограничениях диагностики между взрослыми и детьми. Ребенку проводится экскреторная урография почек с мочевым трактом при подозрении болезней в связи с аномалиями их строения. Срочную диагностику делают новорожденным, у которых отсутствует мочеиспускание. Обследование также показано при энурезе, получении травмы этих органов, развитии туберкулеза, гломерулонефрита, нефролитиаза, опухолей или кисты в мочевом тракте.
Контрастные растворы токсичны для почек. Поэтому ребенку экскреторная лучевая методика может делаться лишь в критических ситуациях. Готовить к урографии детей надо так же, как и взрослых пациентов. Выполняются такие мероприятия:
![]()
анализ крови (клинический, биохимический);- предварительное аппаратное обследование;
- тест переносимости контраста, наркоза;
- психологическая подготовка;
- соблюдение суточной диеты;
- анализ мочи (общий, по Зимницкому);
- 2-этапное очищение кишечника перед процедурой.
Алгоритм проведения экскреторной урографии детям младше 3 лет:
- Ребенку делают общий наркоз либо в присутствии родителя малыша фиксируют к столу ремнями.
- В вену капельно вводят трехатомный йодистый препарат из расчета 500 мг вещества/1 кг веса.
- Надевают ребенку сдавливающий широкий пояс.
- Снимают урограммы через 2 минуты после введения контраста.
- Врач регулирует скорость осуществления фото, определяет, сколько нужно снимков, контролирует состояние ребенка.
- После процедуры пациента перевозят в палату для медицинского наблюдения.
Плюсы и минусы методики: мнения врачей
Врачи предпочитают экскреторную урографию ретроградному методу обследования. Она не имеет возрастных ограничений, способ оценки по нисходящему пути информативнее, хорошо может показывать целостность и дефекты мочевыделительной системы. В январе стоимость этой диагностики в медицинских центрах Москвы начинается от 2900 рублей (с учетом оплаты контраста).

Для экскреторной урографии лучше применять многоатомные препараты. Другие типы контрастных средств чаще вызывают побочный эффект, хуже отображают полости, увеличение их доз затрудняет исследование. В ходе процедуры бессмысленно делать много снимков: это лишний раз облучает организм. Достаточно нескольких урограмм на раннем, позднем сроке диагностики, и в середине процесса, когда средством окрашен весь мочевыделительный путь. Иногда требуется снимки повторно сделать 1-3 раза в ближайшие сутки после введения контраста.
Существует экскреторная урография, при которой используют компьютерный либо магнитно-резонансный томограф. Этот способ обследования информативнее рентгена, поскольку различаются начальные стадии морфологических нарушений. Техника введения контрастного вещества не меняется. Цена КТ-урографии начинается от 7300, а МРТ – от 9000 рублей.
Отзывы пациентов
Тамара Андреевна, Москва
Заключение
Из-за аллергенности контрастных препаратов, их нефротоксичности и влияния рентгеновских лучей проведение экскреторной урографии считается опасным для организма. Поэтому требуется тщательная подготовка пациента к диагностике, тестирование переносимости вещества. Ученые продолжают совершенствовать оборудование и растворы для процедуры. Сейчас неопасной считается МРТ-урография с применением многоатомных йодистых средств.

Зачастую пациентам назначается урография внутривенная. Рассмотрим, что это такое. Процедура представляет собой рентгенографию мочевыводящей системы с предварительным введением йодсодержащих препаратов.
Метод является одним из самых точных и позволяет тщательно изучить строение и состояние органов мочеполовой системы, их работу. Если по каким-то причинам процедуру пациенту делать нельзя, врач меняет ее на равноценную по точности методику, например, компьютерную томографию (КТ), МРТ.
Разновидности урографии
Урография почек бывает трех видов.

Такая диагностика проводится с помощью контраста. Как правило, вводится он внутривенно, очень медленно, на протяжении всей процедуры, в то время как параллельно делают рентгеновские снимки.

Данное исследование, по сути, представляет собой обычную рентгенологическую диагностику, проводимую без контрастного вещества. Проводится она сначала для изучения общей почечной структуры и обнаружения крупных конкрементов.
Обзорная урография назначается, когда необходимо провести обследование при почечных коликах, повреждениях поясничного отдела, гидронефрозе, мочекаменной болезни, новообразованиях разного происхождения.
Методика еще называется контрастной, или внутривенной, урографией почек, поскольку при ее выполнении в вену вводят контрастные вещества. В основе метода лежат способность организма выводить вещества, образовавшиеся в процессе метаболизма, а также фильтрационные свойства почек.
Показания к проведению

Контрастная урография почек применяется, чтобы оценить работу мочевыводящей системы, а также для выявления нарушений в строении органов.
Основные показания к проведению диагностики:
- обнаружение крови в урине,
- болевые ощущения в животе и пояснице,
- странный цвет и запах урины,
- высокое давление,
- нарушения процесса мочеиспускания.
В зависимости от поставленных врачом целей, одновременно может проводиться обзорная и экскреторная урография.
Возможности диагностической процедуры с использованием контраста таковы: полученные с помощью рентгеновских лучей снимки, помимо мочевыводящей системы и почек, помогают изучить строение и работу органов брюшной полости, состояние костей.

Внутривенная урография почек с применением контрастного вещества назначается при:
- травмах мочевыделительных органов,
- различных аномалиях развития мочевыделительных органов,
- патологиях почек,
- необходимости контроля эффективности проведенного оперативного лечения,
- хронических болезнях мочевого пузыря, мочеточников,
- пиелонефрите,
- почечной колике,
- новообразованиях почек добро- и злокачественного характера,
- оценке состояния чашечно-лоханочной системы почки,
- недержании мочи,
- артериальной гипертензии,
- подвижности почек,
- необходимости подтверждения результатов обследования мочевыводящих путей и почек, полученных в ходе проведения УЗИ.
Противопоказания

Как и все методы исследования, внутривенная урография имеет противопоказания к проведению. Так, процедура запрещена в следующих случаях:
- почечная недостаточность, протекающая в хронической или острой форме,
- болезни дыхательной и сердечно-сосудистой системы, печени в стадии декомпенсации,
- сепсис,
- кровотечения,
- тиреотоксикоз,
- феохромоцитома,
- сильное повышение температуры (лихорадка),
- грудное вскармливание,
- наличие аллергической реакции на йод или какой-либо другой компонент контрастного раствора,
- почечные патологии тяжелой формы с нарушением выделительной функции,
- шок или коллапс,
- гломерулонефрит в остром периоде,
- проблемы со свертываемостью крови,
- лучевая болезнь,
- прием некоторых медикаментов при диабете,
- беременность,
- преклонный возраст.

В случае невозможности проведения урографии вследствие вышеуказанных причин врач назначает другие методы диагностики, например, магнитно-резонансную или компьютерную томографию.
Подготовка к урографии

Чтобы урография почек дала достоверные результаты, требуется подготовка пациента:
- Необходимо общее исследование крови и урины, УЗИ.
- Пациент должен придерживаться диеты 2-3 дня перед урографией: из рациона убирают продукты, приводящие к запору и усиленному газообразованию.
- За день до внутривенной урографии ограничивается прием жидкости. Хотя многие врачи считают, что можно не ограничивать себя в жидкости, достаточно только принимать по 100 мл в час.
- Накануне пациент последний раз употребляет пищу не позже 18:00, причем исключительно легкие продукты.
- Подготовка к исследованию с контрастом также требует проведения пробы на аллергическую реакцию. Для этого вечером перед процедурой пациенту вводят 1-3 мл вещества и смотрят на его самочувствие. Если вероятность возникновения аллергии высока, больному назначают прием антигистаминов в течение нескольких дней до процедуры.
- Если будет проводиться экскреторная урография почек, с вечера делается клизма.
- Утром разрешается слегка позавтракать. Жидкость пить нельзя. В редких случаях позволено выпить совсем чуть-чуть.
Подготовка к урографии почек у детей проводится аналогично.
От того, насколько правильно вы смогли подготовиться к урографии, зависит качество полученных снимков.
Проведение исследования

Теперь рассмотрим методику проведения и побочные эффекты, возникающие при этом. Выполняется она в два этапа.
Как делают обзорную урографию

Как правило, длительность этого этапа составляет 5 минут. Но в зависимости от серьезности заболевания и разных факторов время исследования может варьироваться.
Как делается внутривенная урография

Проведение этого этапа начинается с укладывания пациента на спину на специальный стол и введения контраста парентеральным методом.
Поначалу может возникнуть дискомфорт, но со временем он исчезнет, а введенное контрастное вещество продвигается по крови человека, достигает мочеточников, распределяется в почечной ткани. В общем на обследование затрачивается 30-60 минут.
Все снимки делаются с определенным интервалом. Один из снимков делается в вертикальном положении, а остальные — в горизонтальном.
При необходимости выполняют несколько снимков спустя несколько часов после введения контраста.
После процедуры пациенту рекомендуют пить много жидкости, чтобы контрастное вещество поскорее вывелось из организма.
Возможные побочные эффекты

Как правило, проведение обзорной урографии никакого неудобства не приносит. Единственное, что может почувствовать пациент, – дискомфорт при введении контраста.
Но через некоторое время все симптомы проходят, и пациент чувствует себя как обычно. До проведения процедуры врач должен сообщить пациенту о возможности появления таких побочных эффектов, как тошнота, головокружение, жжение в вене, как только начинают вводить контрастный раствор, привкус во рту, жар в теле.
Чтобы как можно быстрее вывести компонент из организма, пациенту следует пить жидкость в большом количестве, в частности зеленый чай, молоко, натуральные соки.
Расшифровка результатов

По окончании обследования результаты анализируются врачом-урологом. В ходе расшифровки урограммы делаются выводы о:
- работе чашечно-лоханочной системы и наполнении лоханок уриной,
- габаритах, а также изменении вида почек,
- правильности их размещения в организме и патологиях развития,
- наличии гидронефроза в тяжелой стадии,
- состоянии паренхиматозных структур,
- наличии или отсутствии конкрементов,
- последствиях травм мочевыводящих путем,
- скорости и объемах выведения мочи.
Урография почек представляет собой современное исследование, которое позволяет оценить состояния и работу почек, мочевого пузыря и мочевыводящих путей.
Исследование безопасно, и его можно использовать для пациентов любой возрастной категории. Правильная подготовка к проведению процедуры значительно увеличит результативность метода.
Читайте также:



