Что такое злокачественное новообразование правого легкого
Злокачественные опухоли легких – общее понятие, объединяющее группу новообразований трахеи, легких и бронхов, характеризующихся бесконтрольным делением и разрастанием клеток, инвазией в окружающие ткани, их разрушением и метастазированием в лимфоузлы и отдаленно расположенные органы. Злокачественные опухоли легких развиваются из средне-, низко- или недифференцированных клеток, значительно отличающихся по структуре и функциям от нормальных. К злокачественным опухолям легких относятся лимфома, плоскоклеточный и овсяноклеточный рак, саркома, мезотелиома плевры, малигнизированный карциноид. Диагностика злокачественных опухолей легких включает рентгенографию, КТ или МРТ легких, бронхографию и бронхоскопию, цитологическое исследование мокроты и плеврального выпота, биопсию, ПЭТ.
МКБ-10
- Причины злокачественных опухолей легкого
- Виды злокачественных опухолей легких
- Классификация рака легкого
- Симптомы злокачественных опухолей легких
- Диагностика злокачественных опухолей легких
- Лечение злокачественных опухолей легких
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Злокачественные опухоли легких – общее понятие, объединяющее группу новообразований трахеи, легких и бронхов, характеризующихся бесконтрольным делением и разрастанием клеток, инвазией в окружающие ткани, их разрушением и метастазированием в лимфоузлы и отдаленно расположенные органы. Злокачественные опухоли легких развиваются из средне-, низко- или недифференцированных клеток, значительно отличающихся по структуре и функциям от нормальных.
Самой частой злокачественной опухолью легких является рак легкого. У мужчин рак легкого встречается в 5-8 раз чаще, чем у женщин. Рак легкого обычно поражает пациентов старше 40-50 лет. Рак легкого занимает 1-е место в ряду причин смерти от рака, как среди мужчин (35%), так и среди женщин (30%). Другие формы злокачественных опухолей легких регистрируются значительно реже.

Причины злокачественных опухолей легкого
Появление злокачественных опухолей вне зависимости от локализации связывают с нарушениями дифференцировки клеток и пролиферации (разрастания) тканей, происходящими на генном уровне.
Факторами, вызывающими подобные нарушения в тканях легкого и бронхов, являются:
- активное курение и пассивное вдыхание сигаретного дыма. Курение является основным фактором риска возникновения злокачественных опухолей легких (в 90% у мужчин и в 70% у женщин). Никотин и смолы, содержащиеся в сигаретном дыме, обладают канцерогенным действием. У пассивных курильщиков вероятность развития злокачественных опухолей легких (особенно рака легкого) возрастает в несколько раз.
- вредные профессиональные факторы (контакт с асбестом, хромом, мышьяком, никелем, радиоактивной пылью). Люди, связанные в силу профессии с воздействием этих веществ, подвержены риску возникновения злокачественных опухолей легких, особенно, если они – курильщики.
- проживание в зонах с повышенным радоновым излучением;
- наличие рубцовых изменений легочной ткани, доброкачественных опухолей легкого, склонных к малигнизации, воспалительных и нагноительных процессов в легких и бронхах.
Данные факторы, влияющие на развитие злокачественных опухолей легких, могут вызывать повреждения ДНК и активизировать клеточные онкогены.
Виды злокачественных опухолей легких
Злокачественные опухоли легких могут изначально развиваться в легочной ткани или бронхах (первичная опухоль), а также метастазировать из других органов.
Рак легкого – эпителиальная злокачественная опухоль легких, исходящая из слизистой бронхов, бронхиальных желез или альвеол. Рак легкого обладает свойством метастазирования в другие ткани и органы. Метастазирование может происходить по 3 путям: лимфогенному, гематогенному и имплантационному. Гематогенный путь наблюдается при прорастании опухоли в кровеносные сосуды, лимфогенный – в лимфатические. В первом случает опухолевые клетки с кровотоком переносятся в другое легкое, почки, печень, надпочечники, кости; во втором – в лимфоузлы надключичиной области и средостения. Имплантационное метастазирование отмечается при прорастании злокачественной опухоли легких в плевру и распространении ее по плевре.
По локализации опухоли по отношению к бронхам различают периферический рак легкого (развивается из мелких бронхов) и центральный рак легкого (развивается из главного, долевых или сегментарных бронхов). Рост опухоли может быть эндобронхиальным (в просвет бронха) и перибронхиальным (в сторону легочной ткани).
По морфологическому строению различают следующие виды рака легкого:
- низко- и высокодифференцированный плоскоклеточный (эпидермоидный рак легкого);
- низко- и высокодифференцированный железистый рак легкого (аденокарцинома);
- недифференцированный (овсяноклеточный или мелкоклеточный) рак легкого.
В основе механизма развития плоскоклеточного рака легкого лежат изменения эпителия бронхов: замещение железистой ткани бронхов фиброзной, цилиндрического эпителия плоским, возникновение очагов дисплазии, переходящих в рак. В возникновении карциномы играют роль гормональные факторы и генетическая предрасположенность, способные активизировать канцерогены, попавшие в организм.
Овсяноклеточный рак относится к злокачественным опухолям легкого диффузной нейроэндокринной системы (АПУД-системы), продуцирующим биологически активные вещества. Этот вид рака легкого дает гематогенные метастазы уже на ранней стадии.
Лимфома – злокачественная опухоль легких, исходящая из лимфатический системы. Лимфома может первично локализоваться в легких или метастазировать в них из других органов (молочных желез, толстого кишечника, прямой кишки, почек, щитовидной железы, предстательной железы, желудка, яичка, шейки матки, кожи и костей).
Саркома – злокачественная опухоль легкого, развивающаяся из интраальвеолярной или перибронхиальной соединительной ткани. Саркома чаще развивается в левом, а не в правом легком, как рак. Мужчины заболевают саркомой чаще женщин в 1,5-2 раза.
Рак плевры (мезотелиомы плевры) - злокачественная опухоль, исходящая из мезотелия – эпителиальной ткани, выстилающей полость плевры. Чаще поражает плевру диффузно, реже - локально (в виде полипозных образований и узлов). В результате плевра утолщается до нескольких сантиметров, приобретает хрящевую плотность, становится шероховатой.
Малигнизированный карциноид приобретает все признаки злокачественной опухоли легкого: неограниченный инфильтративный рост, способность метастазирования в отдаленные органы (другое легкое, печень, головной мозг, кости, кожу, надпочечники, почки, поджелудочную железу). В отличие от рака легкого карциноид растет медленнее и позднее дает метастазы, поэтому радикальная операция дает хорошие результаты, местные рецидивы возникают редко.
Классификация рака легкого
В онкопульмонологии используется классификация рака легкого по международной системе TNM, где:
- ТХ – рентгенологические и бронхологические данные за наличие злокачественной опухоли легких отсутствуют, однако определяются атипичные клетки в смывах из бронхов или в мокроте
- ТО — первичная опухоль не определяется
- Tis — преинвазивный (внутриэпителиальный) рак
- Tl — в окружении легочной ткани или висцеральной плевры определяется опухоль диаметром до 3 см, при бронхоскопии признаков поражения главного бронха не обнаруживается
- Т2 — определяется опухоль диаметром более 3 см, переходящая на главный бронх ниже зоны бифуркации не менее чем на 2 см, либо с прорастанием висцеральной плевры, либо с наличием ателектаза части легкого
- ТЗ — опухоль с прорастанием в грудную стенку, париетальную плевру, перикард, диафрагму, или с распространением на главный бронх, не доходя менее 2 см до бифуркации, или сопровождающаяся ателектазом целого легкого; размер опухоли любой
- Т4 — опухоль распространяется на средостение, миокард, крупные сосуды (аорту, ствол лёгочной артерии, верхнюю полую вену), пищевод, трахею, зону бифуркации, позвоночник, а также опухоль, сопровождающаяся выпотным плевритом.
- NX — недостаточно данных для оценки регионарных лимфоузлов
- NO — отсутствие метастатического поражения внутригрудных лимфоузлов
- N1 — метастазирование или распространение злокачественной опухоли легких на перибронхиальные или (и) лимфоузлы корня легкого
- N2 — метастазирование злокачественной опухоли легких в бифуркационные или лимфоузлы средостения со стороны поражения
- N3 — метастазирование злокачественной опухоли легких в лимфоузлы корня и средостения на противоположной стороне, надключичные или прескаленные лимфоузлы с любой стороны
- MX — недостаточно данных для оценки отдаленных метастазов
- МО — отсутствие отдаленных метастазов
- Ml — наличие отдаленных метастазов
- GX — невозможно оценить степень клеточной дифференцировки
- GI — высокодифференцированная
- G2 — умереннодифференцированная
- G3 — низкодифференцированная
- G4 — недифференцированная
- I – опухоль легкого размером до 3 см с локализацией в пределах одного сегмента или сегментарного бронха, метастазы отсутствуют.
- II – опухоль легкого размером до 6 см с локализацией в пределах одного сегмента или сегментарного бронха, наличие единичных метастазов в бронхопульмональных лимфоузлах
- III – опухоль легкого размером более 6 см, переходящая на соседнюю долю, соседний или главный бронх, метастазы в трахеобронхиальные, бифуркационные, паратрахеальные лимфоузлы.
- IV— опухоль легкого распространяется на другое легкое, соседние органы, имеются обширные местные и отдаленные метастазы, раковый плеврит.
Знание классификации злокачественных опухолей легких позволяет прогнозировать течение и исход болезни, план и результаты лечения.
Симптомы злокачественных опухолей легких
Проявления злокачественных опухолей легких определяются локализацией, размерами опухоли, ее отношением к просвету бронха, осложнениями (ателектазом, пневмонией), распространенностью метастазов. Ранние симптомы злокачественных опухолей легких малоспецифичны. Пациентов беспокоят нарастающая слабость, повышенная утомляемость, периодическое повышение температуры тела, недомогание. Начало развития опухоли часто маскируется под клинику бронхита, пневмонии, частых ОРВИ. Нарастание и рецидивы этих проявлений заставляют пациента обратиться к врачу.
Дальнейшее развитие злокачественных опухолей легких эндобронхиальной локализации характеризуется упорным кашлем со слизисто-гнойной мокротой и нередко кровохарканьем. Легочное кровотечение говорит о прорастании опухоли в крупные сосуды. С увеличением размеров злокачественной опухоли легких нарастают явления нарушения бронхиальной проходимости - появляется одышка.
Периферические опухоли легких протекают бессимптомно до момента прорастания в грудную стенку или плевру, когда возникают сильные боли в груди. Поздние проявления злокачественных опухолей легких – слабость, похудание, кахексия. В поздних стадиях рак легкого сопровождается массивным, рецидивирующим геморрагическим плевритом.
Диагностика злокачественных опухолей легких
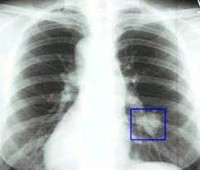
Выраженные физикальные проявления на ранних этапах онкопроцесса в легких нехарактерны. Основным источником выявления злокачественных опухолей легких на стадии отсутствия клиники является рентгенография. Злокачественные опухоли легких могут быть случайно выявлены при проведении профилактической флюорографии. При рентгенографии легких определяются опухоли диаметром более 5-6 мм, участки сужения и неровностей контуров бронхов, ателектаза и инфильтрации. В сложных диагностических случаях дополнительно проводят МРТ или КТ легких.
При периферической локализации опухоли легкого определяется плевральный выпот. Подтверждается диагноз такой злокачественной опухоли легких цитологическим исследованием выпота, полученного путем плевральной пункции, или биопсией плевры. Наличие первичной опухоли или метастазов в легких может устанавливаться при цитологическом исследовании мокроты. Бронхоскопия позволяет осмотреть бронхи вплоть до субсегментарных, обнаружить опухоль, провести забор бронхиальных смывов и трансбронхиальную биопсию.
Глубоко расположенные опухоли диагностируются при помощи пункционной биопсии легкого и гистологического исследования. С помощью диагностической торакоскопии или торакотомии определяется операбельность злокачественной опухоли легких. При метастазировании злокачественной опухоли легких в прескаленные лимфоузлы проводят их биопсию с последующим определением гистологической структуры опухоли. Отдаленные метастазы первичной опухоли легких выявляются при УЗИ-эхолокации, КТ или радиоизотопном сканировании (ПЭТ).
Лечение злокачественных опухолей легких
Радикальным методом лечения злокачественных опухолей легких является их оперативное удаление, которое проводят торакальные хирурги. Учитывая стадию и обширность поражения, производят удаление одной или двух долей легкого (лобэктомия или билобэктомия); при распространенности процесса – удаление легкого и регионарных лимфоузлов (пневмонэктомия). Методом проведения оперативного вмешательства может быть торакотомия или видеоторакоскопия. Одиночные или множественные метастазы в легком оперируют, если произведено удаление первичного очага.
Оперативное лечение при злокачественных опухолях легких не проводится в случаях:
- невозможности радикального удаления опухоли
- наличия отдаленных метастазов
- тяжелых нарушений функций легких, сердца, почек, печени
Относительным противопоказанием к оперативному лечению является возраст пациента старше 75 лет.
В послеоперационном периоде или при наличии противопоказаний к операции проводится лучевая и/или химиотерапия. Часто различные виды лечения злокачественных опухолей легких комбинируют: химиотерапия - операция – лучевая терапия.
Прогноз и профилактика
Без лечения продолжительность жизни пациентов с диагностированными злокачественными опухолями легких составляет около 1 года.
Прогноз при радикально проведенной операции определяется стадией заболевания и гистологическим видом опухоли. Самые неблагоприятные результаты дает мелкоклеточный низкодифференцированный рак. После операций по поводу дифференцированных форм рака I стадии пятилетняя выживаемость пациентов составляет 85-90%, при II стадии - 60%, после удаления метастатических очагов - от 10 до 30 %. Летальность в послеоперационном периоде составляет: при лобэктомии - 3-5 %, при пневмонэктомии - до 10 %.
Профилактика злокачественных опухолей легких диктует необходимость активной борьбы с курением (как активным, так и пассивным). Важнейшими мерами являются снижение уровня воздействия канцерогенов на производстве и в окружающей среде. В предупреждении злокачественных опухолей легких играет роль профилактическое рентгенологическое обследование лиц группы риска (курящих, пациентов с хроническими пневмониями, работников вредных производств и др.).
В большинстве случаев развитие злокачественной опухоли начинается в клетках самого легкого, однако злокачественные клетки могут также распространяться (метастазировать) в легкие из других органов.

Рак легкого – наиболее распространенный вид злокачественных опухолей как у мужчин, так и у женщин. Более того, это самая распространенная причина смерти от рака независимо от пола.
Причины
Курение – основная причина (90% случаев) злокачественных опухолей легких у мужчин и приблизительно 70% – у женщин. Болезнь в последние годы у женщин диагностируют чаще, так как увеличилось число курящих женщин. Чем больше сигарет выкуривает человек, тем выше риск развития онкологических заболеваний легких.
Значительно реже (около 10-15% случаев у мужчин и 5% – у женщин) злокачественные опухоли легких вызывают вещества, с которыми люди сталкиваются на работе. Считается, что при контакте с асбестом, радионуклидами, мышьяком, хромом, никелем, хлорметиловыми эфирами, ипритом и испарениями кокса повышен риск развития злокачественных опухолей легких, хотя главным образом это касается тех, кто курит. Роль загрязнения воздуха в развитии их сомнительна. Реже может иметь значение воздействие газа радона в домах. Иногда злокачественные опухоли легких, особенно аденокарцинома и альвеолярный рак, развиваются у людей, имеющих другие болезни легких, например туберкулез и фиброз.
Виды злокачественных опухолей легких
Больше 90% злокачественных опухолей легких начинают развиваться в бронхах (больших дыхательных путях, которые подходят к легким); такие опухоли называются бронхогенными карциномами. Разновидности этих опухолей – плоскоклеточный, мелкоклеточный, крупноклеточный рак и аденокарцинома.
Альвеолярная карцинома начинает развиваться в воздушных пузырьках (альвеолах) легких. Она может локализоваться в одной зоне, но часто образуется одновременно в нескольких областях легких.
Менее распространены бронхиальная аденома (которая может быть злокачественной или доброкачественной), хондроматозная гамартома (доброкачественная) и саркома (злокачественная). Лимфома – злокачественная опухоль лимфатической системы. Она может развиваться в легких или распространяться на них из других органов.
Многие злокачественные новообразования, локализующиеся в другом месте организма, распространяются на легкие. Наиболее часто злокачественные опухоли метастазируют в легкие из молочной железы, толстой кишки, предстательной железы, почек, щитовидной железы, желудка, шейки матки, прямой кишки, яичка, костей и кожи.
Симптомы
Симптомы онкологических заболеваний легких зависят от их вида, расположения опухоли и пути, по которому она распространяется. Основной симптом – постоянный кашель. Люди с хроническим бронхитом, у которых развивается злокачественная опухоль легких, часто обращают внимание, что их обычный кашель становится сильнее. Мокрота бывает окрашена кровью. Если опухоль прорастает в крупные кровеносные сосуды, это может вызвать тяжелое кровотечение.
Рост злокачественной опухоли сопровождается появлением хрипов, так как сужаются дыхательные пути, в которых она развивается. Закупорка бронха может вести к спадению той части легких, которую снабжает бронх; это называется ателектазом. Другим последствием является пневмония, сопровождающаяся кашлем, повышением температуры тела, болью в грудной клетке и одышкой. Если опухоль прорастает в стенку грудной клетки, возникает постоянная боль в груди.
Симптомы, которые развиваются позже, включают потерю аппетита, слабость, потерю в весе. Злокачественные опухоли легких часто вызывают накопление вокруг них жидкости – плевральный выпот, что ведет к одышке. Когда опухоль поражает большой объем ткани легких, развивается тяжелая одышка, снижается уровень кислорода в крови и усугубляется сердечная недостаточность, если она существовала прежде.
Если опухоль прорастает в некоторые нервы, проходящие в области шеи, наблюдается опущение верхнего века, сужение зрачка, западение глаза и уменьшение потоотделения на одной стороне лица. Сочетание этих симптомов известно как синдром Горнера. Злокачественные новообразования, расположенные в верхней части легкого, могут прорасти в нервы, которые идут к руке, в результате в ней появляются боль, онемение и слабость. Если повреждаются нервы, идущие к гортани, голос человека становится хриплым.
Опухоль может прорасти непосредственно в пищевод, а может развиваться рядом с ним и оказывать давление, затрудняя глотание. Иногда образуется патологическое сообщение (анастомоз) между пищеводом и бронхом, что вызывает появление сильного кашля во время глотания, поскольку пища и жидкость попадают в легкие.
Злокачественные опухоли легких могут прорастать в сердце, и тогда происходит нарушение сердечного ритма, увеличение сердца или накопление жидкости в перикардиальной полости, окружающей сердце. Опухоль может метастазировать в верхнюю полую вену (одну из больших вен в грудной клетке). Нарушение ее проходимости вызывает застой крови в других венах верхней части организма. Вены, проходящие на стенке грудной клетки, набухают. Лицо, шея и верхняя часть грудной клетки, включая молочные железы, опухают и приобретают фиолетовый оттенок; появляются одышка, головная боль, расстройства зрения, головокружение и сонливость. Эти симптомы обычно усугубляются, когда человек наклоняется или ложится.
Клетки опухоли могут распространяться с кровотоком и попадать в печень, мозг, надпочечники и кости. Это возможно уже в начале болезни, особенно при мелкоклеточной карциноме. Симптомы: печеночная недостаточность, cпутанность сознания, судорожные приступы и боли в костях – могут развиваться прежде, чем станет очевидным заболевание легких, что затрудняет раннюю диагностику.
Некоторые злокачественные опухоли легких вызывают симптомы, не относящиеся к легким: расстройства обмена веществ, заболевания мышц и нервов (паранеопластические синдромы). Они не связаны с размером или расположением опухоли легких и не обязательно указывают на то, что опухоль распространилась за пределы грудной клетки. Такие симптомы вызываются веществами, вырабатываемыми злокачественными клетками, и могут быть первыми при первичном раке или первыми при его рецидиве после лечения. Примерами паранеопластического синдрома являются синдром Итона-Ламберта, характеризующийся выраженной слабостью мышц, а также слабость и болезненность мышц, вызванная их воспалением (полимиозитом), которое может сопровождаться воспалением кожи (дерматомиозитом).
Некоторые злокачественные опухоли легких вырабатывают гормоны или гормоноподобные вещества, что приводит к повышению их содержания в организме. Например, при мелкоклеточной карциноме может вырабатываться адренокортикотропный гормон, что вызывает синдром Кушинга, или вазопрессин (антидиуретический гормон), который становится причиной задержки воды и снижения уровня натрия в крови. Чрезмерная выработка гормона ведет к развитию карциноидного синдрома: приливы, хрипы, понос и нарушение работы сердечных клапанов. Плоскоклеточный рак может вырабатывать гормоноподобное вещество, которое приводит к очень значительному повышению уровня кальция в крови. К другим гормональным синдромам, связанным со злокачественными опухолями легких, относятся увеличение молочных желез у мужчин (гинекомастия) и избыток гормона щитовидной железы (гипертиреоз). Могут возникать изменения кожи, в том числе потемнение кожи под мышкой. Рак легких иногда приводит даже к изменению формы пальцев рук и ног и длинных трубчатых костей. Эти изменения могут быть видны на рентгенограмме.
Диагностика
Врач подозревает злокачественную опухоль легких, когда пациент, особенно курильщик, жалуется на постоянный или усугубляющийся кашель, имеет другие симптомы болезни легких. Иногда тень на рентгеновском снимке грудной клетки у человека без каких-либо проявлений болезни является первым симптомом.
Рентгенологическое исследование грудной клетки позволяет обнаружить большинство опухолей легких, хотя иногда можно пропустить маленькие опухолевые узлы. Однако тень в легких на рентгенограмме – еще не доказательство наличия опухоли. Обычно необходимо микроскопическое исследование гистологического препарата. Материалом для такого исследования может быть мокрота. Получить кусочек ткани для этого можно во время бронхоскопии. Если опухоль расположена слишком глубоко в легком и до нее не добраться, врач может взять кусочек ткани иглой, введенной через кожу под контролем компьютерной томографии (КТ). Это называется пункционной биопсией. В ряде случаев кусочек ткани можно получить только во время хирургической операции, называемой торакотомией.
КТ может выявить маленькие тени, которые не всегда видны на рентгеновском снимке грудной клетки; показать, увеличены ли лимфатические узлы; однако чтобы определить, является это следствием воспаления или опухоли, бывает необходима биопсия. КТ брюшной полости или головы может показать, что опухоль распространилась на печень, надпочечники или мозг. Томография костей позволяет узнать, есть ли в них метастазы. Поскольку мелкоклеточный рак имеет тенденцию к распространению в костный мозг, врач иногда проводит биопсию костного мозга.
Врачи классифицируют злокачественные опухоли на основании того, насколько велика опухоль, распространяется ли она на близлежащие лимфатические узлы и на отдаленные органы. В зависимости от этих признаков указывают стадии заболевания. Для каждой стадии существует соответствующее лечение; кроме того, классификация дает возможность оценить прогноз пациента.
Лечение
Доброкачественные бронхиальные опухоли чаще всего удаляют хирургически, поскольку они могут блокировать бронхи и через какое-то время стать злокачественными. Часто невозможно установить точно, является ли опухоль легких злокачественной, пока ее не удалят и не исследуют под микроскопом.
Опухоли, которые не распространились за пределы легких (за исключением мелкоклеточной карциномы), иногда можно оперировать. Хотя от 10 до 35% злокачественных опухолей можно удалить хирургическим путем, операция не всегда приводит к излечению.
От 25 до 40% людей, у которых удалена изолированная медленно растущая опухоль, остаются в живых по крайней мере в течение 5 лет после установления диагноза. Такие пациенты должны регулярно наблюдаться у врача, поскольку заболевание рецидивирует у 6-12% больных, перенесших операцию. Этот показатель намного выше у тех, кто продолжает курить после операции.
Перед операцией врач исследует функцию легких, чтобы определить, сможет ли ткань легких, которая будет оставлена, обеспечивать их нормальную работу. Если результаты исследований неудовлетворительные, операция может быть невозможна. Объем ткани легких, который будет удален, определяют во время операции, он колеблется от маленькой части сегмента легких до целого легкого.
Иногда опухоль, которая метастазирует в легкие из другого органа, удаляют в первичном очаге, а потом из легких. Эту операцию делают редко, потому что после нее только около 10% больных остается в живых в течение 5 лет или больше.
Если опухоль распространилась за пределы легких; располагается слишком близко от трахеи; человек имеет сопутствующие заболевания (например, тяжелую болезнь сердца или легких), делать операцию не имеет смысла. Пациентам, которые не могут перенести операцию, поскольку имеют другие тяжелые болезни, назначают лучевую терапию, чтобы замедлить рост опухоли.
Лучевая терапия эффективно уменьшает боль в костях, устраняет синдром верхней полой вены и компрессию (сдавление) спинного мозга. Однако она может вызывать воспаление ткани легких (лучевой пневмонит), которое сопровождается кашлем, одышкой и повышением температуры тела. При этих симптомах назначают кортикостероиды (гормональные противовоспалительные препараты), например преднизолон. Для лечения опухолей легких, за исключением мелкоклеточного рака, химиотерапия обычно неэффективна.
Поскольку мелкоклеточный рак легких к моменту установления диагноза почти всегда распространяется в отдаленные зоны организма, операция не представляется возможной. Вместо этого назначают химиотерапию, иногда вместе с лучевой терапией. Примерно 25% пациентов химиотерапия существенно продлевает жизнь. При мелкоклеточном раке легких, если наблюдается хороший эффект от химиотерапии, может быть эффективна и лучевая терапия для лечения метастазов в мозге.
У многих пациентов с онкологическими заболеваниями легких обнаруживается существенное ухудшение их функции независимо от того, получают ли они лечение. Терапия кислородом и лекарства, которые расширяют дыхательные пути, ослабляют затруднение дыхания. У многих больных в III и IV стадиях заболевания развиваются такая боль и одышка, что им требуются большие дозы наркотиков в течение последних недель или месяцев жизни. Наркотики, если их использовать в адекватных дозах, могут существенно облегчать состояние больных.

Рак лёгкого — это опухоль, которая развивается из ткани, выстилающей изнутри поверхность бронхов, бронхиол и слизистых бронхиальных желез, — эпителия. В большинстве случаев рак лёгкого развивается у мужчин после 60 лет. Это заболевание — самое распространённое из всех онкологических: ежегодно насчитывается больше 1 миллиона новых случаев рака лёгкого, и число это растёт.
- Симптомы рака лёгкого
- Симптомы опухоли Панкоста
- Симптомы периферического рака лёгкого
- Виды рака лёгкого
- Центральный и периферический рак
- Мелкоклеточный рак лёгкого
- Стадии рака легкого
- Как распознать рак лёгкого на ранней стадии?
- Что повышает риск развития рака лёгкого?
- Возможно ли снизить риск?
- Метастазы в лёгкие
- Лечение рака легких на разных стадиях
Симптомы рака лёгкого
Если каждый год делать флюорографию грудной клетки, в большинстве случаев диагноз удастся поставить на более ранних стадиях, когда прогноз выглядит наиболее оптимистичным.
Это особенно важно ещё и потому, что симптомов, благодаря которым можно на раннем этапе заподозрить онкологию, практически нет. То, как проявляется рак лёгкого, зависит от разных факторов: стадии развития опухоли, её расположения в лёгком, нарушений, которые она вызывает и т. д. Рак лёгкого может маскироваться под различные заболевания. Например, иногда он выглядит, как длительно текущая и плохо поддающаяся лечению пневмония. Растущая опухоль может стать причиной кашля, выделения слизистой или слизисто-гнойной мокроты. Иногда в мокроте есть примесь крови — это случается при воспалении слизистой оболочки поражённого бронха. У таких пациентов бывает боль в груди, одышка, охриплость.
Из-за того, что опухоль выделяет вредные вещества, возникают и другие симптомы рака лёгкого, которые могут приниматься за проявления совершенно иных заболеваний. Это утомляемость, снижение трудоспособности, слабость, повышение температуры (обычно небольшое), а также потеря веса.
Симптомы опухоли Панкоста
Рак верхушки лёгкого (опухоль Панкоста) из-за близкого расположения других органов и нервных стволов зачастую вызывает более ярко выраженные симптомы: слабость мышц кисти, боль в плечевом поясе, по передней поверхности груди и между лопатками, также в области кисти или предплечья возникают неприятные ощущения или нарушается чувствительность, атрофируются мышцы. К сожалению, такие симптомы часто дезориентируют врача, и человек тратит время на лечение несуществующего шейно-грудного остеохондроза.
Можно ли этого избежать? Да. Достаточно обратить внимание на синдром Горнера. Из-за поражения шейных симпатических узлов верхнее веко одного глаза опускается (птоз), сужается один зрачок (миоз) и значительно уменьшается потоотделение только с одной стороны лица (ангидроз). Также голос человека может стать хриплым из-за повреждения возвратного гортанного нерва.
Симптомы периферического рака лёгкого
О том, что в организме появилась или начала появляться опухоль, в редких случаях может сообщать паранеопластический синдром. Это комплекс различных проявлений, которые возникают не из-за непосредственного воздействия опухоли на ткани, а с помощью производства раковыми клетками различных веществ. При раке лёгкого чаще, чем при любом другом онкологическом заболевании, паранеопластический синдром затрагивает нервную систему. Это, в частности, проявляется трудностями при ходьбе, нарушением координации, проблемами с удержанием равновесия, такому человеку становится трудно глотать, его речь невнятна. Помимо этого может наблюдаться ухудшение памяти, сна, зрения и т. д.
Паранеопластический синдром иногда включает в себя повышение уровня кальция. В некоторых случаях опухоль может даже производить гормоны, которые в здоровом организме синтезируют поджелудочная и паращитовидная железы, гипофиз и гипоталамусом. Именно поэтому врач должен обратить особое внимание на настораживающие признаки, чтобы провести углубленное обследование и, возможно, выявить рак лёгкого на ранней стадии.

Обычно первый симптом заболевания – упорный сухой кашель. Если он беспокоит в течение нескольких недель, и не связан с аллергическими или инфекционными заболеваниями, нужно посетить врача и пройти обследование. Еще один ранний признак – повышение температуры тела. Обычно оно незначительное, до 37,5 градусов, но сохраняется в течение длительного времени. Беспокоят такие неспецифические симптомы, как повышенная утомляемость, слабость, частые недомогания. Зачастую эти проявления списывают на бронхиты и пневмонии.
Возникают свистящие звуки во время дыхания, голос становится охриплым. Со временем кашель становится все более мучительным, во время него отходит мокрота, в которой можно заметить примесь крови. Это уже однозначно повод обследоваться на рак легких.
В легочной ткани нет болевых рецепторов. Поэтому на ранних стадиях болей практически не будет. Они возникают периодически и быстро проходят. Уже позже, когда опухоль успевает сильно вырасти, распространиться в плевру и межреберные нервы, беспокоят длительные мучительные боли в грудной клетке. Они могут распространяться в плечо, наружную часть руки.
Появление одышки говорит о том, что опухоль поражает большое количество легочной ткани, из-за чего сокращается дыхательная поверхность. Этот симптом может быть связан с экссудативным плевритом .
Виды рака лёгкого
В зависимости от типа клеток различают:
- мелкоклеточный рак (овсяноклеточный, комбинированный овсяноклеточный, промежуточно-клеточный);
- плоскоклеточный, или эпидермальный рак лёгкого (низкодифференцированный, ороговевающий, неороговевающий);
- аденокарциному лёгкого (ацинарная, папиллярная, бронхиоло-альвеолярный рак, солидный рак с образованием муцина);
- крупноклеточный рак (гигантоклеточный, светлоклеточный);
- железисто-плоскоклеточный рак;
- рак бронхиальных желёз (аденокистозный, мукоэпидермоидный и др.).
Встречаются и другие, более редкие разновидности рака лёгкого — всего их не менее двадцати. Одна опухоль может содержать разные типы клеток. Если в лёгких — метастазы , то клетки, из которых они состоят, будут выглядеть, как клетки материнской опухоли.
В 40% случаев злокачественные опухоли легких представлены аденокарциномами, которые образуются из клеток, вырабатывающих слизь. Преимущественно аденокарциномы легких встречаются у курильщиков, или у людей, которые когда-то курили. Однако, у некурящих это тоже самый распространенный тип рака легкого. Кроме того, это один из распространенных видов злокачественных опухолей у молодых людей.>
Аденокарцинома – относительно медленно растущая злокачественная опухоль. Шансы обнаружить ее на ранних стадиях довольно высоки. Впрочем, это индивидуально, у некоторых пациентов такой рак ведет себя более агрессивно.
Чтобы подобрать оптимальную схему лечения для пациента с нетипичным течением заболевания мы используем международные базы данных, включающие случаи из практики ведущих онкологических клиник, результаты медицинских исследований, научные статьи. Если возникают сомнения относительно оценки проведенного гистологического анализа, мы обращаемся к нашим зарубежным коллегам: сканируем изображения гистологических срезов и отправляем в партнерскую клинику. В течение 2-5 дней мы получаем второе экспертное мнение с гистологическим заключением и вариантом схемы лечения.
Благодаря достижениям науки можно ещё до начала лечения определить чувствительность опухоли к химиопрепаратам. Молекулярный анализ позволяет разработать более эффективный план борьбы с раком лёгкого. В Европейской клинике мы используем именно такой подход: он даёт максимально хороший шанс на успех лечения.

Центральный и периферический рак
Но при выборе лечения очень важно учитывать не только тип клеток: расположение опухоли также имеет большое значение. Существуют центральный и периферический рак лёгкого. При центральном раке поражаются крупные бронхи (главные, долевые и сегментарные), при периферическом — более мелкие бронхи.
В свою очередь, выделяют четыре типа периферической карциномы легкого:
- Субплевральный узел – к этому варианту в том числе относят опухоль Панкоста.
- Внутридолевой узел.
- Диффузная и милиарная формы.
- Полостная форма.
Кроме того, отдельно выделяют медиастинальный рак – эти злокачественные опухоли в легких обычно имеют небольшие размеры, но быстро метастазируют в лимфатические узлы средостения.
Куда растёт опухоль — тоже немаловажный фактор при определении тактики лечения. Если она растёт в просвет бронха (экзофитный рак), то может частично или полностью закупорить просвет. Тогда крайне вероятно развитие вторичной пневмонии. Если опухоль растёт в толщу лёгочной ткани (эндофитный рак), это довольно долго не влияет на проходимость бронха. Также встречается разветвлённый рак — опухоль располагается вокруг бронха и равномерно сужает просвет. Чтобы окончательно составить представление о характере роста опухоли, нужно удалить ткани хирургическим путём и изучить их.
Периферический рак бывает трёх основных типов:
- круглая или узловатая опухоль;
- пневмониеподобный рак — не имеет чётких границ и по симптоматике напоминает пневмонию;
- рак верхушки лёгкого (опухоль Панкоста).
Также существуют атипичные формы, которые имеют различные особенности метастазирования. Чтобы оценить распространённость рака лёгкого, во всём мире применяется классификация по системе TNM. Благодаря ей можно систематизировать различные клинические ситуации, определить тактику лечения, а также сделать прогноз развития заболевания — и всё это, опираясь на анатомические характеристики опухоли.
Мелкоклеточный рак лёгкого
Мелкоклеточный рак лёгкого — наиболее злокачественный из всех. Такая опухоль не только быстро растёт, но и активно метастазирует. Есть и ряд других неприятных особенностей этого вида рака.
Эти ситуации нередко бывают крайне опасны для жизни человека, и без срочной хирургической помощи зачастую невозможно обойтись.
Стадии рака легкого
Стадию злокачественных опухолей легкого определяют в соответствии с общепринятой классификацией TNM:
- Буква T обозначает размеры первичной опухоли. Рядом с ней могут стоять обозначения is, 1, 2, 3 и 4. Tis – это очень небольшая опухоль, которая находится в самых верхних слоях слизистой оболочки дыхательных путей. T4 – рак, который прорастает в соседние органы.
- N – распространение рака в близлежащие лимфатические узлы. N0 означает, что очаги в лимфатических узлах отсутствуют. Цифры 1,2 и 3 характеризуют разную степень вовлеченности лимфоузлов.
- M – наличие отдаленных метастазов. К этой букве может быть приписана одна из двух цифр: 0 – отдаленных метастазов нет, 1 – обнаружены отдаленные метастазы.
Классификация по стадиям несколько различается при немелкоклеточном и мелкоклеточном раке легкого. При НМРЛ, в зависимости от характеристик T, N и M, выделяют пять стадий, их обозначают римскими цифрами:
При мелкоклеточном раке легкого также применяется система TMN, но в клинической практике более важное значение имеет деление на две стадии:
- Местно-распространенная: опухоль обнаруживается только на одной стороне, затрагивает только одну часть легкого и близлежащие лимфатические узлы.
- Распространенная: рак распространяется на другие органы, имеются отдаленные метастазы.

Как распознать рак лёгкого на ранней стадии?
Когда центральный рак лёгкого находится на ранней стадии, распознать его очень трудно. Осмотр терапевта, рентгенологические исследования — малоэффективны. Если сделать такому человеку бронхоскопию с биопсией, то правильный диагноз может быть поставлен. Иногда распознать болезнь на ранних стадиях помогает компьютерная томография.
Если рак периферический, то сделать биопсию невозможно, так как добраться до подозрительного места с помощью бронхоскопии просто не получится. Поэтому проводится трансторакальная игловая биопсия, то есть забор кусочка ткани через прокол в грудной стенке. Если очаги есть в области средостения (части грудной полости, находящейся между грудиной, позвоночником, диафрагмой, плеврой и поверхностями лёгких), проводится медиастиноскопия (осмотр с целью биопсии через разрез на шее). Иногда нельзя обойтись без диагностических торакоскопии и торакотомии (вскрытия грудной полости). Чтобы уточнить, насколько опухоль распространена, применяются самые разные диагностические методы: УЗИ, бронхоскопия, мультиспиральная компьютерная, магнитно-резонансная и позитронно-эмиссионная томография, а также радионуклидные исследования . Без этого невозможно выбрать лучший подход к лечению конкретного пациента.
Что повышает риск развития рака лёгкого?
На данный момент связь рака лёгкого и курения не подвергается никакому сомнению. Особенно это актуально для центрального плоскоклеточного и крупноклеточного рака: в 70–95 процентах случаев такие пациенты курили или курят. Международное агентство по изучению рака (International Agency for Research on Cancer) пришло к выводу, что курильщики в 10 раз чаще заболевают раком лёгкого. В табачном дыме содержится масса канцерогенных веществ. Это, в частности, полоний-210, полиароматические углеводороды (нафтиламин, 2-толуидин, бензпирен, 4-аминобифенил), никель, ряд N-нитрозосоединений и др. Чем дольше человек курит, тем выше его риски. Кроме курения, на вероятность развития рака лёгкого негативно влияют и некоторые профессиональные факторы: например, длительный контакт с асбестом и другими опасными веществами. Вероятность возникновения рака лёгкого также зависит от загрязнения воздуха канцерогенными веществами .
Возможно ли снизить риск?
Метастазы в лёгкие
Примерно у каждого пятого пациента с метастазами в лёгких возникают кашель, кровохарканье, одышка, боль в грудной клетке, повышение температуры до невысоких значений, а также потеря веса. Зачастую возникновение этих симптомов говорит о том, что процесс зашёл довольно далеко. В большинстве случаев метастазы удаётся обнаружить при рентгенологическом исследовании, которое проводится два раза в год после лечения первичной опухоли. Если найдены метастазы, необходимо провести ряд важных исследований, чтобы выбрать наиболее подходящий метод лечения. Речь идёт о компьютерной, магнитно-резонансной и позитронно-эмиссионной томографии органов грудной клетки, а также бронхоскопии.
Лечение рака легких на разных стадиях
На ранних стадиях основным видом лечения рака легкого является хирургия. Если опухоль небольшая, можно удалить небольшую часть легкого, в которой она находится – выполнить клиновидную резекцию или сегментэктомию. В большинстве же случаев выполняют лобэктомию (удаление доли легкого) или пневмэктомию (удаление всего легкого) – это помогает снизить риск того, что в легком останутся раковые клетки, из-за которых потом может произойти рецидив.
Хирургическое вмешательство может быть дополнено курсом химиотерапии, лучевой терапией. Если есть подозрение, что рак мог распространиться в близлежащие лимфатические узлы, их также удаляют.
Начиная с III стадии хирургическое удаление опухоли становится возможным не всегда. Тем не менее, у некоторых пациентов может быть выполнена циторедуктивная операция, во время которой хирург старается удалить как можно большее количество опухолевой ткани.
При неоперабельном раке легкого на поздних стадиях основными методами лечения становятся химиотерапия, лучевая терапия, иммунотерапия.
Узнайте подробнее о лечении и химиотерапии рака легкого в Европейской клинике.
Читайте также:

