Опухоль кишечника без метастаз прогноз
Современные методы дают оценку шанса человека с обнаруженной злокачественной опухолью на выживание в течение последующих 5 лет. В случае рака толстой кишки – при своевременном и быстром лечении – возможность пятилетней выживаемости достигает 90%. Это значение понижается в случае неоперабельных опухолей, где терапия носит симптоматический характер и должна обеспечить пациенту повышение качества жизни и снижение болевых ощущений.
Рак толстой кишки – развитие
Колоректальный рак – является злокачественной опухолью, образуемой чаще всего из эпителия стенки кишечника. Первоначально развивается непосредственно внутри эпителия, постепенно охватывая последующие слои: базальную мембрану, подслизистую, мышечную и брюшину, покрывающие этот орган.
Развивающаяся опухоль проникает в стенки кровеносных сосудов, что приводит к проникновению опухолевых клеток в кровь. Они попадают в печень, а затем – через сердце – в легкие. Поэтому наиболее частыми местами возникновения метастатических изменений являются печень и легкие. Реже метастазы рака толстой кишки возникают в костях или головном мозге.
Раковые клетки также распространяются с лимфой, то есть достигают лимфатических узлов. Могут в них оседать и образовывать новые метастатические очаги. Во время рака происходит постепенное истощение организма и тяжелая анемия (из-за мальабсорбции, желудочно-кишечного кровотечения и ускоренного метаболизма в опухоли, вызывающего потребление большого количества питательных веществ).
Оценка состояния развития рака и прогноз
Основой для формулировки прогноза при раке толстой кишки является оценка клинического состояния больного. Для этого, по утвержденной и признанной среди онкологов схеме TNM, где Т (tumor, отёк) – локальное развитие первичной опухоли в кишечнике, N (nodes, узлы) – это количество и объём изменений в лимфатических узлах, а М (метастазы) – определяет наличие и характеристику метастазов в отдаленных органах.
Дополнительным, очень важным критерием является оценка степени злокачественности рака. Во время гистологического исследования определяются характерные параметры раковых клеток, такие параметры, как степень дифференциации (т.е. сходство с нормальными клетками), размер, формирование регулярной структуры или хаотичное размножение, способность к созданию новых кровеносных сосудов в опухоли и так далее.
Наблюдая эти особенности, можно определить, как быстро будет развиваться опухоль, какова её агрессивность, какое лечение будет наиболее эффективно. В случае рака толстой кишки в первую очередь речь идёт о чувствительности к химиотерапии, так как радио- и гормонотерапия не приносят, как правило, клинически значимых эффектов.

Прогноз зависит также от общего состояния больного. Если сопутствующие заболевания (например, тяжелая дыхательная недостаточность) не позволяют выполнить обширного оперативного лечения, радикальное лечение бывает невозможно.
Некоторые заболевания также могут усложнять или не позволяют использовать эффективную химиотерапию, в которой используются вещества с опасными побочными эффектами.
Рак толстой кишки – лечение
Лечение рака толстой кишки зависит от тяжести заболевания. Изменения, локализующиеся в эндометрии кишечника, могут быть полностью удалены с помощью колоноскопа. Более обширные изменения удаляются (если это возможно) оперативно-розыскными мероприятиями, с большим отрезком толстой кишки и близлежащими лимфатическими узлами. Процедура может быть выполнена классическим методом или, в редких случаях, – лапароскопически. Лечение дополняется комплексной химиотерапией, которая до операции может уменьшить массу опухоли, а после неё – уничтожить остаток раковых клеток, присутствующих в месте операции или в микрометастазах.
Хирургическое лечение прекращают, когда опухоль проникает в соседние органы или имеются отдаленные метастазы. Химиотерапия позволяет в таких случаях замедлить развитие заболевания и уменьшить болезненность и вероятность осложнений (например, перфорация кишечника, воспаление брюшины, опасные кровотечения). Грозным осложнением является также непроходимость кишечника, вызванная гиперплазией опухоли.
Прогноз при метастазах в печени или легких
Метастазы рака толстой кишки в печени, легких или других органах свидетельствуют о высокой степени заболевания. Их присутствие ухудшает прогноз.
Единственное поражение может быть удалено хирургическим путем, если возможно полное удаление первичной опухоли с запасом здоровой ткани. Существование многочисленных метастазов, как правило, приводит больного к химиотерапии и паллиативному лечению.
Рак толстой кишки – общий прогноз
Прогноз при раке толстой кишки определяется на основе всей собранной информации о состоянии пациента. Это может сделать только опытный специалист-онколог, учитывая особенности конкретного заболевания. Так что нельзя привести никаких конкретных статистических данных, касающихся всех больных.
После 50 лет жизни необходимо регулярное проведение профилактических осмотров (если в семье были случаи рака толстой кишки, рекомендуется проводить первое исследование уже после 40 лет жизни). Ранняя диагностика и быстрое лечение позволяют остановить болезнь и достичь полного выздоровления.
Колостома, что часто формируется при последних стадиях новообразования в кишечнике заключается в выведении культи кишечника на наружную брюшную стенку и последующее осуществление дефекации через калоприемник.
Третья стадия рака кишечника
Опухоль на 3 стадии рака достигает внушительных размеров, нередко перекрывает просвет кишечника, нарушает функции кишечного тракта. Клетки злокачественного новообразования выходят за его пределы, образуют метастазы в регионарных лимфоузлах. Крупные опухоли можно прощупать через брюшную полость. Прогноз ухудшается, когда третья стадия перерастает в четвертую степень колоректального рака (опухоль выходит за пределы кишечного тракта).
Симптомы рака кишечника 3 стадии достаточно выражены, больные предъявляют вполне ясные жалобы, связанные с метеоризмом, нарушением стула, недомоганием, тошнотой, сильной болью. Нарастают симптомы опухолевой интоксикации, злокачественный процесс отравляет и истощает организм.
Причины заболевания
Причины неизвестны, но влиять на развитие заболевания:
- Наследственность и генетическая предрасположенность.
- Малоподвижный образ жизни. Физический труд в силе обеспечивать своевременный вывод шлаков из организма, предотвращая тем самым образование опухолей.
- Неправильный рацион питания. Злоупотребление острой, сладкой и жирной пищей приводит к разрушению стенки кишечника и увеличению размеров полипов с последующим возможным перерождением.
- Вредные привычки. При употреблении алкоголя, наркотиков и курении сильно ослабляется иммунитет, организм утрачивает способность борьбы с влиянием на него изнутри и извне отрицательных факторов.
- Заболевания желудочно-кишечного тракта. Такие заболевания как язва и гастрит способствуют патологическому изменению и нарушению слизистой оболочки. Также заболевание могут спровоцировать: сахарный диабет, язвенный колит, наличие полипов и разнообразные формы воспаления слизистой оболочки пищеварительной системы.
- Нарушенный обмен веществ. Может быть вызвано заболеваниями щитовидной железы или печени.
- Перенесенные травмы. Травмирования внутренних органов могут спровоцировать появление раковых новообразований.
- Работа на вредных предприятиях. Из-за химических веществ могут быть необратимые явления разных органов и систем организма, приводящие к изменению их функциональности.
- Радиоактивное облучение. Радиация оказывает негативное влияние на все живое и может вызвать образование патологии любого органа, не только кишечника.
Клиническая картина
Если признаки рака 2 степени выражены слабо, то по мере развития болезни невозможно не обратить внимания на изменения в самочувствии. Симптомы рака кишечника на 3 стадии выражаются в общих и внекишечных проявлениях.
По мере развития опухолевого процесса больные жалуются на следующие изменения в состоянии:
- периодические боли внизу живота, болезненное распирание в кишечнике;
- метеоризм;
- зловонные газы, отхождение которых сложно контролировать;
- примеси крови и слизи в каловых массах;
- повышение температуры в ночное время.
Опухолевая интоксикация сопровождается сонливостью, недомоганием, снижением аппетита и веса, рвотой и тошнотой независимо от приема пищи. Отсутствие лечения приводит к массивным кровотечениям, кишечной непроходимости, вторичному инфекционному процессу.
Отличительные черты
Диагностика
- анализы крови, кала, мочи;
- эндоскопическое исследование и биопсия;
- рентген с контрастным веществом;
- магнитно-резонансная и компьютерная томография.
Обычно рак кишечника диагностируют именно на 2-3 стадии, когда симптомы становятся регулярными. Ключевое значение имеют МРТ и ирригоскопия, когда есть возможность рассмотреть не только структуру опухоли, но и метастазы.
Обратите внимание! Биопсия также относится к уточняющим методам исследования. Гистологический анализ помогает понять морфологическую структуру новообразования.
Последствия операции
Любое оперативное вмешательство может повлечь риски.
Среди неприятных последствий могут быть:
- Кровотечения в брюшину;
- Инфекции;
- Длительный период заживания;
- Разрыв сшитых концов кишечника и воспаление (перитонит);
- Расстройства пищеварения;
- Недержание кала и мочи;
- Сексуальная дисфункция (импотенция);
- Сращение (спайки).
После операции рак прямой кишки может вернуться в течение 2 лет. Чтобы вовремя обнаружить метастазы, нужно постоянно наблюдаться у врача (каждые 3-6 мес), проходить колоноскопию и обследования, делать анализ крови.
Лечение
Методы лечения рака на 3 стадии весьма ограничены, зависят от степени развития онкологического процесса. В России и странах СНГ хирургическое вмешательство — одно из преимущественных направлений в лечении онкологии.
Основное показание — прогрессирующее развитие опухоли, крупные размеры и метастазы в ближайших лимфоузлах. Объем хирургического вмешательства может быть различным. Хирурги на 3 стадии колоректального рака проводят тотальную или частичную резекцию и удаление кишечника с выведением колостомы.
Эффективный метод лечения рака 3-4 стадии посредством лапаротомии. По ходу манипуляции выполняют надрез на брюшной полости, ревизию кишечника, иссечение его пораженных участков в пределах здоровых тканей.
Частичная резекция выполняется, если опухоль не выходит за пределы кишечника, а метастазы охватывают лимфоузлы по ходу ее развития. Тотальная резекция выполняется при существенных размерах злокачественной опухоли. Новообразование удаляют вместе с тонким и толстым кишечником, накладывают анастомоз.
Искусственное отверстие для выведения каловых масс требуется для ускорения заживления после радикального вмешательства. Колостома может быть временной или постоянной. Временную носят в течение месяца, после чего удаляют сразу после восстановления естественного опорожнения. При постоянной колостоме больные вынуждены носить сменные калоприемники, контролировать стул и мочеиспускание.
Хирургическое вмешательство предполагает длительный реабилитационный период, сопряжено с рисками осложнений: пищеварительное расстройство, грыжевое выпячивание, спаечный процесс, нарушение опорожнения кишечника и мочевого пузыря.
Обратите внимание! При колостоме постоянно существует риск инфекционных осложнений (особенно при нарушении правил антисептической обработки отверстия в брюшине), снижения кишечной перистальтики.
Особое значение после оперативного вмешательства и химиотерапии имеет реабилитационный период. Восстановление длится от полугода до 12 месяцев. Обычно этого достаточно для полного восстановления организма.
Основные аспекты реабилитации:
- правильное питание (полужидкая и жидкая пища, ограничения по белкам, жирам, углеводам);
- соблюдение интимной гигиены;
- адекватные состоянию физические нагрузки для стимуляции кишечной перистальтики;
- антисептическая обработка раневой поверхности (в ранний послеоперационный период).
После операции больного помещают на диспансерный учет с регулярными наблюдениями не менее двух раз в год. Обязательно соблюдение всех врачебных рекомендаций, длительный прием медикаментов, направленных на уничтожение раковых клеток. Прогноз после операции на опухоли кишечника улучшается только при отсутствии рецидива и тяжелых осложнений.
Скрининг
Опухоли кишечника чаще находят случайно или устанавливают у некурабельных больных. В связи с этим актуальность имеет проведение скрининга, особенно у людей, входящих в группу риска. Он включает в себя следующие моменты:
- Если у больного была проведена полипэктомия (удаление аденом), время до выполнения следующего эндоскопического исследования (с целью диагностики рецидивов) снижается с 10 лет до срока, который устанавливает врач. Он зависит от степеней риска, таких как:
-
При низком риске, когда имеется 1-2 тубулярных полипа с размерами менее 1 см, проводят колоноскопию каждые 5 лет;
- При среднем риске, когда имеется 3-10 аденом с размерами более 1 см, выраженная дисплазия или виллезный полип, колоноскопию выполняют каждые 3 года;
- При высоком риске, когда выполняют неполную полипэктомию при наличии более 10 новообразований, составляют индивидуальную программу обследования;
- Людям с отягощенным семейным анмнезом по раку кишечника необходимо проведение активного скрининга после 40 лет, или, как минимум, за 10 лет до того возраста, в котором был установлен диагноз родственникам;
При наличии неотягощенного семейного анамнеза людям старше 50 лет все равно рекомендуют выполнение следующих профилактических исследований:
- Гемокульт-текст (проба на скрытую кровь в кале) ежегодно;
- Один раз каждые 5 лет – сигноидоскопия;
- Один раз в 10 лет – колоноскопия.
Если проведение этих процедур не представляется возможным по каким-либо причинам, выполняют ирригоскопию с двойным контрастированием или виртуальную КТ-колонографию.
Своевременное выполнение скрининговых мероприятий часто определяет, сколько живут люди после проведения комплексного лечения, поэтому не стоит пренебрегать этим.
Возможные осложнения
Наиболее частые осложнения злокачественной опухоли:
- массивные кровотечения;
- спаечный процесс;
- кишечная непроходимость;
- запоры, геморроидальная болезнь;
- вторичные инфекции.
Самое тяжелое осложнение после операции — рецидив опухоли, требуется новый курс полноценного лечения. Химиотерапия имеет серьезные последствия для организма, возникают предпосылки для развития полиорганной недостаточности.
Классификация и прогноз
Тяжесть онкологического процесса определяют с помощью стандартной четырехстадийной классификации и международной систематизации по TNM. В зависимости от типа роста злокачественные новообразования толстого кишечника бывают:
- экзофитно-полиповидными (растет в просвет);
- эндофитно-язвенными (локализуются в стенке и изъязвляются);
- диффузно-инфильтративными (прорастают в толщу стенок);
- аннулярными (распространяются по окружности кишки и проводят к сужению просвета).
На прогноз заболевания оказывает влияние не только тип роста опухоли. Насколько благоприятным будет исход, можно сказать, учитывая все факторы: гистологическую форму, стадию заболевания, наличие метастазов и сопутствующих осложнений рака толстого кишечника, а также адекватность проводимой терапии и состояние пациента.
Прогноз выживаемости на 3 стадии рака
Прогноз выживаемости при раке кишечника 3 степени даже после операции всегда серьезный. При полном объеме лечения пятилетняя выживаемость больных составляет 55%, а при рецидивах — около 45-50%. Еще больше шансов у больных, если онкологический процесс не выходит за пределы кишечника, не образует отдаленные метастазы.
Если рак поразил местные лимфоузлы, а раковые клетки свободно перемещаются с током лимфатической жидкости и крови, прогноз ухудшается, так как риск возникновения отдаленных метастазов существует всегда. Обычно от 3 стадии онкологического процесса до терминального рака проходит очень мало времени.
Прогноз зависит от своевременности диагностики и качества лечения онкологического процесса, а также от возраста больного, осложнений после перенесенной операции и химиотерапии. Если опухоль удалось удалить полностью до метастатического процесса, шансы пятилетнего прогноза достигают 50%.
При отсутствии лечения колоректальный рак быстро прогрессирует, наступает 4 степень рака и летальный исход в течение нескольких лет.
Разновидности
Можно выделить такие типы операций, что проводят при раке толстой кишки:
- Дистальная и сегментарная резекция сигмовидной кишки. Первая частичная и заключается в иссечении двух третей отдела с последующим восстановлением кишечной проходимости за счет сигморектального анастомоза. Сегментарная проводится при незначительных размерах новообразования или начальных стадиях онкологии. Является более щадящей, так как за счет сохранения части органа не нарушается его функциональная активность.
- Правосторонняя или левосторонняя гемиколэктомия. Удаляется часть кишки с одной стороны. Проводится при значительной распространенности рака.
- Резекция поперечной ободочной кишки.
- Частичное и субтотальное вмешательство. Иссекается весь орган за исключением части сигмовидной кишки. Создается анастомоз культи с тонкокишечным участком.
А. М. Ганичкин в 1970 году создал классификацию для видов операции при резекции ободочного отдела кишечника. Все их он разделил на одномоментные, двухмоментные, выполняемые в 2 этапы и трехмоментные, что включают отведение кишечного содержимого наружу для уменьшения рисков, связанных с инфицированием послеоперационной раны и последующую ликвидацию колостомы.
По объемам иссеченных тканей выделяют такие разновидности оперативных вмешательств:
- Типичные. Выполняется резекция определенного участка кишки.
- Комбинированные. Удаляются различные части органа.
- Расширенные. Проводят, если присутствуют нескольких опухолей или есть метастазы.
- Сочетанные. Удаляют не только толстую кишку, а и соседние органы, куда распространилась опухоль.
Гистологическое строение эпителия толстой кишки
Рак развивается в слизистой оболочке кишечника. Оболочка включает в себя эпителий, собственную пластинку слизистой и тонкий слой мышечных клеток. Слизистая образует многочисленные микроскопические складки – крипты.
Эпителий представлен тремя типами клеток:
- Столбчатые эпителиоциты – высокие призматические клетки с выростами на апикальной поверхности.
- Бокаловидные клетки – характерной формы, производят и выделяют кишечную слизь.
- Камбиальные клетки – недифференцированные. Они находятся на дне крипт и по мере отторжения старого эпителия развиваются в столбчатые и бокаловидные эпителиоциты.
Поскольку процесс замены эпителия и деления камбиальных клеток идёт постоянно, высока вероятность возникновения патологических изменений в ДНК и начала злокачественного процесса.
Рак кишечника – одно из наиболее часто встречающихся онкологических заболеваний. Новообразования развиваются из эпителиальной ткани толстой или тонкой кишки и замещают нормальные клетки атипичными. На поздних стадиях болезни метастазы могут проникать в матку, яичники, печень, предстательную железу и другие органы, расположенные рядом с очагом опухоли. Заболевание чаще всего диагностируют у пожилых людей (старше 55 лет), причем мужчины, по статистике, подвержены ему несколько в меньшей степени, чем женщины.
Содержание
По локализации
Раковая опухоль может поразить любой из отделов кишечника. По месту появления злокачественного новообразования выделяют рак:
- тонкой кишки. На его долю приходится приблизительно 1 % всех случаев диагностирования болезни. Врачи считают, причина заключается в том, что по этому отделу пища проходит сравнительно быстро. Также немаловажное значение имеет высокая концентрация иммуноглобулинов А;
- двенадцатиперстной кишки. Обычно опухоль локализуется в нисходящей области. Риск метастазирования составляет около 15–20 %;
- ободочной кишки. Один из наиболее распространенных видов заболевания. Новообразование возникает в слизистой оболочке, прорастает в ткани стенки и метастазирует на окружающие ткани и органы;
- восходящей кишки. Новообразования в данном сегменте толстого кишечника встречаются примерно в 18 % всех зафиксированных случаев заболевания. Отличие такого рака – позднее метастазирование;
- поперечной кишки. На долю болезни приходится около 9 % онкопатологий, выявленных в толстом отделе;
- нисходящей кишки. Разновидность заболевания встречается достаточно редко. Статистика указывает на 5 % от всех злокачественных формирований в кишечнике;
- сигмовидной кишки. В отличие от предыдущего вида этот встречается относительно часто – приблизительно в 35 % случаев. Высокий процент обуславливается строением кишечника. В сигмовидном сегменте часто застаивается кал, в результате чего в кишечные стенки всасывается значительный объем токсичных веществ. Застойные явления провоцируют формирование предраковой патологии, которая быстро перерастает в рак;
- прямой кишки. На долю данного вида заболевания приходится около 50 % диагностируемых онкопатологий. Опухоль обычно располагается на расстоянии 4 см от сфинктера, что позволяет обнаруживать новообразование на ранних стадиях методом пальпации;
- слепой кишки с аппендиксом. Обычно рак локализуется именно в кишечнике, реже – в аппендиксе. В 90 % случаев это карциноидное образование, которое характеризуется медленным развитием и редким метастазированием в серозную оболочку.
По форме
Раковые опухоли образуются из различных тканей. По гистологическим признакам различают следующие виды рака:
- аденокарциному. Это наиболее распространенная разновидность новообразований, которую диагностируют приблизительно у 80 % пациентов. Опухоль различается по степени дифференцирования (злокачественности). Высокодифференцированная отличается развитыми клетками, имеющими сходства с нормальными эпителиальными. Низкодифференцированная, наоборот, состоит из неразвитых агрессивных клеток. Умеренная дифференцировка сочетает в себе обе ранее указанные степени злокачественности;
- слизистую аденокарциному. Она занимает второе место по частоте диагностирования у больных пациентов – 15 % случаев. В структуру новообразования входят железистые патологические клетки, которые способны продуцировать много слизи;
- перстневидно-клеточный рак. Его ставят примерно в 3 % случаев от числа выявленных злокачественных опухолей кишечника. Новообразование состоит из изолированно расположенных атипичных клеток. Обычно данному типу рака подвержены мужчины до 40 лет. Скорость развития заболевания высокая, опухоль ведет себя агрессивно и разрастается многочисленными метастазами;
- плоскоклеточный рак. Он встречается примерно у 2 % онкобольных. Новообразование поражает преанальный сегмент. Название рака обусловлено структурой раковых клеток. Плоскоклеточный рак никак не реагирует на цитостатические препараты, а потому для его лечения сразу прибегают к агрессивной терапии;
- первичную колоректальную лимфому. Это редкий вид рака кишечника, на его долю приходится 0,1–0,2 % всех зафиксированных случаев. Опухоль поражает дистальные отделы толстой кишки и представляет собой множество полиповидных и узловатых образований, поражающих слизистую оболочку;
- нейроэндокринные новообразования. Еще один редко встречающийся вид рака. Он развивается обычно в прямой кишке и в диаметре не превышает 5 см. Опухоль имеет форму уплотненного узла, расположенного под слизистой оболочкой кишечника. Прорастания дальше в стенки при этом не происходит;
- карциноидные новообразования. Они являются подвидом предыдущего типа опухоли и состоят из раковых клеток, растущих ячейками, полосами. Злокачественные карциноидные новообразования поражают большие площади и прорастают в слизистую.

Факторы риска
На сегодняшний день точных данных о том, что провоцирует развитие раковых опухолей, у врачей нет. Однако можно выделить факторы, повышающие риск появления новообразований.
Нездоровое питание. Жареные, маринованные, копченые, острые продукты и блюда, трудно перевариваемая пища, ГМО, газированные напитки – все это способно спровоцировать сбой в работе организма, который станет причиной возникновения онкологии. Химические добавки (усилители вкуса, красители, эмульгаторы и пр.) также повышают риск. Не менее важно следить за балансом жиров, белков и углеводов. Так, при переваривании белковой пищи выделяется значительное количество вредных соединений. При застое в кишечнике и дисбактериозе продукты гниения повреждают слизистую, делая ее уязвимой для воспалительных процессов, провоцируя смену дифференцировки клеток.
Наследственность. Наличие у близких родственников онкологических заболеваний считается веской причиной, чтобы отнести пациента в группу риска по онкологии. Врачи все чаще говорят о генетической предрасположенности к раку, однако, по последним данным, только у 5 % заболевших причиной возникновения новообразований названа генетика.
Наличие доброкачественных опухолей. Они способны мутировать и превращаться в злокачественные. Причем без должного своевременного лечения полипозов кишечника они всегда переходят в раковые.
Отравления организма химическими соединениями. Злоупотребление курением, алкоголем, наркотики, работа на вредном производстве – все это способно спровоцировать сбой в работе организма и привести к мутациям клеток, которые превратятся в злокачественное образование.
Эндокринная патология. Врачи отмечают связь онкологии кишечника с сахарным диабетом и ожирением. Нормальная работа щитовидной железы – один из залогов здоровья организма.
Гиподинамия. Малая двигательная активность является одной из причин застоя каловых масс в кишечнике. Частые запоры повышают риск нарушения целостности стенок кишки и развития онкологии.

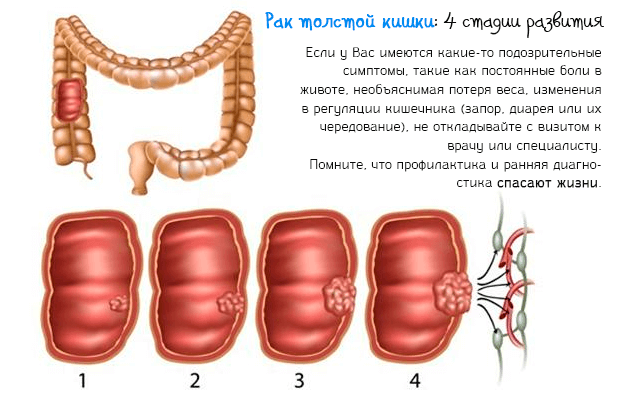
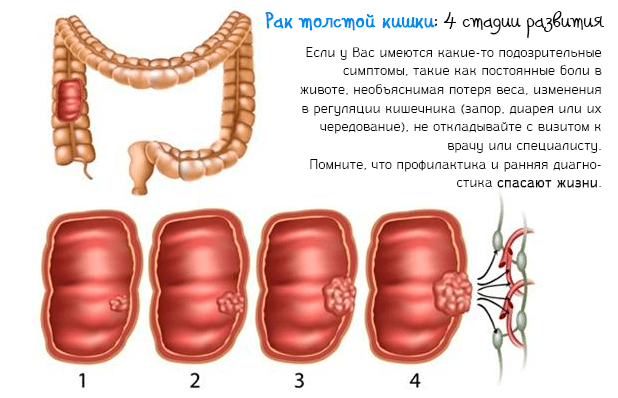
Стадии рака
0-я (предраковое состояние). Характеризуется наличием доброкачественных новообразований (аденомы, полипы), очагов воспаления (геморрой, язвенный колит и пр.).
1 (первая стадия). Характеризуется опухолью небольших размеров (2 см и меньше) на слизистой стенке кишечника. Возможно увеличение лимфатического узла. Метастазы отсутствуют.
2 (вторая стадия). Новообразование имеет средние размеры (от 2 до 5 см) и прорастает в слизистую и подслизистую ткани. Лимфатические узлы увеличены. Рак локализуется в пределах органа, метастазирование отсутствует.
3 (третья стадия). Опухоль достигает значительных размеров (до 10 см) и затрагивает мышечный слой кишечника, однако располагается в пределах наружной (серозной) оболочки. Новообразование может перекрывать просвет кишки. Заболевание сопровождается увеличением большого количества регионарных лимфоузлов. Отсутствуют отдаленные метастазы, но могут образовываться вторичные очаги процесса вблизи основного.
4 (четвертая стадия). Наиболее тяжелая форма рака. Злокачественная опухоль превышает 10 см в размерах, прорастает во все слои кишечной стенки и выходит за пределы серозной оболочки. Регионарные лимфоузлы сильно увеличиваются, объединяются в конгломераты и воспаляются. Появляются множественные метастазы, в том числе отдаленные. Атипичные клетки попадают в печень, почки, легкие, кости. Наличие отдаленных метастазов – основание для установления IV стадии вне зависимости от размера опухоли и степени поражения лимфатических узлов.
Общие симптомы
Заподозрить рак на ранней стадии развития довольно сложно. Часто патологические процессы протекают без ярко выраженной симптоматики, в результате чего онкологию кишечника диагностируют слишком поздно. К общим симптомам рака кишечника относятся:
- плохой аппетит;
- резкая потеря веса, часто без явной причины;
- ощущение тяжести в животе, не имеющее отношения к приему пищи;
- диарея, которую сменяют запоры;
- отвращение к жирной жареной еде;
- кровь при дефекации;
- признаки диспепсии и анемии;
- боли в брюшной полости;
- асцит;
- тошнота и рвота;
- вздутие живота;
- ложные позывы к дефекации и пр.
Рак кишечника у пациентов проявляется по-разному. В любом случае наличие одного или нескольких симптомов из списка – повод незамедлительно обратиться к специалисту, поскольку указанные признаки свидетельствуют о нарушениях в работе кишечника, которые требуют лечения и наблюдения.
Диагностика
Осмотр. Врач посредством пальцевого исследования прямой кишки способен обнаружить низкорасположенную опухоль (в 9–11 см от сфинктера) и изучить ее структуру и подвижность. Также специалист оценивает кровоточивость и болезненность исследования, визуально осматривает живот, проводит пальпацию передней брюшной стенки.
Лабораторные исследования. К ним относятся:
- клинический анализ крови, который указывает на наличие воспалительных процессов и анемию;
- биохимический анализ крови, считающийся косвенным маркером злокачественных процессов в организме;
- реакция Грегерсена, указывающая на наличие в кале кровяных сгустков;
- анализ крови на онкомаркеры РЭА, СА 19–9, который назначается в совокупности с более точными методами и не используется при первичной диагностике.
Инструментальные методы. Они считаются наиболее точным способом выявления рака кишечника. К ним относятся:
- ирригоскопия,
- ректороманоскопия,
- колоноскопия,
- биопсия,
- гастроскопия (ФГДС),
- магнитно-резонансная томография (МРТ),
- компьютерная томография (КТ),
- ультразвуковое исследование (УЗИ).
Лечение
Резекция органа или его сегмента. Наиболее результативным методом лечения рака кишечника по-прежнему считается хирургическое вмешательство, особенно на ранних стадиях заболевания. Чем меньше размеры опухоли, тем легче ее удалить и тем больше шансов у пациента пережить болезнь.
Химиотерапия. Она редко дает ощутимый и нужный эффект. Ее назначают с целью предотвращения разрастания новообразования и метастазов.
Лучевая терапия. Применяется для уничтожения атипичных клеток, которые могли остаться в органе после радикальной хирургии, а также в качестве профилактики рецидивов болезни.
Прогноз для жизни
Прогнозы при раке кишечника напрямую зависят от степени развития заболевания. Показатель пятилетней выживаемости пациентов в зависимости от стадии:
- I – до 95 % раковых больных преодолевают рубеж в пять лет;
- II – до 75 % заболевших живут более 5 лет;
- III – до 50 % переживают пятилетие;
- IV – всего максимум 5 % выживает в оговоренный срок.
Профилактика
Внимательное отношение к собственному здоровью позволяет избегать многих заболеваний либо выявлять их в самом начале развития, когда лечение имеет наибольшую эффективность. Это касается и рака кишечника. Рекомендуется:
- вести здоровый образ жизни и следить за питанием;
- обращаться к специалисту при первых признаках сбоя в работе кишечника;
- долечивать все воспалительные процессы в органе;
- после 40 лет дважды в год проводить эндоскопическую проверку органов ЖКТ, до 40 лет – хотя бы раз в два года;
- заниматься спортом или просто иметь достаточную физическую активность;
- отказаться от вредных привычек;
- посещать специалиста в профилактических целях.
Читайте также:

