Макро и микроскопические формы рака легкого
Классификация рака легкого учитывает локализацию, характер роста, стадию процесса, макроскопический вид, гистологический тип. По локализации выделяют центральный (прикорневой) рак главных, долевых и проксимальной части сегментарных бронхов, а также периферический рак из бронхов меньшего калибра, бронхиол и альвеол. Кроме того, выделяют смешанный (массивный) рак, когда невозможно определить преимущественную локализацию.
По характеру роста выделяют эндобронхиальный рак, экзобронхиальный рак и перибронхиальный рак. По макроскопической форме выделяют бляшковидный, полипозный, диффузный эндобронхиальный, узловатый, разветвленный, узловато-разветвленный, полостной, пневмониеподобный.
По гистологическому типу (гистогенезу) рак разделяют на плоскоклеточный (зпидермоидный), мелкоклеточный (веретеноклеточный, овсяноклеточный, из клеток промежуточного типа, комбинированный), аденокарциному (бронхоальвеолярная карцинома), крупноклеточный (гигантоклеточный, светлоклеточный), железистоплоскоклеточный, рак бронхиальных желез (аденокистозный), мукоэпидермоидный. Наихудший прогноз имеет место при крупноклеточном раке и мелкоклеточном раке, которые характеризуются высоким уровнем пролиферации, подтверждаемой иммуногистохимическими маркерами (ki67, p53).
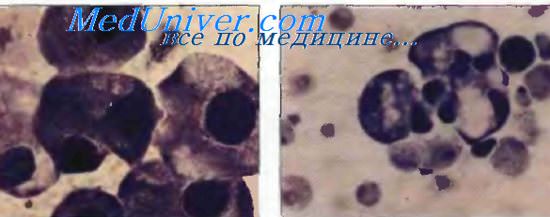
Кроме того, среди гистологических типов выделяют нейроэндокринную карциному: типичный (доброкачественный) карциноид, атипичный карциноид, злокачественный карциноид. Эта группа опухолей имеет гистогенетические маркеры - нейроэндокринные гранулы, выявляемые при серебрении и электронной микроскопии, нейронспецифическую энолазу, хромогранин А, синаптофизин.
Для дифференциальной диагностики рака и саркомы применяют иммуногистохимические методы окраски на цитокератины, которые выявляются в эпителиальных клетках.
Для раковых опухолей центральной локализации предраковыми процессами являются базальноклеточная пролиферация и дисплазия эпителия. Плоскоклеточная метаплазия в настоящее время не рассматривается как пренеопластический процесс. Центральный рак осложняется абсцессами и ателектазами, перифокальной пневмонией. Основными методами диагностики считают бронхоскопию с биопсией, цитологию мокроты, бронхиального смыва в сочетании с рентгенографией и компьютерной томографией.
73% периферических опухолей развиваются на фоне очагового и/или диффузного пневмосклероза. Пренеопластическими процессами для периферических опухолей считают дисплазию эпителия мелких бронхов и бронхиол, атипичную аденоматозную дисплазию альвеолярного эпителия и атипичную гиперплазию эпителия в овальных и щелевидных структурах в рубцовой ткани легких. Эти раковые опухоли возникают из базальных, бокаловидных, реснитчатых клеток мелких бронхов и бронхиол, из клеток Клара и альвеолоцитов II типа. В периферических опухолях преобладают железистые и бронхоальвеолярные карциномы.
При цитологическом исследовании мокроты, бронхиальных и бронхоальвеолярных смывов можно обнаружить клетки и клеточные комплексы, характерные для каждого гистологического типа.
В качестве примера приводим наблюдения аденокарциномы, выявленные при исследовании мокроты и бронхоальвеолярного смыва. Морфологическим методом диагностики является открытая биопсия при торакотомии и медиастиноплевроскопии. Метастазирование на начальных этапах рака происходит преимущественно лимфогенным путем в регионарные, бифуркационные, паратрахеальные, медиастинальные и шейные лимфоузлы. Может развиваться канцероматоз легких, плевры и брюшины. Гематогенные метастазы наиболее часто обнаруживают в костях, надпочечниках, печени и головном мозге.
- Вернуться в оглавление раздела "Пульмонология."
1) Рак легкого занимает первое место по смертности и темпам роста заболеваемости в мире. Чаще всего встречается бронхогенный рак легкого (т.е. из эпителия бронхов), очень редко пневмониогенный (т.е. из эпителия альвеол). У мужчин рак легкого в 4 раза чаще, чем у женщин.
Этиология и патогенез рака легкого:
Основной этиологический фактор
Вдыхание канцерогенов в результате курения
Канцерогенные вещества, проникающие в легкие с кровью и лимфой
Другие этиологические факторы
Хронические воспалительные процессы (пневмосклероз, хронический бронхит, бронхоэктазы), ведущие к гиперплазии, дисплазии и метаплазии эпителия крупных бронхов (предраковые изменения)
Предраковые изменения эпителия крупных бронхов (базально-клеточная гиперплазия, дисплазия, плоскоклеточная метаплазия), активация протоонкогенов
Очаг пневмосклероза → депонирование канцерогенов, гипоксия, местная иммуносупрессия → повреждение генома клеток, активация протоонкогенов → предраковые изменения (базально-клеточная гиперплазия, плоскоклеточная метаплазия, дисплазия эпителия мелких бронхов, бронхиол, альвеол, аденоматозная гиперплазия, опухольки) → "рак в рубце"
2) Классификация рака легкого:
1. По локализации: а) прикорневой (центральный): из эпителия до начальной части сегментарного бронха б) периферический: из периферического отдела сегментарного бронха и его ветвей в) смешанный (массивный)
2. По характеру роста: а) эндофитный (эндобронхиальный) б) экзофитный (экзобронхиальный, перибронхиальный)
3. По макроскопической форме: а) бляшковидный б) полипозный в) эндобронхиальный диффузный г) узловатый д) разветвленный д) узловато-разветвленный
Микроскопические формы рака легкого:
а) плоскоклеточный (эпидермоидный) б) аденокарцинома в) недифференцированный анапластический рак (мелко- или крупноклеточный) в) железисто-плоскоклеточный г) карцинома бронхиальных желез
3) Морфология центрального (прикорневого) рака:
МаСк: вначале небольшой узелок (бляшка) или полип, затем приобретает форму дифузного, узловатого, разветвленного или узловато-разветвленного рака. Часто сопровождается ателектазами с развитием пневмонии, абсцессов, бронхоэктазов, при эндофитном росте - плевритами, перикардитом.
МиСк: а) плоскоклеточный (чаще): высокодифференцированный (кератинообразование, "раковые жемчужины"), умеренно дифференцированный (митозы и полиморфизм клеток, некоторые клетки с кератином), низкодифференцированный (выраженный полиморфизм клеток и ядер, полигональные и веретенообразные клетки с большим количеством митозов)
б) железистый (реже): низкодифференцированный (ацинарные, тубулярные, сосочковые структуры; слизеобразование), умеренно дифференцированный (железисто-солидный, с большим числом митозов), низкодифференцированный (солидные структуры, полигональные клетки)
4) Морфология периферического рака.
МаСк: узел больших размеров с экспансивным ростом. Часто сопровождается ателектазами, плевритами, скоплениями серозно-геморрагического или геморрагического экссудата в плевральной полости.
а) железистый (чаще, см. предыдущий пункт)
б) плоскоклеточный (реже, см. предыдущий пункт)
в) недифференцированный: мелкоклеточный (мелкие лимфоцитоподобные или овсяновидные клетки с гиперхромными ядрами, клетки в виде пластов и тяжей) и крупноклеточный (крупные полиморфные многоядерные клетки)
5) Осложнения рака легкого:
1. метастазы (в 70% случаев):
а) лимфогенные (чаще характерны для прикорневого рака): перибронхиальные и бифуркационные л.у., затем шейные л.у. и др.
в) гематогенные (чаще характерны для периферического рака): печень, головной мозг, позвонки, надпочечники
3. образование полостей, кровотечения, нагноение вследствие некроза опухолей
Причины смерти: 1) метастазы 2) вторичные легочные осложнения 3) кахексия
Поможем написать любую работу на аналогичную тему
Рак легкого: 1) этиология и патогенез, 2) классификация и микроскопические формы рака легкого, 3) морфология центрального рака, 4) морфология периферического рака, 5) осложнения, метастазирование и причины смерти.
Рак легкого: 1) этиология и патогенез, 2) классификация и микроскопические формы рака легкого, 3) морфология центрального рака, 4) морфология периферического рака, 5) осложнения, метастазирование и причины смерти.
Рак легкого: 1) этиология и патогенез, 2) классификация и микроскопические формы рака легкого, 3) морфология центрального рака, 4) морфология периферического рака, 5) осложнения, метастазирование и причины смерти.
(для внутрикафедрального пользования)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
ГОМЕЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ ИНСТИТУТ
Кафедра патологической анатомии с
курсом судебной медицины
Утверждено на заседании кафедры
протокол №___ от "___"____2002 г
Зав. кафедрой патанатомии, д.м.н.
РАКИ ОТДЕЛЬНЫХ ЛОКАЛИЗАЦИЙ
для студентов лечебно-профилактического и
ассистент Мишин А.В.
РАКИ ОТДЕЛЬНЫХ ЛОКАЛИЗАЦИЙ
(общее время занятия – 3 академических часа)
АКТУАЛЬНОСТЬ ТЕМЫ
В различных органах в связи с их структурно-функциональными особенностями рак представлен различными макро- и микроскопическими формами. В зависимости от локализации в том или ином органе он имеет особенности метастазирования, осложнений, причин смерти.
Значение особенностей раков отдельных локализаций необходимо для усвоения вопросов онкологии на клинических кафедрах. В практической работе врача оно необходимо для сопоставления клинических данных с результатами морфологического исследования биопсийного и операционного материала, выбора правильной тактики лечения больного, а также для клинико-анатомического анализа секционных наблюдений.
ЦЕЛИ ЗАНЯТИЯ
Ознакомиться с патологической анатомией раковых опухолей легких, пищевода, желудка, толстой кишки, молочной железы, тела и шейки матки, щитовидной железы, почек. Указать классификацию раков этих органов, типичную их локализацию, макро- и микроскопические формы, характер роста, осложнения и типичное метастазирование. Отметить для каждого органа предраковые процессы.
1. Знать предраковые процессы рака легкого, макро и микроскопические формы, характер роста, осложнения и типичное метастазирование, осложнения, причины смерти.
2. Уметь назвать предраковые процессы рака пищевода, знать макро- и микроскопические формы, осложнения, локализацию метастазов.
3. Знать предраковые процессы рака желудка, классификацию, макроскопические формы и гистологические варианты, осложнения, ближайшие и отдаленные лимфогенные и гематогенные метастазы, причины смерти.
4. Знать предраковые заболевания рака толстой кишки, макро и микроскопические формы, осложнения и пути метастазирования.
5. Знать предраковые заболевания рака молочной железы, макроскопические формы, гистологические варианты, осложнения, локализацию метастазов.
6. Знать предраковые заболевания рака тела матки, гистологические варианты, формы роста, осложнения, типичное метастазирование.
7. Знать предраковые состояния рака шейки матки, гистологические формы, типы роста, осложнения и типичное метастазирование.
8. Знать гистологические варианты рака щитовидной железы, особенности их строения, предраковые процессы, метастазы.
9. Знать гистологические варианты, формы роста, возрастные особенности почечноклеточного рака, пути метастазирования.
ОСНОВНЫЕ УЧЕБНЫЕ ВОПРОСЫ
1. Рак легкого. Этиопатогенез. Классификация. Макроскопические формы, гистологические виды. Осложнения. Локализация метастазов. Причины смерти.
2. Рак пищевода. Предраковые изменения. Макроскопические формы. Микроскопические варианты. Осложнения. Пути метастазирования.
3. Рак желудка. Предраковые состояния. Морфогенез и гистогенез рака желудка. Классификация. Макро- и микроскопические формы.
4. Ближайшие и отдаленные лимфогенные метастазы рака желудка. Гематогенные метастазы. Осложнения. Причины смерти.
5. Рак толстой кишки. Характер роста. Макроскопические формы. Гистологические типы. Пути метастазирования.
6. Рак тела матки. Предраковые состояния. Характер роста. Гистологические формы. Локализация метастазов.
7. Рак шейки матки. Предраковые состояния. Характер роста. Гистологические формы. Локализация метастазов. Осложнения. Причины смерти.
8. Рак молочной железы. Предраковые изменения. Макроскопические формы. Гистологические типы раков молочной железы. Локализация лимфогенных и гематогенных метастазов.
9. Рак щитовидной железы. Гистологические виды. Предопухолевые процессы.
10. Почечноклеточный рак. Гистологические формы, пути метастазирования.
ВСПОМОГАТЕЛЬНЫЕ МАТЕРИАЛЫ ПО ТЕМЕ
МАКРОПРЕПАРАТЫ: 1. Блюдцеобразный рак желудка.
2. Центральный рак легкого.
3. Рак тела матки.
4. Гипернефроидный рак почки.
5. Гепатоцеллюлярный рак.
МИКРОПРЕПАРАТЫ: 1. Скирр молочной железы (№ 63).
2. Фиброаденома молочной железы
3. Метастаз недифференцированного
рака в лимфоузел (№ 104).
4. Плоскоклеточный рак шейки матки
МАТЕРИАЛЫ ДЛЯ КОНТРОЛЯ ЗА УСВОЕНИЕМ ТЕМЫ
Рак легкого. Заболевание часто взаимосвязано с воздействием канцерогенов окружающей среды (компоненты табачной пыли, пылевые частицы, содержащие радионуклиды; химические агенты, поступающие в организм на производстве (асбест, никель, хром, бериллий, угольная пыль).
Пато- и морфогенез рака легкого связан с активацией клеточных агентов в эпителиальных клетках под действием канцерогенных факторов, появлением очагов гиперплазии, метаплазии и дисплазии бронхиального, бронхиолярного и альвеолярного эпителия.
По локализации выделяют:
1. Прикорневой (центральный), исходящий из стволового, долевого и проксимальной части сегментарного бронха.
2. Периферический, исходящий из бронхов меньшего калибра, бронхиол, альвеол.
По характеру роста:
1. Экзофитный (эндобронхиальный).
2. Эндофитный (экзо- и перибронхиальный).
По макроскопической форме:
3. Эндобронхиальный диффузный.
По микроскопическому виду:
6. Карциноидная опухоль.
8. Карцинома бронхиальных желез.
Центральный рак легкого. Развивается в крупных бронхах, чаще всего на фоне предраковых процессов в виде плоскоклеточной метаплазии и дисплазии бронхиального эпителия, связанных с хроническим воспалением.
Наиболее часто встречаются гистологические формы - плоскоклеточный и мелкоклеточный. Нередко осложняется абсцессами легких, ателектазами. Опухоль может перерастать в средостение, перикард, пищевод, сосудистые стволы и обусловить легочное кровотечение.
Периферический рак легкого развивается на фоне предшествующих склеротических изменений - очаговых или диффузных. Предраковыми процессами являются: плоскоклеточная метаплазия, дисплазия эпителия мелких бронхов и бронхиол, аденоматоз с атипией клеток и атипическая гиперплазия эпителия. Гистологически преобладает аденокарцинома, плоскоклеточный рак и мелкоклеточный встречаются реже.
Осложнения опухоли обусловлены прорастанием ее в плевральную полость с развитием серозно-геморрагического или геморрагического плеврита, распространением на крупные бронхи, распадом и нагноением самой опухоли.
Метастазирование. На начальных стадиях рака легкого метастазирование осуществляется преимущественно лимфогенным путем. Первые метастазы обнаруживаются в регионарных лимфатических узлах (перибронхиальных), затем - в бифуркационных, паратрахеальных, медиастинальных и шейных. Может развиться канцероматоз легких, плевры и брюшины. Гематогенные метастазы определяются в печени, головном мозге, костях и надпочечниках.
Рак пищевода. Наиболее типичной локализацией является граница средней и нижней третей пищевода. Может развиваться на уровне бифуркации трахеи, в месте прохождения пищеводом диафрагмы или на уровне щитовидного хряща.
Предрасполагающими факторами являются хроническое раздражение (употребление грубой, горячей, острой пищи и т.п.) и анатомические нарушения.
Рак пищевода может развиваться на фоне предшествующей дисплазии или лейкоплакии.
Макроскопическими вариантами рака пищевода являются инфильтрирующий и неинфильтрирующий (кольцевидный плотный, сосочковый, изъязвленный).
Гистологические варианты представлены плоскоклеточным раком (ороговевающим и неороговевающим), аденокарциномой, слизистым раком, скирром и аденоакантомой.
Осложнения рака пищевода связаны с изъязвлением и последующим разрушением стенки, поступлением инфекции в средостение и полость плевры с развитием медиастенита и плеврита. Возможно развитие аспирационной пневмонии и гангрены легкого.
Метастазы рака пищевода выявляются в лимфоузлах средостения.
Рак желудка. Является одной из самых распространенных злокачественных опухолей. Факторы, играющие роль в возникновении этой опухоли, принято делить на эндогенные и экзогенные.
К эндогенным факторам относят генетическую раковую предрасположенность, гормонально - метаболический дисбаланс, энтерогастральный рефлюкс, эндогенные нитрозосоединения.
Среди экзогенных факторов выделяют: средовые (нитроудобрения, вода с высоким содержанием азотистых соединений; курение) алиментарные (нерациональный пищевой режим, погрешности питания, снижение в рационе витаминов С и Е, избыток поваренной соли, употребление алкоголя), бактериальные (за счет синтеза микроорганизмами нитрозосоединений).
В развитии рака желудка необходимо учитывать тот фон, на котором он появляется. Исключительно редко опухоль возникает в практически здоровом желудке, на неизмененном фоне (de novo). Значительно чаще раку предшествуют различные процессы, которые обозначают как предраковые. Принято выделять предраковые состояния и предраковые изменения.
К предраковым состояниям относят: аденому желудка (аденоматозные полипы), хронический атрофический гастрит, пернициозную анемию, хроническую язву желудка, культю желудка, болезнь Менетрие.
К предраковым изменениям относят: дисплазию и метаплазию эпителия.
В зависимости от локализации в различных отделах желудка выделяют рак:
1. пилорического отдела;
2. малой кривизны;
3. кардиального отдела желудка;
4. большой кривизны;
Если опухоль занимает больше одного из вышеуказанных отделов, рак называют субтотальным, при поражении всех отделов желудка - тотальным. Опухоль может располагаться в любом отделе желудка, но самая частая локализация - пилорический отдел и малая кривизна, на которые приходится 3/4 опухолей желудка.
Макроскопические формы рака желудка:
I. Рак с преимущественно экзофитным ростом:
3. грибовидный (фунгозный);
- блюдцеобразный (рак - язва);
- рак из хронической язвы (язва - рак).
II. Рак с преимущественно эндофитным ростом:
III. Рак с экзо-, эндофитным ростом:
1. переходные формы.
Гистологические типы рака желудка:
2. Недифференцированный рак.
3. Плоскоклеточный рак.
5. Неклассифицируемый рак.
Аденокарцинома как более дифференцированная форма чаще встречается при преимущественно экзофитном росте опухоли, недифференцированные формы рака преобладают при преимущественно эндофитном росте.
Осложнения при раке желудка могут возникнуть в связи с некрозом и воспалительными процессами в самой опухоли. В этих случаях возможны перфорация стенки, кровотечение, перитуморозное воспаление (гастрит), флегмона желудка. Гораздо чаще осложнения возникают в связи с прорастанием опухолью и ее метастазами прилежащих тканей. При прорастании опухолью головки поджелудочной железы или печеночно-дуоденальной связки возникают желтуха, асцит, портальная гипертензия. При прорастании поперечной ободочной кишки или корня брыжейки развивается механическая непроходимость кишечника. При разрастании опухоли в пилорическом отделе возможно развитие стеноза привратника. Карциноматоз плевры осложняются геморрагическим плевритом или эмпиемой плевры. Часто развивается кахексия.
Лимфогенный путь. Первые метастазы обычно возникают в регионарных лимфатических узлах, расположенных на малой и большой кривизне желудка.
В последующем возможны отдаленные лимфогенные метастазы:
- в оба яичника (метастаз Крукенберга);
- в параректальную клетчатку (метастаз Шницлера);
- в левый подключичный лимфоузел (метастаз Вирхова).
Имплантационные метастазы. Для рака желудка характерны метастазы в виде карциноматоза плевры, перикарда, диафрагмы, брюшины, сальника.
Гематогенные метастазы. Рак желудка чаще всего дает ранние метастазы в печень, затем - в легкие, головной мозг, кости, почки, надпочечники и в поджелудочную железу.
Рак тела матки. Средний возраст больных - 50 лет и выше. Заболеваемость раком тела матки возрастает у женщин в пременопаузальном и менопаузальном периоде. Резко возрастает частота рака эндометрия при эстрогенпродуцирующих опухолях яичников. Прием эстрогенных лекарственных препаратов также увеличивает риск развития рака тела матки. К факторам риска относят также ожирение, сахарный диабет, гипертоническую болезнь.
Развитию рака тела матки предшествуют 2 основных предраковых процесса: атипическая железистая гиперплазия эндометрия и полипоз эндометрия.
Макроскопические формы представлены экзофитным и эндофитным раком.
- аденокарцинома (около 90 случаев);
- недифференцированный (чаще солидный);
Метастазы рака тела матки преимущественно лимфогенные (в забрюшинные, паховые лимфоузлы и лимфоузлы малого таза), затем гематогенные и инплантационные.
Осложнения связаны с образованием свищей в полость малого таза, длительными анемизирующими кровотечениями и развитием раковой кахексии.
Рак шейки матки. Наиболее часто рак шейки матки развивается в возрасте 40-49 лет, однако иногда он возникает в юношеском возрасте и очень пожилых людей.
Рак почти никогда не развивается на неизмененном эпителии шейки матки, ему предшествуют процессы дисгормональной или воспалительной природы.
Предраковые заболевания шейки матки:
8. Эндометриоз шейки матки.
9. Посттравматические изменения.
Макроскопические формы рака шейки матки представлены экзофитным (чаще рак влагалищной порции шейки матки) и эндофитным (рак цервикального канала).
Гистологические. Рак шейки матки представлен плоскоклеточным, реже - аденокарциномой, железисто-плоскоклеточным, недифференцированным, светлоклеточным раком, эндометриоидной карциномой.
Метастазы рака шейки матки бывают как лимфогенными (лимфатические узлы малого таза, забрюшинные, паховые), так и гематогенными (в легких, печени, почках). Возможны также имплантанционные метастазы с развитием карциноматоза брюшины.
Осложнениями являются влагалищно-прямокишечные и влагалищно-пузырные свищи, которые быстро приводят к септическим осложнениям (вплоть до уросепсиса).
Рак молочной железы. Составляет 1/4 всех случаев рака у женщин. Наиболее высока заболеваемость рака молочной железы в 40-60 лет.
Предраковыми процессами являются - дисплазия эпителия желез, папилломы протоков, пролиферирующие мастопатии. Иногда к предраковым процесса относят и фиброаденоматоз молочной железы (фиброаденома озлокачествляется в 18-51 случаев, однако некоторые исследователи вообще отрицают возможность озлокачествления этой опухоли).
Макроскопические формы рака молочной железы:
3. Рак соска и околососкового поля (болезнь Педжета).
Гистологические формы представлены внутридольковым и внутрипротоковым раком (каждый из которых может быть инвазивным и неинвазивным) и болезнью Педжета.
Метастазы рака молочной железы преимущественно лимфогенные. Локализация зависит от сектора поражения. Чаще наблюдаются метастазы в подмышечные, подключичные, надключичные, переднегрудные, шейные лимфоузлы. Иногда - в окологрудинные и подлопаточные.
Гематогенные метастазы (60-70 больных) - в печень, головной мозг, позвоночник (чаще - поясничный отдел).
Рак щитовидной железы. Выделяют следующие варианты:
1. Папиллярный рак.
2. Фолликулярный рак.
3. Недифференцированный рак.
4. Солидный рак с амилоидозом стромы (медуллярный рак).
1. Папиллярный рак. Наиболее распространенный вид рака (составляет 70-80 всех злокачественных опухолей).
Мелкие опухоли напоминают крошечные рубцы, крупные - имеют хорошо очерченные края, некоторые из них частично инкапсулированы. Характерно образование кист. Иногда развиваются выраженный фиброз и кальциноз. Около 40 папиллярных раков имеют пластинчатые известковые округлые структуры, так называемые псаммомные тельца.
Распространенность лимфогенных метастазов зависит от количества фокусов опухоли в ткани щитовидной железы и наблюдаются преимущественно в регионарных лимфоузлах.
Папиллярные раки характеризуются исключительно медленным ростом.
2. Фолликулярный рак. Составляет около 10 всех случаев рака щитовидной железы. Опухоль растет в форме узелка. Характерны гематогенные метастаза в мозг, кости, легкие.
3. Недифференцированный рак. Составляет 3-5 рака щитовидной железы. Это быстро растущая и одна из наиболее злокачественных опухолей. Опухоль представляет быстро растущее образование, которое может сдавливать трахею, вызывать иъязвление кожных покровов. Она прорастает в соседние участки щитовидной железы и другие структуры шеи.
4. Солидный рак с амилоидозом стромы. Составляет 5-10 случаев рака щитовидной железы. Опухоль представлена хорошо отграниченным от окружающих тканей серовато-белым, желтоватым или желто-коричневым образованием. Опухолевые клетки расположены в виде скоплений, разделенных амилоидсодержащей стромой. Медуллярный рак метастазирует как лимфогенным, так и гематогенным путем.
1. Почечно - клеточный (гипернефроидный) рак. Злокачественная опухоль, построенная из атипических клеток, часто сопровождается некрозами и кровоизлияниями. Характерны рост по венам и ранние гематогенные метастазы в легкие, печень, противоположную почку. В зависимости от клеточного состава выделяют следующие микроскопические формы:
2. Нефробластома (опухль Вильмса). Злокачественная опухоль смешанного строения. Состоит из эпителиальных клеток, образующих солидные и тубулярные структуры, поперечнополосатых мышц, жировой клетчатки, хряща, сосудов, встречается у детей.
Рак толстой кишки. Чаще отмечается локализация в прямой кишке, реже в сигмовидной, слепой, поперечно-ободочной. Фоновыми заболеваниями являются: хронический язвенный колит, полипоз, хронические свищи прямой кишки.
1. Рак с экзофитным ростом - полиповидный и ворсинчатый.
2. Рак с эндофитным ростом - язвенный и диффузный.
3. Перстневидно-клеточный рак
Метастазы преимущественно лимфогенные в регионарные лимфоузлы, реже гематогенные - в печень.
ЗАДАНИЯ ДЛЯ САМОПОДГОТОВКИ И УИРС
Реферативные доклады по темам:
2. А.И.Струков, В.В.Серов Патологическая анатомия. М.,1995.
1. Патологоанатомическая диагностика опухолей человека. /Под ред. Н.А.Краевского, А.В.Смольянникова, Д.С.Саркисова. - М., Медицина. - 1993.
2. Д.И.Головин. Атлас опухолей человека. - Л., Медицина. - 1975.
3. Д.И.Головин. Ошибки и трудности гистологической диагностики опухолей. - Л., Медицина. - 1982.
4. О.К.Хмельницкий. Патоморфологическая диагностика гинекологических заболеваний. Сотис. - С.Петербург. - 1994 г.
5. Раки молочных желез. /Под ред. Головина Д.И. - Л., Медицина. - 1972 г.
6. В.П.Казаченко. Рак шейки матки. - М.,Медицина. - 1983 г.
7. Ю.Е.Березов .Рак пищевода.- М.,Медицина.- 1979 г.
В большинстве случаев рак легкого исходит из бронхов, при этом опухоль может располагаться в центральной или периферической зоне легкого. На этом положении основана клини-ко-анатомическая классификация рака легкого, предложенная А. И. Савицким.
1. Центральный рак:
б) перибронхиальный узловой рак,
2. Периферический рак:
а) круглая опухоль,
б) пневмониеподобный рак,
в) рак верхушки легкого (Пенкоста).
3. Атипичные формы, связанные с особенностями метастазирования:
б) милиарный карциноматоз,
г) мозговая и др.
В зависимости от того, из каких элементов бронхиального эпителия сформирована опухоль, выделяют гистоморфологические формы:
плоскоклеточный рак (эпидермальный), мелкоклеточный (недифференцированный), аденокарцинома (железистый), крупноклеточный, смешанный и др.
Морфология прикорневого (центрального), периферического и смешанного (массивного) рака легкого различна.
Прикорневой (центральный) рак наблюдается в 45-50% всех случаев рака легкого. Развивается в слизистой оболочке стволового, долевого и начальной части сегментарного бронхов, первоначально в виде небольшого узелка (бляшки или полипа), а в дальнейшем в зависимости от характера роста (экзофитный, эндофитный), приобретает форму эндобронхиального диффузного, узловатого, разветвленного или узловато-разветвленного рака. Часто и рано, не достигая больших размеров, осложняется сегментарным или долевым ателектазом, являющимся почти постоянным спутником при корневого рака. Ателектаз ведет к нарушению дренажной функции бронха, развитию пневмонии, абсцесса, бронхоэктазов и тем самым маскирует маленький рак бронха. Из крупного бронха опухоль при эндофитном росте распространяется на ткань средостения, сердечную сорочку и плевру. Развивающийся при этом плеврит носит серозно-геморрагический или геморрагический характер. Прикорневой рак чаще имеет строение плоскоклеточного, реже - железистого или недифференцированного.
Периферический рак обнаруживают в 50-55% случаев рака легкого. Возникает в слизистой оболочке периферического отдела сегментарного бронха, его более мелких ветвей и бронхиол, редко - из альвеолярного эпителия. Периферический рак долгое время растет экспансивно в виде узла, достигая иногда больших размеров (диаметр до 5-7 см). Он не проявляется клинически до тех пор, пока не обнаруживается при случайном обследовании, не достигает плевры (плеврит) или стволового и сегментарного бронхов, сдавление и прорастание которых вызывают нарушение дренажной функции бронхов и компрессионный или обтурационный ателектаз. Часто рак развивается в области рубца (капсула заживших туберкулезных очагов, зарубцевавшийся инфаркт легкого и др.) вблизи плевры в любом участке легкого, может перейти на плевру, вследствие чего она утолщается и в плевральной полости скапливается серозно-геморрагический или геморрагический экссудат, сдавливающий легкое. Иногда самым ранним проявлением небольшого периферического рака являются многочисленные гематогенные метастазы. Периферический рак имеет строение железистого, реже - плоскоклеточного или недифференцированного.
Смешанный (массивный) рак легкого встречается редко (в 2-5% случаев). Он представляет собой мягкую белесоватую, нередко распадающуюся ткань, которая занимает всю долю или даже все легкое. Решить вопрос об источнике роста не представляется возможным. Массивный рак чаще имеет строение недифференцированного или аденокарциномы.
Микроскопический вид рака легкого разнообразен, что определяется как различными источниками его происхождения (покровный и железистый эпителий бронхов, пневмоциты второго типа, эндокринные клетки), так и степенью дифференцировки опухоли (дифференцированный и недифференцированный рак). В дифференцированном раке легкого, как правило, сохраняются признаки ткани, из которой он исходит: слизеобразование - в аденокарциноме, кератинобразование - в плоскоклеточном раке.
Плоскоклеточный (эпидермоидный) рак может быть высоко-, умеренно- и низкодифференцированным. Для высокодифференцированного рака характерно образование кератина многими клетками и формирование раковых жемчужин (плоскоклеточный рак с ороговением), для умереннодифференцированного - митозы и полиморфизм клеток, некоторые из которых содержат кератин, для низкодифференцированного плоскоклеточного рака - еще больший полиморфизм клеток и ядер (наличие полигональных и веретенообразных клеток), большое число митозов; кератин определяется лишь в отдельных клетках.
Аденокарцинома легкого также может иметь различную степень дифференцировки. Высокодифференцированная аденокарцинома состоит из ацинарных, тубулярных или сосочковых структур, клетки которых продуцируют слизь; умереннодифференцированная аденокарцинома имеет железисто-солидное строение, в ней встречается большое число митозов, слизеобразование отмечается лишь у части клеток; низкодифференцированная аденокарцинома состоит из солидных структур, полигональные клетки ее способны продуцировать слизь. Разновидность аденокарциномы - бронхиолярно-альвеолярный рак.
Недифференцированный анапластический рак легкого бывает мелкоклеточным и крупноклеточным. Мелкоклеточный рак состоит из мелких лимфоцитоподобных или овсяновидных клеток с гиперхромными ядрами, клетки растут в виде пластов или тяжей. В ряде случаев они обладают эндокринной активностью - способны к продукции АКТГ, серотонина, кальцитонина и других гормонов; электронно-микроскопически в цитоплазме таких клеток выявляются нейросекреторные гранулы. Мелкоклеточный рак может сопровождаться артериальной гипертонией. В таких случаях мелкоклеточный рак можно рассматривать как злокачественную апудому. Крупноклеточный рак представлен крупными полиморфными, нередко гигантскими многоядерными клетками, которые неспособны продуцировать слизь.
Железисто-плоскоклеточный рак легкого называют также смешанным, так как он представляет собой сочетание двух форм - аденокарциномы и плоскоклеточного рака. Карцинома бронхиальных желез, имеющая аденоидно-кисгоаное или мукоэпидермоидное строение, встречается довольно редко.
Клиника. Клинические проявления рака легкого многообразны, при этом признаки, характерные для бластоматозного процесса, выявляются нередко только в поздних стадиях болезни. Симптоматика определяется локализацией опухоли, размерами, темпом роста, характером метастазирования. Чем меньше степень дифференцировки клеток опухоли, тем больше склонность к ее метастазированию. Наиболее злокачественное течение отмечается при наличии недифференцированного рака легкого. Раннее поражение плевры и гематогенная диссеминация отмечаются при аденокарциноме. Медленнее развивается плоскоклеточный рак, который в настоящее время является единственным типом опухоли (рака легкого), где наблюдается стадия дис-плазии - атипичной метаплазии бронхиального эпителия. Дисплазия эпителия чаще возникает в области разветвления бронхов, на так называемых шпорах. Отдельные участки дисплазии могут переходить в прединвазивный рак (carcinoma in situ), что морфологически выражается в нарастании клеточной атипии, появлении большого числа митозов. По данным А. X. Трахтенберга, даже инвазивный рак способен давать регионарные метастазы. Дисплазия эпителия бронхов встречается в 30 - 50% наблюдений: из них 60 - 80% составляют курящие, 40 - 60% - больные бронхитом (в 25% случаев - при отсутствии воспалительных изменений эпителия бронхов) и лишь 12% - некурящие.
Плоскоклеточный рак - наиболее частая форма рака легкого (у 50 - 60% больных); соотношение заболевших мужчин и женщин -30:1. Более половины опухолей располагаются центрально, в основном - у длительно курящих. В силу этого выявляемость этой формы ниже, чем аденокарциномы. Больные обращаются к врачу уже при наличии выраженных симптомов, часто - с осложнениями.
Аденокарцинома составляет 20 - 26% в структуре рака легкого и значительно чаще, чем плоскоклеточный рак, встречается у женщин (соотношение мужчин и женщин 2:1), располагается в 80 - 90% случаев в периферических отделах легкого. Опухоль растет медленно, размеры ее могут не меняться месяцами.
Бронхиолоальвеолярный рак - разновидность аденокарциномы; одинаково часто встречается у мужчин и женщин. Ему своейственно бессимптомное длительное течение, медленное прогрессирование процесса.
Мелкоклеточный рак встречается чаще у мужчин, локализуется в основном центрально и является наиболее агрессивной формой рака легкого. Поскольку мелкоклеточный рак развивается из нейроэкто-дермальных клеток, то нередко отмечается секреция эктопических гормонов: АКТГ, пролактина, вазопрессина, паратгормона, кальцитони-на. Выработка АКТГ - активной субстанции сопровождается кушин-гоидным синдромом, пролактина - гинекомастией, вазопрессина - отеками, паратгормона - гиперпаратиреозом, кальцитонина - диареей.
Центральный рак легкого (исходит из главного, долевого или сегментарного бронха) встречается чаще, чем периферический (исходит из мельчайших бронхов).
Правое легкое поражается чаще, чем левое, опухоли локализуются преимущественно в верхних долях.
По патогенезу выделяют первичные (местные) клинические симптомы, которые обусловлены наличием опухоли в просвете бронха. При центральном раке они появляются относительно рано, это - кашель, часто сухой, по ночам, плохо поддающийся лечению, кровохарканье в виде прожилок крови, реже - легочное кровотечение, одышка, боли в груди.
Периферический рак достаточно длительно может развиваться бессимптомно и часто является находкой при флюорографии (60 - 80% случаев). Кашель, одышка и кровохарканье не являются ранними симптомами этой формы рака, они свидетельствуют о прорастании опухоли в крупный бронх. Боли на стороне поражения отмечаются не у всех больных и, как правило, непостоянны.
Общие симптомы, такие, как слабость, утомляемость, недомогание, снижение аппетита и трудоспособности, малохарактерны для начальных стадий рака легкого.
Вторичные симптомы рака легкого - следствие осложнений, связанных с нарушением бронхиальной проходимости, вплоть до полной обтурации бронха, с развитием воспаления легкого, абсцедирова-нием или распадом легочной ткани. В этих случаях усиливается одышка, выделяется значительное количество мокроты различного характера, повышается температура тела, могут появляться ознобы, реактивный плеврит, признаки интоксикации. Эти симптомы более характерны для центрального рака, но при распространении периферической опухоли на крупный бронх клинические проявления могут быть сходными при этих двух формах. Периферический рак может протекать с распадом и поэтому напоминать картину легочного абсцесса. При росте опухоли и развитии внутригрудных метастазов присоединяются боли в груди нарастающего характера, связанные с прорастанием грудной стенки, развитием синдрома сдавления верхней полой вены, пищевода. Возможно проявление рака легкого без симптомов со стороны первичного очага поражения, а в виде метастатического поражения тех или иных органов (боли в костях, патологические переломы, неврологические нарушения и другие).
При прогрессировании опухолевого процесса возможно развитие различных синдромов и осложнений:
- синдром верхней полой вены - нарушение оттока крови от головы, шеи, верхней части грудной клетки, проявляется развитием коллатеральных вен и отечностью плечевого пояса и шеи;
- синдром сдавления средостения (при прорастании опухоли в трахею, пищевод, сердце, перикард), проявляется сиплостью голоса, нарушением акта глотания, болями в области грудины;
- синдром Пенкоста (поражение верхушки с прорастанием 1 ребра, сосудов и нервов плечевого пояса), характеризуется выраженной болью в области плечевого пояса, атрофией мышц верхней конечности, развитием синдрома Горнера;
- перифокальное воспаление - фокус пневмонии вокруг опухоли, проявляется повышением температуры, кашлем с выделением мокроты, катаральными явлениями;
- плевральный выпот - экссудат имеет, как правило, геморрагический характер, не поддается пункционным методам лечения, быстро накапливаясь после удаления;
- ателектаз, развивается при прорастании или сдавлении опухолью бронха, в результате чего нарушается пневматизация легочной ткани;
- синдром неврологических нарушений, проявляется симптомами паралича диафрагмального и возвратного нервов, нервных узлов, при метастазах в мозг - различными неврологическими нарушениями;
- карциноидный синдром, связан с избыточным выделением серотонина, брадикинина, простагландинов, проявляется приступами бронхиальной астмы, гипотонией, тахикардией, гиперемией кожи лица и шеи, тошнотой, рвотой, поносами.
Диагностика. Многообразие и неспецифичность клинических проявлений рака затрудняют диагностику, особенно при осложнениях или при оценке симптомов у лиц, страдающих хроническим бронхитом, туберкулезом, у курильщиков, которые в течение длительного времени могут предъявлять жалобы на кашель с мокротой и одышку.
Читайте также:

