Опухоль из в клеток
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода ( 131 I, 125 I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
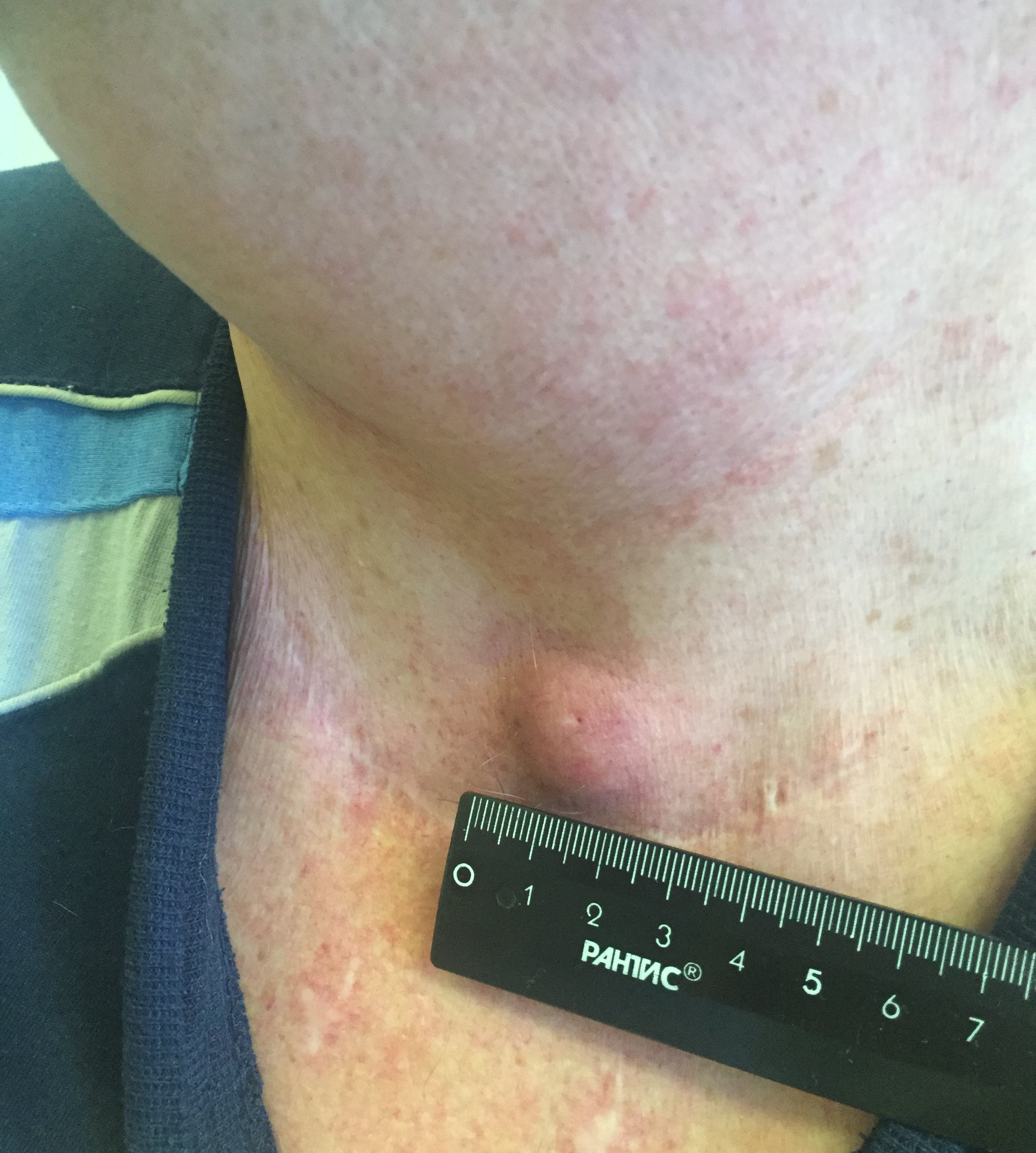
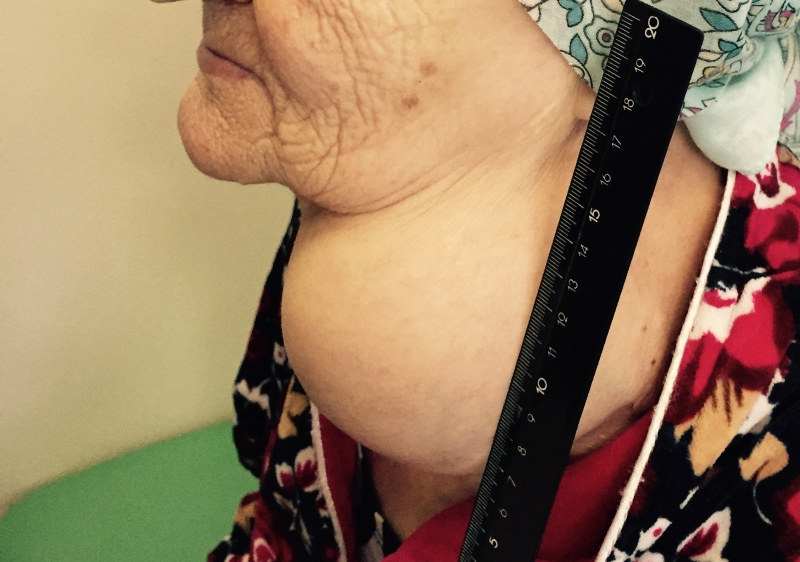
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
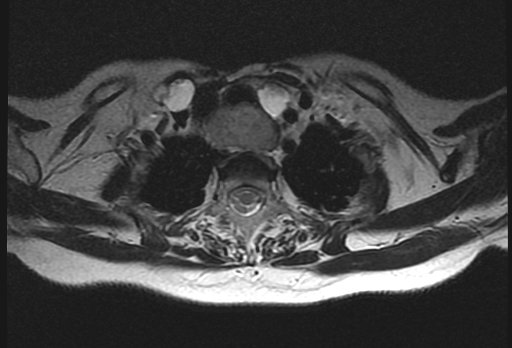
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
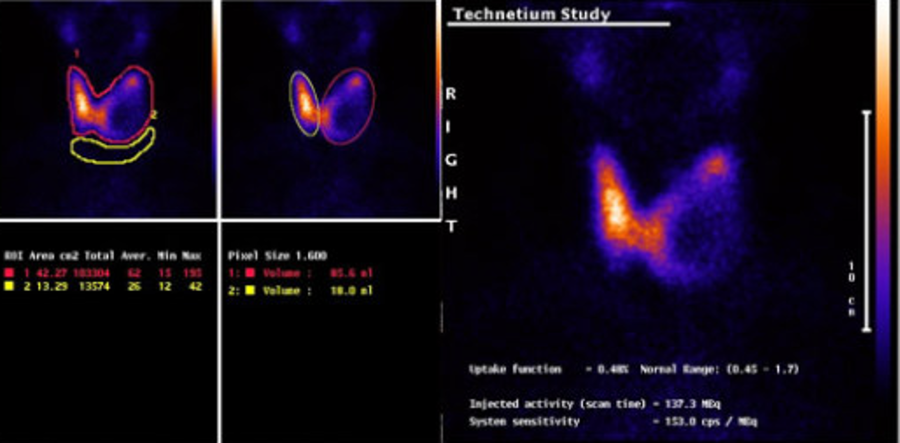
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |




Что такое рак щитовидной железы
«Различают три формы рака щитовидной железы:
Причины рака щитовидной железы
Дело в том, что в организме человека постоянно образуются новые клетки, которые замещают старые и поврежденные. Когда процесс деления нарушается, образуется опухоль – доброкачественная (аденома), или злокачественная – рак.
К причинам можно отнести:
- лучевая терапия. Длительное облучение рентгеновскими лучами может вызвать появление опухоли спустя десятилетия;
- недостаточное потребление продуктов, содержащих йод;
- семейная предрасположенность;
- профессиональные причины – работа с тяжелыми металлами;
- стрессовые ситуации;
- вредные привычки.
Симптомы рака щитовидной железы
Стадии рака щитовидной железы
У пациентов с раком щитовидной железы стадия заболевания окончательно устанавливается только после операции и морфологического исследования удаленного препарата.
Стадия выставляется на основании 3 параметров: T, N, M.
T – первичная опухоль, имеет категории (Тх, Т0, Т1, Т2, Т3, Т4a, T4b).
Тх – первичная опухоль не может быть оценена;
Т0 – отсутствие данных о первичной опухоли;
Т1 – опухоль не более 2 см в наибольшем измерении, ограничена щитовидной железой (Т1а - не более 1 см, ограничена щитовидной железой; Т1b - более 1 см, но не более 2 см в наибольшем измерении, ограничена щитовидной железой;
Т2 – опухоль более 2 см, но не более 4 см в наибольшем измерении, ограничена тканью щитовидной железы;
Т3 – опухоль более 4 см. в наибольшем измерении, ограничена тканью щитовидной железы или опухоль любого размера с минимальным распространением за пределы щитовидной железы (грудино-щитовидная мышца, прилежащие мягкие ткани);
Т4а – опухоль распространяется за пределы капсулы щитовидной железы или прорастает в любую из следующих структур: подкожные мягкие ткани, гортань, трахею, пищевод, возвратный нерв.
Т4b – опухоль прорастает в предпозвоночную фасцию, сосуды средостения или окружает внутреннюю сонную артерию
N — наличие поражения регионарных лимфатических узлов шеи (с возможными значениями Nx, N0, N1a, N1b) Наличие метастазов на шее в зонах регионарного метастазирования не приравнивается к метастазам в другие органы. Регионарные метастазы удаляются во время операции единым блоком с щитовидной железой, что позволяет достичь полного излечения заболевания у большинства пациентов. Nх региональные лимфатические узлы не могут быть оценены; Nо нет метастазов в региональных лимфатических узлах; N1а метастазы на уровне VI (претрахеальные, паратрахеальные, включая окологортанные и дельфийский (Delphian) лимфатический узел; N1b метастазы в других лимфатических узлах шеи или в позадиглоточных лимфатических узлах или в лимфатических узлах верхнего средостения.
Фолликулярный рак щитовидной железы — это грозное онкологическое заболевание, которое характеризуется агрессивным течением и высокой степенью злокачественности.

Заболевание занимает 2-ое место по частоте среди всех онкологических заболеваний щитовидной железы.
Данный вид опухоли по строению похож на скопление пузырьков, имеет способность прорастать в сосуды, поэтому метастазы легко обнаружить в органах дыхания, костях, мозге, мочевом пузыре, на коже. Поражение лимфатических узлов для заболевания не характерно.
Фолликулярный рак чаще встречается у жителей крупных городов, в регионах, где повышенное ионизирующее излучение и неблагоприятная экологическая обстановка.
Особенности
- Фолликулярный рак чаще встречается в возрасте от 40 до 60 лет. У лиц этого возраста заболевание отличается агрессивным течением, хуже поддается лечению.
- В 3,5 раза чаще заболевание выявляется у представительниц прекрасного пола.
- Плохой прогноз заболевания прямо пропорционален размеру опухоли и возрасту пациента.
- Опухоль имеет вид круглого образования в капсуле, внутри которого при разрезе можно обнаружить очаги кровоизлияний, уплотнений.
- В отличие от аденомы щитовидной железы и папиллярного варианта рака, опухоль из фолликулярных клеток прорастает в капсулу и сосуды, что очень тяжело выявить даже специалисту. Заболевание часто имеет агрессивное течение и за короткое время может дать метастазы по всему организму. Можно сказать, что фолликулярный рак встречается гораздо чаще папиллярного и имеет более высокий вариант злокачественности.
Опухоль развивается из фолликулярного эпителия, при этом в ее строении нет признаков клеточной или тканевой атипии, что является диагностическим признаком всех злокачественных новообразований. Самая важная особенность этого рака — это способность прорастать в вены и артерии, капсулу щитовидки. На гистологии рак выглядит в виде узелка с пористым строением, в единичных случаях он не имеет четких границ.

Классификация
Стадию заболевания определяет размер и его распространение:
| Cтадия | Особенности |
|---|---|
| Стадия Т0 и Тх | Признаки опухоли отсутствуют, или же они неинформативны. |
| 1-ая стадия (Т1) | Размер новообразования до 2 см. |
| 2-ая стадия (Т2) | Опухоль от 2 до 4 см. |
| 3-я (Т3) | Размер образования более 4 см, а также не взирая на размер опухоли, она обнаружена за пределами капсулы щитовидки |
| 4-ая стадия | Новообразование обнаружено в гортани, трахее, пищеводе, нервах, проросла в сонные артерии и сосуды груди. |
Этапы развития заболевания определяют регионарные и отдаленные метастазы, возраст пациента. Первые две стадии всегда имеют хороший прогноз, 3 и 4 относятся к высокой группе риска с худшим исходом на выздоровление.
Симптоматика
Первые проявления, при которых должно возникнуть подозрение на опухоль щитовидки:
- охриплый голос;
- если парализованы голосовые связки, то пациент жалуется на отсутствие голоса;
- непроходимость пищевода — еда поступает в желудок маленькими порциями или не поступает вовсе, лучше проходит жидкая пища;
- хроническое ощущение кома в горле;
- боли в шее, отдающие в ухо;
- обструкция дыхательных путей.

Тревожные симптомы, которые появляются не всегда:
- постоянный неглубокий кашель;
- болевые симптомы при проглатывании пищи;

- откашливаемая мокрота с содержанием прожилок крови;
- набухшие вены шеи.
Эти симптомы могут свидетельствовать об опухоли солидного размера на последней стадии заболевания, когда имеются метастазы в отдаленных органах.
Диагностика
На основании жалоб пациента и симптомов заболевания, врач-эндокринолог назначает диагностические процедуры:
- Пальпирует железу. При пальпации ЩЖ может содержать узелки, очаги уплотнения.

- Назначается анализ крови на гормоны щитовидной железы.
- УЗИ железы. Помогает определить в щитовидке патологические очаги, их количество и размеры.
- КТ и МРТ проводится с той же целью, что и УЗИ, только результаты при томографии более информативные, позволяют с максимальной точностью проследить куда опухоль проросла, точные ее размеры, локализацию.
Если при перечисленных выше обследованиях у врача появилось подозрение на новообразование, то далее назначается тонкоигольная биопсия щитовидной железы. Для этого под местным наркозом из узелков железы тонкой иглой производится забор тканевого материала, который далее отправляется на микроскопическое исследование. С помощью биопсии можно достоверно подтвердить или опровергнуть диагноз (в случае, если не была нарушена техника диагностического исследования).
Лечение
Выбор способа лечения зависит от стадии заболевания, степени поражения, наличия метастазов. Основным методам лечения на сегодняшний день является хирургическая операция. Только с ее помощью можно избавиться от заболевания, значительно увеличить продолжительность жизни пациента. Во время операции хирург оценивает размеры опухоли, степень ее прорастания в соседние органы, ведь цель операции — максимально удалить пораженные ткани.
ТИРЕОИДЭКТОМИЯ. При 1-ой и 2-ой степени заболевания при условии, что метастазы отсутствуют и опухоль по результатам микробиологического исследования дифференцированная, проводится хирургическая операция с удалением патологического участка. При первой стадии удалению подлежит только часть органа, обычно удаляют всю долю железы со стороны поражения, при второй стадии удаляется патологический очаг вместе с лимфатическими узлами, расположенными в области шеи.

Чтобы достоверно уничтожить в организме все раковые клетки, после операции проводится лечение радиоактивным йодом. В дальнейшем риск развития послеоперационных осложнений минимален.
ТОТАЛЬНАЯ РЕЗЕКЦИЯ. При 3-ей степени заболевания, когда опухоль выходит за пределы щитовидки, и 4-той, когда есть метастазы в других органах, производится полное удаление щитовидной железы с близлежащими лимфатическими узлами. После операции для удаления оставшихся частиц опухоли больные получают радиоактивный йод в таблетках. На 4 стадии заболевания вместе с операцией всегда назначается лучевая терапия (может проводиться в форме внешнего облучения или в виде капсул, вводимых внутрь органа).
После хирургической операции с полным удалением щитовидной железы пациенты пожизненно вынуждены принимать синтетические аналоги тиреоидных и паратиреоидных гормонов. Проводится тирогеновая стимуляция. Методика снимает неприятные послеоперационные симптомы, подходит тем, кто высокочувствительно переносит гипотиреоз. Плюс тотальной резекции железы — исключается местный рецидив опухоли.
Если метастазы не удается иссечь путем операции, оптимальным вариантом лечения является облучение, которое также отличается высокой эффективностью. В случае когда опухоль не поддается лечению ни хирургической операцией, ни лучевым методом, то единственным вариантом лечения будет химиотерапия (эффективность такого лечения не превышает 35%).

Ремиссию можно ожидать у 1/3 пациентов после операции при 3-ей стадии заболевания, и у 2/3 пациентов при 4 степени заболевания. Добиться ремиссии с помощью хирургического лечения легче при опухолях с ограниченной распространенностью.
Послеоперационные осложнения
Во время операции неопытный, неквалифицированный врач может задеть возвратный нерв (менее 2% случаев) или повредить паращитовидные железы (2% случаев). После поражения возвратного нерва нарушается двигательная и чувствительная функции гортани (степень тяжести определяется объемом повреждения), имеется риск развития аспирационной пневмонии. Лечится этот вид осложнения специальной хирургической методикой, восстанавливающей структуру нерва.
После поражения паращитовидных желез нарушается кальциевый обмен. В этом случае пациенту назначают кальцийсодержащие препараты и витамины.
Прогноз после операции
Онкологическое заболевание означает то, что на протяжении всей жизни человек должен контролировать свое здоровье. При фолликулярном раке щитовидки пациенты после операции 1-2 раза в год проходят радиоактивное сканирование йодом, сдают анализы крови на тиреоглобулин, делают контрольное УЗИ щитовидной железы.


Рецидивам заболевания подвержено около 10% пациентов: 80% случаев из них приходится на метастазы в сосуды, 20% — во внутренние органы. Если метастазы не имеют четкой локализации и обнаруживаются лишь по анализам (повышенное количество тиреоглобулина), то проводится лечение радиоактивным йодом.
- Самый важный признак — это возраст пациента. Прогноз всегда хуже, если на момент установления диагноза человеку больше 40 лет. Рецидивы заболевания чаще встречаются у людей младше 20 лет и старше 60 лет.
- Показатели смертности выше среди представителей мужской половины.
- Длительность жизни напрямую зависит от размера первичного очага опухоли. Прогноз всегда неутешительный, если первичная опухоль солидного размера — 4 и более см.
- Ухудшает исход заболевания неэффективность лучевой терапии.
- 15% пациентов с фолликулярным раком погибают, при папиллярном варианте рака показатели смертности ниже.
- Прогноз на выживаемость неутешительный, если в момент выявления заболевания опухоль уже распространилась за пределы щитовидной железы, если поражены обе доли щитовидной железы.
- Метастазы, локализованные в лимфатических узлах, не влияют на исход заболевания и длительность жизни пациента.
- Прогноз при отдаленных метастазах неблагоприятный, пациенты с 4 стадией заболевания долго не живут.
- Смерть неизбежна при распространении опухоли с кровью и лимфой. Самый неблагоприятный исход при метастазах в головной мозг, печень и легкие.
При раке щитовидной железы прогноз напрямую зависит от стадии заболевания. Хотя онкологические заболевания щитовидной железы (папиллярный, фолликулярный рак) и не относятся к самым агрессивным опухолям, все же не рекомендуем откладывать диагностику и лечение заболевания.
- Радиоактивный йод при заболеваниях щитовидной железы
- Строение и функции щитовидного хряща
- Диффузные изменения щитовидной железы
- Появление кальцинатов в щитовидной железе
- Развитие папиллярного рака щитовидной железы
Чтобы понимать, что такое эпителиальная опухоль и какая она бывает, нужно разобраться, что собой представляет новообразование и является ли оно онкологией. Это очень важно. Например, эпителиальные опухоли полости рта могут быть доброкачественными или злокачественными.
К сожалению, сегодня растет количество заболевших раком людей, и смертность от этой болезни занимает третье место после смертей от заболеваний сердечно-сосудистой и дыхательной системы. Каждый год регистрируют примерно шесть миллионов новых случаев заболевания. Среди мужчин лидерами оказались те граждане, которые проживают на территории Франции. А среди женщин чаще заболевают представительницы слабого пола, живущие в Бразилии.
Рост заболеваемости можно объяснить отчасти старением жителей планеты, так как чаще страдают люди зрелого и особенно преклонного возраста. По статистике, каждый второй заболевший онкологией - это человек старше 60 лет.
Что такое рак и что собой представляют опухоли эпителиального происхождения? Чем отличаются доброкачественные и злокачественные новообразования и какими они бывают?
Что такое рак

Термин "рак" используется в медицине как общее название для онкологических заболеваний. Для него характерно бесконтрольное размножение клеток. Их агрессивный рост поражает и сам орган, откуда "неправильные" клетки берут свое начало, и близлежащие органы. Также у злокачественной формы опухоли есть склонность к метастазированию.
У мужчин чаще всего под ударом находится предстательная железа и легкие, а у женщин уязвимым органом является молочная железа, чуть реже яичники. Кстати, эпителиальные опухоли яичников в 80-90 % случаев развивается из эпителиальной ткани.
Как здоровые клетки "превращаются" в раковые

Организм человека состоит из миллиардов клеток, все они появляются, делятся и умирают в определенный момент, если они здоровы. Все это запрограммировано, есть начало цикла жизни клетки и конец. Когда они в норме, деление происходит в соответствующих количествах, новые клетки замещают старые. Процесс не выходит за пределы органов и тканей. За это отвечают регуляторные системы организма.
Но если структура клеток меняется вследствие воздействия разных факторов, то они теряют способность к самоликвидации, перестают контролировать свой рост, перерастая в раковые, и начинают бесконтрольно размножаться. То есть для таких клеток характерен инвазивный рост.
Результатом этого являются "модифицированные клетки", которые способны на длительную жизнедеятельность. Они в итоге и формируют злокачественную опухоль. Рак способен поразить до нескольких органов сразу. Нездоровые клетки распространяются по организму по лимфатической и кровеносной системе, распространяя метастазы.
Причины развития рака

Причины развития онкологии разнообразны, но специалисты не могут однозначно ответить на вопрос, что именно вызвало рак в каждом отдельном случае. Некоторые полагают, что это экология, другие винят в этом генномодифицированные продукты. При этом все ученые выделяют факторы, способствующие нарушению работы клеток, что в конечном итоге может привести к злокачественной форме новообразования.

Известно достаточное количество факторов, влияющих на запуск канцерогенеза. Что может способствовать заболеванию?
- Химические канцерогены. К данной категории относятся винилхлорид, металлы, пластик, асбест. Их особенностью является то, что они способны влиять на ДНК-клетки, провоцируя злокачественное перерождение.
- Канцерогены физической природы. К ним относятся различного вида излучения. Ультрафиолетовое, рентгеновское, нейтронное, протонное излучение.
- Биологические факторы канцерогенеза - разные виды вирусов, такие как герпесоподобный вирус Эпштейна - Барр, который вызывает лимфому Беркитта. Вирус папилломы человека может вызвать рак шейки матки. Вирусы гепатитов B и C способствуют раку печени.
- Гормональные факторы — человеческие гормоны, например половые. Они могут повлиять на злокачественное перерождение ткани.
- Генетические факторы также влияют на появление рака. Если у предшествующих родственников были случаи заболевания, то возможность развития недуга у следующих поколений выше.
Названия доброкачественных и злокачественных опухолей
В названии опухоли всегда присутствует окончание "ома", а первая часть - это название задействованной ткани. К примеру, опухоль кости —остеома, жировой ткани —липома, сосудистой — ангиома, а железистой —аденома.
Саркома - это злокачественная форма из мезенхимы. Диагноз зависит от вида мезенхимальной ткани, например остеосаркома, миосаркома, ангиосаркома, фибросаркома и так далее.
Канцер или карцинома - это название злокачественной эпителиальной опухоли.
Классификация всех новообразований
Международная классификация новообразований исходит из патогенетического принципа с учетом морфологического строения, вида клеток, тканей, органов, мест нахождения, а также структуры в отдельных органах. Например, органоспецифические или органонеспецифические.
Все существующие новообразования подразделяются на семь групп. Группа зависит от принадлежности опухоли к определенной ткани и различает их по гистогенезу.
- эпителиальные опухоли, не имеющие специфической локализации;
- опухоли экзо- или эндокринных желез или специфических эпителиальных тканей;
- мягкотканные опухоли;
- опухоли меланинобразующей ткани;
- опухоли мозга и нервной системы;
- гемобластомы;
- тератомы, дисэмбриональные опухоли.
Медицина разделяет две формы - доброкачественную и злокачественную.
Эпителиальные доброкачественные и злокачественные опухоли

По клиническому течению разделяют:
- доброкачественные формы из эпителия или эпителиом;
- злокачественные, которые называют раком или карциномой.
По гистологии (виду эпителия) различают:
- новообразование из покровного эпителия (многослойного плоского и переходного);
- из железистого эпителия.
По органной специфичности:
- органоспецифические опухоли,
- органонеспецифические (без специфической локализации).
Доброкачественная форма
К доброкачественным эпителиальным опухолям (эпителиомам) относятся:
- Папиллома (из плоского и переходного покровного эпителия).
- Аденома (из железистого эпителия). В злокачественной форме - это карцинома.
Обе разновидности обладают исключительно тканевым атипизмом и имеют паренхиму и строму. Всем известные папилломы являются доброкачественной формой эпителиальной опухоли, которая, в свою очередь, происходит из ткани покровного эпителия.
Папилломы образуются на поверхности кожи из плоского либо переходного эпителия. Также могут быть не на поверхности, а, например, в слизистой оболочке глотки, на голосовых связках, на тканях мочевого пузыря, мочеточников и лоханок почек или в других местах.
Внешне они напоминают сосочки, а могут напоминать и цветную капусту. Могут быть в единичном проявлении, а могут быть и множественными. Папиллома часто имеет ножку, которая прикреплена к коже. Тканевый атипизм возникает вследствие нарушения основной особенности любого эпителия — комплексности. При таком нарушении происходит сбой в определенном расположении клеток и их полярности. При данной доброкачественной опухоли сохраняется экспансивный рост клеток (базальная мембрана). При экспансивном росте клеток новообразование растет само из себя, увеличиваясь в размере. Оно не внедряется в соседние ткани, что привело бы к их разрушению, как при инвазивном росте.
Течение папиллом различно и зависит от вида пораженной ткани. Папилломы, расположенные на поверхности кожи (либо бородавки), развиваются и растут медленно. Такие образования, как правило, не доставляют большого беспокойства своим обладателям. А вот в случае появления во внутренних частях тела вызывают достаточно проблем. Например, после удаления папилломы с голосовых связок они могут появится вновь, так как носят рецидивирующий характер. Доброкачественные папилломы мочевого пузыря могут начать изъязвляться, что впоследствии ведет к кровотечению и возникновению гематурии (кровь появляется в моче).
Несмотря на то, что папилломатозные новообразования на коже являются доброкачественной формой опухоли и не вызывают особого беспокойства, малигнизирование опухоли в злокачественную все-таки возможно. Этому способствует тип ВПЧ и предрасполагающие внешние факторы. Существует более 600 видов штаммов ВПЧ, из которых более шестидесяти обладают повышенным онкогеном.
Аденома также относится к опухоли эпителиального происхождения и формируется из железистого эпителия. Это зрелое новообразование. Молочная железа, щитовидная и другие являются возможным местом дислокации аденомы. Также она может образоваться в слизистых оболочках желудка, в кишечнике, бронхах и матке.
Рост клеток аденомы, так же как и у папиллом, имеет экспансивный характер роста. Она отграничена от соседней ткани и имеет вид узла мягко-эластичной консистенции, розовато-белого цвета.
На сегодняшний день принцип развития этого образования изучен не до конца, но обычно удается увидеть первые нарушения в балансе гормонов - регуляторов функции желизистого эпителия.
В случаях, когда в таком доброкачественном новообразовании присутствует киста, то используется термин кисто- или цистоаденома.
По морфологическим видам аденомы делятся на:
- фиброаденома – аденома, в которой строма преобладает над паренхимой (часто формируется в молочной железе);
- альвеолярная или ацинарная, которая копирует концевые отделы желез;
- тубулярная, способная сохранять протоковый характер эпителиальных структур;
- трабекулярная, для которой характерно балочное строение;
- аденоматозный (железистый) полип;
- кистозная с резко выраженным расширением просвета желез и образованием полостей (это как раз и есть цистоаденома);
- кератоакантома относится к э-пителиальной опухоли кожи.
Особенностью аденом является то, что они способны перерождаться в рак, в аденокарциному.
Злокачественная форма
Этот вид рака может развиться из покровного или железистого эпителия. Эпителиальный рак способен появиться в любом органе, где присутствует эпителиальная ткань. Этот вид самый часто встречающийся среди злокачественных форм опухолей. Для него характерны все свойства злокачественности.
Если в этот период распознать прединвазивный рак, то это поможет избавиться от дальнейших серьезных проблем. Как правило, проводится хирургическое лечение, и в этом случае намечается благоприятный прогноз. Проблема в том, что пациент редко испытывает какие-либо симптомы заболевания, и этот "начальный" рак сложно обнаружить, так как он никак не проявляется на макроскопическом уровне.
Злокачественная опухоль из эпителиальной ткани по гистогенезу может иметь следующий характер:
- переходноклеточный из покровного эпителия (плоского и переходного);
- базальноклеточный;
- недифференцированный рак (мелкоклеточный, полиморфноклеточный и др.);
- базальноклеточный;
- плоскоклеточный ороговевающий рак (злокачественные формы заболевания эпителиального строения чаще всего (до 95 %) представлены плоскоклеточным ороговевающим раком;
- плоскоклеточный неороговевающий рак.
Отдельная категория - это смешанные формы рака. Они состоят из двух видов эпителия - плоского и цилиндрического. Такой вид называется "диморфный рак".
Рак, происходящий из железистого эпителия:
- Коллоидный и его разновидность - перстневидноклеточный рак.
- Аденокарцинома. Кстати, название этой опухоли дал Гиппократ. Он сравнил ее внешний облик с крабом.
- Солидный рак.
Также специалисты различают по особенностям следующие опухоли из эпителиальной ткани:
- медуллярный, или мозговидный, рак;
- простой рак, или вульгарный;
- скирр, или фиброзный рак.
Симптоматика онкологических заболеваний
Симптомы заболевания зависят от того, где именно развилось опухоль, в каком органе, от скорости ее роста, а также наличия метастазов.
- Изменение состояния кожных покровов на определенном участке в виде растущей припухлости, которая окружена каймой гиперемии. Припухлости могут начать изъязвляться, появляются язвы, плохо поддающиеся лечению.
- Изменение тембра голоса, человеку трудно глотать, кашель приступами, боль в области груди либо живота.
- Больной может сильно похудеть, ему свойственен плохой аппетит, слабость, стойкое повышение температуры, анемия, уплотнение в молочной железе и кровянистые выделения из соска или мочевого пузыря, трудности при мочеиспускании.
Но могут присутствовать и иные симптомы.
Диагностика рака

Необходим своевременный поход к специалисту для тщательного осмотра и подробный сбор анализов. К диагностическим методам для выявления болезни относятся:
- физикальный метод изучения пациента;
- компьютерная томография, МРТ (считается очень действенным методом), рентгенография;
- анализ крови (общий и биохимический), выявление опухолевых маркеров в крови;
- пункция, биопсия с морфологическим исследованием;
- бронхоскопия, эзофагогастродуоденоскопия.

Все эти меры помогут обнаружить болезнь на ранней стадии и полностью вылечить пациента.
Читайте также:

