Опухоль гипофиза и артериальное давление
Надпочечники – это небольшие парные железы, расположенные на верхних полюсах почек. Каждый орган состоит из мозгового вещества и покрывающего его коркового, который, в свою очередь функционально разделен на три зоны, отвечающих за выработку определенных гормонов:
1. Клубочковая –альдостерон, влияющий на работу почек
2. Пучковая – кортизол, отвечающий за обмен веществ
3. Сетчатая – андрогены, вырабатывающиеся и у мужчин, и у женщин.
Мозговое вещество создает и выделяет адреналин и норадреналин, играющие главную роль в регуляции артериального давления.
Дисфункция работы надпочечников приводит к заболеванию под названием эндокринная артериальная гипертензия.
Как надпочечники влияют на артериальное давление?
Главной мишенью этого гормона являются почки. Он способствует выделению ионов Калия, и сохраняет содержание Натрия и Хлора. Благодаря действию альдостерона повышается способность клеток и тканей удерживать воду. Так поддерживается водно-минеральный баланс в организме.
Результатом действия альдостерона является увеличение объема крови в сосудистом русле и повышение артериального давления. В норме этот механизм включается при кровопотере и гипотензии.
Его часто именуют гормоном стресса, и это отчасти правда. Это вещество циркулирует в нашем организме постоянно, при чем в утренние часы его концентрация выше, чем в вечерние.

Он регулирует содержание сахара крови и его преобразования в печени, иммунную систему, а также влияет на артериальное давление и работу сердечно-сосудистых органов таким образом:
- Повышает чувствительность сосудов к адреналину;
- Уменьшает проницаемость капилляров;
- Поддерживает артериолы в тонусе;
- Повышает сократительную функцию миокарда;
Адреналин оказывает свое действие на организм несколькими путями:
- Увеличение сердечного выброса и артериального давления при возбуждении бета-адренорецепторов сердца;
- Сужение периферических сосудов;
- Активация рецепторов клубочкового аппарата почек, активирующих гормональную систему(ренин-ангиотензин-альдостерон), ответственную за повышение давления.
Гипофиз и давление
Гипофиз – это центральный орган эндокринной системы, который является частью головного мозга. Посредством его гормональных сигналов (тропинов) производится регуляция всех желез внутренней секреции организма человека. Передняя доля (аденогипофиз) выделяет среди прочих, Адренокортикотропный гормон, регулирующий надпочечники.
Гипофиз и гипертония чаще всего оказываются связаны при возникновении его опухолей.
При каких болезнях органов эндокринной системы меняется артериальное давления и каким образом?
Болезнь проявляется приступообразно. Внезапное повышение давления возникает при:
Как лечить такие изменения АД?
Артериальное давление при эндокринной патологии лечить бесполезно, пока не будет убран провоцирующий фактор – основное заболевание. Возможна симптоматическая терапия, однако она не даст такого эффекта, как оперативное лечение.
Для неоперабельных форм применяют диуретик Спиронолактон. Это средство противопоказано мужчинам, поскольку вызывает импотенцию и гинекомастию. Для них назначают Эплеренон.
Активно применяются блокаторы кальциевых каналов (Нифедепин).
Приемлема симптоматическая терапия.
Болезнь Аддисона (недостаточность надпочечников)
Как дальше наблюдаться пациенту после лечения?
Помимо этого, необходимо вести дневник, где будут регистрироваться проявления заболевания, уровень давления, пульса, выпитой жидкости, диуреза, принятые препараты и важные заметки, которые могут помочь врачу в коррекции лечения.

Отдельное место занимают женщины, поскольку в большинстве случаев в какой-то момент встает вопрос о беременности. В наше время ни один уважающий себя специалист не скажет пациентке, что ей запрещено беременеть, не собрав врачебный консилиум. При своевременном проведении оперативного лечения и медикаментозной поддержке, а также под присмотром кардиолога и эндокринолога, планированию семьи не должно ничего препятствовать.
В то же время, если женщина не планирует детей, или состояние ее организма этого не позволяет, необходима надежная контрацепция.
Тестирование крови на гормоны в лабораториях относительно дороги, поэтому сдавать их самостоятельно может оказаться довольно затратным мероприятиям. Процедура способна ввести в заблуждение и вас, и врача, если правила подготовки к забору крови были нарушены.
Доктор в процессе диагностики назначает только необходимые в данный момент анализы, двигаясь от простого к сложному. Также он всегда расскажет, как лучше сдавать каждый из них, чтобы получить наиболее достоверный результат.
Выводы
Надпочечники и высокое давление, вызванное их дисфункцией — это сложная, но разрешимая медицинская задача. Симптомы эндокринной гипертонии сами по себе неспецифичны. Зачастую, при своевременном выявлении, оперативное вмешательство позволяет уменьшить признаки гипертензии. Более сложным в плане лечения и поддержания качества жизни пациента является недостаточность надпочечников, однако и эта проблема разрешима с помощью современных эндокринологических препаратов в оптимальных дозировках.
Для подготовки материала использовались следующие источники информации.
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Добрый день, я женщина, 30 лет, не рожала. Рост 168, вес 67. Гипотиреоз диагностирован примерно в 2002-2003, постоянно принимаю эутирокс в дозе 50/75мкг через день, ТТГ контролирую раз в полгода, последнее измерение 2,6.
С лета жалобы:
головная боль (локализация лоб и глаза), регулярное повышение давления (до цифр 130/90, 135/100, адаптирована к 110/70 --- это больше всего тревожит!).
Сбивала давление папазолом (1 таб) + вольтарен акти от головной боли, затем, по рекомендации терапевта, капотеном. Терапевт же направила на ЭКГ (норма), Эхо_ЭГ (небольшой пролапс митрального клапана).
В ноябре 2013 госпитализирована в неврологическое отделение б-цы им Бурназяна с вегетативным кризом (цифры давления 140/100, повторные синкопальные состояния). ЭКГ было в норме. За 6 дней в больнице прокапали эмоксипин, ни одного больше исследования. Д-з: соматоформная дисфункция с психовегетативным компонентом. Рекомендована психотерапия (я и так посещаю психолога с сентября 2013) + провериться на феохромоцитому.
В декабре обратилась в неврологу все так же с жалобами на головную боль, повышение давления и усилившуюся анизокорию (ранее была почти незначительна, теперь же разница в зрачках до 3 мм, когда зрачки расширены) + снижение зрения на правый глаз (расплывчатость).
Провели МР-ангиографию артерий гол. мозга (результат могу выложить позже), так же врач, проводившая МР, открыла снимок прошлого года и показала: "У вас увеличен гипофиз, в норме должен быть 0.6 мм, у вас 0.8 мм, скорее всего, это аденома, рекомендую сделать МРТ гипофиза".
update: забыла сказать, что маме 30 лет назад ставили "увеличение" гипофиза ("гипоталамо-гипофизарный синдром с нейроэндокринологическим расстройством"), МРТ не было + у нее же 2 инфаркта, гипертония, сах. диабет 2 типа. Не знаю, важно ли все это, решила вписать.
Вопросы:
1) Может ли микроаденома влиять на давление?
2) Я бы хотела сдать анализы на гормоны сама (в виду проблем со страховкой), а потом уже с ними идти к эндокринологу.
Какие гормоны нужно сдать, исходя из вышеописанного?
3) Есть ли показания для МРТ гипофиза?
4) Странный вопрос, но: можно ли диагностировать феохромоцитому не по анализу суточной мочи? Я просто даже не представляю, где берут темные банки :-/ и как ее собрать в условиях офисной работы.
6) Порекомендуйте, пожалуйста, эндокринолога очно (Москва, в идеале СЗАО или ЦАО район Арбата, Пречистенки, Пироговки) - хочу посетить до 29 декабря уже с анализами на гормоны. Не могу мучаться давлением больше (((((( Не верю, что это только психогенное, что-то уж очень часто и в очень разных ситуациях подскакивает - вчера был день более нервный, повышения давл. и гол. боли не было.
Спасибо!
Артериальная гипертензия (АГ, гипертония, гипертоническая болезнь) — стойкое повышение артериального давления от 140/90 мм рт. ст. и выше.
Наиболее распространена первичная гипертензия— стойкое повышение артериального давления (АД), не связанное с нарушением работы органов. Диагноз первичной гипертензии ставится на основании исключения всех вторичных гипертензий.
Вторичная гипертензия — повышение артериального давления, в основе которого лежит патология того, или иного органа, или системы организма. Причины вторичной гипертензии условно делятся на почечные и эндокринные.
При почечной гипертензии происходит сужение просвета почечных артерий из-за чего в почки поступает недостаточное количество крови. В ответ на это почками синтезируются вещества, повышающие артериальное давление. Заболевания, которые могут привести к почечной гипертензии — это хронический гломерулонефрит, хронический пиелонефрит, поликистоз почек, врожденное сужение почечной артерии. Для исключения или подтверждения почечной гипертензии пациенту назначают исследование — общий анализ мочи, анализ мочи по Нечипоренко,анализ мочи по Зимницкому, анализ крови на мочевину, креатинин.
Повышение давления, связанное с гормонами — это эндокринная гипертензия. При этой патологии повышенное давление и гормоны неразрывно связаны. В основе гипертензии — одно из заболеваний эндокринных органов (щитовидной и околощитовидных желез, надпочечников, гипофиза). В данной статье будут подробно рассмотрены причины эндокринной гипертензии.
Гормональные причины повышенного давления:
- Гиперпаратиреоз.
- Гипотиреоз.
- Тиреотоксикоз.
- Акромегалия.
- Феохромоцитома.
- Первичный гиперальдостеронизм.
- Гиперкортицизм
Гиперпаратиреоз
При этом заболевании происходит повышение секреции паратиреоидного гормона (паратгормон, ПТГ) паращитовидными (околощитовидными) железами, что приводит к усиленному разрушению костной ткани и повышению кальция в крови.
Различают первичный, вторичный и третичный гиперпаратиреоз. Повышенное давление наблюдается при первичном и третичном гиперпаратиреозе. У каждой из форм этого заболевания своя причина возникновения. Так, при первичном гиперпаратиреозе патологический очаг находится в одной из околощитовидных желез, представляя собой доброкачественное новообразование (аденому), которое бесконтрольно и в большом количестве вырабатывает ПТГ. Или же несколько околощитовидных желез подвергаются гиперплазии — разрастанию, и бесконтрольно синтезируют гормоны околощитовидных желез. При третичном гиперпаратиреозе наблюдается сочетание этих патологических изменений.
Паратгормон, синтезируемый в больших количествах, вызывает разрушение костной ткани с последующим высвобождением в кровь большого количества кальция. Избыток кальция в крови, в свою очередь, оказывает воздействие на сосуды, вызывая их сужение. В результате этого артериальное давление повышается. Чем выше уровень кальция в крови, тем вероятнее возникновение артериальной гипертензии у человека.
! Какие еще жалобы и симптомы могут быть: слабость, боли в мышцах, костях и суставах, нарушение походки, мочекаменная болезнь, учащенное мочеиспускание, жажда, боли в животе, тошнота, запоры, ослабление памяти, депрессия, психозы, неврозы, спутанность сознания, сонливость.
! Какое обследование назначит врач: анализ крови на паратгормон (ПТГ), кальций общий, альбумин, кальций ионизированный, щелочная фосфатаза, фосфор. По показаниям — УЗИ/КТ/МРТ/сцинтиграфия околощитовидных желез, денситометрия (определение плотности костей) бедренной кости, позвоночника и лучевой кости.
Гипотиреоз
Артериальная гипертензия при данном заболевании характеризуется повышением только диастолического давления ( при обозначении артериального давления указывается две цифры (например, 130/80 мм.рт.ст.): первая цифра (130)— систолическое давление, вторая (80) — диастолическое давление). Причина повышения артериального давления при гипотиреозе — задержка жидкости в организме, системный отек органов и тканей.
! Какие еще жалобы и симптомы могут быть: слабость, сонливость, забывчивость, бледность и сухость кожи, выпадение волос, снижение температуры тела, прибавка массы тела при плохом аппетите, отечность лица, рук и ног, запоры, нарушение менструального цикла, нарушение речи, снижение слуха и затруднение носового дыхания.
! Какое обследование назначит врач: анализ крови на ТТГ, Т4свободный, Т3 свободный, АТ к ТПО, АТ к ТГ. По показаниям — УЗИ щитовидной железы.
Тиреотоксикоз (гипертиреоз)
Тиреотоксикоз — состояние, вызванное повышением тироксина и/или трийодтиронина в крови. Тиреотоксикоз возникает при усилении работы щитовидной железы или же по причине разрушения части клеток щитовидной железы с высвобождением в кровь гормонов, содержащихся в этих клетках. Избыток гормонов щитовидной железы повышает активность гормонов надпочечников — нейромедиаторов адреналина и норадреналина, а также усиливают восприимчивость всего организма к действию этих гормонов. Именно норадреналин повышает артериальное давление, сужая кровеносные сосуды.
При гипертиреозе характерным признаком является повышение систолического давления, при этом диастолическое остается в норме.
! Какие еще жалобы и симптомы могут быть: сердцебиение, нарушение ритма сердца, дрожь в руках и теле, бессонница, потливость, рассеянное внимание, раздражительность, плаксивость, тревожность, потеря веса при повышенном аппетите, плохая переносимость жары, одышка при небольшой физической нагрузке, быстрая утомляемость, мышечная слабость, частый неоформленный стул, нарушение менструального цикла, ломкость ногтей, выпадение волос.
! Какое обследование назначит врач: анализ крови на ТТГ, Т4 свободный, Т3 свободный. По показаниям — анализ крови на АТ к рТТГ, АТ к ТПО, АТ к ТГ, УЗИ и сцинтиграфия щитовидной железы.
Акромегалия
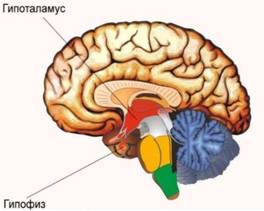
При этом заболевании происходит повышение в крови соматотропного гормона (гормон роста). Причиной заболевания является формирование гормонально активного новообразования (аденомы) гипофиза — важной эндокринной железы, расположенной в головном мозге. Возникает это заболевание у взрослых людей, когда зоны роста уже закрыты. При избытке гормона роста происходит гипертрофия (разрастание) органов и тканей организма — надкостницы, суставов и костей, мягких тканей, кожи, языка, верхних дыхательных путей, сердечной мышцы, потовых желез и др.
Наиболее типичным для этого заболевания является характерное изменение внешности человека. Становятся более грубыми черты лица — увеличиваются губы, нос и уши, изменяется прикус, лицо становится более скуластым, надбровные дуги и подбородок чрезмерно выступают вперед, увеличивается размер кистей и стоп, грудная клетка становится шире, позвоночник деформируется. Характерно изменение голоса, который становится более грубым.

Повышение артериального давления при акромегалии обусловлено влиянием гормона роста, который имеет свойство задерживать натрий в организме. Вслед за задержкой натрия происходит задержка воды, увеличивается объем внеклеточной жидкости в организме, формируется системный отек органов и тканей.
! Какое обследование назначит врач: анализ крови на ИФР-1 (инсулиноподобный фактор роста), анализ крови на СТГ (соматотропный гормон) в ходе ОГТТ (глюкозотолерантного теста). По показаниям — МРТ гипофиза с контрастированием.
Феохромоцитома
Характерной особенностью повышения давления при феохромоцитоме является кратковременность, приступ проходит сам, без воздействия каких-либо окружающих факторов, лекарственных средств и др. Одиночный приступ повышения давления длится в среднем 15-20 минут.
! Какие еще жалобы и симптомы могут быть: Между приступами — головокружение, которое усиливается при смене положения тела из горизонтального в вертикальное, сахарный диабет, изменение сосудов глазного дна, снижение остроты зрения.
! Какое обследование назначит врач: анализ суточной мочи или плазмы крови на метанефрин и норметанефрин. По показаниям — анализ крови на хромогранин А, МРТ/КТ надпочечников.
Первичный гиперальдостеронизм
Это синдром, в основе которого лежит увеличение содержания альдостерона в крови. Причиной первичного гиперальдостеронизма является гормонально активная опухоль коры надпочечника, вырабатывающая альдостерон в избытке, или же гиперплазия (разрастание) коры одного или обоих надпочечников. Именно избыток альдостерона обусловливает все признаки данного заболевания. Альдостерон имеет свойство задерживать натрий в организме. Вслед за задержкой натрия происходит задержка воды. Увеличивается объем внеклеточной жидкости в органах и тканях, в том числе и в стенке сосудов. Из-за этого суживается просвет сосудов и артериальное давление растет.
Повышенное давление при этом заболевании — один из самых постоянных симптомов.
Артериальная гипертензия при гиперальдостеронизме может быть более или менее стабильной, или протекать с кризами — эпизодами резкого повышения давления. Может протекать мягко, или же иметь более агрессивный характер, когда традиционная терапия, направленная на снижение давления, не помогает.
! Какие еще жалобы и симптомы могут быть: мышечная слабость, судороги, редкий пульс, жажда, частое и ночное мочеиспускание.
! Какое обследование назначит врач: анализ крови на соотношение концентрации альдостерона/ренина (АРС), анализ крови на калий, натрий. По показаниям — МРТ/КТ надпочечников, катетеризация надпочечниковых вен с контрастированием.
Гиперкортицизм (Болезнь и синдром Иценко — Кушинга)
Гиперкортицизм — это сочетание симптомов, обусловленных длительным влиянием кортикостероидов (гормонов коры надпочечников) на организм человека. Причиной повышенной секреции этих гормонов может являться новообразование гипофиза (болезнь Иценко — Кушинга), новообразование коры надпочечников ( синдром Иценко — Кушинга), гиперплазия коры надпочечников, гормонально активные опухоли иных локализаций, а также систематическое употребление препаратов стероидных гормонов.
Артериальная гипертензия у пациентов с гиперкортицизмом встречается в 75-80% случаев и является постоянным и характерным симптом. Стероидные гормоны играют важную роль в регуляции артериального давления. При этом заболевании повышенное давление и гормоны неразрывно связаны. При избыточном количестве кортикостероидов происходит активация главной системы организма, управляющей артериальным давлением — ренин — ангиотензиновой системы. Повышается тонус сосудов, увеличивается объем циркулирующей крови в организме, происходит задержка жидкости. Все это приводит к стабильно повышенному артериальному давлению.
Для этого заболевания характерно повышение как систолического, так и диастолического давления. Кризовые повышения давления не характерны. Течение артериальной гипертензии тяжелое и быстро прогрессирующее.
! Какие еще жалобы и симптомы могут быть: слабость, нарушение менструального цикла у женщин, бесплодие, снижение потенции у мужчин, сахарный диабет, остеопороз, мышечная слабость, мочекаменная болезнь, воспалительные заболевания мочевыделительной системы, психические расстройства, депрессия.
! Какое обследование назначит врач: исследование слюны на кортизол в вечернее время, анализ суточной мочи на кортизол, анализ крови на АКТГ и кортизол в утренние и вечерние часы. По показаниям: пробы с подавлением секреции кортизола, КТ/МРТ надпочечников, МРТ головного мозга.
Подводя итоги, следует отметить, что вторичная эндокринная гипертензия требует тщательного обследования и подбора оптимального лечения в индивидуальном порядке. Лечение повышенного давления базируется на лечении заболевания, являющегося его причиной. Для лечения применяется как медикаментозная терапия, так и хирургические методы.
Подавляющее большинство опухолей гипофиза являются доброкачественными новообразованиями (аденомами). Как правило, аденомы не выходят за пределы гипофиза или окружающих тканей и не распространяются на другие органы.
Лечение опухолей гипофиза вариативно, можно удалить опухоль или контролировать ее рост. Кроме того, лекарственные препараты помогают скорректировать повышенную или пониженную выработку гормонов.
Симптомы, связанные с давлением опухоли на органы
Признаки и симптомы сдавливания органов и тканей новообразованиями:
- Потеря зрения, в частности периферического
- Головные боли
- Тошнота и рвота
- Симптомы дефицита гормона гипофиза
- Усталость
- Слабость
- Непереносимость холода
- Запоры
- Низкое кровяное давление
- Выпадение волос
- Сексуальные расстройства
- Резкое похудение или набор веса
Симптомы, связанные с изменениями гормонального уровня
Некоторые опухоли гипофиза, так называемые гормонально-активные опухоли, также вырабатывают гормоны. Как правило, это ведет к перепроизводству гормонов, что оказывает разное биохимическое воздействие. В гипофизе могут развиваться разные типы гормонально-активных новообразований, каждое из которых имеет специфические признаки и симптомы.
Адренокортикотропинпродуцирующие аденомы (АКТГ).АКТГ опухоли вырабатывают адренокортикотропный гормон, который стимулирует производство гормона кортизола надпочечниками. Результатом перепроизводства кортизола надпочечниками является синдром Кушинга.
Признаки и симптомы синдрома Кушинга:
- Отложение жира на животе, груди и верхней части спины
- Лунообразное лицо
- Характерный горбик в верхней части спины
- Высокое кровяное давление
- Атрофию мышц
- Синяки
- Растяжки
- Истончение кожи
Соматотропинпродуцирующие аденомы.Соматотропинпродуцирующие новообразования вырабатывают избыток соматотропина – гормона роста.
Последствия переизбытка гормона роста (акромегалии):
- Огрубевшие черты лица
- Увеличение кистей и стоп
- Избыточное потоотделение
- Высокое кровяное давление
- Проблемы с сердцем
- Дегенеративный артрит
- Неровные зубы (неправильный прикус).
У детей и подростков может развиваться ускоренный и чрезмерный линейный рост (гигантизм).
Пролактинсекретирующие аденомы.Перепроизводство пролактина опухолью гипофиза (пролактинома) может привести к снижению нормального уровня половых гормонов – эстрогена у женщин и тестостерона у мужчин. Повышенный уровень пролактина в крови (гиперпролактинемия) по-разному влияет на женский и мужской организм.
У женщин пролактинома вызывает:
- Нерегулярный менструальный цикл (олигоменарею)
- Отсутствие менструаций (аменарею)
- Патологические выделения из сосков молочных желез (галакторею).
У мужчин пролактинсекретирующие аденомы вызывают мужской гипогонадизм. Признаки и симптомы болезни:
- Увеличение грудной железы (гинекомастия)
- Эректильная дисфункция (ЭД)
- Бесплодие
- Уменьшение количества волос на теле
- Потеря сексуального влечения.
Тиреотропинпродуцирующие аденомы. При перепроизводстве тиреотропного гормона щитовидная железа начинает секретировать избыточное количество тироксина. Это редкий случай гипертиреоза, или гиперактивного заболевания щитовидной железы. Гипертиреоз может ускорить обмен веществ в организме, в результате чего возникает:
- Внезапная потеря веса
- Быстрое или нерегулярное сердцебиение
- Нервозность и раздражительность.
- При частых головных болях.
- При потере периферического зрения.
- При наборе веса с отложением жира на животе, груди, верхней части спины.
- При высоком артериальном давлении.
- При увеличении роста в сравнении со сверстниками.
- При удлинении конечностей, огрубении черт лица.
- При нерегулярном менструальном цикле или отсутствии менструаций у женщин.
- При увеличении грудных желез и эректильной дисфункции у мужчин.
- При отсутствии беременности при регулярной половой жизни без предохранения в течение 6-12 месяцев.
- При быстрой потере веса, нервозности, тахикардии.
Хотя подобные опухоли могут возникать в любом возрасте, чаще всего это происходит у пожилых людей. Люди с подобными заболеваниями в семейном анамнезе, например, множественными эндокринными неоплазиями I типа (МЭН I), находятся в группе риска. В случае с МЭН I в различных железах эндокринной системы образуются многочисленные опухоли. Для выявления предрасположенности к образованию опухолей гипофиза можно провести генетическое тестирование.
- Исследование мочи и крови. Исследование мочи и крови позволяет установить, страдаете ли вы от переизбытка гормонов или их дефицита.
- Томография головного мозга. Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) мозга может помочь врачу определить положение и размер опухоли.
- Офтальмологическое обследование. Такое обследование позволяет судить о нарушении зрения или периферического зрения в результате роста опухоли гипофиза.
В процесс лечение вовлекается группа экспертов-медиков, включая нейрохирурга, специалиста по заболеваниям эндокринной системы (эндокринолога) и специалиста, занимающегося проблемами нервной системы (невролога). Для лечения опухоли гипофиза и выработки нормального уровня гормонов врачи обычно используют хирургическое вмешательство, лучевую терапию и лекарственные средства, как отдельно, так и в комплексе.
Как правило, удаление опухоли гипофиза хирургическим путем необходимо только в двух случаях. Если опухоль давит на зрительный нерв, что может привести к потере зрения. Или же если опухоль вырабатывает избыточное количество определенных гормонов. Успех операции зависит от типа опухоли, ее местоположения и размера.
Существует два основных хирургических метода лечения опухолей гипофиза:
- Методика эндоскопического эндоназальноготранссфеноидального удаления аденом гипофиза. С помощью такой методики врач может добраться и удалить опухоль через нос без внешних разрезов. При этом никакая другая часть мозга не затрагивается, и на лице нет никаких видимых шрамов. Тем не менее во время такой процедуры зачастую бывает очень сложно удалить большую опухоль, особенно если она проникла в близлежащие нервы и ткани мозга.
- Транскраниальный подход. Во время выполнения такой процедуры опухоль удаляется через разрез в клиновидной кости черепа. Таким образом можно добраться до крупных и сложных аденом.
Для того чтобы удалить опухоль с помощью лучевой терапии, врачи используют рентгеновские лучи высоких энергий. Терапию назначают после операции или в качестве основного лечения. Лучевая терапия может быть эффективна, если опухоль возникает вновь после проведения операции и вызывает такие симптомы, которые невозможно устранить с помощью лекарств. Методы лучевой терапии включают в себя:
Наружную дистанционную лучевую терапию. При такой форме лучевой терапии облучение проводится в течение определенного периода времени. Количество процедур – пять раз в неделю в течение четырех-шести недель. Процедуры проводятся в амбулаторных условиях. И хотя эта терапия часто является эффективным лечением аденом, контроль роста опухоли и выработки гормонов может занять несколько лет. Кроме того, лучевая терапия может повредить оставшиеся здоровые клетки гипофиза и ткани головного мозга, особенно те, что расположены вблизи гипофиза.
Стереотаксическая радиохирургия.Этот тип терапии фокусирует пучок излучения точно на опухоли. Пучки излучения, соответствующие точному размеру и форме опухоли, направляются на опухоль с помощью специальных методов визуализации. При стереотаксической радиохирургиив контакт со здоровой тканью, окружающей опухоль, вступает минимальное количество радиации, уменьшая риск повреждения здоровых тканей. Эффект от использования стереотаксической радиохирургии, как и наружной дистанционной лучевой, заметен не сразу. Полное излечение может занять несколько месяцев или лет. Однако врачи не могут использовать эту терапию, если опухоль находится очень близко к зрительным нервам или другим чувствительным структурам.
Медикаментозная терапия может блокировать избыточную выработку гормонов, а иногда и сократить размер некоторых видов опухолей гипофиза.
Пролактинсекретирующие аденомы (пролактиномы). Для лечения опухолей такого типа применяют бромокриптин(Парлодел) и каберголин (Достинекс) – препараты, снижающие выработку пролактина и сокращающие размер самой опухоли. Часто эти лекарственные средства помогают решить проблему пролактинсекретирующих аденом и избежать хирургического вмешательства.
Соматотропинпродуцирующие аденомы. Для лечения аденом такого типа используют два типа препаратов. Лекарства, известные как аналоги соматостатина(Сандостатин и другие), вызывают снижение выработки гормона роста и могут уменьшить размер опухоли. Пегвисомант(Сомаверт) блокирует действие на организм избыточного гормона роста. Эти препараты особенно эффективны, если операция по нормализации выработки гормона роста прошла неудачно.
Если опухоль гипофиза приводит к снижению выработки гормонов, или если удаление опухоли гипофиза ведет к снижению выработки гормонов, может потребоваться гормонозаместительная терапия.
Читайте также:

