Общий ответ в онкологии
Онкология — одна из самых сложных сфер медицины. В настоящее время многие злокачественные опухоли хорошо изучены, о них имеется много данных. Но зачастую эти данные сложны для понимания. Человеку без медицинского образования очень непросто увязать их в общую стройную картину.
Все это бывает очень сложно объяснить пациентам. А там, где человек не до конца понимает ситуацию, возникает масса сомнений и вопросов. Действительно ли медицина может помочь? Врач понимает, что со мной происходит, и как меня лечить? Работает ли курс химиотерапии, который мне назначили?
В этой статье мы постараемся ответить — максимально подробно и понятно.
- В первую очередь нужно понимать цель лечения
- На основании чего врач приходит к выводу о том, что именно данная комбинация препаратов поможет конкретному пациенту?
- Что такое ремиссия?
- Как контролируют эффективность химиотерапии в процессе лечения?
- Что делать, если вы сомневаетесь в эффективности лечения?
В первую очередь нужно понимать цель лечения
В большинстве случаев единственный радикальный метод лечения, который помогает избавиться от рака — хирургическое вмешательство. Противоопухолевые препараты применяют как дополнение к операции, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива.
Если основным методом лечения является химиотерапия, а не хирургия, это, как правило, говорит о том, что опухоль успела сильно распространиться в организме. Она неоперабельна, имеются отдаленные метастазы. Прогноз в плане полного излечения от рака в данном случае неблагоприятен. Скорее всего, врачи не смогут полностью ликвидировать опухолевый процесс.
Но это еще не приговор. Таким пациентам можно помочь. Химиотерапия может преследовать другие цели:
- Затормозить или полностью остановить рост опухоли.
- Уменьшить размеры опухоли.
- Продлить жизнь больного.
- Избавить от мучительных симптомов.
- Улучшить общее состояние.
Для пациента с самого начала важно понимать: для чего врач назначил химиопрепараты, какого результата он ожидает? Обязательно побеседуйте с доктором на эту тему. Не бойтесь задавать вопросы. Это поможет избежать недопонимания и ненужных сомнений в будущем. Если у вас нет медицинского образования, в некоторых моментах вам будет сложно разобраться сразу. Не стесняйтесь, попросите доктора еще раз объяснить более понятным языком.
На основании чего врач приходит к выводу о том, что именно данная комбинация препаратов поможет конкретному пациенту?
В настоящее время существует огромное количество разновидностей химиопрепаратов и других противоопухолевых средств: таргетных препаратов, иммунопрепаратов, гормональных препаратов. Как понять, какие именно и в каких комбинациях помогут в вашем случае? Ни один онколог не сможет на 100% правильно ответить на этот вопрос, руководствуясь лишь собственным опытом. Но этого и не требуется.
Каждый лицензированный химиопрепарат хорошо изучен. Проведены многочисленные клинические исследования с участием тысяч пациентов. Это очень серьезный, сложный и дорогостоящий процесс.

Например, для того чтобы создать и протестировать новый препарат, современным фармкомпаниям в среднем нужно потратить 12 лет и миллиард евро.
Если какой-либо препарат помог или не помог одному пациенту, это еще ни о чем не говорит. Не существует двух людей с полностью одинаковыми организмами, как и двух совершенно одинаковых по своим свойствам злокачественных опухолей. Но когда лекарство проверено на тысячах людей, ученые получают результаты, которым можно доверять, и на которые можно ориентироваться.
На основании проведенных исследований составлены протоколы химиотерапии. Ориентируясь на них, онколог может назначить лечение, которое с очень высокой вероятностью поможет. Конечно же, предварительно нужно провести тщательное обследование, разобраться во всех характеристиках конкретной злокачественной опухоли.
Что такое ремиссия?
Для того чтобы вовремя выявить возможный рецидив, после наступления ремиссии пациент должен периодически проходить обследования.

В зависимости от того, как пациент отвечает на химиотерапию, онкологи описывают результат лечения разными терминами:
- Полный ответ (полная ремиссия): опухоль исчезла и больше не обнаруживается.
- Частичный ответ (частичная ремиссия): опухоль осталась, но уменьшилась на определенный процент.
- Стабильное состояние: опухоль не уменьшается, но и не растет, не увеличивается количество очагов, не вовлекаются новые органы.
- Прогрессирование: опухоль растет, несмотря на лечение.
Опухолевые клетки коварны. Со временем в них происходят новые мутации. Начинается самый настоящий естественный отбор, как в теории эволюции: слабейшие быстро погибают под действием химиопрепарата, но сильнейшие выживают и обзаводятся новыми механизмами защиты. Поэтому все противоопухолевые средства помогают лишь в течение некоторого времени. Потом развивается резистентность (устойчивость), и вновь начинается прогрессирование. В таком случае врач назначит новые комбинации препаратов.
Как контролируют эффективность химиотерапии в процессе лечения?
- Инструментальные исследования: КТ, УЗИ, МРТ и др.
- Анализы крови на онкомаркеры.
- Исследование функции пораженных органов.
- Осмотр врача, беседа. Доктор оценивает состояние пациента, спрашивает о симптомах, общем самочувствии.
Если рак отвечает на химиотерапию, лечение продолжают в прежнем режиме. Если начинается прогрессирование, нужно менять тактику.
Одновременно контролируют побочные эффекты. При их возникновении назначают поддерживающую терапию, меняют состав и дозировки химиопрепаратов. В Европейской клинике этому моменту уделяется особое внимание. Мы считаем, что пациенты должны переносить курсы химиотерапии максимально комфортно и без лишних рисков.
Что делать, если вы сомневаетесь в эффективности лечения?
В первую очередь стоит поговорить с лечащим врачом, спросить, как он оценивает эффективность лечения, нельзя ли сделать что-то еще.
Но в онкологии нередко встречаются сложные ситуации, когда сам врач не до конца уверен в диагнозе, правильности назначений. По объективным причинам встречаются ошибки. Поэтому во всем цивилизованном мире давно стала нормой практика получения второго врачебного мнения. Не стесняйтесь проконсультироваться с другим специалистом.
Врачи в Европейской клинике всегда воспринимают позитивно возможность услышать мнение опытных коллег. У нас даже существует специальная система контроля качества. Ведь в конечном счете это идет на пользу пациенту, жизнь и здоровье которого — главные ценности для нас.
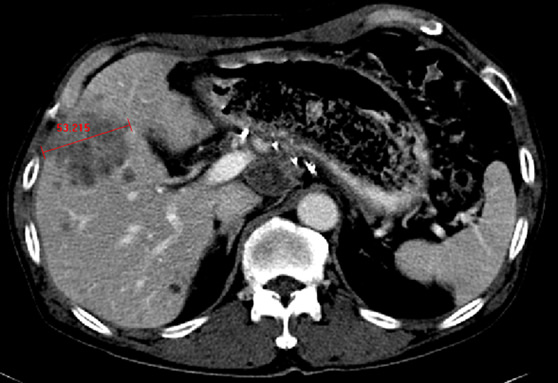
Современными критериями ответа опухоли на терапию являются критерии RECIST 1.1 от 2009 года. Критерии RECIST - это набор критериев, которые используют для оценки ответа опухоли на проводимую терапию. Основу оценки составляет определение размера опухоли с помощью методов лучевой диагностики (рентгенографии, компьютерной томографии, магнитно-резонансной томографии, ультразвукового исследования) и эндоскопических методов.
Опухолевые очаги
В соответствии с критериями RECIST опухолевые очаги подразделяются на два типа:
- измеряемые очаги — очаги, выявляемые и составляющие по наибольшему диаметру:
- ≥10 мм при спиральной КТ при реконструкции срезов толщиной в 5 мм
- ≥20 мм при шаговой КТ с толщиной среза 10 мм
- ≥20 мм при рентгенографии грудной клетки
неизмеряемые очаги — очаги, выявляемые и составляющие по наибольшему диаметру при шаговом КТ величение размеров органов (гепатоспленомегалия), п еритонеальные импланты.
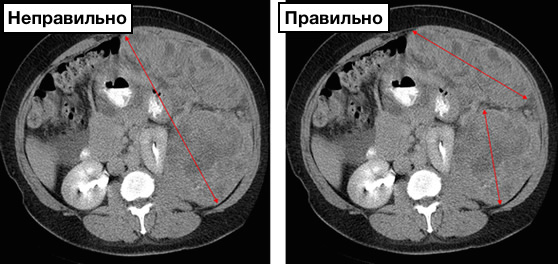
- В первую очередь измеряемые очаги оцениваются количественно.
- Следующим шагом нужно выбрать таргетные очаги, которые в процессе терапии будут использоваться для контроля. Таргетный очаг сохраняется на протяжении всех повторных исследований таргетным, если даже размеры очаги уменьшатся до пределы погрешности метода исследования.
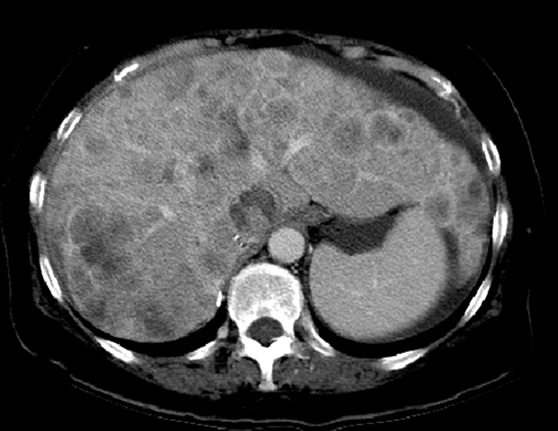
Выбирайте не наибольший очаг в качестве таргетного, а наиболее четкий, оптимальный для измерения.
Таргетные очаги:
- измеряемые очаги, максимально до 5 очагов на орган, в сумме до 10 очагов, очаги, отражающие пораженный орган должны соответствовать критериям таргетного очага
- выбираются исходя их размеров (с наибольшим диаметром) и пригодности для точного повторного измерения
- очаги в подвижных органах (напр. жкт, яичниках) могут быть неподходящими для оценки
- указываются только аксиальные размеры
Не-таргетные очаги:
- могут включать как измеряемые, так и неизмеряемые очаги
- к измеряемым очагам относят все очаги, которые превышают максимально допустимое количество таргетных очагов (до 5 очагов на орган, не более 10 очагов на весь организм), попадая таким образом в группу не-таргетных очагов
- не-таргетные очаги не обязаны быть измеряемыми
- в идеале должны включать все очаги не отнесенные к таргетным очагам
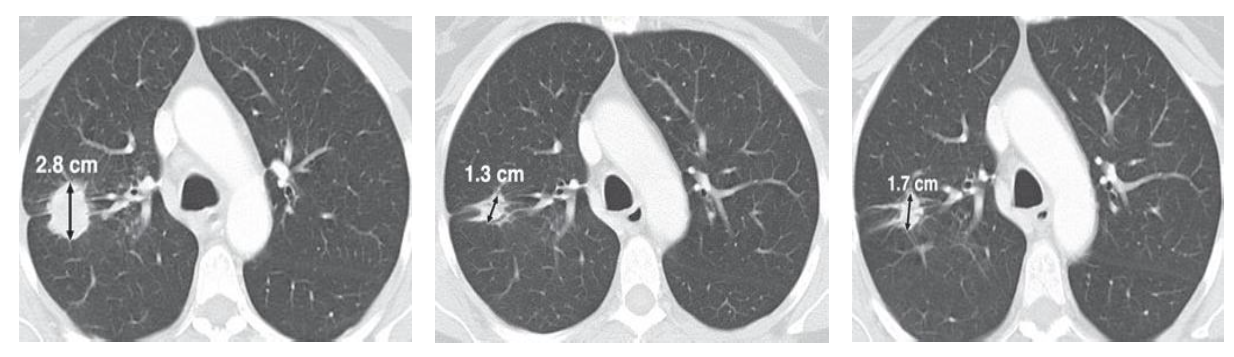
A. Образование наибольшим диаметром 2.8 см (единственный выявленный очаг).
B. КТ после 1 курса химиотерапии, наибольший диаметр образования 1.3 см – уменьшение размеров на 54% - PR.
C. до 1.7 см - увеличение на 30%, однако менее, чем на 5мм - SD по RECIST 1.1
Онкология, рак, опухоль – эти слова способны привести в ступор, многих они пугают, зачастую, оправданно. Но страшнее не сами эти определения и ассоциативные аналогии, что к ним привязаны. Страшна ужасающая обреченность, в том случае, если заболевание находится в запущенной стадии, если диагноз был поставлен слишком поздно, а метастазы развились быстро. К сожалению, в России бытует убежденность лишь в негативно-обреченном исходе в то время, как в европейских странах, рак - уже давно не приговор.

Общие положения
Общий анализ крови является самой обыденной и несложной процедурой, польза от которой существенна и показательна. Глаз лаборанта способен сразу распознать наличие патологии. Более информативным является развернутый анализ крови, но что учитывает общий? Основные показатели:
- уровень гемоглобина;
- лейкоцитарная формула;
- количество эритроцитов и лейкоцитов;
- скорость оседания эритроцитов (СОЭ);
- количество тромбоцитов;
- свертываемость крови.
О чем говорят отклонения от нормы?
Как правило, подтверждение онкологии при биохимическом анализе крови сопряжено с увеличенным количеством лейкоцитов, сниженных показателях тромбоцитов и гемоглобина, а также с обнаружением лимфо- и миело-бластов.
Остановимся подробнее на отклонениях в отдельно взятых показателях.

Эритроциты: о чем свидетельствует снижение красных кровяных телец?
Это могут быть проявления следующих заболеваний:
- сердечно-сосудистых;
- процессов разного характера в легких;
- лейкемии, лимфолейкоза;
- метастаз, как вторичных образований злокачественного характера.
Однако стоит учитывать, что снижение эритроцитов может иметь место при авитаминозе, стрессовых ситуациях и физических нагрузках. Потому, для адекватной оценки лабораторных показателей вышеперечисленные факторы советуют исключить перед предстоящим проведением анализа.
Скорость оседания эритроцитов (СОЭ)
СОЭ определяется в зависимости от скорости их отделения от плазмы. Повышение свидетельствует о процессах воспалительного характера и таких патологиях, для лечения которых эффективна противовоспалительная и антибактериальная терапия. Это может говорить об обратимой интоксикации организма или отравлении, или же являться обычной картинкой, характерной в послеоперационный период. В случае отсутствия ответа организма на лечение можно заподозрить такие серьезные заболевания:
- туберкулез, воспаление легких;
- сифилис;
- эндокардит;
- злокачественные образования разной локализации.
Однако необходимо учесть, что высокий СОЭ не является однозначным подтверждением наличия онкологии. Важным последующим шагом является исследование крови на онкомаркеры. Низкие значения СОЭ имеют место при голодании и низкоуглеводных диетах, а также во время приема гидрокортизона, преднизолона и других кортикостероидных препаратов.

Гемоглобин
Из школьного курса по анатомии мы знаем, что гемоглобин участвует в транспортировке кислорода и углекислого газа в кровеносной системе, он также контролирует pH-баланс в крови. Снижение гемоглобина отмечается при больших кровопотерях, во всех остальных случаях оно должно вызывать опасения и тревогу. Показатели в сторону снижения характерны при онкологии, особенно при лейкозах, раке желудка, кишечника и легких. Высокий уровень, как правило, укажет на хронические болезни легких и пороки сердца. Такая картина часто характерна для летчиков и альпинистов, для всех остальных же является непозволительной нормой.
Снижение тромбоцитов неизбежно приводит к ухудшению свертываемости крови – это типично для некоторых форм лейкемии и при раке печени.
Лейкоциты
Белые кровяные клетки, защищают наш организм от вирусов и инфекций, чистят кровь, выполняя свою регенеративную функцию. Появление малейшей угрозы заставляет их множиться и защищаться всеми силами, чтобы противостоять болезни. Иногда увеличение у женщин возникает при беременности и родах, а также во время менструального цикла, что является нормой. В остальных случаях провокаторами бурного роста являются протекающие процессы самого различного генеза:
- воспалительного, инфекционного, бактериального или грибкового, это и ангина, и пневмония, перитонит, абсцессы и др.;
- послеоперационные состояния, перенесенные травмы;
- онкообразования.
Снижение показателей в анализе крови также может быть вызвано некоторыми формами онкологии, в частности лейкозом, а также инфекциями и гриппом. Потому любые изменения в анализе крови при онкологии должен интерпретировать специалист, равно как и назначать грамотное лечение, т. к. каждый случай различен и все сугубо индивидуально.
Возможные основные причины снижения:
- инфекции: вирусный гепатит, брюшной тиф, СПИД, грипп;
- лучевая болезнь и ее осложнения;
- заболевания костного мозга и др.;
- некоторые виды онкологии.

Онкомаркеры
Новое слово в лабораторной диагностике давно и прочно занял анализ на онкомаркеры. Онкомаркеры – это антигены, вырабатываемые организмом человека из клеток определенного злокачественного генеза.
Что покажет анализ крови на онкологию? С большей долей вероятности он способен выявить тип и определить характер опухоли: показатели будут зашкаливать при наличии рака.
Данное исследование также назначается с целью:
- подтверждения или опровержения наличия опухоли;
- определения локализации опухоли, стадии развития, размера;
- для выявления метастаз;
- контроля и мониторинга эффективности назначенного лечения;
- дифференцировки характера опухоли.
Не упустить первые признаки рака
К сожалению, статистика онкопациентов в России такова, что подавляющее большинство слишком поздно обращается за помощью: в той стадии, когда излечение уже маловероятно или невозможно. Не стоит игнорировать даже самые незначительные недомогания, непохожие на обычное перенапряжение. Ведь очевидно, что при ранней диагностике излечимость заболевания, достижение ремиссии – крайне высоки.
Какие анализы крови при онкологии следует сдать, подскажет лечащий врач-онколог.
Большинство опухолей на ранних стадиях могут никак себя не проявлять, а человек может чувствовать себя абсолютно здоровым, и лишь результаты анализа крови могут насторожить опытного специалиста. Врачи-онкологи именуют это "предраковой стадией". Поэтому так важно следить за изменениями показателей в анализе крови при онкологии. Чем раньше будет диагностирована патология, тем больше шанс на выздоровление.
Когда нужно сдать кровь на онкологию
Любые неполадки в организме отражаются в анализе крови. Чтобы не допустить начало или прогрессирование патологических процессов злокачественного характера, необходимо сдавать общий анализ крови на онкологию, особенно:
- при воспалительных процессах: затяжных, хронических и не поддающихся лечению;
- при отсутствии ответа организма на медикаментозную терапию;
- при явном снижении иммунитета;
- при частой субфебрильной температуре тела;
- при резкой необъяснимой потере веса;
- при развитии недомогания, слабости и бессилия, астении и депрессии;
- в целях профилактики минимум раз в году.

Подготовка к взятию крови
Существует ряд общепринятых правил и рекомендаций, которых необходимо придерживаться перед сдачей крови, чтобы избежать погрешностей и искажения результата:
- сдается кровь строго натощак (минимум за 8 часов до начала исследования);
- следует избегать психических и физических нагрузок, привести в норму эмоциональное состояние (это особенно важно при сдаче крови на гормоны, кортизола, в частности);
- за несколько дней до сдачи крови постараться исключить из рациона жирную пищу и алкоголь;
- воздержаться от приема лекарств в день проведения анализа или же следовать предписанию лечащего врача.
В день обследования разрешается употребление простой негазированной воды.
Можно ли определить онкологию по анализу крови?
На этот вопрос дать однозначный ответ невозможно. Анализ крови показывает наличие отклонений от нормы. Изменения сигнализируют о том, что с организмом не все в порядке, и он требует более детального обследования. И если показатели не были подвержены искажению за счет недавно перенесенной болезни, выпитым накануне алкоголем или выкуренной сигаретой, даже в этом случае все сугубо индивидуально, и неверно заведомо ставить себе диагноз рак. Расшифровку анализа крови при онкологии нужно доверить своему врачу-онкологу, ознакомившемуся с вашей историей болезни. Тут же он может назначить и специфические маркеры на рак, которые определенно точно подтвердят или опровергнут все подозрения.
Что дальше
При выявлении в крови онкомаркеров для определения дальнейшего хода лечения врач назначает дополнительные обследования: это могут быть ультразвуковое исследование, компьютерная и магнитно-резонансная томография, биопсия. Также необходимо помнить и учитывать, что показатели крови у одного и того же человека различны, в зависимости от периода времени. Тут важна динамика и контроль, и проведение общего анализ крови при онкологии станет самой обычной частой и обязательной рутиной, без которой лечение невозможно.
Ввиду того, что конкретная опухоль, в зависимости от зоны поражения, выделяет свои специфические антигены, рост увеличения данных антигенов позволяет определить, насколько быстр процесс развития онкопатологии, и поставить возможный прогноз пациента. Случайное выявление онкомаркеров при видимом здоровье пациента и отсутствии клинических симптомов болезни, способно существенно увеличить шансы на выздоровление, а при неагрессивной форме рака – гарантировать полное излечение.
Специфические онкомракеры и локализация опухоли. Рак матки и яичников
СА 125 – онкомаркер, определяющийся при раке эндометрия матки или яичников. Уровень данного онкогена значительно повышен у онкобольных женщин. Уточнение диагноза проводится с помощью ультразвукового и вагинального исследования, а также взятия биопсии.
Рак органов ЖКТ
СА 72-4, СА 19-9 – выявление данных онкомаркеров сигнализирует о происходящих процессах злокачественного характера в желудочно-кишечном тракте. Точный диагноз ставится после проведения КТ, МРТ, биопсии, ФГДС, колоноскопии.
Рак груди
СА 15-3 – данный онкомаркер выявляется у женщин с раком молочной железы.
Рак предстательной железы
ПСА – превышение фермента выше нормы, т. е. 30 единиц при анализе крови может указывать на онкологию. В этом случае рекомендуется понаблюдать в динамике за результатами крови. Показатели ниже нормы также требуют дополнительной диагностики. Нормы анализа крови при онкологии простаты различны в зависимости от возраста мужчины. Очень важно это учитывать. Показатели анализа крови при онкологии у пациента от 40-49 лет должны быть в пределах 2,5 нг/мл, любые отклонения являются серьезным поводом для беспокойства.
Рак легкого
Онкомаркеры РЭА, NSE и CYFRA 21-1 могут сигнализировать о наличии злокачественного образования в легких.
Рак печени: симптомы, анализ крови
На ранних стадиях рак печени проявляет себя тошнотой и рвотой, ощущением дискомфорта в правом подреберье, отсутствием аппетита и поступательным снижением массы тела, запорами и диареей, постоянной слабостью и недомоганием, гипертермией и ознобом. Постепенно проявляется желтуха, кровотечения и анемия, в брюшной полости скапливается жидкость, на лицо признаки интоксикации организма.
Выявление в крови РЭА – раково-эмбрионального антигена, может свидетельствовать о наличии в печени раковых клеток. Однако стоит учитывать, что повышение данного показателя отмечается и у курильщиков, и улиц, злоупотребляющих спиртным. Потому для уточнения диагноза необходимо проведение МРТ.
Повышение АФП – эмбрионального гликопротеина также говорит о развитии печеночной патологии. В настоящее время разрабатываются новые онкомаркеры, которые облегчают и ускоряют диагностику раковых заболеваний.

Очень важно прислушиваться к своему организму, щепетильно, но без фанатизма, следить за состоянием своего здоровья и откликаться на любые его сбои и неполадки. В идеале ежегодные профилактические обследования должны быть систематическими и стать нормой. И общий анализ крови на выявление онкологии является самым доступным, и, в то же время, информативным видом исследования. Лишь взглянув на результаты крови, опытный специалист сразу может сказать, есть ли какие бы то ни было отклонения и аномалии в здоровье человека, и нужны ли дополнительные обследования, в случае если с организмом не все в порядке.

Кто рискует заболеть раком? Как обезопасить себя от онкологических заболеваний и что делать, если вам или вашим близким поставлен такой диагноз? Попробуем вместе найти ответы на эти вопросы.

Наш эксперт — врач-онколог- гематолог, член Европейского общества медицинской онкологии (ESMO), кандидат медицинских наук Михаил Ласков.
В чём причина рака?
Определённые генетические мутации могут значительно увеличивать риск образования злокачественных опухолей. Классический пример – некоторые формы рака молочной железы, которые имеют наследственную природу.
Факт
Например, хорошо изучена связь между раком и курением, причём речь идёт не только о раке лёгких, но и о некоторых других опухолях. Разумеется, это не означает, что все курильщики непременно заболеют раком, однако в общем случае риск у обладателей этой вредной привычки существенно выше.
Факт
Одна из известных марок сигарет выбрала в качестве образа для своей рекламной кампании бравого ковбоя. Четверо актёров, снимавшихся в рекламе в разные годы, умерли от рака лёгких.
Точного объяснения связи ожирения и рака пока не существует, есть лишь теории.
Согласно одной из них, причина кроется в гормональном сбое, который может быть спровоцирован лишним весом.
Кроме того, у людей с ожирением чаще встречается сахарный диабет второго типа, который также является одним из факторов повышенного риска онкологических заболеваний.
Факт
Доказано, что люди с повышенной массой тела находятся в группе риска по 13 видам рака.
Факт
Случается, что раком заболевают ещё не рождённые дети – злокачественная опухоль может сформироваться уже на стадии эмбрионального развития. Сейчас у таких малышей есть шанс выжить – врачи уже умеют проводить внутриутробные операции по удалению опухоли.
Существуют теории, которые связывают стресс с возникновением рака. Однако ни одна из них не получила строгих доказательств.
Факт
Найти человека, который никогда не испытывал стрессов, невозможно. Кроме того, довольно сложно подобрать универсальные критерии для оценки величины стресса. Ведь все мы реагируем на сложные ситуации по-разному. Кто-то остается относительно спокойным в действительно критических обстоятельствах, а кто-то остро переживает малейшую неприятность.

Никакой самодеятельности!
Многие из нас пытаются самостоятельно определить наличие рака у себя или своих близких, опираясь на различные симптомы. Не стоит этого делать!
Похудание, бледность, тошнота и повышение температуры хоть и могут сопутствовать злокачественным опухолям, но также могут быть симптомами множества других заболеваний. И даже боль не является достоверным признаком опухоли – боль может возникнуть по самым разным причинам, а многие виды рака до определённого момента протекают скрытно. Поэтому забудьте о попытках поставить себе диагноз без врача, ведь диагностика рака сложна даже для специалистов.
Ещё одна вещь, о которой стоит забыть, – это походы к онкологу с жалобами на каждый тревожащий вас симптом. Этот специалист занимается раком только в том случае, если существование опухоли уже доказано или на этот счёт имеются веские подозрения. Проводить полное обследование и выяснять причину потери веса или тошноты онколог, скорее всего, не будет.
Поэтому разумнее обратиться к терапевту или врачу общей практики. В идеале именно эти врачи должны заниматься первичной диагностикой, а затем при необходимости назначать дополнительные обследования и привлекать врачей-специалистов.
Некоторые из нас пытаются самостоятельно сдавать эти анализы, чтобы определить наличие у себя злокачественной опухоли. Однако для выявления рака исследования онкомаркеров бесполезны. Повышение уровня онкомаркеров могут быть связаны с воспалением в различных органах и другими причинами, не имеющими отношения к раку. С другой стороны, многие злокачественные опухоли не сопровождаются ростом онкомаркеров.
То есть эти анализы необходимы лишь для того, чтобы оценить эффективность лечения некоторых видов рака, когда диагноз уже поставлен.
Единственный онкомаркер, который может использоваться для выявления рака, – простатический специфический антиген (ПСА), который направлен на диагностику рака простаты у мужчин. Однако до сих пор в медицинском сообществе нет консенсуса касательно полезности этого исследования. Дело в том, что повышение ПСА не всегда связано со злокачественной опухолью, кроме того, часто рак простаты развивается настолько медленно, что его лечение не требуется – зачастую пожилые мужчины с такой опухолью умирают от естественных причин, а не от рака. Поэтому многие специалисты считают, что сдавать ПСА, если больного ничего не беспокоит, бессмысленно.
Анализируй это!
Для начала стоит понять разницу между ранней диагностикой рака и онкоскринингом. В первом случае речь идёт об обследовании людей, у которых уже имеются симптомы заболевания, во втором – о тех, кого ничего не беспокоит.
Некоторые исследования, направленные на онкоскрининг, можно пройти бесплатно в рамках диспансеризации.
Однако отношение к таким исследованиям у специалистов неоднозначное.
Многие врачи считают, что эти обследования могут принести не только пользу, но и вред.
В рамках бесплатной диспансеризации можно пройти следующие анализы, направленные на выявление рака:
Также по медицинским показаниям в рамках 2‑го этапа диспансеризации проводятся рентген или КТ лёгких, ректороманоскопия и колоноскопия.
Но, с другой стороны, скрининг проводится с определённой периодичностью, поэтому в основном он позволяет выявлять медленно растущие опухоли, тогда как агрессивные и скоротечные формы рака к моменту обследования либо оказываются запущенными, либо не выявляются вовсе.
Но даже если такого врача не нашлось, это не значит, что нужно махнуть рукой на своё здоровье. Некоторые исследования весьма информативны и полезны.
Вот список исследований, которые эффективно выявляют рак, когда симптомов болезни ещё нет.
- Маммография. Есть разные мнения об эффективности этого метода для скрининга. Но, как минимум, качественно проведённая маммография даёт достаточно точную картину в отличие от УЗИ молочных желёз.
- Цитологическое исследование мазка из шейки матки (так называемый РАР-тест). Этот анализ направлен на выявление рака шейки матки. Если в мазке обнаружены изменённые клетки, пациентка направляется на дальнейшее обследование.
- Анализ кала на скрытую кровь. Позволяет эффективно выявлять онкологические заболевания кишечника. Также данный скрининг можно проводить при помощи колоноскопии и сигмоскопии.
Рак и диета
Многие продукты обвиняют в том, что они способны провоцировать появление опухолей. Другие, напротив, считаются защитниками от рака. Как на самом деле связаны еда и онкология?
Специалисты сходятся во мнении, что для того чтобы защитить себя от различных заболеваний, в том числе и от рака, питаться нужно сбалансировано и полноценно. А вот связь отдельных продуктов с развитием рака весьма сомнительна. Так, например, нередко можно услышать, что любовь к сладкому и жареной пище – фактор риска возникновения опухолей. Однако до сих пор никому не удалось привести чётких доказательств в пользу этих утверждений.
Единственный продукт, связь которого с возникновением рака доказана, – это красное мясо, особенно обработанное (это всевозможные сосиски, колбасы, бекон и т. д.). Одна из возможных причин кроется в том, что данные продукты содержат нитриты – добавки, которые придают колбасам аппетитный розовый цвет. По некоторым данным, эти вещества увеличивают риск развития опухолей. Но влияние колбасы на развитие рака ничтожно по сравнению с другими факторами риска, например с курением. К тому же нитриты часто содержатся и в других продуктах, например в полезных овощах, поэтому полностью обезопасить себя от этих веществ вряд ли получится.
Антиоксиданты – это витамины и некоторые другие вещества, содержащиеся в пище, которые, по некоторым данным, защищают организм от злокачественных опухолей. Однако ситуация с антиоксидантами не так уж однозначна.
Эти вещества могут поступать извне и синтезироваться клетками нашего тела. Если организм здоров, антиоксидантов, которые он производит сам, вполне достаточно для того, чтобы защитить клетки от повреждений, вызванных окислительными процессами (именно эти повреждения могут быть причиной появления мутаций и, как следствие, злокачественных новообразований).
Что касается антиоксидантов, поступающих в организм с пищей, то сведения об их противораковых свойствах крайне противоречивы. Более того, приводятся данные о том, что некоторые витамины в большом количестве могут приводить к появлению опухолей.
Некоторые факторы риска развития рака, например наследственность, мы изменить не в силах. Однако на другие вполне можно повлиять. Вот какие рекомендации даёт Всемирная организация здравоохранения.
Заменители сахара аспартам и сахарозу сразу после появления этих препаратов на рынке обвиняли в том, что они могут увеличивать риск развития злокачественных опухолей. Обвинения были основаны на исследовании, проведённом в начале 80‑х годов ХХ века, которое выявило, что заменители сахара увеличивали риск появления рака мочевого пузыря у подопытных крыс. После публикации результатов этого исследования в США началась кампания по запрету искусственных заменителей сахара. Что, естественно, привлекло внимание многих учёных к проблеме. После многолетнего изучения влияния подсластителей на здоровье выяснилось, что заменители сахара могут вызывать рак мочевого пузыря только у грызунов, а у людей канцерогенный эффект отсутствует. Чуть позже аспартам стали связывать с увеличением риска рака головного мозга, но эта теория также была опровергнута.
Вылечить навсегда
Несмотря на то что злокачественные образования занимают одно из первых мест среди причин смертности, уступая лишь сердечно-сосудистым заболеваниям, во многих случаях врачам удаётся справиться с болезнью.
Существуют три основных способа лечения рака.
Для этого используются различные способы – конформная лучевая терапия, кибернож. Все виды облучения убивают злокачественные клетки, в то время как здоровые клетки терпят меньший вред.
Такое лечение может проводиться несколькими способами.

Иммунотерапия. Относительно новый способ лечения рака. Препараты заставляют иммунную систему атаковать опухоль. Однако иммунотерапия может использоваться не для всех видов рака.
Гормональная терапия. Рост некоторых опухолей зависит от уровня гормонов. Например, при определённых типах рака молочной железы часто используют препараты, блокирующие эстроген.
Выбор метода лечения (или их сочетания) зависит от конкретного случая. Это определяется видом опухоли, состоянием здоровья пациента (наличием противопоказаний к тому или иному виду лечения).
Успех лечения также зависит от многих факторов, в том числе и от стадии заболевания. Нередко после лечения наступает полное выздоровление. Вероятность рецидива зависит от вида рака и правильности лечения. Рецидивы случаются в разные сроки, и это тоже зависит от заболевания. Например, в случае с лейкозом отсутствие рецидивов в течение трёх – пяти лет говорит о том, что вероятность возвращения болезни не выше, чем риск заболеть раком у здорового человека.
Знаменитости, победившие рак
Актёр Майкл Дуглас. Рак гортани. Диагноз был поставлен в 2010 г. Уже спустя 2 года актёр вернулся в кино.
Певица Кайли Миноуг. Рак груди. Врачи обнаружили опухоль в 2005 г. После курса лечения певица вернулась на сцену.
Актёр Роберт Де Ниро. Рак простаты. Диагноз был поставлен в 2003 г. Лечение заняло около 2 месяцев, затем актёр вернулся к работе.
Певец Род Стюарт. Рак щитовидной железы, рак простаты. В 2000 г. певец перенёс операцию по удалению опухоли щитовидной железы, а три года назад заявил, что у него диагностировали рак простаты. Между тем в 2018 г. Род выпустил свой новый альбом.
Писательница Дарья Донцова. Рак груди. Опухоль была обнаружена в 1998 г. Сейчас она активно помогает женщинам, столкнувшимся с этим заболеванием.
Певица Лайма Вайкуле. Рак груди. Диагноз был поставлен в 1991 г. Сейчас она продолжает выступать на сцене.

А правда ли?
С онкологическими заболеваниями связано немало заблуждений. Рассмотрим самые распространённые из них.
Миф. У молодых рак развивается быстрее, чем у пожилых.
Скорость развития рака в большинстве случаев зависит от разновидности опухоли, а не от возраста больного или особенностей его организма. Более того, некоторые виды опухолей ведут себя по-разному у людей разного возраста. Например, глиома низкой степени злокачественности у детей часто проходит без всякого лечения или с минимальным вмешательством, а у взрослых может привести к летальному исходу.
Миф. Если у человека есть одно онкологическое заболевание, он застрахован от других видов рака.
Увы, это не так. Бывает, что у одного пациента диагностируется сразу несколько онкологических болезней. И наоборот, невозможно утверждать, что, если человек болен каким-то видом рака, у него выше риск появления других опухолей.
Миф. Рак заразен.
Нет. Заразиться онкологическим заболеванием нельзя. Правда, некоторые вирусы увеличивают риск возникновения рака. Например, вирус папилломы человека может приводить к раку шейки матки, а вирус гепатита – к раку печени. Но это сложная связь, меньшинство из носителей ВПЧ заболеют раком шейки матки.
Миф. Мобильные телефоны и микроволновые печи увеличивают риск развития опухолей.
Связь между излучением от сотовых и микроволновок и появлением злокачественных новообразований не доказана.
Миф. Рак можно вылечить при помощи голодания.

Только цифры
9,6 миллиона человек умерли от рака в 2018 году.
22% случаев смерти от рака связано с курением.
65–69 лет – на эту возрастную группу приходится максимальное число заболевших раком.
1-е место по распространённости рака в мире занимает Австралия (468 случаев на 100 000 населения).
2-е место у Новой Зеландии (438 на 100 000).
3-е место у Ирландии (373,7 на 100 000).
В десятку стран – лидеров по количеству зафиксированных случаев рака также вошли Венгрия, США, Бельгия, Франция, Дания, Норвегия и Нидерланды. У России – 55‑е место (222 на 100 000).
В ближайшие 20 лет количество заболевших раком увеличится на 70% – такой прогноз дают эксперты ВОЗ.
50% всех медицинских исследований, проводимых в мире, связано с раком.
Читайте также: