Новообразование на вагинальном узи
Онкологические поражения в области матки находятся на 4 месте по частоте диагностирования на всей территории бывшего Советского Союза. Заболевание очень коварно – дело в том, что оно протекает бессимптомно до тех пор, пока не перейдёт в критическую стадию (3 или 4). Поэтому часто случается так, что женщины обращаются за помощью слишком поздно, когда надежды на полное выздоровление становится всё меньше. В связи с этим закономерен вопрос: виден ли рак шейки матки на УЗИ?

Ультразвуковое исследование позволяет выявить онкологию, поэтому ни в коем случае нельзя пренебрегать ежегодными медицинскими осмотрами, ведь ранняя диагностика заболевания – залог его успешного лечения.
Когда назначают?
Ультразвуковое обследование матки входит в программу профилактического осмотра, кроме того, процедура может быть назначена врачом по таким показаниям, как:
- патологические кровотечения (например, между менструациями или при климаксе);
- болевые ощущения в нижней части живота, не связанные с месячными;
- послеоперационный период или контроль установки спирали, колпачка или других внутриматочных контрацептивных средств;
- задержка менструации у женщин репродуктивного возраста, не связанная с беременностью;
- бесплодие;
- оценка проходимости маточных труб.

Что смотрят?
Рак слизистого слоя матки представляет собой злокачественную опухоль, которая развивается вследствие гормональных нарушений в женском организме.
Ультразвуковые признаки развития опухоли различны, но врач выделяют два основных варианта:
- узловатый, для которого характерна опухоль фиксированных размеров, чаще размещённая в дне органа;
- диффузный – характеризуется значительной распространённостью.
Как же выглядит рак матки на УЗИ?
Видео 1. Саркома на УЗИ.
Для узловатой формы онкологического поражения тела матки характерны следующие критерии:
- на экране различается образование неправильной формы;
- оно имеет эхопозитивную структуру и выходит в полость матки;
- контуры неровные, бугристые, стенка имеет прямую связь с миометрием;
- контур основания опухоли тоже неровный и не имеет чёткости;
- обнаружение М-эхо в месте формирования опухоли.
УЗИ-признаки позволяют специалистам разделить диффузную форму злокачественного поражения тела матки на два вида:
- Диффузно-инфильтративный – с изменением структуры маточной стенки, прерыванием её контуров и очертаний, инфильтрацией.
- Бугристо-инфильтративный – сопровождающийся образованием уплотнений.
Что ещё показывает диагностика, и можно ли увидеть какие-то другие признаки патологии?
Иногда рак матки можно распознать по единственному ультразвуковому критерию – скоплению кровяных выделений в полости матки (гематометре). Реже встречается образование серозометры (жидкости слизистого характера).
Характер жидкости на УЗИ дифференцируется с трудом, но главное – определить её наличие. Если оно установлено, то доктор предполагает наличие злокачественного процесса, особенно у женщин, вступивших в климактерический период. Пациентке требуется дополнительная диагностика, и детальное исследование часто приводит к обнаружению изменений в тканях или стенке органа.
Фото 1. Злокачественное образование шейки матки.

Подготовка и как делают?
Подготовка находится в прямой зависимости от способа исследования.
До процедуры (не менее чем за 6 часов) должна быть проведена клизма, также рекомендуется наполнить мочевой пузырь для подробного исследования цервикального канала.
Перед началом УЗИ живот женщины смазывается проводящим гелем, затем врач размещает датчик и начинает осмотр. Монитор компьютера отражает исследуемую область и позволяет зафиксировать необходимые параметры, определяющие состояние тела матки.
Этот метод требует диаметрально противоположной подготовки, так как здесь требуется пустой мочевой пузырь. Процедура проводится посредством специального 12-сантиметрового датчика, который вводится во влагалище. Кроме опорожнения мочевого пузыря другой подготовки исследование не предусматривает.
Если же опухоли ещё нет, но патологические изменения уже начались, то применение ультразвукового метода не очень эффективно. Как только у врача возникли подозрения на развитие негативных изменений в тканях матки, лучше пройти кольпоскопию.
Нормы и расшифровка
При онкологических поражениях шейки матки ключевым диагностическим критерием является выявление “жемчужного ожерелья”, то есть участка онкологического перерождения клеток. Этот признак считается ранним УЗ-маркером злокачественного процесса.

На экране монитора врач замечает линию гиперэхогенных округлых образований, схожих с жемчужной нитью. Если этот симптом обнаружен, то доктор обязан направить пациентку на гистологическое исследование, так как риск начала патологической трансформации шейки матки в этом случае весьма велик.
В норме параметры матки у нерожавших женщин и рожавших различаются между собой: у первых матка в норме примерно равна 7-9 см, у вторых – от 9 до 11 см. Орган расположен в передне-задней проекции, имеет грушевидную форму.
Эффективность допплерометрии
Сделать исследование более содержательным и точным поможет одновременная с УЗИ оценка кровообращения.
Чтобы определить, насколько велик риск развития патологий у каждой конкретной пациентки, доктору важно знать:
- количество сосудов в матке;
- максимальную скорость кровотока в артериях и венах;
- индекс резистентности;
- зоны пониженной эхогенности небольшого диаметра (до 6 мм);
Последний признак достаточно специфический, он указывает на ранние стадии развития онкологического процесса в цервикальном канале, но может также сопровождать другие патологии в данной области. То есть он не является основанием для того, чтобы говорить о начале злокачественного процесса, но должен стать весомым поводом для дополнительной внимательной диагностики.
Поэтому всем женщинам, входящим в группу риска по развитию рака цервикального канала, нужно регулярно обследоваться, проходя трансвагинальное УЗИ с допплером. Лучше всего сделать такое обследование ежегодным для всех женщин, независимо от того, входят они в вышеуказанную группу риска или нет.
3D исследование
Относительно недавно стала внедряться новая методика ультразвукового сканирования – 3D-УЗИ. Пока оно используется большей частью для наблюдения за внутриутробной жизнью ребёнка, но может с успехом применяться для детализации обследования любого органа, в том числе и матки.
Изображение 1. Стадии рака шейки матки.

Как высокоточный метод, трёхмерное сканирование даёт возможность врачу заметить фрагменты, невидимые на традиционном УЗИ. А если скомбинировать гидротурбацию и 3Д – УЗИ, то можно получить точную информацию о полости матки и рассмотреть мельчайшие детали структуры главного женского органа (к примеру, полипы или начальные изменения в ткани).
Дополнительным преимуществом исследования является то, что объёмная картинка, полученная в процессе процедуры сканирования, позволяет исследовать срезы органа в разных проекциях. Поэтому трёхмерное УЗИ получило название ультразвуковой томографии. Оно даёт возможность досконально рассмотреть структуру органа и является важным подспорьем для врача, диагностирующего злокачественные патологии на ранней стадии их развития.
Возможные диагностические ошибки
Всегда ли данные УЗИ позволяют поставить точный диагноз? Конечно, нет. Ошибки нельзя исключать, особенно на ранних стадиях заболевания. Их причиной могут являться недостатки аппаратуры, отсутствие подготовки у пациента или недостаточная квалификация сонолога, а также иные факторы.
С чем может быть спутано онкологическое поражение тела матки?
Квалифицированный доктор способен отличить онкологию от подслизистной миомы, гиперпластических процессов в эндометрии и полипов, однако ошибки возможны именно здесь. Поэтому рекомендуется комплексное обследование пациентки при каждом из вышеперечисленных диагнозов, чтобы собрать как можно более полный анамнез и дать точное и достоверное заключение.

Дополнительные обследования
Если ультразвуковая сонография выявила патологии в маточной стенке или шейке, рекомендуется обследоваться дополнительно. Онкологическая настороженность должна быть у каждого врача, особенно, если пациентка старше 45 (с этого возраста повышается риск развития онкологических поражений клеток).
С целью уточнения диагноза проводятся такие исследования, как:
- гистероскопия;
- выскабливание полости матки (диагностическое);
- биопсия;
- онкоцитология и определение уровня онкомаркеров;
- рентгенографическое исследование.
Точный диагноз ставится лишь после оценки морфологической структуры взятого образца тканей (что является “золотым стандартом” онкодиагностики).
Заключение

Несмотря на то, что УЗИ нельзя считать 100% способом определения онкологии, оно является крайне важным диагностическим мероприятием.
Ультразвуковое исследование даёт возможность врачу предположить развитие патологического состояния, что может послужить поводом для назначения дополнительного обследования.
Доброкачественные опухоли влагалища – дополнительные образования влагалищной трубки, развивающиеся из структур соединительной ткани, эпителия, сосудов. Течение доброкачественных опухолей влагалища чаще бессимптомное; при увеличении в размерах опухоли могут вызывать ощущения инородного тела, дискомфорт при половом сношении, нарушения дефекации и мочеиспускания. Опухоли влагалища диагностируются в ходе гинекологического осмотра, кольпоскопии, трансвагинального УЗИ. Доброкачественные опухоли влагалища подлежат оперативному удалению.
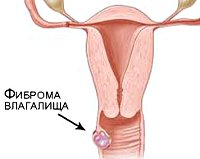
- Доброкачественные опухоли влагалища: симптомы, диагностика, лечение
- Фиброма, миома, липома влагалища
- Папилломы (кондиломы) влагалища
- Гемангиома влагалища
- Прогноз при доброкачественных опухолях влагалища
- Цены на лечение
Общие сведения
Из доброкачественных опухолей влагалища клиническая гинекология сталкивается с кистами, фибромами, миомами, липомами, папилломами, гемангиомами. Происхождение доброкачественных опухолей влагалища полиэтиологично; в их развитии предполагается определенная роль нарушений нейроэндокринной регуляции, воздействия вирусов, рецидивирующих кольпитов. Доброкачественные опухоли влагалища чаще обнаруживаются у пациенток в возрасте 20-50 лет. Необходимость хирургической тактики в отношении опухолей влагалища диктуется возможностью их нагноения, некроза, реже – злокачественного перерождения.

Доброкачественные опухоли влагалища: симптомы, диагностика, лечение
К истинным доброкачественным опухолям влагалища относятся фибромы, миомы, фибромиомы, липомы. В основе роста доброкачественных опухолей влагалища лежит пролиферация соединительной (фиброма), гладкомышечной (миома), реже жировой (липома) ткани. Истинные опухоли локализуются под слизистой влагалищной стенки; могут иметь вид одиночного узла с широким основанием или длинной ножкой; реже носят характер множественных узелков.
Клинически опухоли влагалища могут проявлять себя тянущими или контактными болями, ощущением инородного тела, дискомфортом при половом контакте, нарушениями дефекации и мочеиспускания. Перекрут ножки или кровоизлияние в ткани опухоли влагалища может сопровождаться некротизированием, воспалением или нагноением. В редких случаях наблюдается малигнизация доброкачественных опухолей влагалища.
Истинные опухоли влагалища обнаруживаются в ходе гинекологического осмотра. При бимануальном исследовании пальпируется опухоль, связанная со стенкой влагалища, имеющая четкие границы, плотную консистенцию, ограниченную подвижность. При осмотре в зеркалах обнаруживается узел, располагающийся в области передней стенки, на широком основании или ножке под неизмененной слизистой влагалища. Величина истинных опухолей влагалища может достигать куриного яйца. В процессе трансвагинального УЗИ визуализируется солидная структура опухолей влагалища, средняя или пониженная эхогенность, аналогичная фибромиоме матки.
При бессимптомных опухолях влагалища за ними может быть установлено динамическое наблюдение. При тенденции к росту или клинической симтоматике опухоли влагалища удаляются оперативным способом: производится их вылущивание из подслизистого слоя в пределах ложа или отсечение ножки. Операция чаще выполняется чрезвлагалищным доступом; глубоко расположенные опухоли влагалища могут удаляться с применением брюшностеночного чревосечения. Морфологическая форма опухоли влагалища устанавливается в процессе гистологического исследования препарата.
Папилломы (кондиломы) – это опухоли покровного эпителия, имеющие вид сосочковых разрастаний на слизистой влагалища. Папилломы служат проявлением общей папилломавирусной инфекции. Обладают экзофитным ростом, имеют тонкую ножку или широкое основание. Папилломы могут проявляться зудом, жжением во влагалище, контактными кровотечениями при травматизации, необычными выделениями. Папилломатозные опухоли влагалища в ряде случаев подвергаются распаду или малигнизации.
Диагностика папиллом включает цитологическое исследование мазка, проведение кольпоскопии, биопсию опухоли влагалища с гистологическим исследованием, ПЦР-определение ВПЧ с типированием неонкогенных и онкогенных штаммов.
Удаление папиллом влагалища строго обязательно и может производиться медикаментозно, жидким азотом, лазером, электрокоагуляцией, плазменной коагуляцией, хирургическим скальпелем, радиоволновым методом. После удаления папиллом назначается иммуномодулирующая терапия.
Гемангиомы – сосудистые опухоли влагалища с мягкой консистенцией. По структуре различают капиллярные и кавернозные гемангиомы. Возникнув на слизистой влагалища, гемангиомы могут распространяться на цервикальный канал и в полость матки. В некоторых случаях отмечается изъязвление и некроз сосудистых опухолей влагалища.
Гемангиомы влагалища чаще проявляют себя контактными кровотечениями при травматизации. При распространении сосудистой опухоли влагалища на внутренние гениталии может возникать клиника гиперполименореи.
При гинекологическом осмотре гемангиома влагалища имеет вид красного, пурпурного или синюшного пятна, возвышающегося над слизистой. Отмечается местная отечность слизистой, разрыхление покровного эпителия, нагрубание складок. При кольпоскопии обращает внимание наличие обширной сети анастомозирующих, на некоторых участках – варикозно измененных сосудов.
Непрогрессирующие, неизъязвляющиеся, не нарушающие овариально-менструальный цикл сосудистые опухоли влагалища могут быть оставлены под наблюдение. При прогрессирующей клинике гемангиомы влагалища могут быть удалены хирургически, методами криотерапии, электрокоагуляции, путем склеротерапии.
Прогноз при доброкачественных опухолях влагалища
Несмотря на то, что озлокачествление неудаленных доброкачественных опухолей влагалища происходит нечасто, оптимальной тактикой в их отношении является радикальное иссечение в пределах границ неизмененных тканей. Рецидивы после удаления опухолей влагалища возникают редко.
Наличие опухоли влагалища является отягощающим фактором течения беременности, поскольку может препятствовать нормальным родам, провоцировать дискоординированную родовую деятельность, кровотечение. Ведение беременности у женщин с доброкачественной опухолью влагалища требует динамического отслеживания состояния новообразования и заблаговременного выбора способа родоразрешения.
Диагностика патологий в области малого таза чаще всего осуществляется с помощью ультразвука. Сканирование может выполняться тремя методами, вкартце о каждом можно прочесть в статье Гинекологическое УЗИ органов малого таза.
Что такое трансвагинальное УЗИ – это наиболее достоверный и информативный способ обследования, так как прибор вводится напрямую во влагалище, и нужные органы оказываются в непосредственной близости к датчику. Это помогает выявить многие заболевания, даже если они развиваются бессимптомно (например, небольшие кисты и т.д.) и обнаружить даже малейшие патологические изменения.
Особенности трансвагинального УЗИ
Вагинальное УЗИ может выполняться не только для изучения репродуктивной женской системы. Одновременно процедура помогает оценить и другие органы малого таза. Исследование проводится и для беременных, но только в 1-м триместре – до 12 недель. Это безопасно, плод надежно защищен от любых воздействий с помощью маточной шейки, околоплодной жидкости и слизистой оболочки.
Трансвагинальное УЗИ относится к наиболее высокоинформативным методам. Современная аппаратура позволяет получать мгновенные 3-х мерные изображения, оценивать кровоток и структуры мягких тканей, определить общее состояние репродуктивных органов и выявить даже малейшие нарушения.
Для трансвагинального УЗИ выбирается конкретный период цикла. Плановое обследование назначается в начале, на следующие сутки после завершения менструации, но может быть проведено на 5-12 день. Если у женщины подозревается эндометриоз, то исследование показано во 2-й половине цикла. При необходимости отслеживания процесса созревания фолликул трансвагинальное УЗИ проводится неоднократно в периоды (в днях) – на 8-10, 15-16 и 22-24.
Если появились кровотечения или мазки, но они не связаны с месячными, то обследование делается сразу после возникновения тревожной симптоматики, независимо от периода цикла. Во время вынашивания ребенка трансвагинальное УЗИ делается преимущественно в 1-м триместре. Иначе проникновение датчика может спровоцировать выкидыш.

После 12 недели выполняется только трансабдоминальное обследование, которое проводится в любой день цикла. Однако в некоторых экстренных случаях трансвагинальное УЗИ может быть выполнено и во 2-м триместре. Показаниями является необходимость оценки маточной шейки или рубца, аномальное расположение плаценты. Также УЗИ делается, если во время прошлых родов делалось кесарево либо предлежание плаценты.
С помощью ультразвуковых волн можно визуализировать нарушение целостности или изменение формы мочевого пузыря. На маточных стенках иногда появляются эндометриальные узлы, относящиеся к признакам патологического процесса. Вагинальное УЗИ может выявить ряд заболеваний:
- эндометриоз;
- пузырный занос;
- жидкость в нижней части брюшной полости, фаллопиевых трубах;
- патологии мочеполовой системы;
- кисты;
- раковые новообразования;
- маточную миому;
- полипоз эндометрия;
- доброкачественные опухоли;
- разрывы кист;
- хорионэпителиому.
Внематочное зачатие характеризуется неправильным закреплением яйцеклетки, что хорошо видно на изображении. Трансвагинальное УЗИ помогает определить и преждевременный климакс. Он характеризуется несвоевременным уменьшением размеров яичников.
Показания и противопоказания
Показаниями к ультразвуковому обследованию чаще всего служит негативная симптоматика. Однако вагинальное УЗИ может проводиться в целях профилактики, для отслеживания эффективности лечения либо после хирургических операций. Основными показаниями к УЗ-исследованию малого таза являются:
- боль, возникающая в нижней части живота, но не имеющая отношения к месячным;
- редкое мочеиспускания (либо учащение позывов);
- задержка менструации свыше 20 дней;
- травмирование мочевого пузыря;
- отсутствие месячных;
- боль во время интимной близости;
- кровь в моче;
- месячные идут больше 7 или меньше 3 дней;
- подозрение на бесплодие;
- контроль за созреванием фолликулов;
- воспаления придатков;
- непроходимость фаллопиевых труб;
- различные выделения с неприятным запахом (слизистые, гнойные);
- кровотечения;
- кистозные образования;
- подозрение на закрепление яйцеклетки вне матки;
- миома;
- доброкачественные или раковые опухоли;
- наличие маточной спирали;
- прием препаратов, содержащих гормоны;
- заболевания мочеполовой системы;
- эндометриоз;
- контроль за состоянием после ЭКО.
Также трансвагинальное УЗИ выполняется для подтверждения диагноза. Вагинальный метод не подходит девственницам. Поэтому они обследуются трансабдоминально либо трансректально. Абсолютных противопоказаний вагинальное обследование не имеет, но основанием для отказа могут стать ситуации, требующие срочной операции или тяжелое состояние пациентки.
Подготовка к УЗИ
Как правильно подготовиться к трансвагинальному УЗИ зависит от целей диагностики. Если обследуется только репродуктивная система, то спец-подготовки не требуется. Когда необходимо исследовать еще и соседние органы, расположенные в малом тазу, то за несколько дней до процедуры женщина должна исключить из рациона продукты и напитки, вызывающие метеоризм. При контроле за беременностью на начальной стадии может потребоваться наполнение мочевого пузыря непосредственно перед обследованием. На УЗИ женщина в любом случае должна взять с собой пеленку и презерватив, либо ей выдадут их в клинике.
Как проводится вагинальное УЗИ
Женщина раздевается, как для осмотра у гинеколога. Затем укладывается на спину, на медицинскую кушетку, раздвигает ноги и сгибает их в коленях. На трансдюсер надевается стерильный презерватив, который дополнительно смазывается лубрикантом. Датчик для исследования – длиной примерно 12 см с диаметром стержня в 3 см. Обычно имеет чуть искривленную ручку и дополнительный канал, куда вставляется игла для забора тканей на гистологию.
Трансдюсер вводится на небольшую глубину во влагалище. Эта процедура безболезненна и если боль появилась – необходимо сразу сообщить врачу. Сонолог поворачивает датчик под разными углами. При необходимости забора тканей для анализа в канал прибора вставляется игла, с помощью которой и осуществляется манипуляция. Длительность процедуры – не более 15 минут. Осложнений трансвагинальное УЗИ не вызывает.
Расшифровка результатов: нормы и патологии
Во время ультразвукового исследования исследуется матка, ее расположение, размеры, шейка. Оценивается состояние эндометрия, яичников, место их соединения с фаллопиевыми каналами, придаточные фолликулы (и их количество). Маточные трубы исследуются с помощью контрастного вещества. Одновременно проверяется мочеполовая система.

Оценка репродуктивной системы начинается с матки. В норме она расположена под небольшим уклоном вперед, что называется антефлексио. Если наклона нет (ретрофлексия), то это может препятствовать зачатию, стать причиной внематочной беременности, постоянных запоров из-за изменения положения кишечника. Однако уклон относится к особенностям развития, но не к патологии.
В норме границы матки – четкие, ровные. Параметры органа (в см) – длина 7, ширина – примерно 6, диаметр – 4-4,2. Эхогенность стенок – однородная, толщина эндометрия определяется в зависимости от цикла:
- минимальная на 3-4сутки цикла;
- от 3 до 6 мм – на 5-7 сутки;
- 8-15 мм – в период с 11 по 14 день;
- от 10 до 16 – на 15-19 сутки;
- 10-20 мм – перед месячными.
Структура матки и шейки – однородная. Размеры последней: длина 3,5-4 см, передне-задний параметр – 2,5-3 мм. Шеечный канал заполнен слизью. Небольшое количество жидкости сзади матки допускается только на 13-15 сутки цикла, в послеовуляционный период.
Нормальные размеры (в мм): толщина 15, длина 30, ширина 25. Объем – от 2 до 8 см2. Контуры должны быть бугристые, но нечеткие, эхоструктура – однородной, с небольшими фиброзными участками. В норме видны несколько фолликулов от 4 до 6 мм. В середине цикла доминантный может достигать до 20 мм.
В норме они не визуализируются, либо еле заметны. Рассмотреть их можно только с помощью контрастного вещества. Если трубы просматриваются без него – это указывает на отклонение от нормы.
При расшифровке трансвагинального УЗИ сравниваются нормы и оцениваются отклонения от них. Нервность маточных контуров может указывать на воспаление мышц органа либо окружающих его тканей. Нарушение четкости сопровождает появление доброкачественных или раковых новообразований. Если диагностируемые значения параметров матки ниже нормы, это называется инфантильностью, когда цифры больше – может свидетельствовать о беременности, миоме, онкологии.
Нарушение эхогенности часто указывает на опухоли. Все новообразования и миоматозные узлы обозначаются как гиперэхогенные. Неоднородность структуры может свидетельствовать об эндометрите. Нарушение размеров маточной шейки бывает при воспалениях, эндометриозе, раке. Присутствие жидкости (кроме допустимой нормы в определенный период) расценивается как признак инфекции.
Увеличение яичников бывает при появлении кистозных образований, на фоне воспаления. На него указывает и увеличение области фиброзных участков. Для фолликулярной кисты характерно увеличение доминантного фолликула (свыше 25 мм).
Если фаллопиевы трубы видны без введения контраста, то это – признаки наступления беременности вне матки либо воспалительного процесса.
Эхо-симптомы маточных заболеваний:
- Полипы. Они видны как объемные участки с измененными контурами органа.
- Эндометрит сопровождается увеличением матки, отечностью и утолщением слоя эндометрия.
- Миома. При ней увеличивается матка (иногда ее шейка), меняются контуры, в миометрии виден гиперэхогенный узел.
- Опухоль маточной шейки. Наблюдается ее деформация, увеличение.
- Эндометриоз характеризуется появлением в матке, ее шейке либо фаллопиевых трубах небольших пузырьков.
- Кисты на яичниках. Они визуализируются как образования (диаметром свыше 2,5 см) с полостью, наполненные жидкостью.
- Рак похож на полипозные образования, но дополнительно сопровождается отечностью. Диагноз необходимо подтверждать с помощью биопсии.
- Аднексит – это воспаление придатков. Для патологии характерно утолщение фаллопиевых труб, увеличение яичников, имеющих нечеткие границы и деформированные контуры.

Новообразования вульвы – это опухолевые заболевания наружных половых органов. Образование инородных тел может протекать бессимптомно. Если развитие опухоли развивается стремительно, она увеличивается в размерах, женщина ощущает дискомфорт и болевые ощущения. Сопровождается кровянистыми или гнойными выделениями с промежности. Вызывает зуд и раздражение вульвы. Диагностируется на осмотре у гинеколога. Проводятся различные исследования. Новообразования вульвы распознаются при сдаче мазков и биопсии.
Определяется тип новообразования и назначается лечение. Доброкачественные иссекаются или вылущиваются. Для лечения злокачественных опухолей применяют специальные технологии и индивидуальную терапию.
Совокупность наружных половых женских органов называется вульва. К ней относится лобок, клитор, половые губы, преддверие влагалища. Органы служат защитным барьером для мочеполовой системы. Девственная плева является границей между репродуктивной системой и вульвой. Вульва несет чувствительную функцию. Ее внешние органы отвечают за возбуждение во время полового акта. Сигнал передается в секрецию желез, тем самым, увлажняет влагалищную щель. К врожденным порокам вульвы относится нарушение развития какого-либо органа, например, гермафродитизм. Провести визуальный осмотр вульвы можно у гинеколога. Самостоятельно это возможно сделать при помощи зеркала или полового партнера.
Повредить органы вульвы возможно при родах и травмировании. Процесс сопровождается болью, отечностью, ранами. Наблюдаются кровотечения, страдает область клитора и преддверия. Вульва подвергается ряду заболеваний воспалительного характера, таких как гонорея, вульвовагинит, вульвит, трихомоноз, кандидоз. Встречаются наросты: папиллома, кондилома, крауроз, лейкоплакия. Эти заболевания частые предшественники раковых новообразований. Лечение включает оперативный лучевой или медикаментозный метод.
Новообразования вульвы встречаются в таких местах:
Большие и малые половые губы.
Промежность и задняя спайка.
Отверстие мочеиспускательного канала.
Новообразования доброкачественного характера
Часто встречаемыми доброкачественными образованиями является фибриома, папиллома, миома. Доброкачественные опухоли не несут опасности. Отличаются такими характеристиками:
§ не повреждают другие органы метастазами;
§ прорастание в соседние органы не наблюдается;
§ обильный размер нароста может сдавливать близлежащие органы;
§ имеют четкие границы.
Опасность новообразования в том, что они продолжают развиваться, даже после того, как устранились все провоцирующие факторы. Выделяют несколько типов доброкачественных новообразований в гинекологии:
Миома. Это новообразование, состоящее из мышечного волокна, разделяется на 2 подвида: рабдомиома и лейомиома. Одна обусловлена поперечными, а другая гладкими мышечными волокнами. Главные характеристики это подвижность, плотная консистенция, самостоятельное существование без связи с соседними тканями. Миома диагностируется, чаще всего, на поверхности больших половых губ.
Фиброма. Состоит из отростков соединительной ткани. Представляет собой пучки фибрилл из коллагена. Не имеет спаек с находящимися рядом тканями. Имеет ножку и основное тело. Отличается медленным ростом. Плотность консистенции зависит от степени уплотнения цитоплазмы и коллагеновых фибрилл. Местонахождение в глубине мышечной ткани половых губ. Иногда встречается перед влагалищным входом.
Фибромиома вульвы. Это новообразование обнаруживается в больших связочных мышцах. Имеет объединенные характеристики предыдущих типов.
Папиллома (кондилома). Образование состоит из эпителиального покрова. Связанно с папилломовирусом человека. Имеет многослойную структуру и насыщенную пигментацию. Преимущественно коричневого цвета, иногда белого. Нарост наружный. Распространяется одиночно и множественно. Ножка может быть широкой или тонкой. Внешне напоминает сосочковую форму. Локализируется на больших половых губах и в преддверии влагалища. Опасный вид новообразования. После попадания на слизистую влагалища высокий риск перерождения в злокачественную опухоль.
Липома. Жировая структура с вкраплениями соединительной ткани. Это капсула, которая имеет круглую форму. Консистенция мягкая. Новообразование имеет небольшую подвижность. Месторасположение – губы или лобок.
Лимфагиома. Состоит из лимфотических волокон. На поверхности много полостных выемок. Визуально напоминает узелок синеватого оттенка. Консистенция мягкая. Содержит уплотнения и белковые скопления. Локализуется в больших половых губах.
Миксома. Новообразование располагается на коже половых губ или лобка. Диагностируется чаще у женщин пожилого возраста. На микроскопическом осмотре имеет круглую форму. Капсула наполнена светло-желтый цвет. Консистенция желеобразная.
Гемангиома. Находится на половых губах. Это маленькие узелки красноватого или синеватого оттенка, которые нависают над кожным покровом или слизистой. Гемангиома имеет капиллярную структуру. Быстро разрастается. Интенсивно поражает влагалищные ткани, а также попадает в матку и шейку матки.
Доброкачественные опухоли, если они не приносят вреда здоровью, могут находиться под врачебным контролем. Не прогрессирующие и бессимптомные новообразования не имеют опасности. Оперативное вмешательство применяется в случае малигнизации, обострении симптомов, причинению дискомфорта, ускорении роста.
Если новообразования имеет ножку, то проводится иссечение основания. Опухоль из толщи тканей вылущивается, а ложе ушивается. Если расположение вблизи уреты, операция выполняется крайне осторожно, с привлечением врача-уролога. При воздействии на опухоль можно повредить мочеиспускательный канал.
При удалении образования какого-либо типа, используются различные методы лечения и хирургических операций. Обычно, маленьких размеров новообразования не вызывают симптомов. Мышечные, фиброидные и жировые опухоли выпячиваются на поверхность из-за стремительного роста. Это становится причиной ощущения влагалищного инородного тела. В зоне промежности женщина чувствует дискомфорт, ограничение движения и полового сношения. Если происходит нарушение целостности некоторых видов новообразований, открываются кровотечения. Если опухоль воздействует на мочевой пузырь, нарушается мочеиспускание. При давлении на капилляры и сосуды, появляется некроз и кровоизлияние. Появляется отек и боль в области вульвы. Отечность изменяет цвет тканей.
Диагностические процедуры
Вульва осматривается на гинекологическом осмотре. Гинеколог проводит влагалищные исследования. Назначается трансвагинальное УЗИ. По необходимости вульвоскопия и кольпоскопия. Бактериозный мазок исследуется с целью исключения инфекционных заболеваний. Уточнение природы новообразования с помощью гистологического исследования. Для биологического анализа берутся соскобы и пункции опухолей.
Удаление новообразование часто вызывает появление нового нароста. Удаление папиллом требует длительно лечения. Операции и послеоперационный период может протекать с осложнениями. Могут образоваться гематомы, нарушиться мочевая система, сильные кровотечения.
Виды оперативного вмешательства
По характеристике опухоли назначается ее лечение. Оперативные вмешательства по устранению данного заболевания:
Криодиструкция. Проводится воздействие азотом. Замораживание тканей останавливает развитие клеток. По ходе операции на кондилому наносится жидкий азот низкой температуры. Операция делается без анестетика. Не болезненная. Операция переносится хорошо. Удаление новообразований жидким азотом специальная технология, не каждая клиника выполняет данные манипуляции. Операция имеет минимальные осложнения. Может остаться небольшой рубец или ожог.
Иссечение радиоволновое. Направленный поток низких частот рассекает опухоль. Радиоволна самый бережный метод по отношению к соседним тканям. Болевые ощущения отсутствуют. Отсутствует риск развития рубцов, кровотечений, нагноений, некроза. Заживление происходит в кротчайшие сроки.
Лазер. Направленный лазер испаряет пучковые наросты. Лазерное удаление применяется к иссечению устойчивых кондилом. Кожа не травмируется, а под воздействием лазера клетки эпителия разрастаются. Глубина воздействия лазера контролируется. Не оставляет рубцов. Никаких контактов с тканями не происходит.
Электрическая коагуляция. Электрическим током прижигают поврежденную область. Удаленный материал отправляется на гистологический анализ. Процесс имеет ряд противопоказаний. Например, герпес, онкология, гемостаз, воспаление новообразований. Встречаются случаи рецидива. Может остаться небольшой рубец на поверхности вульвы.
Химическое воздействие. Метод деструкции заключается в нанесении специального препарата на пораженный участок. Специальный состав с органическими и неорганическими кислотами, нитратами, вызывает выжигание и отмирание клеток кондилом. Не сопровождается болевым синдромом, применяется без обезболивания.
Плазменная коагуляция. Дуговой разряд, содержащий газ, проникает в ткани и выпаривает участки с наростами. Прижигает кровеносные сосуды. Метод имеет высокий уровень эффективности. Термальное поражение тканей происходит на минимальной глубине, это способствует быстрому заживлению. Рубцы не образовываются, болевые ощущения минимальны.
Злокачественные новообразования
Наружная часть женских половых органов подвергается появлению рака. У молодых женщин диагностируется папиллома, которая, чаще всего, перерастает в злокачественное новообразование. Проникая на клеточный уровень, возбудитель вызывает генные изменения. Это приводит к аномальному выбросу белка и ускоренному размножения клеток.
Известны различные факторы развития рака вульвы:
1. Возрастные изменения. Более половины женщин старше 70 лет имеют данный диагноз.
2. Вредные привычки. Курение оказывает пагубное влияние на сосуды. Повышает риск развития онкологических заболеваний.
3. ВИЧ. Инфекция ослабляет иммунодефицит женщины. Повышается риск заболевания папилломовирусом.
4. Неоплазия вульвы. Предраковое состояние. Аномальное количество эпителиальных клеток находятся в подкожных слоях, затем трансформируется в онкологию.
5. Рак шейки матки. Онкология имеет переходящий характер на вульву.
Появление злокачественных опухолей обусловлены возникновением аденома карциномами. Они находятся в толще половых губ. Опухоли ошибочно путают с кистой. Аденокарцинома может возникать в бартолиновых железах и клетках потовых желез вульвы. В этой области иногда встречается базальноклеточная карцинома. Меланомы возникают из клеток, которые вырабатывают меланин. Она, чаще всего, возникает на участках кожи, куда воздействуют солнечные лучи.
Рак вульвы разделяют на 4 стадии:
1. Первая стадия опухоли обусловлена ростом опухоли в пределах вульвы. Она не поражает лимфатические узлы и соседние органы.
2. Опухоль второй стадии прорастает в рядом находящиеся органы. Это может быть влагалище, анус и мочеиспускательный канал.
3. Новообразования на третьей стадии поражают лимфатические узлы.
4. Последняя стадия характеризуется повреждением лимфы, влагалища, мочевого пузыря, тазовых костей. Метастазы проникают в отдаленные области.
Стадия новообразования определяет дальнейший прогноз жизнедеятельности и лечения пациентки. Прорастание опухоли вглубь вызывает проявления, до этого никаких предпосылок может не проявляться. Цвет кожного покрова существенно отличается от здоровых тканей, преобладает розовый или красный оттенок. Проявляется кожное уплотнение, это может быть бородавка, папиллома, язва. Возникновение болевых ощущений, появляется жжение и зуд.
Многие женщины встречаются с кровавыми выделениями вне менструального цикла. Данные симптомы свидетельствуют о наличии злокачественного новообразования вульвы. Аденокарцинома находится в глубине больших половых губ и прощупывается, создавая ощущение инородного тела.
Диагностика
Рак диагностируют с помощью биопсии. Высокая точность исследования помогает отличить злокачественную опухоль от доброкачественной. Гинеколог осматривает женщину с помощью кольпоскопа. Кожа обрабатывается специальным раствором, который проявляет очаги более выражено. При распространении опухоли за пределы вульвы выполняют следующие действия:
Исследования мочеполовой системы и прямой кишки.
Обнаружение роста опухоли и проникновение в лимфатические узлы и органы с помощью КТ или МРТ.
Поиск метастазов с помощью рентгенографии.
Лечение
Онкологическое лечение проводят тремя методами: хирургическое вмешательство, лучевая и химиотерапия. Лечебный курс зависит от стадии опухоли и состоянии пациентки. Во время хирургического вмешательства целью является полное удаление ткани опухоли. Врач старается сохранить эстетичный вид вульвы и не нарушить мочеполовую функцию.
Локальное иссечение применяется на ранних стадиях. На вырезанных участках должны отсутствовать опухлевые клетки. Это говорит о том, что раков клеток в организме больше нет.
Удаление вульвы или ее части. Иногда не удается сохранить нормальный внешний вид органов. Реконструктивная пластика в некоторых случаях помогает восстановить вульву.
Если раковые клетки поразили внутренние тазовые органы, то они удаляются. Объемы удаляемых органов зависит от проникновения метастазов. Операция сложная и проводится на последних стадиях рака.
Лимфатические узлы удаляют в том случае, если распространение пошло на лимфу. Биопсия помогает узнать область распространения рака.
Ели после операции возникает рецидив или разрастание раковых новообразований не поддается полному удалению, назначается курс химиотерапии. Иногда, его сочетают с лучевыми облучениями.
Химиотерапия при раке вульвы помогает снизить воспаление и уменьшить размер опухоли. Сочетание с лучевой терапией помогает ограничить ее рост. После хирургической операции понижается риск возникновения рецидива.
Лучевую терапию используют как до, так и после операции. Она так же является самостоятельным методом лечения лимфоузлов. Комплексная терапия назначается женщинам, которым противопоказаны хирургические вмешательства.
Читайте также:

