Новообразование на ноге отдающее во внутрь
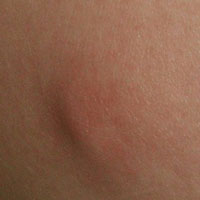
Уплотнения в виде шариков под кожей на ноге – симптом, с которым может столкнуться каждый из нас в любое время, и в любом возрасте. Причин такой аномалии существует огромное множество, и большинство из них тесно связано с патологическими процессами, протекающими в организме.
Иногда фактором, предрасполагающим к появлению подобного новообразования, является изменение гормонального фона. Не во всех случаях оно опасно, особенно если шишечка появилась на ноге у подростка. Но если такое уплотнение долго не проходит, болит или увеличивается в размерах, то это уже тревожный знак. При таких обстоятельствах нужно врачебное вмешательство, пока ситуация не усугубилась возникновением осложнений.
Основные причины шишек на ногах
Твердая шишка на ноге под кожей может образоваться спонтанно. Но в большинстве случаев этот процесс занимает немало времени, и начинается с появления маленького круглого образования. Оно далеко не всегда заметно для глаза, поэтому пациент вполне может в течение длительного времени попросту его не замечать.
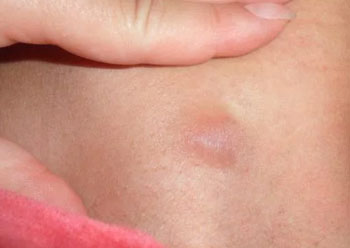
Каковы причины формирования шишек на ногах под кожей на голени, или в другом участке нижней конечности? Мы рассмотрим самые распространенные провоцирующие факторы, с которыми может столкнуться каждый из нас.
Уплотнение на ноге может появляться по причине:
- патологических и физиологических гормональных колебаний/нарушений,
- неблагоприятной наследственности,
- варикозного расширения вен,
- тромбофлебита,
- поперечного плоскостопия.
Это еще далеко не все причины, по которым может появиться шишка на подъеме на ноге. Далее мы будем рассматривать все возможные провоцирующие факторы по отдельности.
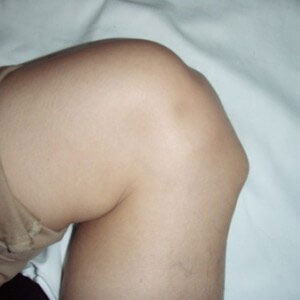
Шишка на голени может стать следствием недавно перенесенной травмы. Это может быть растяжение или разрыв связок, сильный ушиб, перелом кости, вывих или подвывих сустава.
Если проблема действительно в этом, то необходимо незамедлительно обратиться за помощью к травматологу. В противном случае последствия будут самыми серьезными.
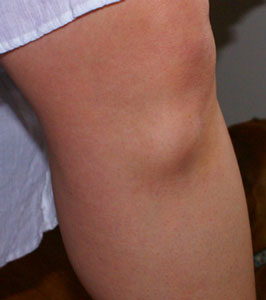
Шишки на ногах под кожей образуются не только после травм, но также при воспалительно-дегенеративных заболеваниях связок, суставов, костей и мышц. Опираясь на это, рассмотрим самые частые болезни, которые могут спровоцировать появление выпуклостей на нижних конечностях. Это:
Это те причины, почему на ногах появляются подкожные шишки, которые связаны с нарушением работы суставов нижних конечностей. Но есть и ряд других факторов, которые с опорно-двигательным аппаратом не имеют совершенно никакой связи. О них тоже необходимо знать, чтобы уберечься от возможных последствий.
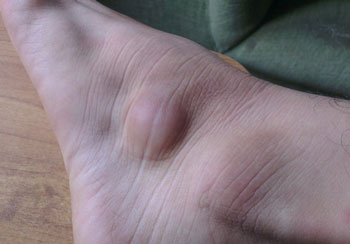
Образование под кожей в виде шарика, или шишка на поверхности кожи телесного либо красного цвета – это те наросты, которые встречаются в хирургической и дерматологической практике чаще всего. Остановимся детальнее на их причинах.
Важно! Подкожную шишку на бедре, голени, колене или ступне, как и атерому, ни в коем случае нельзя ни прокалывать, ни давить! Это может быть крайне опасно, и последствия не заставят себя долго ждать. Причем, одним воспалительным процессом они могут и не ограничиться.
Диагностика и терапевтические мероприятия
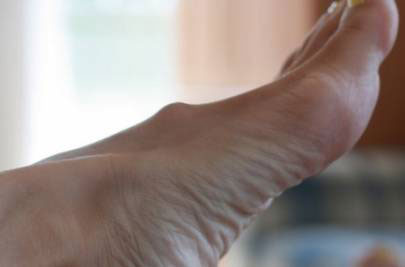
Диагностикой уплотнения на ноге под кожей с покраснением могут заниматься разные медицинские специалисты:
- Ортопед и ревматолог. К врачам этих профилей необходимо обращаться в том случае, если болезненная шишка стала следствием суставных патологий.
- Травматолог. Если на ноге появилась шишка, которая болит, и она является следствием ушибов, падений или других повреждений, то помощь в такой ситуации окажет врач-травматолог.
- Дерматолог. К этому специалисту рекомендуется обращаться при наличии гемангиом на теле.
- Хирург. К врачу-хирургу пациент может обратиться при наличии гемангиом, атеромы или жировика на теле, поскольку такие новообразования лечатся, как правило, хирургическим путем.
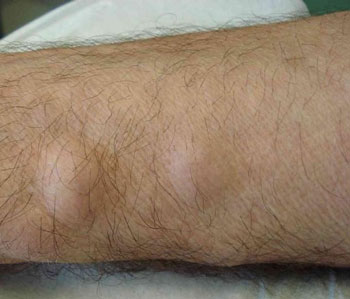
Во время обследования врач должен собрать полный анамнез заболевания. Важное диагностическое значение имеют симптомы в виде:
- суставной боли,
- отечности кожи в больном месте,
- нарушения подвижности конечности,
- образования гнойных очагов,
- отечности ноги,
- уплотнения кожи в пораженном участке,
- гипертермии,
- признаков общей интоксикации организма,
- гиперемии и повышенной температуры кожи в проблемной зоне.
Далее осуществляется физикальный осмотр, после чего пациенту могут быть назначены:
- МРТ или КТ пораженной конечности,
- анализ крови на наличие воспалительных процессов (при таковых повышаются, прежде всего, показатели СОЭ и лейкоцитов),
- рентгенография нижних конечностей,
- бактериологическое исследование содержимого шишки (если таковое имеется).
Только после получения полной картины заболевания врач сможет поставить точный диагноз, и назначить адекватное лечение бугорка под кожей.
Лечение новообразований на ногах зависит от того, что именно стало их причиной. Вкратце рассмотрим основные методы терапии.
- Суставные патологии лечатся при помощи приема нестероидных противовоспалительных препаратов. Если твердый маленький шарик под кожей стал следствием артроза, то пациенту могут вводиться внутрисуставные медикаменты – хондропротекторы, те же НПВП и пр. При подагре лечение более сложное и затяжное. Фармакотерапия при такой патологии проводится лишь для устранения симптомов. Сами же узлы могут быть удалены хирургическим способом, но и это не дает полной гарантии на отсутствие рецидивов.
- Мягкая шишка на щиколотке, сформированная из жировых тканей (жировик), тоже лечится исключительно при помощи операции. Она может проводиться как под местным, так и под общим наркозом. Таким же в большинстве случаев является и принцип лечения атером, остеопороза и остеосклероза.
- Бурсит лечится при помощи медикаментов – НПВП, а при необходимости, и антибиотиков или антимикотиков. Если жидкость продолжает накапливаться, проводится пункция с последующим отсасыванием патологического экссудата.
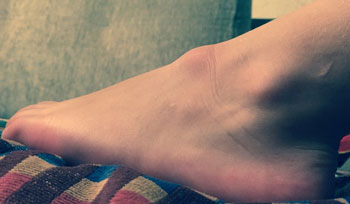
Иногда шишка на пятке снизу под кожей является банальной мозолью, пяточной шпорой или бородавкой. Такие дефекты устраняются при помощи лекарств или аппаратных методик.
Таким образом, если на ляшке появилась шишка под кожей, не нужно самостоятельно искать этому причину. Следует незамедлительно обратиться к врачу, и все дальнейшие шаги предпринимать только под его контролем.
Что такое наросты, причины их появления
Наросты на ногах могут образоваться у человека в любом возрасте на любом участке конечности. На начальном этапе возможно отсутствие симптомов. В дальнейшем при разрастании образования начинают причинять дискомфорт и боль при ходьбе.
Наросты возникают у человека по ряду причин:
- травмы стопы;
- ношение неудобной обуви или неподходящего размера;
- осложнение имеющихся на стопе мозолей;
- заболевания, приводящие к костным образованиям;
- постоянная нагрузка на ноги, связанная частой ходьбой или лишним весом;
- наследственность;
- плоскостопие;
- потливость ног;
- нарушение обмена веществ в организме человека и др.
Наросты на ногах – это распространенная проблема, которая не позволяет носить узкую обувь и доставляет человеку множество неприятностей. Часто такая патология приводит к деформации стопы.
Как выглядит шпора на пятке
Диагностировать шпоры на пятках не трудно, их симптомы очевидны. Во время пальпации шпора на пятке (см. фото 4) вызывает боль. Имели место случаи, когда пяточные шпоры ограничивали подвижность стопы.
Для основательного заключения пяточная шпора, рентген делают обязательно. Во время процедуры оценивается размер и точное месторасположение шпоры на пятке. Не единожды, делая снимки по диагнозу ревматоидный артрит , случайно обнаруживали шипы на пятках. Пациент при этом не испытывал никакого дискомфорта от шпоры на пятке (фото ниже).
Рентген показывает шип, расположенный на пяточном бугре. Пяточные шпоры изогнуты к пальцам, часто достигают 12 мм. При этом они напоминают клюв птицы. На ранней стадии шпора на пятке округлая. Иногда для определения шпоры на пятках делают МРТ. УЗИ используют не так часто. Его проводят, в основном, для лечебного контроля.
Если появилась шпора на ступне (см. фото 5), значить ногам требуется неотложная помощь. Следует пересмотреть обувь и избавиться от тесной, с высоким каблуком. Именно от высокого каблука часто образуется шпора на подушечке стопы. Шпора на стопе – доброкачественное новообразование. Иное ее название – плантарный фасциит (фото в гал). Болевые проявления возникают внезапно, стопа иногда припухает, краснеет.
Места образования
Локализация наростов на конечности зависит от факторов, повлиявших на их возникновение. Основные места, на которых образуются наросты:
- пальцы ног;
- внешняя сторона стопы;
- кость возле большого пальца;
- пятка;
- подошва стопы.
Новообразования можно обнаружить на пятке сзади и сбоку, с наружной стороны и с внутренней. Они причиняют боль при ходьбе и при соприкосновении с поврежденным участком кожи. При ношении открытой обуви наросты на пятках выглядят неэстетично и доставляют массу неудобств, особенно женщинам.
Воспалительные и дегенеративные изменения часто возникают на одной или сразу двух ступнях. Образования на таких участках имеют различную природу происхождения и могут быть связаны с ношением неудобной обуви или иметь инфекционный характер.
Если образ жизни человека связан с регулярной длительной ходьбой, могут беспокоить наросты в виде натоптышей на подошвах ног. Помимо натоптышей подошвы подвержены образованию на них мозолей и бородавок.
С мозолями на пальцах ног сталкивается каждый. Помимо мозолей существуют иные виды наростов, которые образуются на пальцах, под ними и между ними. Это бородавки, грибок и невусы. Многие обращаются к врачу из-за появления костных наростов рядом с большим пальцем ноги.
Профилактика гигромы
Для снижения риска развития опухоли у детей и взрослых на конечностях соблюдайте рекомендации:
- не отказываться от физических нагрузок, делать упражнения, но не перегружать организм;
- нельзя экономить на обуви, покупайте удобную;
- по согласованию с врачом проходите курсы применения препаратов для профилактики болезней суставов;
- на запястье опухоль образуется часто, развивайте кисти рук;
- остерегайтесь травм, а при их возникновении проходите полное лечение;
- в рацион включайте пищу, богатую кальцием;
- следите за психическим здоровьем.
Меры профилактики, диагностика и лечение сведут к минимуму возможные последствия появления гигромы. Большого риска нет. Будьте здоровы!
Симптоматика
Симптомы заболевания различаются в зависимости от рода патологии:
- При костных наростах наблюдаются деформация большого пальца ноги, скованность движений и боль.
- Натоптыши сопровождаются жжением и болью при ходьбе, а кожа в таких местах становится плотной и грубой.
- Когда образования на пятках разрастаются, могут появляться трещины на коже, что причиняет боль при любом контакте с поврежденным участком.
- Мозоли возникают при трении ноги в тесной или неудобной обуви, для них характерны болевые ощущения, мозольный пузырь или сухая огрубевшая кожа.
Другие наросты можно объединить по ряду симптомов:
- вызывают боль, жжение и дискомфорт;
- мешают при движении и ношении обуви;
- имеют неприятный запах;
- изменяют цвет кожи в пораженном участке;
- разрастаются.
Классификация и локализация бородавок
Существует несколько видов бородавок. Классифицируя их, медики выделяют следующие разновидности:
- Вульгарные бородавки – плотные сухие наросты, похожие на головку булавки или горошинку. Сверху они имеют шапку с неровной ворсинчатой поверхностью. Растут чаще всего на кистях лук, могут сливаться в одну большую бляшку. Формирование таких папиллом не сопровождается болезненностью. Возбудителем инфекции являются штаммы, обладающие низкими онкогенными рисками.
- Плоские бородавки – узелки неправильной формы. Чаще всего растут на тыльной стороне кистей у подростков, поэтому имеют второе название – юношеские. Появляются там, где на коже было раздражение или порез. Возбудитель инфекции – ВПЧ 14, 15, 27 штамма.
- Остроконечные кондиломы – бородавки, по форме напоминают пирамидки. Единичные элементы очень быстро обрастают новыми наростами. Сливаясь, папилломы образуют разрастания, внешне похожие на соцветия цветной капусты. На ощупь они мягкие, бархатистые. По цвету розовые или светло-коричневые. Чаще всего появляются на гениталиях (на коже и на слизистой), вокруг ануса. При разрастании они способны проникать внутрь органов (влагалища, уретры, сфинктера). Очень часто перерождаются в злокачественные новообразования.
- Подошвенные бородавки – наросты, которые чаще всего появляются в местах давления обуви. В группе риска те, кто сильно потеет. На ощупь подобные новообразования очень плотные. Верхний слой у них ороговевший. Рост сопровождается сильной болезненностью.
К какому специалисту необходимо обратиться
Для лечения наростов на ногах больному нужно обратиться к следующим специалистам:
- Терапевт.
- Дерматолог.
- Хирург.
- Ортопед.
- Онколог.
Любое обращение в медицинское учреждение стоит начинать с посещения терапевта. Он проведет первичный осмотр и на его основании направит пациента к необходимому узкоспециализированному врачу.
Обращение к дерматологу необходимо, если новообразование на ноге представлено бородавкой или папилломой.
Ортопед назначит лечение при костных образованиях на ногах.
Обращение к хирургу требуется, если принято решение удалить нарост оперативным путем.
Врач-онколог, проведя осмотр и сделав биопсию, должен опровергнуть или подтвердить наличие онкологии.
Неудобная поза
Если вы вынуждены долгое время находиться в статичном положении – например, сидеть за компьютером в офисе, понаблюдайте за собственными привычками. Возможно, вы непроизвольно давите ногой на основание стола или упираете ее в стену для большей опоры. Такое постоянное давление может вызвать появление впадины на бедрах с внешней стороны.
В этом случае нет повода для опасений: стоит сменить привычное положение тела, и ямка на ноге исчезнет самостоятельно. Но пренебрежительно относиться к симптому тоже не нужно. Постоянное сдавливание бедер ухудшает кровообращение и может привести к варикозному разрушению вен.
Методы диагностики
Прием у врача начинается с визуального осмотра новообразования на ноге и сбора анамнеза. После этого могут быть применены различные виды диагностики.
При костных или суставных наростах выполняются:
- рентген, МРТ или КТ ноги;
- плантография;
- подометрия.
Если пациента беспокоят невусы, бородавки или папилломы, то необходимы:
- исключение наличия инфекционных заболеваний;
- гистологический анализ;
- дерматоскопия.
При поражении ног грибком выполняются:
- взятие образца для исследования на наличие бактерий;
- взятие биопсии кожи для исключения онкологии.
Особенности недуга
Человек начинает беспокоиться о своем здоровье только при возникновении заболевания. Однако достаточно нескольких факторов, чтобы всерьез задуматься об организме. Отечность, покраснение кожи, а также сильные болевые ощущения прямо указывают на наличие проблем. Нарост в области подошвы практически гарантированно подтверждает диагноз фасциита. Но если не брать в счет внешние проявления, тревожные звонки возникают заранее. Зачастую пациент неосознанно изменяет походку по причине дискомфорта. Здесь нужно быть внимательней близким пациента, потому что сам больной редко это замечает.
Неприятные ощущения в области подошвы – основной симптом. Боль бывает разного характера: постоянная и периодическая. Это зависит от того, на каком этапе сейчас развивается воспалительный процесс. Болевой синдром локализуется не на самой шпоре, а внутри нее. Различают два его основных вида: стартовая (когда пациент ощущает дискомфорт сразу после пробуждения) и динамическая (неприятные чувства возникают при любой более или менее серьезной нагрузке на подошву).
Облегчить состояние больного могут анальгетики. Стоит отметить, что, не избавившись от воспалительного процесса, прием этих медикаментов прекращать нельзя. Результат в большинстве таких случаев негативный, создаются сильные нагрузки на внутренние органы и системы пациента. Шипы на ступнях имеют особенность – они могут формироваться в течение нескольких месяцев. Весь этот период человек мучается при ходьбе, ощущая сильные боли. Иногда воспалительный процесс продолжается несколько дней, нужно быть готовым к этому.
Способы удаление наростов
Метод удаления зависит от вида и степени образования. Основными способами удаления наростов в современной медицине являются:
- Хирургические операции.
- Лазерное удаление.
- Электрокоагуляция.
Только врач должен принимать решение о том, что новообразование необходимо удалять, он же подберет оптимальный метод.
Наросты, которые выступают над поверхностью кожи, эффективнее всего удалять методом электрокоагуляции. Это самый распространенный и надежный способ, если доброкачественное новообразование приносит эстетический дискомфорт.
Методика заключается в использовании электроножа, которым специалист удаляет разросшиеся ткани. Процесс заживления проходит крайне быстро. После процедуры практически не остается рубца.
Криодеструкция – это хирургический малоинвазивный метод, направленный на удаление образований на коже. Процедура представляет собой быстрое замораживание нароста при помощи жидкого азота с последующим медленным оттаиванием.
Криодеструкция является самым эффективным методом лечения бородавок, папиллом, кондилом и т.д. Преимущество данной процедуры состоит в том, что она способна заменить оперативное вмешательство.
Бородавки на подошвах ног эффективнее всего удалять лазером. Этот метод имеет много преимуществ:
- отсутствие рубцов;
- удаление за одно посещение;
- быстрота процедуры;
- стерильность и безопасность.
Процедура удаления бородавки лазером должна выполняться после консультации врача-дерматолога. В основе этого метода лежит выпаривание жидкости в теле новообразования. В большинстве случаев требуется применение местной анестезии. Удаленная бородавка обязательно должна быть отправлена на гистологический анализ.
Радиоволновое удаление новообразований происходит при помощи высокочастотных радиоволн. Такой метод подходит при большинстве видов наростов.
Процедура стерильна, на коже не остается рубцов и шрамов. Этот способ отличается от других отсутствием осложнений после удаления нароста и низкой вероятностью побочных явлений в виде отека или покраснения. Вся процедура длится не более 20 минут.
Хирургическая операция проводится, если иным способом удалить новообразование не представляется возможным, например, когда оно:
- глубоко укоренилось в коже ноги;
- разрослось до размера более 5 мм в диаметре;
- состоит из нескольких частей;
- часто травмируется или кровоточит.
Операция проводится хирургом при помощи скальпеля, после нее существует высокая вероятность появления рубца.
Перед операцией пациент должен сдать анализы, которые назначит врач. Хирург перед процедурой расскажет:
- как к ней подготовиться;
- как она проходит;
- каковы особенности ухода за раной в послеоперационный период;
- какие могут быть осложнения и риски.
Восстановление после операции
После хирургического вмешательства внутрь раны вставляется специальная резинка и накладывается шов. Резинку удаляют и снимают шов через семь дней после операции. Во избежание образования спаек назначают специальные упражнения. Восстановление важно, как и операция. Правильное возвращение в форму минимизирует риск рецидива болезни. Этот процесс занимает до трех недель. Для заживления используются бинтовые повязки или гипсовые лонгеты. Этот период сопровождается ноющей болью, нога отекает, а кожа шелушится.
Без показаний к удалению допустимо не избавляться от гигромы и прожить с ней всю жизнь. Пациент принимает решение оставлять шишку либо убрать её в эстетических целях.
Медикаментозное лечение
Большинство новообразований можно вылечить безоперационным методом – при помощи медикаментозного лечения. Современный фармацевтический рынок предоставляет широкий выбор лекарственных средств.
Бородавки рекомендуется лечить с помощью следующих препаратов: Салипод, Чистотел, Ферезол.
Сухие мозоли устраняют пластырем Компид или жидкостью Стоп-мозоль, а мокрые необходимо закрывать бактерицидным пластырем до тех пор, пока пузырь не прорвется сам.
Натоптыши эффективно удаляются антимозольными пластырями и Салициловой мазью.
Грибковые образования лечатся противогрибковыми препаратами, такими как Миконазол, Ламизил и Эконазол. Для борьбы с грибком важно подобрать средство, которое борется с тем видом патогенов, что привел к заболеванию.
Костные и суставные наросты лечат, принимая кальцийсодержащие препараты, НПВП и хондропротекторы.
Перед тем как лечить любые образования на ногах, необходимо проконсультироваться с врачом. Специалист поможет верно подобрать препарат и дозировку для эффективной терапии.
Как лечить стопы в домашних условиях
От болезненности можно избавиться в домашних условиях, но терапию должен назначать доктор. Можно воспользоваться местными противовоспалительными и обезболивающими препаратами, народными средствами, делать зарядку и придерживаться мер профилактики.
До уточнения диагноза ни в коем случае нельзя использовать разогревающие мази, принимать горячие ванны для ног, накладывать согревающие компрессы. Необходимо обеспечить покой больной конечности: под запретом – тяжелые физические нагрузки, бег, прыжки.
Народные средства для лечения наростов
При борьбе с наростами на ногах можно использовать следующие наиболее действенные народные методы:
- Бородавки эффективно удалять соком свежесорванного чистотела. Смазывать бородавку рекомендуется 2-3 раза в день.
- Папиллому у основания ножки следует перевязать шелковой или хлопчатобумажной нитью. Через неделю нарост отпадет самостоятельно.
- В течение 2 недель необходимо распаривать ноги в отваре чабреца, и бородавки пройдут. Ванночки необходимо делать не менее 30 минут каждый день.
- Нужно распарить бородавку, приложить к ней раздавленный зубчик чеснока и оставить на ночь. Повязку следует хорошо закрепить и не допустить попадания чесночного сока на окружающую бородавку кожу.
- Натоптыши следует распарить и приложить к ним натертый картофель, обернуть ногу пленкой, надеть носки и оставить на ночь. Утром необходимо удалить размягченный натоптыш. Вместо картофеля можно использовать мякоть листа алоэ, прополис или растительное масло.
- Натоптыши распаривают в ванночке с содой: на 2 л воды требуется 1 ст. л. соды. Распаривать следует в течение 40 минут, а затем нарост необходимо удалить при помощи пемзы.
- Для осветления родинок их следует протирать соком ананаса или лимона.
- С костными наростами на ногах помогают справиться солевые ванночки. В 3 л кипятка высыпают 2 ст. л. соли, тщательно размешивают до полного растворения. Ванночку делают ежедневно в течение 40 минут.
- Если костные наросты причиняют боль, то их следует натирать пихтовым маслом.
- Грибок ног лечат ванночками с марганцовкой. Водный раствор марганцовки должен быть слабым, неконцентрированным.
- Если беспокоит грибок ног, то все поврежденные участки кожи можно протирать отварами трав: чистотела, календулы, подорожника или лопуха.
Хирургическое вмешательство
Одним из наиболее распространенных методов является операция. Выделяют четыре вида хирургического удаления шипов на ступнях:
- Электрокоагуляция. Бородавка выжигается при помощи тока высокой частоты. В процессе операции зачастую уничтожаются и живые ткани. Таким образом производится дезинфекция, происходит остановка инфекционного процесса.
- Удаление лазером шипов на ступнях. В настоящее время еще не изобрели способ, который считался бы лучше лазера. Операция проходит легко, пациент обычно не чувствует болезненных ощущений. Плюс ко всему, не страдают лишние участки кожи.
- Жидкий азот. Этот способ тоже себя зарекомендовал как эффективный. Однако здесь имеется серьезный недостаток: в процессе очень сложно регулировать глубину проникновения, а это несет опасность для здоровых тканей.
- Скальпель. Это более древний метод, которым на сегодняшний день почти никто не пользуется. Во-первых, существует высокая вероятность рецидива. Во-вторых, после скальпеля на коже остаются рубцы, которые практически невозможно вывести.

- Классификация уплотнений на стопе
- Способы лечения
- Профилактика появления уплотнений
- Видео по теме
Многие пациенты не придают особого значения, когда у них внезапно возникает болезненное уплотнение на стопе, и принимают его за обычное мозолистое образование. Патологии подобного рода достаточно часто сопровождаются сильным дискомфортом для пациента, а при отсутствии адекватных мероприятий способны вызвать серьезные деформации стопы и привести человека к хромоте. Во избежание серьезных осложнений, необходимо проконсультироваться с лечащим врачом и остановить патологический процесс на начальной стадии его образования.
Классификация уплотнений на стопе
Если на ступне появилось уплотнение, которое причиняет боль, следует классифицировать его для назначения адекватной терапии. Характерная форма уплотнения напоминает шар, размеры которого от 1-2 мм до 3-4 см. При нажатии на уплотнение возникает резкая боль.
Наиболее распространенными факторами, когда на стопе появилось уплотнение и болит, могут являться следующие состояния:
При ороговении кожи на ступнях, которое спровоцировано неправильно подобранной обувью, ожирением, повышенной потливостью, плоскостопием, артритом и т. д. Эта причина является наиболее частой. Натоптыши могут быть плоскими, сухими, выпуклыми, со стержнями и без них. Они обладают желтовато-коричневым оттенком, шершавой поверхностью кожи с пониженной чувствительностью к внешнему воздействию.
В некоторых случаях возможно растрескивание стопы, сопровождающееся возникновением боли при повышенных физических нагрузках. При отсутствии своевременного лечения возможно деформирование стопы, ее смещение, увеличение подушечки большого пальца.
Отличительной особенностью мозолей является их форма, представляющая собой круглый, ограниченный участок кожи на пятке или пальцах стопы, который даже при небольшом давлении сопровождается болью. Нередко мозоли могут появиться у ребенка, что связано с неправильным выбором обуви, плоскостопием и травмами.
Мозоли бывают мокрыми и сухими. Наиболее опасны мокрые мозоли, так как в них наблюдается скопление жидкости (кровь, серозный экссудат), которые могут вытекать при травматическом повреждении мозоли. В результате этого существует возможность инфицирования раневой поверхности. Помимо этого, мокрые мозоли способны преобразовываться в сухие, но с более глубокими корнями.
Для полного избавления от мозолей потребуется достаточно много времени. При развитии воспалительного процесса может быть назначена антибиотикотерапия, а при тяжелом течении симптоматики рекомендуется оперативное вмешательство.
По внешнему виду бородавки очень похожи на мозоли. Цвет образовавшихся шишек практически не отличается от цвета кожи, а стопа при пальпации шероховатая. При надавливании на подошвенную бородавку наблюдается острая боль. Отличием бородавки от мозолей является присутствие у нее темной точки в середине, но при глубоком прорастании бородавки заметить ее достаточно сложно.
Штаммы вируса, виновные в образовании бородавки на подошве стопы, не опасны. Вирус не способен передаваться от человека к человеку и активизируется только во влажной теплой среде. Для появления бородавки обязательно необходима исходная точка (ссадина, травма и т.д.), а также ослабление иммунной защиты организма.
Важно! После хирургического удаления бородавок требуется длительный реабилитационный период, так как корни бородавки прорастают достаточно глубоко, что требует более радикальной хирургии.
Уплотнение подобного вида достаточно подвижно и мягкое на ощупь. Причиной образования атеромы является воспалительный процесс в сальной железе. При физических нагрузках на нижние конечности вероятно возникновение болевой симптоматики, а также деформации различного вида в своде стопы.
Главное условие успешности терапии при атероме – это тщательное соблюдение гигиенических мероприятий, профилактика нарушения целостности кожных покровов, нормализация иммунной защиты и выбор правильной обуви.
Это заболевание сопровождается уплотнениями в области нижних конечностей и характеризуется хроническим течением. В процессе нарушения тока крови образуется сгусток (тромб), больные вены воспаляются, а в месте развития патологического процесса возникает уплотнение темно-синего цвета. Даже при небольшом надавливании на бугорок возникает резкая и сильная боль.
Такое заболевание в большинстве случаев характеризуется доброкачественным опухолевидным образованием, заполненным гелеобразным содержимым. При пальпации уплотнение круглое, подвижное, эластичное и мягкое. Болевая симптоматика возникает в результате физической нагрузки на пораженную ногу. Терапевтические мероприятия при бурсите предусматривают иммобилизацию пораженной конечности, ношение удобной обуви, физиопроцедуры.
При хроническом развитии бурсита выполняется хирургический прокол бурсы с последующим промыванием полости антибиотиками и назначением гормональных препаратов.
Причиной образования уплотнения при флегмоне могут стать даже небольшие ранки или трещины стопы. Нередко флегмона развивается после фурункулов, карбункулов и длительно незаживающих язвенных новообразований. Место воспаления красное и горячее на ощупь, присутствует острая нестерпимая боль, слабость и ухудшение общего состояния пациента.
Флегмоны требуют обязательного лечения, в том числе и хирургического, так как при различных осложнениях возможна ампутация конечности, а в некоторых случаях пациент может погибнуть. Поэтому при первых симптомах заболевания следует незамедлительно обратиться в медицинское учреждение.
При повышенном отложении кальция возможно образование пяточной шпоры. При этом мягкие ткани стопы сдавливают нервные окончания, причиняя человеку нестерпимую боль. Как правило, частота образования пяточных шпор внутри сустава увеличивается в пожилом возрасте, что обусловлено изнашиванием жировой ткани снизу стопы.
Лечение выполняется наружными лекарственными средствами и внутрисуставными блокадами, которые эффективно снимают воспалительный процесс, купируя болевую симптоматику. При отсутствии положительного результата рекомендуется оперативное вмешательство.
Это заболевание встречается крайне редко и причины его возникновения до конца не изучены. Предположительно к кератодермии могут привести генетические мутации. В эту группу включено несколько видов дерматозов, сопровождающихся нарушением ороговения. Внешне нарост напоминает желто-коричневый бугорок, слегка возвышающийся над кожей с присутствием на нем небольших углублений.
Уплотнения доставляют пациенту дискомфорт, а в некоторых случаях они могут указывать на развитие серьезного воспалительного процесса в организме. Заболевание рекомендуется лечить, как внутреннее аутоиммунное нарушение. Характерными симптомами кератодермии являются отсутствие боли и постоянный зуд.
Способы лечения
Если появилось уплотнение на стопе и на нее больно наступать, в первую очередь необходимо проконсультироваться с врачом, так как существует достаточно много причин, исходя из которых, подбирается индивидуальное лечение.
Для избавления от натоптышей используются следующие способы:
- криодеструкция (применение жидкого азота) – этот метод борьбы характеризуется отсутствием рубцов и шрамов после удаления нароста на стопе;
- использование лазерного луча – позволяет воздействовать на глубокие ткани;
- наружные средства (кремы, мази и гели) – обладают антисептическим и размягчающим воздействием на пораженные ткани. Наиболее часто используется мазь Бенсалитин и крем Лекарь;
- лейкопластыри и карандаши, обладающие лечебным эффектом – Шуянгсуань, Салипод и другие средства этой группы.
Помимо этого, в аптеках можно купить носки, которые пропитаны специальными лекарственными травами, снимающими патологический процесс. Перед тем, как ими воспользоваться, необходимо внимательно прочитать инструкцию, которая прилагается к упаковке.
Если появляются мозолистые образования, рекомендуется выполнение следующих процедур:
- при мокнущих мозолях поврежденная кожа аккуратно удаляется с соблюдением всех правил стерильности и обрабатывается антисептиком (фурацилином, перекисью водорода, хлоргексидином и т.д.), для предупреждения дальнейшего инфицирования;
- сухая мозоль ежедневно обрабатывается смягчающими кремами, маслами (глицерином, касторовым маслом и т.д.) до полного заживления уплотнения. Мозоли можно лечить самостоятельно, в зависимости от того, на какой стадии деформации они находятся;
- лечение бородавок, которые привели к уплотнению на стопе, требует применения противовирусных средств, например, Ферезола или Подофиллина. Кроме того, активно используются наружные средства с ретиноидами, салициловая кислота и народные способы лечения (сок чистотела, чеснока, лука и т.д.).
При отсутствии эффективности рекомендуется прибегнуть к лазерному удалению бородавки (папилломы) или хирургическому вмешательству.
Профилактика появления уплотнений
Огромное значение в предупреждении появления уплотнений на стопе имеет профилактика, включающая:
- соблюдение гигиенических мероприятий;
- рекомендуется обрабатывать ноги питательными кремами и травяными отварами;
- положительное воздействие оказывает специальный комплекс гимнастики для стоп;
- для того чтобы стопы не болели, рекомендуется проведение массажа;
- врачи рекомендуют заниматься плаванием, легким бегом, ездой на велосипеде и ходьбой босиком по песку и траве;
- любые ссадины, раны и порезы на ступне, и особенно под пальцем, следует своевременно обрабатывать;
- обувь должна быть удобной, а каблук оптимальной высоты.
При соблюдении профилактики вполне возможно предупредить образование более серьезного уплотнения (стержневого) на стопе. В том случае, когда, несмотря на все советы, избежать уплотнения не удалось, необходима профессиональная медицинская помощь для корректировки дальнейших действий.
Самостоятельно пытаться справиться с новообразованием не следует (за исключением сухих мозолей), так как подобное вмешательство способно привести к инфицированию и дальнейшему распространению воспалительного процесса. При внимательном отношении к состоянию собственного организма вполне возможно избежать негативных последствий в дальнейшем.
Читайте также:

