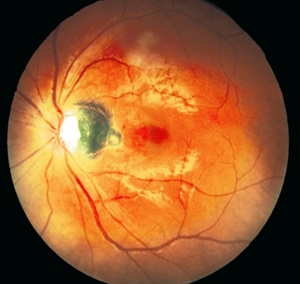
Невус или меланома хориоидеи

Хориоидеа глаза – это сосудистая оболочка, расположенная между сетчаткой и склерой. Она представляет собой развитую сеть кровеносных сосудов, расположенных в определенном порядке: снаружи лежат крупные кровеносные сосуды, а внутри, ближе к сетчатке – капилляры.
Основные функции хориоидеи – питание всех слоев сетчатки глаза, вывод продуктов обмена в ток крови. Входящий в ее состав слой капилляров участвует в регулировании обменных процессов сетчатки глаза и сосудистых оболочек. Хориоидеа состоит из нескольких слоев: надсосудистого, сосудисто-капиллярного, базального и околососудистого пространства.
Околососудистый слой – это небольшое пространство, которое пронизано большим количеством тонких пластинок. Они соединяют между собой стенки склеры и хориоидеи и легко отслаиваются при изменении внутриглазного давления или при хирургическом вмешательстве.
Надсосудистая оболочка состоит из эластических волокон и хроматофоров – клеток, содержащих темный пигмент. Хроматофоры часто приводят развитию доброкачественных и злокачественных новообразований.

Сосудисто-капиллярный слой представляет собой мембрану темно-коричневого цвета, через которую проходят крупные кровеносные сосуды – артерии и вены, которые переходят в более мелкие капилляры. Этот слой обеспечивает работу сетчатки глаза. В случае возникновения воспалительного процесса происходит поражение как сетчатки, так и хориоидеи.
Мембрана Буха представляет собой тонкую пластинку, которая обеспечивает питание сетчатки кислородом и вывод продуктов обмена в кровь.
Опухоли хориоидеи
Опухоли хориоидеи – это доброкачественные и злокачественные образования сосудистой стенки глазного яблока. К новообразованиям хориоидеи относят невус, генгиому и меланому.
В результате обследования у офтальмолога наиболее часто диагностируется невус – доброкачественное образование, генгиома часто диагностируется у пациентов в возрасте старше 60 лет, наиболее часто и быстро у пациентов развивается злокачественное новообразование – меланома.
Лечение опухолевых заболеваний напрямую зависит от их формы болезни и стадии ее развития. Так, для лечения невуса используется метод лазерной коагуляции, меланомы – лазерная терапия, генгиомы – оперативное лечение.
Меланома хориоидеи глаза
Это агрессивный вид ракового поражения хориоидеи глаза, которое отличается очень быстрым поражением ткани. Как правило, оно возникает на коже или поражает глаза. Как такового заболевания меланома сетчатки глаза не существует.
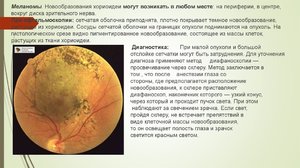
Заболевание развивается в клетках, вырабатывающих темный пигмент – меланин. Эти клетки расположены в сосудистой оболочке глаза.
В зависимости от стадии развития меланомы метастазы могут быть обнаружены в разных органах и тканях, но наиболее часто их наличие определяется в печени и легких.
В настоящее время точные причины заболевания не выявлены. Спровоцировать возникновения меланомы сосудистой оболочки глаза может ряд факторов:
- ультрафиолетовое излучение;
- солнечные ожоги;
- генетическая предрасположенность;
- наличие родинок, которые вырабатывают меланин;
- возраст старше 50 лет.
Специалистами отмечено, что меланома хориоидеи чаще возникает у людей со светлой кожей, светло-голубыми глазами. Мужчины чаще склонны к заболеванию, чем женщины.
У большинства пациентов меланома хориоидеи никак не проявляется. Ее можно диагностировать при проверке зрения. Необходимо незамедлительно обратиться к окулисту, если появились такие признаки:
- Резкое снижение остроты зрения;
- Изменение радужной оболочки сетчатки глаза;
- Явления дискомфорта глазного яблока, связанные с его увеличением;
- Появление новообразований, узелковых образований и язв под веком.
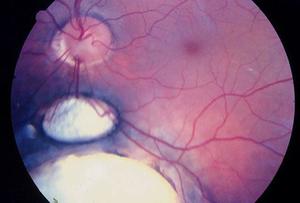
Некоторые формы меланомы хориоидеи развиваются очень медленно, зрение сохраняется в течение продолжительного времени. На последней стадии заболевания происходит отслоение сетчатки глаза и воспалительные процессы.
У пациента могут появляться ощущения вспышек в глазах или пятен, изменяется восприятие света, радужная оболочка глаз становится бесцветной, развивается глаукома.
У заболевания выделяет 4 стадии:
В настоящее время современное оборудование позволяет провести быструю и качественную диагностику заболевания на ранних стадиях.
Основными методами обследования и диагностирования болезни является осмотр глазного дна. В случае подозрения наличия меланомы офтальмолог назначает ультразвуковое исследование, которое позволяет измерить размеры новообразования.
Методом флуоресцентной ангиографии производится фотографирование глазного дна для определения проходимости сосудов.
Продолжительное время единственным действенным методом лечения меланомы хориоидеи считалось удаление глаза.
Сейчас для лечения пациентов широко используется лучевая терапия. Она эффективна для лечения образований среднего размера. Для лечения опухоли большого размера используется метод энуклеации, то есть удаления глаза. Это вызвано тем, что для удаления меланомы большого размера требуется большое количество радиации, которое может быть губительно для здоровья пациента и может привести к полной потере зрения.
Хирургическое лечение подразумевает удаление части сетчатки глаза или глазного яблока полностью. В некоторых случаях для уничтожения раковых клеток может использоваться инфракрасный лазер.
Если меланома распространилась за пределы глазного яблока и начали образовываться отдаленные метастазы, практикуется терапия, направленная на повышение иммунитета организма. Для лечения используются препараты, уничтожающие раковые клетки. По окончании курса лечения пациент должен систематически проходить обследование.
Прогноз лечения меланомы хориодеи в большинстве случае благоприятный. Новообразование не дает метастаз на другие органы. Однако в случае диагностирования опухоли большого размера возможно использование только одного метода лечения – удаления глаза.
В настоящее время не существует мер профилактики и прогноза меланомы хориоидеи. Для предотвращения заболевания следует регулярно проходить профилактические осмотры у специалиста, избегать попадания солнечных лучей, реже находиться на открытом воздухе при высокой температуре в жаркое время суток. Пациентам рекомендуется систематически исследовать кровь на печеночные ферменты.
Невус хориоидеи
Невус хориоидеи – это доброкачественное внутриглазное новообразование, которое в большинстве случаев локализовано в задней части глазного дна.
Большая часть невусов имеют врожденный характер и диагностируется у пациентов старше 30 лет. Образование имеет вид плоских очагов светло-серого или зеленого цвета размеров от одного до шести миллиметров.
Невус приводит к дистрофическим изменениям в эпителиальной ткани. Пациенты со стационарным невусом находятся под постоянным наблюдением врача. При прогрессирующей форме заболевания во избежание перерождения в меланому требуется лечение.
Меланоцитома хориоидеи – это разновидность невуса, доброкачественная опухоль, которая отличается сильной черно-серой пигментацией. Обычно меланоцитома располагается на диске зрительного нерва и распространяется в поверхностных слоях нервных волокон.
Меланоцитарный невус хориоидеи - наиболее часто встречающаяся первичная внутриглазная опухоль, которой посвящено множество публикаций (1-42). Частота этого новообразования среди взрослых европеоидов составляет около 7% (3). Вероятно, невус хориоидеи является источником большинства меланом сосудистой оболочки (1, 4-7), что определяет актуальность этой патологи и ее вариантов для клиницистов.

а) Клиническая картина. Хотя невус хориоидеи может быть врожденным, он редко встречается у маленьких детей (1). Клетки-предшественники невуса могут присутствовать с рождения, но до пубертатного периода они клинически никак не проявляют себя, возможно, отчасти из-за того, что в этот период происходит накопление пигмента в изначально беспигментном новообразовании. Невус хориоидеи обычно впервые выявляется во взрослом возрасте, он может быть пигментным или амеланотическим, плоским или минимально выступать в стекловидную камеру. На основании результатов популяционного исследования Синей горы (Blue Mountain population-based study), Sumich et al. (3) установили, что невус хориоидеи был диагностирован у 7% европеоидов старше 49 лет, размеры невуса состав ляли в среднем 1,5 мм. В большом клиническом исследовании, выполненном Shields et al. (1), средний возраст пациентов с невусом хориоидеи, направлявшихся в центр онкологии глаза, составил 60 лет, средний размер невуса составил 5,5 мм. Большинство невусов хориоидеи имеют толщину менее 2 мм.
Несколько работ посвящены оценке частоты роста или перерождения невуса в меланому (2-7). Математически частота развития меланомы из невуса хориоидеи оценивается как 1 на 8845 (7). Основные статистические факторы риска, позволяющие выявить подозрительную с точки зрения перерождения в меланому опухоль, включают в себя толщину опухоли более 2 мм, скопление субретинальной жидкости, наличие жалоб, появление на поверхности невуса оранжевого пигмента и локализация невуса в 3 мм от диска зрительного нерва или ближе (1, 4-6, 10). Недавно были выявлены дополнительные факторы, повышающие вероятность роста опухоли, в том числе акустическая пустота при ультразвуковом исследовании, отсутствие гало и друз (6).
Считается, что увеличение размеров невуса хориоидеи с высокой вероятностью указывает на его озлокачествление и развитие меланомы. Однако некоторые невусы в течение многих лет могут демонстрировать медленный рост, около 1 мм или менее, и все же оставаться доброкачественными (12).
Клинические примеры невуса хориоидеи:
б) Диагностика. В последнее время в диагностике невуса хориоидеи были достигнуты заметные успехи. Изменения, наблюдаемые при флюоресцентной ангиографии, варьируют от гипофлюоресценции более мелких и более темных новообразований до более интенсивной гиперфлюоресценции более крупных менее пигментированных невусов. Диагностическое значение ультразвукового исследования невелико, но с его помощью можно измерять толщину невуса при первичном обследовании и позже в процессе наблюдения. Все шире применяется оптическая когерентная томография с увеличенной глубиной проникновения (enhanced depth imaging optical coherence tomography-EDI-OCT), она позволяет на ранней стадии заболевания выявлять такие факторы риска, как скопление субретинальной жидкости, кистозный отек сетчатки и отложения оранжевого пигмента на поверхности невуса (24-28). Исследование аутофлюоресценции чаще выполняется с целью выявления на поверхности невуса отложений оранжевого пигмента, которые также являются одним из прогностических факторов малигнизации (29-32).
в) Патологическая анатомия. Гистологически невус хориоидеи образован высокодифференцированными веретеновидными, овоидными или округлыми меланоцитами с различной степенью выраженности пигментации цитоплазмы (33). Специфический клинико-гистологический вариант невуса-меланоцитома- обсуждается ниже. Вторичные изменения прилегающих структур (34) также описаны ниже в разделе, посвященном патологической анатомии меланомы заднего отдела сосудистой оболочки.
г) Лечение. Типичный невус хориоидеи обычно не требует активного лечения. При первичном обследовании фотографируется глазное дно, исследуется аутофлюоресценция, выполняется ультразвуковое исследование и ОКТ с увеличенной глубиной проникновения (EDI-OCT), после чего пациент проходит контрольные обследования каждые полгода-год с целью ранней диагностики роста новообразования или выявления других факторов риска роста и метастазирования. При выявлении скопления субретинальной жидкости или хориоретинальной неоваскуляризации, вызывающих жалобы, применяются такие методы лечения, как лазерная фотокоагуляция, транспупиллярная термотерапия, фотодинамическая терапия или инъекция ингибиторов эндотелиального фактора роста сосудов (anti-vascular endothelial growth factor - anti-VEGF), позволяющие добиться резорбции субретинальной жидкости (1,36-39). Активное лечение показано при новообразованиях, демонстрирующих рост, или при наличии двух и более факторов риска роста или метастазирования; предполагается, что такое новообразование может оказаться ранней стадией меланомы (4-6), которую мы обсудим далее.
д) Список использованной литературы:
1. Shields CL, Furuta М, Mashayekhi A, et al. Clinical spectrum of choroidal nevi based on age at presentation in 3422 consecutive eyes. Ophthalmology 2008; 115(3): 546-552.
2. Ganley JP, Comstock GW. Benign nevi and malignant melanomas of the choroid. Am J Ophthalmol 1973;76:19-25.
3. Sumich P, Mitchell P, Wang JJ. Choroidal nevi in a white population. Arch Ophthalmol 1998; 116:645-650.
4. Shields CL, Shields JA, Kiratli H, et al. Risk factors for metastasis of small choroidal melanocytic lesions. Ophthalmology 1995;102:1351-1361.
5. Shields CL, Cater JC, Shields JA, et al. Combination of clinical factors predictive of growth of small choroidal melanocytic tumors. Arch Ophthalmol 2000; 118:360-364.
6. Shields CL, Furuta M, Berman EL, et al. Choroidal nevus transformation into melanoma: analysis of 2514 consecutive cases. Arch Ophthalmol 2009; 127(8):981-987.
7. Singh AD, Kalyani P, Topham A. Estimating the risk of malignant transformation of a choroidal nevus. Ophthalmology 2005; 112:1784-1789.
8. Hale PN, Allen RA, Straatsma BR. Benign melanomas (nevi) of the choroid and ciliary body. Arch Ophthalmol 1965;74:532-538.
9. Brown GC, Shields JA, Augsburger 1J. Amelanotic choroidal nevi. Ophthalmology 1981 ;88:1116-1120.
10. Augsburger JJ, Schroeder RP, Territo C, et al. Clinical parameters predictive of enlargement of melanocytic choroidal lesions. Br J Ophthalmol 1989;73: 911-917.
11. Shields CL, Furuta M, Mashayekhi A, et al. Visual acuity in 3422 consecutive eyes with choroidal nevus. Arch Ophthalmol 2007; 125(11): 1501-1507.
12. Mashayekhi A, Siu S, Shields CL, Shields JA. Slow enlargement of choroidal nevi: a long-term follow-up study. Ophthalmology 2011;118(2):382—388.
13. Shields CL, Maktabi AM, Jahnle E, et al. Halo nevus of the choroid in 150 patients: the 2010 Henry van Dyke Lecture. Arch Ophthalmol 2010;128(7):859 864.
14. Shields CL, Shields JA. Clinical features of small choroidal melanoma. Curr Opin Ophthalmol 2002;13:135-141.
15. Li HK, Shields CL, Mashayekhi A, et al. Giant choroidal nevus clinical features and natural course in 322 cases. Ophthalmology 2010:117(2):324-333.
16. Mims J, Shields JA. Follow-up studies on suspicious choroidal nevi. Ophthalmology 1978;85:929-943.
17. Pro M, Shields JA, Tomer TL. Serous detachment of the fovea associated with presumed choroidal nevi. Arch Ophthalmol 1979;96:1374-1377.
18. Zografos L, Mantel 1, Schalenbourg A. Subretinal choroidal neovascularization associated with choroidal nevus. Ear J Ophthalmol 2004;14:123-131.
19. Gonder JR, McCarthy EF, Augsburger JJ, et al. Visual loss associated with choroidal nevi. Ophthalmology 1982;89:961-965.
20. Shields CL, Ramasubramanian A, Kunz WB, et al. Choroidal vitiligo masquerading as large choroidal nevus: a report of four cases. Ophthalmology 2010; 117(1): 109-113.
21. Shields CL, Nickerson S, Al-Daamash S, et al. Waardenburg syndrome: iris and choroidal hypopigmentation: findings on anterior and posterior segment imaging. JAMA Ophthalmol 2013;131:1167-1173.
22. You QS, Xu L, Jonas JB, et al. Change in choroidal nevi during a 5-year follow-up study: the Beijing Eye Study. Br J Ophthalmol 2010;94(5):575-578.
23. Johnson RN, McDonald HR, Ai E, et al. Camera artifacts producing the false impression of growth of choroidal melanocytic lesions. Am J Ophthalmol 2003;135:711-713.
24. Muscat S, Parks S, Kemp E, et al. Secondary retinal changes associated with choroidal naevi and melanomas documented by optical coherence tomography. Br J Ophthalmol 2004;88:120-124.
25. Espinoza G, Rosenblatt B, Harbour JW. Optical coherence tomography in the evaluation of retinal changes associated with suspicious choroidal melanocytic tumors. Am J Ophthalmol 2004;137:90-95.
26. Shields CL, Mashayekhi A, Materin MA, et al. Optical coherence tomography of choroidal nevus in 120 consecutive patients. Retina 2005;25:243-252.
27. Shah SU, Kaliki S, Shields CL, et al. Enhanced depth imaging optical coherence tomography of choroidal nevus in 104 cases. Ophthalmology 2012;119(5): 1066—1072.
28. Shields CL, Kaliki S, Rojanaporn D, et al. Enhanced depth imaging optical coherence tomography of small choroidal melanoma: comparison with choroidal nevus. Arch Ophthalmol 2012;130(7):850-856.
29. Lavinsky D, Belfort RN, Navajas E, et al. Fundus autofluorescence of choroidal nevus and melanoma. Br J Ophthalmol 2007;91( 10):1299 1302.
30. Shields CL, Pirondini C, Bianciotto C, et al. Autofluorescence of choroidal nevus in 64 cases. Retina 2008;28(8):1035-1043.
31. Gbndbz K, Pulido JS, Ezzat K, et al. Review of fundus autofluorescence in choroidal melanocytic lesions. Eye (bond) 2009;23(3):497-503.
32. Parodi MB. Transpupillary thermotherapy for subfoveal choroidal neovascularization associated with choroidal nevus. Am J Ophthalmol 2004;138:1074-1075.
33. Naumann GO, Hellner K, Naumann LR. Pigmented nevi of the choroid. Clinical study of secondary changes in the overlying tissue. Trans Am Acad Ophthalmol Otolaryngol 1971;75:110-123.
34. Shields JA, Rodrigues MM, Sarin LK, et al. Lipofuscin pigment over benign and malignant choroidal tumors. Trans Am Acad Ophthalmol Otolaryngol 1976;81:871-881.
35. Shields, JA, Shields CL, Peairs R, et al. Laser photocoagulation of small melanocytic choroidal lesion. Sixteen year follow up and rationale for treatment. Ophthalmic Lasers Surg 2006;37:79-81.
36. Almeida A, Kaliki S, Shields CL. Autofluorescence of intraocular tumors. Curr Opin Ophthalmol 2013;24:222-232
37. Stanescu D, Wattenberg S, Cohen SY. Photodynamic therapy for choroidal neovascularization secondary to choroidal nevus. Am J Ophthalmol 2003;136:575-576.
38. GarcHa-Arum H J, Amselem L, Gunduz K, et al. Photodynamic therapy for symptomatic subretinal fluid related to choroidal nevus. Retina 2012;32(5):936-941.
39. Chiang A, Bianciotto С, Maguire JI, et al. Intravitreal bevacizumab for choroidal neovascularization associated with choroidal nevus. Retina 2012;32(1):60—67.
40. Naseripour M, Shields CL, Shields JA, et al. Pseudohypopyon of orange pigment overlying stable choroidal nevus. Am J Ophthalmol 2001; 132: 416-417.
41. Sarici AM, Shah SU, Shields CL, et al. Cutaneous halo nevi following plaque radiotherapy for uveal melanoma. Arch Ophthalmol 2011;129(11): 1499— 1501.
42. Hashmi F, Rojanaporn D, Kaliki S, et al. Orange pigment sediment overlying small choroidal melanoma. Arch Ophthalmol 2012;130:937-938.
Редактор: Искандер Милевски. Дата публикации: 2.6.2020

В клинике онкологии созданы все условия, необходимые для успешного лечения заболевания:
Врачи индивидуально подходят к выбору метода лечения каждого пациента;
- Сложные случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории;
- Пациенты во время лечения находятся в палатах с европейским уровнем комфорта;
- Они обеспечены качественным питанием, индивидуальными средствами личной гигиены.
Ведущие специалисты в области онкопатологии органа зрения коллегиально вырабатывают тактику лечения пациентов. Медицинский персонал внимательно относится к пожеланиям пациентов и их родственников.
Причины меланомы хориоидеи
Меланома хориоидеи является генетически-детерминированной опухолью, которая развивается спорадически или у лиц с отягощенным семейным анамнезом. Около 70% от всех злокачественных опухолей глаз занимает увеальная меланома. Опухолевый процесс чаще развивается у людей со светлыми глазами. Большому риску развития опухоли сосудистой оболочки глаза подвержены лица белой расы. Женщины страдают данным заболеванием чаще мужчин.
Зачастую причину меланомы хориоидеи установить не удаётся, поскольку опухоль развивается спорадически. Прослеживается генетическая предрасположенность к развитию злокачественных новообразований сосудистой оболочки глаза. В 0,37% случаев заболевание носит семейный характер. Триггерами являются мутации гена GNAQ или GNA11. Редкой причиной меланомы хориоидеи является аномалии генов BRAF, NRAS. При этом имеют место мутации третьей (моносомия), шестой или восьмой (трисомия) хромосомы.
Появлению злокачественного новообразования органа зрения обычно не предшествуют изменения со стороны сосудистой оболочки. Реже меланома образуется на месте окулодермального меланоза или невуса хориоидеи. Предрасполагающими факторами являются голубой цвет глаз, светлая кожа. Отрицательное влияние ультрафиолетового излучения на развитие опухолей хориоидеи учёными не доказано.
Симптомы меланомы хориоидеи
Клинические проявления меланомы хориоидеи разнообразны. Признаки заболевания зависят от размеров и типа роста новообразования. Следующие виды роста меланомы хориоидеи:
- Узловой;
- Диффузный;
- Чашеобразный.
Для опухоли более свойственна постэкваториальная локализация. Реже новообразование располагается в преэкваториальной или экваториальной области глазного яблока. Как правило, в патологический процесс вовлечён только один глаз. Двухсторонние формы опухоли встречаются только у 2% пациентов. В большинстве случаев поражаются височные отделы хориоидеи.
На начальных стадиях развития заболевания меланома хориоидеи имеет вид небольшого округлого образования желто-коричневого или серого цвета с незначительным возвышением. Если диаметр опухоли не превышает 6-7 мм, её сложно отличить от невуса. Для заболевания характерно латентное течение. Зачастую патологию диагностируют в ходе планового осмотра.
В случае развития меланомы хориоидеи в центральных отделах могут появляться следующие симптомы:
- Снижение остроты зрения;
- Искажённое восприятие формы, величины или цвета предметов;
- Появление дефектов полей зрения в виде скотом.
При экваториальной локализации меланомы хориоидеи появляется синдром Ирвина-Гасса. В зоне новообразования развивается клиническая картина васкулита и периваскулита. В связи с повышенной проницаемостью сосудов происходит отёк макулярной области в дистальных отделах. Пациенты предъявляют жалобы на искаженность, размытость и розовый оттенок изображения перед глазами, повышенную чувствительность к свету. При синдроме Ирвина-Гасса может наблюдаться циклическое снижение остроты зрения утром.
Наиболее распространёнными симптомами меланомы хориоидеи являются следующие признаки:
Иногда может развиваться гемофтальм. Часто данное патологическое состояние по своим клиническим проявлениям напоминает хориоретинальную макулодистрофию. Токсические вещества, которые выделяются при распаде опухоли, вызывают развитие увеита. Частота возникновения воспаления напрямую зависит от клеточного состава опухоли. Изначально наблюдается хориоидит. Он является почвой для возникновения заднего увеита или склерита. Воспалительные поражения структур глазного яблока офтальмологи выявляют при диаметре меланомы хориоидеи более 15 мм и толщине более 5 мм. При некротических изменениях опухоли развивается эндофтальмит или панофтальмит. При этом пациенты предъявляют жалобы на сильную боль пораженного глаза с иррадиацией в одноименную половину головы, покраснение и отёчность век.
Меланома хориоидеи относится к числу злокачественных новообразований, которые склонны к гематогенному метастазированию. Наиболее часто метастазы определяются в лёгких и печени. На терминальных стадиях их можно обнаружить во всех органах и тканях организма.
Диагностика меланомы хориоидеи
Диагностику меланомы хориоидеи офтальмологи Юсуповской больницы проводят с помощью следующих методов исследования:
- Анализа жалоб пациента и сведений о развитии болезни;
- Офтальмоскопии;
- Биомикроофтальмоскопии;
- Ультразвукового доплеровского цветного картирования;
- Флуоресцентной ангиографии;
- Компьютерной и магнитно-резонансной томографии.
Офтальмоскопия позволяет выявить новообразованные сосуды при толщине опухоли 3,5 мм и более. Для того чтобы их обнаружить на ранних этапах развития меланомы хориоидеи, офтальмологи Юсуповской больницы выполняют флуоресцентную ангиографию. Этот метод позволяет выявить первые признаки ангиогенеза при толщине новообразования в 1,3 мм. При наличии опухоли большого размера сосуды выглядят короткими, толстыми, с выраженными деформациями структуры. Они склонны к образованию хаотической сети. При наличии сосудистых аномалий может развиться кровоизлияние в ткань меланомы хориоидеи и прилежащие структуры глаза. Это также устанавливают при проведении офтальмоскопического исследования. С помощью ультразвукового допплеровского цветного картирования выявляют ретинотуморальные шунты. Компьютерную и магнитно-резонансную томографию делают в предоперационном периоде для того чтобы точно определит размер и локализацию неоплазии, выявить метастазов в другие ткани и органы.
Лечение меланомы хориоидеи
Офтальмологи клиники онкологии Юсуповской больницы индивидуально подбирают оптимальную тактику лечения меланомы хориоидеи. Она зависит от размера, локализации и распространённости опухолевого процесса. Применяют лучевую терапию, которая относится к органосохраняющим методикам, и выполняют оперативное вмешательство – энуклеацию глаза. К полному удалению глазного яблока прибегают при обширном диффузном росте новообразования или большом размере узловой меланомы хориоидеи.
Широко применяются альтернативные варианты лечения:
- Брахитерапия глаза с диодлазерной термотерапией;
- Эндовитреальное удаление новообразования;
- Эндорезекцию меланомы;
- Различные комбинированные методики.
Эндорезекцию совместно с брахитерапией проводят даже при больших размерах злокачественного образования. Все виды оперативного вмешательства в Юсуповской больнице выполняются в соответствии с принципами абластики.
Специфические меры профилактики меланомы хориоидеи отсутствуют. Сколько живут с меланомой хориоидеи? Прогнозы выживаемости и трудоспособности зависят от стадии онкологического процесса, размера и локализации новообразования. Смертность при диаметре опухоли до 10 мм составляет 16%, при диаметре более 15 мм – 53%. Поэтому при появлении первых признаков нарушения зрительной функции немедленно звоните в контакт центр Юсуповской больницы.
Офтальмолог в удобное вам время проведёт осмотр. Для раннего выявления меланомы хориоидеи выполнит визометрию, тонометрию, офтальмоскопию и биомикроскопию. На начальной стадии заболевания пациенту можно сохранить орган зрения. При диффузном росте или большом диаметре узловой формы меланомы хориоидеи существенно снижается острота зрения вплоть до полной слепоты. Если отсутствует возможность проведения органосберегающей операции, выполняют энуклеацию глазного яблока. Это оперативное вмешательство влечёт за собой инвалидизацию пациента.

Меланома хориоидеи — это пигментная опухоль злокачественного характера собственной сосудистой оболочки глаза (хориоидеи). Данная опухоль является одной из самых частых внутриглазных новообразований. Меланома хориоидеи является основной причиной смертности и инвалидизации онкобольных с поражением органа зрения. Заболевание может протекать практически бессимптомно, но при этом имеет высокую склонность к метастазированию, поэтому проблема ее выявления на начальных стадиях является крайне актуальной.
- Этиологические факторы
- Клиническая картина
- Стадии развития меланомы хориоидеи
- Виды меланомы глаза
- Диагностика
- Способы лечения меланомы хориоидеи
- Профилактика и диспансерное наблюдение
- Прогноз для жизни при меланоме хориоидеи
Этиологические факторы
Большинство случаев меланомы хориоидеи являются спорадическими, то есть обусловлены теми или иными мутациями клетки-предшественницы меланоцитарного звена, которая может дать начало патологическому опухолевому клону. Кроме того, есть предположение о наследственной причине данного заболевания. Воздействие такого типичного провоцирующего фактора для меланомы кожи, как повышенная инсоляция, для этой опухоли также не исключается.
В группе риска находятся пожилые люди (средний возраст манифестации опухоли — 60 лет). Немного чаще болеют мужчины. Склонны к появлению меланомы хориоидеи обладатели светлой кожи и волос, невусов и веснушек.
Клиническая картина
Жалобы пациентов зависят от размера и локализации меланомы хориоидеи, а также от наличия сопутствующих осложнений, к которым относятся: отслойка сетчатки вторичного характера, появление дегенеративных процессов в сетчатке, помутнение хрусталика.
На первичном приеме у офтальмолога обычно определяется снижение остроты зрения, появление перед глазом слепых участков (скотом), гемианопсий (выпадения половин поля зрения). В случае позднего обращения, больные жалуются на боль в глазу (вторичная глаукома), расширение сети сосудов. Также на склере может определяться пигментное пятно (экстраокулярный рост новообразования).
Стадии развития меланомы хориоидеи
Согласно международной классификации различают 4 стадии развития данной опухоли. Критерии распространенности опухолевого процесса:
- Т1 — размер меланомы 10 мм и менее, толщина — 2,5 мм и менее.
- Т2 — размер новообразования 10–16 мм, наибольшая толщина составляет 2,5–10 мм.
- Т3 — размером 16 мм и/или толщина более 10 мм без распространения за пределы глазного яблока.
- Т4 — наибольший размер опухоли 16 мм и/или толщина более 10 мм с распространением за пределы глазного яблока.
Также выделены 4 клинические стадии меланомы хориоидеи. Для каждой из них характерны определенные симптомы заболевания:
Симптомы второй и третьей стадии меланомы хориоидеи ярко выражены при расположении опухоли в центральной или парацентральной части глазного дна. Для периферической локализации новообразования характерно длительное отсутствие субъективных ощущений. В этом случае меланома выявляется либо случайно, либо на стадии распада опухоли и ее вторичных проявлений.
Виды меланомы глаза
Разработана классификация меланомы хориоидеи по морфологическому признаку. В зависимости от клеточной структуры, выделяют следующие типы данной опухоли:
- Веретеноклеточный.
- Эпителиоидный.
- Смешанный (микстмеланома).
- Фасцикулярный.
- Некротический.
Данная классификация имеет определенные недостатки, так как некротическая меланома хориоидеи определяется клинически, а вот определить ее клеточную принадлежность из-за обширного некроза невозможно. Веретенообразный и фасцикулярный тип имеют сходный прогноз. В связи с этим, в настоящее время морфологически принято выделять только 2 типа: веретеноклеточный и эпителиоидный. Смешанная форма занимает промежуточное положение. Ее прогноз зависит от преобладания тех или иных клеток. Наименее благоприятной прогностически считается эпителиоидноклеточная меланома хориоидеи.
Диагностика
Учитывая клинические особенности меланомы хориоидеи, ее диагностика, особенно на начальных этапах, представляет определенные трудности. Помимо анализа жалоб больного и клинико-анамнестических данных, учитываются результаты следующих инструментальных исследований:
- Биомикроскопии.
- Офтальмоскопии.
- Ультразвукового исследования глаза.
- Диафаноскопии и др.
Меланома хориоидеи является новообразованием с высоким риском появления метастазов. Поэтому при обследовании пациента необходимо использовать также методы диагностики метастатических очагов: УЗИ органов брюшной полости и лимфатических узлов, рентгенографию легких, КТ, МРТ.
Способы лечения меланомы хориоидеи
Выделяют органосохраняющие методы лечения данной опухоли и хирургический метод без сохранения глаза. В случаях, когда не удается сохранить глаз, производят энуклеацию — изолированное удаление глазного яблока или экзентерацию — иссечение вместе с глазным яблоком всего содержимого орбитальной полости.
Показания к энуклеации:
- Опухоль значительного размера.
- Распространение меланомы на диск зрительного нерва.
- Полное отсутствие зрительной функции.
- Экстрабульбарный рост опухоли.
- Вторичная глаукома.
После удаления глазного яблока, проводится имплантация внутреннего протеза и последующее наружное протезирование. Эти меры позволяют не только достичь хорошего косметического результата, но и препятствуют деформации лица.
К органосохраняющим методам лечения меланомы хориоидеи относятся:
Лучевая терапия. В зависимости от способа подведения излучения, лучевую терапию при данном заболевании проводят контактным или дистанционным способом. Контактное облучение, или брахитерапия, представляет собой имплантацию радиоактивных элементов вблизи очага меланомы.
Показания к проведению брахитерапии:
- Отсутствие признаков распада.
- Диаметр новообразования до 15 мм.
- Отстояние от диска зрительного нерва не менее 2 диаметров самого диска.
Брахитерапия является самым эффективным методом органосохраняющего лечения при меланоме хориоидеи. Его применение способно снизить вероятность образования метастазов опухоли.
В составе системного лечения, актуально проведение иммунной терапии. Также при оказании помощи больным с меланомой хориоидеи в поздних стадиях учитываются особенности ее метастазирования. Для данной опухоли характерно изолированное поражение печени метастазами. В таких случаях с успехом применяется химиоэмболизация данного органа.
Такой распространенный метод лечения меланомы кожи, как таргетная терапия, при меланоме хориоидеи не применяется, так как при данном виде опухоли отсутствуют специфичные BRAF-мутации.
Профилактика и диспансерное наблюдение
Рекомендовано пожизненное наблюдение за больными, которые получали лечение меланомы хориоидеи. После проведения лучевой терапии и удаления новообразования, офтальмолог должен осматривать пациентов каждые полгода в течение 2 лет, а далее — 1 раз в год. С целью раннего выявления метастазов назначают УЗИ органов брюшной полости и рентгенографию легких 1-2 раза в год.
Прогноз для жизни при меланоме хориоидеи
Продолжительность жизни при данном виде рака зависит от локализации и размера опухоли, возраста пациента, морфологии новообразования, проведенного лечения и других особенностей. Пятилетняя выживаемость на начальных стадиях меланомы хориодиеи после применения органосохраняющих радикальных методов составляет 93%, десятилетняя — 89%. На поздних стадиях, при выявлении метастазов печени медиана выживаемости составляет лишь 4-6 месяцев. Для пациентов с метастатическим поражением других органов годичная выживаемость составляет 76%.
Читайте также: