Не могут найти первичный очаг рака

-
4 минут на чтение

Метастатические поражения в различных органах и тканях чаще всего начинают формироваться на фоне уже имеющегося злокачественного образования. Но в некоторых случаях опухоль отсутствует, но метастазы определяются в печени, костной ткани, головном мозге и других органах.
- Что такое
- Клиническая картина
- Причины
- Виды
- Диагностика
- Рентгенологическое исследование
- КТ или МРТ
- Биопсия
- Лечение
- Химиотерапия
- Лучевая терапия
- Хирургическое вмешательство
- Наблюдение после лечения
Что такое
Метастазы без первичного очага на сегодняшний день являются одной из медицинских проблем. Несмотря на то, что для диагностики основной опухоли используется множество различных методов, обнаружить ее не удается.
Заболевание относится к злокачественным заболеваниям, подтверждение которого осуществляется на основе биопсии. Лечение в данном случае осуществляется на основе результатов всех диагностических мероприятий.
Клиническая картина
Сложность патологии состоит не только в отсутствии первичного очага, но и симптомов на начальных стадиях развития метастатических поражений.
По мере увеличения их в размерах могут наблюдаться такие признаки, как увеличение лимфатических узлов, печени и селезенки в зависимости от пораженного органа. При пальпаторном исследовании возникают незначительные болезненные ощущения.
Среди признаков отмечают слабость, постоянную усталость, тошноту и рвоту. Пациенты говорят об ухудшении аппетита, в результате чего начинает стремительно снижаться вес.
В отдельных случаях наблюдается бледность кожных покровов, боль при движении, если метастазы поражают костную и хрящевую ткань. По мере увеличения их количества и размера состояние больного постепенно ухудшается.
Причины
Метастазы без очага являются загадкой для ученых. Точных причин их появления не установлено, даже несмотря на проведенные исследования.
Но специалисты считают, что основным провоцирующим фактором их возникновения является ранее установленное раковое образование, которое подвергалось хирургическому удалению. При этом в организме остались измененные клетки, что и стало причиной распространения метастатических поражений.
Считается, что увеличить вероятность их появления могут генетическая предрасположенность, воздействие токсинов, ядов, солнечных лучей, длительный прием определенных групп лекарственных препаратов.
В зависимости от гистологического строения, выделяют несколько видов поражений, которые формируются без первичного очага. К ним относятся:
- Низкодифференцированный рак. Количество патологически измененных клеток незначительно.
- Высокодифференцированный и умеренно дифференцированный. В составе образования присутствует большое число раковых клеток.
- Плоскоклеточный рак. Новообразование состоит из плоских клеток эпителия.
В редких случаях устанавливается рак с нейроэндокринной дифференцировкой. Каждый тип имеет свои особенности. Самым распространенным является высокодифференцированный рак. При этом заболевание имеет агрессивное течение, при отсутствии терапии возникает ряд осложнений, наступает летальный исход.
Диагностика
Установление наличия метастазов, их количества, расположения и других особенностей течения заболевания осуществляется на основе нескольких методов диагностики.
Рентген используется для выявления метастатических поражений в костной и хрящевой ткани. Преимуществом метода является возможность быстрого получения результата.
Специалист делает снимки сразу в нескольких проекциях, что позволяет детально рассмотреть очаги патологического процесса. Но методика не всегда позволяет выявить метастазы небольшого размера.
Томография может проводиться как с применением контрастного вещества, так и без него. МРТ и КТ являются достаточно информативными, но дорогостоящими процедурами. Благодаря послойному сканированию тканей специалист может определить не только расположение и размер образований, но и глубину поражения тканей, тип поражения.
Магнитно-резонансная и компьютерная томография требуют соблюдения специальных правил подготовки, так как от этого зависит точность результатов.
Окончательный диагноз устанавливается только после получения результатов биопсии. Процедура осуществляется путем забора образцов измененных тканей. Полученный материал направляют в лабораторию для проведения гистологического исследования.
Специалист внимательно изучает биопат под микроскопом, что позволяет определить наличие патологически измененных клеток в составе образования.
Пациентам назначается исследование крови на онкомаркеры и биохимический анализ с целью установления изменений в составе, что указывает на наличие сопутствующих заболеваний.
Лечение
Курс терапии подбирается лечащим врачом в соответствии с результатами диагностики. Наличие метастазов без опухоли требует особого подхода, детального разбора ситуации специалистами на консилиуме. Чаще всего используют химиотерапию и оперативное вмешательство.
Для замедления процесса распространения патологически измененных клеток используются химиотерапевтические препараты. Активные вещества средств оказывают негативное влияние на метастатические поражения.
Препараты, а также количество и продолжительность курсов подбираются лечащим врачом, чаще используют комбинацию из нескольких средств. Химиотерапия назначается до и после операции. По окончании осуществляется восстановительная терапия. Используются витаминные комплексы для поддержания иммунитета и снижения риска развития осложнений.
Применяется в редких случаях при наличии метастазов без первичного очага. Но подобные меры позволяют оказать на атипичные клетки негативное воздействие, замедлить их распространение и рост.
Количество курсов определяет врач по результатам диагностики. После лечения могут возникать определенные подобные эффекты, так как облучение оказывает отрицательное воздействие и на здоровые клетки.
Операция направлена на удаление метастазов. В зависимости от объема поражения, размера и локализации очагов хирург удаляет только пораженные ткани или лимфатические узлы.
Наблюдение после лечения
Заболевание представляет опасность для жизни и здоровья пациента, так как даже после проведенной терапии в организме могут оставаться патологически измененные клетки. Именно поэтому больным важно регулярно посещать специалиста, выполнять его рекомендации и регулярно проходить диагностику.
Зачастую пациентам раз в полгода назначаются рентгенологическое исследование или компьютерная томография. Важно каждые 3-6 месяцев сдавать кровь на анализ. Подобные меры позволяют своевременно установить наличие метастатических поражений и предотвратить развитие осложнений и последствий.
Метастазы, возникающие без первичного очага, недостаточно изучены. Прогноз устанавливается только после комплексного лечения. Он может быть благоприятным только в случае, когда терапия осуществлялась своевременно. Именно поэтому важно ежегодно проходить обследования и при появлении неприятных симптомов обращаться к специалисту.

На третьем этапе идентифицируется гистогенетическая принадлежность опухоли путем морфологического исследования материала, полученного при пункции или биопсии опухоли. Пациенты распределяются на группы: нет признаков злокачественного роста; метастазы рака; лимфома; метастазы меланомы; метастазы злокачественной опухоли без уточнения гистогенеза. Больные первой группы из дальнейшего исследования исключаются. При выявлении лимфомы дальнейшее обследование и лечение проводится гематологом. Пациенты с метастазами рака, меланомы, злокачественной опухоли без уточнения гистогенетической принадлежности и других редко встречающихся злокачественных опухолей подлежат дальнейшему обследованию на следующем этапе.
^ Морфологическое исследование является наиболее значимым и должно выполняться как можно раньше. Полученные данные позволяют подтвердить злокачественность процесса, определить гистогенез опухоли, степень дифференцировки клеток, а иногда и предположительную локализацию первичной опухоли, что значительно облегчает поиск первичного очага и сокращает количество диагностических манипуляций.
^ Цитологическое исследование пунктатов метастазов как более простое и быстрое обычно предваряет биопсию, выполнение которой обусловлено необходимостью получения исчерпывающей информации о морфологической структуре опухоли.
Получение материала для морфологического исследования не представляет трудности при поражении периферических лимфоузлов. При изолированном метастазировании в подмышечные лимфатические узлы наряду с гистологическим исследованием целесообразно изучение рецепторного статуса опухолевой ткани, так как прим этой локализации первичный очаг в 60–80% случаев выявляется в молочной железе. Если опухоль положительна по рецепторам эстрогенов и/или прогестерона, специальное лечение может быть дополнено гормонотерапией. В случае поражения медиастинальных или забрюшинных лимфоузлов выполняется чрезкожная пункция под контролем УЗТ или КТ. Если материала недостаточно для всестороннего гистологического исследования, может обсуждаться вопрос о торакоскопии или лапароскопии с биопсией. Аналогичная тактика оправдана и при поражении органов грудной и брюшной полостей, плевры, брюшины, органов и тканей забрюшинного пространства. Если метастазы локализуются в костях, последовательность диагностических процедур такова: пункция, трепанобиопсия, открытая биопсия пораженной кости.
Наряду с выполнением стандартного гистологического исследования существенную помощь в определении характеристик опухоли и уточнении гистогенеза может оказать выполнение иммуногистохимического исследования. Метод показан в случаях низкодифференцированного рака и недифференцированных опухолей для диагностики химиочувствительных потенциально курабельных опухолей. Иммуногистохимическое исследование повышает точность патологоанатомического заключения за счёт более корректного определения или уточнения гистогенеза, направления клеточной дифференцировки и органной принадлежности первичной опухоли. Полученные данные позволяют оптимизировать поиск первичной опухоли и в каждом конкретном случае выработать индивидуальную лечебную тактику
Не могут найти рак
Добрый день. У моего отца в костях таза обнаружены метастазы. Узи органов, анализы и прочие обследования, рак найти не могут. СОЭ 80+ Ездили в Литовский онкоцентр в Вильнюсе, все тоже самое, первопричину найти не могут. Биопсия тазовой кости показала - что метастазы действительно есть. Что делать?? подскажите пожалуйста.
Ну так МТС в костях - это уже 4 стадия рака, оперативное вмешательство вряд ли показано, а вот методику борьбы надо бы огласовать с онкологом. Но могу Вас уверить, что тут много раз встречались онкобольные, с неизвестной локацией рака, так что ваш случай - не редкость. Посмотрите географию МТС, раз в тазовой кости, может надо внимательнее исследовать близлежащие органы - простату попристальнее посмотреть, мочевой, кишечник, ПСА пусть сдаст, что ли. лимфоузлы. И не суетитесь, рак в реклонном возрасте развивается небыстро, время есть.
на онкомаркеры сдавали анализ, ничего не показал
копъютерную томографию всего тела с контрастом сделайте своему папе
И все-таки много что можно найти на компьютерной томографии. Легкие хорошо видны и на КТ без контраста. Но если смотреть не только легкие, то лучше с контрастом. И КТ брюшной полости с контрастом.
Хорошая КТ может и образования в 2-3 мм увидеть (правда, не определит, злокачественные или нет).
А PSI не сдавали? На простат-специфический антиген, может, он что то покажет?
Логичнее всего было бы сдать кровь на онкомаркеры, а потом пройти кт и пэт-кт. Хотя оба этих метода не всегда могут гарантировать визуализацию первоисточника. Использовав фрагмент метастаза, можно выполнить ИГХ. Конечный вариант, если не будет установлен диагноз, это тесты на чувствительность к препаратам.
в настоящее время используется 30 основных онкомаркеров, стоимость их проведения варьируется от 500 рублей до нескольких тысяч, на мой взгляд рекомендация начать поиск очага с анализов онкомаркеров весьма сомнительна как с медицинской так и с финансовой точки зрения.
Большинство онкомаркеров мало информативны, деньги на них тратить - нет особого смысла в большинстве случаев. ПСА у мужчин - чуть ли не единственный информативный маркер. Все остальные могут быть вполне в норме при не очень активном раке (у меня так было) или могут быть не очень сильно повышены по куче причин, не имеющих отношения к онкологии.
Спасибо всем за ответы
Окончательный диагноз патологии:
Метастаз аденокарциномы в кости с точечным некрозом. Смотреть заметки.
Заметки:
Отсутствует иммуногистохимическое доказательство метастаза аденокарциномы легких, аденокарциномы щитовидной железы и аденокарциномы толстой кишки. Но 20 % аденокарциномы легких имеет негативную иммунореакцию на TTF1. В кости вполне вероятно умеренно дифференцированная или слабо дифференцированная аденокарцинома.
Морфолгический код:
M8140/6
Макроскопическое описание:
Фрагментарная биопсия кости 2х0,2х0,2 см и фрагменты коричневой ткани 1,5х0,2х0,2 см.
Микроскопическое описание:
Биопсия кости содержит частично некротизированную опухоль, которая состоит из десмопластической стромы и овального ядра с низкой цитологической атипией.
Иммуногистохимическое описание:
Панцитокератин (PanCK): 100 % опухолевых клеток показывают устойчивую положительную цитоплазматическую реакцию.
Цитокератин-7 (СК7): 80 % опухолевых клеток показывают устойчивую положительную цитоплазматическую реакцию.
CDx2, TTF1, Синаптофизин, р63: опухолевые клетки показывают негативную реакцию.
Клинические данные:
Метастазы в кости. (Коаксиальной иглой 11 G для костной ткани взята пункция костной ткани правой тазобедренной кости, затронутые диффузной МРТ, над вертлужной впадиной. Взято два столбика ткани + гистология.)
Вид хирургии: Костная хирургия PB
Описание образцов для исследования: Коаксиальной иглой 11 G для костной ткани взята пункция костной ткани правой тазобедренной кости, затронутые диффузной МРТ, над вертлужной впадиной. Взято два столбика ткани + гистология.
Основные клинические заметки: Биопсия кости, Простат-специфический антиген в норме, МРТ простаты PIRADS 4, произведена трансректальная биопсия простаты.
Добавлено через 2 минуты
На простате надей узел, биопсия показала что это не рак. Легкие чистые. Как я понял найден узел на границе с легких с брюшиной. На очереди бронхоскопия. Врачи говорят, если биопсия скажет что это метостаз, то возможно только общее лечение и смысл искать дальше первоисточник рака нет. Может у кого-то есть иные предположения? Спасибо.
Самое сложное в онкологии – когда диагностируют метастазы рака в разных органах, а первичного очага не находят. Обратился больной, метастазы рака в легких, в позвонках, в надпочечниках – в одном 10 см, в другом – 4. А где первичная опухоль – неизвестно.
Лечение надо проводить? Надо! А какое лечение? Какая опухоль?
Опухоли сейчас настолько изменились, что даже при иммуногистохимическом исследовании метастазов трудно сказать где очаг. На КТ, МРТ всего тела также не всегда удается его найти, т.к. при шаге срезов в 1,5-2 см легко пропустить большинство начальных опухолей.
Лечение недопустимо затягивается и упускается шанс для направленного противоопухолевого лечения. Таких больных становится все больше…
В таких случаях действовать нужно путем исключения, перебирая все варианты. А чтобы не уходило время, можно, сдерживать рост метастазирования общей электромагнитной гипертермией, и уже параллельно проводить дополнительные обследования, пытаясь найти очаг.
Метастазы рака нужно начинать лечить
Общая электромагнитная гипертермия – универсальное средство лечения онкологии: температурный фактор работает как при высоко- так и при низкодифференцируемых опухолях, независимо от локализации очага и метастаз. Но, его надо стараться дополнить химиотерапией, иммунотерапией для усиления эффекта и получения устойчивого результата.
Химиотерапия в условиях общей гипертермии эффективнее обычной. Принципиальная разница, что действующих фактора при гипертермии два – температура и химиопрепараты. Разогрев больного в температурных интервалах 42,5–43 °С приводит к прямой гибели опухолевых клеток. Вводимые в момент нагрева химиопрепараты дают больший противоопухолевый эффект и снижение токсического действия. В ходе общей гипертермии стимулируется иммунная система организма, которая и сама начинает оказывать сопротивление раку.
Выживаемость при лечении рака с метастазами методом общей гипертермии:
| Диагноз | 1 год | 3 года | 5 лет |
| Рак желудка, 4-я стадия | 57,0 | 26,3 | 21,5 |
| Рак ободочной кишки, 4-я стадия | 64,5 | 15,2 | 15,2 |
| Рак прямой кишки, 4-я стадия | 61,3 | 52,5 | 27,3 |
| Рак молочной железы (с обширными метастазами), 4-я стадия | 86,6 | 50,9 | 49,3 |
| Саркомы мягких тканей, 4-я стадия | 94,2 | 68,2 | 49,8 |
Расчет произведен с даты первого сеанса общей гипертермии для больных, у которых в результате лечения был получен клинический эффект (полная регрессия, частичная регрессия, стабилизация).
Подсчет показателей выживаемости проводился по методу Каплана — Майера. Результаты достоверны (P Рубрики
- Блог профессора Карева И.Д.
- Истории пациентов
- Новости клиники
- СМИ о клинике
- Услуги
Проводимые в дальнейшем инструментальные исследования в ряде случаев позволяют установить первичную локализацию неизвестного рака. Когда это случается, такой рак больше не считается неизвестным и получает название в соответствии с местом своего происхождения.
Приведем пример. У пациента увеличен шейный лимфоузел. При биопсии там был обнаружен рак. Но при микроскопическом исследовании образца ткани было установлено, что структура опухолевых клеток не соответствует раку, который обычно начинается в лимфоузлах. В таком случае его относят к неизвестному раку. Исходя из того, как его клетки выглядят под микроскопом, можно предположить, что этот рак начался в ротовой полости, глотке или гортани. После того, как данная область была исследована, данное предположение подтвердилось: в гортани была обнаружена маленькая злокачественная опухоль. С этого момента считается, что у пациента рак гортани, а не неизвестный рак.
В некоторых случаях первичный очаг рака так и остается неустановленным, несмотря на самые тщательные исследования. Даже, не к месту будет сказано, при вскрытии пациентов, умерших от рака, врачи не могут определить источник распространения опухоли.
После того, как в организме человека обнаружен рак, совершенно естественным желанием врачей является выяснение его первичной локализации. Главная причина этого интереса — определение тактики дальнейшего лечения. Так как рак, который начался в определенном месте, требует соответствующего лечения, обнаружение его очага позволяет врачам выбрать метод лечения. Это особенно важно при наличии опухолей, чувствительных только к специфической химиотерапии или гормональным препаратам.
Но даже если рак остается невыясненным, его можно лечить, и лечить довольно успешно. Информация о том, как клетки опухоли выглядят под микроскопом, результаты лабораторных исследований и сведения о пораженных органах могут помочь онкологам в выборе метода лечения.
Классификация неизвестного рака
При первом знакомстве с опухолевыми клетками неизвестного рака врачи обычно относят его к 1 из 5 категорий:
- Аденокарцинома. Эта форма рака развивается из железистых клеток. Аденокарцинома встречается в 6 из 10 случаев неизвестного рака;
- Малодифференцированная карцинома. При исследовании данного рака под микроскопом, у онколога хватает оснований отнести его к карциномам, но его клетки столь необычны, что классифицировать его более точно нет никакой возможности. На долю малодифференцированных карцином приходится 30% от всех случаев неизвестного рака;
- Плоскоклеточный рак (сквамозная карцинома). Клетки этого рака напоминают плоский эпителий кожи или слизистых оболочек определенных органов;
- Малодифференцированная злокачественная опухоль. Очевидно, что это рак, но его клетки столь аномальны, что очаг их первичной локализации назвать нельзя. В конечном итоге оказывается, что это, как правило, лимфомы, саркомы или меланомы;
- Нейроэндокринная карцинома. Эти редкие виды рака начинаются в диффузно-эндокринной системе, клетки которой с одной стороны являются частью нервной системы, с другой — гормональной. Эти клетки не формируют внутренние органы, такие, например, как надпочечники или щитовидная железа. Они рассредоточиваются в других органах: в пищеводе, желудке, поджелудочной железе, кишечнике и легких. Нейроэндокринная карцинома — очень редкий вид опухоли.
Есть еще несколько видов рака, для которых установить первичный очаг не представляется возможным, но они, тем не менее, не относятся к неизвестному раку: это лимфома и меланома.
Неизвестный рак: ключевая статистика
Каковы факторы риска неизвестного рака
Так как точный тип рака не выяснен, трудно выделить какие либо факторы, способные воздействовать на риск его возникновения. К неизвестным ракам относят очень разнородные заболевания, делающие эту проблему еще более сложной. Тем не менее, что-то определенное можно сказать и в отношении неизвестного рака.
При вскрытии многие случаи неизвестного рака оказываются в конечном итоге раком поджелудочной железы, легких, почек, гортани, глотки или пищевода. Курение является фактором риска для всех этих видов рака.
Некоторые другие случаи неизвестного рака, как впоследствии становится известно, начинаются в желудке, толстой и прямой кишке или яичниках. Со всеми этими видами рака связаны такие факторы, как диета, качество потребляемых продуктов и масса тела.
Меланома — очень агрессивная форма рака кожи — тоже нередко остается неопознанной. Важным фактором риска развития меланомы является воздействие ультрафиолета солнечных лучей.
Симптомы неизвестного рака
Признаки и симптомы неизвестного рака зависят от того, в какой орган он распространился. Очень важно отметить, что ни один из нижеперечисленных симптомов не принадлежит только раку, во многих случаях это и вовсе не рак. Тем не менее, если вы замечаете у себя нечто похожее на то, о чем пойдет речь ниже, сразу же обращайтесь к врачу:
Это далеко не полный список симптомов, которые могут быть связаны с неизвестным раком. Опять же, многие из них вообще могут не иметь к раку никакого отношения. Тем не менее, повторимся: если вы наблюдаете у себя какие-либо из этих признаков, немедленно обратитесь к врачу.
Диагностика неизвестного рака
Если имеющиеся у вас симптомы и результаты физикального осмотра подсказывают врачу, что рак вполне вероятен, он может использовать различные диагностические методы, чтобы выяснить, что это за рак, где он расположен и где начался:
- инструментальные исследования (рентгенография, УЗИ, компьютерная и магнитно-резонансная томография);
- эндоскопические исследования, когда органы осматривают через светящуюся трубку, введенную в ротовую полость, нос или прямую кишку;
- анализы крови;
- биопсия, когда образцы тканей пациента исследуются в лаборатории под микроскопом.
Лечение рака с неизвестной первичной локализацией
Хирургия — это основной метод лечения рака, выявляемого на ранних стадиях. Но, поскольку неизвестный рак уже по своей природе не является ранним (ведь он уже вышел за границы своей первоначальной локализации), хирургия в данном случае не является оптимальным выбором.
Хирургия может быть методом первого выбора, если рак обнаружен пока только в лимфоузлах или каком-либо одном органе. Но вероятность наличия опухолевых клеток где-нибудь еще, к сожалению, не исключается.
Тип и масштаб хирургического вмешательства определяется локализацией и размером опухоли. После операции возможно проведение курсов лучевой терапии и химиотерапии, чтобы уничтожить оставшиеся в организме раковые клетки.
Некоторые виды рака, которые еще не распространились слишком далеко за пределы своего первичного очага, можно лечить лучевой терапией соло либо в комбинации с хирургическим вмешательством.
Если рак слишком обширен, лучевая терапия может быть использована для облегчения онкологической симптоматики: боли, кровотечений, трудностей при глотании, кишечной непроходимости, сдавливания опухолью нервных окончаний и кровеносных сосудов и проблем, вызванных метастазами в кости.
Лучевая терапия может быть дистанционной, когда радиация подается из источника, расположенного извне, и внутренней (т.н. брахитерапия), когда радиоактивные зерна размещаются непосредственно в опухоли или около нее. Первый метод менее сложный и используется более часто, хотя побочных эффектов от него больше, нежели от брахитерапии. Несмотря на то, что врачи очень точно рассчитывают необходимую дозу радиации, которую затем максимально прицельно подают в зону локализации опухоли, часть радиации рассеивается в здоровые органы и ткани.
Большинство из этих побочных эффектов проходят по окончании лечения, но некоторые остаются на более длительное время. Если параллельно с лучевой терапией пациент проходит курс химиотерапии, побочные эффекты выражены гораздо сильнее.
Химиотерапия может быть оптимальным методом лечения на поздних стадиях рака, когда местные методы лечения вроде хирургии и лучевой терапии будут бесполезны. В некоторых случаях, например, при герминомах и некоторых лимфомах химиотерапия может полностью избавить пациента от опухоли. С другой стороны, химиотерапия может применяться в рамках паллиативного лечения для облегчения страданий пациента на самых поздних стадиях заболевания.
Для обеспечения максимального эффекта химиотерапевтические препараты обычно используются в комбинациях. Для аденокарцином и малодифференцированных злокачественных опухолей врачи обычно рекомендуют комбинацию, включающую препараты платины (Цисплатин или Карбоплатин), Таксол или Таксотер. Могут быть использованы также Гемзар и Этопозид. При плоскоклеточном раке наиболее часто используются Цисплатин, 5-фторурацил и Таксан. Лечение нейроэндокринных карцином обычно включает прием препаратов платины и Этопозида.
Некоторые виды опухолей растут под воздействием гормонов, вырабатываемых в человеческом организме. Например, клетки большинства злокачественных опухолей молочной железы имеют рецепторы к эстрогену или прогестерону, вследствие чего под действием этих гормонов их рост становится более интенсивным. То же самое касается и рака простаты, индуцируемого андрогенами.
В тех случаях, когда неизвестный рак оказывается раком молочной железы или раком простаты, гормонотерапия может замедлить рост опухоли или вовсе уменьшить ее размер. При раке молочной железы используется Тамоксифен, Лупрон, Золадекс, Аримидекс, Фемара и Аромастин. Эти препараты снижают уровень эстрогена и способность раковых клеток реагировать на него. При раке простаты используют Эулексин и Казодекс, снижающие уровень тестостерона.
Таргетная терапия — это новый метод лечения рака, оказывающий минимум побочных эффектов на организм. Препараты, используемые в рамках таргетной терапии, воздействуют на внутренние биомеханизмы раковых клеток, отличающие их от нормальных. Каждый препарат работает по-разному, но в итоге все они воздействуют на рост, размножение и восстановление раковых клеток.
Клетки плоскоклеточного рака головы и шеи густо усеяны рецепторами эпидермального фактора роста (EGFR), которые помогают им быстрее расти и становиться устойчивыми к лучевой и химиотерапии. В данном случае используются препарат, блокирующий EGFR-рецепторы: Цетуксимаб (Эрбитукс). Он может использоваться как совместно с лучевой и химиотерапией, так и отдельно, когда опухоль уже не реагирует на данные способы лечения.
О чем надо спросить доктора при неизвестном раке?
Очень важно, чтобы ваши отношения с доктором были честные, искренние и открытые. Не стоит бояться задавать ему вопросы, даже если они кажутся вам не столь существенными:
- должен ли я пройти углубленные исследования, чтобы установить, какой именно у меня рак?
- что у меня за рак и насколько он масштабен?
- сделали ли вы все необходимые тесты с образцом моей ткани (биопсия)?
- какие варианты лечения вы можете предложить?
- проводятся ли в данный момент испытания какого-либо нового препарата или метода лечения, в котором я бы мог принять участие?
- как долго будет длиться лечение?
- какие наиболее вероятные побочные эффекты у того метода лечения, который вы порекомендовали?
- что могу сделать лично я, чтобы уменьшит побочные эффекты?
- какова вероятность, что рак вернется вновь, если начальный курс лечения окажется успешен?
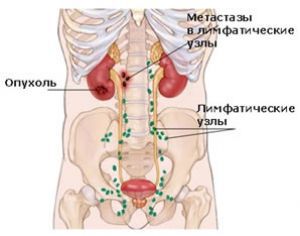
Метастазы из невыявленного первичного очага.
Подтверждение диагноза
Метастазы из невыявленного первичного очага обнаруживают приблизительно у 15% больных, госпитализируемых в онкологические учреждения. В задачи врача обследующего таких больных, входят следующие действия:
- исключить потенциально излечимую злокачественную опухоль, например герминогенную, лимфому или рак щитовидной железы;
- идентифицировать специфические клинические синдромы, позволяющие предсказать ответ на терапию, например плоскоклеточный рак, метастазировавший в шейные лимфатические узлы, который лечат как распространенную стадию опухоли головы или шеи;
- выполнить лишь исследования, способные повлиять на выбор лечения; например колоноскопия у больных без симптомов кишечной непроходимости, но с метастатической аденокарциномой, по-видимому, локализованной в нижнем отделе ЖКТ, не может повлиять на выбор лечения.
Перед тем как диагностировать метастазы из невыявленного первичного очага, важно выполнить следующие действия:
- тщательно собрать анамнез, включая и семейный;
- выполнить в полном объеме физическое обследование, включая влагалищное и ректальное, а также исследование молочных желез у всех больных;
- прсвести необходимые дополнительные исследования, включающие, по крайней мере, клинический и биохимический анализы крови, УЗИ и КТ живота;
- назначение других исследований, например анализов на опухолевые маркеры, зависит от особенностей клинического течения опухоли; значение этих маркеров, в частности СА-125, СА-15-3, раково-эмбрионального антигена, СА-19-9, в диагностике и уточнении прогноза ограничено;
- обсудить данные больного, в том числе и результаты гистологического исследования, на консилиуме специалистов разного профиля.
Показано в тех случаях, когда нельзя исключить герминогенную опухоль или 1имфому.
Набор для исследования с самого начала должен включать антитела к раково-мориональному антигену, ПСА, цитокератину, виментину, общим лейкоцитарным и другим антигенам. Например, окраска на общие лейкоцитарные антигены позволяет дифференцировать рак от лимфомы.
Исследование на эстрогенные и прогестиновые рецепторы показано в тех случаях когда возникает подозрение на метастаз рака молочной железы.
Иммуногистохимическое исследование не всегда может уточнить природу первичной опухоли, так как лишь некоторые опухолевые маркеры обладают строгой специфичностью, а например, нейроэндокринные маркеры и ХГ могут присутствовать не только в ткани мелкоклеточного рака легкого и герминогенной опухоли, но и в других опухолях.
Позволяет дифференцировать лимфому от рака.
Иногда позволяет идентифицировать нейроэндокринные опухоли, меланому и низкодифференцированные саркомы.
Применение его ограничено.
В настоящее время с помощью генетического анализа можно идентифицировать лишь ограниченное количество опухолей, например саркому Юинга, рабдомиосаркому неходжкинские лимфомы.
Диагностика метастазов в лимфатические узлы и брюшину
Метастазирование в лимфатические узлы происходит чаще, чем во внутренние органы и кости.
Выявление аденокарциномы в подмышечных лимфатических узлах свидетельствует о скрыто протекающем раке молочной железы, даже если на маммограммах нет признаков опухоли. В таких случаях при нормальных маммограммах показана МРТ молочных желез.
Взятый при биопсии лимфатический узел следует исследовать на ЭР и ПР
При отсутствии отдаленных метастазов показано хирургическое иссечение опухоли или удаление молочной железы с последующей лучевой терапией вместе с химиотерапией или без нее.
Эту категорию больных считают потенциально излечимой.
При выявлении плоскоклеточного или недифференцированного рака в шейных лимфатических узлах больной должен быть обследован оториноларингологом с выполнением биопсии слизистой оболочки носа, полости рта и гортаноглотки.
При необходимости в обследование можно включить также ПЭТ.
Радикальная локальная регионарная лучевая терапия может увеличить медиану выживаемости больных до нескольких лет, особенно если метастазирование ограничено верхней группой шейных лимфатических узлов.
Следует исключить рак щитовидной железы путем иммуногистохимического исследования препаратов лимфатических узлов на тиреоглобулин.
Выявление метастазов в надключичных лимфатических узлах обычно свидетельствует о распространенном опухолевом процессе и неблагоприятном прогнозе.
Тщательное обследование обычно позволяет выявить первичную опухоль в аноректальной области или половых органах.
В таких случаях показаны пальцевое ректальное исследование, проктоскопия и исследование полового члена у мужчин или вульвы, влагалища и шейки матки у женщин.
Лечение обычно включает иссечение паховых лимфатических узлов л комбинированную химиолучевую терапию.
Следует исключить также первичный рак кожи.
Повышенное содержание ХГ и α-ФП указывает на возможность герминогенной опухоли.
При низкодифференцированной аденокарциноме с признаками герминогенной опухоли экстрагонадной локализации лечение такое же, как при несеминомных экстрагонадных герминогенных опухолях. Возможно излечение.
Химиотерапию проводят блеомицином, этопозидом и цисплатином, что часто дает хороший результат даже при отсутствии гистологического подтверждения ремиссии и повышенном содержании опухолевых маркеров в сыворотке крови.
При диффузном поражении брюшины аденокарциномой первичная опухоль в 55% случаев локализуется в половых органах (у большинства больных — в яичнике).
У остальных больных речь идет о первичном карциноматозе брюшины (чаще у женщин с мутацией в гене BRCA1), раке органов ЖКТ (особенно слизистой аденокарциноме) и раке молочных желез.
Диагностике могут помочь определение содержания антигена СА125 в сыворотке крови и УЗИ органов брюшной полости, хотя специфичность этих исследований недостаточно высокая.
Паллиативная терапия препаратами платины может принести облегчение больным.
При значительной массе опухолевой ткани иногда оправдана циторедуктивная операция.
Опухолевый асцит у женщин, даже если первичный очаг не установлен, лечат как распространенный рак яичников. Таким больным нередко удается существенно продлить жизнь.
Диагностика метастазов другой локализации
Диагностируют на основании рентгенографии и КТ грудной клетки. При центральном расположении опухоли показана бронхоскопия с выполнением биопсии (обычной и щеточной). Если опухоль при бронхоскопии не видна, исследуют смыв с бронхов. Можно выполнить также трансбронхиальную аспирационную биопсию лимфатических узлов под контролем УЗИ (желательно присутствие цитопатолога).
При периферическом расположении опухоли выполняют чрескожную биопсию под контролем КТ или УЗИ.
Диагностическая ценность анализа мокроты невелика. К нему прибегают в том случаев, если бронхоскопия невыполнима.
Иммуногистохимическое исследование может помочь установить первичную опухоль. Антиген СК-7 характерен для метастазов рака легкого и молочной железы, TTF-1 (апопротеин сурфактанта) — для метастазов рака легкого, например положительное окрашивание препарата на СК-7 и TTF-1 на 94% специфично для первичного рака легкого.
Для определения стадии опухолевого процесса можно прибегнуть к ПЭТ, особенно если первичная опухоль предположительно локализована в легком или в том случае, если при КТ выявить ее не удалось.
В легкие наиболее часто метастазирует плоскоклеточный рак, локализующийся в области головы или шеи, рак молочной железы, почки и толстой кишки.
Резекция легкого, пораженного солитарным метастазом, иногда значительно продлевает жизнь больного. Это особенно часто происходит при метастазировании а легкие рака толстой кишке или почки.
Обычно выявляют с помощью УЗИ или КТ.
Необходимо полноценное обследование для уточнения стадии опухолевого процесса и выявления первичной опухоли.
Перед тем как приступить к лечению, следует осуществить коррекцию показателей свертывания крови, после чего выполнить биопсию под контролем УЗИ или КТ. Она позволяет составить прогноз и выбрать оптимальную тактику лечения.
Резекция печени (часто после предоперационной химиотерапии) иногда показана при солитарном метастазе у больных с резектабельным раком толстой кишки при отсутствии метастазов в другие органы. Лечение таких больных следует проводить в крупных онкологических центрах коллективом врачей разного профиля.
Если общее состояние больного лучше, чем можно было бы предположить при данном объеме опухолевого процесса, следует исключить нейроэндокринную опухоль, например карциноид.
Наиболее часто в печень метастазирует рак органов ЖКТ и молочной железы.
При метастатическом поражении преимущественно костей у мужчин следует определить содержание ПСА в сыворотке крови. При раке простаты IV стадии биоптат, полученный из опухолевых очагов в костях, также может окрашиваться на ПСА.
Если при биопсии кости выявляют аденокарциному, первичная опухоль может располагаться в легких, простате, молочной железе, реже в почке и щитовидной железе.
На долю метастатических опухолей приходится наибольшее количество опухолей головного мозга.
Прогноз часто зависит от распространенности экстракраниального опухолевого процесса.
Наиболее часто в головной мозг метастазируют рак легкого, молочной железы и меланома.
Исследование плеврального выпота
КТ позволяет уточнить степень вовлечения в процесс грудных лимфатических узлов, а также оценить распространенность первичной или метастатической опухоли легкого или плевры.
Необходимо цитологическое исследование плеврального выпота.
Чрескожная биопсия плевры под контролем КТ или УЗИ либо без него под местной анестезией. Чувствительность этого метода при мезотелиоме плевры низкая.
Торакоскопия — более чувствительный метод исследования, особенно при раковом плеврите.
Иногда выполняют открытую биопсиию плевры.
Бронхоскопия редко помогает диагностике, за исключением случаев, когда при рентгенографии или визуализационном исследовании грудной клетки отмечают признаки поражения легких или у больного есть клинические проявления такого поражения (например, кровохарканье).
Вероятность злокачественной опухоли повышается в следующих случаях:
- больной пожилого возраста:
- в анамнезе курение, длительный контакт с асбестовой пылью и другие факторы риска;
- жидкость в плевральной полости представляет собой экссудат.
К онкологическим причинам плеврального выпота относят такие:
- метастатический рак, например рак молочной железы или легкого;
- лимфома;
- мезотелиома;
- лейкоз;
- хилоторакс;
- синдром Мейгса (фиброма яичника, асцит, гидроторакс);
- парапротеинемия, например связанная с миеломой.
Дифференциальная диагностика при неустановленной причине плеврального выпота включает следующие заболевания:
- инфекции, например бактериальную пневмонию, туберкулез;
- тромбоэмболию легочной артерии;
- воспалительные заболевания, например саркоидоз, панкреатит.
- метаболические расстройства, например гипотиреоз.
Если выпот в плевральной полости представляет собой транссудат, следует рассмотреть возможность другой патологии, в частности застойной сердечной недостаточности, констриктивного перикардита, гипоальбуминемии, нефротического синдрома и др.
Причины метастазов без первичного очага
Невыявленный первичный очаг, скорее всего, представлен опухолью с чрезвычайно высокой способностью к метастазированию. Иногда первичная опухоль (особенно меланома) подвергается регрессии. Первичная опухоль остается недиагностированной и после вскрытия приблизительно в 25% случаев.
Характер метастазирования при невыявленном первичном очаге часто отличается от такового при диагностированной первичной опухоли. Например, рак легкого если он выявлен, метастазирует в кости в 10 раз чаще, чем когда протекает скрыто.
Средний возраст лиц, у которых диагностируют метастазы из невыявленного первичного очага, равен 60 годам. У лиц 70 лет и старше такие метастазы составляют третью по частоте опухоль. В возрасте до 40 лет их диагностируют редко.
По данным большинства исследований медиана выживаемости составляет 1 лес. Однако в некоторых случаях больные живут дольше, и в задачу врачей входит регистрация таких случаев.
Диагноз метастазов из невыявленного первичного очага охватывает многие первичные опухоли различной локализации и с разными биологическими свойствами.
На основании данных световой микроскопии можно выделить пять больших групп, определяющих направление дальнейшего поиска:
- аденокарцинома (60-70%);
- низкодифференцированный рак (20-30%), который можно принять за семиному, амеланотическую меланому и плоскоклеточный рак;
- недифференцированный рак (
Читайте также:

