Наследственный рак яичников и его профилактика
Наследственный или семейный рак яичников — это рак, который возникает вследствие генетической предрасположенности, полученной от родителей. До 10% женщин, заболевших раком яичников, наследуют от родителей генетические изменения — мутации генов, которые в нормальном состоянии подавляют рост злокачественных клеток в молочной железе, яичниках и некоторых других органах женщин и мужчин. Поломка ДНК (мутация) в этих генах может привести к развитию рака: риск возрастает в 4 раза по cравнению с людьми без отягощенной наследственности. Так, у каждой седьмой женщины, которая заболела раком яичников, выявляется наследственная мутация гена BRCA 1 или BRCA2.
Выделяют две формы наследственного рака яичников:
- рак яичников вследствие синдрома рака яичников и молочной железы (на него приходится 90-95% всех случаев наследственного рака яичников);
- рак яичников вследствие синдрома Линча II (этот рак возникает из-за генетической предрасположенности к нескольким ракам, в первую очередь, к семейному неполипозному раку толстой кишки).
Все женщины с семейной историей рака яичников и / или молочной железы имеют умеренный и высокий риск развития этого рака. Наследственность считается отягощенной, если в семейной медицинской истории присутствует:
- один близкий родственник первой линии родства (мать, дочь, родная сестра) с диагностированным раком яичников в любом возрасте и, как минимум, два близких родственника с раком молочной железы в возрасте до 60 лет с одной стороны семьи (например, со стороны матери);
- рак яичников, который диагностирован у двух или более родственников первой линии родства с одной стороны семьи;
- один близкий родственник с раком яичников в любом возрасте и, как минимум, один близкий родственник с раком молочной железы в возрасте до 50 лет, оба с одной стороны семьи;
- один близкий родственник с раком молочной железы в возрасте до 50 лет и с раком яичников у него же в любом возрасте;
- один близкий родственник с раком яичников и три родственника с колоректальным раком в возрасте до 50 лет;
- BRCA1, BRCA2 мутации у близких родственников, а также другие генетические мутации MLH1, MSH2, MSH6, PMS1, PMS2.
Близкими родственниками при сборе информации о семейном раке следует считать родителей, брата, сестру, бабушку, дедушку, тетю, дядю, племянника, племянницу.
Женщины, которые знают о своем высоком риске развития у них наследственного рака яичников, должны участвовать в скрининговых программах и проводить профилактику этого рака.
Самым эффективным методом профилактики наследственного рака яичников является операция — профилактическая сальпингоофорэктомия — удаление яичников и маточных труб. Такую операцию, а также удаление молочных желез сделала американская актриса Анджелина Джоли, мать которой умерла от наследственного рака молочной железы вследствие синдрома рака яичников и молочной железы, и у нее был очень высокий индивидуальный риск появления такого же рака.
Обычно такое хирургическое вмешательство предлагается женщинам с высоким риском развития рака яичников после 45 лет или на 5 лет раньше самого раннего случая рака в их семье. Этот метод профилактики позволяет избежать рака яичников, рака маточных труб, первичного перитонеального рака (рака брюшины) и, опосредованно, рака молочной железы.
Такие операции пока еще не нашли распространения в РФ и странах СНГ: женщинам нелегко решиться на профилактическое удаление яичников в молодом и среднем возрасте.
Это длительный прием такого БАДа как Промисан, который содержит два вещества — индол-3-карбинол и эпигаллокатехин-3-галлат с научно доказанным противоопухолевым воздействием на клетки яичников.
Промисан рекомендуется принимать по 2 капсулы 2 раза в день во время еды в течение 6 месяцев. С целью эффективной профилактики наследственного рака яичников курс Промисана следует проводить ежегодно. Следует также помнить о том, что Промисан также является средством профилактики наследственного рака молочной железы, который часто возникает у женщин с генетической/семейной предрасположенностью к раку яичников.
Наследственный рак яичников – злокачественная эпителиальная опухоль яичников, генетическая предрасположенность к которой передаётся потомкам. Овариальная карцинома сопровождается неспецифическими признаками – снижением аппетита, слабостью, желудочно-кишечным дискомфортом, неопределёнными болевыми ощущениями в животе и пояснице, на поздних стадиях - асцитом. Диагноз устанавливается по данным гинекологического осмотра, лучевых методов, лабораторных анализов крови и биоптатов. Лечение комбинированное или комплексное, основными методами являются оперативное вмешательство и полихимиотерапия, дополнительно может применяться лучевая терапия.
МКБ-10
- Причины наследственного рака яичников
- Патогенез
- Классификация
- Симптомы наследственного рака яичников
- Осложнения
- Диагностика
- Лечение наследственного рака яичников
- Прогноз и профилактика
- Цены на лечение
Общие сведения
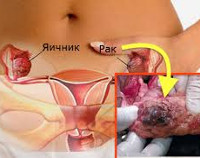
Наследственный (семейный) рак яичников – карцинома женских гонад, ассоциированная с генеративными (герминальными) генными мутациями. Частота таких мутаций среди европейцев составляет в среднем 0,2–0,5% и резко (в 4-10 раз) повышена у евреев ашкенази. На наследственно обусловленные формы приходится 10-19% всех злокачественных эпителиальных новообразований яичников. Средний возраст больных ‒ 48 лет (против 56 лет при спорадическом раке), нередко наследственный рак манифестирует и у более молодых женщин. Риск развития раковой опухоли у женщин-носителей мутации составляет 11-40%, а при отягощённом семейном анамнезе возрастает в 1,1-1,5 раза. Опухолевый процесс в яичниках часто сочетается с карциномами других органов – как репродуктивной системы, так и экстрагенитальными.

Причины наследственного рака яичников
Причиной семейного рака женских гонад является генеративная мутация - повреждение определённых генов в хромосомах половых клеток, передающееся последующим поколениям. К генным нарушениям может приводить воздействие ионизирующего излучения, пестицидов и сельскохозяйственных удобрений, растворителей, алкалоидов, ряда лекарственных препаратов, инфекционных агентов.
Впервые возникшая герминальная мутация проявляется лишь в следующей генерации, то есть повышенному риску рака будут подвержены сибсы (родные сёстры и братья) этого поколения и их дети, но не пробанды (родители, у которых возникла генетическая мутация). В настоящее время известны следующие наследственные состояния, одним из проявлений которых является овариальная карцинома:
- Синдром рака молочной железы и яичника. Обусловлен мутацией в генах BRCA1 и BRCA2 и является основной причиной наследственного овариального рака (доля BRCA-ассоциированных карцином составляет 90-95% всех семейных злокачественных опухолей яичника). Риск развития рака яичника при герминальной мутации BRCA1 достигает 44%, а BRCA2 – 27%. К другим клиническим проявлениям синдрома относятся злокачественные опухоли органов пищеварительной системы, меланома. Одной из разновидностей синдрома является семейный органоспецифичный рак яичника, протекающий изолированно, не сочетаясь с первично-множественными неоплазмами других органов.
- Синдром Линча второго типа (наследственный неполипозный колоректальный рак). Ассоциирован в основном с мутациями в генах MLH1, MSH2. Клинические проявления включают опухоли желудочно-кишечного тракта, женской репродуктивной системы и ряд других.
В группе риска развития наследственного рака яичника находятся женщины, среди близких кровных родственниц которых регистрировались карциномы молочных желёз, яичников, тела матки, толстой кишки и поджелудочной железы, меланома, а по мужской линии – указанные экстрагенитальные опухоли, рак простаты и первичный рак брюшины. Особая роль в плане риска отводится карциноме груди у кровных родственников мужского пола, ранним (до 40-50 лет) эпизодам рака и их первично-множественной (синхронной или метахронной) форме – поражению нескольких разных или парных органов.
Риск развития неоплазии у носителей мутации накапливается с возрастом и имеет прямую зависимость от распространённости наследственных синдромов среди родственников. Значимые для большинства типов спорадического овариального рака факторы риска (нарушения функции яичников, нереализованный репродуктивный потенциал, медикаментозная стимуляция овуляции, гиперэстрогения) практически не влияют на развитие наследственных карцином, поскольку в клетках 80-90% этих опухолей отсутствуют рецепторы эстрогена, прогестерона и эпидермального фактора роста.
Патогенез
Патогенез наследственного рака яичников до конца не изучен, однако результаты последних исследований позволяют полагать, что источником опухоли является не эпителий капсулы яичника, как считалось ранее, а эпителиальная выстилка маточных труб и брюшины (чем можно объяснить морфологическое и клиническое сходство рака яичника с первичной перитонеальной карциномой). Основной и самый ранний путь метастазирования овариального рака – имплантационный, с поражением брюшины, большого сальника, органов малого таза и капсул печени, селезёнки. Другим характерным путём распространения метастазов является лимфогенный – сначала поражаются забрюшинные лимфатические узлы, затем периферические. Гематогенное метастазирование встречается крайне редко, при этом поражается лёгкое, печень, головной мозг.
Классификация
Наиболее полно оценить анатомическую распространённость опухоли с целью правильной постановки диагноза, определения прогноза и выработки рационального лечения позволяет классификация TNM. Наряду с TNM, в онкологии и гинекологии активно используется классификация неоплазий, разработанная Международной федерацией гинекологов и акушеров (FIGO), которая отражает последовательное развитие опухолевого процесса по стадиям. Ниже представлена классификация FIGO пересмотра 2014 года (в скобках указаны соответствующие значения TNM):
- Стадия I (T1N0M0). Опухолевый процесс ограничен яичниками. Выделяют 5 подстадий в зависимости от одно- или двусторонней локализации процесса, наличия раковых клеток в смывах с брюшины, повреждения капсулы яичника в пред- или интраоперационный период.
- Стадия II (T2N0M0). Опухоль распространяется на органы малого таза. Включает две подстадии – поражение только половых органов и вовлечение в процесс других структур.
- Стадия III (T3N0M0 илиT1-3N1M0). Опухоль поражает брюшину за пределами малого таза или (и) регионарные лимфоузлы (необходимо морфологическое подтверждение). В зависимости от размеров метастазов и их локализации внутри стадии выделяют 5 подстадий.
- Стадия IV (T1-3N0-1M1). Имеются метастазы в отдалённых органах (исключая внутрибрюшинные) и периферических лимфоузлах. Включает 2 варианта – наличие злокачественных клеток в плевральном выпоте и вовлечение других дистантных органов.
Симптомы наследственного рака яичников
Первыми субъективными признаками опухоли могут быть проявления паранеопластического синдрома – снижение аппетита, слабость и быстрая утомляемость, общее недомогание, субфебрилитет. По мере роста опухоли симптоматика становится более выраженной, присоединяются тупые распирающие боли в области пупка, нижней части живота, эпигастрия, подреберья. Сдавление кишечника сопровождается тошнотой, рвотой, запорами, вздутием живота, неприятными ощущениями во рту, а сдавление мочевыводящего тракта – частыми позывами на мочеиспускание, затруднением отхождения мочи. При асците увеличивается объём живота, скопление выпота в брюшной полости и в плевре проявляется усиливающейся одышкой, кашлем, сердцебиением, ощущением дурноты в ответ на привычные ранее нагрузки. Распространение процесса на маточные трубы и матку может сопровождаться серозно-кровянистыми выделениями.
Кожные покровы сначала имеют бледный вид, затем приобретают землисто-серый цвет с желтоватым оттенком (ввиду присоединения гемолитической анемии, сдавления или прорастания опухолью билиарной системы). Чаще всего наблюдается снижение веса, однако кахексия не характерна для больных даже с запущенным раком яичника, их вид не всегда может соответствовать тяжести заболевания. Нередко рак яичника сопровождают тромбофлебиты и флеботромбозы таза и нижних конечностей, проявляющиеся болью, уплотнением, гиперемией по ходу поражённой вены. Иногда при овариальной карциноме отмечается характерное выпячивание пупка – появление пупочной грыжи обусловлено выходом за пределы пупочного кольца поражённого опухолью большого сальника.
Осложнения
Осложнения могут быть связаны с местным распространением опухоли, сосудистыми проявлениями паранеопластического синдрома, отдалёнными метастазами. У молодых больных нередко возникает перекрут ножки новообразования, сопровождающийся картиной острого живота. Такое состояние может приводить к некрозу, перитониту, бурному прогрессированию рака. Подобными последствиями грозит и ущемление сальника. Тромбозы могут повлечь тромбоэмболию лёгочной артерии. В результате длительного накопления асцитической жидкости развивается выраженная сердечно-лёгочная недостаточность. Сдавление толстой кишки может закончиться полной кишечной непроходимостью и смертью. Метастазы в печени, лёгких, головном мозге вызывают серьёзные расстройства и значительно ухудшают качество жизни, распространение процесса приводит к летальному исходу.
Диагностика
Диагностика овариального рака осложнена труднодоступностью опухоли и отсутствием специфических гинекологических симптомов. В результате больные длительно и безуспешно лечатся по поводу несуществующих внутренних болезней, а опухоль выявляется слишком поздно. Диагностический поиск направлен на определение BRCA-статуса, морфологическую верификацию неоплазии, оценку распространённости опухолевого процесса и включает следующие исследования:
- Гинекологический и физикальный осмотр. В ходе бимануального ректовагинального исследования можно обнаружить опухоль придатка и по характеру изменений (неровности, подвижности, плотности, фиксации к соседним органам) предположить первичное злокачественное новообразование. При общем осмотре по косвенным признакам (асцит, увеличение периферических лимфоузлов) также можно заподозрить рак яичника.
- Лучевые методы. Абдоминальное УЗИ половых органов с дополнительным применением трансвагинальных, внутриматочных и ректальных датчиков, цветной допплерометрии позволяет обнаружить признаки злокачественного роста (неравномерность структуры, наличие множества беспорядочно расположенных перегородок, нечёткость контура, гиперваскуляризация, асцит). Для более точного исследования первичной опухоли, а также с целью выявления метастазов в матке, печени, лёгких, селезёнке могут назначаться КТ и МРТ малого таза, брюшной полости, грудной клетки. Для обнаружения опухолевого поражения толстой кишки применяется колоноскопия.
- Анализы крови. Производится определение уровня опухолевого маркёра (ИФА-анализ) и дисфункции генов наследственных синдромов (ПЦР-тест). Повышение уровня ассоциированного с раком яичника антигена Ca-125 свидетельствует о высокой вероятности овариальной карциномы, а обнаружение мутаций в BRCA1, 2 – о наследственном характере патологического процесса.
- Морфологические анализы биоптатов. Цитологическое исследование пунктатов дугласова пространства, брюшной и плевральной полости позволяет обнаружить раковые клетки, верифицировать диагноз и уточнить стадию опухолевого процесса.
- Лапароскопию. В некоторых случаях (ожирение, спаечные процессы у больной) точный диагноз возможно установить только хирургическим методом. Диагностическая лапароскопия позволяет наиболее точно диагностировать опухоль яичника и определить стадию.
Дифференциальная диагностика проводится с участием онкогинеколога, врачей лабораторной и ультразвуковой диагностики, медицинского генетика, радиолога, патоморфолога. Рак яичника дифференцируют с овариальными и забрюшинными кистами, доброкачественными и другими злокачественными опухолями яичников, синдромом Мейгса, неоплазиями соседних органов, метастазами рака желудка и толстой кишки, гнойно-воспалительными заболеваниями придатков, пупочной грыжей, гастроэнтеральной, кардиологической, пульмонологической патологией.
Лечение наследственного рака яичников
На ранних стадиях основной целью лечения является радикальное удаление опухоли и достижение стойкой и длительной ремиссии без рецидива. Однако распространённость первично диагностированной неоплазии в большинстве случаев не позволяет уничтожить все раковые клетки в организме, поэтому лечение в таких случаях направлено на стабилизацию процесса и удлинение периода без прогрессирования. Для достижения этих целей применяется комбинация двух методов – хирургического и медикаментозного, которая иногда может дополняться лучевой терапией.
- Циторедуктивная операция. При раке яичника, в отличие от большинства других злокачественных неоплазий, удаление любого технически возможного объёма опухоли позволяет улучшить прогноз, поэтому хирургическая операция выполняется при любой стадии. Если опухоль была удалена не полностью, вмешательства повторяются после нескольких курсов химиотерапии.
- Полихимиотерапия. Наследственные раковые опухоли яичников более чувствительны к химиотерапии, чем спорадические, поэтому медикаментозное лечение тоже можно считать основным методом, применяемым с целью частичной регрессии неоплазии. При наличии асцита или плеврита химиотерапия проводится до операции, в остальных случаях – после. Лечение проводят препаратами платины и таксанами.
- Лучевая терапия. Лечение в основном малоэффективно при эпителиальных опухолях и назначается после операции только в случае резистентности карциномы к лекарственным препаратам.
Прогноз и профилактика
Прогноз безрецидивной и общей выживаемости при семейном раке благоприятнее, чем при спорадическом. В среднем пятилетняя выживаемость составляет 36-40%. При I стадии процесса этот показатель составляет 70-100%, при II – 45%, при III – 35-40%, при IV – 5-10%. Более половины рецидивов регистрируется в течение года после лечения. Частота рецидивов в среднем составляет 20-50%. Пятилетний порог безрецидивной выживаемости перешагивает 27% больных, десятилетний – 7%.
Профилактическая программа включает медико-генетическое консультирование женщин группы риска для расчёта вероятности развития у них рака яичника, ДНК-тестирование для выявления мутаций BRCA. При наличии наследственной предрасположенности молодым (до 35-40 лет) пациенткам с целью раннего выявления вероятных неоплазий рекомендовано ежегодное тщательное обследование (гинекологическое УЗИ, ректовагинальное исследование, определения уровня CА-125). После реализации репродуктивной функции женщинам может быть предложена превентивная тубовариэктомия, снижающая риск развития опухоли яичников на 95%, а опухоли молочной железы – на 50%, или альтернатива – перевязка маточных труб (снижает риск на 60-70% в связи с атрофией эпителия, являющегося источником патологического процесса). Больным, получавшим лечение по поводу рака яичника, необходимо пожизненное динамическое наблюдение онкогинеколога для своевременной диагностики возможного рецидива.
Рак часто наблюдается у членов одной семьи, объективно подтверждена наследственная природа некоторых злокачественных опухолей. Есть точка зрения, что наследственная предрасположенность — самая вероятная причина всех онкологических заболеваний, и только дело времени, чтобы наука точно установила, мутация какого гена за какой конкретный рак отвечает. Но уже сейчас наследственную передачу рака можно прервать.
Если у человека возникло онкологическое заболевание, очень важно выяснить, есть ли в его роду другие случаи злокачественных новообразований. Семьям, в которых имеется более одного такого случая, нужно пройти консультацию врача-генетика, чтобы понять, есть ли в семейной истории основания для подозрений на наследственный характер патологии. Особенно настораживающим признаком будет онкологическое заболевание в нескольких поколениях семьи. Одним из основных методов работы врача-генетика является составление родословных. Другая важная часть медико-генетической консультации — осмотр и опрос пациента: наследственные заболевания нередко проявляются специфическими признаками.
Принципиальным отличием наследственного рака является возможность его прогнозировать путем выявления патогенных мутаций. На первом этапе семьям, в которых имеется более одного случая развития рака, рекомендуется пройти консультацию врача-генетика, по результатам которого можно будет понять, есть ли в семейной истории основания для подозрения на наследственный характер патологии.
Если в процессе консультации возникают подозрения на наследственную природу заболевания, то следующий этап — целенаправленное генетическое тестирование, поиск мутаций, которые могут вызывать конкретное заболевание. Одни исследования позволяют обнаружить изменения в самом гене, другие — в белке, который кодируется измененным геном. Один ген может претерпеть до 300 мутаций.
В последние годы найдены мутации, ответственные за возникновение и развитие рака молочной железы, яичников, толстой кишки и др. Цель генетического тестирования, или скрининга,— выявить риск возникновения заболевания до появления симптомов. Это дает возможность в одних случаях провести своевременное лечение, в других — рекомендовать меры, позволяющие избежать передачи наследственного заболевания потомству. Мутации генов найдены для нескольких видов рака, тесты на некоторые из них уже используют в клинике — например, тесты на рак груди и кишечника.
От предков или не от предков
Все онкологические заболевания имеют генетическую природу, поскольку при раке гены, отвечающие за правильное деление клетки, повреждены. Но в одних случаях имеют место наследственные мутации, а в других — приобретенные. Результатом повреждения (мутации) гена во всех случаях является бесконтрольное неограниченное деление клеток, что и является сутью ракового процесса.
Несмотря на то что онкологические заболевания имеют генетическую природу, только 10–15% из них передаются по наследству. Почему важно знать, наследственный или ненаследственный рак? Потому что если установлена его наследственная природа, то есть выявлена мутация, вызвавшая его, то известен прогноз и понятна тактика в отношении самого больного и его родственников. Особенно отчетливо наследование мутации прослеживается в случаях так называемого семейного рака молочной железы и яичников, при семейном аденоматозном полипозе и различных опухолевых синдромах (Линча — рак толстой кишки, Ли-Фраумени — разнообразные саркомы и др.). Многие люди, сами будучи здоровыми, являются носителями мутаций, приводящих к наследственным заболеваниям. Если носители одной и той же мутации — оба родителя, заболевание становится неизбежным. Генетическое тестирование позволяет это выявить.
Следует подчеркнуть, что наличие мутации не означает заболевания. Мутация может сидеть в гене много лет до того, как начнет развиваться опухоль. Но, зная про мутацию, врачи могут назначить рациональный режим обследования и профилактического лечения.
Например, у женщин—носительниц гена BRCA1 в 95% случаев в течение жизни разовьется рак груди и в 65% — рак яичников, причем часто рак развивается в молодом возрасте, до 50 лет. Это означает, что носительница должна все время находиться под наблюдением, а в некоторых случаях целесообразно ставить вопрос о профилактическом удалении груди и (или) яичников. У всех на слуху история Анджелины Джоли, которая настояла на удалении обеих молочных желез, поскольку у нее обнаружили мутацию гена BRCA1.
Специалисты знают результаты исследования ткани удаленных молочных желез у 54 шведских женщин—носительниц этого гена в возрасте до 51 года. Ни у одной из них обследование не показывало опухоли груди до операции, но гистологическое изучение удаленной ткани выявило наличие раковых клеток у пяти (10%!) из них.
К профилактической хирургии прибегают и при семейном аденоматозном полипозе, при котором вероятность развития рака толстой кишки после 40 лет достигает 100%, и при других онкологических заболеваниях, если установлена онкогенная мутация.
Понятно, что женщины с отрицательным результатом теста на мутации генов BRCA1 и BRCA2 не застрахованы от спорадического рака груди и яичников. Однако вероятность его возникновения несопоставимо ниже, чем у женщин с положительным тестом.
Женщине следует заподозрить у себя предрасположенность к наследственному раку груди, пройти консультацию врача и генетика и генетическое тестирование, если в семье:
— было более одного случая рака груди или яичников по женской линии (у матери, бабушки, тетки, сестер и т. д.);
— заболевание было диагностировано в молодом возрасте (до наступления климакса);
— были случаи рака груди у мужчины;
— были больные c множественными опухолями (например, у одного человека — рак груди, толстой кишки, матки, рак поджелудочной железы и т. д.);
— были случаи двустороннего рака обеих молочных желез или обоих яичников.
Тестирование и его последствия
Генетическое тестирование имеет несколько преимуществ. Отрицательный результат может принести человеку облегчение, избавить от страха ожидания тяжелой болезни, от которой, возможно, погибли его близкие, а также от регулярных обследований, которые должны быть обязательны в семьях с высоким онкологическим риском. Положительный результат дает человеку возможность принимать обдуманные решения о будущем своем и своего потомства.
Сегодня возможна профилактика наследственного рака, то есть возможность не передать от родителей потомству ген, несущий опасную мутацию. Метод, который позволяет это сделать, называется преимплантационная генетическая диагностика (ПГД). Он заключается в следующем: для пары выполняют ЭКО, проводят генетическую диагностику полученных эмбрионов и переносят в матку женщины только те из них, в которых нет онкогенных мутаций. У родившегося ребенка их не будет, а значит, не будет и наследственного рака.
Открытое письмо Анджелины Джоли, New York Times, 14 мая 2013 года
ПГД проводится не на всем эмбрионе, а на нескольких клетках, которые получают путем его биопсии. Доказано, что биопсия не оказывает влияния на здоровье и состояние ребенка. Другими словами, ПГД не снижает частоту наступления беременности и безопасна для будущего ребенка.
Кроме мутаций, отвечающих за развитие рака груди и яичников, установлены мутации, несущие предрасположенность к меланоме, раку желудка, матки, предстательной, поджелудочной и щитовидной железы, толстой и прямой кишки. Если мутация определена и в семье есть люди, которые хотят иметь ребенка, важно, чтобы они знали о возможности предотвратить передачу следующим поколениям этой мутации и связанного с ней рака с помощью ЭКО и ПГД.

Наследственный рак яичников – злокачественная эпителиальная опухоль яичников, генетическая предрасположенность к которой передаётся потомкам. Овариальная карцинома сопровождается неспецифическими признаками – снижением аппетита, слабостью, желудочно-кишечным дискомфортом, неопределёнными болевыми ощущениями в животе и пояснице, на поздних стадиях – асцитом. Диагноз устанавливается по данным гинекологического осмотра, лучевых методов, лабораторных анализов крови и биоптатов. Лечение комбинированное или комплексное, основными методами являются оперативное вмешательство и полихимиотерапия, дополнительно может применяться лучевая терапия.
- Причины наследственного рака яичников
- Патогенез
- Классификация
- Симптомы наследственного рака яичников
- Осложнения
- Диагностика
- Лечение наследственного рака яичников
- Прогноз и профилактика
Общие сведения
Наследственный (семейный) рак яичников – карцинома женских гонад, ассоциированная с генеративными (герминальными) генными мутациями. Частота таких мутаций среди европейцев составляет в среднем 0,2–0,5% и резко (в 4-10 раз) повышена у евреев ашкенази. На наследственно обусловленные формы приходится 10-19% всех злокачественных эпителиальных новообразований яичников. Средний возраст больных ‒ 48 лет (против 56 лет при спорадическом раке), нередко наследственный рак манифестирует и у более молодых женщин. Риск развития раковой опухоли у женщин-носителей мутации составляет 11-40%, а при отягощённом семейном анамнезе возрастает в 1,1-1,5 раза. Опухолевый процесс в яичниках часто сочетается с карциномами других органов – как репродуктивной системы, так и экстрагенитальными.
Причины наследственного рака яичников
Причиной семейного рака женских гонад является генеративная мутация – повреждение определённых генов в хромосомах половых клеток, передающееся последующим поколениям. К генным нарушениям может приводить воздействие ионизирующего излучения, пестицидов и сельскохозяйственных удобрений, растворителей, алкалоидов, ряда лекарственных препаратов, инфекционных агентов.
Впервые возникшая герминальная мутация проявляется лишь в следующей генерации, то есть повышенному риску рака будут подвержены сибсы (родные сёстры и братья) этого поколения и их дети, но не пробанды (родители, у которых возникла генетическая мутация). В настоящее время известны следующие наследственные состояния, одним из проявлений которых является овариальная карцинома:
- Синдром рака молочной железы и яичника. Обусловлен мутацией в генах BRCA1 и BRCA2 и является основной причиной наследственного овариального рака (доля BRCA-ассоциированных карцином составляет 90-95% всех семейных злокачественных опухолей яичника). Риск развития рака яичника при герминальной мутации BRCA1 достигает 44%, а BRCA2 – 27%. К другим клиническим проявлениям синдрома относятся злокачественные опухоли органов пищеварительной системы, меланома. Одной из разновидностей синдрома является семейный органоспецифичный рак яичника, протекающий изолированно, не сочетаясь с первично-множественными неоплазмами других органов.
- Синдром Линча второго типа (наследственный неполипозный колоректальный рак). Ассоциирован в основном с мутациями в генах MLH1, MSH2. Клинические проявления включают опухоли желудочно-кишечного тракта, женской репродуктивной системы и ряд других.
В группе риска развития наследственного рака яичника находятся женщины, среди близких кровных родственниц которых регистрировались карциномы молочных желёз, яичников, тела матки, толстой кишки и поджелудочной железы, меланома, а по мужской линии – указанные экстрагенитальные опухоли, рак простаты и первичный рак брюшины. Особая роль в плане риска отводится карциноме груди у кровных родственников мужского пола, ранним (до 40-50 лет) эпизодам рака и их первично-множественной (синхронной или метахронной) форме – поражению нескольких разных или парных органов.
Риск развития неоплазии у носителей мутации накапливается с возрастом и имеет прямую зависимость от распространённости наследственных синдромов среди родственников. Значимые для большинства типов спорадического овариального рака факторы риска (нарушения функции яичников, нереализованный репродуктивный потенциал, медикаментозная стимуляция овуляции, гиперэстрогения) практически не влияют на развитие наследственных карцином, поскольку в клетках 80-90% этих опухолей отсутствуют рецепторы эстрогена, прогестерона и эпидермального фактора роста.
Патогенез
Патогенез наследственного рака яичников до конца не изучен, однако результаты последних исследований позволяют полагать, что источником опухоли является не эпителий капсулы яичника, как считалось ранее, а эпителиальная выстилка маточных труб и брюшины (чем можно объяснить морфологическое и клиническое сходство рака яичника с первичной перитонеальной карциномой). Основной и самый ранний путь метастазирования овариального рака – имплантационный, с поражением брюшины, большого сальника, органов малого таза и капсул печени, селезёнки. Другим характерным путём распространения метастазов является лимфогенный – сначала поражаются забрюшинные лимфатические узлы, затем периферические. Гематогенное метастазирование встречается крайне редко, при этом поражается лёгкое, печень, головной мозг.
Классификация
Наиболее полно оценить анатомическую распространённость опухоли с целью правильной постановки диагноза, определения прогноза и выработки рационального лечения позволяет классификация TNM. Наряду с TNM, в онкологии и гинекологии активно используется классификация неоплазий, разработанная Международной федерацией гинекологов и акушеров (FIGO), которая отражает последовательное развитие опухолевого процесса по стадиям. Ниже представлена классификация FIGO пересмотра 2014 года (в скобках указаны соответствующие значения TNM):
- Стадия I (T1N0M0). Опухолевый процесс ограничен яичниками. Выделяют 5 подстадий в зависимости от одно- или двусторонней локализации процесса, наличия раковых клеток в смывах с брюшины, повреждения капсулы яичника в пред- или интраоперационный период.
- Стадия II (T2N0M0). Опухоль распространяется на органы малого таза. Включает две подстадии – поражение только половых органов и вовлечение в процесс других структур.
- Стадия III (T3N0M0 илиT1-3N1M0). Опухоль поражает брюшину за пределами малого таза или (и) регионарные лимфоузлы (необходимо морфологическое подтверждение). В зависимости от размеров метастазов и их локализации внутри стадии выделяют 5 подстадий.
- Стадия IV (T1-3N0-1M1). Имеются метастазы в отдалённых органах (исключая внутрибрюшинные) и периферических лимфоузлах. Включает 2 варианта – наличие злокачественных клеток в плевральном выпоте и вовлечение других дистантных органов.
Симптомы наследственного рака яичников
Первыми субъективными признаками опухоли могут быть проявления паранеопластического синдрома – снижение аппетита, слабость и быстрая утомляемость, общее недомогание, субфебрилитет. По мере роста опухоли симптоматика становится более выраженной, присоединяются тупые распирающие боли в области пупка, нижней части живота, эпигастрия, подреберья. Сдавление кишечника сопровождается тошнотой, рвотой, запорами, вздутием живота, неприятными ощущениями во рту, а сдавление мочевыводящего тракта – частыми позывами на мочеиспускание, затруднением отхождения мочи. При асците увеличивается объём живота, скопление выпота в брюшной полости и в плевре проявляется усиливающейся одышкой, кашлем, сердцебиением, ощущением дурноты в ответ на привычные ранее нагрузки. Распространение процесса на маточные трубы и матку может сопровождаться серозно-кровянистыми выделениями.
Кожные покровы сначала имеют бледный вид, затем приобретают землисто-серый цвет с желтоватым оттенком (ввиду присоединения гемолитической анемии, сдавления или прорастания опухолью билиарной системы). Чаще всего наблюдается снижение веса, однако кахексия не характерна для больных даже с запущенным раком яичника, их вид не всегда может соответствовать тяжести заболевания. Нередко рак яичника сопровождают тромбофлебиты и флеботромбозы таза и нижних конечностей, проявляющиеся болью, уплотнением, гиперемией по ходу поражённой вены. Иногда при овариальной карциноме отмечается характерное выпячивание пупка – появление пупочной грыжи обусловлено выходом за пределы пупочного кольца поражённого опухолью большого сальника.
Осложнения
Осложнения могут быть связаны с местным распространением опухоли, сосудистыми проявлениями паранеопластического синдрома, отдалёнными метастазами. У молодых больных нередко возникает перекрут ножки новообразования, сопровождающийся картиной острого живота. Такое состояние может приводить к некрозу, перитониту, бурному прогрессированию рака. Подобными последствиями грозит и ущемление сальника. Тромбозы могут повлечь тромбоэмболию лёгочной артерии. В результате длительного накопления асцитической жидкости развивается выраженная сердечно-лёгочная недостаточность. Сдавление толстой кишки может закончиться полной кишечной непроходимостью и смертью. Метастазы в печени, лёгких, головном мозге вызывают серьёзные расстройства и значительно ухудшают качество жизни, распространение процесса приводит к летальному исходу.
Диагностика
Диагностика овариального рака осложнена труднодоступностью опухоли и отсутствием специфических гинекологических симптомов. В результате больные длительно и безуспешно лечатся по поводу несуществующих внутренних болезней, а опухоль выявляется слишком поздно. Диагностический поиск направлен на определение BRCA-статуса, морфологическую верификацию неоплазии, оценку распространённости опухолевого процесса и включает следующие исследования:
- Гинекологический и физикальный осмотр. В ходе бимануального ректовагинального исследования можно обнаружить опухоль придатка и по характеру изменений (неровности, подвижности, плотности, фиксации к соседним органам) предположить первичное злокачественное новообразование. При общем осмотре по косвенным признакам (асцит, увеличение периферических лимфоузлов) также можно заподозрить рак яичника.
- Лучевые методы. Абдоминальное УЗИ половых органов с дополнительным применением трансвагинальных, внутриматочных и ректальных датчиков, цветной допплерометрии позволяет обнаружить признаки злокачественного роста (неравномерность структуры, наличие множества беспорядочно расположенных перегородок, нечёткость контура, гиперваскуляризация, асцит). Для более точного исследования первичной опухоли, а также с целью выявления метастазов в матке, печени, лёгких, селезёнке могут назначаться КТ и МРТ малого таза, брюшной полости, грудной клетки. Для обнаружения опухолевого поражения толстой кишки применяется колоноскопия.
- Анализы крови. Производится определение уровня опухолевого маркёра (ИФА-анализ) и дисфункции генов наследственных синдромов (ПЦР-тест). Повышение уровня ассоциированного с раком яичника антигена Ca-125 свидетельствует о высокой вероятности овариальной карциномы, а обнаружение мутаций в BRCA1, 2 – о наследственном характере патологического процесса.
- Морфологические анализы биоптатов. Цитологическое исследование пунктатов дугласова пространства, брюшной и плевральной полости позволяет обнаружить раковые клетки, верифицировать диагноз и уточнить стадию опухолевого процесса.
- Лапароскопию. В некоторых случаях (ожирение, спаечные процессы у больной) точный диагноз возможно установить только хирургическим методом. Диагностическая лапароскопия позволяет наиболее точно диагностировать опухоль яичника и определить стадию.
Дифференциальная диагностика проводится с участием онкогинеколога, врачей лабораторной и ультразвуковой диагностики, медицинского генетика, радиолога, патоморфолога. Рак яичника дифференцируют с овариальными и забрюшинными кистами, доброкачественными и другими злокачественными опухолями яичников, синдромом Мейгса, неоплазиями соседних органов, метастазами рака желудка и толстой кишки, гнойно-воспалительными заболеваниями придатков, пупочной грыжей, гастроэнтеральной, кардиологической, пульмонологической патологией.
Лечение наследственного рака яичников
На ранних стадиях основной целью лечения является радикальное удаление опухоли и достижение стойкой и длительной ремиссии без рецидива. Однако распространённость первично диагностированной неоплазии в большинстве случаев не позволяет уничтожить все раковые клетки в организме, поэтому лечение в таких случаях направлено на стабилизацию процесса и удлинение периода без прогрессирования. Для достижения этих целей применяется комбинация двух методов – хирургического и медикаментозного, которая иногда может дополняться лучевой терапией.
- Циторедуктивная операция. При раке яичника, в отличие от большинства других злокачественных неоплазий, удаление любого технически возможного объёма опухоли позволяет улучшить прогноз, поэтому хирургическая операция выполняется при любой стадии. Если опухоль была удалена не полностью, вмешательства повторяются после нескольких курсов химиотерапии.
- Полихимиотерапия. Наследственные раковые опухоли яичников более чувствительны к химиотерапии, чем спорадические, поэтому медикаментозное лечение тоже можно считать основным методом, применяемым с целью частичной регрессии неоплазии. При наличии асцита или плеврита химиотерапия проводится до операции, в остальных случаях – после. Лечение проводят препаратами платины и таксанами.
- Лучевая терапия. Лечение в основном малоэффективно при эпителиальных опухолях и назначается после операции только в случае резистентности карциномы к лекарственным препаратам.
Прогноз и профилактика
Прогноз безрецидивной и общей выживаемости при семейном раке благоприятнее, чем при спорадическом. В среднем пятилетняя выживаемость составляет 36-40%. При I стадии процесса этот показатель составляет 70-100%, при II – 45%, при III – 35-40%, при IV – 5-10%. Более половины рецидивов регистрируется в течение года после лечения. Частота рецидивов в среднем составляет 20-50%. Пятилетний порог безрецидивной выживаемости перешагивает 27% больных, десятилетний – 7%.
Профилактическая программа включает медико-генетическое консультирование женщин группы риска для расчёта вероятности развития у них рака яичника, ДНК-тестирование для выявления мутаций BRCA. При наличии наследственной предрасположенности молодым (до 35-40 лет) пациенткам с целью раннего выявления вероятных неоплазий рекомендовано ежегодное тщательное обследование (гинекологическое УЗИ, ректовагинальное исследование, определения уровня CА-125). После реализации репродуктивной функции женщинам может быть предложена превентивная тубовариэктомия, снижающая риск развития опухоли яичников на 95%, а опухоли молочной железы – на 50%, или альтернатива – перевязка маточных труб (снижает риск на 60-70% в связи с атрофией эпителия, являющегося источником патологического процесса). Больным, получавшим лечение по поводу рака яичника, необходимо пожизненное динамическое наблюдение онкогинеколога для своевременной диагностики возможного рецидива.
Читайте также:

