Наиболее частая опухоль костей кисти это тест
Опухоль кисти руки — это злокачественное, доброкачественное или метастатическое новообразование. С точки зрения анатомии такие опухоли ничем не отличаются от новообразований, локализованных в других частях тела. Их особенность состоит в ограниченности пространства и высокой подвижности всех частей кисти.
Опухоли кисти руки: причины возникновения
Причины опухоли кисти могут быть самыми разными. Часто они появляются в результате травматического повреждения тканей, воздействия радиационного и электромагнитного излучения, повреждения сустава и генетической предрасположенности.
- Ксантома — инкапсулированная опухоль, которая обычно располагается на тыльной стороне ладони. Может иметь гроздевидную форму. Размер — от 1 до 3 см.
- Фиброма — твердые новообразования, покрытые подвижной кожей. Чаще располагаются на ладонной поверхности и имеют размер от 1 до 5 см.
- Сухожильный ганглий — это опухоль сухожилия кисти, которая часто появляется в результате систематического перенапряжения кисти (тяжелая, монотонная работа). Располагается в области проекции сухожилия и имеет удлиненную форму. Эффективно только оперативное лечение, иные методы приводят к рецидиву.
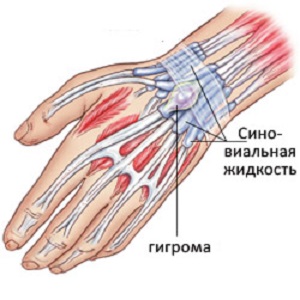
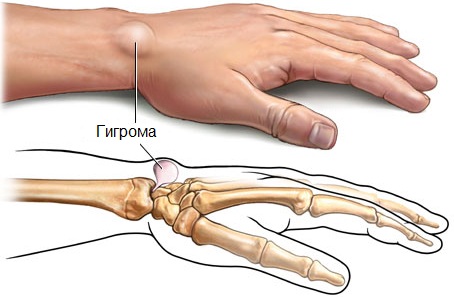
- Гигрома — это опухолевидное образование, сообщающееся с полостью сустава.
- Липома — это опухоль, состоящая из жировой клетчатки. Она мягкая на ощупь и может имеет весьма внушительные размеры. По мере роста липома приводит к увеличению размеров кисти и снижению ее функции.
- Гемангиома — это врожденное сосудистой образование гигрома видна сквозь кожу, часто локализована на ладонной стороне кисти и в области большого пальца.
- Гломусная опухоль — это новообразование, возникающее в гломусном слое. Часто локализуется под ногтевыми пластинами. При механическом воздействии пациент чувствует сильную боль, резко ухудшается его самочувствие.
- Хондрома — хрящевая опухоль, которая может быть как единичной, так и множественной.
- Остеома — твердая опухоль, которая чаще всего поражает пястную кость.
Фото гигромы:
- Рак кожи — это опухоль, которая локализуется только на тыльной стороне кисти. По мере роста опухоли начинается некроз тканей, появляются язвы. Тактика лечения направлена на удаление всех пораженных тканей и лимфатических узлов, расположенных в локтевой складке и подмышечной впадине.
- Саркома — злокачественное новообразование, которое на начальных стадиях своего развития напоминает фиброму. Однако оно отличается быстрым ростом, деформирует кисть, нарушает ее функцию и вызывает сильные боли.
- Синовиома — опухоль, возникающая из суставных капсул и сухожильных влагалищ. Часто рецидивирует, имеет нечеткие контуры и мягкую консистенцию.
Это по сути единственная костная опухоль, коя наблюдается первично в костях кисти. В данной зоне, к счастью, саркома встречается достаточно редко. Ей характерны клинические признаки иных злокачественных опухолей костей: быстрое развитие, боли и т.п.
| 01 – 3 02 – 2 03 – 1 04 – 2 05 – 1 06 – 3 07 – 3 08 – 2 09 – 5 10 – 3 11 – 2,3 12 – 1,4 13 – 1 14 – 1 15 – 1,2,3,4 | 16 – 1,2,3,4 17 – 3 18 – 4 19 – 1 20 – 1 21 – 2 22 – 2 23 – 2 24 – 2 25 – 3 26 – 3 27 – 1,2,3 28 – 1 29 – 3 30 – 2 |
Оценка: 0-3 ошибки – 5 (отлично);
4-6 ошибки – 4 (хорошо);
7-9 ошибок – 3 (удовлетворительно);
И более ошибок – 2 (неудовлетворительно).
ВОПРОСЫ ТЕСТОВОГО КОНТРОЛЯ
ДЛЯ СТУДЕНТОВ v КУРСА
ЛЕЧЕБНОГО ФАКУЛЬТЕТА
ПО ТЕМЕ:
01. В основе дифференциальной диагностики первичных опухолей костей лежит:
1. – рентгенологическое исследование
2. – морфологическое исследование
3. – радиоизотопное исследование
02. С каким из ниже перечисленных заболеваний необходимо дифференцировать первичные злокачественные опухоли костей?:
1. – с фиброзной дисплазией
2. – с хроническим остеомиелитом
3. – с костно-хрящевым экзостозом
4. – все ответы верные
03. Наиболее частой злокачественной опухолью костей является:
1. – саркома Юинга
2. – остеогенная саркома
04. В каком возрасте чаще всего встречается остеогенная саркома?:
2. – от 30 до 40 лет
3. – старше 40 лет
05. В каком возрасте наиболее часто встречается саркома Юинга?:
2. – от 30 до 40 лет
3. – старше 40 лет
06. В каком возрасте наиболее часто встречается хондросаркома?:
2. – от 30 до 40 лет
3. – старше 40 лет
07. В каком отделе длинных трубчатых костей наиболее часто развиваются злокачественные опухоли?:
1. – в области эпифиза
2. – в области диафиза
3. – в области метафиза
4. – одинаково часто во всех указанных отделах
08. К костно-мозговым саркомам относится:
1. – остеогенная саркома
2. – саркома Юинга
09. Клиника какого заболевания напоминает остеомиелит:
1. – остеогенной саркомы
2. – саркомы Юинга
10. Какой из рентгенологических признаков характерен для остеогенной саркомы?:
2. – наличие спикул
3. – оссификация внекостного компонента
4. – все ответы верные
11. Какая форма остеогенной саркомы встречается наиболее часто:
12. Луковичный периостит – многослойные пластинчатые наложения, расположенные параллельно длине кости характерен для:
1. – остеогенной саркомы
2. – саркомы Юинга
13. При диагностике злокачественных опухолей костей наиболее эффективна:
2. – пункционная биопсия
3. – открытая (интраоперационная) биопсия
14. В каком органе чаще всего встречаются гематогенные метастазы остеогенной саркомы?:
3. – в головном мозге
4. – в надпочечниках
15. При биохимическом исследовании сыворотки крови у больных со злокачественными опухолями костей часто выявляется повышение показателей:
1. – кислой фосфатазы
2. – щелочной фосфатазы
16. При лечении саркомы Юинга ведущая роль отводится:
1. – лучевой терапии + химиотерапии
2. – хирургическому лечению
3. – хирургическому лечению с последующей послеоперационной химиотерапией
17. Какие кости поражаются первичной саркомой Юинга?:
1. – только длинные трубчатые кости
2. – только плоские кости
3. – и те и другие
18. Наиболее радиочувствительной является:
2. – остеогенная саркома
3. – саркома Юинга
19. Какова наиболее частая локализация сарком мягких тканей?:
1. – верхние конечности
2. – нижние конечности
4. – голова и шея
20. Функция конечностей при саркоме мягких тканей нарушается:
2. – как правило при запущенных процессах
21. Постоянным признаком, который наблюдается у больных саркомами мягких тканей, является:
1. – ограничение подвижности опухоли
2. – медленный рост
4. – нарушение функции конечностей
22. Десмоидные опухоли передней брюшной стенки относятся к:
3. – промежуточным между доброкачественными и злокачественными
23. Какой из диагностических методов является наиболее чувствительным при опухолях мягких тканей?:
24. При гематогенном метастазировании сарком мягких тканей наиболее часто поражается:
2. – головной мозг
25. Основным методом лечения сарком мягких тканей является:
1. – лучевая терапия
26. Саркомы мягких тканей относятся к опухолям:
1. – высоко чувствительным к лучевой терапии
2. – мало чувствительным к лучевой терапии
27. При саркомах мягких тканей суммарная доза лучевой терапии на опухолевый очаг составляет:
28. Ампутация при злокачественных опухолях мягких тканей выполняется тогда, когда:
1. – иссечение в достаточном объеме приведет к функциональной непригодности конечности
2. – реабилитационные мероприятия не могут улучшить функцию
3. – малоэффективны другие методы лечения
4. – вовлечена подлежащая кость
5. – все ответы верные
29. Наиболее эффективным химиопрепаратом при саркомах мягких тканей является:
30. При какой локализации сарком мягких тканей наиболее часто встречается рецидивирование?:
1. – голова и шея
3. – забрюшинное пространство
4. – нижние конечности
Ключ к вопросам
тестового контроля по теме:
| 01 – 2 02 – 4 03 – 2 04 – 1 05 – 1 06 – 3 07 – 3 08 – 2 09 – 2 10 – 4 11 – 1 12 – 2 13 – 3 14 – 1 15 – 2 | 16 – 1 17 – 3 18 – 3 19 – 2 20 – 2 21 – 1 22 – 3 23 – 3 24 – 4 25 – 3 26 – 2 27 – 3 28 – 5 29– 3 30 – 3 |
Оценка: 0-3 ошибки – 5 (отлично);
4-6 ошибок– 4 (хорошо);
7-9 ошибок – 3 (удовлетворительно);
4 костная патология
1 Больная 15 лет обратилась по поводу увеличивающегося опухолевого образования в области крыла правой подвздошной кости. Образование 10х8 см размером. При пальпации безболезненно, кожные покровы над ним подвижные, местная температура не изменена, сосудистый рисунок не виден. Функция тазобедренного сустава не нарушена. Самостоятельных болей нет, но имеется чувство давления и дискомфорта в области опухоли. На рентгенограмме имеется костная опухоль, выходящая за контуры крыла подвздошной кости. Контуры четкие на границе с мягкими тканями. На широкой костной ножке. Структура образования костная, характерная для пластинчатой кости. По клинико-рентгенологической картине образование характерно для компактной остеомы крыла подвздошной кости. Больной
2 Основными методами лечения губчатой и компактной остеомы являются
1 хирургическое удаление опухоли по типу расширенной резекции
2 краевая резекция в пределах здоровых тканей (+)
3 выжидательная тактика
4 оперативное лечение не показано
5 операция проводится только в случае бурного роста остеомы
3 Прогноз после хирургического лечения губчатой и компактной остеомы
1 часто наблюдаются рецидивы образования
2 высокий процент озлокачествления
3 прогноз благоприятный, рецидивов после оперативного лечения не бывает
4 в случаях неполного удаления остеомы наблюдается продолжительный рост образования
5 правильный ответ 3 и 4 (+)
4 Наиболее характерными клиническими признаками остеоидной остеомы при локализации ее в области длинных трубчатых костей являются
1 ограничение функции близлежащего сустава
2 постоянные боли в месте локализации, местное повышение температуры
3 ночные боли в пораженной области
4 атрофия мышц конечности
5 правильно 3и4 (+)
5 Характерным рентгенологическим признаком при остеоидной остеоме является
1 разрежение костной ткани на участке остеоидной остеомы
2 реакция надкостницы в виде луковичного периостата
3 реакция надкостницы в виде гиперостоза
4 наличие гнезда остеоидной остеомы в сочетании с окружающим склерозом и периостальной реакцией (+)
5 реакция надкостницы на очаг остеоидной остеомы не отмечается
6 При остеоидной остеоме
1 показана консервативная терапия
2 показана рентгенотерапия
3 показана сегментарная резекция кости с аллопластикой дефекта
4 достаточно удалить гнездо без удаления склерозированной кости в области периостита (+)
5 необходимо удаление склерозированной гиперостозной костной ткани с гнездом остеоидной остеомы
7 Хондробластома (опухоль Кодмана) поражает чаще
1 диафизы длинных трубчатых костей
2 плоские кости скелета
3 метафизы длинных трубчатых костей
4 эпифизы длинных трубчатых костей
5 эпифизы и прилежащие отделы метафизов без распространения на диафиз (+)
8 Ведущим клиническим симптомом при хондробластоме является
1 сильная боль в пораженном суставе
2 выраженная припухлость и сосудистый рисунок над пораженной областью
3 ограничение объема движений в суставе с незначительной припухлостью и реактивным синовитом (+)
4 повышение местной температуры, изменение цвета кожных покровов (гиперемия)
9 Больному с эпифизарной хондробластомой показана
1 лучевая терапия
3 комбинированное лечение
4 операция - резекция суставного конца кости
5 резекция с удалением опухоли и сохранением суставного хряща, электрокоагуляцией полости замещением ее трансплантатами (+)
10 Наиболее часто хондрома встречается
1 в телах позвонков
2 в длинных трубчатых костях-диафизах
3 в коротких трубчатых костях стопы и кисти (+)
4 в плоских костях таза и лопатки
5 в ребрах, в грудине
11 При солитарных энхондромах кисти
1 оперативное лечение не показано даже после патологического перелома
2 показана сегментарная резекция кости (диафиза фаланги) с замещением дефекта трубчатым аллотрансплантатом
3 показана краевая резекция или экскохлеация с замещением дефекта (+)
4 операция показана после консолидации патологического перелома - краевая резекция с замещением дефекта кортикальными трансплантатами
12 При гигантоклеточной опухоли (остеобластокластоме)
1 прогноз благоприятный
2 в 40% случаев наступает озлокачествление и метастазирование
3 не наступает перерождение и метастазов не бывает
4 потенциально все остеобластокластомы злокачественны (+)
13 При гигантоклеточной опухоли показана
2 лучевая терапия с последующей операцией
3 операция краевой резекции с аллопластикой
4 операция сегментарной (околосуставной резекции) или резекция суставного конца с пластикой суставным концом или замещением эндопротезом (+)
14 Наиболее характерными клиническими признаками неостеогенной фибромы являются
1 постоянные боли в области неостеогенной фибромы кости
2 выраженная припухлость и болезненность при пальпации
3 нарушение функции близлежащего сустава и нарушение опорности конечности
4 часто первым признаком является патологический перелом на уровне локализации неостеогенной фибромы (+)
15 Травматический эпифизеолиз у детей наиболее часто локализуется
1 на границе между эпифизом кости и хрящевой растущей пластинкой (+)
2 по растущей пластинке в зоне пролиферации
3 по растущей пластинке в зоне гипертрофии
4 по растущей пластинке в зоне окостенения
16 Контрактура Фолькмана наиболее часто связана
1 с переломами запястья
2 с переломами обеих костей предплечья (+)
3 с вывихом в локтевом суставе
4 с чрезмыщелковыми переломами плеча
17 "Усталостные" переломы, переломы от перенапряжения, ползучие переломы, стрессовые переломы, нагрузочные остеохондропатии, патологическая функциональная перестройка костной ткани - это
1 различные нозологические формы
2 патологические состояния различных участков костной ткани в различных сегментах конечностей и туловища
3 различные названия одного и того же патологического состояния (+)
4 повреждения костной ткани травматической этиологии
5 заболевание костной ткани обменного характера
18 У пожилых и старых больных происходят значительные изменения в опорно-двигательном аппарате в виде всего перечисленного, исключая
4 декальцинацию, уменьшение содержания кальция в костях (+)
19 "Усталостные" переломы, переломы от перенапряжения, ползучие переломы, стрессовые переломы, нагрузочные остеохондропатии, патологическая функциональная перестройка костной ткани - это
1 различные нозологические формы
2 патологические состояния различных участков костной ткани в различных сегментах конечностей и туловища
3 различные названия одного и того же патологического состояния (+)
4 повреждения костной ткани травматической этиологии
5 заболевание костной ткани обменного характера
20 Из перечисленных ниже локализаций перелома реже всего встречаются у лиц пожилого и старческого возраста
1 медиальные и вертельные переломы бедра
2 переломы хирургической шейки плеча
3 переломы лучевой кости в типичном месте
4 переломы диафиза костей предплечья (+)
21 Показанием к эндопротезированию при переломах шейки бедра и ложных суставов у старых людей является все перечисленное, кроме
1 вколоченного перелома шейки бедра (+)
2 субкапитального перелома шейки бедра
3 несросшегося перелома (ложный сустав) шейки бедра
4 асептического некроза головки и шейки бедра
22 Развитие ложного сустава при переломе шейки бедра у лиц пожилого и старческого возраста обусловлено всеми перечисленными причинами, кроме
1 нарушения кровоснабжения головки и шейки бедра
2 неустойчивой фиксации отломков
3 недостаточной репозиции отломков
4 ранней нагрузки на поврежденную конечность
5 возраста больного (+)
23 Особенностью чрезвертельных переломов у лиц пожилого и старческого возраста является все перечисленное, кроме
1 хорошего кровоснабжения фрагментов
2 редки ложные суставы
3 при консервативном лечении больные быстро начинают ходить (+)
4 целесообразен остеосинтез
24 При лечении переломов костей голени у пожилых и старых людей преимущественно используют все перечисленные способы, кроме
1 оперативного лечения
2 лечения скелетным вытяжением
3 аппаратного лечения (+)
25 При подозрении на острый гематогенный остеомиелит измерение внутрикостного давления следует производить в течение:
26 При остром гематогенном остеомиелите продолжительность острого периода заболевания составляет:
4 до 10 месяцев
27 Иммобилизация при остром гематогенном остеомиелите в послеоперационном периоде не обеспечивает:
1 необходимый покой
2 уменьшение болей и ограничение воспалительной реакции
3 предупреждение развития контрактур
4 предупреждение развития вывихов и деформаций
5 ускорения восстановления костной ткани (+)
28 Ошибкой в хирургической тактике у больных с эпифизарным остеомиелитом считают:
1 пункцию сустава
2 сквозное дренирование сустава
3 дренирование параартикулярного пространства
5 повторные пункции сустава
29 Во время оперативного вмешательства по поводу острого гематогенного остеомиелита выявлены поднадкостничное и межмышечное скопления гноя. После выполнения декомпрессионной остеоперфорации показано:
1 оставление резиновых выпускников в мягких тканях
2 дренирование параоссального пространства по Редону
3 установление однопросветных дренажей для проточного промывания (+)
4 дренирование двухпросветной трубкой
5 ушивание операционной раны наглухо
30 Больному с гематогенном остеомиелитом в подостром периоде заболевания при сформированной секвестральной коробке показано:
1 оперативное вмешательство по Ворончихину
4 курс физиотерапии
5 внутрикостное введение антибиотиков
31 Декомпрессивная остеоперфорация при остром гематогенном остеомиелите не позволяет:
1 уточнить диагноз в неясных случаях
2 получить отделяемое из костномозгового канала для цитологического исследования
3 снизить внутрикостное давление
5 полностью санировать очаг поражения (+)
32 Строгую иммобилизацию конечности при остром гематогенном остеомиелите при благоприятном течении целесообразно применять не более:
33 Наиболее типичными рентгенологическими признаками хронического остеомиелита являются:
1 остеосклероз, формирование секвестров, облитерация костномозгового канала (+)
2 периостальная реакция
3 уплотнение структуры параоссальных тканей
4 размытость и нечеткость кортикального слоя кости
5 явление пятнистого остеопороза
34 Сквозное дренирование при эпифизарном остеомиелите показано:
1 во всех случаях установления диагноза
2 при неэффективности пункционного ведения (+)
3 при параартикулярной флегмоне
4 при обнаружении при первой пункции значительного количества выпота
5 не показано вообще
35 При подозрении на эпифизарный остеомиелит показано:
1 назначение антибактериальной терапии, наблюдение
2 диагностическая пункция сустава (+)
3 дренирование сустава
5 остеопункция и измерение внутрикостного давления
3 ассоциативной флоры
4 характер микрофлоры значения не имеет
5 анаэробной флоры
37 После выполнения остеоперфорации контрольная рентгенограмма выполняется в сроки:
38 Дренирование и промывание костномозгового канала при остром гематогенном остеомиелите показано:
1 при значительном сроке заболевания и тотальном поражении кости (+)
2 всегда для введения антибиотиков
4 при получении крови под большим давлением
5 при антибиотикорезистентном возбудителе заболевания
39 Оперативное лечение при остром гематогенном остеомиелите костей таза показано при:
1 подтверждении диагноза рентгенологически
2 формировании гнойных затеков мягких тканей (+)
3 всегда показана только консервативная терапия
4 для подтверждения диагноза
5 показано всегда
40 Обычная локализация саркомы Юинга:
41 Клиническая картина при саркоме Юинга:
1 опухоль растет медленно, болей нет
2 боли непостоянного характера, гипертермия в области припухлости (+)
3 резкие постоянные боли в конечности в покое
5 саблевидная деформация голени
1 порок развития эпифизарного хряща, проявляющийся разрастанием в метафизарных отделах кости (+)
2 доброкачественная опухоль
3 злокачественная опухоль
4 порок развития мезенхимы кости
5 заболевание воспалительного характера
43 Клинические проявления экзостозной хондродисплазии выражаются:
1 плотным, безболезненным образованием, располагающимся вблизи от зоны роста (+)
2 резко болезненным образованием
3 нерезкими ночными болями с воспалительной реакцией крови
4 резким ухудшением общего состояния, отеком конечности, болью
44 Основными рентгенологическими признаками очаговой фиброзной дисплазии являются:
1 очаг поражения имеет четкие границы с четкой пограничной склеротической каймой, большой очаг может включать в себя несколько маленьких диаметром 1 – 2 см, при больших размерах отмечается вздутие кости (+)
2 симптом козырька, вкрапление извести в окружающих тканях
3 наиболее частая локализация – диафиз
5 нарушение конгруентности суставных поверхностей
1 порок развития, связанный с нарушением процесса оссификации
2 доброкачественная первичная опухоль скелета, имеющая наиболее простое гистологическое строение, продуцирующее в себе костную ткань (+)
3 злокачественная, быстро растущая опухоль
4 порок развития костной ткани
5 атипично протекающий воспалительный процесс в костной ткани
46 Наибелее типичными клиническими проявлениями остеомы являются:
1 плотное неподвижное образование, растет в любом направлении (+)
2 Протекает бессимптомно, выявляется случайно
3 ухудшение общего самочувствия, резкие боли в пораженной конечности
4 располагается образование вблизи ростковых зон, растет в направлении диафиза
5 укорочение конечности, боли при физической нагрузке
47 К рентгенологическим признакам остеомы относятся:
1 опухоль является продолжением костного вещества, имеет ровные и четкие границы с окружающими тканями (+)
2 имеется остеопророз и деструкция в зоне поражения, отслоение надкостницы
4 опухоль прорастает в мягкие ткани и не имеет четких границ
5 опухоль располагается в метафизарной зоне, имеет направление роста к центру диафиза холмовидной или грибовидной формы
48 Лечение остеомы:
3 рентгено-радиооблучение очага с последующим оперативным лечением
4 наблюдение (самоизлечение с возрастом)
5 наблюдение и оперативное лечение при быстром росте и озлокачествлении
1 доброкачественная опухоль кости остеогенного происхождения (+)
2 злокачественная опухоль кости остеогенного происхождения
3 ) осложнение хронически протекающего воспалительного процесса
4 нарушение процесса оссификации кости
5 атипичная форма остеомиелита
50 К наиболее характерными симптомами остеоид-остеомы относятся:
1 ноющие ночные боли, усиливающиеся с течением болезни, болезненная припухлость в области очага поражения (+)
2 укорочение конечности, боли при длительной физической нагрузке
3 выпот в области пораженного сустава, контрактура, боль только при движении
4 протекает бессимптомно, выявляется случайно как рентгенологическая находка
5 резкие пульсирующие боли, отек больной конечности
51 Рентгенологическая картина при остеоид-остеоме включает следующие признаки:
2 отмечается дефект в кортикальном отделе метафизарной части кости с четкой склеротической каймой
3 бокаловидное утолщение метафизов, остеопороз
5 очаговый остеопороз, смазанные контуры кости
52 Наиболее частая локализация остеоид-остеомы:
1 бедренная, большеберцовая, плечевая кости (+)
2 позвоночник, кости стопы
3 малоберцовая кость, кости таза
4 лопатка, кости кисти
53 Клиническая картина при остеогенной саркоме в начале заболевания выражается следующими признаками:
1 боли в покое, припухлость, болевая контрактура (+)
2 повышение температуры тела, увеличение региональных лимфоузлов
3 боли нет, припухлость, гиперемия
4 боль при движении, хромота
5 патологическая подвижности в области наибольшей болезненности
54 Рентгенологическая картина при остеогенной саркоме характеризуется:
3 остеопорозом кости, окруженным зоной склероза
4 отсутствием четкой границы проникновения в окружающие ткани
5 бокаловидным расширением метафизов, искривлением оси конечности
55 Гемангиомой кости чаще всего поражается:
1 позвоночник, кости черепа (+)
2 бедренная кость
3 большеберцовая кость
4 кости предплечья
56 Рентгенологическая картина при саркоме Юинга характеризуется:
1 пятнистым остеопорозом тела кости, остеолизом кортикального слоя, луковичным гиперостозом (+)
2 остеопорозом кости с зоной склероза
3 бахромчатым периоститом, отслоением надкостницы, спикулами
4 овальным очагом просветления со штампованными краями
5 очагом размером до 2 см, расположенным в метафизарной зоне
57 Измерение внутрикостного давления больному с подозрением на острый гематогенный остеомиелит показано при:
1 наличии болей в конечности и высокой температуре (+)
2 при указании в анамнезе на травму и отсутствии повреждений:
3 при картине ревматизма, когда отмечено поражение сустава
4 при синдроме заболевания мягких тканей
5 во всех указанных случаях
58 Сроки дренирования мягких тканей при остром гематогенном остеомиелите определяются:
1 характером и количеством патологического отделяемого (+)
2 улучшением самочувствия
3 ) динамикой лабораторных показателей
4 динамикой рентгенологических данных
5 купированием болевого синдрома
59 Наиболее частым возбудителем острого гематогенного остеомиелита является:
Опухоль кости – это группа новообразований (как доброкачественных, так и злокачественных), которые образуются из костной или хрящевой ткани. К данной категории принято относить первичные опухоли, однако, некоторые ученые дают данное определение и вторичным процессам, развивающимся в костной ткани при метастазировании злокачественных образований, которые происходят в иных органах.
Эпидемиология и причины возникновения костной опухоли
Злокачественные (раковые) новообразования на кости составляют всего 1% от всех зафиксированных случаев заболевания. В большинстве случаев им подвержены люди молодого и среднего возраста. Наиболее частыми зонами поражения становятся нижние конечности (в 2 раза чаще, нежели верхние).

Среди дополнительных причин также могут быть названы: полученные ранее высокие дозы ионизирующего облучения и проведенные операции по пересадке костного мозга.
Лечением доброкачественных образований занимаются травматологи, онкологи и ортопеды, лечением злокачественных – исключительным образом онкологи.
Симптоматика заболевания
К первым симптомам принято относить следующие:
- Болевые ощущения. Первичные симптомы заболевания незначительны, поэтому их можно принять за привычную для многих боль, например, при остеохондрозе или иных болезнях суставов и позвоночника. Боль локализуется достаточно глубоко, носит систематический характер и возникает не только при физической нагрузке, но и в состоянии покоя. По мере увеличения новообразования в размерах, болевые ощущения становятся постоянными.
- Появление и развитие хромоты не исключается в случае появления новообразования на нижней конечности.
- В месте локализации боли возможно появление припухлости, которая может определяться пальпацией и визуально.
- Среди общих признаков также принято называть: общее ухудшение самочувствия, резкое снижение веса, постоянная слабость и быстрая утомляемость.

Классификация
Даже несмотря на то, что опухоль кости имеет столь невысокое процентное соотношение в общей статистике, классификация данного заболевания достаточно обширна, и существует более 30 видов данного новообразования. Первоначально все их можно подразделить на три основные группы:
- Доброкачественное — это новообразование, которое не подвержено раковому преобразованию и характеризуется более благоприятным прогнозированием в целом.
- Злокачественная — опухоль, отличающаяся агрессивным ростом. В данном случае существует постоянная угроза метастазирования в другие органы, возникающая из-за бесконечного процесса деления пораженных клеток.
- Промежуточный вид – новообразование, которое по своей структуре схоже с доброкачественным видом, но при присутствии благоприятных для перерождения условий, способно перерасти в злокачественный.
- Остеосаркома – самое распространенное злокачественное новообразование, занимающее примерно 60% от иных видов опухолей. Ему подвержены люди в возрасте от 20 – до 30 лет. Область поражения: коленные суставы и трубчатые кости ног, тазовые кости. Данный вид отличается четко выраженной симптоматикой уже на начальном этапе появления. Немногим чаще остеосаркоме подвержены молодые мужчины.
- Хондросаркома – новообразование, которому обычно подвержены представители сильного пола в возрастной категории от 40 – до 50 лет. Немного реже хондросаркома встречается у маленьких детей. Места локализации: плечевой пояс, ребра, тазовые кости.
- Юкстакортикальная хондросаркома – редкий вид ракового образования, составляющий всего 2% от общего числа хондросарком. Место поражения – метафизарая часть бедренной кости.
- Саркома Юинга – новообразование, локализующееся в костномозговом содержимом трубчатых костей. Группа риска — дети (преимущественным образом мальчики), но при этом не исключается вероятность появления и развития в старшем возрасте.
- Ангиосаркома – заболевание, характерное как для мужчин, таки для женщин, достигших возраста 40-50 лет. Область локализации – конечности (преимущественно нижние).
- Фибросаркома – достаточно редко встречающийся вид новообразования. Обнаруживается лишь в 1-4 % от всех случаев злокачественного поражения. Область локализации: коленный сустав, конечностей, возможно поражение челюсти. Появляется у мужчин и женщин в возрастном промежутке от 20 – до 40 лет.
- Миелома.
- Мезенхимома и другие.






- Остеома – опухоль, выявляющаяся максимально часто в юношеском возрасте и у подростков. Зона поражения: кости черепа, плечевого пояса и бедер. Возможна самая опасная локализация новообразования на внутренней пластинке костей черепа. Остеома бывает двух типов: гиперпластическая (новообразование, появляющееся из костной ткани) и гетеропластическая (из соединительной ткани).
- Остеохондрома – опухоль, развивающаяся в хрящевой зоне длинных трубчатых костей. В 30 % выявляется в области колена, однако, возможно появление в головке малоберцовой кости, в позвоночнике, в костях таза и в проксимальной части плечевой кости.
- Хондрома – новообразование, развивающееся главным образом из хрящевой ткани. Возможная зона поражения: кости верхних и нижних конечностей (стопы, кисти), трубчатые кости и ребра. В 5-8% всех случаев существует угроза превращения в злокачественное образование.
- Хондробластома.
- Липома и т.д.
Принципиальное отличие злокачественных образований от доброкачественных — ускоренные темпы роста первых. Для них характерно первоначальное наличие неподвижного, уплотненного, но зачастую безболезненного образования, агрессивно увеличивающегося в размерах.

Диагностика заболевания
Кроме осмотра, сбора анамнеза и проведения общеизвестных процедур по исследованию крови, диагностика заболевания предполагает проведение следующих исследований:
- Клиническое обследование;
- Цитологическое исследование;
- Применение методов медицинской визуализации (рентгеновские исследования, магниторезонансная и позитронно-эмиссионная томография, радиоизотопное изучение).
- Для образования характерны значительные размеры;
- Отмечаются процессы прорастания новообразования в мягкие ткани;
- Разрушение клеток костной ткани.
- Новообразование имеет четко очерченные границы и отличается небольшими размерами;
- Нет прорастания в прилежащие мягкие ткани;
- Вокруг опухоли присутствует толстый ободок склероза.
Этап развития опухоли, ее распространенность и анатомические взаимодействия с тканями, прилежащими к ней, помогают определить дополнительные обследования: МРТ, ангиография, КТ, сканирование с пораженной костью.
Только в случае применения полного комплекса обследования существует возможность точного определения типа новообразования, его параметров, стадии развития и точного места расположения пораженного участка костной ткани.

Для онкологии костной ткани, как и для иных видов раковых опухолей, характерны четыре этапа развития.
- Новообразование находится в пределах кости и не дает метастазы в близлежащие структуры. Опухоль не представляет особой опасности для пациента, так как легко поддается современным методам лечения вплоть до полного выздоровления. Основная опасность в том, что выявить онкологию на этом этапе достаточно сложно в связи с отсутствием ярко выраженной симптоматики. Единственная возможность обнаружения – систематическое наблюдение и проведение регулярных обследований.
- Вторая стадия характеризуется наличием злокачественного образования в костной ткани, но отмечается склонность к метастазированию. На прилежащих мягких тканях уже обнаруживаются одиночные пораженные клетки.
- Многочисленные образования появляются на разных участках кости. Апитичные клетки присутствуют в большем количестве на соседних мягких тканях и обнаруживаются в лимфоузлах.
- Для данного этапа характерно обнаружение злокачественного образования не только в кости. Пораженные клетки с током крови и лимфы попадают на соседние или отдаленные органы. Метастазы обнаруживаются повсеместно.
Лечение
Выбор метода лечения новообразований зависит от нескольких факторов:
- Этапа развития и качества новообразования;
- Физических характеристик опухоли и скорости ее роста;
- Общего физического состояния пациента (возраст, наличие иных заболеваний и т.д.).
Среди общепринятых способов лечения новообразования выделяют:
- Хирургическое вмешательство;
- Лучевая терапия;
- Криохирургия.
Системное медикаментозное лечение включает химиотерапию, гормональную терапию, биологическое лечение.
Щадящие хирургические операции назначаются, как правило, пациентам с доброкачественными новообразованиями. Операция по удалению опухоли может сопровождаться, при появлении необходимости, резекцией кости – удалению ее части. После этого проводится процедура костной пластики, при которой недостающая часть ткани заменяется трансплантатом.
Химия терапия предполагает применение противоопухолевых медикаментозных средств с целью уничтожения атипичных клеток. Данный метод не используется лишь при лечении хондросаркомы.
Лучевое лечение может быть дополнительным способом при хирургическом вмешательстве, допустимо в качестве основного для тех пациентов, которые отказываются делать резекцию, либо выявлены противопоказания к ее проведению.

Современной техникой, позволяющей заменить традиционную хирургию, является криохирургия.
Данный метод может быть использован в случаях лечения некоторых злокачественных образований, либо же в тех ситуациях, когда иные проведенные терапевтические методы оказались безуспешными.
С целью лечения злокачественных новообразований применяются аномально низкие температуры (до -198 ° С). Разрушительная сила мороза приводит к созданию внутри пораженного участка множества ледяных кристаллов, которые оказывают давление на внутриклеточную полость. В результате такое воздействие приводит не только к разрыву апитичных клеток, но и к прекращению их питания. В дальнейшем это становится главным препятствием к их росту и делению.
Прогнозы
Самый благоприятный прогноз ожидает пациента в случае обнаружения новообразования на первой стадии болезни. В 80% случаев адекватного лечения может быть обеспечена 5-летняя выживаемость заболевших. На следующей стадии процент успеха резко сокращается до 62. Лечение злокачественного образования, выявленного на двух последних стадиях, позволяют пациентам прожить 5 и более лет лишь в 30%.
Профилактика
Среди основных методов профилактики новообразований называют:
- Здоровый образ жизни;
- Регулярный прием поливитаминных комплексов;
- Квалифицированное наблюдение за патологиями и хроническими болезнями, в случае их обнаружения;
- Систематическое прохождение профилактических осмотров;
- Своевременное обращение за квалифицированной помощью к опытным медицинским специалистам;
- Наблюдение и профессиональное лечение потенциальных предраковых образований.

Природа появления опухоли костной ткани до сих пор до конца не изучена, поэтому пострадать от нее может каждый.
Читайте также:

