Муцинозная опухоль низкой степени злокачественности

-
4 минут на чтение

Разновидностей злокачественных в медицине выделяют множество. Среди них выделяют муцинозную карциному, имеющую определенные особенности. Она способна поражать многие органы и ткани, представляет опасность для организма человека.
- Общая информация
- В каких органах и тканях возникает
- Причины
- Симптомы
- Диагностика
- УЗИ
- Лапароскопическое исследование
- Биопсия
- КТ или МРТ
- Методы лечения
- Операция
- Химиотерапия
- Лучевая терапия
- Осложнения
- Прогноз
Общая информация
Муцинозная форма рака имеет ряд отличий от остальных типов злокачественных образований. Основной особенностью является наличия слизи, которая располагается внутри мутированных клеток и вокруг них.
Также специалисты выделяют необычное клеточное строение. Они представляют собой протокоподобные образования, плавающие в слизи. По своему внешнему виду опухоль представляет собой узел, диаметр которого составляет до 2 см. Связь с кожным покровом отсутствует, но определяются четкие контуры.
Новообразование имеет мягкую консистенцию, может содержать кальцификаты. Это структуры различного размера, образованные солями кальция. Признаки злокачественности муцинозной формы выражены слабо.
Заболевание диагностируется преимущественно у женщин в возрасте от 40 лет. У мужчин карцинома также встречается и поражает чаще всего органы мочеполовой системы.
В каких органах и тканях возникает
Муцинозный рак способен возникать в различных органах и тканях. Патологический процесс может поражать ткани органов брюшной полости, малого таза, мочеполовой системы, молочных желез. Зачастую опухоль обнаруживается паховых, подмышечных и шейных лимфоузлах.
В зависимости от степени его развития опухоль способна прорастать в глубокие слои тканей, становиться причиной распространения метастазов.
Причины
Точных причин развития различных новообразований, в том числе и муцинозной формы рака, не установлено. Но специалисты выделили группу факторов, способных оказать влияние на организм и спровоцировать процесс перерождения клеток.
В первую очередь, по мнению ученых, большое значение имеет наследственность. У большой группы пациентов близкие родственники страдали онкопатологиями или в анамнезе имеются сведения о наличии доброкачественных образованиях.
Так, причинами развития опухолей злокачественного характера могут являться воздействие химических, токсических веществ, радиационное излучение. Данные факторы оказывают негативное влияние на весь организм и могут привести к развитию определенных патологий.

- Общее
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Спровоцировать процесс перерождения клеток, по мнению специалистов, могут заболевания внутренних органов инфекционного и воспалительного характера.
В группу риска входят люди, страдающие лишним весом, ожирением, сахарным диабетом, имеют в анамнезе иные опухоли доброкачественного течения.
Симптомы
В результате того, что муцинозная карцинома способна формироваться на различных тканях и органах, клиническая картина будет разнообразной. К основным признакам злокачественной опухоли относят слабость, повышение температуры тела, быстрая утомляемость.
На ранних стадиях специфические симптомы обычно отсутствуют, что вызвано небольшим размером образования.
В зависимости от расположения опухоли могут проявляться проблемы с мочеиспусканием, задержка мочи, нарушение пищеварения, тошнота, рвота.
Болезненные ощущения зачастую возникают уже на второй стадии, когда образование достигает значительных размеров, начинает оказывать давление на соседние структуры. Сначала они носят временный характер, появляются только при физических нагрузках. С течением времени становятся постоянными, увеличивается их интенсивность.
Пациенты отмечают бледность кожных покровов, увеличение лимфатических узлов. При проведении диагностики выявляется внутреннее кровотечение, приводящее к возникновению анемии.
Диагностика
При появлении симптомов заболевания следует незамедлительно обратиться к врачу. Прежде всего, специалист проведет осмотр, установит имеющиеся симптомы. С целью установления точного диагноза и особенностей течение патологии назначается ряд исследований.
Ультразвуковое исследование органов брюшной полости и малого таза назначается с целью определения локализации, размера и степени распространенности патологического процесса.
С помощью УЗИ можно определить наличие метастатических поражений в соседних и отдаленных органах.
Процедура осуществляется для визуального осмотра органов пищеварительной системы. Методика проводится с применением специального аппарата под название лапароскоп.
Исследование проводит высококвалифицированный специалист. После процедуры возникает небольшой дискомфорт, который самостоятельно проходит через некоторое время.
Забор образцов тканей новообразования используется в целях последующего проведения гистологического исследования.
Анализ биоптата необходим для подтверждения злокачественности новообразования. Процедура проводится под наркозом и является единственным способом определения характера течения заболевания.
Магнитно-резонансная или компьютерная томография используется для выявления метастатических поражений. Современное оборудование позволяет провести послойное сканирование тканей и выявить новообразования даже небольшого размера.
МРТ и КТ считаются самыми информативными методами диагностики, с помощью которых специалист может установить наличие метастазов, область их распространения.
В качестве дополнительных методов в зависимости от расположения опухоли могут назначаться маммография, эндоскопическое и рентгенологическое исследование, анализ крови.
Методы лечения
Лечение осуществляется в соответствии с особенностями течения заболевания. Зачастую применяется комплексная терапия, особенно при наличии метастатических поражений.
Самым эффективным методом лечение муцинозной карциномы является хирургическое вмешательство, направленное на ее удаление.
В зависимости от локализации новообразования, размера проводится полное удаление пораженного органа, его часть или только опухоль с соседними тканями.
Используется в качестве основного метода лечения. Применение химиотерапевтических препаратов позволяет уменьшить размер карциномы, предотвратить распространение патологически измененных клеток.
Но после курса лечения у пациентов возникает ряд побочных эффектов в виде выпадения волос, ломкости ногтей, ухудшения самочувствия. После химиотерапии требуется восстановительный период.
Чаще всего применяется вместе с химиотерапией. Воздействие на опухоль осуществляется путем радиоактивного или ионизирующего излучения.
Недостатком метода является влияние лучей на здоровые ткани, что также приводит к возникновению побочных эффектов.
Осложнения
Муцинозная карцинома вне зависимости от своей локализации становится причиной распространения метастазов при отсутствии терапии.
Они формируются в различных органах и тканях, провоцируя развитие почечной, сердечной, легочной недостаточности. У пациентов также наблюдаются бесплодие, сильные боли в области локализации образования и суставах, анемия, перфорация желудка, кишечная непроходимость.
С течением времени опухоль начинает распадаться, возникают симптомы интоксикации, состояние становится критическим. В результате наступает летальный исход.
Прогноз
Муцинозный рак не является агрессивным типом злокачественной опухоли. При проведении лечения даже на 3 стадии удается добиться положительного результата. Выживаемость при этом составляет более 50%.
Если заболевание обнаружено своевременно, когда новообразование не имеет больших размеров, а метастазы отсутствуют, при проведении терапии пятилетняя выживаемость составляет около 80%.
Муцинозный рак выделен специалистами в отдельную категорию, так как имеет определенные особенности. В первую очередь он отличается низкой степенью злокачественности, что позволяет получить более благоприятный прогноз, особенно при отсутствии метастатических поражений.
Специальных мер по профилактике заболевания не существует. Но в целях снижения риска его образования рекомендуется соблюдать общие правила, которые включают в себя правильное питание, отказ от вредных привычек. Важно регулярно посещать врача и проходить профилактические осмотры. Это позволит своевременно выявить заболевание, провести лечение и исключить осложнения.
Серозный рак, или серозная карцинома яичника — наиболее распространенная (до 80%) разновидность эпителиального рака, который составляет большую часть (90%) злокачественных опухолей яичников. Чаще всего заболевание встречается у женщин старшего возраста. Примерно половине пациенток на момент установления диагноза более 63 лет.
В настоящее время рак яичников входит в десятку самых распространенных причин смертности среди женщин от онкологических заболеваний. Вероятность заболеть им в течение жизни для среднестатистической женщины составляет 1:78, а вероятность погибнуть от него — 1:108.
Зачастую опухоль яичников диагностируют на поздней стадии, так как она долго не вызывает симптомов, и не существует эффективных методов скрининга.
- Причины возникновения серозной карциномы яичников
- Классификация и стадии развития серозной карциномы яичников
- Симптомы и проявления серозной карциномы яичников
- Диагностика серозной карциномы яичников
- Лечение серозной карциномы яичников
- Профилактика возникновения серозной карциномы яичников
Причины возникновения серозной карциномы яичников
Раньше господствовала теория, согласно которой злокачественное перерождение происходит в результате повреждения поверхностного слоя яичника во время овуляции (выхода созревшей яйцеклетки). В настоящее время считается, что в большинстве случаев серозные карциномы изначально развиваются на яичниковом конце маточной трубы. Затем опухолевые клетки распространяются на яичник.
Нормальная клетка становится раковой, когда в ней происходят определенные мутации, из-за которых она перестает подчиняться общим механизмам регуляции и начинает бесконтрольно размножаться, приобретает способность распространяться в организме. Нельзя точно сказать, когда эти мутации произошли у конкретной женщины с раком яичников, и что к ним привело.
Факторами риска называют условия, которые не вызывают заболевание напрямую, но повышают вероятность его развития. Они могут быть связаны с полом, возрастом, наследственностью, образом жизни или внешними воздействиями.
Известные на данный момент факторы риска рака яичников:
- Возраст. Карцинома яичника чаще всего возникают после менопаузы. Их редко диагностируют у женщин младше 40 лет.
- Ожирение. Разделите свой вес в килограммах на квадрат роста в метрах. Если получилось больше 30, ваши риски рака яичников повышены.
- История беременностей. Серозный рак яичников чаще диагностируют у женщин, которые никогда не беременели или решили впервые завести ребенка после 35 лет.
- Заместительная гормональная терапия в постменопаузе. Риски повышены у женщин, которые принимают только препараты эстрогенов. Комбинация эстрогенов и прогестерона более безопасна.
- Семейный анамнез. Риски женщины повышены, если у ее близких родственников был диагностирован рак яичников, молочной железы, толстой или прямой кишки.
- Генетические дефекты. Некоторые наследственные мутации, передающиеся от родителей детям, связаны с наследственными синдромами, при которых повышен риск рака яичников.
- Курение.
Не доказана роль таких факторов, как повышенный уровень мужских половых гормонов (андрогенов), применение талька на область половых органов, особенности питания.
Беременность, кормление грудью и прием оральных контрацептивов относят к факторам, снижающим риск развития карциномы яичников.
Классификация и стадии развития серозной карциномы яичников
Ранее серозные карциномы яичников, в зависимости от степени злокачественности, делили на три класса — их так и обозначали: 1, 2 и 3. В 2014 году эксперты Всемирной организации здравоохранения опубликовали классификацию, согласно которой серозный рак делят на два типа:
- I тип — серозные карциномы низкой степени злокачественности. Они медленно растут. Обычно сначала развивается доброкачественное новообразование — серозная цистаденома. Затем она трансформируется в пограничную опухоль, и впоследствии происходит озлокачествление. В опухолях I типа часто обнаруживают мутации генов KRAS и BRAF.
- II тип — серозные карциномы высокой степени злокачественности. Они ведут себя более агрессивно, быстро растут. Лечить их очень сложно из-за того, что они часто становятся устойчивы к противоопухолевым препаратам (развивается резистентность), рецидивируют. В таких опухолях нередко отмечаются мутации гена TP53, инактивация гена BRCA1/2.
Для определения стадии серозной карциномы используют общепринятую международную систему TNM. Буквой T обозначают характеристики первичной опухоли, ее размеры, прорастание за пределы яичников:
- T1: опухоль ограничена одним (T1a) или обеими (T1b) яичниками, при этом может иметь место разрыв капсулы, разрастания опухоли на поверхность яичника, присутствие опухолевых клеток в жидкости, которая находится в брюшной полости (T1c).
- T2: опухоль прорастает в матку, маточные трубы (T2a), или в другие органы таза (T2b), при этом опухолевые клетки могут присутствовать в жидкости в брюшной полости (T2c).
- T3: микроскопические метастазы в брюшине (T3a), или крупные метастазы в брюшине до 2 см (T3b), или метастазы в брюшине более 2 см (T3c).
Буква N обозначает наличие (N1) или отсутствие (N0) очагов в регионарных лимфатических узлах, буква M — наличие (M1) или отсутствие (M0) отдаленных метастазов.
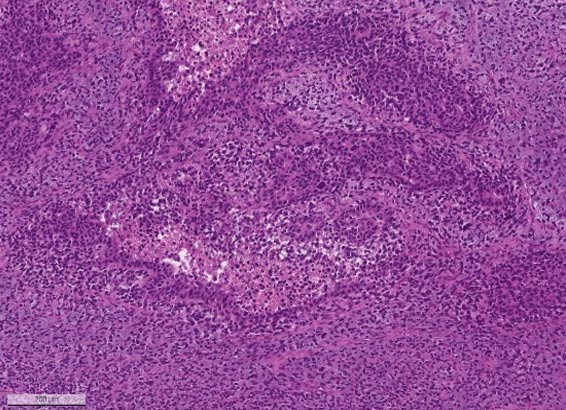
Метастаз серозной карциномы яичника high-grade
Симптомы и проявления серозной карциномы яичников
Распространенные симптомы серозного рака яичников неспецифичны, они встречаются при многих других заболеваниях, не связанных со злокачественными опухолями. Эти проявления должны насторожить, если они стойкие, беспокоят в течение длительного времени или возникали более 12 раз за последний месяц:
- Вздутие живота.
- Боли в животе, в области таза.
- Быстрое насыщение во время приема пищи.
- Частые мочеиспускания, императивные позывы — когда возникает сильное желание немедленно помочиться.
Время возникновения симптомов не связано со стадией рака яичников и вариабельно у разных женщин. В одних случаях жалобы появляются на ранних стадиях, а в других женщину ничего не беспокоит, даже когда опухоль проросла в соседние органы и метастазировала.
Другие возможные проявления серозной карциномы: повышенная утомляемость, боли в пояснице, болезненность во время секса, запоры, расстройства месячных (нерегулярные, обильные), беспричинная потеря веса.
Диагностика серозной карциномы яичников
Обычно, если женщина обращается к врачу с симптомами, которые могут быть вызваны патологиями яичников, в первую очередь назначают ультразвуковое исследование, потому что это простой, доступный, недорогой, безопасный и в то же время весьма информативный метод диагностики. УЗИ помогает оценить размеры и внутреннюю структуру яичника, обнаружить патологические образования, отличить плотные опухоли от кист (патологических полостей с жидкостью).
Единственный способ разобраться, является ли обнаруженная опухоль злокачественной или доброкачественной — провести биопсию. При раке яичника материал для исследования обычно получают в ходе хирургического удаления опухоли. Реже прибегают к диагностической лапароскопии или биопсии с помощью иглы, введенной в яичник через кожу. Если у женщины обнаружена жидкость в животе - асцит, - проводят лапароцентез. Асцитическую жидкость выводят через прокол и отправляют на цитологическое исследование.
Обследование при подозрении на серозную карциному яичника обязательно должно включать общие анализы мочи и крови, коагулограмму (исследование свертываемости крови), биохимический анализ крови для оценки функции печени и почек, анализ на онкомаркер СА125. Если женщина старше 40 лет, в крови исследуют уровень альфа-фетопроотеина и хорионического гонадотропина, это помогает исключить другие типы злокачественных опухолей яичников.
Проводят гастроскопию, колоноскопию, УЗИ молочных желез.
После того как злокачественная опухоль яичников обнаружена, нужно оценить ее размеры, расположение, проверить, прорастает ли она в соседние органы, есть ли поражение регионарных лимфатических узлов и отдаленные метастазы. В этом помогают такие методы диагностики, как:
- Компьютерная томография.
- Рентгенография грудной клетки.
- Позитронно-эмиссионная томография.
- Диагностическая лапароскопия.
Лечение серозной карциномы яичников
Обычно лечение начинают с хирургического вмешательства. Дальнейшую тактику врач определяет по результатам операции.
Операция при раке яичников преследует две цели: максимально удалить опухоль и уточнить ее стадию. Практически всегда начинают с того, что у женщины удаляют матку (проводят экстирпацию) с маточными трубами и яичниками, большой сальник и лимфатические узлы, которые могут быть поражены опухолевым процессом. Удаленные новообразования отправляют на гистологическое, цитологическое исследование. Также хирурги проводят смывы из брюшной полости: промывают ее физиологическим раствором и отправляют его на цитологию. Если в брюшной полости присутствует жидкость, она также должна быть подвергнута анализу.
В редких случаях, у молодых женщин с раком на ранней стадии, может быть проведена органосохраняющая операция.
После того как хирург удаляет матку с яичниками, беременность в дальнейшем становится невозможной, у женщины наступает менопауза.
В зависимости от стадии и степени агрессивности опухоли, после операции по поводу серозного рака яичников может быть назначен курс адъювантной химиотерапии. Обычно применяют комбинацию из двух типов химиопрепаратов, один из которых относится к препаратам платины (цисплатин, карбоплатин), а другой — к таксанам (паклитаксел, доцетаксел).
Если изначально понятно, что хирург не сможет обеспечить оптимальную циторедукцию, лечение начинают с неоадъювантной химиотерапии, затем выполняют операцию, и после этого снова назначают курсы химиотерапии. В некоторых случаях показана внутрибрюшинная химиотерапия, когда раствор химиопрепарата вводят в брюшную полость.
Иногда после химиотерапии опухолевые очаги больше не обнаруживаются в организме женщины. Но впоследствии сохраняется довольно высокий риск рецидива, особенно при серозной карциноме яичника высокой степени злокачественности.
Одно из самых опасных осложнений рака яичников — канцероматоз брюшины. Это состояние, при котором раковые клетки распространяются по поверхности внутренней оболочки брюшной полости — брюшине. При этом прогноз резко ухудшается.
До недавнего времени не было эффективных способов борьбы с этим осложнением. Во время операции хирург не может удалить мелкие очаги, и из-за них происходит рецидив. При внутривенном и интраперитонеальном (внутрь брюшной полости) введении химиопрепараты плохо проникают в опухолевую ткань.
В настоящее время для борьбы с канцероматозом брюшины при раке яичников применяется HIPEC — гипертермическая интраперитонеальная химиотерапия. Хирурги удаляют в брюшной полости все крупные опухолевые очаги, а затем ее промывают раствором химиопрепаратов, подогретым до 41-42 градусов. Высокая температура повреждает опухолевые клетки и повышает эффективность химиопрепаратов.
Преимущества HIPEC по сравнению с классическими методами лечения доказаны во многих клинических исследованиях. Этот метод подходит в случае, когда всем крупные опухоли можно удалить хирургически, если нет отдаленных метастазов, и если женщина может перенести операцию по состоянию здоровья.
Профилактика возникновения серозной карциномы яичников
У большинства женщин есть несколько факторов риска, связанных с эпителиальным раком яичников. Но это не означает, что все они непременно заболеют. Некоторые меры помогают снизить риск:
- Поддержание нормального веса и отказ от вредных привычек.
- Прием оральных контрацептивов. Исследования показали, что, если женщина принимает их в течение 5 лет, ее риски развития опухолей яичников снижаются на 50%. Но стоит помнить, что эти препараты имеют некоторые побочные эффекты, в том числе немного повышают риск рака молочной железы.
- В постменопаузе нужно с осторожностью относиться к применению заместительной гормональной терапии.
- Беременность и роды до 35 лет способствуют снижению риска.
- Сильно снизить риски помогает перевязка маточных труб и удаление матки с придатками. Но такие операции не стоит выполнять только ради профилактики рака, к ним должны быть обоснованные показания.
Если в вашей семье часто были случаи рака яичника, стоит получить консультацию клинического генетика. Возможно, вы являетесь носительницей генетических дефектов, которые повышают риски.

Слизистый рак молочной железы — иногда называемый муцинозным, коллоидным, желатинозный, мукоидным раком — является редкой формой инвазивной протоковой карциномы (рак, который начинается в молочном протоке и распространяется за его пределы в близлежащие здоровые ткани). Особенностью муцинозной карциномы (слизистого рака) является то, что ее клетки продуцируют муцин. Последний является ключевым компонентом слизи. Если рассмотреть эту опухоль под микроскопом, то кажется, что раковые клетки плавают в луже слизи.
На слизистый рак приходится от 2 до 5% всех злокачественных новообразований молочной железы.
Большинство слизеобразующих опухолей молочной железы положительны по рецепторам эстрогена и прогестерона. Слизистый рак молочной железы редко метастазирует в регионарные лимфатические узлы (не более чем в 3 % случаев). Обычно диагностика и лечение не вызывают затруднений. Прогноз благоприятный.
Распространенность
Хотя муцинозная карцинома выявляется в любом возрасте, тем не менее чаще она встречается у женщин в менопаузальном возрасте, пик заболеваемости приходится на возраст от 55 до 70 лет.
Симптомы слизистого рака
Слизеобразующая опухоль муцинозного рака молочной железы под пальцами ощущается как округлое образование, мягкой или плотной консистенции, четко отграниченное. Пальпаторно она практически ничем не отличается от обычной кисты. С увеличением размера слизистый рак на ощупь становится более эластичным по консистенции, подвижным. Это не характерно для наиболее часто встречаемых гистологических форм рака молочной железы.
Небольшие опухоли редко становятся причиной болевых ощущений. Боль обычно появляется при крупных опухолях, которые давят на окружающие ткани. Другие симптомы слизистого рака молочной железы:
- Беспричинно возникающая деформация, отек, увеличение или уменьшение размеров груди.
- Увеличение лимфоузлов под мышкой с одной стороны.
- Инверсия соска (втягивание).
- Выделения из соска, иногда кровянистые.
- Изменение цвета или структуры кожи молочной железы, в том числе симптом лимонной корки)
- Боль в соске (редко)
Наличие хотя бы одного из этих симптомов — достаточный повод для немедленного обращения к врачу.
Причины
Ученые пока не знают, что вызывает злокачественную опухоль. Тем не менее, они считают, что факторами, способными спровоцировать развитие муцинозного рак молочной железы, являются нарушения гормонального баланса (такие как менопаузальная гормональная терапия) и некоторые мутаций в генах BRCA1 и BRCA2. Перечисленные факторы риска не являются сугубо специфичными для слизистой карцинома, они актуальны и для других гистологических форм рака молочной железы.
Некоторые ученые указывают на особую роль в развитии слизистой карциномы мутаций гена HER2. Функция HER2 (англ. human epidermal growth factor receptor 2 – второй рецептор фактора роста эпидермиса) состоит в регуляции роста и размножения клеток.
Общие факторы риска, связанные со всеми типами рака молочной железы, включают:
- раннее менархе (до 12 лет);
- поздняя менопауза (после 55 лет);
- семейная история по раку молочной железы;
- первые роды после 30 лет;
- обучение грудной клетки;
- нездоровая диета;
- избыточный вес и/или малоподвижный образ жизни;
- курение (особенно, если оно начато в юном возрасте).
Диагностика слизистого рак молочной железы
Гистологически муцинозный рак молочной железы легко верифицируется, так как его клетки имеют характерные особенности. Тем не менее, в диагностики этой карциномы имеются свои нюансы, требующие проведения следующих исследований:
- Слизистая карцинома может быть обнаружена рядом с другой более распространенной формой рака молочной железы или её клетке могут входить в состав этих опухолей. Порой рядом с этой раком выявляется протоковая карцинома in situ (DCIS).
- Слизеобразующие опухоли могут содержать участки скопления клеток инвазивной протоковой карциномы (invasive ductal carcinoma, IDC). Если клеток IDC более чем 10% в опухоли, то это смешанная муцинозная карцинома.
- Иногда слизистый рак молочной железы путают с так называемым слизисто-подобной опухолью (мucocele-like tumor, MLT), которое часто ассоциирована с атипичной протоковой гиперплазией (atypical ductal hyperplasia, ADH) и DCIS.
Ввиду этого диагностика слизистого рака молочной железы может включать следующие:
- Клинический осмотр. Онколог осмотрит молочные железы, оценит состояние надключичных и подмышечных лимфатических узлов. Он также поинтересуется о семейном анамнезе и факторах риска развития рака молочной железы.
- Маммография: на рентгеновских маммограммах опухоль часто имеет округлую форму с четкими границами (выглядит как доброкачественная опухоль молочной железы, другие инвазивные типы рака молочной железы представлены образование с неровными краями и микроуальцинатами, что более специфично для злакачественной опухоли).
- УЗИ молочных желез: как и маммографии, УЗИ молочных желез имеет низкую специфичность.
- МРТ молочной железы: имеет более высокой чувствительностью и специфичностью в сравнении с УЗИ и маммографией
- Биопсия молочной железы: процедура предусматривать забор ткани молочной железы с помощью иглы или через небольшой разрез кожи для исследования под микроскопом. Для слизистого рака характерны скопления опухолевых клеток, вокруг которых находится муцин.
Биопсия очень важна при муцинозном раке. С помощью метода лучевой диагностики невозможно узнать — опухоль доброкачественная или нет, определить, какой присутствует вид рака молочной.
Слизистый рак молочной железы: лечение
План лечения слизистой карциномы может включать один или несколько методов воздействия на опухоль.
Лампэктомия — удаляется часть груди, которая содержит опухоль, и часть здоровой ткани вокруг нее.
Муцинозный рак редко метастазирует в регионарные лимфоузлы (не более чем в 3 % случаев). Тем не менее, некоторые хирурги рекомендуют сделать биопсию сторожевого лимфатического узла, чтобы проверить, не проник ли рак в другие области.
Мастэктомия также может быть предложена. Эта операция (более точное название: ампутация молочной железы) предусматривает удаление молочной железы (или обеих грудей, если необходимо) без удаления подмышечных лимфатических узлов. Как и при лампэктомии, может быть выполнена биопсия сторожевого лимфатические узла.
После осмотра легких врач может предложить лучевую терапию. Лучевая терапия — это использование радиации для лечения новообразований, высокоэнергетические лучи направляются непосредственно в пораженный участок груди, чтобы уничтожить раковые клетки.
Злокачественные клетки более восприимчивы к радиации, чем здоровые. Несмотря на то, что в ходе лучевой терапии здоровые клетки также повреждаются, в отличие от злокачественных, они способны восстанавливаться. Повреждение здоровых клеток обуславливает появление побочных явлений лучевой терапии.
Радиотерапия при слизистом раке молочной железы может применяться как самостоятельно, так и в комбинации с хирургическим лечением.
Химиотерапия включает прием противораковых таблетированных препаратов или внутривенные инфузии. Препараты химиотерапии губительно воздействуют на клетки злокачественных опухолей.
Гормональная терапия предусматривает назначение препаратов, которые блокируют действие или подавляют выработку эстрогена (например, тамоксифен). Гормональная терапия довольно часто используется при данном гистологической форме рака груди. Так как в большинстве случаев слизистая карцинома положительна по рецептору эстрогена и/или прогестерона. Доказано что, гормональная терапия снижает риск рецидива.
Муцинозный рак молочной железы: прогноз
Слизистый рак относится к наименее агрессивным злокачественным опухолям молочной железы, характеризуется низкой метастатической активностью и хорошими отдаленными результатами лечения. Как правило, выявляются опухоли с низкой степени злокачественности. Метастазы в подмышечные лимфатические узлы встречаются в 12–14% случаев.
Муцинозные карциномы молочной железы имеют вполне благоприятный прогноз по сравнению с инвазивными формами протокового рака. Чистые опухоли имеет лучший прогноз, чем смешанная слизистая карцинома молочной железы. 5-летняя безрецидивная выживаемость колеблется от 81% до 94% (последняя, если лимфатические узлы отрицательные). Поздние отдаленные метастазы могут возникать при чистой муцинозной карциноме.
Статья по теме: Важность понимания вашего прогноза
Несколько слов от OncoInfo
Врачи рекомендуют всем женщинам ежемесячно проводить осмотр и пальпацию молочной железы — примерно на 6-12 день после окончания месячных. Раз в полгода показываться специалисту — гинекологу или маммологу, а с 40 лет ежегодно делать маммографию или раньше, если имеется семейный анамнез по раку молочной железы. Чем раньше будет обнаружен муцинозный рак грудной железы, тем успешнее будет лечение.
Если во время самообследования вы обнаружили уплотнение в груди или другие изменения, не откладывайте визит к врачу. Если онкологическое заболевание диагностируется на 0 или 1 стадии, то шансы полностью выздороветь превышают 95%.
Статья по теме: Рака молочной железы: общие сведения
Список использованных источников:
Читайте также:


