Может ли зуд в заднем проходе быть признаком онкологии
ЗАПИСЬ НА ПРИЁМ 8(926)265-58-85 EMAIL: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
АНАЛЬНЫЙ ЗУД (ЗУД В ЗАДНЕМ ПРОХОДЕ)
Анальный зуд — это заболевание, проявляющееся ощущениями жжения и зуда кожного покрова в области заднего прохода. Это состояние может быть самостоятельным заболеванием или симптомом других болезней, но одинаково вызывает физический и психологический дискомфорт у пациента.
ПРИЧИНЫ ПОЯВЛЕНИЯ АНАЛЬНОГО ЗУДА:
· Зуд часто является симптомом следующих заболеваний:
· запор, диарея (понос)
· воспалительные заболевания нижних отделов кишечника (проктит, парапроктит)
· воспалительные заболевания толстого кишечника (болезнь Крона, неспецифический язвенный колит)
· выпадение прямой кишки
· недостаточная функция сфинктера заднего прохода (недержание стула) — состояние, при котором снижается сократительная способность мышц анального отверстия, и кожа вокруг ануса раздражается выделениями из прямой кишки, не связанными с дефекацией.
Зуд может быть одним из неспецифических симптомов злокачественных новообразований кишечника и наиболее часто — рака анального канала в сочетании с жалобами на боль, примесь крови в стуле, чувство инородного тела в заднем проходе или около него.
Причинами зуда могут быть дрожжевые грибки, вирус герпеса, вирус папилломы человека, глисты (острицы), клещ — возбудитель чесотки, вши.
Зуд является ведущим симптомом таких кожных заболеваний, как дерматит, псориаз, себорейная экзема, плоский лишай.
Раздражение кожи в области заднего прохода и развитие дерматита могут вызывать обычные средства гигиены — мыло, туалетная бумага, гели для душа и специальные средства контрацепции.
У женщин зуд заднего прохода может быть связан с наступлением менопаузы, когда снижение уровня гормона эстрогена нарушает нормальный баланс микрофлоры влагалища, а также вызывает чрезмерную сухость слизистых оболочек.
На ранних стадиях сахарного диабета кожный зуд может ограничиваться зоной анального отверстия. Другие эндокринологические заболевания тоже могут проявлять себя этим симптомом.
Анальный зуд может быть результатом присутствия в пище избыточного количества веществ, раздражающих слизистые оболочки желудочно-кишечного тракта — соли, специй, кислот, синтетических вкусо-ароматических добавок.
ДИАГНОСТИКА АНАЛЬНОГО ЗУДА
Установить причину возникновения зуда в заднем проходе может только врач-колопроктолог после осмотра и обстоятельной беседы с пациентом. Возможно, потребуется провести ряд лабораторных исследований для исключения сахарного диабета, глистных инвазий, грибковых инфекций; женщинам может быть назначена консультация гинеколога. При подозрении на наличие кожного заболевания необходима консультация дерматолога.
Для диагностики заболеваний толстой кишки проводится колоноскопия. Гибкий эластичный зонд с камерой (эндоскоп) вводится через задний проход в просвет прямой и толстой кишок, что позволяет визуально оценить состояние слизистой оболочки толстой кишки практически на всём протяжении толстой кишки (около 2 метров). Колоноскопия позволяет быстро и точно диагностировать начальные стадии геморроя, анальной трещины, выпадения прямой кишки, обнаружить полипы слизистой оболочки кишки а также злокачественные новообразования, симптомом которых может быть анальный зуд. На основании результатов колоноскопии врач определит дальнейшую тактику в отношении выявленного колопроктологического заболевания. В Клинике колопроктологии ЕМС колоноскопия проводится под медикаментозным сном, поэтому дискомфорт при проведении исследования пациент не ощущает.
Полный спектр исследований позволит врачу установить причину анального зуда и назначить правильное лечение.
ЛЕЧЕНИЕ АНАЛЬНОГО ЗУДА
Лечение должно сопровождаться выполнением рекомендаций по гигиене и образу жизни, которые должны стать в дальнейшем хорошей привычкой и методами профилактики анального зуда:
Следует поддерживать кожные покровы в области заднего прохода в чистоте и сухости, носить только хлопчатобумажное нижнее белье.
Исключить из рациона острые, соленые и копченые продукты питания, алкоголь, а также продукты и лекарственные препараты, которые могли бы вызвать жидкий стул.
При запорах по возможности нормализовать стул диетой.
Принимать слабительные средства только по рекомендации врача.
Использовать мыло без запаха и добавок или специальные средства для интимной гигиены; традиционную туалетную бумагу заменить на влажную, или на гигиенический душ после каждого опорожнения кишечника.
Следует также обратиться к колопроктологу, если:
· анальный зуд сопровождается болью, чувством инородного тела в области ануса;
· вы обнаруживаете примесь крови в стуле или на туалетной бумаге;
вам уже исполнилось 50 лет или если в вашей семье есть родственник, который болел колоректальным раком (в этом возрасте рекомендуется пройти скрининг колоректального рака).
Анусом называется отверстие, через которое прямую кишку покидают каловые массы. В анусе выделяют устье (собственно отверстие) и анальный канал — небольшой участок, который находится ниже прямой кишки. Злокачественные опухоли в этой области встречаются редко.
- Причины и факторы риска рака ануса
- Классификация рака ануса
- Стадии рака ануса
- Симптомы
- Методы диагностики
- Лечение рака ануса
- Лучевая терапия при раке ануса
- Химиотерапия
- Прогноз выживаемости
Причины и факторы риска рака ануса
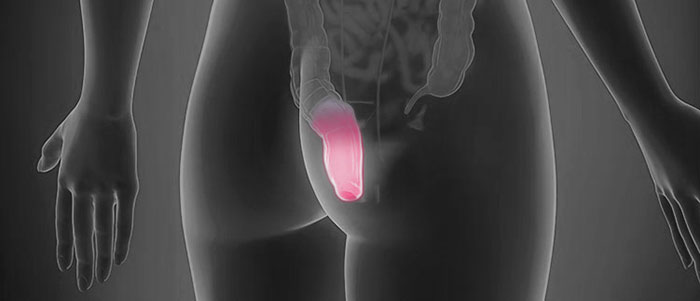
Есть некоторые факторы риска — они повышают вероятность развития рака ануса:
- Один из главных факторов риска — папилломавирусная инфекция. Вирус папилломы человека (ВПЧ) обнаруживается во многих злокачественных опухолях ануса.
- Возраст. Основной контингент больных — люди старше 50 лет.
- Анальный секс. Хроническое раздражение и воспаление может привести к изменениям в слизистой оболочке. Кроме того, при незащищенных анальных половых контактах есть риск передачи ВПЧ.
- Курение. Вредная привычка повышает риск многих типов рака, не только в легких.
- Отягощенный анамнез. Рак ануса с большей вероятностью развивается у женщин, которые проходили лечение по поводу рака шейки матки.
- Снижение иммунитета из-за приема иммунодепрессантов, ВИЧ-инфекции.
Основные меры профилактики рака ануса: безопасный секс, вакцинация против ВПЧ и отказ от курения.
Классификация рака ануса
В зависимости от строения опухолевой ткани под микроскопом, выделяют следующие разновидности рака ануса:
- Плоскоклеточные карциномы (плоскоклеточный рак) встречаются чаще всего — примерно в 9 из 10 случаев. Они могут развиваться из клеток слизистой оболочки устья, анального канала. Иногда плоскоклеточный рак возникает на коже в области ануса.
- Аденокарциномы происходят из железистых клеток в верхней части анального канала.
- Болезнь Педжета — разновидность аденокарциномы, развивается из клеток потовых желез кожи в области ануса.
- Базальноклеточная карцинома (базальноклеточный рак) — злокачественная опухоль кожи. Она может возникать в области ануса, но для нее это необычная локализация. Чаще всего такие опухоли находятся там, где кожа постоянно подвергается воздействию солнечных лучей.
- Меланома — не рак, эта злокачественная опухоль развивается из пигментных клеток, вырабатывающих меланин. Иногда ее обнаруживают в области ануса — на коже или слизистой оболочке.
В некоторых случаях плоскоклеточный рак ануса развивается на фоне предракового состояния — анальной интраэпителиальной неоплазии. Из-за папилломавирусной инфекции клетки утрачивают нормальные черты и начинают слишком быстро размножаться.
Стадии рака ануса
- I стадия. Новообразование менее 2 см в диаметре.
- II стадия. Диаметр опухоли составляет 2–5 (подстадия IIA) или более 5 см (подстадия IIB).
- III стадия. Раковые клетки распространились в лимфоузлы, которые находятся вблизи прямой кишки, либо опухоль проросла в соседние органы: влагалище, предстательную железу, мочеиспускательный канал, мочевой пузырь.
- IV стадия. Рак ануса с метастазами.
Симптомы
Методы диагностики
При подозрении на рак ануса врач проводит осмотр, пальцевое исследование, затем эндоскопическое исследование: аноскопию или ректороманоскопию. Если на слизистой оболочке обнаружено патологическое образование, доктор проведет биопсию: удалит фрагмент подозрительной ткани и отправит в лабораторию для гистологического, цитологического исследования.
Для оценки стадии рака прибегают к дополнительным методам диагностики: ультразвуковому исследованию, МРТ, КТ, ПЭТ-сканированию, рентгенографии грудной клетки (для поиска метастазов в легких).
Можно ли обнаружить рак ануса на ранней стадии? Есть скрининговые исследования, но они рекомендованы только для людей из группы повышенного риска:
- при предраковых изменениях в анусе;
- у гомосексуалистов;
- при анальных бородавках (ВПЧ);
- у женщин, которые перенесли рак вульвы, шейки матки;
- у ВИЧ-инфицированных и после трансплантации органов.
Обнаружить злокачественную опухоль на ранних стадиях помогает пальцевое исследование прямой кишки, цитологический анализ.
Иногда новообразование обнаруживают случайно, когда изначально пациента лечили от геморроя. Рак ануса редко метастазирует, чаще всего с ним можно успешно бороться.
Лечение рака ануса
Если возле края ануса находится небольшая опухоль, которая не прорастает в окружающие ткани, можно провести локальную резекцию. Удаляют только новообразование и небольшой участок здоровой ткани вокруг. При этом сохраняется целостность сфинктера (мышечного жома), способность к дефекации.
Раньше при раке ануса часто выполняли абдоминальную резекцию. Через два разреза — на животе и в области заднего прохода — полностью удаляли прямую кишку, иногда вместе с близлежащими лимфатическими узлами. Для отхождения стула накладывали колостому: из толстой кишки выводили отверстие на кожу.
В настоящее время при раке ануса, как правило, прибегают к химиотерапии и лучевой терапии. Доказано, что эти методы лечения работают так же хорошо, как хирургическое вмешательство.
Лучевая терапия при раке ануса
Обычно сеансы лучевой терапии проводят 5 дней в неделю, курс лечения продолжается около пяти недель. Важно правильно направить излучение на область опухоли, чтобы оно минимально затронуло здоровые ткани. Перед началом облучения проводят тщательное планирование, в этом помогает МРТ, ПЭТ/КТ. В настоящее время применяются такие современные методики, как 3D-конформная лучевая терапия и интенсивно-модулированная лучевая терапия.
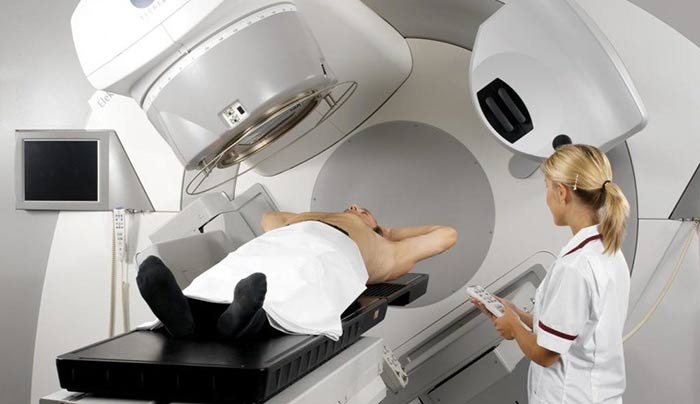
Если опухоль слабо реагирует на лучевую терапию, лечение дополняют брахитерапией — миниатюрный источник излучения помещают внутрь опухоли или рядом с ней. Это помогает подвести большую дозу без риска повредить здоровые ткани.
Основные показания к лучевой терапии при раке ануса:
- В качестве основного лечения, в сочетании с химиотерапией.
- Рецидив опухоли в лимфатических узлах после перенесенного лечения.
- После операции, чтобы предотвратить риск рецидива.
- В рамках паллиативного лечения при раке с метастазами.
Химиотерапия
Показания к химиотерапии при раке ануса те же, что и для лучевой терапии: в качестве основного лечения, после операции, в паллиативных целях. Чаще всего пациент получает комбинацию из двух химиопрепаратов, как правило, 5-фторурацила и митомицина. Иногда вместо митомицина применяют цисплатин.
Прогноз выживаемости
Рак ануса характеризуется достаточно высокими показателями пятилетней выживаемости. Если лечение начато на первой стадии, в течение 5 лет остается в живых 71–77% пациентов, на второй стадии — 59–67%, на третьей — 35–58%. Метастазы обнаруживаются редко, но если они есть, прогноз резко ухудшается. Такой рак плохо поддается лечению. Пятилетняя выживаемость среди таких пациентов составляет 7–15%.
О анусе
Анус — это отверстие в конце кишечника. Он состоит из последних нескольких сантиметров кишечника (анального канала) и кожи вокруг отверстия (анального края). Во время движения кишечника мышцы ануса (сфинктеры) расслабляются, выделяя твердые отходы, известные как фекалии или испражнения.
Что такое рак анального отверстия?
Рак анального отверстия (рак ануса, рак заднего прохода) — это опухоль, поражающий ткани заднего прохода. Рак — это болезнь клеток, основных строительных блоков организма.
Наше тело постоянно производит новые клетки, чтобы помочь нам расти, заменять изношенные ткани и лечить травмы. Обычно клетки размножаются и гибнут упорядоченным образом.
Когда клетки не растут, не делятся и не умирают обычным способом, они иногда образуют комок, называемый опухолью. Если клетки являются злокачественными, они могут распространяться через кровоток или лимфатическую жидкость и образовывать другую опухоль в новом месте. Эта новая опухоль известна как вторичный рак или метастазирование.
Типы рак анального отверстия
Насколько распространен рак заднего прохода?
Каждый год в России у около 5,2% населения диагностируются рак анального отверстия. Встречается у людей в возрасте старше 50 лет и несколько чаще обнаруживается у женщин, чем у мужчин. Тем не менее, мужчины, имеющие половые контакты с мужчинами, имеют самый высокий уровень заболеваемости среди всех групп. Число людей, у которых диагностирован рак ануса, увеличилось в три раза в 2011 году по сравнению с 1984 годом.
Каковы факторы риска развития рака анального отверстия?
Около 80% случаев рака анального отверстия вызваны очень распространенной инфекцией, называемой папилломавирусной инфекцией (вирусом папилломы человека (ВПЧ)). ВПЧ может поражать различные участки тела, в том числе задний проход, шейку матки, влагалище и половой член. Если не пройти обследование, большинство людей не узнают, что у них ВПЧ, поскольку обычно они не вызывают никаких симптомов.
ВПЧ является основным фактором риска развития анального рака, однако есть и другие факторы, которые могут увеличить риск заболевания раком заднего прохода, они включают:
- ослабленная иммунная система, например, из-за вируса иммунодефицита человека (ВИЧ), трансплантации органов или аутоиммунного заболевания, такого как красная волчанка;
- анальные бородавки;
- мужчины, который занимался сексом с другими мужчинами;
- женщины, у которых был ненормальный результат скрининга или рак шейки матки, вульвы или влагалища;
- несколько половых партнеров и незащищенный анальный секс;
- курение;
- люди старше 50 лет.
Тем не менее, некоторые люди с раком анального отверстия не имеют ни одного из этих факторов риска, и все же заболевают.
Симптомы и первые признаки рака анального отверстия
На ранних стадиях анальный рак часто не имеет явных симптомов. Тем не менее, некоторые люди могут испытывать такие симптомы, как:
- кровь или слизь в кале (фекалиях) или на туалетной бумаге;
- зуд, дискомфорт или боль вокруг заднего прохода;
- ощущение сытости, дискомфорта или боли в прямой кишке;
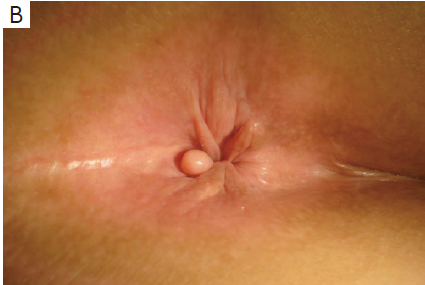
- комок около края ануса (см. фото ниже);
- язвы вокруг заднего прохода;
- трудности с контролем кишечника.
Не у всех с этими симптомами есть опухоль в заднем проходе. Другие состояния, такие как геморрой или анальные трещины, также могут провоцировать эти признаки. Тем не менее, если симптомы не проходят, обратитесь к врачу общей практики для обследования.
Вакцинация и скрининг
Вирус папилломы человека (ВПЧ) является основной причиной анального рака. Гардасил, вакцина, которая защищает от наиболее распространенных типов ВПЧ, вызывающих рак. Вакцина должна также способствовать снижению заболеваемости раком, вызванным ВПЧ, но должно пройти несколько десятилетий. Вакцина не защищает от всех типов ВПЧ, поэтому она не предотвратит все виды рака, связанные с ВПЧ.
Вакцина против ВПЧ работает лучше всего, если её вводить до воздействия вируса папилломы человека, то есть до того, как человек станет сексуально активным. Тем не менее, он все еще может принести некоторую пользу, если человек сексуально активен. Поговорите со своим врачом о том, стоит ли вам или вашему партнеру вакцинироваться против ВПЧ .
Обследование на рак при отсутствии его симптомов называется скринингом. В настоящее время скрининг на рак анального отверстия не рекомендуется ни одной клинической организацией ни в одной стране. Тем не менее, исследователи в настоящее время изучают полезность скрининговых тестов, особенно для групп высокого риска. Скрининговые тесты, которые изучаются, включают:
- пальцевоеректальное исследование (DRE) — врач надевает перчатки и вставляет палец в анус, чтобы почувствовать комки или опухоль;
- анальный мазок Папаниколау — небольшая кисть вводится в задний проход для сбора некоторых клеток; клетки исследуют под микроскопом в лаборатории, чтобы проверить на отклонения;
- аноскопия высокого разрешения — в анус вводится короткий инструмент для создания детальных изображений анального канала.
Диагностика
Основными методами для диагностики анального рака являются:
- Физическое обследование (о которой шла речь выше): врач вставляет палец в анус, чтобы почувствовать комки или опухоль.
- Проктоскопия с биопсией: врач вводит небольшой жесткий инструмент под названием проктоскоп в анус, чтобы увидеть слизистую оболочку анального канала. Это может быть сделано под местной или общей анестезией, так что образец ткани (биопсия) может быть взят одновременно. Биопсия будет отправлена в лабораторию для исследования.
Если обнаружен рак анального отверстия, может потребоваться одно или несколько визуализационных исследований, чтобы сделать снимки и проверить, не распространился ли он. Эти снимки делают с помощью МРТ, эндоректального ультразвукового исследования, компьютерной томографии или ПЭТ-КТ сканирования.
Стадии рака ануса
Стадии описывает, как далеко распространился рак. Знание стадии помогает врачам спланировать для больного лучшее лечение. Стадии рак заднего прохода классифицируется системой TNM (международная классификация стадий злокачественных новообразований).
- T (опухоль) 0–4: указывает, как далеко опухоль переросла в стенку кишечника и близлежащие области. Т1 — опухоль меньшего размера; Т4 — большая опухоль.
- N (узлы) 0–3: показывает, распространился ли рак на близлежащие лимфатические узлы (маленькие железы). N0 означает, что рак не находится в лимфатических узлах; N1 означает, что рак находится в лимфатических узлах вокруг прямой кишки; N2 означает, что рак находится в тазовых и/или паховых лимфатических узлах на одной стороне; N3 означает, что рак находится в тазовых и паховых лимфатических узлах с одной стороны или с обеих сторон сразу.
- М (метастазирование) 0–1: показывает, распространился ли рак на другие, отдаленные части тела. M0 означает, что рак не распространился; М1 означает, что рак распространился.
Лечение анального рака
Поскольку рак заднего прохода встречается редко, рекомендуется, чтобы вы проходили лечение в специализированном центре с многопрофильной бригадой, которая регулярно лечит этот рак. Они порекомендуют лучшее лечение, в зависимости от типа и местоположения опухоли; распространился ли рак (его стадия); ваш возраст и физическая форма; ваши предпочтения.
Понимание болезни, доступных методов лечения, возможных побочных эффектов и любых дополнительных затрат может помочь вам взвесить варианты лечения и принять правильное решение. Большинство раковых заболеваний лечат с помощью комбинации лучевой терапии и химиотерапии, которая известна как химиолучевая терапия или химиорадиотерапия. Хирургия может также использоваться в некоторых случаях.
Эта терапия сочетает в себе курс лучевой терапии с некоторыми сеансами химиотерапии. Химиотерапия делает раковые клетки более чувствительными к лучевой терапии.
Для анального рака типичный план лечения может включать сеанс лучевой терапии каждый будний день в течение нескольких недель, а также химиотерапию в некоторые дни в течение первой и пятой недель. Такой подход позволяет избежать хирургического вмешательства в заднем проходе у большинства людей и позволяет снизить дозу лучевой терапии.
Лучевая терапия — также известный как радиационная терапия, это лечение использует целевую радиацию, чтобы убить или повредить раковые клетки, чтобы они не могли расти, размножаться или распространяться. Излучение обычно в форме рентгеновских лучей. Тщательно спланированное лечение наносит как можно меньше вреда нормальной ткани тела вокруг рака. Во время сеанса лечения вы лежите под машиной, которая подает излучение в зону опухоли. Установка машины может занять 10–20 минут, но сама процедура занимает всего несколько минут и безболезненна. После терапии вы сможете вернуться домой.
Химиотерапия — это лечение рака с помощью противораковых (цитотоксических) лекарств. Он направлен на уничтожение раковых клеток при минимальном ущербе для здоровых клеток. При раке анального отверстия химиотерапевтические препараты обычно вводятся в вену внутривенно капельно.
Как химиотерапия, так и лучевая терапия могут иметь побочные эффекты. Они могут проявится во время или вскоре после лечения (ранние побочные эффекты) или спустя много месяцев или лет (поздние побочные эффекты).
Ранние побочные эффекты — обычно они проходят через несколько недель после лечения. Они могут включать в себя:
- усталость;
- тошнота, рвота, потеря аппетита — обычно их можно предотвратить с помощью лекарств;
- расстройства кишечника, такие как диарея и более частые, неотложные или болезненные;
- частое мочеиспускание, утечка мочи (недержание) или болезненное мочеиспускание;
- изменения кожи, с покраснением, зудом, шелушением или пузырями вокруг заднего прохода, половых органов и паха — можно контролировать с помощью кремов, которые порекомендует ваша лечащая команда;
- низкая устойчивость к инфекции — если у вас температура выше 38 ° C, обратитесь к врачу или в отделение неотложной помощи больницы;
- выпадение волос на лобке.
Поздние побочные эффекты — они могут возникнуть более чем через 6 месяцев или даже лет после окончания лечения. Поздние побочные эффекты включать в себя:
- расстройство кишечника с рубцовой тканью в анальном отверстие или прямой кишке, приводящей к проблемам с испражнениями;
- сухость, укорочение или сужение влагалища (стеноз влагалища) — можно предотвратить или свести к минимуму с помощью регулярных расширителей влагалища;
- влияние на половую жизнь, в том числе болезненный секс, трудности с эрекцией или потеря удовольствия;
- влияние на способность иметь детей (фертильность).
Химиолучевая терапия при раке заднего прохода может иметь ряд последствий для половой жизни, а также повлиять на фертильность (см. выше). Спросите своего врача о способах управления этими состояниями, так как раннее лечение и поддержка могут помочь.
Хирургия может использоваться для очень раннего рака ануса или в небольшом числе других ситуаций.
Операция, называемая локальным удалением, может удалить очень маленькие опухоли, расположенные около входа в задний проход (анальный край), если они находятся не слишком близко к сфинктерам. Хирург придется ввести инструмент в анус, чтобы удалить опухоли.
Для большинства людей с раком анального отверстия химиолучевое облучение является основным методом лечения. Она обычно очень эффективна и позволяет сохранить анальный канал. Основная операция, которая называется абдомино-перинеальной резекцией, может быть рекомендована, если не может быть проведена химиолучевая терапия, потому что ранее была лучевая терапия в области таза.
Эта операция также может быть проведена, если рак анального отверстия возвращается после химиолучевого лечения.
При абдомино-перинеальной резекции анус, прямая кишка и часть толстой кишки удаляются. Хирург использует оставшуюся ободочную кишку, чтобы создать постоянную стому, отверстие в животе, которое позволяет фекалиям покинуть тело, куда подсоединяют мешочек. Стомный мешок носят на внешней стороне тела для сбора фекалий.
После лечения понадобятся каждые 3–12 месяцев в течение нескольких лет обследования, чтобы подтвердить, что рак не вернулся. Между визитами немедленно сообщайте врачу о любых проблемах со здоровьем.
Вопросы, которые можно задать врачу
Этот контрольный список может оказаться полезным при размышлении над вопросами, которые вы хотите задать своему врачу.
- Какой тип анального рака у меня? Какая часть заднего прохода поражена? Распространен ли рак?
- Какое лечение вы рекомендуете? Каковы риски и возможные побочные эффекты?
- Есть ли другие варианты лечения?
- Повлияет ли лечение на мою сексуальную функцию или удовольствие? Повлияет ли лечение на мою фертильность?
- У меня есть ВПЧ? Могу ли я передать ВПЧ своему партнеру? Должна ли я или мой партнер пройти вакцинацию против ВПЧ?
- Могу ли я принять участие в каких-либо клинических испытаниях или исследованиях?
- Как часто мне понадобятся обследования?
- Если рак вернется, как я узнаю? Какие процедуры я мог бы пройти?
Больные часто задаются вопросом, может ли ✅ГЕМОРРОЙ перейти в РАК? Геморрой не всегда переходит в рак и даже не всегда дает осложнения. Более того, не редки случаи, когда он сам по себе проходит или переходит в пассивную стадию и не беспокоит человека долгие годы. Но это лишь в тех случаях, когда больной внимательно относится к своему здоровью, не перегружается, не страдает запорами и не принимает алкоголь. Если пренебрегать этими условиями, патология требует лечения, иначе осложнения гарантированы.
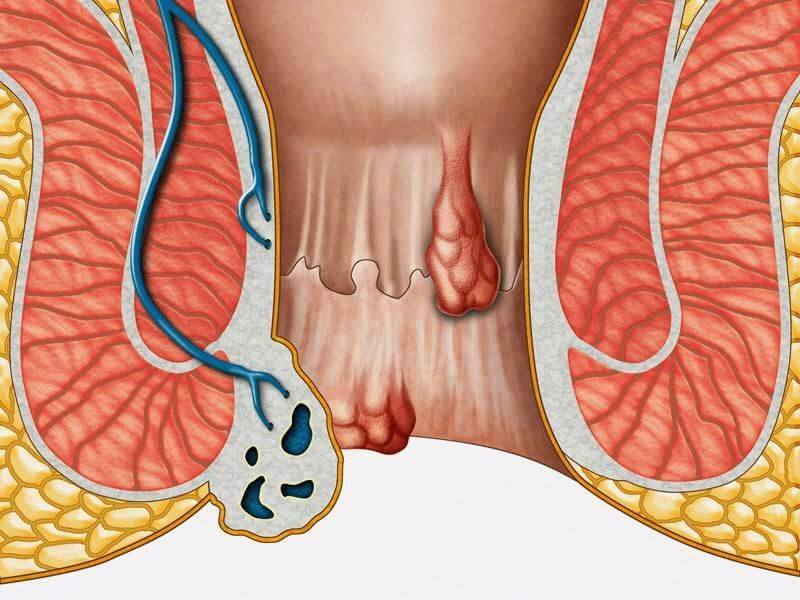
Геморрой и рак прямой кишки очень похожи между собой. У них есть общие симптомы, но есть и различия, которые позволяют отличить одно заболевание от другого.
Геморрой и рак: симптомы, диагностика и профилактика
- Общие сведения о патологии
- Симптомы и отличительные признаки патологий
- Опасность геморроя
- Дифференциальная диагностика
- Профилактические меры
Очень важно поставить диагноз при первых признаках патологии, от этого может зависеть жизнь больного.
Чтобы понять, чем может отличаться геморрой от рака прямой кишки, нужно иметь понятие об обоих заболеваниях и знать их симптоматику.
Это заболевание известно многим, но вслух о нем предпочитают не говорить. Геморрой является варикозным расширением вен, которые расположены в области прямой кишки. Патология возникает в заднем проходе, из-за чего люди стесняются о ней рассказывать. Это также является причиной того, что больные не спешат обращаться к врачу и часто попадают в клинику, когда заболевание уже запущено, и лечить его довольно сложно.
В группу риска людей, которые чаще болеют геморроем, входят:
1. Чаще всего патология встречается у людей, деятельность которых связана с длительным сидением на месте. Например, у людей, сидящих за компьютером или водителей дальних рейсов. Также развитию заболевания способствует стояние на одном месте длительный период времени. Все это связано с тем, что такой род деятельности вызывает застойные явления в области малого таза, кровоток уменьшается, а давление в венах увеличивается, поэтому образуются геморроидальные шишки.
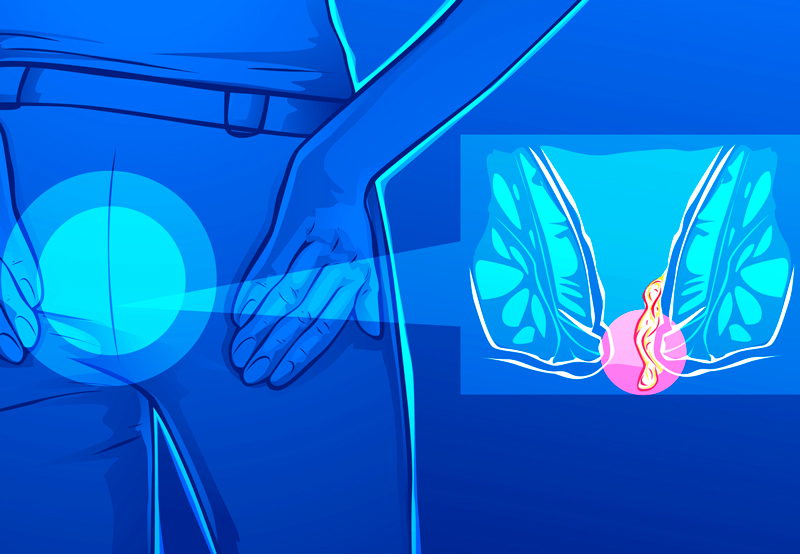
2. Также часто страдают геморроем люди с тяжелыми физическими нагрузками, например, строители и спортсмены, таскающие тяжести. В этом случае при нагрузке возникает давление в области пресса, которое передается и в прямую кишку. В результате происходит образование геморроидальных узлов и возникает геморрой, который со временем может перерасти в рак.
3. Нередко патология возникает у женщин при беременности или во время родов. В первом случае – по причине застоя в тазу из-за давления плода на внутренние органы, во втором – из-за неправильных потуг.
4. Люди с хроническими и острыми запорами также рискуют иметь геморрой.
Патология может быть внутренней или наружной. Начинается заболевание с острого зуда в заднем проходе. Но может сразу возникнуть сильная боль и увеличение узла. При посещении туалета на бумаге и в кале появляется кровь. Со временем болезнь прогрессирует, и могут появляться новые шишки. Также заболевание чревато осложнениями.
Если больной обращается за помощью на начальной стадии заболевания, можно обойтись применением специальных препаратов. При запущенных формах может потребоваться хирургическое вмешательство.
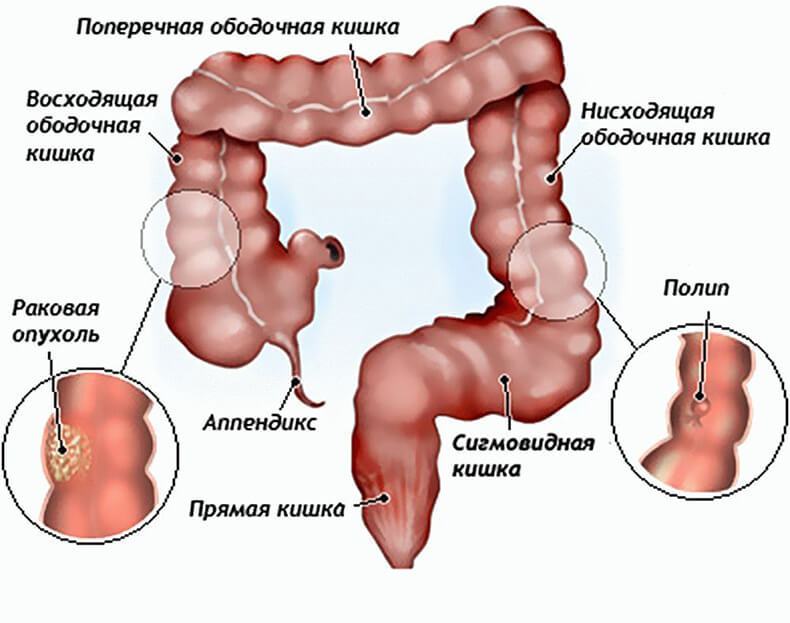
Прямая кишка человека может страдать не только от геморроя, но и от рака. Эта патология очень опасна и при отсутствии лечения приводит к летальному исходу в 99% случаев. При лечении жизнь пациента может продлиться до пяти лет, но лишь при условии, что лечение будет начато на начальной стадии заболевания.
Симптоматика заболевания зависит от того, в какой области толстого кишечника расположена опухоль. Если рак начал развиваться в глубоких отделах кишечника, характер испражнений не меняется, поэтому при походе в туалет больной не испытывает беспокойства. Подозрения могут возникнуть при обнаружении анемии, возникшей в результате внутренних кровотечений. Когда кровотечения становятся обильными, меняется цвет кала. Он становится темным и перемешанным с кровью. При геморрое кал с кровью не смешивается, она может быть сверху испражнений.
Если рак развивается в конечном отделе прямой кишки, он легче обнаруживается. Опухоль начинает расти и перекрывать задний проход. В результате больному становится трудно испражняться. У него возникают запоры, которые чередуются с поносами. Часто он не может освободить полностью кишечник, из-за того, что кал выходит в виде тонкой карандашеобразной формы. Кровь в этом случае хорошо видна в кале. Она ярко-красного цвета, как при геморрое. Из-за опухоли в прямой кишке больному становится трудно испражняться

Отличие геморроя от рака прямой кишки заключается во внешнем проявлении заболеваний, их симптомах. Также следует учитывать некоторые факторы, которые характерны только одной из патологий, или чаще ее сопровождают:
1. Например, рак прямой кишки чаще встречается у лиц после 50 лет. Также в возникновении болезни играет роль наследственность.
2. Местоположение рака и геморроя могут быть различными. Например, геморрой никогда не образуется глубже 3 см от ануса. В то время как рак может образоваться в самом начале прямой кишки.
3. Вид геморроидальных шишек и новообразований также отличается. Опухоли плотные и находятся на одном месте. Узлы геморроя эластичные и при пальпации подвижны.
4. Выделения при раке могут быть не только в виде крови, но и слизистые. Они бывают даже в состоянии покоя, без дефекации. Причем слизи выделяется больше, чем крови. При геморрое слизь отсутствует.
5. Кал при раке темный, смешанный с кровью. При геморрое кал чистый, без слизи и крови. Кровь выделяется в конце дефекации и обнаруживается на туалетной бумаге и сверху на испражнениях.
6. При раке практически всегда наблюдается потеря веса. При геморрое вес может оставаться на месте. Худеть человек может лишь в том случае, если начинает принимать меньше пищи, боясь, что придется идти в туалет и терпеть боль при дефекации.
7. Анемия может наблюдаться в обоих случаях, но при раке она более выражена и возникает резче из-за кровопотери.
8. Характер болевых ощущений также отличается. При раке боль может быть внизу живота и отдавать в поясницу. При геморрое боль и жжение наблюдаются в области анального отверстия и отдают в прямую кишку.
Чем еще отличается геморрой от рака? Это общим состоянием. Геморрой никак не влияет на общее самочувствие. Боль и дискомфорт проходят через несколько минут после акта дефекации, и затем больной может спокойно заниматься своими делами, забыв о болячке. Это, кстати, часто является причиной, почему больные не бьют тревогу и не идут к врачу.
При раке больной теряет силы, быстро утомляется. У него меняется вкус, и многие блюда, которые он раньше любил, становятся для него невкусными.
Больные часто задаются вопросом, может ли геморрой перейти в рак? Геморрой не всегда переходит в рак и даже не всегда дает осложнения. Более того, не редки случаи, когда он сам по себе проходит или переходит в пассивную стадию и не беспокоит человека долгие годы. Но это лишь в тех случаях, когда больной внимательно относится к своему здоровью, не перегружается, не страдает запорами и не принимает алкоголь. Если пренебрегать этими условиями, патология требует лечения, иначе осложнения гарантированы.
Геморрой – это заболевание, которое с каждым разом усиливается. Он затихает на некоторое время, а затем возникает с новой силой. Вначале появляется один болезненный узел. И в этот период больной чувствует себя хуже всего. Затем человек привыкает к боли и появление новых узлов переносит немного легче. Со временем узлов может стать столько, что они окружат анальное отверстие со всех сторон. Больному становится трудно выполнять акт дефекации и проводить гигиенические мероприятия.
И если не принимать никаких мер, могут возникнуть различные осложнения. Обильное кровотечение вызывает снижение гемоглобина и анемию. На местах узлов может возникнуть тромбоз и гнойные образования. Геморрой способствует выпадению прямой кишки, ее отеку и трещинам. Также со временем он может перерасти в рак. Врач обращает внимание на характер болевых ощущений и общее состояние пациента
Отличить геморрой от рака прямой кишки поможет дифференциальная диагностика. Она поможет определить, чем человек болен, и какая помощь ему нужна. Для этого проводится определенное обследование, которое заключается в сборе анамнеза и тщательном исследовании прямой кишки.
Врач обращает внимание на характер болевых ощущений, на внешний вид испражнений и общее состояние кишечника. Кроме геморроя в прямой кишке могут возникнуть и другие заболевания, например, дивертикулез, андиломатоз, полипы, парапроктит или болезнь Крона. Для них также характерно кровотечение из прямой кишки, поэтому важно при диагностике исключить эти патологии.
Как отличить геморрой от рака прямой кишки при помощи дифференциальной диагностики? Для этого нужно сравнить все наблюдаемые симптомы с известными симптомами рака и геморроя. Общими для этих патологий являются кровотечения, боль, частые позывы в туалет и ощущения, что кишечник освободился не до конца.
Также важно знать, что геморрой может возникнуть при уже существующем раке и быть его осложнением. Поэтому при появлении геморроидальных шишек следует обследовать всю толстую кишку.
Профилактика патологических процессов в прямой кишке заключается в следующем:
1. Вести активный образ жизни. Если род деятельности сидячий или стоячий, делать перерывы, во время которых активно двигаться. По возможности выполнять специальные упражнения от застойных явлений в тазу. Такие упражнения полезно делать регулярно каждый день.
2. Не поднимать тяжести, не перегружать себя.
3. Исключить употребление алкоголя в большом количестве, все должно быть в меру.
4. Правильное питание – путь к здоровью. Питаться нужно так, чтобы стул был в норме. Частые запоры ведут к геморрою, так же, как и частые расстройства стула. Это связано с тем, что человеку приходится часто и сильно тужиться.
5. При появлении признаков патологического процесса немедленно обратиться за помощью специалиста и пройти обследование. Это может быть онкология, ее важно выявить на ранней стадии и начать лечение рака.
Отличить геморрой от рака несложно, но нужно, чтобы делал это специалист. Не следует самостоятельно ставить себе диагноз и поддаваться лишней панике. Это ни к чему хорошему не приведет.опубликовано econet.ru.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Читайте также:

