Может ли аваскулярное образование быть злокачественным
Прошу помощи.
Мне 28 лет, в анамнезе пузырный занос 8 лет назад (под вопросом, ХТ не проводилась, ХГЧ был до 500 ед и снизился в течение 2 недель после операции).
Так же в ноябре 2012 была проведена операция по удалению зрелой тератомы левого яичника размером до 1.2 (по гистологии зрелая).
Где-то год назад проводилось последнее узи - эндометриоз, яичники чистые.
Цикл всегода 45-50 дней, месячные с 11 лет.
В начале декабря резко заболел живот справа и спина.
Прошла консультации: хирурга, терапевта, гинеколога и невролога.
Невролог поставил остеохондроз 2 ст, что было подтверждено рентгеном и назначил лечение - мовалис и мильгамма. После лечения боли в животе прошли, боли в спине практически исчезли.
Так же были сданы: ОАК (лейкоциты 7.78, СОЭ 2), ОАМ (все в норме),
анализы на СА-125 - 16,4 (норма до 35) , НЕ4 - 30 (норма до 70), ХГЧ - 0.2 ед, АФП - 1.29, ЛДГ - 129 (норма 125-220).
На узи внутренних органов проблем не найдено.
Первоначально было проведено гинекологическое узи:
08.12.2014, 7ДЦ
Правый яичник: выявляется четких и ровных контуров, 38.1х31.6х30.9=19 мм, увеличен, структура гетерогенная. В структуре лоцируется округлое, солидно-кистозное, аваскулярное образование, размерами 25.9х29.6х8.1мм, гетерогенное, с эхогенными линейными фокусами в структуре.
Заключение: Солидное (не исключается незрелая тератома) образование в правом ячинике.
09.12.2014 узи у другого специалиста, 9дц.
Правый яичник: 38х33х40, есть желтое тело 20х18.
Заключение: киста желтого тела правого яичника.
После 2 узи я обратилась к онкологу-гинекологу, который и назначил осмотр врачей, анализы на онкомаркеры и узи.
Насколько я понимаю - ничего найдено не было. Параллельно с этим я занималась лечением спины, после проведения которого, боли исчезли.
Понимая, что диагноз "незрелая тератома", который был поставлен первым врачом УЗИ, отлагательств не требует, 26.12.2014 было проведено еще одно УЗИ, известным специалистом в нашем городе.
Я первой минуты, только приложив датчик, она сказала, что данных за НЕ зрелую тератому не видит, тератома, по ее мнению, зрелая.
26.12.2014 Узи, 26 дц
Правый яичник: четких и ровных контуров, 43х34х25=19 мл, увеличен, структура гипоэхогенная. В структуре правого яичника определяется округлое образование с четкими контурами, кистозно-солидного строения, размерами 34х30х28мм, объем 15 мл, аваскулярное в режиме ЦДК.
Заключение: Зрелая тератома правого яичника.
Все 3 узи проводились разными специалистами на разных аппаратах.
Обратившись к гинекологу со всеми списком узи, гинеколог (врач высшей категории) принял решение дожидаться следующего цикла (а это еще около 2-3 недель) и делать плановую операцию.
Пожалуйста, успокойте:
1. Отличается ли незрелая тератома от зрелой по эхоскопическим признакам на узи?
2. Были бы изменения в крови или в показателях онкомаркеров, если б тератома была злокачественной?
3. Незрелые тератомы могут быть аваскулярны?
4. Разница в размерах в начале и середине цикла, это рост или погрешность измерений?
5. Может ли незрелая тератома расти так медленно?
6. Какие симптомы могут быть еще при незрелой тератоме?
Усталости нет, аппетит обычный, вес на месте, кровотечение и выделений нет.
6. Правильно ли выбрана тактика лечения? Есть ли возможность ждать до операции еще около месяца?
7. Как быстро растут незрелые тератомы (на сколько незрелая тератома может увеличиться за месяц)?
Заранее очень благодарна.
Здравствуйте. Хотя вопросы не совсем корректные, постараюсь ответить.
1. Отличается, но эти отличия являются очень незначительными и во многом субъективными. Точный ответ дает только гистологическое исследование.
2. Как правило, нет.
3. Да
4. Может быть связана с созревающим фолликулом
5. Может не быть никаких
6. С учетом Вашего анамнеза и тех данных, что Вы написали - я согласен с тактикой, которую выбрал Ваш врач. Подождать можно и это правильно.
7. Как правило, растут медленно
Алексей Михайлович, большое спасибо за ответ.
Пожалуйста, объясните, ведь незрелая тератома очень агрессивная опухоль, которая быстро дает метастазы, так как при таком серьезном подозрении мы ждем почти 2 месяца до операции? Ведь за это время опухоль может сильно выросли и дать метастазы? В чем смысл такой тактики?
Смысл в том, что это может оказаться и фолликулярная киста, которая исчезнет сама. Для операции надо иметь основания
По пунктам: 1. Маловероятно, что боли связаны с кистой (учитывая ее размеры).
2. Да, видны
Помогите с установлением диагноза
Добрый день.
Помогите пожалуйста с диагностикой. За 2 месяца причины и лечение болей так и не смогла найти
В конце ноября 2014 года в один день стало тошнить, ощущение наполненного желудка (даже позавтракать не успела), к вечеру открылась рвота желчью и температура 38.5. Рвало около 6 часов, температура держалась еще около суток. Через несколько дней резко заболела поясница и живот справа. В животе ощущения - потянутой мышцы, боли острые при надавливании.
Прошла консультации - хирурга (направил к терапевту), терапевта (направил к гинекологу). Сданы общей анализ крови и мочи (прилагаю). Стул стабильный, 1-2 раза в день.Гинеколог направил на узи, где была обнаружена тератома правого яичника, зрелая (прилагаю позже проведенное МРТ).
Так же была проведена консультация невролога и рентген шейного, грудного и поясничного отдела позвоночников (Заключение: рентгенологические признаки начальных проявлений грудного остеохондроза 1-2 период, в сегментах Тн-Тн9\Остеохондроз ПОП 2ой ст., Единичная грыжа Шморля, Незарощение дужки S1), было назначено лечение (капсикам, уколы Мильгаммы, Терафлекс), которые облегчения не принесли.
Было проведено УЗИ брюшной полости (23.12.2014), заключение - Эхоскопические размеры печени не увеличины, структуры паренхимы не изменена, патологических изменений поджелудочной железы и селезенки не выявлено. Очаговых образований на момент осмотра не выявлено. По поводу тератомы яичника была проведена консультация с онко-гинекологом и сданы онкомаркеры СА-125 и НЕ-4 - в норме. Ждали начала цикла для планового удаления тератомы (планировали на начало февраля).
В январе к постоянным болям в пояснице, блуждающим болям в ребрах и шее присоединились боли в желудке - голодные боли ночами (легкий ужин за 2-3 часа до сна). Далее болеть стало и днем. Постоянная отрыжка воздухом, периодически срыгивание едой (2-3 раза). В кале единожды обнаружила кровь (поверхносто, связываю с сильным напряжением во время дефекации).
Вечерами появилась температура 37-37.5., стул жидкий, до 5 раз в день, не большим количеством.
28.01 поднялась температура до 38.5, опять ощущение наполненности живота и рвота желчью, боль в верхней части живота, схваткообразная. СП увезла в хиругическое отделение с подозрением на панкреатит или холецистит. Врач в приемном поставил острый аппендицит. Была проведена операция (НЕ лапороскоическим методом), диагноз при выписке - Флегмонозный аппендицит, серозный перитонит 23 часа. Была выписана на 6 сутки.
В больнице, после окончания действия обезболивания - вернулись боли в верхней части живота, пояснице. К ним присоединился светло желтый жидкий стул с абсолютно не переваренной пищей (практически пережеванная пища и выходила), боли в верхней части живота. В стационаре было проведено ФГС, заключение на руки не выдано, описание не дали, дали маленький лист с фразой - Гастрит в стадии ремиссии.
В день выписки обратилась к гастроэнтерологу. В заключении: положительные симптомы Мюсси, Мерфи - крайне болезнен, Боаса, Кера, Лепене. Диагноз - хронический поверхностный гастрит, хронический холецистит, болезнь кишечника не уточненная.
Были назначены: ОАК, биохимия, анализ кала прилагаю.
Так же опять было назначено УЗИ брюшной полости, в заключении - Диффузные изменения паренхимы печени, диффузные изменения паренхимы поджелудочный железы. Анализ сданы после прохождения УЗИ. Врач назначил прием Дюспаталина, Энтерола и Мукофалька.
В принципе на 2 недели боли в животе прошли, вернулась к обычному образу питания. Температура не повышалась. Шов от аппендицита зажил и беспокойства не вызвал. В субботу заметила начинающиеся сильные боли в спине, к вечеру стали мало стерпим - боли в области почек сзади, боли под ребрами). Через 6 часов присоединился желудок - боли, тошнота, головокружение, жидкий стул. Цвет стула сменился от темно-коричневого до светло-желтого за несколько часов, крови не замечено. Был большой кусок слизи со светлым калом, могу связать это с тем, что в течение дня не ела, а на ночь выпила Мукофальк.
Так же было проведено УЗИ молочных желез и щитовидной железы - без патологий. ФЛГ в августе 2014.
Что имеем на сегодня - тошнота после приема пищи, частый стул (жидкий, светлый, с частицами не пережаренной пищи), сильные боли в пояснице (под ребрами, в районе почке, меняют локализацию), температура 37, боль в правом боку, периодами схваткообразная, общая слабость.боль в желудке возникает периодами, боль в спине - ребрах, пояснице-постоянная. Отсутствие аппетита, чувство быстрого насыщения при не большом количестве еды.
Пожалуйста, подскажите, могут ли быть указанные симптомы связаны с опухолями ЖКТ и как их исключить?
Сегодня сдала РЭА, Са 19.9 и СА 72.4.
Пришел РЭА 0.71 ng\ml (норма до 35) и Са 19.9-6.6 u\ml (норма до 35). 72.4 пока не готов.
Так же пришли копроскопия - лейкоцитов, эритроцитов и слизи нет, есть крахмал.
На сегодняшнем приеме гастроэнтеролог назначила лечение (тоже+Урсосан), контроль копроскопии 3 раза за 2 месяца и зондирование через 8 недель.
На мои вопросы о дополнительных исследованиях кишечника доктор ответил, что ОАК в норме, значит ни каких опухолей быть не может.
Прошу помощи с дальнейшей диагностикой.
Добавлено через 6 минут
Результаты анализов на Яндекс Диске.
Добавлено через 1 час 18 минут
Так же сейчас пришел результат анализа кала: как уже писала: крахмал внутр+2, внекл+1, йод.фл.+1, дрожжеподобные грибки+, перваремая клечатка 2-3, не переваремая 3-4. Лямбли - сплошь в пз.
Я так понимаю, у меня лямблиоз? Могут ли лямбли давать боль в спину?

Понятие, диагностика и виды аваскулярного анэхогенного образования
Способность тканей поглощать ультразвук называется эхогенностью. Для считывания данных эхо, отраженного от определенного органа, используется датчик УЗИ. Совокупность полученных сведений выводится на экран монитора и выстраивается в единое изображение, анализ которого позволяет специалисту составить заключение.
Иногда во время УЗИ в придатках выявляются анэхогенные образования, то есть такие, от которых звук не отражается. На экране монитора они выглядят как темные пятна. Чаще всего анэхогенными являются кисты, поскольку внутри них находится жидкость, что не позволяет формироваться эху.
Аваскулярное образование яичника: что же это такое? Так называется новообразование придатка, в котором не происходят процессы кровообращения. Поскольку злокачественные опухоли кровоснабжаются, анэхогенное аваскулярное образование яичника – это доброкачественная киста, не имеющая кровоснабжения, заполненная внутри жидкостью. Чтобы выяснить, о какой конкретно патологии идет речь, необходимо обратиться к врачу.
Доброкачественная киста придатка, наполненная жидким содержимым, как правило, постепенно растет. Поначалу она никак не напоминает о себе или вызывает тянущие боли в нижнем сегменте живота, а также сбои менструального цикла.

Анаваскулярными анэхогенными образованиями являются:
- функциональные кисты яичника,
- параовариальные образования.
К данному виду аваскулярного новообразования яичника относят:
- Фолликулярная киста. Обычно не представляет опасности для здоровья женщины и самопроизвольно исчезает через 1-3 цикла. Такое аномальное включение появляется из-за не случившейся овуляции и дальнейшего увеличения фолликула в размерах. Оно вырабатывает эстроген, что мешает продукции прогестерона и зачатию. Образование, которое имеет внушительные размеры или приводит к ухудшению самочувствия женщины, требует удаления, иначе оно может перекрутиться.
- Киста желтого тела появляется из-за того, что в его центре скапливается жидкость. Наличие такого аномального включения является распространенной причиной апоплексии придатка. На эхограмме оно локализуется позади, сбоку от детородного органа или над ним. Размеры колеблются от 3 до 6,5 см. Как правило, киста желтого тела подвергается обратному развитию спустя 2-3 месяца с момента формирования. Удалять ее необходимо тогда, когда она превышает допустимые размеры и ухудшает самочувствие женщины.
Параовариальное аваскулярное образование в яичнике имеет диаметр от 0,5 до 2,5 см, и на УЗИ определяется как аномальное включение овоидной или округлой формы с тоненькими стенками, заполненное анэхогенным однородным содержимым или мелкодисперсной взвесью. Предположить наличие параовариальной кисты можно при зрительной оценке интактного яичника. Ее нужно уметь отличать от эктопической беременности и ряда других патологий.
Параовариальное образование в яичнике самопроизвольно не рассасывается. Со временем оно обычно растет. При этом женщина время от времени ощущает боли внизу живота или крестце, которые становятся более выраженными при занятиях спортом, но внезапно проходят. Аномальное включение может сдавливать мочевой пузырь и кишечник, провоцируя нарушение в их работе. Не исключено возникновение перекрута ножки новообразования, сопровождающееся клинической картиной острого живота.
Параовариальная киста почти неподвижна и прогрессирует очень медленно. Она увеличивается из-за накопления жидкости и растяжения стенок. Обычно такое образование имеет размеры от 8 до 10 мм, но в редких случаях может увеличиваться до размеров головки новорожденного младенца. Увеличению его диаметра способствуют воспалительные заболевания репродуктивной системы, нарушения обмена веществ, ранее вступление в пубертатный период, многократные аборты, инфекционные венерические заболевания, постоянный прием гормональных противозачаточных средств, локальный перегрев половых органов, период беременности.
Что делать с анэхогенным аваскулярным образованием придатка
Решение о необходимости консервативного или хирургического лечения принимается врачом. Если аномальное включение маленькое, имеет склонность к самопроизвольному исчезновению, не доставляет дискомфорта и не нарушает работу организма пациентки, то специалист может ограничиться динамическим наблюдением. При угрозе инфицирования образования, быстром увеличении его размеров, наличии риска его злокачественной трансформации, женщина нуждается в операции.
Функциональные кисты обычно рассасываются самопроизвольно в течение нескольких месяцев, поэтому, если они небольшие и не влияют на самочувствие пациентки, то врачом избирается выжидательная тактика. Параовариальное образование не проходит самостоятельно. Если оно небольшое, то допускается наблюдение. В противном случае осуществляется энуклеация. Хирургическое вмешательство необходимо и тогда, когда пациентка планирует ЭКО или естественное зачатие.
Большая киста яичника не только препятствует нормальному функционированию соседних внутренних органов, но и часто приводит к нарушению репродуктивной функции, в том числе к бесплодию. Кроме того, может произойти перекрут ее ножки со всеми вытекающими последствиями, опасными для жизни и здоровья женщины. Поэтому если врач настаивает на необходимости хирургического вмешательства, то стоит прислушаться к его мнению.
Почему эндометриоидная киста является аваскулярным, но не анэхогенным образованием
Опухоль грудной железы у женщин – частое явление. Более 60% сталкивались с различными видами мастопатий, при которых в молочной железе появляется уплотнение. Новообразование по своей сути может быть доброкачественным или злокачественным. Способы лечения одних и других в корне отличаются. Чтобы мероприятия были успешными, важно вовремя заметить проблему и начать лечение. К сожалению, онкологические заболевания часто диагностируются слишком поздно, чтобы рассчитывать на стойкий положительный результат.
Виды доброкачественных опухолей
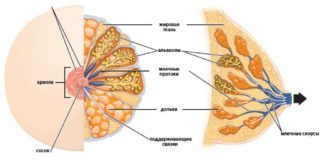
Молочная железа у женщин – самое уязвимое место в организме, так как подвергается воздействию половых гормонов. Из-за их дисбаланса возможна неадекватная реакция клеток, которые мутируют и не могут выполнять свои функции. Доброкачественный процесс в тканях грудной железы способен к регрессу. То же самое можно сказать о начальных стадиях рака.
Общее для всех доброкачественных опухолей название – мастопатия, но это не точное название, так как мастопатии – это опухоли, которые зависят от гормонального фона в организме. Среди них есть такие, которые склонны к малигнизации без должного лечения. Есть также новообразования, которые с меньшей вероятностью перерождаются в рак. В любом случае необходимо проводить диагностику, хотя бы простейшую – с помощью УЗИ, чтобы исключить наличие рака и успокоиться психологически.
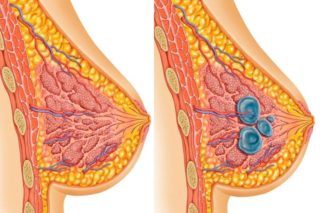
Кистозное образование в груди – результат избытка эстрогена при неправильной работе яичников. Наряду с уплотнением в молочной железе у женщин наблюдаются нерегулярные месячные, увеличиваются лимфоузлы в подмышечной впадине, в центре, под ключицей. Полость заполнена жидкостью. Новообразование болезненное при пальпации. Кисты могут перерождаться в злокачественные опухоли, поэтому их необходимо лечить и контролировать. В случае обнаружения атипичных клеток кисту рекомендуют удалить до того как начнется обширное метастазирование.
Появляется в результате разрастания соединительной и железистой тканей. Симптомы опухоли молочной железы у женщин проявляются слабо либо вообще отсутствуют. В груди можно нащупать мягкое безболезненное новообразование. Может обнаруживаться как у взрослых женщин, так и у подростков в период полового созревания.
Среди видов фиброаденомы самой опасной является листовидная опухоль молочной железы. Ее называют предраковым состоянием и назначают лечение. Опухоли могут достигать больших размеров, весом до 5 кг, затем из-за нарушения кровообращения внутри самой фиброаденомы происходит распад. В 10% случаев перерождается в саркому – крайне агрессивный вид рака.
Интраканаликулярная фиброма поражает просветы протоков, прорастая в них и закупоривая. Периканаликулярная характеризуется ростом соединительной ткани возле протоков. При смешанной форме имеются симптомы обоих видов.
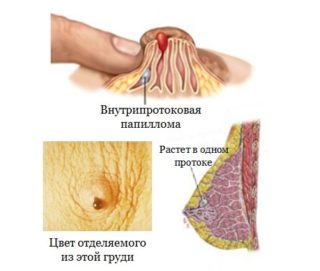
Уплотнение в груди может вызывать рост папиллом внутри протоков. Это заболевание распространено среди женщин в период менопаузы. Опухоль нестабильная, легко повреждается при механическом воздействии. Из соска выделяется жидкость, которая может иметь коричневый, красный, желтый цвет или быть бесцветной. Диаметр опухоли небольшой – до 1 см. Может быть болезненным. Лечение обычно хирургическое, так как есть риск малигнизации папилломы.
Атеромы возникают в любом месте, где растут волосы, в том числе на грудной железе. При закупорке сальной железы, которая подходит к волосяной луковице, образуется уплотнение кистозного типа с густым содержимым. При длительной закупорке может возникнуть абсцесс с гноем как маленького, так и огромного размера с отеком и болью. Предрасполагающим фактором является избыток секреции сальных желез, который характерен для некоторых заболеваний, плохой обмен веществ, отсутствие гигиены.
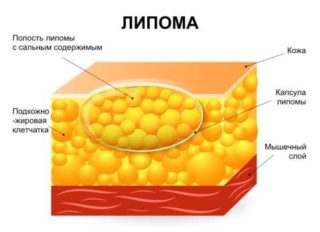
Липома или жировик происходит из жировой ткани молочной железы. Не причиняет никакого беспокойства, если растет медленно. Больших размеров достигает редко, чаще обнаруживаются новообразования до 2 см в диаметре. Устраняют проблему хирургическим методом. Это происходит почти безболезненно, так как липома располагается в подкожном слое.
Причины липоматоза генетические, гормональные, обменные. Соотношение клеток может быть разным. В зависимости от состава диагностируют фибролипомы, ангиолипомы, миолипомы. После операции липома не рецидивирует.
Произрастает из клеток железистого эпителия. Считается, что при недостатке прогестерона и избытке эстрогена риск появления аденомы выше. Стимулирует рост опухоли гормон пролактин, если нарушены функции гипофиза. Также много случаев выявления аденомы у женщин с нарушениями функций щитовидной и поджелудочной железы. После 40 лет железистый эпителий эволюционирует в жировую и фиброзную ткань, поэтому заболевание встречается редко.
Аденома не беспокоит женщину и часто протекает полностью без симптоматики. Можно нащупать гладкое шарообразное образование, которое увеличивается в размерах перед месячными, затем снова уменьшается.
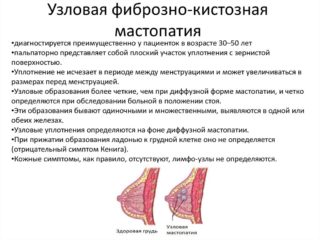
Разрастание тканей молочной железы может происходить диффузно или одиночными узлами. В зависимости от способа роста опухоли ее диагностируют как очаговую или общую.
Это гормонозависимые опухоли, которые реагируют на эстроген усиленным ростом, особенно, если организм женщины вырабатывает мало прогестерона.
Первые признаки мастопатии – болезненность, увеличение лимфатических узлов в подмышечной области. Бывают выделения из соска грязно-серого цвета или с примесями крови. В некоторых случаях боль может переходить на руку или спину.
Аваскулярное образование в молочной железе – это доброкачественная опухоль без кровеносных сосудов. Такие новообразования не склонны к малигнизации и медленно растут из-за отсутствия питания. На мониторе УЗИ аваскулярные опухоли имеют вид темного пятна, то есть обладают низкой эхогенностью.
Злокачественные новообразования
- изменение формы груди и соска;
- выделения из соска – гнойные или кровянистые;
- увеличение и болезненность лимфатических узлов;
- появление метастазов в других органах на более поздних стадиях.
В лечении заболевания важное значение имеет время обнаружения опухоли. Если женщина, обнаружив у себя подозрительные симптомы, пришла к врачу и провела обследование, в ходе которого обнаружился рак 1 стадии, шансов выжить у нее намного больше, чем при диагностировании рака 3 или 4 стадии. Добиться пятилетней выживаемости при 4 стадии крайне сложно.
На первом месте среди причин возникновения онкологии молочной железы стоит генетический фактор. Если в роду были случаи рака груди, он может проявиться с большей или меньшей вероятностью у потомков женского пола. Отягощающими факторами является курение и злоупотребление алкоголем, эндокринные нарушения и проблемы с лактацией, частые аборты, сопутствующие заболевания, например, сахарный диабет.
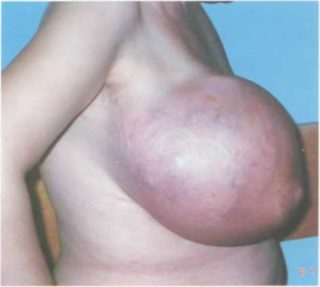
В структуре саркомы отсутствуют обычные компоненты – железистые и соединительные клетки. Опухоль состоит из мягких тканей – мышц или жировых клеток. В молочной железе диагностируются различные типы саркомы – чаще всего фибросаркомы. Ангиосаркомы имеют свойство рецидивировать даже при длительном лечении. Бывают первичные и вторичные, которые развиваются из листовидных опухолей.
Саркома имеет неблагоприятный прогноз, характеризуется быстрым ростом и появлением метастазов.
Лимфома – это вторичная опухоль молочной железы, которая является результатом проникновения атипичных клеток в орган из кровяного русла. Первичный очаг находится в лимфатических узлах. Лимфомы различают по скорости роста: бывают быстропрогрессирующими или медленно растущими.
Предположительная причина появления лимфом – наличие в организме вирусов герпеса, цитомегаловируса. Они активизируются при пониженном иммунитете. Характерным признаком является длительная лихорадка с повышенной температурой тела, а также резкое похудение за короткий промежуток времени.
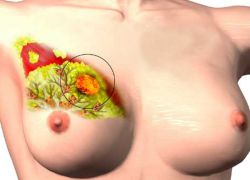
Часто диагностируемый вид рака. Опухоль состоит из эпителиальных клеток. Может развиваться двумя способами:
- в протоках;
- в дольках.
Инфильтративный рак протоков – самая часто встречающаяся форма. Свойства злокачественного новообразования определяются типом клеток, из которых он сформирован. Различают высокодифференцированный рак, малодифференцированную опухоль и низкодифференцированный рак. В первом случае заболевание хорошо поддается лечению на ранних стадиях. Самым опасным считается низкодифференцированная форма. На процесс лечения влияет степень инвазивности или прорастания в соседние ткани. Комплекс лечебных процедур после операции включает химиотерапию, облучение и гормональную поддержку.
Методы диагностики
До посещения врача женщины должны уметь проводить самостоятельный визуальный осмотр молочных желез. Сделать это несложно. Необходимо стать перед зеркалом так, чтобы обе груди были хорошо видны. При осмотре обращают внимание на симметричность желез, цвет, форму соска, состояние кожных покровов. Дополнительно нужно провести пальпацию – лежа или стоя. Выполняют ее кончиками пальцев, надавливая со средней силой сначала в области соска, затем по всей поверхности груди.
При обнаружении уплотнений – болезненных или безболезненных – нужно пройти осмотр у врача и сделать УЗИ и маммографию. По результатам этой диагностики можно сказать, нужно ли проходить дальнейшие тесты:
- на онкомаркеры;
- биохимию крови;
- биопсию.
Последний анализ самый информативный, так как дает возможность увидеть, из каких клеток состоит опухоль и стоит ли опасаться.
Женщинам, чьи ближайшие родственники болели раком груди, должны сделать генетический тест на определение мутированного гена. Если он будет обнаружен, это не означает, что женщина заболеет когда-нибудь. Просто у нее будет повод чаще посещать кабинет врача и вести здоровый образ жизни.
Лечение и профилактика

Гормонозависимые опухоли лечат гормональными препаратами, которые угнетают выработку эстрогена яичниками. Некоторые доброкачественные опухоли в грудине у женщин рекомендуется сразу удалять, так как есть риск злокачественного перерождения.
Лечение раковых опухолей только хирургическое. На начальных стадиях возможно удалить только новообразование и провести химиотерапию. На 3 – 4 стадии, когда имеются множественные очаги метастазов, удаляют всю грудную железу, окружающие ее мышцы и лимфатические узлы.
Профилактика рака – это своевременное его обнаружение. В странах, где женщинам проводили скрининги, заболеваемость ниже на 50%. Желание избежать проблем заставляет человека думать о своем образе жизни, который влияет на здоровье.
Осложнения и последствия
Самое грозное осложнение – это рецидив. В большинстве случаев рак возвращается в течение следующих пяти лет. Происходит это потому, что опухоль обычно состоит из нескольких типов клеток, которые по-разному реагируют на лекарственные препараты.
Есть виды опухолей, которые более склонны к рецидивам, есть такие, которые после удаления или лечения не возвращаются. Для этого после операции врач исследует удаленное новообразование, чтобы определить его состав и свойства. Только в таком случае можно спрогнозировать послеоперационный период и назначить поддерживающее лечение.
Если произошел локальный рецидив, опухоль снова удаляют. При возникновении вторичных очагов возможно медикаментозное, нехирургическое лечение. Чтобы составить карту вторичных очагов, делают МРТ легких, печени, почек. Если их много, выбирают химиотерапию, если мало – достаточно облучения.
Что такое аваскулярное образование в молочной железе и каковы его последствия? Женская грудь состоит из железистых структур и подкожной клетчатки. При отсутствии патологии молочная железа имеет однородную структуру и ровные четкие контуры. Однако на ультразвуковом исследовании груди специалист может диагностировать черные затемнения. Это гипоэхогенные образования. Важно понимать, что аваскулярные образования являются всего лишь описанием диагностируемой картины. Это не диагноз заболевания и не его симптом.

Васкуляризация молочной железы
Повышенная васкуляризация может диагностироваться при усиленной выработке или уменьшении определённых гормонов, гормональном сбое, гиперфункции. В молочной железе медики выделяют несколько новообразований:
- киста
- фиброаденома
- липома
- аваскулярное образование
Киста представляет собой полость, заполненную жидкостью. Фиброаденома развивается из фиброзных структур органа. Липома – опухоль, которая локализуется в жировых отложениях. Аваскуляторное образование – опухоль без кровяных сосудов и, собственно, кровоснабжения.

Гипоэхогенное аваскулярное образование: характерные особенности
Гипоэхогенность имеют многие структуры органической ткани. Это ткани с пониженной плотностью. В молочной железе низкая эхогенность тканей не всегда является конкретным симптомом болезни. С медицинской точки зрения, гипоэхогенные структуры — отклонение от нормы (КОД по МкБ-10).
Патология наиболее распространена среди женщин. Наличие гипоэхогенного аваскуляторного образования указывает на развитие:
- кисты
- аденоза
- железистой карциномы
- доброкачественной опухоли
- фиброзно-кистозной мастопатии
- фиброаденомы
Гипоэхогенное аваскуляторное образование не имеет капилляров и представляет собой доброкачественную опухоль. Оно может напоминать рак, образование обладает четкими границами. Если контуры пятна при исследовании размыты, врачи диагностируют аденоз.
Отличительная особенность опухоли – затемнённая структура молочной железы. При ультразвуковом исследовании патологические клетки замедляют прохождение волны. Подобное особенно характерно для кисты с жидкостью. Диагностировать кисту сразу невозможно. После УЗИ требуется пройти ряд дополнительных обследований и анализов. Иногда уплотнение может оказаться опухолью или галактоцеле.
Поскольку при аваскулярности железы отсутствует кровоснабжение опухоли, то она не может переродиться в злокачественную. Также нет риска ее быстрого дальнейшего развития.

Анэхогенное аваскулярное образование: особенности
На мониторе при ультразвуковом исследовании анэхогенное образование выглядит, как затемнённые округлости. Эти структуры также не пропускают ультразвук, поэтому специалист быстро их заметит при исследовании. Образования часто носят доброкачественный характер, однако со временем могут переродиться в злокачественные.
Очаговая патология обычно состоит из мягкой рыхлой ткани. При отложении кальциевых солей эхогенность структур увеличивается. Патология обычно диагностируется, как киста или галактоцеле.
Причины возникновения
Существуют определённые факторы, которые провоцируют изменения в структурах молочной железы. Специалисты часто связывают появление новообразования с гормональными сбоями.
Очаг возникает в женской груди по таким причинам:
- избыточная выработка эстрогенов
- длительное употребление гормональных противозачаточных препаратов
- заместительное лечение гормонами
- болезни щитовидки
- воспаление в фаллопиевых трубах
- болезни яичников и их дисфункция
- операции
Предпосылками к развитию опухоли могут стать стрессы и депрессия. Они вызывают нарушения гормонального фона и оказывают влияние на уровень гормонов в организме. Провоцирующими факторами также являются ожирение и неправильное питание.

Симптоматика
Опухоль в грудной железе долго не доставляет женщине никакого дискомфорта. Обнаружить патологию можно только с помощью УЗИ и дополнительном доплеровском картировании ЦДК. При прогрессировании новообразования появляется некоторая бугристость груди. Можно обнаружить при пальпации уплотнение внутри груди.
Также к симптомам опухоли относятся:
- гиперемия кожного покрова
- болезненность груди
- ощущение распирания молочной железы
- жжение
- деформирование груди
- появление выделений из соска
Иногда выраженность симптомов зависит от фазы менструального цикла. При инфицировании повышается температура, увеличиваются лимфоузлы и усиливается боль.

Диагностика
Диагностировать очаговое образование поможет квалифицированный специалист. Врач проведет пальпацию груди и отправит пройти необходимое обследование. Потребуется сдать анализы на эстрогены, тиреотропные гормональные вещества, пролактин.
Обязательно выполнение УЗИ молочных желез и половых органов. Также назначаются маммография, МРТ, доплеросонография. При подозрении на злокачественный характер опухоли проводится биопсия. Осуществляют забор биоматериала и проводят его гистологическое исследование в лаборатории.
При выявлении патологии иногда назначается исследование на онкомаркер СА-15-3. Дополнительно проводится дифференциальная диагностика.

Как лечить
Терапия назначается только после полного обследования. При кисте и доброкачественном образовании целесообразно комплексное медикаментозное лечение. В терапии используются:
- противовоспалительные средства
- гормональные препараты
- фитосборы
Для устранения фиброзно-кистозного образования выписываются препараты Индинол и Фитонол. Они могут применяться при всех видах опухолей. Из гормональных средств назначаются лекарства с содержанием гестагена и эстрогена – Дуфастон, Эстрожель, Утрожестан.
Для насыщения организма полезными веществами применяются различные витаминно-минеральные комплексы. Также важно организовать полноценное питание. Рекомендуется употреблять в пищу большое количество овощей и фруктов.
В качестве вспомогательной терапии широко используются эффективные гомеопатические средства. На протяжении одного месяца принимают Циклодинон или Мастопол. Оперативное вмешательство рекомендуется при диагностировании злокачественной опухоли.
В комплексном лечении можно использовать народную медицину. К очагу поражения прикладывают листья мать-и-мачехи на ночь. Затем грудь протирают на утро репейным маслом.
Можно приготовить целебную смесь из мёда, корневищ лопуха и касторового масла. Компресс с этой однородной массой оставляют на всю ночь. Также рекомендуется делать компрессы на грудь с измельченной тыквой. Чтобы снять боль и воспалительный процесс, к груди прикладывают на ночь целый капустный лист.
Читайте также:

