Морфологические изменения в ткани предстательной железы при доброкачественной гиперплазии
Г.Г. Кривобородов 1, 2 , А.П. Ракша 1, 3 , Н.С. Ефремов 1, 2 , А.Д. Болотов 1, 2 , Т.Н. Сотникова 1, 3
Введение
У здоровых мужчин предстательная железа на 70 % состоит из железистых элементов и на 30 % из фиброзно-мышечной стромы. После 40 лет у мужчин начинает развиваться доброкачественная гиперплазия предстательной железы (ДГПЖ). Частота последней составляет более 50 % к 60 годам и 90 % к 85-летнему возрасту [1]. При этом структурные изменения в периуретральной и транзиторной зонах предстательной железы характеризуются гиперплазией стромальной и железистой ткани [2–4]. ДГПЖ вызывает инфравезикальную обструкцию (ИВО), что приводит к нарушению акта мочеиспускания. Обструктивные симптомы нижних мочевыводящих путей (СНМП) при ДГПЖ связаны с так называемыми статическим и динамическим компонентами ИВО. Статический компонент ИВО обусловлен механическим сдавлением простатического отдела уретры гиперплазированной тканью, а динамический компонент — спазмом гладкомышечной ткани пузырно-уретрального сегмента.
Первым вариантом лечения СНМП при ДГПЖ являются α1-адреноблокаторы, которые расслабляют гладкомышечные клетки предстательной железы и шейки мочевого пузыря и уменьшают динамический компонент ИВО. Для снижения статического компонента ИВО используют ингибиторы фермента 5α-редуктазы, который превращает гормон тестостерон в дегидротестостерон. Последний отвечает за рост стромального компонента ДГПЖ. В 1985 г. японскими учеными для описания характера внутрипузырного роста ДГПЖ был предложен ультразвуковой показатель, получивший название интравезикальной простатической протрузии (ИПП) [5]. Дальнейшие исследования продемонстрировали, что мужчины с ИПП 10 мм и более чаще имеют ИВО [6]. Кроме того, мужчины с высокой степенью ИПП в меньшей степени отвечают на консервативную терапию α1-адреноблокаторами [7, 8]. Также не было выявлено достоверного уменьшения размеров ИПП после курса лечения ингибитором 5α-редуктазы (дутастеридом), несмотря на снижение объема предстательной железы [9]. В связи с этим для определения возможных причин недостаточной эффективности медикаментозной терапии СНМП при размерах ИПП 10 мм и более представляется целесообразным морфологическое исследование ткани предстательной железы.
Цель исследования — выявление и оценка особенностей морфологического строения зоны ИПП у мужчин с ДГПЖ.
Материалы и методы
Образцы ткани для морфологического исследования забирали при трансуретральной резекции по поводу ДГПЖ у 30 больных в период с 2015 по 2017 г. Ранее терапия СНМП у них включала только α1-адреноблокаторы. До операции всем больным проводили стандартное урологическое обследование согласно принятым клиническим рекомендациям Российского общества урологов [10]. Оно включало: лабораторные анализы, анкетирование (I-PSS), ультразвуковое исследование мочевыводящих путей с определением величины ИПП и урофлоуметрию. По результатам обследования у всех 30 больных установлена клиническая форма ДГПЖ, требующая выполнения оперативного вмешательства. На основании величины ИПП все больные были разделены на две группы. Первую группу составили 12 больных с ИПП менее 10 мм, а вторую группу — 18 мужчин с ИПП 10 мм и более. Во время трансуретральной резекции ДГПЖ для морфологического исследования получали кусочки ткани зоны ИПП. Последнюю определяли как вдающийся в области шейки мочевого пузыря участок предстательной железы, расположенный на 6 часах условного циферблата. Для светооптического изучения гистологические препараты окрашивали гематоксилином и эозином и по Ван-Гизону. Световую микроскопию и денситоморфометрию проводили с помощью телевизионного анализатора изображения МЕКОС-Ц2 и программного обеспечения МЕКОС-ВА. Патоморфологическое исследование включило оценку стромального и железистого компонентов, а также фиброзной ткани и мышечных волокон стромы из зоны ИПП. Статистическую обработку квантифицированных результатов гистохимического исследования микропрепаратов выполняли путем вычисления средних значений показателей, стандартного отклонения, минимальных и максимальных значений при подтверждении нормального распределения. Различия между группами оценивались с использованием t-критерия Стьюдента. Достоверным считались значения р

Гиперплазия предстательной железы: причины, симптомы и лечение
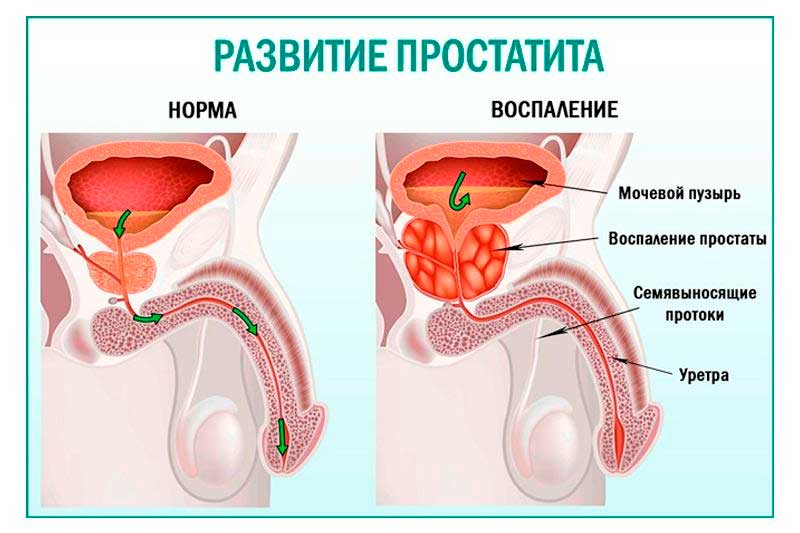
Гиперплазия предстательной железы наблюдается преимущественно у мужчин преклонного возраста. Согласно статистическим данным у лиц старше 65 лет патология обнаруживается в 85% случаев и выражается в образовании доброкачественной опухоли, которая со временем увеличивается в размерах. В результате у представителей сильного пола возникают трудности с мочеиспусканием вследствие сдавливания мочеиспускательного канала. При отсутствии своевременной медицинской помощи болезнь дает серьезные осложнения.
Что представляет собой данная патология?
Доброкачественная гиперплазия предстательной железы представляет собой изменения тканей и клеток простаты и дальнейшее увеличение этого органа. Новообразование формируется из железистого эпителия, которое на начальной стадии развития имеет вид небольших узелков. Но со временем узелки увеличиваются в размерах, приводя к росту доброкачественной опухоли. Развитие опухоли не приводит к разрастанию метастаз, но при запущенной патологии и отсутствии своевременного лечения гиперплазия простаты может перерасти в злокачественное образование (карциному). В медицинской терминологии существует еще одно распространенное название данного недуга – аденома простаты или простатит.
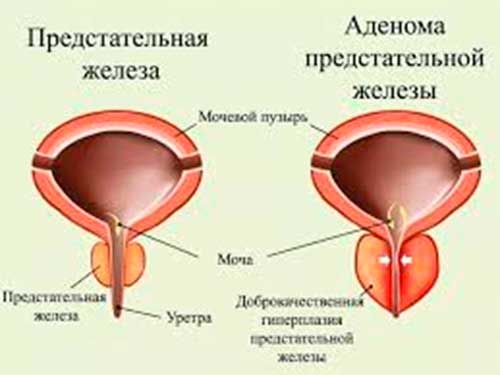
ДГПЖ предстательной железы – причины
Одним из самых распространенных факторов развития аденомы является наследственность. Если в семье есть близкие родственники, страдающие простатитом, то вероятность заболевания значительно увеличивается. Этой категории мужчин рекомендуется проходить ежегодное обследование с тридцатилетнего возраста для своевременного выявления патологии. Кроме генетического фактора к источникам риска также относятся:
- нарушения гормонального фона (изменение баланса между женскими и мужскими гормонами);
- воспалительные процессы органов малого таза и урогенитальной области;
- старческий возраст;
- малоподвижный образ жизни, недостаток физической активности;
- частое переохлаждение;
- вредные привычки (табак, алкоголь);
- неправильное питание (преобладание жирной мясной пищи и недостаток растительных волокон);
- перенесенные венерические заболевания;
- неблагоприятная экологическая обстановка и другие факторы окружающей среды.
Гиперплазия предстательной железы – диагностика
Своевременно проведенная диагностика, особенно на ранних стадиях, очень важна для быстрого и успешного излечения. Как правило, она предполагает проведение комплексного обследования и включает в себя осмотр пациента, а также целый ряд инструментальных исследований и лабораторных анализов. В ходе врачебного осмотра применяется метод пальпации, дающий возможность определить состояние предстательной железы, болезненность, уплотненные участки и др.
Методы диагностики подбираются индивидуально для каждого больного в зависимости от жалоб и выраженной клинической картины:
- исследование посредством пальпации;
- анализ мочи на эритроциты, лейкоциты, белок, глюкозу;
- анализ крови;
- УЗИ;
- урофлоуметрия (объем и скорость струи при мочеиспускании);
- контрастная урография (рентген) назначается при подозрении на наличие камней в мочевом пузыре;
- цистоманометрия позволяет определить давление на стенки мочевого пузыря;
- уретроцистоскопия дает возможность увидеть строение и состояние мочеиспускательного канала и мочевого пузыря.
Гиперплазия предстательной железы – симптомы
Главной особенностью аденомы простаты является то, что она протекает практически бессимптомно на протяжении длительного времени. В этом и кроется опасность, так как мужчина даже не подозревает о наличии в организме доброкачественного образования. Ощущения и дискомфорт становятся выраженными только тогда, когда произошли патологические изменения органа и опухоль разрослась.
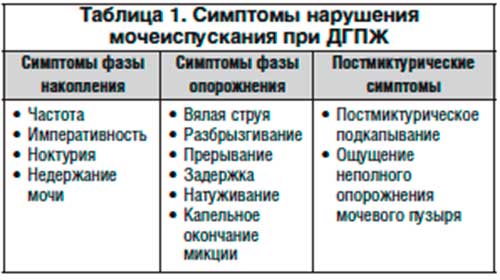
Ниже перечислены основные признаки ДГПЖ, которые могут проявить себя на любом этапе болезни:
- частое мочеиспускание, внезапное возникновение позывов;
- опорожнение небольшими каплями, слабый напор струи;
- струя при мочеиспускании прерывистая;
- мышцы таза напрягаются при опорожнении;
- ощущение остатка урины в мочевом пузыре;
- болезненные ощущения при посещении туалета;
- непроизвольное опорожнение;
- хроническая задержка урины, образующаяся в результате сужения канала;
- кровь в моче.
Если больной заметил у себя хотя бы один симптом, он должен воспринять его всерьез и сразу обратиться к врачу. Не стоит относиться к этому легкомысленно и заниматься самолечением.
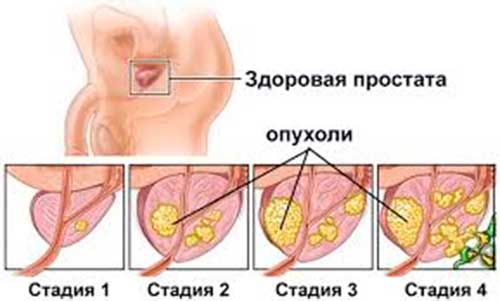
Стадии развития простатита
В клинической картине развития патологии выделяют 3 стадии.
Гиперплазия предстательной железы 1 степени (компрессионная) характеризуется проблемами с мочеиспусканием, преимущественно в вечернее и ночное время. При этом позывы в туалет частые, а струя очень вялая. Продолжительность стадии может длиться до 3-х лет, при этом основные симптомы практически не выражены. На этом этапе новообразование очень хорошо поддается медикаментозной терапии.
Вторая стадия гиперплазии (субкомпенсационная) начинается при серьезных нарушениях работы мочевого пузыря, когда его освобождение представляет серьезные трудности. Больной чувствует постоянные позывы к мочеиспусканию и самопроизвольное выделение мутной мочи, часто с примесью крови. На этой стадии болезни может развиться хроническая почечная недостаточность.
Третья стадия (декомпенсационная) является самой тяжелой и опасной, так как отмечается полная невозможность самостоятельного опорожнения мочевого пузыря. А это чревато разрывом его стенок. Урина характеризуется мутностью с примесью крови. Мужчина в этот период ощущает постоянную усталость и упадок сил. Его мучают запоры, кожа становится бледной, происходит потеря в весе. У людей, страдающих 2 и 3 степенью простатита, чувствуется изо рта стойкий запах аммиака.
Формы заболевания
В зависимости от направления роста новообразования гиперплазия имеет несколько форм:
- подпузырная (опухоль растет возле прямой кишки). При такой форме пациент чаще испытывает дискомфорт не при мочеиспускании, а при акте дефекации;
- внутрипузырная (образование разрастается в направлении мочевого пузыря). Врастание простаты в дно мочевого пузыря приводит к деформации шейки верхнего отдела уретры;
- предпузырная – расширение боковых частей простаты, смежных с мочевым пузырем.
Типы аденомы по форме роста
По форме роста тканей опухоли аденому простаты классифицируют на 2 вида.
Диффузная гиперплазия предстательной железы характеризуется равномерным увеличением органа в ходе развития болезни без ярко выраженных очагов. Аденоматозная гиперплазия предстательной железы отмечается образованием узелков внутри простаты. Их может быть от одного до нескольких в зависимости от стадии и течения заболевания.
Гиперплазия простаты – лечение
Схему лечения подбирает врач строго индивидуально после проведенной диагностики и сбора анамнеза. В настоящее время существует 3 метода лечения простатита.
- Медикаментозная (консервативная) терапия. К помощи лекарств прибегают, как правило, при легком течении заболевания, а также при противопоказаниях к оперативным вмешательствам.
В распоряжении специалистов находятся несколько групп препаратов:
- альфа1 – адреноблокаторы способствуют расслаблению гладких мышц и улучшают отток урины;
- блокаторы 5 – альфа – редуктазы останавливает рост клеток простаты, что в дальнейшем приводит к нормализации работы железы;
- блокаторы фосфодиэстеразы – 5 расслабляют мускулатуру в урогенитальной области, что значительно облегчает отток мочи;
- растительные препараты содержат натуральные экстракты и вытяжки лекарственных растений (кора африканской сливы, рожь, крапива, тыквенные семечки и др.).
- Оперативные методы лечения простатита показаны в случаях, когда медикаментозная терапия не приносит желаемого результата. Применяются следующие типы оперативного вмешательства:
- трансуретральная резекция простаты – наиболее часто применяемый и стандартный метод. В мочеиспускательный канал вводится трубочка с металлической петлей и камерой. Под действием электрического тока петля удаляет разросшееся образование слой за слоем;
- трансуретральная насечка простаты применяется, когда железа не слишком разрослась. Разросшаяся ткань удаляется между простатой и шейкой мочевого пузыря;
- гольмиевая лазерная энуклеация является самым прогрессивным методом лечения патологии. В мочеиспускательный канал вводится лазер, который под действием высокой мощности постепенно вылущивает ткань доброкачественной опухоли;
- открытая операция проводится в запущенных стадиях заболевания либо при наличии камней в мочевом пузыре. Она проводится через надрез в пузыре и является травматичной, но в то же время гарантирует полное излечение.
- Доброкачественная гиперплазия предстательной железы – лечение неоперативными методами:
- введение простатических стентов (спиралей) в мочеиспускательную полость на длительный или короткий сроки. Со временем стенты должны удаляться, так как несвоевременное удаление провоцирует ухудшение симптомов;
- микроволновая коагуляция простаты – микроволны нагревают ткань простаты до 70 градусов, вследствие чего происходит ее разрушение;
- лифтинг простаты с помощью имплантата – такой способ расширяет диаметр уретры и повышает качество жизни многих пациентов;
- также проводятся криодеструкция, игольчатая аблация, фокусированный ультразвук и пр.
Прогноз
При своевременном обращении за врачебной помощью и следованию всем рекомендациям лечащего врача прогноз излечения весьма благоприятный. Многие мужчины откладывают долгое время визит к врачу, так как боятся, что из-за оперативного вмешательства им придется навсегда забыть об удовольствиях сексуальной жизни. Но это распространенное заблуждение – в среднем через месяц сексуальная функция полностью восстанавливается.
Профилактика
Для того чтобы купировать болезнь на ранних стадиях, мужчинам желательно проходить ежегодный медицинский осмотр у уролога, начиная с 40 лет. Так как точной причины, по которой развивается аденома, указать нельзя, все профилактические меры носят исключительно общеукрепляющий характер.
Они заключаются в соблюдении прежде всего правильного и сбалансированного питания – поменьше жирных и мучных продуктов, а побольше клетчатки и белка. Также необходимо выпивать большое количество чистой воды, причем в вечерние часы ее прием необходимо ограничить.
Активный образ жизни, занятия спортом позволяют нормализовать кровообращение в органах малого таза, что помогает предотвратить застойные процессы. При этом стоит с осторожностью относиться к подъему тяжестей и другим повышенным нагрузкам.
Для создания нормальной и комфортной психологической обстановки следует избегать стрессов и других конфликтных ситуаций. Но и от приема седативных препаратов лучше отказаться.
Обеспечить хорошее состояние половой функции и простаты поможет качественный регулярный секс. Но постельные излишества и беспорядочные связи могут негативно отразиться на здоровье мужчины.
При неполадках в работе предстательной железы врачи рекомендуют проводить ее массаж. Он не только благоприятно сказывается на сексуальной активности и продолжительности полового акта, но и выводит вредные вещества и болезнетворные микроорганизмы.
Доброкачественная гиперплазия предстательной железы (ДГПЖ) представляет собой одно из наиболее распространенных заболеваний у мужчин пожилого и старческого возраста и характеризуется морфологическим наличием доброкачественной фиброэпителиальной ткани, ра
Доброкачественная гиперплазия предстательной железы (ДГПЖ) представляет собой одно из наиболее распространенных заболеваний у мужчин пожилого и старческого возраста и характеризуется морфологическим наличием доброкачественной фиброэпителиальной ткани, расположенной в окружности проксимальной части мочеиспускательного канала.
Аутопсийные исследования демонстрируют, что морфологические признаки ДГПЖ обнаруживаются у 50% мужчин в возрасте от 40 до 50 лет и у 90% мужчин в возрасте старше 80 лет. Клинически заболевание также имеет достаточно широкое распространение, при этом признаки нарушенного мочеиспускания устанавливаются у 60% мужчин в возрасте свыше 60 лет.
Уменьшение диаметра струи мочи констатируют 25% мужчин в возрасте 55 лет, а среди пациентов старше 75 лет их число достигает уже 50% (J. J. Medina,1999). Расчеты, основанные на результатах эпидемиологических исследований, свидетельствуют о том, что у мужчин в возрасте от 50 лет вероятность оперативного вмешательства по поводу ДГПЖ составляет 30%.
Симптоматика заболевания при ДГПЖ формируется за счет трех компонентов: статического (механического), динамического, а также нарушения функциональной способности мочевого пузыря.
Статический компонент ДГПЖ формируется вследствие увеличения в размерах фиброзно-мышечной ткани переходной зоны предстательной железы. Динамическая составляющая симптоматики заболевания связана с повышенным тонусом α1-адренергических рецепторов предстательной железы и шейки мочевого пузыря, что обусловливает сокращение гладкомышечных элементов данной анатомической зоны. Назначение препаратов группы α1-адреноблокаторов, расслабляющих гладкомышечные элементы предстательной железы, приводит к снижению степени обструкции. Кроме этого, у 25% мужчин, страдающих ДГПЖ, также обнаруживается снижение сократительной активности стенки мочевого пузыря и развиваются признаки нестабильности детрузора, что особенно характерно для больных пожилого и старческого возраста.
Клинически заболевание проявляет себя обструктивной и ирритативной симптоматикой. К симптомам первой группы (обструктивным) относятся затрудненное мочеиспускание, ощущение неполного опорожнения мочевого пузыря, несвоевременное начало акта мочеиспускания, натуживание во время мочеиспускания. К симптомам второй группы (ирритативным) — учащенное, императивное мочеиспускание, симптомы императивного недержания мочи. При переполненном мочевом пузыре может иметь место недержание мочи — так называемая парадоксальная ишурия. Осложнения клинического течения ДГПЖ характеризуются развитием инфекционно-воспалительных заболеваний мочевыводящих путей, формированием камней мочевого пузыря и почечной недостаточности, развитием острой и хронической задержки мочеиспускания, появлением макрогематурии (Л. М. Гориловский, 1999).
С целью стандартизации оценки жалоб больного при обследовании больных ДГПЖ применяются различные шкалы симптомов, наиболее широкое распространение из которых получила международная шкала симптомов при заболеваниях предстательной железы (I-PSS). Данная анкетная форма заполняется пациентом и содержит в себе семь вопросов, характеризующих различные аспекты нарушенного мочеиспускания, симптомы которого объективизируются, что особенно важно для пожилых больных со сниженными аналитическими способностями. Наибольшая сумма баллов, соответствующая в данной анкете крайне выраженной симптоматике нарушенного мочеиспускания, составляет 35. Сумма баллов от 0 до 7 характеризует больного со слабо выраженной симптоматикой ДГПЖ, от 8 до 19 баллов — с умеренно выраженной симптоматикой заболевания, и от 20 до 35 баллов — выраженной симптоматикой нарушенного мочеиспускания (В. Н. Степанов, 1999).
Следует отметить тот факт, что существует взаимосвязь между возрастом больных, симптомами ДГПЖ и развитием осложнений заболевания, которые диктуют необходимость госпитализации подобных пациентов и проведения у них оперативного лечения (см. рисунок 1).
Помимо оценки симптоматики заболевания в диагностическом процессе у больных ДГПЖ применяются пальцевое ректальное исследование, клиническое исследование мочи и биохимическое исследование крови, определение простато-специфического антигена (ПСА) сыворотки крови. Ультразвуковое исследование с определением размеров всей предстательной железы и ее переходной зоны, а также количества остаточной мочи может быть использовано в качестве неинвазивного скрининг-метода.
С помощью урофлоуметрии можно оценить зависимость объемной скорости потока мочи при мочеиспускании от времени. Максимальная скорость потока мочи менее 15 мл/с является показателем нарушенного мочеиспускания. Перечисленные методы высокоинформативны и могут многократно применяться у пациентов пожилого и старческого возраста с многочисленными сопутствующими заболеваниями.
Лечение больных ДГПЖ преследует следующие цели: уменьшение степени инфравезикальной обструкции, стихание симптоматики нарушенного мочеиспускания и улучшение качества жизни больных, снижение объема остаточной мочи, уменьшение риска развития острой задержки мочеиспускания и почечной недостаточности.
Абсолютными показаниями для лечения ДГПЖ являются выраженная клиническая симптоматика, значительно нарушающая качество жизни больного (суммарный балл симптомов по шкале I-PSS превышает 19), острая или хроническая задержка мочеиспускания, рецидивирующая макрогематурия, формирование почечной недостаточности и камней в мочевом пузыре, повторные инфекционно-воспалительные заболевания мочевыводящих путей.
В ряде случаев также выполняются трансуретральное эндоскопическое рассечение предстательной железы и открытая аденомэктомия. В последние годы для применения в клинической практике стали доступны лекарственные способы лечения, которые в настоящее время наиболее широко распространены в лечении больных ДГПЖ (G. M. Clifford, 2000).
У больных с умеренно выраженной симптоматикой заболевания в настоящее время предпочтительнее проводить лекарственную терапию ДГПЖ. С этой целью применяются лекарственные препараты, относящиеся к трем группам, — это антагонисты α1-адренергических рецепторов, ингибиторы 5α1-редуктазы и экстракты растительного происхождения.
В таблице 1 представлена характеристика клинической эффективности α1-адреноблокаторов (M. C. Beduschi, 1998; H. Lepor, 1998; C. G. Roehrborn, 1996).
Побочные действия антагонистов α1-адренорецепторов связаны с воздействием на α1-адренорецепторы кровеносных сосудов, что клинически выражается в снижении артериального давления и появлении симптоматики ортостатической гипотензии. Данных побочных эффектов лишен один из препаратов данной группы — тамсулозин, который обладает специфичностью в отношении подтипов α1a/d-адренорецепторов. Данный препарат особенно предпочтителен у больных пожилого и старческого возраста, страдающих интеркуррентными заболеваниями и принимающими иные лекарственные препараты. Тамсулозин, в дозировке 0,4 мг в сутки, не требует коррекции при проведении у больных одновременного лечения диуретиками, бета-блокаторами, ингибиторами ангиотензин-конвертирующего фермента и др.
Ко второй группе лекарственных препаратов относится финастерид, являющийся ингибитором 5α-редуктазы. Финастерид обладает способностью снижать концентрацию дигидротестостерона путем подавления его образования из тестостерона. Клинические исследования позволили установить 60–70-процентное снижение концентрации дигидротестостерона, 25-процентное уменьшение размеров предстательной железы и сопутствующее уменьшение обструктивной симптоматики заболевания (на 25%), а также увеличение значения максимальной объемной скорости мочеиспускания (также на 25%) при терапии финастеридом, проводимой на протяжении двух и более лет (J. D. McConnell, 1998). Эффективность клинического действия финастерида зависит от размеров предстательной железы. Так, в частности, увеличение показателя максимальной объемной скорости мочеиспускания варьирует от 0,89 мл/с при размерах предстательной железы менее 20 см 3 до 1,84 мл/с при размерах простаты свыше 60 см 3 . Эффективность действия препаратов, относящихся к категории антагонистов α1-адренорецепторов, не зависит от объема предстательной железы пациентов, страдающих от симптоматики ДГПЖ. Кроме этого, для достижения клинической эффективности финастерид необходимо принимать на протяжении по меньшей мере шести месяцев, что обусловлено гормональным механизмом его действия. К числу положительных аспектов применения финастерида относится его способность снижать риск возникновения острой задержки мочеиспускания у больных ДГПЖ (с 2,4/100 пациентов, страдающих ДГПЖ, в год до 0,93/100 пациентов в год). Финастерид снижает риск хирургического вмешательства на 55%, т. е. позволяет улучшить качество жизни больных без полостных или трансуретральных инвазивных вмешательств. К побочным эффектам финастерида относится снижение либидо и потенции, которые, однако, восстанавливаются после его отмены.
Среди лекарственных препаратов растительного происхождения ингибирующей активностью в отношении фермента 5a-редуктазы обладает экстракт американской вееролистной пальмы Serenoa repens пермиксон. Пермиксон подавляет процесс связывания дигидротестостерона с цитоплазматическими рецепторами и конкурирует с дигидротестостероном на уровне его связывания с внутриклеточными рецепторами. Действие пермиксона характеризуется также уменьшением образования простагландинов в ткани предстательной железы, что находит отражение в его противовоспалительном и противоотечном действии. Клиническое применение пермиксона в дозировке 320 мг в сутки на протяжении трех месяцев приводит к снижению выраженности симптоматики заболевания и увеличению значения максимальной объемной скорости мочеиспускания. Пермиксон хорошо переносится и, в отличие от финастерида, не влияет на половую активность.
К препаратам растительного происхождения относится таденан, который изготавливается на основе коры африканской сливы. Считается, что таденан подавляет избыточную пролиферацию фибробластов и оказывает противовоспалительное действие. На фоне применения таденана в суточной дозе 100 мг в течение трех месяцев отмечается улучшение мочеиспускания, устранение никтурии, усиление струи мочи. Потенция и либидо не нарушаются.
На протяжении последнего десятилетия динамично развиваются новые технологические способы лечения ДГПЖ. По эффективности своего действия и инвазивности они занимают промежуточное положение между лекарственными и хирургическими методами лечения. К данной группе относятся микроволновая термотерапия, трансуретральная игольчатая аблация предстательной железы, интерстициальная лазерная коагуляция простаты, установка простатических стентов и др. Меньшая травматичность и большая безопасность применения данных методов, по сравнению с традиционными оперативными способами удаления гиперплазированной части предстательной железы (открытая аденомэктомия, ТУРП), делают их использование предпочтительным у лиц пожилого и старческого возраста в тех случаях, когда лекарственная терапия оказывается неэффективной и существуют противопоказания к оперативному вмешательству.
Л. М. Гориловский, доктор медицинских наук, профессор
М. Зингеренко, кандидат медицинских наук
РМАПО, г. Москва
ДГПЖ 2 степени – это патологическое состояние предстательной железы, диагностируется у мужчин старше 40-50 лет. Согласно практическим наблюдениям (J.T.Isaacs, P.S.Coffey, 1989) после 40 лет ДГПЖ есть у 10-15% пациентов, к 80 годам заболевание обнаруживают у 90% мужчин, обратившихся с жалобами на дискомфорт в мочеполовой системе. Установлено, что гиперплазия – доброкачественная опухоль, формируется из периуретральных желез и транзиторной зоны.
- Причины
- Кто в зоне риска
- Симптомы
- Диагностика
- Эхопризнаки
- Лабораторный анализ
- Ректальное пальцевое исследование
- Лечение
- Что нельзя делать
- Диета
- Образ жизни
- Лекарства
- Нужна ли операция
- Противопоказания к операционному вмешательству
- Лазерная терапия
- Лазерная абляция
- Лазерная энуклеация
- Трансуретальная резекция
- Аденомэктомия
- Прогноз и последствия
Причины
Доброкачественная гиперплазия предстательной железы развивается вследствие нескольких факторов. По общей теории, это дисбаланс, происходящий в организме мужчины в силу возраста.
Этиология и теории возникновения аденомы:
Считается, что основа формирования аденомы лежит в изменении гормонального баланса. Тестостерон (основной мужской половой гормон) снижается после 40 лет. Этот процесс естественный и нужный уровень андрогенов возможно поддерживать лишь с помощью заместительной терапии.

Аденома предстательной железы 2 степени – это уже следствие морфологических и биохимических изменений, которые являются результатом гормонального дисбаланса. Увеличение железы идет за счет развития стромы, а последующий рост эпителиальной ткани рассматривается врачами-урологами как вторичное явление.
Клинические признаки, которые появляются при патологии второй степени, следствие увеличения самой простаты и давления на простатическую часть уретры.
Задайте вопрос врачу-урологу!

Для справки. Предстательная железа – орган, который есть только у мужчин. Участвует в выработке сока простаты, синтезе андрогенов. Состоит из мелких железок, соединенных между собой и протоков, которые нужны для вывода секрета при эякуляции или поллюциях.
Кто в зоне риска
К группе риска относятся мужчины, перешагнувшие рубеж в 40 лет. Аденома простаты 2 степени указывает на игнорирование первичных признаков заболевания, отсутствие ежегодного планового осмотра у врача-андролога и ведение неправильного образа жизни.
Возрастное преобладание дигидротестостерона и эстрадиола запускают изменения в железе. Ее росту способствуют факторы, которые игнорируют пациенты:
- избыточный вес (гинекомастия, большой живот). Косвенная причина аденомы – жировые отложения в области живота, при этом увеличивается уровень женских половых гормонов;
- атеросклероз;
- естественное снижение тестостерона. Автоматически повышается количество дигидротестостерога (ДГТ), эстрогена;
- диабет. Ускоряют рост аденомы инсулинорезистентность и высокий уровень глюкозы в крови. При диабете разрушаются кровеносные сосуды простаты;
- пагубные привычки (спиртное, сигареты, наркотики);
- гиподинамия (мало движения);
- неправильное питание. После 40 лет рекомендуется снизить количество жиров, красного мяса, переходить на постные блюда, не пережаренные, не острые. Ограничить (исключить) алкоголь;
- наследственность. Если у деда (отца) диагностировали аденому простаты, то, с высокой вероятностью, она будет и у их потомков. Это объясняется и образом жизни, который принят внутри семьи.
У возрастных мужчин ежегодно происходит снижение уровня тестостерона, это естественный процесс. При этом в крови андрогенов больше, в предстательной железе меньше. Одновременно с понижением тестостерона дигидротестостерон остается на прежнем уровне.
Редко ДГПЖ 2 степени диагностируется у молодых мужчин. Это означает, что у них есть дисбаланс по уровню андрогенов (врожденный, приобретенный), они ведут неправильный образ жизни. Игнорируют симптомы, указывающие на плохую работу репродуктивных органов.
Симптомы
На второй стадии симптомы ярко выражены, пациент уже не может игнорировать проблемы, связанные с мочеиспусканием и половой дисфункцией. Аденома 2 степени быстро прогрессирует, на 3 стадии есть прямые показания к хирургическому вмешательству.
Клиническая картина аденомы разнообразна. Появляется вследствие обструкции мочевых путей, раздражения нервов мочевого пузыря, детрузора (мышечная оболочка мочевика) и простаты.
Таблица симптомов при аденоме 2 степени
| Признаки | Обструктивные (пережатие уретры увеличенной простатой) | Ирриативные (при нарушении работы детрузора, изгоняющего мочу) |
| вялая струя | + | |
| трудности с мочеиспусканием | + | |
| мужчина напрягает брюшную стенку при мочеиспускании | + | |
| длительное выведение мочи | + | |
| прерывистая струя | + | |
| частые позывы к мочеиспусканию | + | |
| повелительный позыв | + | |
| императивное неудержание мочи | + | |
| никтурия | + |
Выраженность симптомов напрямую зависит от формы аденомы и вариантов роста простаты в периартикулярные ткани. При подпузырной – увеличение ПЖ идет в сторону прямой кишки. При ретротригональной – непосредственно под мочевиком, поэтому сдавливает уретру. Внутрипузырная форма характеризуется ростом тканей ПЖ в сторону мочевого пузыря.
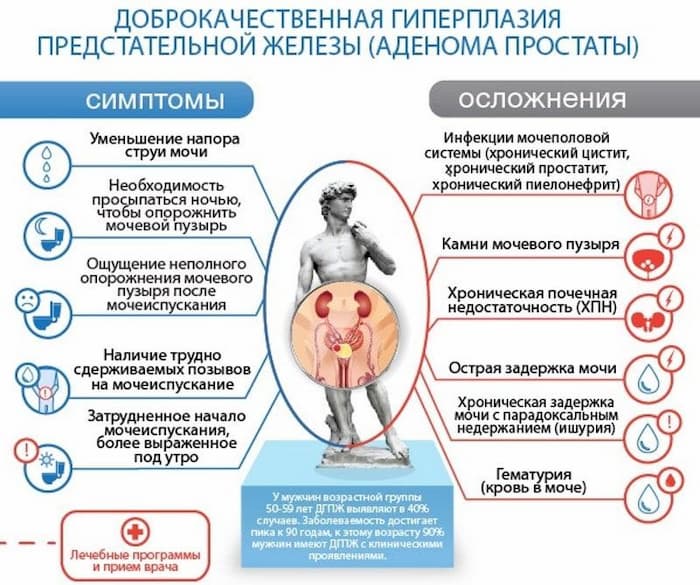
Чаще диагностируют ретротригональную форму со сдавливанием простатической части уретры. Невозможность нормального вывода мочи приводит к ее скапливанию в мочевике, застою, раздражению и воспалению слизистых оболочек.
Стенки мочевика гипертрофируются (утолщаются). Застой урины является благоприятным фактором к развитию условно-патогенной микрофлоры и формированию камней. Поэтому ДГПЖ во 2 степени осложняется хроническим циститом, пиелонефритом, ОЗМ (острой задержкой мочи). ДГПЖ и ОЗМ провоцируют обратный ток мочи, гидронефротическую трансформацию почек, ХПН и цистолитиаз.
Диагностика
Диагноз ставят на основании физикального осмотра (история болезни), лабораторных и инструментальных исследований. Пациент должен ответить на вопросы, касающиеся образа жизни, питания, перенесенных болезней.
Эхопризнаки перерождения простаты определяются показателями роста железистой ткани и величиной просвета уретры. При наличии диффузных (обширных) изменений в ПЖ врач-уролог ставит предварительный диагноз и отмечает потенциальные осложнения.
Мужчине назначают следующее лабораторное исследование:
- Биохимия крови.
- Общий анализ мочи.
- Определение уровня ПСА.
Простатспецифический антиген (ПСА) при аденоме 2 степени будет повышен, он вырабатывается периуретральными железами и клетками капсулы ПЖ. По анализу мочи ставят сопутствующие проблемы: воспаление мочевика, почек, поэтому будет лейкоцитоурия, бактериурия, протеинурия. Нередко обнаруживают кровь в моче, что свидетельствует о повреждении тканей мочевика и шейки при натуживании.
Заключается в прощупывании пальцем ПЖ через прямую кишку. При аденоме железа увеличена, безболезненна, эластичной консистенции. Средняя борозда, которая делит ПЖ на правую и левую доли, отсутствует. В отличие от аденомы рак простаты характеризуется наличием плотных, твердых областей.
Лечение
Лечение ДГПЖ 2 степени возможно при помощи консервативных методов. Но при сильном сдавливании уретры, застое мочи и риске развития ОЗМ нужна операция.
Категорически нельзя игнорировать нарастающие симптомы, греть предстательную железу, желая избавиться от ощущения сдавливания. Не стоит пить рекламируемые лекарства, пытаясь повысить потенцию или улучшить отхождение мочи.
При росте аденомы отвары, народные средства не помогают, причины болезни кроются в гормональных нарушениях, их травами не устранить. Не стоит лечиться дома, так можно спровоцировать острую задержку мочи.
При аденоме во 2 степени нужно не просто отказаться от ряда блюд, но и придерживаться правил питания пожизненно. Цель диеты – убрать негативное воздействие на ткани простаты и снизить нагрузку на организм.
Запрещены при аденоме простаты пряные, пересоленные, острые, копченые, маринованные блюда. С консервантами, красителями, трансгенными жирами, пальмовым маслом. Обязательно исключают фаст-фуд, газировки, энергетики, пиво, водку и т.п.
В приоритете отварная пища, приготовленная на пару, салаты (без острых специй, редиса, лука), каши, морепродукты (не в уксусе и не в пряных соусах). Ягоды, фрукты, отвары из трав, помидоры.
При аденоме однозначно придется бросить курить, употреблять алкоголесодержащие продукты, наркотические вещества. Снижают лишний вес. Профилактикой гиподинамии будут регулярные прогулки, пробежки на свежем воздухе, физические упражнения.
Обязательно нормализуют периоды сна и бодрствования, спать нужно не менее 8 часов. Большую часть дневного времени рекомендуется быть на свежем воздухе и в движении.
Для пациентов с аденомой простаты 2 степени оправдано применение метаболических препаратов. Лечение симптоматическими средствами проводят всем, вне зависимости от клинической картины и осложнений. Обязательно устраняются инфекционные процессы (антибактериальные препараты), купируются признаки инфравезикулярной обструкции.
При гиперплазии используют:
- Альфа-адреноблокаторы (Тамсулозин), они расслабляют ПЖ и шейку мочевика, облегчая отток урины.
- Блокаторы 5-альфа редуктазы (Пермиксон), купируют выработку дегидротестостерона, что снижает скорость роста простаты.
- Обезболивающие (Кетанов), чтобы снять дискомфорт от давления на окружающие ткани.

Гормональная терапия является консервативным методом, ее суть – в назначении препаратов, которые подавляют излишки эстрогена и нормализуют баланс андрогенов. Применяют: Тестостерона энантат, Метилтестостерон, Омнодрен Тестобромлецит. Курс лечения зависит от общего состояния организма, возраста мужчины, сопутствующих болезней.
Аденома 2 степени стоит на границе консервативной и оперативной терапии. Понадобится пациенту операция или нет, скажет врач-уролог после обследования и медикаментозного лечения. Если оно не дало эффекта, есть предпосылки к росту аденомы, ее удаляют.
Эффективный метод физиотерапии, способствует санации полостей ПЖ и укреплению иммунной защиты. Хорошо помогает при застойных явлениях.
Суть лазеротерапии в активном нагревании лазерным лучом проблемного участка, что активизирует в организме компенсаторные реакции. Улучшается обмен веществ, кровоснабжение простаты, устраняется воспалительный процесс. Лазерная терапия эффективна лишь в комплексном лечении.
Используется гольмиевый лазер для разрушения патологически разросшихся тканей предстательной железы. С его помощью можно освободить просвет уретры. Лазер работает в течение нескольких недель, до того момента, пока все омертвевшие ткани в виде хлопьев не будут выведены наружу с током мочи.
Применяют гольмиевый лазер (зеленый луч), но методика несколько иная, чем при абляции. При энуклеации полностью убирают частицы простаты, целым блоком. Испарения удаленных тканей не происходит, поэтому их можно отправить на гистологию и исключить рак предстательной железы.
Операция ТУР при аденоме на 2 стадии показана не всегда. Проводят, если иные методики оказались не эффективны и рост простаты существенный. Чаще ТУР показан на 3 стадии аденомы, когда есть риск ОЗМ.

После извлечения резектоскопа устанавливают катетер Фолея. С его помощью промывают мочевые пути, вымывают частички тканей от ПЖ, нормализуют отток мочи.
Метод радикального решения, когда есть риск полного пережатия уретры и нарушения мочеиспускания. Делают вылущивание доброкачественной опухоли из капсулы ПЖ. Задача аденомэктомии – освободить уретру и сфинктер мочевика от сдавливания тканями ПЖ. На 2 стадии аденомы назначается редко, чаще проводится на 3 стадии и при критической задержке мочи.
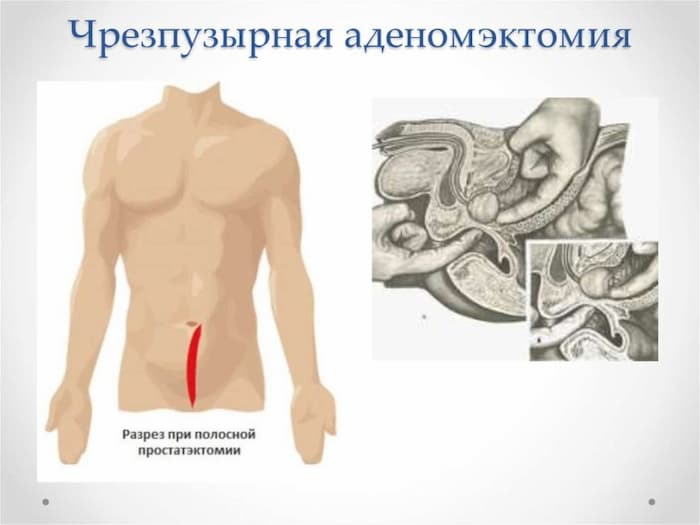
Показания к операции:
- размер аденомы более 80-100 мм 3 ;
- есть сопутствующие патологии (пиелонефрит, цистит);
- опухоль растет, быстро сдавливает окружающие ткани и органы.
Аденомэктомия проводится планово, когда пациент находится под наблюдением в стационаре и процесс мочеиспускания контролируется. Или экстренно, если мужчина попадает на стол к врачу-урологу (хирургу) с ОЗМ. В последнем случае используют открытый чрезпузырный доступ.
Прогноз и последствия
При аденоме 2 степени прогноз зависит от массы факторов. Скорости роста опухоли, возраста пациента, соблюдения им предписаний врача (в т.ч. отказ от запрещенных продуктов, напитков).
Заболевание на этой стадии успешно поддерживается медикаментозно. Достаточно лишь вовремя обратиться к врачу-урологу (андрологу), принимать препараты, регулярно наблюдаться, выполнять рекомендации.
Последствия игнорирования лечения – критический рост предстательной железы, пережатие уретры, развитие ОЗМ, операция. Реабилитационный период после радикального вмешательства долгий (до 2 лет) и сложный.
Если у вас остались вопросы, задайте их в комментариях (это абсолютно анонимно и бесплатно). По возможности, я или другие посетители сайта помогут вам.
Читайте также:

