Микроскопические признаки низкодифференцированных мукоэпидермоидная карцинома
Синонимы: смешанная эпидермоидная и муцинозная карцинома.
Исследования зарубежных и отечественных патоморфологов и клиницистов явились основанием для внесения мукоэпидермоидной опухоли в группу карцином. По клиникоморфологическому признаку различают хорошо дифференцированный тип с низкой степенью злокачественности и низкодифференцированный тип с высокой степенью злокачественности. Некоторые исследователи выделяют еще и промежуточный тип — умереннодифференцированный со средней степенью злокачественности. Однако L. Sikorowa, J.W. Meyza считают, что достаточно четких гистологических критериев для выделения промежуточного типа нет.
Признаки мукоэпидермоидной карциномы
Макроскопически опухоль с низкой степенью злокачественности обычно имеет четкую линию демаркации от окружающей ткани, но не имеет капсулы, проявляет признаки инфильтра- тивного роста. Размеры опухоли — от 1 до 5 см. Опухолевый узел на разрезе — со слизистой поверхностью, часто выявляются кистозные полости; иногда новообразование представлено одной или несколькими кистозными полостями. Опухоль с высокой степенью злокачественности имеет размеры от 3 до 10 см, плотная, неподвижная, инфильтрирует окружающие ткани, без кистозных полостей, с кровоизлияниями и областями некроза. Поверхностные опухоли имеют синевато-красноватый цвет и могут симулировать мукоцеле или сосудистое поражение. Слизистая оболочка над опухолью может иметь сосочковый вид. Иногда видна эрозированная поверхность кости.
Микроскопическая картина мукоэпидермоидной карциномы
Микроскопически мукоэпидермоидная карцинома представлена различными клеточными типами: недифференцированными, промежуточными, эпидермоидными, светлыми и продуцирующими слизь клетками. Эти клетки не содержат слизи и РАБ-негативны.
Продуцирующие слизь клетки крупные, кубоидальные и цилиндрические, но в большинстве случаев бокаловидные. Обычно они составляют не более 10% опухоли. Мелкое ядро расположено эксцентрично или на периферии клетки. Фибриллярная или ретикулярная цитоплазма слегка базофильна и интенсивно окрашивается муцикармином — результат секреции слизи, которая скапливается в клеточной цитоплазме. Описан склерозирующий вариант мукоэпидермоидной карциномы. Принимая во внимание происхождение мукоэпидермоидных опухолей, важно знать о наличии бокаловидных и эпидермоидных клеток в эпителии слюнных протоков как в физиологическом, так и в патологическом состояниях. Миоэпителиальные клетки в мукоэпидермоидной карциноме не были найдены, что подтверждает концепцию развития этих опухолей из больших протоковых клеток, среди которых миоэпителиальные клетки не встречаются.
Микроскопически дифференциальная диагностика между кистозным вариантом мукоэпидермоидной карциномы и кистой основывается на наличии однородности кистозной выстилки и отсутствии признаков инфильтративного роста.
Предложено несколько систем определения степени дифференцировки мукоэпидермоидной карциномы, но ни одна из них не является общепринятой. Тем не менее, система, основанная на пяти гистологических признаках, показала свою эффективность.
Дифференциальный диагноз при мукоэпидермоидной карциноме
Дифференциальный диагноз проводится с некротизирующией сиалометаплазией, инвертированной протоковой папилломой, цистаденомой, раком из светлых клеток, аденосквамозным, плоскоклеточным и метастатическим раком.
Прогноз при мукоэпидермоидной карциноме
Прогноз в основном благоприятный. Неблагоприятным прогностическим и предсказательным фактором является низкодифференцированный тип. При невозможности удаления опухоли, генерализации опухолевого процесса с отдаленным метастазированием, осложнениях адъювантной химиотерапии прогноз неблагоприятный. К сожалению, генетических факторов прогноза для мукоэпидермоидной карциномы пока не найдено.
Злокачественные новообразования слюнных желез составляют лишь 6% от всех опухолей головы и шеи. Заболеваемость в США составляет 11,65 на 1 миллион человек в год. Существует около 20 разных гистологических типов опухолей, способных поражать слюнные железы (не считая метастатических поражений).
Жалобы большинства пациентов абсолютно такие же, как при доброкачественных опухолях что и создает проблемы при лечении. Эта глава сфокусирована на наиболее распространенных формах рака и на алгоритмах лечения, на сегодняшний день считающихся общепринятыми.
а) Эпидемиология рака слюнной железы. Ежегодно примерно в одном случае на 100000 населения может появиться злокачественная опухоль слюнных желез. Их распространенность зависит от возраста, пола, локализации опухоли. Наибольшая часть злокачественных новообразований слюнных желез возникает в околоушной слюнной железе (составляя порядка 25% всех ее опухолей).
Наиболее частой гистологической формой рака слюнных желез является мукоэпидермоидный рак (29-43% всех злокачественных новообразований слюнных желез). В 70% случаев мукоэпидермоидный рак поражает околоушную слюнную железу. Второй и третьей по частоте встречаемости формами являются железисто-кистозный рак (20%) и железистый рак (14%). В малых слюнных железах и в поднижнечелюстной слюнной железе наиболее часто встречается железисто-кистозный рак.
Злокачественные новообразования слюнных желез встречаются значительно чаще (3-5 раз) у пациентов старше 50 лет. Мужчины и женщины заболевают одинаково часто. Среди общих типов опухолей плоскоклеточный рак чаще встречается в пожилом возрасте и у мужчин. Железисто-кистозный рак и ацинозный рак чаще встречаются у женщин и у более молодых пациентов.
К факторам риска относят табакокурение, употребление алкоголя, воздействие ионизирующего излучения, а также некоторые производственные факторы и факторы окружающей среды. Детальное рассмотрение этиологических факторов рака слюнных желез выходит за рамки этой главы.

1. Мукоэпидермоидный рак. Мукоэпидермоидный рак чаще всего поражает околоушную слюнную железу, составляя около 8% всех ее опухолей. Мукоэпидермоидный рак малых слюнных желез обычно возникает на слизистой щек или неба. Мукоэпидермоидная опухоль состоит из клеток двух типов: мукоцитов и клеток плоского эпителия. В зависимости от клеточного состава, они могут иметь высокую, среднюю и низкую степень злокачественности.
Высокодифференцированные опухоли содержат больше мукоцитов, в то время как для низкодифференцированных образований характерно большое количество плоских клеток. В последнем случае мукоэпидермоидный рак бывает сложно отличить от плоскоклеточного рака, что возможно лишь с применением специальных методик окрашивания, позволяющих выявить небольшое количество мукоцитов.
При макроскопическом исследовании опухоли низкой степени злокачественности обычно имеют небольшой размер, окружены капсулой, имеют кистозный компонент. Опухоли высокой степени злокачественности достигают больших размеров, для них характерен инфильтративный рост, отсутствие четкой капсулы и наличие метастазов в регионарные лимфоузлы. Признаками высокой степени злокачественности при микроскопическом исследовании являются: наличие четырех и более митозов в поле зрения, периневральная инвазия, некроз, малое число кистозных включений, клеточная анаплазия.
Несколько исследований подтвердили прогностическую значимость степени злокачественности опухоли. Пятилетняя выживаемость для трех степеней злокачественности составила 95%, 72% и 0%, соответственно. После 10 лет наблюдения большинство (80-90%) пациентов с раком низкой степени злокачественности не имели рецидивов, в то время как значительно большая часть случаев с низкодифференцированной опухолью закончилась либо смертью, либо местными или регионарными рецидивами.
Соответственно, от гистологического строения опухоли может зависеть режим адъювантной терапии. Несмотря на благоприятный прогноз, даже у пациентов с опухолями низкой степени злокачественности метастазы могут развиваться через 15 и более лет после первичного лечения, поэтому вне зависимости от степени злокачественности обязательно длительное наблюдение.
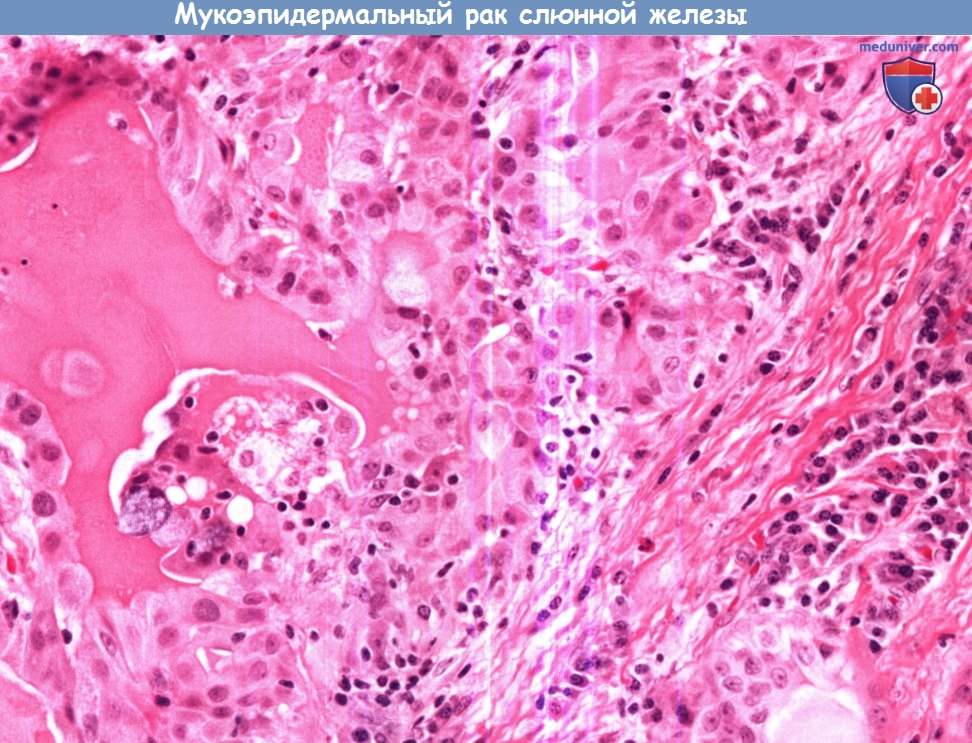
Наиболее часто встречающимся злокачественным новообразованием слюнных желез является мукоэпидермоидный рак.
При нем обнаруживаются клетки злокачественного эпителия, в котором муцинозные клетки перемежаются с участками эпидермоидной дифференциации
(крупные незрелые клетки с сохраненными межклеточными мостиками, не продуцирующие кератин).
2. Аденокистозный рак. Аденокистозный рак является вторым по частоте встречаемости злокачественным заболеванием слюнных желез, и первым по частоте поражения поднижнечелюстных и малых слюнных желез. Наиболее часто он возникает в полости рта, особенно в области неба. Как правило, капсулы опухоль не имеет и свободно прорастает в окружающие ткани. Существует три гистологических формы аденокистозного рака: солидная, сетчатая и трубчатая.
При солидных опухолях злокачественные эпителиальные клетки располагаются плотными пластами, количество кистозных участков между ними невелико. При трубчатой форме клетки формируют небольшие протоки и трубочки. При сетчатом типе между злокачественными клетками располагаются кистозные пространства, заполненные слизью с большим содержанием базофилов. Иногда в пределах одной опухоли могут обнаруживаться сразу все три типа клеточной конфигурации, но обычно преобладает какая-то одна форма. При солидной форме прогноз обычно наименее благоприятный, при трубчатой, напротив, наиболее велика вероятность благоприятного исхода.
Аденокистозный рак характеризуется медленным ростом, периневральной инвазией и отдаленным метастазированием. Опухоль крайне сложно удалить. Рецидивы могут возникать как на месте первичного роста опухоли, так и отдаленно (чаще всего в легких) спустя 10-20 лет после лечения. Поскольку рост опухоли достаточно медленный, пятилетняя выживаемость составляет 65%. Иногда пациенты могут прожить еще много лет уже после подтверждения рецидива заболевания.
Тем не менее, 15-летняя выживаемость составляет 12%. Метастазы в регионарные лимфоузлы возникают редко (12%), поэтому в большинстве случаев воздействовать на шейные лимфоузлы не требуется. Лечение хирургическое. Послеоперационная лучевая терапия несколько улучшает прогноз.
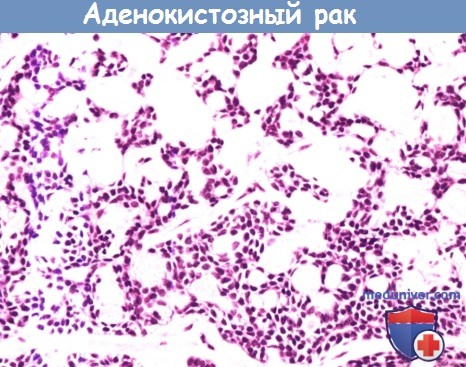
Аденокистозный рак составляет примерно 10% от всех случаев злокачественных новообразований слюнных желез,
имеет решетчатое строение, промежутки между клетками заполнены мукополисахаридами.
При микроскопии определяются однородные пролиферирующие миоэпителиальные клетки со скудной цитоплазмой и интенсивно окрашенными ядрами неправильной формы.
Исход заболевания коррелирует с гистологической степенью злокачественности опухоли.
3. Ацинозноклеточный рак. Ацинозноклеточный рак представляет собой редкую форму рака слюнных желез, которая составляет лишь около 6-8% всех их новообразований. Опухоль происходит из серозных клеток, поэтому наиболее часто ацинозноклеточный рак поражает околоушную слюнную железу. Ацинозноклеточный рак представляет собой инкапсулированную, твердую опухоль бело-серого цвета, которая состоит из скоплений однородных округлых клеток с большим содержанием цитоплазмы. Свое второе название, светлоклеточный рак, опухоль получила из-за того, что в некоторых случаях цитоплазма клеток имеет прозрачный вид.
Как правило, ацинозноклеточный рак характеризуется благоприятным прогнозом. Недавние исследования показали, что существует несколько различных форм рака, каждая с различным прогнозом. Паралич или парез лицевого нерва, поражение глубокой доли железы и/или метастазирование в несколько шейных лимфатических узлов являются признаками неблагоприятного прогноза. 5-, 10- и 15-летняя выживаемость составляет 83%, 76% и 65% соответственно. Лечение заключается в резекции. При наличии метастазов в шейные лимфоузлы выполняется шейная лимфодиссекция.
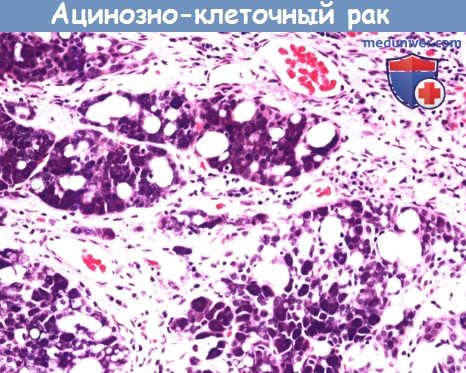
Ацинозно-клеточный рак чаще всего поражает околоушную слюнную железу.
Он характеризуется частичной ацинозной дифференцировкой (цитоплазма с секретирующими зимоген гранулами вкраплениями)
мелких и вакуолизированных мелких и прозрачных клеток.
Пациенты сообщают, что они длительное время жили с опухолью, которая не увеличивалась в размерах, но недавно начала стремительно расти. Чаще всего поражается околоушная слюнная железа. При гистологическом исследовании в ткани плеоморфной аденомы обнаруживаются участки злокачественного эпителия. 5-, 10- и 15-летняя выживаемость составляет 40%, 29% и 19% соответственно. У большого числа пациентов возникают регионарные и отдаленные метастазы (особенно в легких и в костях). При поражении поднижнечелюстной или малых слюнных желез прогноз еще более неблагоприятный.
Карциносаркомы, или истинные смешанные опухоли, встречаются крайне редко. Прогноз неблагоприятный. Пятилетняя выживаемость составляет 50%, 10-летняя 30%. Наконец, метастазирующие смешанные опухоли (метастазирующая доброкачественная плеоморфная аденома) чаще всего возникают в околоушной железе. Удивительно то, что и первичный очаг, и метастазы (обычно в костях и легких) при микроскопическом исследовании не имеют признаков злокачественности. Иногда развиваются отдаленные метастазы, но от самого заболевания больные умирают редко.
При всех трех опухолях основным методом лечения является хирургический. При карциносаркоме и раке в плеоморфной аденоме также проводится послеоперационная лучевая терапия.
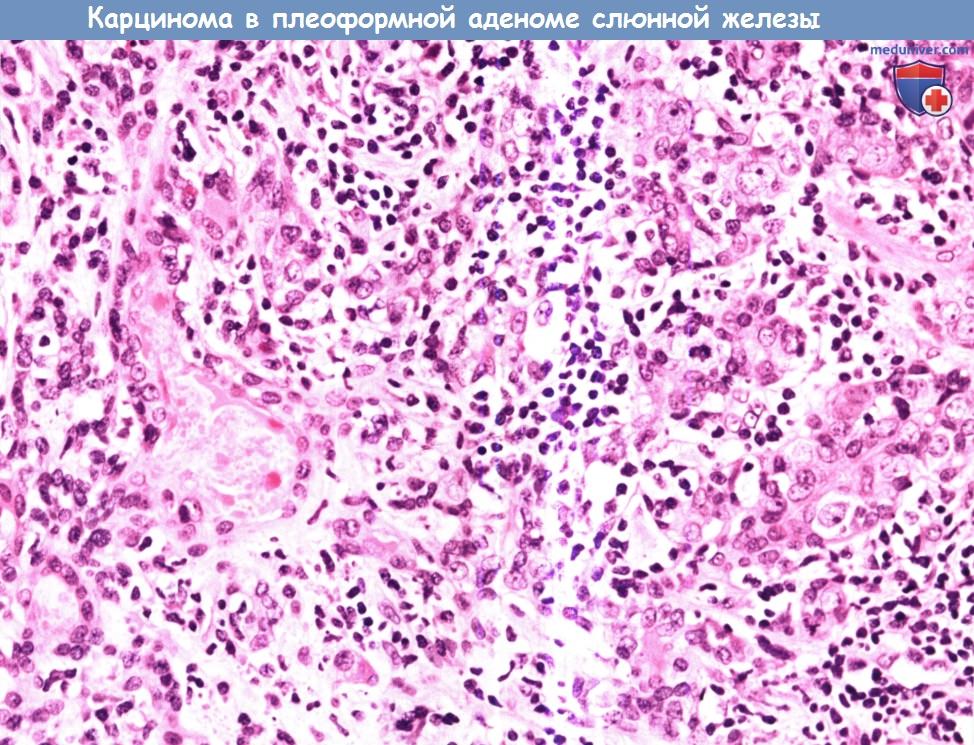
Карцинома в плеоморфной аденоме представляет собой смешанную злокачественную опухоль, в которой эпителиальный компонент подвергся злокачественной трансформации.
Злокачественный эпителий может присутствовать лишь на определенных участках, иногда его локализация ограничена капсулой доброкачественной опухоли, из которой тот происходит.
Обратите внимание на крупные недифференцированные злокачественные клетки (в левой части изображения), которые проникают в ткань плеоморфной аденомы (в правой части изображения).
Полиморфная аденокарцинома низкой степени злокачественности (дольковый рак) характеризуется клиническим течением, отличных от остальных злокачественных опухолей слюнных желез. 10-летняя выживаемость при этом варианте рака составляет более 90%. Чаще всего опухоль локализуется в полости рта, на небе или слизистой поверхности губ. Вероятность метастази-рования в шейные лимфоузлы не превышает 5%. После хирургического удаления рецидивирует редко. Адъювантная терапия и лимфодиссекция показаны редко, на исход они не влияют.
Противоположностью долькового рака является протоковый рак. Опухоль имеет крайне агрессивное течение, поражает преимущественно мужчин старше 70 лет. Чаще всего локализуется в околоушной слюнной железе, метастазы в шейные лимфоузлы встречаются в 50% случаев. Как и при протоковом раке молочных желез, при микроскопическом исследовании обнаруживают скопления опухолевых клеток и участки комедо-некроза. Возможно развитие и местных, и отдаленных рецидивов, поэтому пациентам с протоковым раком проводится полная паротидэктомия, шейная лимфодиссекция и химиотерапия.
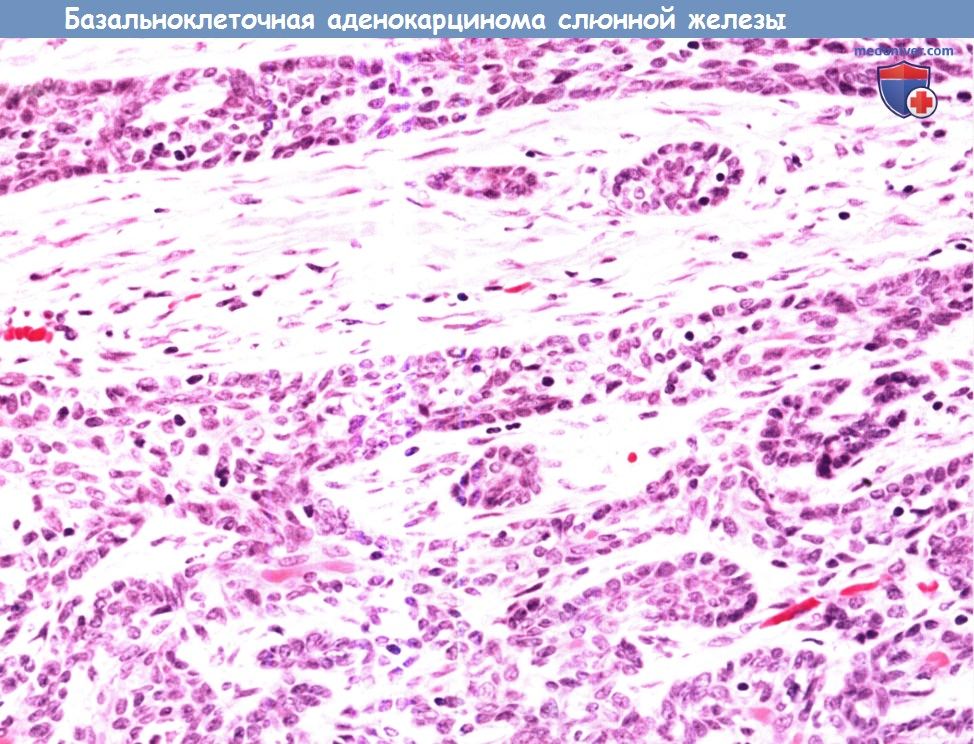
Базальноклеточная аденокарцинома представляет собой злокачественный вариант базальноклеточной аденомы.
Она характеризуется пролиферацией миоэпителиальных клеток с частыми периодическими участками протоковой дифференциации (двухслойная эпителиальная и миоэпителиальная выстилка).
6. Плоскоклеточный рак. Плоскоклеточный рак слюнных желез наиболее часто имеет метастатическое происхождение (из кожи, наружного слухового прохода, верхних отделов дыхательного и пищеварительного трактов). Также плоскоклеточный рак бывает сложно дифференцировать от мукоэпидермоидного рака высокой степени злокачественности. Поэтому истинный первичный плоскоклеточный рак слюнных желез встречается достаточно редко. Чаще всего он локализуется в околоушной слюнной железе.
Шейные метастазы встречаются у 46% пациентов, у 30% пациентов имеются скрытые метастазы. Из-за высокого риска местного и регионарного рецидива пятилетняя выживаемость составляет лишь 24%. Пациентам проводится хирургическое удаление опухоли, шейная лимфодиссекция, лучевая терапия.
7. Лимфома и метастатический рак. Развитие опухоли слюной железы не всегда связано с ней самой, а может происходить либо из местных лимфатических узлов, либо быть проявлением системного заболевания. Чаще всего лимфомы возникают в околоушной слюнной железе, у пациентов с синдромом Шегрена риск их развития возрастает в 40 раз. Основой лечения остается химио- и/или лучевая терапия. Исключение составляет MALT-лимфома, при которой возможно ее хирургическое удаление.
Также возможно метастатическое (гематогенное или лимфогенное) поражение околоушной и поднижнечелюстной желез. В околоушную слюнную железу метастазы чаще всего попадают лимфогенным путем от кожи лица и скальпа. В поднижнечелюстную железу обычно метастазирует рак полости рта и ротоглотки. Иногда в слюнные железы метастазирует рак почек, легких и предстательной железы.
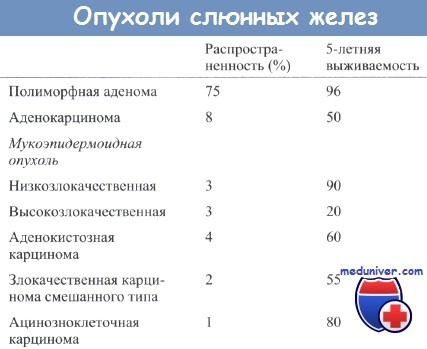
Гистологические характеристики опухолей слюнных желез и выживаемость больных
Морфология
Исследования зарубежных и отечественных патоморфологов и клиницистов явились основанием для внесения мукоэпидермоидной опухоли в группу карцином. По клинико-морфологическому признаку различают хорошо дифференцированный тип с низкой степенью злокачественности и низкодифференцированный тип с высокой степенью злокачественности. Некоторые исследователи выделяют еще и промежуточный тип (умереннодифференцированный) со средней степенью злокачественности. Однако L. Sikorowa, J.W. Meyza (1982) считают, что достаточно четких гистологических критериев для выделения промежуточного типа нет.
Макроскопически опухоль с низкой степенью злокачественности обычно имеет четкую линию демаркации от окружающей ткани, но не имеет капсулы, проявляет признаки инфильтративного роста. Размеры опухоли — от 2 до 5 см. Опухолевый узел на разрезе — со слизистой поверхностью, часто выявляются кистозные полости; иногда новообразование представлено одной или несколькими кистозными полостями.
Опухоль с высокой степенью злокачественности имеет размеры от 3 до 10 см, плотная, неподвижная, инфильтрирует окружающие ткани, без кистозных полостей, с кровоизлияниями и областями некроза. Поверхностные опухоли малых слюнных желез имеют синевато-красноватый цвет и могут симулировать мукоцеле или сосудистое поражение. Слизистая оболочка над опухолью, локализующейся в области нёба, может иметь сосочковый вид. Иногда видна эрозированная поверхность кости.
Микроскопически МК представлена различными клеточными типами: недифференцированными, промежуточными, эпидермоидными, светлыми и продуцирующими слизь клетками. Недифференцированные клетки мелкие, несколько больше лимфоцита, круглые или овальные с мелким круглым ядром. Хроматин интенсивно окрашивается гематоксилином. Цитоплазма базофильная. Эти клетки не содержат слизи и PAS-негативны. Они образуют солидные напластывания и тяжи часто на периферии канальцев и эпителиальные пласты более дифференцированных—клеток. Недифференцированные клетки могут дифференцироваться в промежуточные, светлые, эпидермоидные и продуцирующие слизь клетки по двум направлениям — эпидермоидному и железистому.
Дифференциация в эпидермоидные клетки является слабой и непрямой, через промежуточные клетки. Дифференциация в железистые клетки в основном происходит напрямую. Промежуточные клетки (клетки, лишенные признаков какой-либо специфичности) больше недифференцированных. Он и имеют мелкое везикулярное ядро и эозинофильную цитоплазму. Число их различно, но во многих случаях они составляют большинство опухолевого компонента. Результатом их плюрипотентной дифференциации являются бокаловидные, светлые и эпидермоидные клетки.
Эпидермоидные клетки имеют средние размеры, круглые или многогранные. Их цитоплазма ацидофильная, ядро пузырьковидное, содержит нуклеолы. Также как и недифференцированные клетки, они формируют солидные напластывания, тяжи, могут выстилать кистозные полости. Кератогиалин и десмосомы делают их сходными с клетками плоского эпителия.
В более дифференцированном типе с низкой степенью злокачественности преобладают кистозные структуры различных размеров с преимущественным содержанием слизи, проникающей в строму. Их окружают промежуточные, недифференцированные и светлые клетки. Строма в основном обильная, фиброзная, местами гиалинизированная. Инвазия нерва, некрозы, высокая митотическая активность или клеточная атипия встречаются редко. Лимфоидная инфильтрация по краю опухоли с формированием центров размножения может имитировать инвазию в лимфатический узел.
Микроскопический рисунок хорошо дифференцированного типа отличается клеточным полиморфизмом и преимущественно кистозными структурами, наполненными слизью; менее дифференцированный тип более однообразен. Пропорция различных клеточных типов может варьировать как среди различных МК, так и в пределах одной опухоли. Новообразование обычно имеет мультикистозное строение с солидным компонентом, который иногда преобладает. Некоторые опухоли имеют четкие границы, но инфильтрация прилежащей паренхимы очевидна. В опухоли могут быть представлены все описанные типы клеток, но превалируют промежуточные и эпидермоидные. Они формируют солидные гнезда различных размеров и формы с однообразной структурой из мелких клеток, инфильтрирующих строму.
Выражена клеточная атипия, часты фигуры митоза. Области мелких клеток с фигурами митоза могут находиться среди одиночных бокаловидных клеток, также встречаются области крошечных кист с секретирующими слизь клетками. В редких случаях могут преобладать популяции онкоцитарных, светлых и/или столбиковых клеток. В светлых клетках мало муцина, но выявляется гликогеновое содержимое. Часто встречается очаговый склероз и/или слизистые экстравазаты с воспалительной инфильтрацией. Описан склерозирующий вариант мукоэпидермоидной карциномы.
Принимая во внимание происхождение мукоэпидермоидных опухолей, важно знать о наличии бокаловидных и эпидермоидных клеток в эпителии слюнных протоков как в физиологическом, так и в патологическом состояниях. По данным ультраструктурных исследований, в патологическом состоянии эпителиальные протоковые клетки могут дифференцироваться в железистом и эпидермоидном направлении. Видоизменение шиповидных клеток происходит посредством образования промежуточных клеток.
Мукоэпидермоидная карцинома состоит из клеток, возникших в результате видоизменения недифференцированных клеток. Это является признаком того, что мукоэпидермоидная опухоль происходит из клеток слюнного протока или развивается в результате видоизменения клеток, расположенных под цилиндрическими клетками междолевого или большого слюнного протока. Миоэпителиальные клетки в МК не были найдены, что подтверждает концепцию развития этих опухолей из больших слюнных протоковых клеток, среди которых миоэпителиальные клетки не встречаются.
Диагностика
Микроскопически дифференциальная диагностика между кистозным вариантом МК и кистой основывается на наличии однородности кистозной выстилки и отсутствии признаков инфильтративного роста. Наличие образующих слизь клеточных элементов, отсутствие признаков ороговения помогают в дифференциальной диагностике низкодифференцированного варианта мукоэпидермоидной карциномы с преобладанием эпидермоидных клеток.
Предложено несколько систем определения степени дифференцировки МК, но ни одна из них не является общепринятой. Тем не менее, система, основанная на пяти гистологических признаках, показала свою эффективность (табл. 3.2).
Высокодифференцированные опухоли ведут себя более агрессивно при локализации в поднижнечелюстной слюнной железе (СЖ).
Реакция с высокомолекулярными цитокератинами при иммуногистохимическом исследовании может помочь в определении эпидермоидных клеток при небольшом их количестве в опухоли.
Дифференциальный диагноз проводится с некротизирующией сиалометаплазией, инвертированной протоковой папилломой, цистаденомой, раком из светлых клеток, аденосквамозным, плоскоклеточным и метастатическим раком. Цитогенетические исследования МК выявили в данном типе опухоли единственное генетическое нарушение — транслокацию t(11; 19) (q21; р13). Данная транслокация может также обнаруживаться при остром лейкозе.
Современные молекулярно-генетические исследования этой опухоли показывают потерю генов в хромосомах 9р21, 8q, 5р, 16q и 12р. Исследования гена H-ras в мукоэпидермоидной карциноме говорят о мутациях в кодоне 12 и/или 13 в 18% случаев, при отсутствии мутаций в кодоне 61. Мутации чаще обнаруживаются в низкодифференцированных опухолях. Недавно проведенные молекулярно-генетические исследования t(11: 19) (q21; р12) позволили идентифицировать новые транскрипционные гены — связывающийся с экзоном-1, с неизвестной функцией (ген МЕСТ1) и связывающийся с экзоном-2-5 — ген MAML2.
Прогноз при МК в основном благоприятный. Неблагоприятным прогностическим и предсказательным фактором является низкодифференцированный тип МК с локализацией в малых слюнных железах или околоушной СЖ. Благоприятным фактором для этого типа рака считается локализация опухоли в поднижнечелюстной СЖ. При невозможности удаления опухоли, генерализации опухолевого процесса с отдаленным метастазированием, осложнениях адьювантной химиотерапии прогноз неблагоприятный.
Таблица 3.2. Гистологическая классификация степени злокачественности мукоэпидермоидной карциномы слюнных желез
| Гистологический признак | Ценность признака |
| Кистозный компонент | 2 |
| Инвазия нерва | 2 |
| Некрозы | 3 |
| Четыре и более митозов в 10 полях зрения | 3 |
| Анаплазия | 4 |
| Дифференцировка опухоли: | Число баллов |
| высокая | 0-4 |
| умеренная | 5-6 |
| низкая | 7 и более |
Влияние степени дифференцировки на прогноз рассмотрено в табл. 3.2; кроме того, пролиферативный индекс MIB-1 выше 10% коррелирует с низкой дифференцировкой, повышением частоты рецидивов, метастазированием, снижением выживаемости. К сожалению, генетических факторов прогноза для мукоэпидермоидной карциномы пока не найдено.

Рис. 3.8. Аденоидно-кистозная карцинома: а, б — типичный вариант опухоли, х100; в — инвазия опухоли в прилежащую скелетную мышцу, х100
О ней можно сказать то же самое, что и относительно смешанных опухолей и цилиндром. Если встречаются типичные гистологические картины, служащие как бы эталонами и изображенные в множестве руководств, атласов, статей, то более или менее опытные патологоанатомы диагноз ставят безошибочно. И наоборот, при встрече с редкими, малохарактерными вариантами ошибиться нетрудно.
Высокодифференцированная мукоэпидермоидная опухоль

Высокодифференцированная мукоэпидермоидная опухоль
слюнной железы (Х180).
Типичной является высокодифференцированная мукоэпидермоидная опухоль. Основу ее составляют кисты.
Кисты выстланы эпителием двух видов — призматическими, сецернирующими слизь клетками и примитивными эпидермоидными пластами, как правило, не ороговевающими, состоящими преимущественно из мелких темных клеток типа базальных, иногда с примесью шиповидных. Оба вида эпителия незаметно переходят один в другой. Промежутки между кистами заполнены примитивным эпидермоидным эпителием.
Низкодифференцированная мукоэпидермоидная опухоль

Низкодифференцированная мукоэпидермоидная опухоль
слюнной железы (X180).
Чем ниже дифференцирована мукоэпидермоидная опухоль, тем труднее ее распознать, так как многие характерные признаки исчезают. Кисты отсутствуют или резко уменьшаются в числе. Призматических, образующих слизь клеток тоже уже не видно. Слизеобразование сохраняется, но осуществляется оно другими способами.
Если призматические клетки высокодифференцированных вариантов образуют слизь путем полярной дифференцировки, т. е. капли слизи накапливаются в апикальной части, то при низкой дифференцировке опухоли ослизневают клетки, находящиеся в составе многослойных пластов, полярность утрачивается; слизь образуется во всей цитоплазме, в любых ее участках, в результате чего цитоплазма ослизневает целиком.
Затем слизь изливается наружу и накапливается среди других клеток многослойного пласта в виде крупных капель или даже озер. Эпидермоидный компонент сохраняет свою примитивность и слабо выраженную вертикальную анизоморфность.
Редкие эпителиальные опухоли
Эпидермоидный рак и аденокарцинома являются для слюнных желез опухолями редкими. Но их гистологическая диагностика вряд ли представляет какие-либо особые трудности, поэтому они здесь описаны не будут. О некоторых других редких опухолях стоит сказать хотя бы несколько слов.
Миоэпителиома слюнной железы

Так, может озадачить своеобразная эпителиома, состоящая из крупных удлиненных клеток, которые складываются в пучки. Эту опухоль почему-то называют миоэпителиомой, хотя никто еще не доказал ее миоэпителиального происхождения. О ее клиническом поведении нельзя высказаться с определенностью, поскольку количество описанных наблюдений пока что невелико.
Еще можно упомянуть об особой разновидности анапластического рака, представленной лежащими порознь огромными клетками редкостного уродства. По первому впечатлению возникает мысль скорее о полиморфноклеточной липосаркоме, чем о раке.
Анапластический рак слюнной железы

Но поиски внутриклеточных липидов оказываются безуспешными, зато кое-где выявляются мелкие, уже несомненно эпителиальные комплексы. Редкие онкоцитомы имеют такое же гистологическое строение, что и одноименные опухоли других органов.
Читайте также:

