Методы реабилитации у больных с опухолями
Согласно официальным данным, число людей, пострадавших от злокачественных опухолей, неуклонно растет. В связи с этим работа с онкологическими больными становится одной из важнейших общественных задач. Высок показатель инвалидизации населения из-за заболеваний данной категории. В то время как помощь онкологическим больным не оказывается на удовлетворительном уровне.
Прогнозы
В ближайшие десятилетия тенденция будет такова. Количество людей, у которых обнаружится злокачественная опухоль, каждый год будет составлять примерно 10 000 000. На данный момент от них страдает 1,5 % населения РФ. Больше 90 % случаев было диагностировано у лиц старше 40 лет. По большей части речь идет о раке легких у мужчин и раке молочных желез у женщин. Особенности болезни проявляются в том, что реабилитация в онкологии достаточно сложна. Количество тех, кто прошел через нее, невелико.

Также имеют место послеоперационные осложнения, положение у многих пациентов остается тяжелым, прогнозы – неутешительными. Страдают от опухолей лица трудоспособного возраста. После радикальной терапии они терпят трудности, связанные с окончательными этапами онкологической реабилитации – при выходе на работу.
Что такое реабилитация
Реабилитацией в данном случае называют профессиональные, медицинские мероприятия, которые нацелены на то, чтобы не дать человеку потерять работоспособность из-за перенесенной болезни. Также это меры, принятые для того, чтобы оказать поддержку онкологическим больным для возвращения в общество. Восстановлению подлежит и психика индивида, и функциональные особенности его организма. Важно развивать трудотерапию, психотерапевтическое воздействие.
Цели реабилитации делят на три основные группы. Первая заключается в восстановлении, о нем речь идет, когда прогноз благоприятен и планируется возвращение больного к общественно полезному труду. Вторая – поддерживающая, когда лечение онкологических больных заканчивается утратой ими работоспособности, приобретением инвалидности. Однако последствия возможно сделать более умеренными благодаря терапии и тренировкам. В таком случае человека возвращают к нормальному психоэмоциональному состоянию, к жизни в семье и в социуме.
Паллиативные цели подразумевают под собой профилактику осложнений при течении болезни – пролежней, психических отклонений. В таком случае решается вопрос, как принять онкологию при условии того, что прогноз неблагоприятен. Важно создавать таким больным комфортные условия при том, что рак будет прогрессировать.

Современные тенденции
В последние десятилетия ярко выраженными стали новые веяния в медицине. К примеру, улучшаются прогнозы болезней. На данный момент в РФ имеется больше 2 000 000 человек, перенесших рак и проживших дольше 5 лет с момента терапии. Однако многие из них приобрели инвалидность. Из-за этого они потеряли трудоспособность, и это стало негативным фактором, отразившимся на их психике.
Диагностика стала осуществляться на более ранних этапах, и выживаемость повысилась. В то же время современные методы лечения остаются крайне агрессивными, порой терапия заканчивается всевозможными масштабными нарушениями деятельности организма, работоспособность человек часто утрачивает. Однако интерес к созданию центров онкологии постепенно растет.
Изменились термины. К примеру, теперь под выздоровлением стали понимать не только выживание пациента, но и возвращение его к социальному положению, в котором он находился до лечения. Нужно отметить, что в данном вопросе определенная роль отведена родственникам онкологического больного: их участие в таком процессе также важно.
Рамки реабилитации
Процесс реабилитации начинается до терапевтического воздействия и длится на протяжении всей жизни больного. Чтобы решить подобную задачу, привлекается множество специалистов из самых разных областей медицины. К примеру, предоставляются психологи для онкологических больных бесплатно, они посещают инструкторов ЛФК, социологов. Разворачиваются активные программы по выбору максимально щадящих форм оперативного вмешательства.
Программы терапии составляются индивидуально, с учетом возраста пациента, его пола, стадии развития и местоположения опухоли. С каждым больным в специальных центрах онкологии работают психологи. Терапия направляется на то, чтобы предотвратить негативные последствия заболевания.
Суть реабилитации онкологических больных – в восстановлении психики и физического состояния человека. Широко применяется трудотерапия, в ходе которой пациенты, активно работая, освобождаются от ментального груза.
Важнейшее направление в комплексе данных процедур – профессиональное восстановление. Для лиц, которые утратили работоспособность, предусматривается прохождение обучения на новую профессию, которая будет им доступна.
Важнейшим принципом реабилитации онкологических больных считается изучение особенностей поведения людей на разных стадиях развития рака. Наличие опасного для жизни заболевания считается сильнейшим стрессовым фактором.
Из-за долгого лечения, госпитализации, отрыва от окружения, потери прежнего статуса, возможности инвалидизации, угроз смерти разрушается привычное поведение, система ценностей, личность подвергается кардинальной перестройке. В итоге она адаптируется к совершенно новым, непривычным условиям жизни.
Этапы реабилитации
В реабилитации онкологических больных выделяют несколько этапов в зависимости от особенностей течения болезни. Подготовительная стадия включает сильное воздействие терапии. Программы подбираются таким образом, чтобы сохранить анатомию человеческого тела, однако они часто приводят к осложнениям. На данном этапе важно негативные побочные эффекты свести к минимуму, обеспечив при этом пациента действенным лечением.
Вторая стадия – лечебная. На ней проводится основный курс терапии, направленной на избавление от опухолей. На данном этапе важно обеспечить пациента обезболивающими лекарственными средствами, оказывать психотерапевтический эффект.
Следующий этап называется ранним восстановительным. В это время все меры нацеливаются на то, чтобы как можно быстрее восстановить жизнедеятельность подкошенного болезнью организма. Проводится профилактика последствий оперативного вмешательства, лучевой терапии, побочных эффектов агрессивного воздействия на организм. Для этого в реабилитацию онкологических больных включают курс массажа, лечебной физкультуры и ряд иных мероприятий.
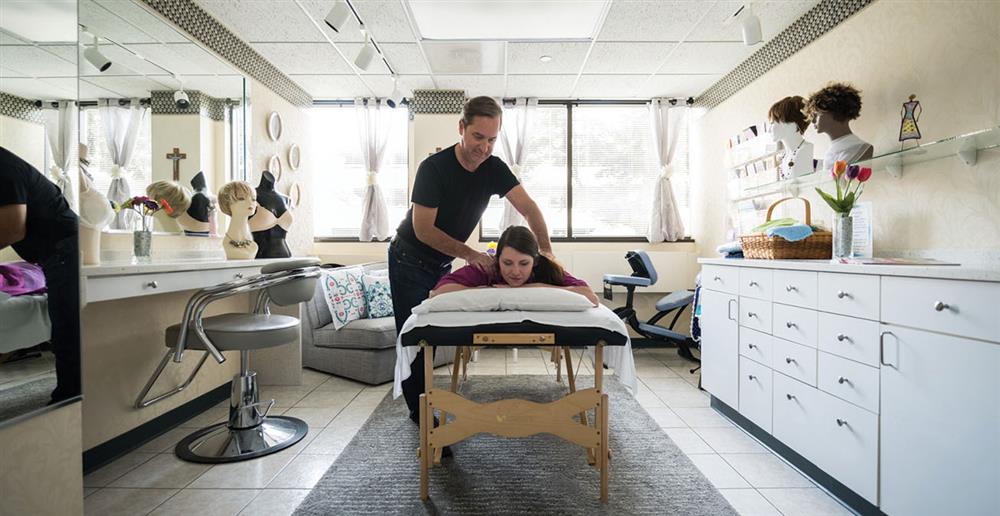
Современная ситуация
На данный момент отмечается тот факт, что злокачественные опухоли распространены среди населения. Именно они находятся в тройке наиболее частых причин смерти после инфарктов и инсультов. Однако о последствиях рака известно далеко не всем. В обществе считается, что при постановке такого диагноза исходов всего два – чудесное исцеление или неминуемая смерть в ближайшее время.
На здоровье негативно воздействуют побочные эффекты лечения, которые бывают крайне агрессивным. По этой причине реабилитация онкологических больных становится все более важной темой. Лечение после основного терапевтического курса крайне необходимо двум третям всех больных.
Небезопасно отпускать пациента после того, как симптомы болезни были купированы и рак отступил. Соматическое состояние его крайне нестабильно, как правило. И человеку попросту сложно будет выживать в условиях вне больницы. Нередко больным удаляют некоторые внутренние органы, их части. Повреждаются они в ходе лучевой терапии, химического воздействия, радиационного. По этой причине, вне зависимости от того, был ли уничтожен эпицентр опухоли, человек продолжает лечиться и восстанавливаться на протяжении долгого периода. Важно на данном этапе провести улучшение качества жизни человека, провести его социальную адаптацию, продлить жизнь и избавить от болевого синдрома.

При этом в обществе еще достаточно свежи стереотипы, касающиеся реабилитации онкологических больных и применяемых в ходе нее методов. Они касаются ЛФК, грязелечения, физиотерапии. Порой наличие в прошлом злокачественного новообразования в обществе расценивается как противопоказание к процедурам, которые на самом деле вносят неоценимый вклад в восстановление пострадавшего от серьезного недуга организма.
Согласно официальным исследованиям массаж, ЛФК, лимодренаж в совокупности с психотерапевтическим эффектом приводили к понижению концентрации опухолевых маркеров в крови у тех, кто перенес онкологическое заболевание. Помимо этого настроение пациентов в значительной мере улучшалось, они чувствовали прилив сил.
Психотерапия
Большая роль отводится психотерапии, ведь на данный момент считается, что именно хронические стрессы приводят к развитию в организме раковых опухолей. Важны консультации психотерапевта для людей, которые при борьбе с раком испытывают подавленность, теряют интерес к своим увлечениям, целям. Как правило, при удалении внутренних органов больной испытывает апатию, он осознает изменения, произошедшие с телом. Нередко человек, в особенности женского пола, страдает от эстетических дефектов при лечении. К примеру, в ходе химиотерапии человек теряет волосы.
Задачу по психологической реабилитации не возлагают целиком на родственников пациента, так как результатов в таком случае не отмечалось. Ведь эти лица также эмоционально вовлечены в происходящее, и диалог редко приобретает конструктивные черты. Родственники жалеют больного, и им сложно слышать настоящие желания пациента. Помимо этого они сами часто нуждаются в психотерапевтическом воздействии.
Как правило, онкологический больной страдает от собственной беспомощности после потери работоспособности. Он лишается возможностей проводить свое время с пользой. На то, чтобы устранить такой эффект, направлена эрготерапия. Она включает анализ функциональных нарушений в организме. По его итогам для человека подбирают упражнения, которые помогут восстановить ему утраченные способности.

Особенности реабилитации при разных типах опухолей
Рак поражает множество внутренних органов. И клиническая картина зависит от того, какой из них оказывается под ударом в первую очередь. Необходимо учитывать, что каждый вид рака подразумевает свою специфическую реабилитацию. Так, если злокачественное новообразование было в молочной железе, повышенное внимание при возвращении пациента к привычной жизни уделяется физическим нагрузкам, укреплению дыхательной системы. Крайне важно психотерапевтическое воздействие, направленное на то, чтобы вернуть пациенткам чувство принятия собственного тела, избавиться от комплексов, вызванных удалением груди. Реабилитация включает и пластику груди.
Если имел место рак желудка, восстановление направлено на избавление от болевого синдрома, возвращение к привычному уровню аппетита, укрепление тела. Все дело в том, что из-за терапии люди, больные раком желудка, часто страдают от истощения.
Наиболее распространен среди представителей мужского пола рак предстательной железы. Реабилитация в данном случае направляется на контроль над функционированием органов таза. К примеру, требуется устранить эректильную дисфункцию, непроизвольное мочеиспускание. Важно чтобы процесс контролировал нейроуролог, психотерапия нужна для устранения возникающих у мужчин комплексов.
Где проходят курсы реабилитации
На данный момент восстановительный процесс людям, пострадавшим от злокачественных опухолей, обеспечивают в государственных учреждениях РФ, нацеленных на реабилитацию больных. Нужно отметить, что в центрах онкологии на территории страны по-прежнему имеется много пробелов. И нередко пациенты предпочитают обращаться в частные клиники.

Нужно учитывать, что чаще всего восстановление требует дополнительных вложений. Но онкоцентры в России бывают и бесплатными, государственными. То же касается и всего спектра услуг реабилитации онкологических больных – государство выделяет больным бесплатных психологов, но имеется и немало платных специалистов.

Правильно подобранный курс реабилитации призван помочь пациенту вернуться к нормальной жизни или как минимум улучшить его самочувствие.

Программа восстановления после онкологических заболеваний — это всегда целый комплекс процедур, составленный индивидуально для каждого пациента.

Оказание психологической поддержки пациентам — немаловажная составляющая процесса преодоления последствий болезни или тяжелого лечения.

Специальные программы кредитования позволяют воспользоваться услугами реабилитации даже при ограниченном бюджете.

Стоимость курса реабилитации во многом зависит от видов, объема и форм восстановительных мероприятий.

Для полного восстановления после онкологических заболеваний крайне важно обеспечить профессиональный медицинский уход и поддержку.
Восстановление после онкологии как неотъемлемый этап борьбы с раком
Таким образом, онкологическая реабилитация представляет собой неотъемлемую составляющую лечебного процесса у пациентов с диагностированными злокачественными новообразованиями. Причем, вне зависимости от того, удалось ли полностью уничтожить опухоль. Речь идет о целом комплексе мероприятий, направленных на восстановление хорошего самочувствия и трудоспособности больного (восстановительная реабилитация), повышение качества его жизни, социальную адаптацию и максимально возможное продление жизни вкупе с избавлением от боли (паллиативная реабилитация).
К сожалению, в отношении возможности применения методов восстановительной медицины, таких как грязелечение, массаж, ЛФК, физиотерапия и других, сохраняется множество стереотипов. Нередко наличие — в прошлом или настоящем — злокачественной опухоли считается абсолютным противопоказанием к процедурам, которые на деле могут оказать неоценимую помощь в реабилитации пациентов. По данным зарубежных медицинских исследований, самочувствие онкологических больных заметно улучшается после правильно организационных восстановительных курсов.
Реабилитация пациентов, столкнувшихся с онкологическими заболеваниями, имеет свои особенности. Во многом они обусловлены необходимостью устранения, помимо осложнений, связанных непосредственно с действием опухоли на здоровье пациента, побочных эффектов проведенного лечения. Ведь и хирургическая операция, и радиотерапия, и химиотерапия — самые распространенные методы избавления от рака — сами по себе травмируют организм человека.
Правильно подобранный курс реабилитации позволит пациенту вернуться к полноценной жизни или хотя бы улучшить самочувствие после изнуряющей болезни. Причем программа разрабатывается индивидуально — с учетом состояния пациента, его функциональных возможностей и мотивации. Эксперты отмечают, что такие методы, как физиотерапия, акупунктура, лечебная физкультура и т.д., способствуют заметному восстановлению двигательной активности и устранению наиболее распространенных нежелательных последствий онкотерапии.
Немаловажную роль играет и психологическая работа с людьми, пережившими рак: вне зависимости от результатов лечения, они могут чувствовать себя подавленно, потерять интерес к прежним хобби, профессиональным целям. Больные, перенесшие удаление пораженных опухолью органов, практически всегда страдают из-за осознания изменений, произошедших с их телом. Особенно если последствием операции стали рубцы или другие видимые эстетические дефекты. Эта же проблема возникает и у больных (особенно женщин), прошедших химио- или лучевую терапию и потерявших волосы. Важно отметить, что попытки доверить задачу по психологической реабилитации больных их друзьям и родственникам, как правило, не приносят значимого результата — люди, эмоционально вовлеченные в историю заболевания, редко способны на конструктивный диалог с пациентом. Они склонны жалеть его, им гораздо сложнее адекватно оценивать его настроение и истинные желания. К тому же многие из них и сами психологически истощены уходом за близким человеком и страхом за его жизнь, потому также нуждаются в профессиональной помощи.
Злокачественные опухоли представляют собой достаточно разнородную группу недугов, каждый из которых имеет свои патофизиологические особенности, определяющие стратегию лечения и последствия для здоровья пациента. Потому и восстановительная терапия онкологических больных должна определяться исходя из их индивидуальных потребностей. Сроки реабилитации, ее наполнение и прогнозируемый результат определяются в первую очередь историей болезни и самочувствием пациента на момент выписки. При этом важно знать, что многие методики можно начинать применять еще до завершения основного курса лечения рака: в том числе и в промежутках между курсами лучевой и химиотерапии (премедикация, или предупредительное лечение). Первоочередную роль здесь играют методы активной реабилитации.
Рассмотрим особенности различных подходов к реабилитации на примере распространенных видов рака.
Особенностью этого вида реабилитации является акцент на восстановление функций верхних конечностей с учетом стороны, на которой производилась операция по удалению опухоли. Уделяется внимание повышению выносливости к физическим нагрузкам, показаны тренировки сердечно-сосудистой и дыхательной систем. Кроме того, для пациенток, переживших рак груди, ключевую роль играет психотерапия, которая позволяет им вернуть ощущение женственности и избавиться от комплексов, связанных с пройденным лечением. В рамках курса реабилитации может быть назначена пластика груди.
Вне зависимости от исхода лечения, больные с таким диагнозом нуждаются в специализированных курсах постлечения, направленных на восстановление аппетита, устранение болевых ощущений, а также общее укрепление организма, поскольку из-за нарушения питания у них часто развивается кахексия (патологическое истощение).
Распространенным осложнением у пациентов при раке простаты является утрата контроля за функцией тазовых органов — речь может идти о непроизвольном мочеиспускании или эректильной дисфункции. Принципиально максимально облегчить состояние больного, по возможности вернув ему доступ к привычному образу жизни без ущерба для чувства собственного достоинства. Именно поэтому реабилитация требует подключения к процессу нейроуролога.
Тяжелые заболевания не повод опустить руки и смириться с трагическим стечением обстоятельств. Организация правильного лечения и реабилитации, а также оптимистичный настрой — две основные составляющие успешной терапии.
Утрата конечности. Это наиболее тяжелое последствие лечения сарком опорно-двигательного аппарата. Основной метод реабилитации таких больных — адекватное протезирование. При ампутации бедра или голени оптимально этапное функциональное протезирование. Одновременно с подготовкой к протезированию осуществляют программу физической реабилитации (фантомно-импульсивная гимнастика, упражнения, поддерживающие или восстанавливающие объем движений в суставах и укрепляющие оставшуюся мускулатуру конечности).
Для сведения к минимуму возможных осложнений со стороны опорной части культи конечности следует обучить больного уходу за кожей культи и местами давления протеза на конечность (использование специальных многоразовых профилактических прокладок, нанесение мазей). Основной целью протезирования верхней конечности является поддержание статики пояса верхних конечностей и косметический эффект. За рубежом разработаны и в ряде случаев используются сложные микроэлектрические протезы верхней конечности.
Фантомные ощущения и боли. Развиваются обычно сразу же после ампутации и могут сохраняться в течение 2 и более лет у 60% больных. Лечение заключается в назначении антиконвульсантов в возрастающих дозировках (карбамазепин), антидепрессантов (амитриптилин), седативных препаратов, магнито- и лазеротерапии. В крайних случаях, при выраженных некупируемых болях, прибегают к нейрохирургическим вмешательствам, направленным на прерывание проводящих путей в области задних корешков спинного мозга.
Нарушение функции конечности. Может наблюдаться после органосохраняющих методов лечения вследствие удаления значительных по объему блоков мягких тканей, приводящего к деформациям, повреждениям суставов, периферических нервов и т.д. Для достижения максимальных функциональных результатов органосохраняющего лечения сарком опорно-двигательного аппарата необходимо раннее проведение активного восстановительного лечения, включающего ЛФК (в до- и послеоперационном периоде), массаж, психотерапию, электростимуляцию мышц, магнитотерапию, механотерапию, трудотерапию. После костно-пластических операций и эндопротезирования вопрос об интенсивности физических нагрузок и проведении механотерапии определяется индивидуально, исходя из зоны оперативного вмешательства, надежности сращения трансплантатов, стабильности эндопротезов.
Поздние лучевые повреждения костей. В результате облучения в костях происходит сужение мелких сосудов, вплоть до их полной облитерации. Это приводит к развитию в кости дистрофических процессов и появлению зон остеонекроза. Костная ткань становится порозной и хрупкой. На рентгенограммах выявляются остеопороз, остеолитические очаги, костные секвестры, участки реактивного склероза. В последующем такие изменения могут приводить к тяжелым осложнениям (лучевой остеонекроз, патологический перелом). Поэтому больные перед выпиской должны быть информированы о необходимости избегать экстремальных нагрузок на облученную конечность (прыжки, игра в футбол и т. д.). Лечение направлено на улучшение кровообращения и стимуляцию репаративных процессов в кости (венорутон, анаболические стероиды, тиреокальцитонин, препараты кальция, белковые препараты). При сочетании лучевого остеонекроза и лучевой язвы кожи показано хирургическое лечение, заключающееся в иссечении лучевой язвы и резекции патологически измененной кости в пределах здоровых тканей с одномоментной пластикой дефекта наружных покровов кожно-мышечными лоскутами. Если в результате поздних лучевых повреждений кости происходит ее перелом, проводят консервативное лечение по общепризнанным принципам (репозиция и длительная иммобилизация). Костнопластические операции при лучевых остеонекрозах применяются редко.
Реабилитационные мероприятия, их эффективность у онкологических больных зависят, прежде всего, от локализации опухоли, а также от применяемых методов специального лечения и полученных результатов.
Основное место в лечении злокачественных новообразований органов головы и шеи занимают комбинированный и хирургический методы, которые, как правило, вызывают различные косметические и функциональные нарушения (речи, акта глотания и жевания).
Это порождает тяжелые психологические проблемы для больных и особенно остро ставит вопрос об эффективном восстановительном лечении.
Рак гортани
Известно, что применяемые методы лечения рака гортани неизбежно вызывают нарушение или утрату ряда физиологических функций организма, что значительно затрудняет социальную и трудовую реабилитацию.
При раке гортани в подавляющем большинстве случаев лечение начинается с облучения, наиболее эффективного в I-II стадиях заболевания. При этом нередко отмечаются такие осложнения, как эпителиит и эпидермит, по поводу которых проводят местное лечение (полоскание горла антисептиками, смазывание слизистой глотки облепиховым маслом и др., антибиотики).
Почти у всех больных после курса лучевой терапии в течение первых двух лет наблюдается ощущение сухости в горле. Таким больным рекомендуется отказ от курения, приема крепких алкогольных напитков и острой пищи, полоскание горла щелочными растворами, масляные вливания и смазывание слизистой глотки облепиховым маслом. К поздним лучевым осложнениям относится хондроперихондрит гортани, проявляющийся болями в порпе, огрублением голоса, запахом изо рта. сглаженностью контуров гортани и болезненностью при ее пальпации.
Лечение заключается в проведении интенсивной противовоспалительной терапии (антибиотики, анестетики, глюкокортикоиды и нестероидные противовоспалительные препараты — нестероидные противовоспалительные препараты (НПВС), ингаляционная терапия). При нарастании дыхательной недостаточности показана трахеостомия. При отсутствии лечения хондроперихондрит может приводить к стенозу гортани.
Части больных раком гортани выполняется хирургическое вмешательство в объеме резекции или экстирпации органа. Необходимо уже в первые дни после операции привить таким больным навыки по уходу за собой и общению с окружающими. В первую очередь следует обучить их методике извлечения вкладыша трахеостомической трубки, очистки его от слизи, корок и установке в прежнее положение. Позднее больной должен освоить методику полной замены трахеостомической трубки и смены повязки.
У больных, перенесших парингэктомию, часто развиваются хронические бронхолегочные заболевания. Это связано с новыми условиями дыхания, которые способствуют избыточному охлаждению слизистой дыхательных путей, ее высыханию, раздражению пылевыми частицами и различными веществами, поступающими с воздухом через трахеостому.
Поэтому больному следует объяснить меры защиты слизистой оболочки дыхательных путей от внешних воздействий, что уменьшает риск возникновения респираторных заболеваний. Для предупреждения трахеобронхита периодически назначается санирующая ингаляционная терапия с бронхо- и муколитическими препаратами, по показаниям — целенаправленная антибактериальная терапия.
Тяжелым осложнением после частичных резекций или экстирпации гортани является рубцовый стеноз гортани (трахеи, трахеостомы). Лечение рубцовых стенозов хирургическое. При выборе метода следует отдавать предпочтение лазерной эндоскопической хирургии.
После типичных и расширенных ларингэктомий часто возникают глоточные свищи и фарингостомы, что существенным образом удлиняет и затрудняет реабилитацию больных. Небольшие одиночные глоточные свищи, как правило, не препятствуют восстановлению питания через естественные пути, так как во время приема пищи можно закрывать их мягкими обтураторами из поролона.
Если нарушение целости пищепроводного тракта носит стойкий характер, то осуществляют реконструктивно-восстановительные операции (эзофагофарингопластика). Наилучшим пластическим материалом при этих операциях являются кожно-мышечные лоскуты на питающей сосудистой ножке или висцеральные лоскуты на микрососудистых анастомозах (участок тонкой кишки или желудка).
После ларингэктомии важной задачей реабилитации является восстановление звучной речи. Обучение воспроизведению звучной речи обычно осуществляется под руководством логопеда.
Логовосстановительная терапия после экстирпации гортани включает комплекс специальной дыхательной гимнастики, тренировку мышц шеи и глотки для обучения выталкиванию воздуха из полости рта и глотки и формирования псевдоголосовой щели на уровне первого физиологического сужения пищевода, артикуляционную гимнастику для щек, губ, языка с целью активизации артикуляции, необходимой для четкой модуляции воспроизводимых звуков.
Логовосстановительная терапия после ларингэктомии достаточно эффективна и позволяет большинству больных овладеть псевдоголосом и общаться звучной речью в полном объеме.
С целью оптимизации условий для восстановления голосовой функции после ларингэктомии применяют методы реконструктивно-восстановительной хирургии, в том числе с использованием специальных протезов. Наиболее простым методом восстановления речеобразования является использование голосовых аппаратов.
Злокачественные опухоли челюстно-лицевой области
После удаления большинства опухолей челюстно-лицевой области наблюдаются уродующие деформации лица. Дефекты челюстно-лицевой области чрезвычайно разнообразны и зависят главным образом от локализации опухоли, объема оперативного вмешательства, локализации и величины возникшего дефекта <тканевого или костного).
При ликвидации обширных дефектов челюстно-лицевой области (резекция верхней челюсти, ушной раковины, экзентерация глазницы и т.д.) применяется ортопедический способ, при котором восстановление косметических дефектов, нарушенных функций полости рта может быть проведено с помощью временных или постоянных челюстно-лицевых протезов.
В настоящее время ведущим методом реабилитации таких больных является реконструктивно-восстановитепьная и пластическая хирургия. Оптимальным считается выполнение одномоментно с удалением опухоли восстановительных операций.
Раннее замещение обширных дефектов челюстно-лицевой области не только устраняет функциональные и косметические нарушения, но и благотворно влияет на психику больного. Однако надо отметить, что применение восстановительно-реконструктивных операций связано с большими трудностями из-за обширности дефекта и неясности клинического прогноза.
Рак органов полости рта
Оперативные вмешательства по поводу рака языка, дна полости рта, слизистой оболочки щек, мягкого и твердого неба, альвеолярного края нижней и верхней челюсти различны по объему и сопровождаются значительными повреждениями органов речеобразования и последующим нарушением звукопроизношения, ухудшением качества голоса (ринофония).
Логовосстановитепьную терапию у таких больных начинают на 5-7-е сутки после операции с упражнений, активизирующих мимическую мускулатуру и движения губ. Затем, при сохранности или наличии фрагмента нижней челюсти, осваивают упражнения для нее (движения вниз — вперед — назад, влево — вправо) и для нижней губы.
По мере заживления послеоперационной раны приступают к артикуляционной гимнастике для языка. В раннем послеоперационном периоде при нарушениях подвижности мягкого неба и парезе языка наблюдаются дисфагии, которые довольно быстро (в течение 4-5 дней) устраняются соответствующей артикуляционной гимнастикой.
Новообразования мягких тканей шеи
При выполнении хирургических вмешательств по поводу опухолей шеи, легких, щитовидной железы, хемодектомы могут возникнуть парезы и параличи мышц гортани вследствие их травмы, нарушения иннервации гортани при повреждении возвратного нерва, что влечет за собой нарушение дыхательной и голосообразующей функции гортани. Первым симптомом, свидетельствующим о нарушении иннервации гортани, является дисфония (изменение голоса) вплоть до афонии (полной потери голоса).
Дисфонии вследствие парезов и параличей гортани иногда сопровождаются нарушениями подвижности губ, языка, мягкого неба, что приводит к возникновению дислалий (нарушение звукопроизношения) и ринофоний (носовой оттенок голоса).
Дисфонии, возникающие в связи с резекцией возвратного или блуждающего нервов, требуют более длительных логовосстановительных занятий.
Удаление опухолей шеи (особенно парафарингеальной локализации) может также сопровождаться прямым повреждением или контузией вследствие натяжения, сдавления отечными тканями или послеоперационным рубцом подъязычного, языкоглоточного и блуждающего нервов.
Возникающие при этом дисфонии сопровождаются дислалиями и ринофониями. К числу нарушений речи следует отнести нарушения, возникающие вследствие повреждения лицевого нерва во время операции по поводу опухопи околоушной слюнной железы.
Травматизация лицевого нерва приводит к парезу и параличу мимической мускулатуры (несмыкание губ, ограничение их подвижности, нарушение артикулирования губных, в особенности гласных звуков).
Мимико-артикуляционная гимнастика го устранению данных нарушений требует значительного времени. Нормализация эвукопроизношения и акустики речи при парезе ветвей лицевого нерва наблюдается через 7-19 мес от начала лечения.
При стойком параличе мимической мускулатуры выполняют пластические операции (миорезекцию, комбинированную мио- и фасциоппастику, статическое подвешивание парализованных участков частей лица). Кроме того, реабилитация при нейропатиях черепно-мозговых нервов и их отдельных ветвей заключается также в проведении противовоспалительной, дегидратационной, рассасывающей, улучшающей микроциркупяцию терапии, целенаправленной лечебной физкультуры.
После радикального удаления опухолей в систему реабилитационных мероприятий включают электростимупяцию и низкочастотную магнитотерапию.
Угляница К.Н., Луд Н.Г., Угляница Н.К.
Читайте также:

