Метастазы рака молочной железы на рентгене
Метастазированием обозначают перенос болезни из одного органа в другой, непосредственно с ним не связанный. Вторичные новообразования считают наиболее распространенными опухолями легких, плевры, грудной стенки и других органов. Выделают гематогенный, лимфогенный и трансбронхиальный (аэрогенный) пути распространения метастазов в грудную клетку. Кроме того, могут наблюдаться диссеминация вторичных опухолей в полостях тела (плевральной, перикардиальной) и непосредственная инвазия прилежащих органов.
Выявление метастатического поражения имеет большое значение при оценке пациентов со злокачественными опухолями. Наличие метастазов свидетельствует о распространенности опухоли, влияет на ее стадию, выбор лечения и показатель долгосрочной выживаемости. По этой причине врачам лучевой диагностики следует тщательно изучать получаемые изображения на предмет наличия возможного метастатического поражения у пациентов со злокачественными опухолями.
В редких случаях у пациентов обнаруживают метастазы внегрудной локализации из неустановленного первичного очага. Для его поиска, с учетом высокой распространенности рака легких, часто выполняют исследование органов грудной клетки методами лучевой диагностики. В то же время при внутригрудной локализации метастазов для определения типа опухолевых клеток, вероятного первичного очага и наиболее подходящего метода лечения важно проводить гистологический анализ.
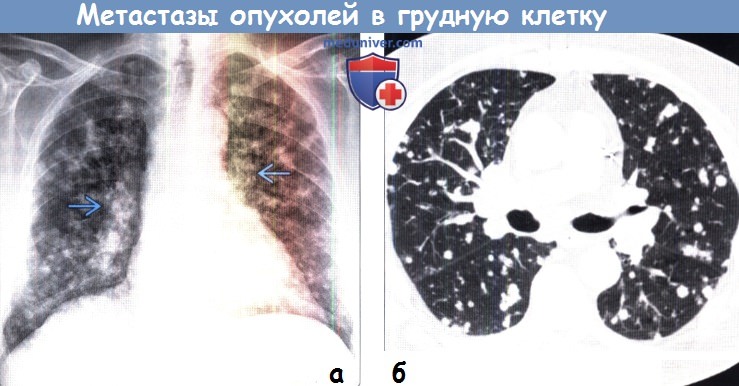
(а) Пациент 87 лет с метастазами рака толстой кишки. При рентгенографии органов грудной клетки в ПП проекции в легких диффузно определяются узелки различного размера с четким контуром, соответствующие метастазам. Расширение корней легких обусловлено метастатической лимфаденопатией.
(б) У этого же пациента при нативной КТ в каждой доле легких визуализируются метастазы. Метастатическое поражение легких обычно проявляется наличием в них множественных узелков и объемных образований.
а) Локализация вторичных новообразований грудной клетки:
1. Легкие. Метастазы представляют собой наиболее частые опухоли легких. Существует множество путей метастазирования в легкие, но основным является гематогенный. Опухолевые клетки инвазируют сосуды, попадают в кровоток, оседают в легочных капиллярах, прикрепляются к эндотелию, выходят за пределы сосудов и вследствие ангионеогенеза превращаются в микрометастаз, а затем в макрометастаз. Поскольку не каждая клетка злокачественной опухоли может пройти все вышеперечисленные этапы, считают, что формирование метастаза является селективным процессом. По этой причине метастазы в легких, как правило, представляют собой гомогенную популяцию клеток.
Кроме того, существуют определенные особенности метастазирования и на системном уровне. Так, источником системных метастазов чаще является не первичная злокачественная опухоль, а метастаз, который сформировался в фильтрующем органе. Гематогенным путем в легкие обычно метастазируют злокачественные новообразования органов, венозная кровь от которых оттекает непосредственно через легкие. Печень и кости также являются фильтрующими органами для анатомических областей, дренируемых соответственно воротной веной или сплетением Батсона (эпидуральное венозное сплетение). И если в данных фильтрующих органах возникают вторичные опухоли, они в свою очередь могут метастазировать в легкие.
Лучевая картина при гематогенных легочных метастазах крайне разнообразна, однако наиболее часто в легких обнаруживают множественные узелки или объемные образования, расположенные преимущественно в периферических и базальных отделах легких (вследствие более выраженного кровотока). Размер вторичных опухолей варьируется от крошечных милиарных узелков до крупных образований, напоминающих пушечное ядро. Метастазы в легких при КТ часто характеризуются ангиоцентрическим распределением, соответствующим гематогенному пути их распространения.
Во многих случаях вторичные опухоли имеют шаровидную форму (вследствие гомогенности клеточной популяции), но также могут характеризоваться неровным дольчатым и спикулообразным контуром. Геморрагические метастазы, а также метастазы после лечения при КТ могут проявляться симптомом ореола, имитируя оппортунистические инфекции и васкулиты.
Несмотря на то что в легких обнаруживают, как правило, множественные метастазы, в редких случаях возможно выявление и единичной вторичной опухоли. Метастазы в легких могут характеризоваться наличием полостей, кальцификатов, канцероматозного лимфангита, эндобронхиального компонента и внутрисосудистых опухолевых эмболов. Полости часто наблюдаются в метастазах плоскоклеточных первичных злокачественных опухолей (карцинома области головы и шеи у мужчин, рак шейки матки у женщин), однако также могут выявляться в саркомах и аденокарциномах. Как правило, стенки полостей толстые, но в саркомах могут быть и тонкими. Кальцификаты обнаруживают в метастазах костеобразующих новообразований (остеосаркома, хондросаркома), папиллярных и муцинозных аденокарцином.
Кроме того, кальцификация вторичных опухолей может возникать вследствие лечения. Поскольку метастазы лишь в редких случаях проявляются единичным легочным узелком или объемным образованием, важно помнить, что даже при условии наличия злокачественной опухоли вновь выявленный единичный узелок с большей вероятностью будет соответствовать первичному раку легкого, а не метастазу. Единичные метастазы обнаруживают при меланоме, саркомах, раке толстой кишки, молочных желез, мочевого пузыря, почек, яичек и женских половых органов. Канцероматозный лимфангит наиболее часто встречается при аденокарциномах легких, молочных желез и желудочно-кишечного тракта вследствие гематогенной или лимфогенной диссеминации опухолевых клеток. Он проявляется равномерным или узловым утолщением междольковых перегородок, а также может сочетаться с узелками в легких, лимфаденопатией и плевральным выпотом. При КТ обычно обнаруживают равномерное или узловое утолщение перибронховаскулярного интерстиция, междольковых перегородок и междолевых щелей. Эндобронхиальная локализация вторичных опухолей обусловлена прямым распространением из прилежащего новообразования или гематогенным распространением.
На стадирование первичного рака легких по классификации TNM влияет наличие сателлитных узелков. Если они располагаются в контралатеральном легком, то опухоли выставляется категория М1а, стадия IV. Кроме того, многоочаговость и аэрогенный путь диссеминации характерны для инвазивных муцинозных аденокарцином легких.
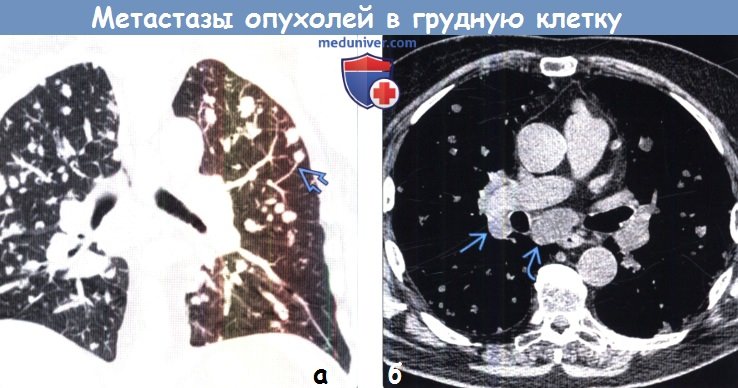
(а) У этого же пациента при нативной КТ в коронарной плоскости в легких определяются узелки, соответствующие гематогенным метастазам. Некоторые узелки характеризуются ангиоцентричным распределением: легочная артерия доходит непосредственно до патологического образования.
(б) У этого же пациента при нативной КТ визуализируется лимфаденопатия корней легких и средостения, обусловленная метастатическим поражением. Метастазы злокачественных опухолей внелегочной локализации часто сочетаются с метастатической лимфаденопатией.
2. Лимфатические узлы. Поражение внутригрудных лимфатических узлов является вторым по частоте проявлением метастатического процесса в грудной клетке. Как правило, оно встречается при раке легких и в классификации TNM обозначается категорией N. Категория N1 соответствует наличию метастазов в гомолатеральных лимфатических узлах легкого и корня легкого. Категория N2 обозначает наличие метастазов в гомолатеральных лимфатических узлах средостения, а N3 - в контралатеральных лимфатических узлах корня легкого, средостения или шейной и надключичной области. Категория N3 соответствует как минимум стадии IIIB опухоли и характеризуется неблагоприятным прогнозом.
Во внутригрудные лимфатические узлы также могут метастазировать первичные злокачественные опухоли внелегочной локализации: почечноклеточный рак и другие новообразования мочеполовой системы, рак молочных желез, карциномы области головы и шеи, рак щитовидной железы и меланома. Метастазы злокачественных опухолей внелегочной локализации могут выявляться только в лимфатических узлах, а могут сочетаться с метастазами в легочной ткани, что наблюдается чаще. Поражение внутригрудных лимфатических узлов может иметь симметричный характер, напоминая такие доброкачественные заболевания, как саркоидоз и грибковую инфекцию.
Метастазы злокачественных новообразований внелегочной локализации часто характеризуются поражением определенных групп лимфатических узлов. При раке молочных желез в опухолевый процесс вовлекаются подмышечные, подгрудные и внутренние грудные лимфатические узлы. При злокачественной мезотелиоме плевры метастазы обнаруживают в лимфатических узлах средостения и корня легкого на стороне поражения, а также в перидиафрагмальных, межреберных и подмышечных лимфатических узлах. Метастазы злокачественных опухолей, расположенных в брюшной полости, часто поражают перидиафрагмальные, внутренние грудные, медиастинальные надключичные лимфатические узлы и лимфатические узлы корней легких. Знание особенностей лимфогенного распространения злокачественных новообразований позволяет врачу лучевой диагностики целенаправленно оценивать группы лимфатических узлов, характеризующихся наибольшей вероятностью вовлечения в опухолевый процесс, что облегчает постановку диагноза на более ранней стадии заболевания.
3. Органы средостения. Экстралимфатические метастазы могут локализоваться в любом органе средостения, в том числе в сердце и перикарде. Перикардиальные вторичные опухоли часто проявляются перикардиальным выпотом или утолщением перикарда, наличием в последнем узелков или объемных образований. Метастазы в сердце могут проявляться узелками или объемными образованиями, расположенными в любой его камере. Врачу лучевой диагностики следует с большой настороженностью относиться к патологическим изменениям перикарда или сердца, выявляемым у пациентов со злокачественными опухолями, поскольку данные изменения могут соответствовать метастатическому поражению.
4. Плевра. Метастазы в плевре проявляются плевральным выпотом или утолщением плевры, наличием в последней узелков или объемных образований. В редких случаях метастазы в плевре могут обусловливать развитие спонтанного пневмоторакса, что характерно для метастазов остеосаркомы. Злокачественный плевральный выпот обычно имеет экссудативный, а в некоторых случаях геморрагический характер и выявляется с одной или с обеих сторон. В большом количестве случаев массивный плевральный выпот является злокачественным, в то же время злокачественный плевральный выпот редко бывает массивным. При необъяснимом большом плевральном выпоте у взрослых без признаков инфекционного поражения следует заподозрить наличие злокачественной опухоли. В большинстве случаев злокачественный плевральный выпот обусловлен наличием метастазов аденокарциномы либо наличием таких первичных опухолей, как рак легких или молочных желез.
5. Грудная стенка. Вторичные опухоли грудной стенки могут локализоваться в ее костных структурах и мягких тканях. Метастатические очаги в костях могут быть литическими и склеротическими. При наличии в позвонке обширного литического очага существует риск развития патологического перелома. Об этом следует предупреждать лечащего врача, с тем чтобы он мог принять профилактические меры. Метастазы в мягких тканях могут проявляться узелками в подкожной жировой клетчатке, кожных покровах или внутри мышц. В последнем случае вторичные опухоли при КТ могут не визуализироваться. Чаще всего в органы опорно-двигательной системы метастазируют рак легких, молочных желез и предстательной железы.
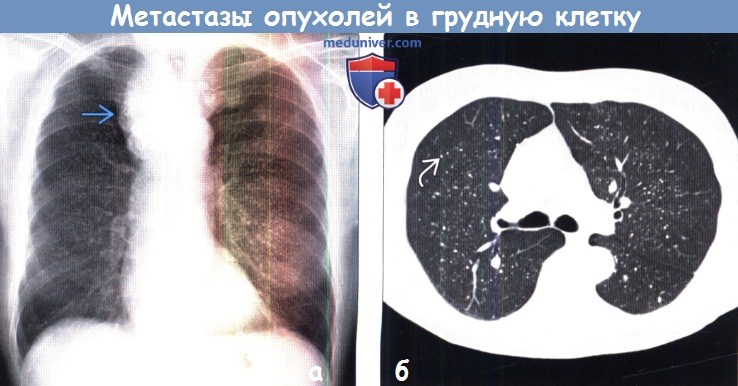
(а) Пациент с метастазами рака щитовидной железы. При рентгенографии органов грудной клетки в ПП проекции в средостении определяется кальцифицированное объемное образование, смещающее трахею. Образование характеризуется наличием шейногрудного симптома. Множественные милиарные узелки в легких соответствуют метастазам.
(б) У этого же пациента при нативной КТ визуализируются множественные кальцифицированные милиарные метастазы. Редко после проведенного лечения может наблюдаться кальцификация метастазов. В данном случаев проводилась терапия радиоактивным йодом (I-131).
б) Особенности лучевой диагностики метастазов опухоли в грудную клетку:
1. Рентгенография. При наличии злокачественных опухолей, которые могут метастазировать в легкие, на первом этапе диагностики обычно выполняют рентгенографию органов грудной клетки. Знание нормальной анатомии органов средостения и сравнение полученных данных с результатами предыдущих исследований облегчает раннее выявление увеличения лимфатических узлов, которое может быть обусловлено метастатическим процессом. Наличию метастазов могут соответствовать даже незначительно выраженные патологические изменения в костных структурах, плевральный выпот и утолщение плевры.
2. КТ и МРТ. Благодаря превосходному пространственному разрешению КТ является методом выбора для обнаружения и оценки узелков в легочной ткани. Однако во многих случаях небольшие узелки, выявленные при КТ у пациентов со злокачественными опухолями, характеризуются доброкачественной этиологией. КТ часто используется для обнаружения во внутригрудных лимфатических узлах и легочной ткани патологических изменений, которые могут быть вызваны метастатическим процессом. Возможность применения КТ для оценки злокачественных новообразований внелегочной локализации зависит от типа клеток опухоли и ее стадии. Часто КТ выполняют для выявления прогрессирования опухоли и оценки эффективности лечения, а также для планирования ее резекции или биопсии. КТ и МРТ являются методами выбора для оценки патологических образований в костных структурах и мягких тканях грудной стенки. В некоторых случаях детям и подросткам проводят МРТ, чтобы избежать излишнего облучения, однако применение данного метода ограничено вследствие более высокой стоимости, меньшего пространственного разрешения, высокой вероятности появления двигательных артефактов и невозможности достоверно подтвердить наличие кальцификатов.
3. ПЭТ/КТ. ФДГ-ПЭТ/КТ является методом выбора для стадирования множества злокачественных опухолей. Однако оценка с помощью данного метода небольших и медленно растущих метастазов в легких может быть затруднена из-за отсутствия в них достаточного уровня метаболической активности. Достоинством ПЭТ/КТ является возможность определить вероятность опухолевой этиологии увеличения лимфатических узлов, плеврального выпота, утолщения плевры и очагов в костных структурах. Во многих случаях данный метод позволяет обнаружить ранее не выявленные метастатические очаги и осуществить планирование биопсии.
4. Ультразвуковое исследование. УЗИ часто используется для оценки размеров и определения локализации плеврального выпота и позволяет выполнить пункцию плевральной полости с диагностической или терапевтической целью. Кроме того, под контролем данного метода часто выполняют биопсию поверхностных лимфатических узлов и патологических образований грудной стенки.
5. Видео урок признаки метастазов легких на рентгенограмме, КТ находится здесь.
в) Список литературы:
1. Aquino SL: Imaging of metastatic disease to the thorax. Radiol Clin N Am. 43:481-495, 2005
Редактор: Искандер Милевски. Дата публикации: 18.2.2019
Рентген легких Любые злокачественные новообразования могут метастазировать в легкие. Однако наиболее частыми источниками метастазов в легкие является рак женских и мужских половых органов, предстательной железы, молочной железы, толстой кишки, кожи, печени, желудка, поджелудочной железы, щитовидной железы, почек, надпочечников. Основными путями метастазирования являются лимфогенный и гематогенный.
Метастазы в органы грудной клетки имеет следующие основные формы:
- Узловатые метастазы (одиночные и множественные) – на рентгенограмме определяются в виде округлых очаговых и более крупных фокусных теней
- Лимфогенный карциноматоз
- Метастазы в лимфатические узлы средостения и корни легких
- Метастазы в плевру
- Метастазы в костные структуры грудной клетки
Гематогенный путь метастазирования
Гематогенные метастазы на рентгенограмме определяются как множественные двусторонние очаговые или более крупные фокусные тени округлой формы, которые обычно имеют ровные и четкие контуры (рисунок 1). Размер таких метастазов, как правило, составляет 1-6 мм, иногда метастазы бывают больших размеров и занимают целую долю легкого. При гематогенных метастазах изменение легочного рисунка обычно не происходит.
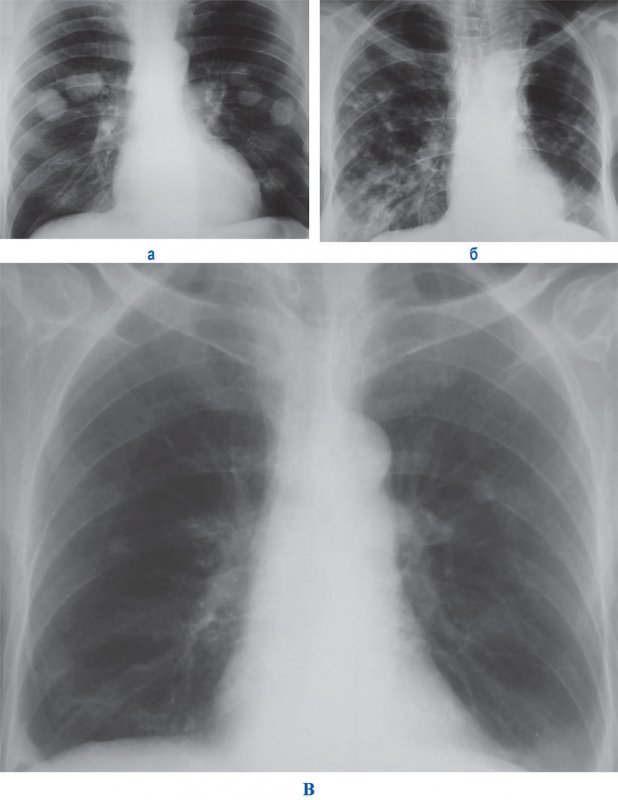
Метастазы в легких
Рисунок 1. А – метастазы рака пищевода в легкие. Б – множественные метастазы рака легкого (состояние после оперативного вмешательства). В – метастазы рака желудка
Рак щитовидной железы обычно дает множественные распространенные мелкоочаговые образования по типу милиарного карциноматоза. Меланома, рак почки, яичка, матки, центральной нервной системы дает более крупные образования (до нескольких сантиметров) в легких (рисунок 2).
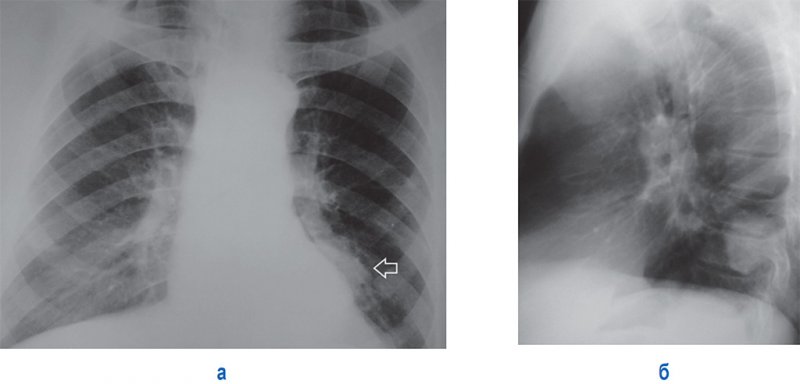
Метастазы в легких
Рисунок 2. Метастаз рака почки в левом легком. А – рентгенограмма в прямой проекции: отмечается тень дополнительного образования возле тени сердца (см стрелка). Б – рентгенограмма в левой боковой проекции: определяется образование в проекции S 10 нижней доли левого легкого
Обызвествления встречаются в метастазах остеогенной саркомы, полости распада определяются в метастазах плоскоклеточного рака шеи, головы, женских половых органов.
Рентгеновская компьютерная томография (РКТ) позволяет получить большую разрешающую способность изображения, что дает возможность обнаружить метастазы небольших размеров и выявить поражение медиастинальных лимфоузлов и плевры.
Лимфогенный путь метастазирования
Ретроградный путь распространения лифогенного карциноматоза (против физиологического тока лимфатической жидкости) характеризуется первичным метастазированием лимфатических узлов средостения и корней легких, в результате чего блокируется отток лимфатической жидкости, после этого процесс начинает распространяться от корней к плевре.
Антероградный путь распространения лимфогенного карциноматоза характеризуется первичным появлением субплевральных гематогенных метастаз в легких, затем с током лимфатической жидкости злокачественный процесс распространяется от корня к средостению.
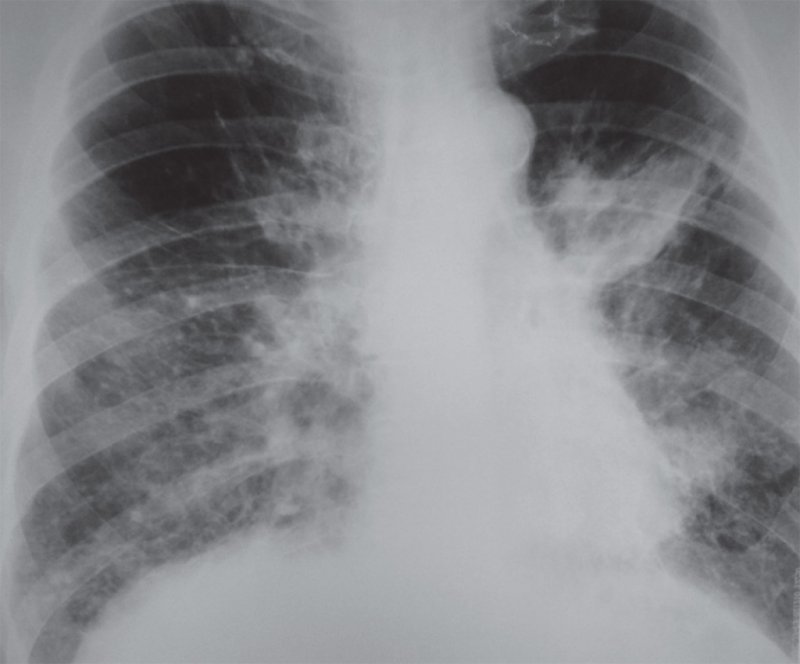
Лимфогенный карциноматоз
Рисунок 3. Лимфогенный карциноматоз: в обеих легких определяется значительное усиление интерстициального компонента легочного рисунка с появлением ретикулярной картины. На фоне этих изменений определяются мелкоочаговые тени
Дифференциальная диагностика при лимфогенном карциноматозе может быть осложняться из-за наличия других патологий, обуславливающих похожие изменения легочного рисунка (например, саркоидоз, лимфогенно-диссеминированный туберкулез и др). В этом случае для диагностики нужно применять РКТ и другие методы исследований (в том числе учет клинических данных).
Метастатическое поражение плевры характеризуется узловым утолщением плевры и появлением выпота в плевральной полости. Изолированный плевральный выпот может быть единственным рентгенологическим признаком рака молочной железы или яичника.
Метастазы в костные структуры грудной клетки бывают: остеолитические (рисунок 4), остеобластические (рисунок 5) и смешанные.
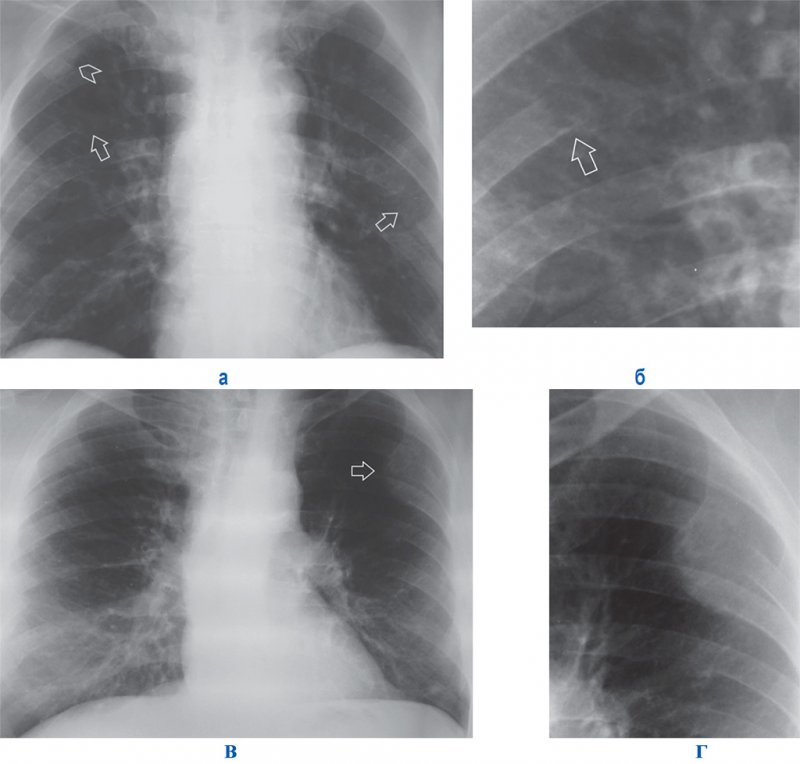
Остеолитические метастазы в ребрах
Рисунок 4. Остеолитические метастазы в ребрах. А – рентгенограмма в прямой проекции: видны участки деструкции задних отрезков V ребра справа и VI ребра слева (см стрелки). В области II ребра справа определяется дополнительная тень – мягкотканный компонент метастаза в ребре (см указатель). Б – увеличенный фрагмент рентгенограммы А: неровный контур пораженной части ребра (см стрелку). В – рентгенограмма другого пациента, выполненная в прямой проекции: определяется остеолитический метастаз с мягкотканным компонентом слева в заднем отрезке V ребра (см стрелка). Г – увеличенный фрагмент рентгенограммы В.
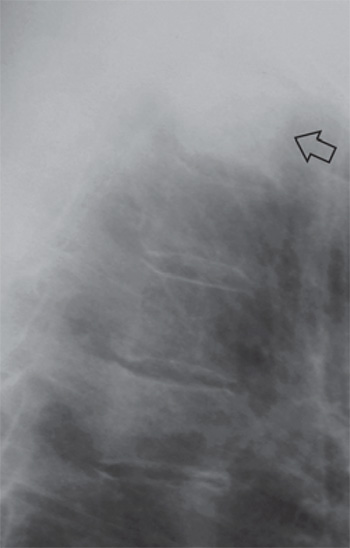
Рисунок 5. Остеобластический метастаз рака молочной железы в грудной позвонок: фрагмент рентгенограммы, выполненной в боковой проекции. Определяется значительное уплотнение структуры позвонка, обусловленное остеосклерозом (см стрелка)
Остеобластические метастазы характерны при раке молочной и предстательной железы. Отметим, что при миеломной болезни также происходят изменения костных структур (рисунок 6).
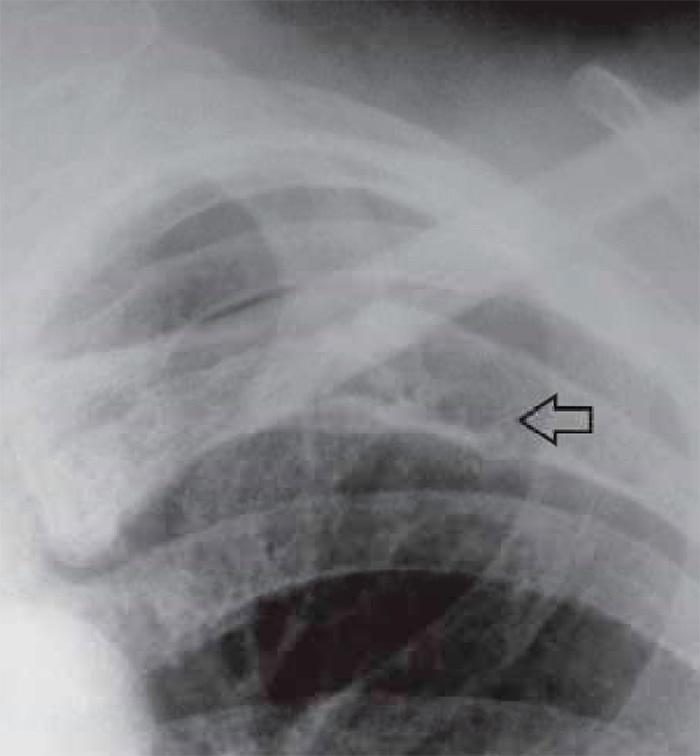
Рисунок 6. Деструкция ребра при миеломной болезни: фрагмент рентгенограммы, выполненной в прямой проекции. Определяется участок деструкции в заднем отрезке V ребра (см стрелка)
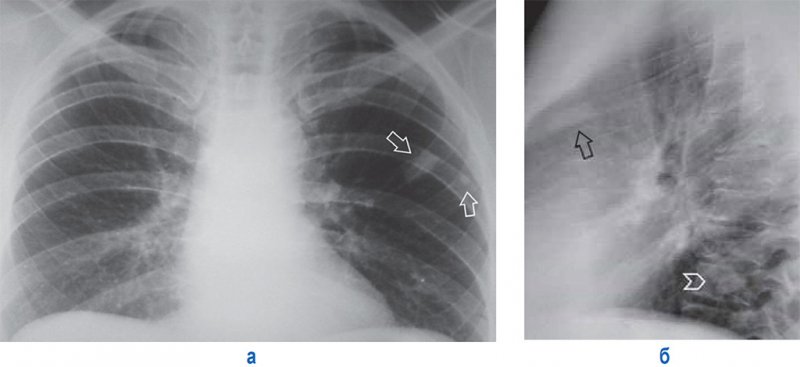
В костях грудной клетки могут обнаруживаться эностозы – доброкачественные изменения, представляющие собой островки компактной костной ткани (рисунок 7). Эностозы отличаются от метастазов более четкими контурами тени, а также отсутствием динамики развития. С целью дифференциальной диагностики в этом случае применяется РКТ и гамма-сцинтиграфия скелета.
Эностозы ребер и грудного позвонка
Рисунок 7. Эностозы ребер и грудного позвонка. А – рентгенограмма в прямой проекции; Б – рентгенограмма в левой боковой проекции. На снимках определяются уплотнения костной ткани с четкими контурами слева в передних отрезках III и IV ребер (см стрелки), а также в теле VIII грудного позвонка (см указатель)
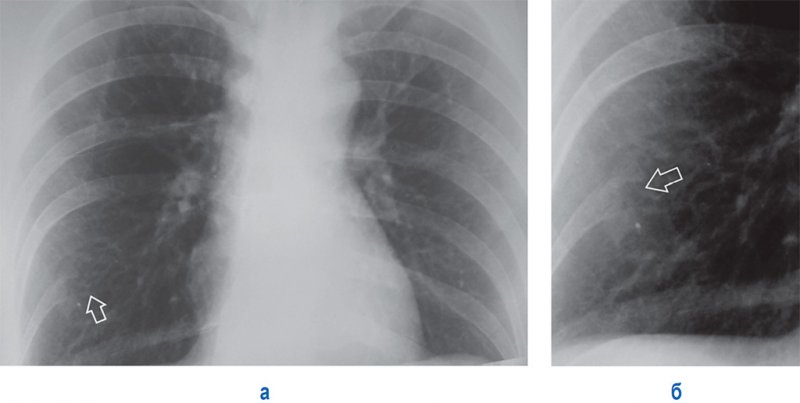
Иногда за деструкцию костной ткани можно принять последствия резекции ребер (рисунок 8). В этом случае трудности диагностики решаются путем более глубокого анализа рентгенограммы и уточнения анамнеза.
Костная ткань после резекции
Рисунок 8. Состояние костной ткани после резекции ребра. А – рентгенограмма в прямой проекции: справа отсутствует часть заднего отрезка VIII ребра (стрелка). Б – увеличенный фрагмент рентгенограммы А: в месте резекции определяются четкие, склерозированные контуры ребра (см стрелка)
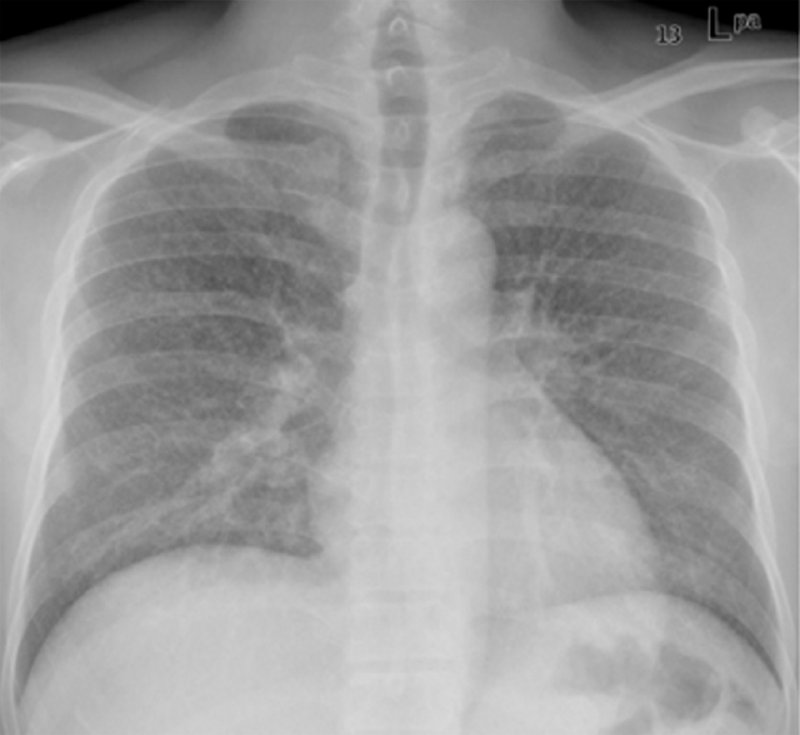
Метастазы в легких при раке щитовидной железы
Рисунок 9. Метастазы в легких при раке щитовидной железы. В обеих легких визуализируются множественные милиарные очаги
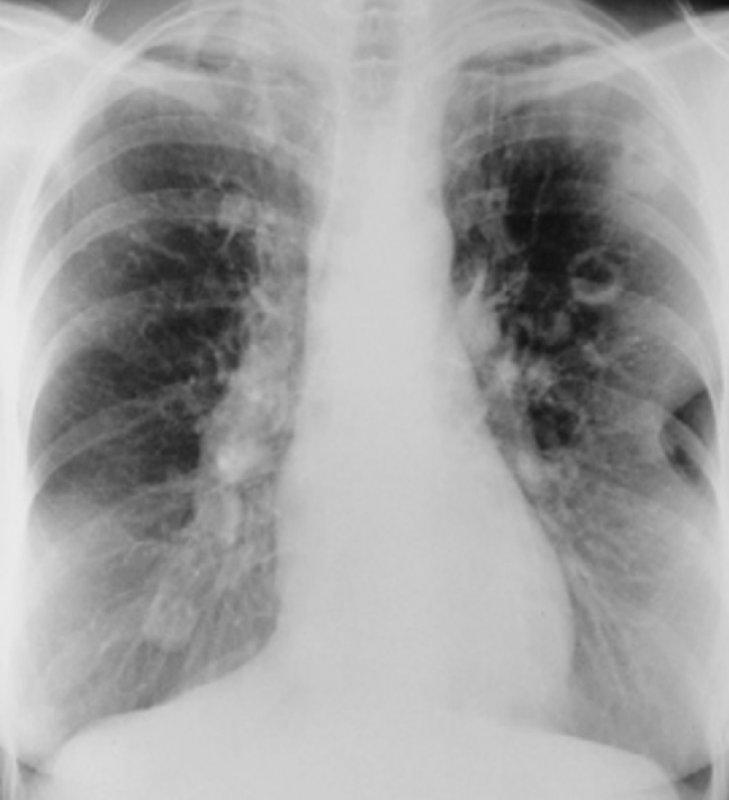
Метастазы в легкие при карциноме шеи
Рисунок 10. Метастазы в легкие при карциноме шеи. В обоих легких определяются множественные полостные образования

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Метастазы в молочной железе образуются на второй и третьей стадии ракового заболевания. К сожалению, раковые клетки из железы могут быстро мигрировать в другие органы и привести к серьезным поражениям тканей.
Метастазы могут перемещаться по телу несколькими способами. Они могут переходить в другие органы через кровь или через лимфу. Эти клетки могут попасть как в жизненно важные органы, такие как поджелудочная или печень, или же в кости и костный мозг.
Поэтому очень важно вовремя диагностировать и лечить рак молочной железы. Такая диагностика не только поможет сохранить грудь, но и жизнь женщины.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Код по МКБ-10
Симптомы метастазов в молочной железе
На первых стадиях рак молочной железы или метастазы в молочной железе диагностировать трудно. Симптомы могут быть незначительными и их легко не заметить. Тем не менее, женщинам важно знать некоторые признаки и симптомы этого заболевания, ведь рак молочной железы стоит на первом месте среди всех онкологических заболеваний у женщин.
Первый симптом – это узлы или уплотнения в молочной железе. Их можно найти на ощупь. Сделать это можно самостоятельно, если прощупать железу в положении лежа или стоя. Лучше проводить самообследование один раз в месяц после окончания менструального цикла.
Злокачественная опухоль внутри груди может давать метастазы в кожу груди. Тогда появляются разные симптомы. Например, складки и морщины на отдельных участках кожи груди. Кожа может потерять свою эластичность и не выравниваться при сжимании. Могут появляться язвы на сосках или других участках кожи груди.
При раке соски могут втягиваться внутрь, их форма и форма груди может меняться. Могут появляться выделения из сосков, и они могут покрываться лимонной коркой. Все эти признаки должны насторожить женщину и побудить ее немедленно обратиться за врачебной консультацией.
Метастазы в молочную железу
Метастазы в молочную железу могут попасть несколькими путями. Вообще метастазы – это патогенные или мутировавшие клетки, которые отделяются от основной злокачественной опухоли и разносятся по телу.
Эти клетки бывают разных типов и размеров. Поэтому, они выбирают себе разные способы перемещения по организму. Одни попадают в органы и ткани через кровь, а другие через ток лимфы. Если и дремлющие метастазы, которые могут разноситься как лимфой, так и через кровь. Но они как бы спят и не растут или растут очень-очень медленно.
Из молочной железы метастазы чаще всего распространяются в другие органы через ток лимфы. Поэтому, если был диагностирован рак молочной железы, сразу же проводится обследование лимфатической системы женщины. Чаще всего поражаются ближайшие подмышечные лимфатические узлы, которые находятся рядом с грудью.
Где болит?
Что беспокоит?
Рак молочной железы и метастазы
По статистике рак молочной железы стоит на первом месте среди онкозаболеваний в женщин. Метастазы в молочной железе – это серьезная угроза здоровью и даже жизни женщины. Поэтому, так важна полная осведомленность женщин по этому вопросу. Ведь знание может сохранить или существенно продлить жизнь.
Рак молочной железы бывает четырех стадий. При этом, на первых двух стадиях раковые опухоли, как правило, не дают метастазов. Метастазы появляются уже на более поздних стадиях заболевания. Это одна из главных причин, по которой женщина нужно регулярно проходить обследование молочной железы у гинеколога и посещать маммолога хотя бы раз в год.
Не менее важен навык самообследования, ведь так женщина может выявить любые изменения или отклонения в тканях молочной железы намного быстрее и своевременно обратится за помощью к врачу. По статистике лечение рака на нулевой или первой стадии дает отличные результаты и почти в ста процентах случаев не болезнь не укорачивает жизнь пациенткам.

[12], [13], [14], [15], [16], [17], [18], [19], [20]
Метастазы после удаления рака молочной железы
К сожалению, удаление опухоли не может стопроцентно гарантировать полное выздоровление женщины. Ведь метастазы могли быть выпущены опухолью еще до ее удаления. Это особенно верно по отношению к дремлющим метастазам, которые могут находиться в теле годами, и только потом начать расти и размножаться.
И все же, полное удаление опухоли может существенно повысить шансы пациентки на выживание. Если метастазы не были выпущены до удаления опухоли, то после удаления рака молочной железы может наступить полное выздоровление. Если диагностировать рак на ранней стадии и правильно его лечить, он может никак не повлиять на здоровье и продолжительность жизни женщины.
Были ли пущены метастазы опухолью молочной железы можно определить по анализу крови. Эти опухолевые клетки выделяют определенный вид белка. Если этот белок присутствует в крови, то велика вероятность быстрого развития онкологического заболевания и метастазирования клеток из молочной железы в другие системы и органы тела.
Отдаленные метастазы рака молочной железы
Отдаленные метастазы рака молочной железы – самые опасные. Опухоль может сначала появиться в толще ткани самой молочной железы. Потом метастазы могут перекинуться на кожные покровы, что приводит к спаиванию тканей и визуальным изменениям кожи.
Обычно, эти процессы наблюдаются на первых двух стадиях рака молочной железы. Но на третьей и четвертой стадиях метастазы могут пойти с током крови или лимфы в другие органы. Обычно лимфа, прежде всего, разносит раковые клетки в лимфа узлы. А вот с током крови они могут поразить почки, мозг, легкие или печень. Такие метастазы и называются отдаленными метастазами рака молочной железы.
Как правило, они мало поддаются лечению и могут привести к летальному исходу. Поэтому так важна своевременная диагностика рака молочной железы и назначение адекватного лечения.
Диагностика метастазов в молочной железе
Диагностика метастазов в молочной железе проводиться несколькими методами. Во-первых, это пальпация. Женщина и сама должна уметь регулярно обследовать свои молочные железы. Это можно сделать стоя перед зеркалом или лежа на спине.
Грудь может измениться по форме и размеру. В ней могут прощупываться уплотнения или узелки, а также затвердения. При обследовании груди нужно также обследовать и лимфатические узлы в подмышечных впадинах. И узлы, и уплотнения могут болеть, лимфа узлы могут увеличиться в размере и потерять подвижность. Все эти признаки должны насторожить женщину.
Врач также может провести первичную диагностику посредством пальпации молочной железы. Кроме того, он может назначить УЗИ или маммография. Ультразвуковое обследование считается менее вредным, но и достоверность его результатов ниже, чем у маммография.
Маммография – это рентгенологическое обследование молочной железы и достоверность его результатов достигает девяноста процентов. Проводить его рекомендуется не реже раза в год.
Кроме того, врач может назначить ряд анализов, например, анализ крови на наличие особых белков, которые выделяются раковыми клетками.

[21], [22], [23], [24]
Читайте также:

