Метастатический рак печени история болезни
Med-books.by - Библиотека медицинской литературы . Книги, справочники, лекции, аудиокниги по медицине. Банк рефератов. Медицинские рефераты. Всё для студента-медика .
Скачать бесплатно без регистрации или купить электронные и печатные бумажные медицинские книги (DJVU, PDF, DOC, CHM, FB2, TXT), истории болезней, рефераты, монографии, лекции, презентации по медицине.
История болезни: Рак верхней доли правого лёгкого T3NxM1 IVст., метастазы в печень
Отделение: пульмогология.
Ф.И.О. больного:
Пол: мужской
Возраст:
Профессия: автослесарь
Адрес места жительства
Дата поступления в стационар: 24.05.2010
Диагноз при поступлении: Основной- рак верхней доли правого лёгкого T3NxM1 IVст., метастазы в печень.
ЖАЛОБЫ:
жалобы на день курации:
Кашель, одышка при физическойц нагрузке.
АНАМНЕЗ ЗАБОЛЕВАНИЯ:
Считает себя больным с марта 2010 года, когда появились кашель с мокротой, одышка, субфибрилитет (t=37.2 С). С 2.04.2010 по 2.05.2010 лечился в ЦК МСЧ с субъективным улучшением. 19.05.2010 консилиумом врачей было решено рекомендовать проведение ПХТ по схеме ЕР. Госпитализирован для дальнейшего обследования и проведения ПХТ.
АНАМНЕЗ ЖИЗНИ БОЛЬНОГО:
Родился здоровым ребенком, в срок, от 1-й беременности. Рос и развивался соответственно возрасту и гигиеническим нормам. С 6 лет пошел в школу. Закончил 9 классов, поступил в техническое училище, получил профессию – автослесарь. Жилищные условия удовлетворительные. Питание со слов больного полноценное, регулярное. Из вредных привычек- курит около 20 лет.
Перенесенные операции: отрицает.
Перенесенные заболевания: ОРВИ, ангина, ветряная оспа. Гепатит А в 18 лет, туберкулез и ВИЧ контакт с инфекционными больными, а также применение наркотических веществ отрицает.
Гемотрансфузионный анамнез: Гемотрансфузий не было.
Аллергологический анамнез: Повышенной чувствительности к медикаментам не отмечает.
Семейный анамнез и наследственность: ближайшие родственники здоровы.
ДАННЫЕ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ:
Общее состояние больного - удовлетворительное, температура тела — 36.8°С.
Положение больного - активное. Сознание - ясное. Выражение лица – обычное. Телосложение правильное, нормостенический тип конституции. Рост 164 см, масса тела 62 кг.
Кожные покровы :телесного цвета, умеренной влажности, эластичные, тургор сохранен. Видимые слизистые розового цвета, влажные, чистые.
Подкожно-жировая клетчатка: выражена умеренно (толщина кожной складки 1.5-2 см),.Распределена равно¬мерно. Отеков нет.
Лимфатические узлы: (подчелюстные, шейные, надключичные, под¬ключичные, подмышечные, паховые). При осмотре не видны, при пальпации не увеличены, эластичной консистенции, диаметром 1.5-2.0 см, безболезненны.
Мышечная система: развита удовлетворительно. Болезнен¬ности при пальпации мышц не наблюдается. Тонус мышц сохранен. Мышечная сила удовлетворительная.
При обследовании костей черепа, грудной клетки, позвоночника, болезненность и деформации не наблюдаются.
Суставы: правильной конфигурации. Деформа¬ции, припухлость, болезненность суставов и околосуставных тка¬ней не определяются. Активные и пассивные движения в полном объеме.
Нервная система: Обоняние, вкус, зрение, слух – без выраженных изменений. Речь, координация движений не нарушены.
Дыхательная система: Дыхание через нос свободное. Голос сохранен. Грудная клетка без деформаций, правильной конфигурации. Над и подключичные ямки выражены умеренно, ключицы симметрично расположены, лопатки прилежат к грудной клетке, ребра имеют косо-нисходящий ход, эпигастральный угол 90: грудная клетка нормостенического типа. Тип дыхания — грудной. Дыхание ритмичное, ослаблено справа в верхних отделах. Частота дыхания — 19 в мину¬ту. Дыхательные движения обеих сторон грудной клетки средние по глу¬бине, равномерные и симметричные. Вспомогательная дыхательная мус¬кулатура в акте дыхания не участвует. При пальпации грудная клетка безболезненна, эластичная. Голосовое дрожание проводится с одинаковой силой над симметричными участками грудной клетки.
Перкуссия легких
При сравнительной перкуссии над всей поверхностью легких выявляется ясный легочный звук, симметричный. Данные топографической перкуссии: Высота стояния верхушек: Спереди: справа — на 3 см выше уровня ключицы, слева — на 3 см выше уровня ключицы. Сзади: на уровне остистого отростка VII шейного позвонка. Ширина полей Крёнига: справа — 4,5 см, слева — 5 см. Нижние границы легких
Топографические линии
Справа
Слева
Окологрудинная V межреберье
1V межреберье
Среднеключичная VI межреберье VI межреберье
Передняя подмышечная
VII межреберье
VII межреберье
Средняя подмышечная
VIII межреберье
VIII межреберье
Задняя подмышечная
IX межреберье
IX межреберье
Лопаточная
X межреберье
X межреберье
Остистый отросток
XI грудного позвонка
Остистый отросток
XI грудного позвонка
Аускультация легких
При аускультации над всей поверхностью легких определяется везикулярное дыхание, одинаковое слева и справа, хрипы не выслушиваются. Бронхофония проводится симметрично. Подвижность нижних краев легких (в см)
Топографические
линии Справа Слева
На
вдохе На
выдохе Сум
марная На
вдохе На
Выдохе Сумм
арная
Среднеключичная 2 2 4 2 2 4
Средняя
подмышечная 3 3 6 3 3 6
Лопаточная 2 2 4 2 2 4
Сердечно-сосудистая система:
Область сердца без деформаций. Патологической пульсации в области крупных сосудов не выявляется. При пальпации области сердца верхушечный толчок определяется в 5-м межреберье, на 1,0 см кнутри от среднеключичной линии, ширина – 2 см, умеренной силы, резистентный, низкий, положительный. Сердечный толчок пальпаторно не определяется.
Перкуссия сердца: Границы относительной сердечной тупости: правая — 1,0см кнаружи от правого края грудины (в IV межреберье), верхняя — на уровне III межреберья слева, левая — 1,0 см кнутри от левой среднеключичной линии (в V межреберье), совпадает с верхушечным толчком. Границы абсолютной сердечной тупости :правая — левый край грудины, (в 5-м межреберье) верхняя — на уровне IV ребра, левая - 1,0 см кнутри от левой среднеключичной линии ( в 5-м межреберье).Ширина сосудистого пучка — 6.0см. Конфигурация сердца типа бычьего сердца, талия не сохранена. При аускультации сердца тоны сердца средней громкости, ритмичные. Соотношение тонов на верхушке и основании сохранено. Нарушение ритма аускультативно не определяется. Ритм правильный. ЧСС – 70 уд/мин.
АД: на левой руке 120/70 мм рт. ст. На правой руке 120/70 мм рт. ст.
Система пищеварения:
Язык нормальной величины и формы, розовый, влажный, чистый. Живот правильной формы, симметричный, мягкий, б/болезненный, участвует в акте дыхания, пупок втянут, видимой перистальтики не наблюдается. При исследовании слабых мест передней брюшной стенки (пупочные и паховые кольца, апоневроз белой линии живота) грыж и выпячиваний не наблюдается.
При глубокой скользящей пальпации:
Сигмовидная кишка пальпируется в левой паховой области на протяжении 15 см,
цилиндрической формы, 2 см в Ø, плотноэластической консистенции с гладкой поверхностью, подвижная в пределах 4-5 см., б/болезненная, не урчащая. Остальные отделы толстого кишечника не пальпируются. Методом аускультации нижняя граница желудка определяется на 3,5 см выше пупка. При аускультации выслушиваются нормальные перистальтические шумы. Симптомы раздражения
Гепато-лиенальная система:
При глубокой скользящей методической пальпации по Образцову-Стражеско по правой среднеключичной линии нижний край печени не выступает из-под края нижней реберной дуги.
Размеры печени по Курлову:
Правая среднеключичная линия – 11 см.
Передняя срединная линия – 8 см.
Косой размер – 8 см.
При пальпации определяется небольшая болезненность.
Желчный пузырь не пальпируется, б/болезненный в точке Кера.
Симптомы Ортнера, Захарьина, Василевского, Мерфи, правосторонний френикус с-м (Георгиевского-Мюсси) отрицательны.
Селезёнка не пальпируется. Размеры селезёночной тупости:
Поперечник – 6 см., длинник – 8 см.
Мочеполовая система
При осмотре области почек патологических изменений не выявлено. Симптом поколачивания отрицателен с обеих сторон. При осмотре пастозность, параорбитальные отеки, припухлость области почек не выявляются. Моча желто-соломенного цвета, мочеиспускание безболезненное, регулярное, суточный диурез составляет 1200-1500 мл. При пальпации мочеточниковые точки безболезненны, почки пальпаторно в положении стоя и лежа не определяются. При аускультации сосудов почек патологические шумы не определяются.
Эндокринная система
Вторичные половые признаки развиты соответственно полу и возрасту. Щитовидная железа визуально не определяется, при пальпации эластичной консистенции, безболезненна. Симптомы Грефе, Штельвига отрицательны.
Нервная система.
Сознание: ясное.
Общемозговые явления: головная боль.
Менингеальные симптомы: ригидность затылочных мышц не выражена, симптомы Кернига отрирцательный, Брудзинского (верхний и нижний) отрицательный, напряжение брюшных мышц не выявлено. Менингеальная поза отсутствует. Общая гиперестезия не выявлена, реакция на свет нормальная.
Психическое состояние:
Во времени и месте ориентируется нормально. Контактен с окружающими. К своему заболеванию относится с пониманием.. Память, внимание не изменены. Бред, галлюцинации не выявлены.
ПРЕДВАРИТЕЛЬНЫЙ КЛИНИЧЕСКИЙ ДИАГНОЗ:
Основной- рак верхней доли правого лёгкого T3NxM1 IVст., метастазы в печень.
ПЛАН ОБСЛЕДОВАНИЯ:
1.ОАК (с целью выявления изменений, свойственных для воспаления)
2.Биохимический анализ крови (с целью выявления изменённых показателей биологической активности: билирубин и его фракции, трансаминазы, тимоловая проба, холестерин, альбумин, общий белок)
3.ОАМ на уробилин и желчные кислоты (с целью выявления сопутствующей патологии)
4. ФБС
5.УЗИ печени (с целью исключения патологии внутренних органов)
6. ЭКГ (исключить изменения со стороны сердца)
7.Рентген легких
ДАННЫЕ ЛАБОРАТОРНЫХ И ИНСТРУМЕНТАЛЬНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ :
ОАК от 26.05.10
Показатель У больного Норма Интерпретация
Эритроциты 4.1 х 10/л 4.0-5.0 х 10/л Норма
Гемоглобин 119 г/л 120-140 г/л Ниже нормы
ЦП 1.0 0.8-1.1 Норма
Лейкоциты 7.3 х 10/л 4.0-9.0 х 10/л Норма
- сегменты 47 % 45-70 % Норма
- лимфоциты 30 % 18-40 % Норма
- моноциты 3 % 2-9 % Норма
Тромбоциты 252 х 10/л 180-350 х 10/л Норма
СОЭ СОЭ 21 мм/ч 1-15 мм/ч Выше нормы
Заключение: Анемия легкой степепи и небольшое повышение СОЭ.
Биохимический анализ крови от 26.05.10.
Показатель У больного Норма Интерпретация
Билирубин общий 14 мкмоль/л 1,71– 21,0 мкмоль/л норма
- прямой 3 мкмоль/л 0 – 4,3 мкмоль/л норма
АЛТ 23.3 u/l 0 – 40 u/l норма
Глюкоза 4,07 ммоль/л 3,40 – 6,11 ммоль/л Норма
Общий белок 67г/л 65 – 85 г/л Норма
Холестерин 3,8 ммоль/л 3,9 – 7,2 ммоль/л Норма
Альбумин 39,6 г/л 35 – 50 г/л Норма
Щелочная фосфотаза 126 Ед/л До 270 норма
Заключение: В биохимическом анализе крови изменений не выявлено.
ОАМ от 26.05.10.
Показатель У больного Норма Интерпретация
Цвет желтый Сол-желтый Норма
Прозрачность Прозрачная Прозрачная Норма
Удельный вес 1015 1008-1026 Норма
белок Отсутствует Отсутствует Норма
эритроциты Отсутствует Отсутствует Норма
сахар Отсутствует Отсутствует Норма
лейкоциты 1-2 в поле зрения 2-3 в поле зрения Норма
Реакция кислая слабо кислая Норма
Эпителиальные клетки единичные в поле зрения единичные в
поле зрения Норма
Уробилин + - Повышен
Заключение: Повышен уровень уробилина.
ФБСот 28.05.2010
В устье ПВДБ определяется опухоль неправильной формы серовато-розового цвета, крупнобугристая, чётко отграничена от окружающей слизистой.Опухоль перекрывает просвет ПВДБ полностью, распространяется по латеральной стенке на ПГБ и промежуточный бронх. При биопсии- опухоль мягкая, кровоточивость умеренная.
Заключение- центральный рак правого легкого, эндоброхиальная форма, экзофитный рост.
Цитологиямазка из смывных вод бронхов из опухоли ПВДБ.
Микроскопическое исследование- плоскоклеточный рак.
Анализ смывных вод бронхов на бак.посев и чувствительность к а/б- роста бактерий в аэробной среде нет.
Патологическое исследование 3 белых кусочков.
В материале комплекс умереннодифференцированного плоскоклеточного рака с инвазией на всю толщину биопсии.
Материал- кусочки слизистой из опухоли устья ПВДБ.
УЗИ брюшной полости от 27.05.10.
Размеры печени увеличены.
Пр. доля – 129ПВР – 162
Лев. доля – 58ПВР - 56
Контуры ровные, чёткие. Структура паренхимы диффузно неоднородная, эхогенность повышена.
В проекции 3 сегмента визуализируется гиперэхогенное очаговое образование с неровными контурами достаточно однородной структуры., размерами 34*29 мм . В проекции 8 сегмента визуализируется гиперэхогенное очаговое образование с неровными контурами достаточно однородной структуры., размерами 45*30 мм .
Желчный пузырь: 81×9 мм.. Стенки утолщены – 7 мм. Содержимое однородное, конкрементов нет. Гепатохоледох – 5 мм. Внутрипечёночные протоки не расширены.
Поджелудочная железа: 24×19×19мм. Контуры чёткие, ровные. Структура однородна. Эхогенность не повышена.
Селезёнка 120×59 мм.
Правая почка: 81×43мм. Паренхима 13мм.
Левая почка: 86×40мм. Паренхима 14мм.
ЧЛС не расширена, подвижность не ограничена.
Заключение: очаговые новообразования печени в 3 и 8 сегментах..
Рентген легких от 28.05.2010
Заключение- наличие новообразования в верхней доли правого легкого.
ЭКГ от 26.05.10
Заключение: ритм синусовый, правильный, ЧСС 79 ударов в минуту, электрическая ось норма.
ОКОНЧАТЕЛЬНЫЙ КЛИНИЧЕСКИЙ ДИАГНОЗ:
Основной- рак верхней доли правого лёгкого T3NxM1 IVст., метастазы в печень.
Осложнения: анемия легкой степени
Поставлен на основании:
Жалоб больного: кашель с мокротой, одышка, субфибрилитет (t=37.2 С).
Данных объективного исследования:
Дыхание ритмичное, ослаблено справа в верхних отделах
Данных лабораторных и инструментального исследований:
ФБС.
Заключение- центральный рак правого легкого, эндоброхиальная форма, экзофитный рост.
Цитология мазка из смывных вод бронхов из опухоли ПВДБ.
Микроскопическое исследование- плоскоклеточный рак.
Патологическое исследование.
В материале комплекс умереннодифференцированного плоскоклеточного рака с инвазией на всю толщину биопсии.
УЗИ брюшной полости: очаговые новообразования печени в 3 и 8 сегментах.
Рентген легких. Заключение- наличие новообразования в верхней доли правого легкого.
ОАК. Заключение: Анемия легкой степепи.
ПЛАН ЛЕЧЕНИЯ:
Назначено:
1. Р-р Петрова 400,0
>в/в капельно до пхт 1 день.
ККБ 100,0
2. Р-р NaCl 0,9% - 400,0
Т. Зофран 8мг >в/в капельно до пхт 1 день.
Дексаметазон 8мг
3. Цисплатин 140мг
>в/в капельно в 1 день.
Р-р NaCl 0,9% - 400,0
4. Этопозид 200мг
>в/в капельно в 1, 3, 5 дни.
Р-р NaCl 0,9% - 200,0
5. Р-р NaCl 0,9% - 200,0
Церукал 2мл >в/в капельно до пхт 1, 3, 5 дни.
Дексаметазон 8мг
С целью форсированного диуреза
Р-р Манита 15%- 400.0 после ПХТ в 1 день.
Р-р глюкозы 5%- 400.0
Р-р Аскорбиновой к-ты 5%- 10.0 в/в капельно в 1,2,3,4 дни после ПХТ.
ДНЕВНИК:
24.05.10
Жалобы отсутствуют, общее состояние удовлетворительное, сознание ясное, температура 36.6, АД= 120/80,пульс 78 уд в мин, кожные покровы телесного цвета. Дыхание везикулярное, отмечается кашель в течение дня, сердцебиение ясное, Слизистые влажные розовые, границы селезенки и печени при перкуссии в норме, живот правильной формы, мягкий. Стул и диурез в норме. Назначено: Режим палатный ,контроль температуры ежедневно, р-р Петрова 400.0, ККБ 100.0
26.05.10
Самочувствие удовлетворительное, общее состояние удовлетворительное, сознание ясное, выражение лица обычное, температура 37.0, АД= 125/70,пульс 70 уд в мин, дыхание везикулярное, сердцебиение ясное. Слизистые влажные розовые, язык розовый, влажный, не обложен. Живот правильной формы, мягкий, безболезненный. Стул и диурез в норме. Назначено: Р-р NaCl 0,9% - 400,0, т Зофран 8 мг, Дексаметазон 8 мг.
28.05.10
Жалобы отсутствуют, общее состояние удовлетворительное, сознание ясное, температура 36.6, АД= 120/80,пульс 78 уд в мин, кожные покровы телесного цвета. Дыхание везикулярное, отмечается кашель в течение дня, сердцебиение ясное, Слизистые влажные розовые, границы селезенки и печени при перкуссии в норме, живот правильной формы, мягкий. Стул и диурез в норме. Назначено: Режим палатный ,контроль температуры ежедневно, Цисплатин 140 мг, Р-р NaCl 0,9% - 400,0.
ЭПИКРИЗ:
Больной поступил на стационарное лечении торокальное отделение отделении МУЗ УОКБ 26.05.2010 с диагнозом: рак верхней доли правого лёгкого T3NxM1 IVст. Осложнения: метастазы в печень.
Больной поступил в плановом порядке, на курс химиотерапии с жалобами на постоянный cухой кашель, одышку после физической нагрузки; головную боль, распирающего характера.
Были проведены следующие исследования: общий анализ крови, заключение: анемия легкой степени тяжести (Hb – 119г/л); увеличение СОЭ – 21мм/ч, общий анализ мочи, заключение: без патологии; биохимический анализ крови, заключение: без патологии. ФБС.
Заключение- центральный рак правого легкого, эндоброхиальная форма, экзофитный рост.
Цитология мазка из смывных вод бронхов из опухоли ПВДБ. Микроскопическое исследование- плоскоклеточный рак. Патологическое исследование. В материале комплекс умереннодифференцированного плоскоклеточного рака с инвазией на всю толщину биопсии. УЗИ брюшной полости: очаговые новообразования печени в 3 и 8 сегментах.
Рентген легких. Заключение- наличие новообразования в верхней доли правого легкого.
Проводится лечение: курс химиотерапии (Этопозид (200 мг), Цисплатин (140 мг)). За время курации отмечено снижение интенсивности кашля. Прогноз для жизни благоприятный, для восстановления здоровья не благоприятный. Рекомендации: наблюдение у онколога, явка к врачу в ГУЗ ОКОД через 1 месяц.
Результаты после проведенного лечения:
Динамика стабильная, лечение переносит нормально, лечение продолжать.


Метастатический рак печени – вторичная опухоль печени, возникшая в результате распространения злокачественных клеток из первичного очага, расположенного в другом органе. Сопровождается неспецифическими симптомами онкологического заболевания (гипертермией, потерей веса и аппетита), увеличением печени и ее болезненностью при пальпации. На поздних стадиях печень становится бугристой, возникают асцит, прогрессирующая желтуха и печеночная энцефалопатия. Диагноз выставляют с учетом анамнеза, клинической симптоматики, результатов лабораторных и инструментальных исследований. Лечение – химиотерапия, эмболизация, радиочастотная абляция, хирургическое вмешательство.
Метастатический рак печени

Метастатический рак печени – самое распространенное метастатическое поражение при онкологических заболеваниях. Наблюдается примерно у 1/3 больных злокачественными опухолями различной локализации. Выявляется у каждого второго пациента, страдающего раком желудка, раком толстого кишечника, раком легких и раком молочной железы. На начальных стадиях протекает бессимптомно, что затрудняет своевременную диагностику, особенно при одновременном скрытом течении первичной опухоли. До недавнего времени метастатический рак печени считался неоперабельным вне зависимости от вида, размера, локализации и количества вторичных очагов, однако в наши дни эта точка зрения постепенно подвергается пересмотру. Лечение осуществляют специалисты в области онкологии, гастроэнтерологии и абдоминальной хирургии.
Причины метастатического рака печени
Метастатический рак печени особенно часто возникает при висцеральных новообразованиях, поскольку кровь от органов брюшной полости поступает в печень через систему воротной вены. Является распространенным осложнением рака желудка, рака поджелудочной железы, рака желчного пузыря и рака прямой кишки. Вместе с тем, злокачественные клетки могут попадать в печень и из органов, не дренируемых системой воротной вены. Метастатический рак печени часто возникает при раке легких, меланоме и раке молочной железы, нередко диагностируются при раке яичников, раке простаты и опухолях почки.
К числу злокачественных новообразований, редко метастазирующих в печень, относятся рак мочевого пузыря, рак глотки, рак полости рта и рак кожи. В ряде случаев метастатический рак печени бывает трудно отличить от первичной опухоли органа. Заподозрить вторичное поражение в подобных случаях можно по раннему появлению асцита, обусловленного обсеменением брюшной полости злокачественными клетками. Больные с вторичным новообразованием в печени нередко погибают от ракового перитонита, не успевая дожить до значительного увеличения органа.
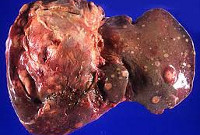
Гистологическая структура метастатического рака печени обычно соответствует структуре первичного очага. Большинство метастазов представляют собой белесоватые узлы округлой либо неправильной формы. При первичном раке яичников в печени обычно выявляются множественные светлые очаги мягкой консистенции с четкими контурами. При светлоклеточном раке почки консистенция узлов метастатического рака печени практически не отличается от консистенции нормальной ткани органа. Узлы светло-коричневые, контуры четкие. При первичных эндокринных новообразованиях цвет метастазов – от беловатого или желтоватого до темно-коричневого. Консистенция – немного плотнее ткани печени. Как и в других случаях, метастазы имеют четкие контуры.
Реже выявляется несоответствие патологоанатомических характеристик первичной опухоли и метастатического рака печени, обусловленное различиями в степени дифференцировки злокачественных клеток. Иногда гистологическая дифференцировка первичного и метастатического очага представляет собой сложную задачу из-за сходства структуры первичного процесса в печени и опухолей внепеченочной локализации. Подобная проблема может возникать, например, при различении метастазов аденокарциномы пищеварительного тракта и холангиоцеллюлярного рака печени, имеющих похожее строение.
Симптомы метастатического рака печени
На ранних стадиях метастатический рак печени протекает бессимптомно. У пациентов могут выявляться общие признаки онкологического заболевания: слабость, повышенная утомляемость, повышение температуры тела, снижение аппетита и потеря веса. При пальпации определяется некоторое увеличение печени. Печень плотная, иногда болезненная. В отдельных случаях при аускультации выявляются шумы. Возможно увеличение селезенки.
Желтуха обычно отсутствует или слабо выражена за исключением метастатического рака печени, расположенного поблизости от желчных путей. Выявляется увеличение уровня лактатдегидрогеназы и щелочной фосфатазы. Нередко возникает ранний асцит, обусловленный одновременным обсеменением брюшины. На поздних стадиях метастатического рака печени наблюдаются выраженное увеличение органа, нарастающая желтуха и печеночная энцефалопатия. Многие больные не успевают дожить до этих симптомов. Причиной гибели становится раковый перитонит, обусловленный множественными метастазами в брюшной полости.
Диагностика метастатического рака печени
Диагноз устанавливается на основании анамнеза (наличие онкологического заболевания), жалоб, данных объективного осмотра, результатов инструментальных и лабораторных исследований. Пациентов с подозрением на метастатический рак печени направляют на УЗИ и КТ. В большинстве случаев данные методики достаточно результативны, однако при мелких метастазах и изменениях печени, вызванных доброкачественными опухолями и хроническими заболеваниями неопухолевой природы, возможны диагностические затруднения.
Для оценки печеночных функций назначают биохимический анализ крови. В сомнительных случаях метастатический рак печени подтверждают на основании результатов биопсии печени. Для повышения точности диагностики биопсия может выполняться под контролем УЗИ или в процессе лапароскопии. Кроме того, больного метастатическим раком печени направляют на УЗИ органов брюшной полости, рентгенографию грудной клетки, КТ головного мозга и другие исследования для выявления вторичных новообразований в других органах. Если метастазы в печень обнаружены при первичном обращении, а основное онкологическое заболевание протекает бессимптомно, назначают расширенное обследование.
Лечение и прогноз при метастатическом раке печени
Долгое время метастатический рак печени рассматривался как свидетельство близкого летального исхода. Из-за особенностей строения и васкуляризации органа проведение хирургических вмешательств было сопряжено с высоким операционным риском, поэтому резекции печени в первой половине ХХ века проводились очень редко. Совершенствование хирургических методик и появление новых способов лечения позволило изменить подход к терапии метастатического рака печени, хотя проблема увеличения продолжительности жизни при данной патологии по-прежнему остается крайне актуальной.
Наилучшие отдаленные результаты оперативного лечения наблюдаются у пациентов с раком толстой кишки. К сожалению, всего около 10% метастатического рака печени являются операбельными на момент постановки диагноза. В остальных случаях операции не показаны из-за слишком крупной опухоли, близости новообразования к крупным сосудам, большого количества очагов в печени, наличия метастазов внепеченочной локализации или тяжелого состояния больного.
Резекция одиночного метастаза размером до 5 см позволяет увеличить среднюю пятилетнюю выживаемость больных раком прямой кишки до 30-40%. При множественном поражении прогноз после оперативного лечения метастатического рака печени менее благоприятный, однако, при удалении всех очагов удается достичь средней трехлетней выживаемости 30%. Смертность в послеоперационном периоде составляет 3-6%. При первичных злокачественных опухолях других локализаций за исключением рака прямой кишки (раке легких, раке молочной железы и т. д.) прогноз после резекций печеночных метастазов менее оптимистичный.
В последние годы список показаний к хирургическому вмешательству при метастатическом раке печени расширился. Иногда онкологи рекомендуют резекцию при наличии метастазов не только в печени, но и в легких. Операцию выполняют в два этапа: вначале убирают очаг в печени, затем – в легком. Статистические данные об изменении продолжительности жизни при подобных вмешательствах пока отсутствуют. При неоперабельном метастатическом раке печени показана химиотерапия. Пациентам назначают 5-фторурацил (иногда – в сочетании с кальция фолинатом), оксалиплатин. Средняя продолжительность жизни после медикаментозного лечения колеблется от 15 до 22 месяцев.
В некоторых случаях химиотерапия позволяет уменьшить рост опухоли и провести хирургическое вмешательство при метастатическом раке печени, который до начала лечения рассматривался, как неоперабельный. Резекция становится возможной примерно у 15% пациентов. Средняя продолжительность жизни – такая же, как при изначально операбельных опухолях. Во всех случаях после удаления метастатического рака печени в отдаленные сроки возможно появление новых вторичных очагов в различных органах. При операбельных печеночных метастазах проводят повторную резекцию. При метастатическом поражении других органов назначают химиотерапию.
Наряду с классическими оперативными вмешательствами и химиотерапией, при метастатическом раке печени применяют эмболизацию печеночной артерии и воротной вены, радиоабляцию, криодеструкцию и введение этилового спирта в область новообразования. В результате эмболизации питание опухоли нарушается, в тканях возникают некротические изменения. Одновременное введение химиопрепаратов через катетер позволяет создать очень высокую концентрацию лекарственных веществ в ткани новообразования, что еще больше увеличивает эффективность методики. Эмболизация может применяться в качестве самостоятельного метода лечения метастатического рака печени или использоваться на этапе подготовки больного к резекции органа.
Целью радиочастотной абляции, криодеструкции и введения этилового спирта также является разрушение ткани опухоли. Специалисты отмечают перспективность этих методик, но не сообщают статистические данные об изменении выживаемости после их применения, поэтому оценить отдаленные результаты пока затруднительно. Смертность больных с метастатическим раком печени при использовании перечисленных методов составляет около 0,8%. В запущенных случаях, когда проведение оперативного лечения, химиотерапии, эмболизации, радиоабляции или криодеструкции невозможно из-за тяжелого состояния пациента, назначают симптоматические средства, позволяющие смягчить проявления заболевания. Продолжительность жизни при метастатическом раке печени в подобных случаях обычно не превышает нескольких недель или месяцев.
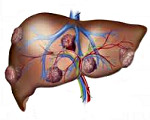
Метастатический рак печени – вторичная опухоль печени, возникшая в результате распространения злокачественных клеток из первичного очага, расположенного в другом органе. Сопровождается неспецифическими симптомами онкологического заболевания (гипертермией, потерей веса и аппетита), увеличением печени и ее болезненностью при пальпации. На поздних стадиях печень становится бугристой, возникают асцит, прогрессирующая желтуха и печеночная энцефалопатия. Диагноз выставляют с учетом анамнеза, клинической симптоматики, результатов лабораторных и инструментальных исследований. Лечение – химиотерапия, эмболизация, радиочастотная абляция, хирургическое вмешательство.
МКБ-10

- Причины метастазов в печень
- Патанатомия
- Симптомы метастазов в печень
- Диагностика
- Лечение метастатического рака печени
- Хирургические методы
- Противоопухолевая терапия
- Малоинвазивные методы
- Прогноз
- Цены на лечение
Общие сведения
Метастатический рак печени – самое распространенное метастатическое поражение при онкологических заболеваниях. Наблюдается примерно у 1/3 больных злокачественными опухолями различной локализации. Выявляется у каждого второго пациента, страдающего раком желудка, раком толстого кишечника, раком легких и раком молочной железы. На начальных стадиях протекает бессимптомно, что затрудняет своевременную диагностику, особенно при одновременном скрытом течении первичной опухоли.
До недавнего времени метастатический рак печени считался неоперабельным вне зависимости от вида, размера, локализации и количества вторичных очагов, однако в наши дни эта точка зрения постепенно подвергается пересмотру. Лечение осуществляют специалисты в области онкологии, гастроэнтерологии и абдоминальной хирургии.

Причины метастазов в печень
Метастатический рак печени особенно часто возникает при висцеральных новообразованиях, поскольку кровь от органов брюшной полости поступает в печень через систему воротной вены. Является распространенным осложнением рака желудка, рака поджелудочной железы, рака желчного пузыря и рака прямой кишки. Вместе с тем, злокачественные клетки могут попадать в печень и из органов, не дренируемых системой воротной вены. Метастатический рак печени часто возникает при раке легких, меланоме и раке молочной железы, нередко диагностируются при раке яичников, раке простаты и опухолях почки.
К числу злокачественных новообразований, редко метастазирующих в печень, относятся рак мочевого пузыря, рак глотки, рак полости рта и рак кожи. В ряде случаев метастатический рак печени бывает трудно отличить от первичной опухоли органа. Заподозрить вторичное поражение в подобных случаях можно по раннему появлению асцита, обусловленного обсеменением брюшной полости злокачественными клетками. Больные с вторичным новообразованием в печени нередко погибают от ракового перитонита, не успевая дожить до значительного увеличения органа.
Патанатомия
Гистологическая структура метастатического рака печени обычно соответствует структуре первичного очага. Большинство метастазов представляют собой белесоватые узлы округлой либо неправильной формы. При первичном раке яичников в печени обычно выявляются множественные светлые очаги мягкой консистенции с четкими контурами. При светлоклеточном раке почки консистенция узлов метастатического рака печени практически не отличается от консистенции нормальной ткани органа. Узлы светло-коричневые, контуры четкие. При первичных эндокринных новообразованиях цвет метастазов – от беловатого или желтоватого до темно-коричневого. Консистенция – немного плотнее ткани печени. Как и в других случаях, метастазы имеют четкие контуры.
Реже выявляется несоответствие патологоанатомических характеристик первичной опухоли и метастатического рака печени, обусловленное различиями в степени дифференцировки злокачественных клеток. Иногда гистологическая дифференцировка первичного и метастатического очага представляет собой сложную задачу из-за сходства структуры первичного процесса в печени и опухолей внепеченочной локализации. Подобная проблема может возникать, например, при различении метастазов аденокарциномы пищеварительного тракта и холангиоцеллюлярного рака печени, имеющих похожее строение.
Симптомы метастазов в печень
На ранних стадиях метастатический рак печени протекает бессимптомно. У пациентов могут выявляться общие признаки онкологического заболевания: слабость, повышенная утомляемость, повышение температуры тела, снижение аппетита и потеря веса. При пальпации определяется некоторое увеличение печени. Печень плотная, иногда болезненная. В отдельных случаях при аускультации выявляются шумы. Возможно увеличение селезенки.
Желтуха обычно отсутствует или слабо выражена за исключением метастатического рака печени, расположенного поблизости от желчных путей. Выявляется увеличение уровня лактатдегидрогеназы и щелочной фосфатазы. Нередко возникает ранний асцит, обусловленный одновременным обсеменением брюшины. На поздних стадиях метастатического рака печени наблюдаются выраженное увеличение органа, нарастающая желтуха и печеночная энцефалопатия. Многие больные не успевают дожить до этих симптомов. Причиной гибели становится раковый перитонит, обусловленный множественными метастазами в брюшной полости.
Диагностика
Диагноз устанавливается на основании анамнеза (наличие онкологического заболевания), жалоб, данных объективного осмотра, результатов инструментальных и лабораторных исследований. Пациентов с подозрением на метастатический рак печени направляют на УЗИ и КТ. В большинстве случаев данные методики достаточно результативны, однако при мелких метастазах и изменениях печени, вызванных доброкачественными опухолями и хроническими заболеваниями неопухолевой природы, возможны диагностические затруднения.
Для оценки печеночных функций назначают биохимический анализ крови. В сомнительных случаях метастатический рак печени подтверждают на основании результатов биопсии печени. Для повышения точности диагностики биопсия может выполняться под контролем УЗИ или в процессе лапароскопии.
Кроме того, больного метастатическим раком печени направляют на УЗИ органов брюшной полости, рентгенографию грудной клетки, КТ головного мозга и другие исследования для выявления вторичных новообразований в других органах. Если метастазы в печень обнаружены при первичном обращении, а основное онкологическое заболевание протекает бессимптомно, назначают расширенное обследование.

Лечение метастатического рака печени
Долгое время метастатический рак печени рассматривался как свидетельство близкого летального исхода. Из-за особенностей строения и васкуляризации органа проведение хирургических вмешательств было сопряжено с высоким операционным риском, поэтому резекции печени в первой половине ХХ века проводились очень редко. Совершенствование хирургических методик и появление новых способов лечения позволило изменить подход к терапии метастатического рака печени, хотя проблема увеличения продолжительности жизни при данной патологии по-прежнему остается крайне актуальной.
Наилучшие отдаленные результаты оперативного лечения наблюдаются у пациентов с раком толстой кишки. К сожалению, всего около 10% метастатического рака печени являются операбельными на момент постановки диагноза. В остальных случаях операции не показаны из-за слишком крупной опухоли, близости новообразования к крупным сосудам, большого количества очагов в печени, наличия метастазов внепеченочной локализации или тяжелого состояния больного.
В последние годы список показаний к хирургическому вмешательству при метастатическом раке печени расширился. Иногда онкологи рекомендуют резекцию при наличии метастазов не только в печени, но и в легких. Операцию выполняют в два этапа: вначале убирают очаг в печени, затем – в легком. Статистические данные об изменении продолжительности жизни при подобных вмешательствах пока отсутствуют.
При неоперабельном метастатическом раке печени показана химиотерапия. Пациентам назначают 5-фторурацил (иногда – в сочетании с кальция фолинатом), оксалиплатин. Средняя продолжительность жизни после медикаментозного лечения колеблется от 15 до 22 месяцев.
В некоторых случаях химиотерапия позволяет уменьшить рост опухоли и провести хирургическое вмешательство при метастатическом раке печени, который до начала лечения рассматривался, как неоперабельный. Резекция становится возможной примерно у 15% пациентов. Средняя продолжительность жизни – такая же, как при изначально операбельных опухолях. Во всех случаях после удаления метастатического рака печени в отдаленные сроки возможно появление новых вторичных очагов в различных органах. При операбельных печеночных метастазах проводят повторную резекцию. При метастатическом поражении других органов назначают химиотерапию.
Наряду с классическими оперативными вмешательствами и химиотерапией, при метастатическом раке печени применяют эмболизацию печеночной артерии и воротной вены, радиоабляцию, криодеструкцию и введение этилового спирта в область новообразования. В результате эмболизации питание опухоли нарушается, в тканях возникают некротические изменения. Одновременное введение химиопрепаратов через катетер позволяет создать очень высокую концентрацию лекарственных веществ в ткани новообразования, что еще больше увеличивает эффективность методики. Химиоэмболизация может применяться в качестве самостоятельного метода лечения метастатического рака печени или использоваться на этапе подготовки больного к резекции органа.
Целью радиочастотной абляции, криодеструкции и введения этилового спирта также является разрушение ткани опухоли. Специалисты отмечают перспективность этих методик, но не сообщают статистические данные об изменении выживаемости после их применения, поэтому оценить отдаленные результаты пока затруднительно.
Прогноз
Резекция одиночного метастаза размером до 5 см позволяет увеличить среднюю пятилетнюю выживаемость больных раком прямой кишки до 30-40%. При множественном поражении прогноз после оперативного лечения метастатического рака печени менее благоприятный, однако, при удалении всех очагов удается достичь средней трехлетней выживаемости 30%. Смертность в послеоперационном периоде составляет 3-6%. При первичных злокачественных опухолях других локализаций за исключением рака прямой кишки (раке легких, раке молочной железы и т. д.) прогноз после резекций печеночных метастазов менее оптимистичный.
Смертность больных с метастатическим раком печени при использовании малоинвазивных методов составляет около 0,8%. В запущенных случаях, когда проведение оперативного лечения, химиотерапии, эмболизации, радиоабляции или криодеструкции невозможно из-за тяжелого состояния пациента, назначают симптоматические средства, позволяющие смягчить проявления заболевания. Продолжительность жизни при метастатическом раке печени в подобных случаях обычно не превышает нескольких недель или месяцев.
Читайте также:

