Метастатический рак молочной железы перестает быть приговором
Ежегодно в феврале весь мир отмечает День борьбы с онкологическими заболеваниями, который призван информировать общество о позитивных сдвигах в лечении злокачественных новообразований. Самые масштабные достижения ученые показывают в терапии рака молочной железы, который сегодня излечим в 95% случаев при условии раннего выявления заболевания и адекватного лечения. А появление инновационных таргетных препаратов Бейодайм и Кадсила впервые даёт шанс перевести даже метастатическую форму РМЖ в разряд хронических болезней, при общей выживаемости пациентов более 5 лет. Эти препараты открывают перед российскими докторами новые пути для лечения больных HER2-положительным раком молочной железы.
Сегодня рак молочной железы является самым частым злокачественным новообразованием среди женщин. Каждый год врачи выявляют около 1,7 миллиона новых случаев, более 500 тысяч женщин в мире умирают от этой болезни, из них 23 тысячи – в России. Это означает, что каждые 22 секунды одна из женщин узнает о своем страшном диагнозе, а каждые 5 минут три пациентки погибают от него. Одна из наиболее неблагоприятных форм РМЖ – HER2-положительный рак молочной железы, который встречается примерно в 20-25% случаев и характеризуется агрессивным течением, высоким риском метастазирования и низкими показателями выживаемости.
Рецептор HER2 – это особый белок, имеющийся в аномально больших количествах на внешней поверхности клеток опухоли. Первым таргетным анти-HER2-препаратом стал Герцептин (трастузумаб), который более 15 лет назад произвел настоящую революцию в лечении одной из наиболее агрессивных разновидностей рака молочной железы. В отличие от классических цитотоксических препаратов, Герцептин воздействует на конкретные мишени в клетках опухоли и представляет собой целенаправленное лечение. Введение в практику этого таргетного препарата полностью изменило возможности лекарственной терапии данного заболевания.
Однако дальнейшие исследования ученых привели к еще большему усовершенствованию существующих методов лечения. И если совсем недавно пациентки как с ранним, так и с метастатическим HER2-положительным раком молочной железы имели неблагоприятный прогноз, то за последние 15 лет, благодаря таргетным препаратам, выживаемость улучшилась настолько, что теперь результаты терапии женщин с HER2-положительной формой заболевания превосходят результаты лечения менее агрессивных типов РМЖ. Уже вошедший в рутинную практику врачей Герцептин и два новых препарата Бейодайм и Кадсила полностью меняют течение HER2-положительного РМЖ, давая шанс перевести заболевание в разряд хронических и максимально сохранить качество жизни пациенток.
Бейодайм – это комбинация Перьеты и Герцептина, механизмы действия которых дополняют друг друга, обеспечивая более полную блокаду HER2-сигнальных путей, чья активация ведет к росту опухоли. Перьета в комбинации с Герцептином и доцетакселом на 15,7 месяцев увеличивает общую выживаемость пациенток с метастатическим HER2-положительным раком молочной железы, ранее не получавших лечения по поводу метастатического заболевания. Средняя продолжительность жизни пациенток после начала терапии Перьетой составила почти 5 лет (56,5 месяца), что в настоящий момент является беспрецедентным результатом. Однако, несмотря на значительные успехи в лечении метастатического HER2-положительного РМЖ, актуальной остается проблема прогрессирования заболевания. Возможно, её решением является применение инновационного препарата Кадсила.
Кадсила – третий таргетный препарат, разработанный компанией Рош для лечения HER2-положительного рака молочной железы. Кадсила представляет собой лекарственное средство нового класса – конъюгатов моноклонального антитела и химиопрепарата. Кадсила показана пациентам, которые ранее уже получали Герцептин и химиотерапию. Применение Кадсилы у этой группы пациентов позволяет увеличить выживаемость без прогрессирования на 50% по сравнению со стандартной терапией и достичь медианы общей выживаемости почти в 31 месяц. Важно, что для Кадсилы не характерны побочные эффекты, свойственные обычной системной химиотерапии. Механизм действия Кадсилы направлен на безопасность терапии и сохранение качества жизни, так как химиотерапевтический агент доставляется непосредственно в злокачественные клетки, что предупреждает повреждение здоровых тканей. Подобная структура препарата представляет собой технологический прорыв среди средств для лечения злокачественных новообразований.
Препараты уже зарегистрированы в России и планируются к выходу на отечественный рынок весной 2015 года. Рустам Галеев, медицинский директор компании Рош в России, выразил надежду, что Бейодайм и Кадсила, благодаря их включению в льготные списки, станут доступны российским пациентам в той же мере, как доступны инновационные препараты пациентам во всех развитых странах. Так, например, Американское общество клинических онкологов (ASCO) включило последовательное применение данных препаратов в свои рекомендации в качестве стандарта лечения HER2-положительного рака молочной железы. Препараты входят в стандарты NCCN (Национальной Онкологической Сети) и рекомендованы панелью Европейского общества медицинской онкологии (ESMO) для лечения этой формы рака.

В России зарегистрированы новые инновационные препараты для лечения одного из самых агрессивных онкологических заболеваний – метастатического HER2-положительного рака молочной железы (мРМЖ)
Ежегодно в феврале весь мир отмечает День борьбы с онкологическими заболеваниями, который призван информировать общество о позитивных сдвигах в лечении злокачественных новообразований. Самые масштабные достижения ученые показывают в терапии рака молочной железы, который сегодня излечим в 95% случаев при условии раннего выявления заболевания и адекватного лечения. А появление инновационных таргетных препаратов Бейодайм и Кадсила впервые даёт шанс перевести даже метастатическую форму РМЖ в разряд хронических болезней, при общей выживаемости пациентов более 5 лет. Эти препараты открывают перед российскими докторами новые пути для лечения больных HER2-положительным раком молочной железы.
Сегодня рак молочной железы является самым частым злокачественным новообразованием среди женщин. Каждый год врачи выявляют около 1,7 миллиона новых случаев, более 500 тысяч женщин в мире умирают от этой болезни, из них 23 тысячи – в России. Это означает, что каждые 22 секунды одна из женщин узнает о своем страшном диагнозе, а каждые 5 минут три пациентки погибают от него. Одна из наиболее неблагоприятных форм РМЖ – HER2-положительный рак молочной железы, который встречается примерно в 20-25% случаев и характеризуется агрессивным течением, высоким риском метастазирования и низкими показателями выживаемости.
Рецептор HER2 – это особый белок, имеющийся в аномально больших количествах на внешней поверхности клеток опухоли. Первым таргетным анти-HER2-препаратом стал Герцептин (трастузумаб), который более 15 лет назад произвел настоящую революцию в лечении одной из наиболее агрессивных разновидностей рака молочной железы. В отличие от классических цитотоксических препаратов, Герцептин воздействует на конкретные мишени в клетках опухоли и представляет собой целенаправленное лечение. Введение в практику этого таргетного препарата полностью изменило возможности лекарственной терапии данного заболевания.
Однако дальнейшие исследования ученых привели к еще большему усовершенствованию существующих методов лечения. И если совсем недавно пациентки как с ранним, так и с метастатическим HER2-положительным раком молочной железы имели неблагоприятный прогноз, то за последние 15 лет, благодаря таргетным препаратам, выживаемость улучшилась настолько, что теперь результаты терапии женщин с HER2-положительной формой заболевания превосходят результаты лечения менее агрессивных типов РМЖ. Уже вошедший в рутинную практику врачей Герцептин и два новых препарата Бейодайм и Кадсила полностью меняют течение HER2-положительного РМЖ, давая шанс перевести заболевание в разряд хронических и максимально сохранить качество жизни пациенток.
Бейодайм – это комбинация Перьеты и Герцептина, механизмы действия которых дополняют друг друга, обеспечивая более полную блокаду HER2-сигнальных путей, чья активация ведет к росту опухоли. Перьета в комбинации с Герцептином и доцетакселом на 15,7 месяцев увеличивает общую выживаемость пациенток с метастатическим HER2-положительным раком молочной железы, ранее не получавших лечения по поводу метастатического заболевания. Средняя продолжительность жизни пациенток после начала терапии Перьетой составила почти 5 лет (56,5 месяца), что в настоящий момент является беспрецедентным результатом. Однако, несмотря на значительные успехи в лечении метастатического HER2-положительного РМЖ, актуальной остается проблема прогрессирования заболевания. Возможно, её решением является применение инновационного препарата Кадсила.
Кадсила – третий таргетный препарат, разработанный компанией Рош для лечения HER2-положительного рака молочной железы. Кадсила представляет собой лекарственное средство нового класса – конъюгатов моноклонального антитела и химиопрепарата. Кадсила показана пациентам, которые ранее уже получали Герцептин и химиотерапию. Применение Кадсилы у этой группы пациентов позволяет увеличить выживаемость без прогрессирования на 50% по сравнению со стандартной терапией и достичь медианы общей выживаемости почти в 31 месяц. Важно, что для Кадсилы не характерны побочные эффекты, свойственные обычной системной химиотерапии. Механизм действия Кадсилы направлен на безопасность терапии и сохранение качества жизни, так как химиотерапевтический агент доставляется непосредственно в злокачественные клетки, что предупреждает повреждение здоровых тканей. Подобная структура препарата представляет собой технологический прорыв среди средств для лечения злокачественных новообразований.
Препараты уже зарегистрированы в России и планируются к выходу на отечественный рынок весной 2015 года. Рустам Галеев, медицинский директор компании Рош в России, выразил надежду, что Бейодайм и Кадсила, благодаря их включению в льготные списки, станут доступны российским пациентам в той же мере, как доступны инновационные препараты пациентам во всех развитых странах. Так, например, Американское общество клинических онкологов (ASCO) включило последовательное применение данных препаратов в свои рекомендации в качестве стандарта лечения HER2-положительного рака молочной железы. Препараты входят в стандарты NCCN (Национальной Онкологической Сети) и рекомендованы панелью Европейского общества медицинской онкологии (ESMO) для лечения этой формы рака.

Наши эксперты:

Маммолог-рентгенолог, старший научный сотрудник Национального центра онкологии репродуктивных органов МНИОИ им. П. А. Герцена, кандидат медицинских наук Михаил Мазо.

Онколог, гематолог, кандидат медицинских наук Михаил Ласков.

Радиотерапевт, онколог, главный консультант по лучевой терапии и онкологии, главный внештатный специалист по радиотерапии г. Москвы Салим Нидаль.
В лечении одного из самых распространённых раков – молочной железы – произошёл настоящий прорыв. Благодаря этому страшный диагноз, когда-то звучавший смертельным приговором, перестал восприниматься фатально.
Враг наступает – мы не сдаёмся
Конечно, пока далеко до того, чтобы считать рак несущественной угрозой. Более того, актуальность этой проблемы сегодня высока как никогда. Ведь рак молочной железы – лидирующее онкозаболевание у женщин, имеющее тенденцию к постоянному росту. В мире заболеваемость увеличивается на 1–2% в год. А за последние 20 лет она выросла на 64%!
В России такой диагноз ежегодно ставится более 60 тысячам человек. И более полумиллиона больных уже находятся под диспансерным наблюдением онколога. Причём болезнь стремительно молодеет. За одно прошедшее десятилетие число пациенток до 40 лет выросло на 34%. И ещё один печальный момент – несмотря на возможности ранней диагностики, о своём заболевании около 40% больных узнают на поздних стадиях, когда помочь им уже очень сложно.
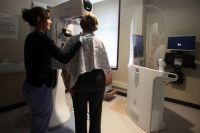
Пока не поздно!
В Америке 1 из 8 женщин в течение жизни рискует заболеть раком молочной железы, в Европе – 1 из 12, и лишь в Азии это заболевание относительно редко (в Японии встречается у 1 из 80 женщин). Хотя россиянки в плане риска находятся где-то посередине, процент 5‑летней выживаемости (в онкологии этот показатель почти приравнен к излечению) у нас гораздо ниже (55% вместо 80–90% в США и Западной Европе). А ведь кардинально улучшить ситуацию вполне по силам. Для этого женщинам достаточно просто регулярно обследоваться, не дожидаясь симптомов. Благо, диагностика шагнула далеко вперёд. Согласно исследованиям, если женщина моложе 50 лет регулярно проходит маммографию, она снижает риск смерти от рака молочной железы на 15%. А для женщин старше 50 лет этот процент ещё выше – 23%. Бесплатно 1 раз в 2 года это исследование можно пройти в рамках диспансеризации в районной поликлинике.
Сберечь всё, что можно
Сильно изменилось и хирургическое лечение. Сегодня в приоритете – органосберегающие методики. И дело не только в эстетике. Ведь применявшаяся с 1882 года традиционная операция – радикальная мастэктомия – не только уродовала, но и калечила женщину, так как помимо молочной железы хирургу приходилось удалять пациентке и большую, и малую грудные мышцы, а также регионарные лимфоузлы. После такого вмешательства очень высок был риск развития лимфедемы (лимфатического отёка), нарушения функции плечевого сустава, боли, потери чувствительности тканей. Сейчас такой объём операции проводят крайне редко – только когда опухоль очень велика и прорастает в мышечную ткань. Ведь доказано, что модифицированная радикальная мастэктомия, при которой удаляются только подмышечные лимфоузлы и нетронутыми остаётся часть кожи молочной железы и подлежащих мышц, работает так же хорошо.
Сегодня всё чаще (конечно, если есть такая возможность) хирурги отказываются от полного удаления лимфатических узлов. Хотя начиная с XIX века и вплоть до конца прошлого столетия иссечение лимфоузлов под мышкой проводилось всем больным подряд. Но сегодня это вмешательство проводят только по показаниям. Чтобы определить объём операции, проводится биопсия так называемого сторожевого узла (ближайшего к опухоли лимфатического узла). Если клеток опухоли там не обнаружится, то, скорее всего, их нет и в других лимфоузлах и, следовательно, их удаления не требуется. Конечно, есть небольшой риск ошибки, поэтому после операции обязательно проводится окончательное исследование сторожевого узла. Если в нём всё же обнаружатся метастазы, придётся в ходе дополнительной операции удалять и остальные лимфоузлы под мышкой.

Каждый случай уникален
Одно из достижений последнего времени – открытие роли генов в развитии рака. Так, известно, что мутация генов BRСAS1 и 2 (которые окрестили геном Анджелины Джоли) многократно увеличивает риск заболеть раком молочной железы и раком яичников. Если в целом по популяции такой риск у женщины – 12–13% и 1–2% соответственно, то наличие такой мутации повышает эти риски до 35–80% и 40–60%. Поэтому женщинам с такими мутациями нужно более внимательно относиться к здоровью и проводить диагностику чаще, чем другим.
Контрольный выстрел
Новые возможности появились и у лучевой терапии, при которой используется ионизирующее (радиоактивное) излучение. Метод может использоваться после операции на молочной железе и/или последующей химиотерапии, чтобы до конца уничтожить все раковые клетки, которые могли остаться в молочной железе, грудной стенке или в подмышечной области. Но иногда лучевую терапию проводят перед операцией – чтобы уменьшить опухоль.
Чаще всего при лечении рака молочной железы используется внешнее облучение, похожее на обычный рентген, но занимающее чуть больше времени (сеанс длится от 10 до 20 минут). Лечение обычно проходят 5 дней в неделю (кроме выходных) в течение 6–7 недель. В России появилась и методика ускоренного облучения, активно используемая в Канаде и Великобритании. Во время ежедневных сеансов пациентка получает более высокую дозу облучения, но при этом весь курс умещается в 4 недели.
Существует ещё один метод радиологического лечения – интраоперационная лучевая терапия, при которой одна большая доза облучения даётся прямо в операционной во время лампэктомии (операции по удалению части молочной железы). Это повышает эффективность лечения, снижая риск рецидивов.

Обследования и диагностика
Главный метод диагностики – маммография.
Она позволяет выявить опухоль на ранней стадии, когда та ещё мала и не прощупывается и никаких жалоб и симптомов нет. Тем не менее не стоит пренебрегать и регулярным осмотром у маммолога, так как в 10–15% случаев рак обнаруживается только в ходе ручного обследования и незаметен на маммограмме.
Молодым женщинам от 20 до 40 лет
Надо раз в 1–2 года проходить клиническое обследование груди у гинеколога или маммолога и делать УЗИ молочных желёз.
После 40 лет
При среднем риске развития заболевания – делать ежегодную маммографию. И раз в полгода-год посещать маммолога для проведения клинического обследования
При высоком риске
(при наличии семейных случаев рака молочной железы, мутации генов и предраковых состояниях, а также после прохождения лечения по поводу рака молочной железы) кратность и вид исследований определяет маммолог.
Помимо маммографии могут использоваться: УЗИ и МРТ молочных желёз, а также ПЭТ, КТ и другие методы.


— В течение последних лет мы наблюдаем прорывы в ряде областей медицины. Например, ВИЧ-инфекция, сахарный диабет и сердечно-сосудистые заболевания перестали быть смертельно опасными и перешли в разряд хронических болезней. Большие успехи мы видим и в онкологии. По данным Американского Онкологического Общества, за последние 25 лет общая смертность от онкологических заболеваний в мире снизилась на 26%, а по некоторым онкопатологиям — на 50%. Как сегодня обстоят дела с лечением рака молочной железы в целом и, в частности, метастатического рака?
— Следует сказать, что в течение последних 10-15 лет метастатический рак молочной железы мы стали относить к хроническим заболеваниям. При этом в России, также как и во всем мире, особенно в экономически развитых странах, заболеваемость раком молочной железы неуклонно растет. За последние 10 лет, например, в нашей стране она увеличилась более чем на 50%: около 40 тысяч больных были зарегистрированы в 2003 году, а в 2013 году эта цифра составила уже более 60 тысяч пациентов. В то же время следует признать, что в последние несколько лет врачи стали фиксировать снижение смертности от рака молочной железы, хотя эта патология по-прежнему занимает первое место в структуре смертности от онкологических заболеваний среди женщин.
Метастатический рак молочной железы — это очень большая группа пациентов. На момент первичного обращения частота установления этого диагноза не так высока и составляет около 10%. Но, к сожалению, даже после высокоэффективного и тщательно проведенного радикального лечения ранних стадий рака молочной железы, на протяжении последующей жизни около 30% женщин рискуют получить отдаленные метастазы и, таким образом, перейти в когорту метастатических больных. Но, как уже было сказано, в последние годы мы стали видеть постепенное снижение смертности от этого заболевания.
— Существуют ли реальные прорывы в лечении — в схемах терапии, применении новых препаратов?
— Прежде всего, это касается HER-2-позитивного рака молочной железы, при котором в опухоли молочной железы имеется экспрессия особого рецептора, большое количество продукции особого гена, определяющего синтез этого рецептора, который сам по себе запускает активацию опухолевой клетки. До начала 2000-х годов этот тип рака определялся как крайне неблагоприятный подтип болезни. Но так было до появления препаратов анти-HER2 направленности — одних из первых средств истинно таргетного направления, то есть имеющих четкую мишень, нацеленную на опухолевые клетки.
Эти препараты позволили кардинально изменить судьбу пациентов. Изменился вектор прогноза, благодаря которому сегодня, несколько последовательных линий анти-HER2 терапии у пациенток с раком молочной железы, опухоли которых имеют гиперэкспрессию HER-2, дают наилучшие результаты - как непосредственные, при лечении анти-HER2 препаратами, так и в отношении выживаемости. Так из наиболее неблагоприятной подгруппы эти женщины переходят в группу благоприятного прогноза.
Что касается наиболее часто встречаемой популяции больных гормонопозитивным раком молочной железы, то до последнего времени мы не могли похвастаться большими успехами, хотя и были достигнуты определенные значимые результаты. Однако буквально в течение этого года ситуация кардинально поменялась, и сегодня мы смело можем говорить о существенных успехах в лечении отдельных подтипов рака молочной железы — таких как HER2-позитивный и гормонопозитивный /HER2 негативный.
— За счет чего это произошло — появились новые препараты или методы лечения?
— В течение последнего года произошла регистрация препарата с принципиально новым механизмом действия для лечения именно гормонопозитивного рака молочной железы. Представитель нового класса ингибиторов циклин-зависимых киназ препарат Палбоциклиб был одобрен для применения одной из самых мощных американских регулирующих организаций FDA, причем, по варианту ускоренной регистрации, на основании исследования второй фазы. В феврале 2015 года он был одобрен FDA, в 2016 году его одобрило к применению в комбинации с гормонотерапией Европейское медицинское агентство (EMA). И буквально на днях и российские врачи наконец-то получили разрешение на применение препарата Ибранса® (Палбоциклиб) у пациентов с гормонопозитивным HER2 негативным раком молочной железы.
— Удивляет история такого быстрого появления препарата на российском рынке, когда он только зарегистрирован FDA и EMA. Это показательный и хороший пример.
— На мой взгляд, это связано с тем, что вклад препаратов группы ингибиторов циклин-зависимых киназ в эффективность лечения гормонопозитивного рака молочной железы, абсолютно неоспорим. А если говорить предметно, то использование Палбоциклиба в комбинации с гормонотерапией у более чем 80% больных, опухоли которых имеют экспрессию стероидных рецепторов (эстрогена или прогесторона), дает так называемый клинический ответ c уменьшением размеров опухоли и длительной стабилизацией, более 6 месяцев. То есть более 2\3 пациентов имеют возможность контролировать болезнь на фоне применения Палбоциклиба и гормонотерапии. Если же говорить о времени до прогрессирования, то введение в режим лечения с гормонотерапией препарата Палбоциклиб позволило вдвое увеличить выживаемость до прогрессирования этих пациентов. На мой взгляд, это те успехи, которые по праву позволяют ввести в клиническую практику препараты подобного типа за такой короткий промежуток времени, как это произошло с Палбоциклибом.
— В чем состоит основной механизм действия препарата Палбоциклиб, определяющий его эффективность?
— Как я уже говорила, Палбоциклиб является представителем нового класса препаратов, ингибиторов циклин-зависимых киназ, участвующих в клеточном цикле. Блокировка этих циклин-зависимых киназ приводит к остановке деления опухолевой клетки — не случайно в 2001 году за открытие роли циклин-зависимых киназ в регуляции клеточного цикла была присуждена Нобелевская премия. Использование препаратов этого класса, особенно в комбинации с эндокринотерапией позволяет им работать в синергии, усиливая действие друг друга. Мы наблюдаем длительное пребывание опухолевых клеток в неактивном состоянии, что увеличивает время контроля над болезнью и жизни пациентов.
— Сегодня в России для лечения гормонопозитивного метастатического рака молочной железы все еще используется химиотерапия. Какие преимущества дает лечение Палбоциклибом в сравнении с традиционной химиотерапией?
— Не только в России, но и во многих странах мира метастатический рак молочной железы, включая HER-2-негативный гормонопозитивный, по-прежнему начинают лечить с использованием химиопрепаратов. На мой взгляд, это связано с существующей в мышлении онкологов парадигмой о возможно более быстром эффекте на фоне химиотерапии. Однако на поверку оказалось, что для ряда пациентов, и особенно для тех, у кого опухоли имеют высокую экспрессию стероидных рецепторов и не имеют экспрессии HER-2, именно гормонотерапия оказывает больший эффект, особенно — по длительности контроля над болезнью.
И зачастую мы наблюдаем сопоставимые результаты выживаемости без прогрессирования при несопоставимо лучшей переносимости лечения с использованием гормонотерапии. Зная особенности переносимости и нежелательных явлений Палбоциклиба в комбинации с гормонотерапией, мы можем говорить о более благоприятном профиле безопасности по сравнению с химиотерапией. И это позволяет длительное время сохранять приемлемое (и даже удовлетворительное) качество жизни пациентов, не имеющих нежелательных явлений, связанных с химиотерапией.
Использование гормонотерапии и комбинации Палбоциклиба с эндокринотерапией позволяет в большинстве случаев избежать этих нежелательных явлений. А грамотное управление дозой препарата и режимом его приема (при информированности о нежелательных явлениях при приеме Палбоциклиба) позволяет длительное время безопасно проводить лечение, и при этом женщина сохраняет свою социальную значимость и активность.
Поэтому, на мой взгляд, с этими потрясающими результатами, которые мы сегодня имеем, очень важно продолжать менять представления онкологов о возможностях эндокринотерапии (а теперь и в комбинации с Палбоциклибом). А значит, - пытаться шире внедрять начало лечения метастатической болезни гормонопозитивного HER2-негативного рака молочной железы не с химиотерапии, а именно с эндокринотерапии в сочетании с Палбоциклибом, который уже скоро появится в России.
Однако это не касается ситуации с так называемым висцеральным кризом, когда прогрессирование болезни протекает настолько активно и бурно, что мы можем просто не успеть по времени взять болезнь под контроль за счет более мягкого варианта лечения. Но как только болезнь окажется под контролем, мы обязаны научить наших коллег переходить на варианты поддерживающей терапии в виде эндокринотерапии плюс-минус Палбоциклиб. Именно такой подход позволяет максимально долго сохранять удовлетворительное качество жизни пациентов. А за счет последовательного применения различных линий терапии, в конечном итоге увеличивать длительность их жизни.
— И все же давайте вернемся в российские реалии. Препараты, которые появляются на рынке, обычно являются дорогостоящими. И их доступность для пациентов зависит от того, готово ли государство за это платить. Сегодня мы переживаем экономический кризис, когда и федеральные, и региональные власти занимаются оптимизацией расходов, в том числе на здравоохранение. В этой связи доступность нового препарата может быть снижена. При этом существуют фармакоэкономические выкладки, которые очень часто свидетельствуют о том, что внедрение в практику нового, даже дорогостоящего препарата все равно экономически эффективно по сравнению с использованием устаревших препаратов. Как вы оцениваете перспективы внедрения в российскую практику онкологии препарата Палбоциклиб?
— Итак, мы говорим о том, что появился очень хороший препарат, который дает надежду и врачам, и пациентам. В связи с этим, как вы считаете — излечим ли в будущем метастатический рак молочной железы? Или хотя бы можно его будет перевести в разряд хронических заболеваний, при которых люди смогут жить долго?
— Начиная нашу беседу сегодня, я сказала, что на сегодняшний день отдельные подтипы метастатического рака молочной железы мы уже относим к хроническим заболеваниям, текущим с периодами обострений, ремиссий и требующим каких-то поддерживающих вариантов лечения — иногда более агрессивных, иногда более мягких. И если до последнего времени мы смело говорили о хроническом варианте течения болезни для HER-2-позитивного рака молочной железы с появлением нескольких последовательных линий анти- HER терапии, то, начиная с последнего года, мы можем еще раз говорить о том, что HER-2-негативный гормонопозитивный рак молочной железы становится еще более хроническим с появлением как минимум четырех последовательных линий эндокринотерапии.
Сейчас мы уже говорим об абсолютно хроническом заболевании, ведь 10-15 лет жизни этих метастатических больных - уже не сказка, а реальность. В нашей повседневной практике таких пациентов становится все больше. А появление нового препарата — это новые возможности, новые дополнительные годы жизни. Поэтому могу смело сказать, что гормонопозитивный HER-2-негативный метастатический рак молочной железы сегодня в большинстве случаев мы можем причислить к варианту хронического заболевания.
— Спасибо, Людмила Григорьевна. Сегодня мы затронули довольно тяжелую тему, но при этом поняли, что существуют новые технологии, которые не просто вселяют оптимизм, а позволяют дать здоровье многим и многим пациентам.
Читайте также:

