Медленно растущие опухоли мозга

В современной медицине насчитывается более 120 видов первичных опухолей мозга, и большая часть из них относится к доброкачественным. Основное отличие от злокачественных новообразований заключается в том, что их развитие происходит очень медленно, в самых различных местах головного мозга и из клеток различного типа. Проявляются они по-разному, поэтому и подходы к лечению могут быть абсолютно разными. Но в большинстве случаев они хорошо поддаются лечению и у больных благоприятный прогноз.
Это всегда только первичные новообразования, которым не свойственны рецидивы и наличие метастазов. Каждый вид опухоли (а их на сегодня условно объединили в 12 групп) имеет своё название, которое происходит от названия клеток, которые начали активно делиться.

Причины образования опухоли
Что провоцирует начало роста новообразования однозначно сказать нельзя, но медики отмечают ряд факторов, которые способствуют их делению:
- генетическая предрасположенность. Опухоль мозга может диагностироваться у новорожденного, в редких случаях – у эмбриона во внутриутробный период,
- воздействие электромагнитных волн (в том числе мобильная связь),
- инфракрасное и ионизирующее излучения,
- ГМО в употребляемых продуктах,
- радиоактивное воздействие – наиболее распространённая причина возникновения опухоли по наблюдениям медиков,
- длительный контакт с токсичными химикатами: контакт с ртутью, свинцом, мышьяком и т.п.,
- вирусы папилломатоза человека.

Симптоматика доброкачественной опухоли головного мозга
Появление опухоли в головном мозге независимо от характера образования проявляется по-разному. Нарушение нормального строения происходит в любом органе в процессе обновления, во время процесса деления клеток. В организме в процессе деления аномальные клетки уничтожаются иммунной системой, но в мозге всё происходит несколько иначе: он окружен клеточным барьером, который не допускает клетки иммунитета внутрь. Аномальные клетки начинают беспрепятственно делиться. Именно поэтому симптомы опухоли проявляются только тогда, когда она уже начинает сдавливать прилегающие ткани или продукты её жизнедеятельности начинают поступать в кровь.
Постепенный рост клеток оказывает воздействие (давление) на здоровые клетки головного мозга, находящиеся поблизости. В зависимости от локализации происходят изменения в той или иной области, отвечающей за определённые функции – речь, память, слух и т.д. Именно по этим признакам во многих случаях до проведения исследований можно предположить даже область мозга, в которой образовалась опухоль.
Начальная стадия, как правило, проходит бессимптомно, что и мешает её ранней диагностике. У пациента могут возникнуть незначительные недомогания, которые характерны для ряда других неврологических заболеваний. К первичным симптомам относятся:
- головные боли, усиливающиеся в ночное время или при физических нагрузках,
- снижение уровня интеллекта, проблемы с памятью,
- расстройства речи (невнятность произношения, изменение темпа),
- расстройства слуха,
- нарушение координации движений,
- рассеянное внимание,
- ухудшение зрения,
- парез лица или пальцев,
- психические нарушения,
- тошнота, провоцирующая рвоту, независящая от приёма пищи,
- спазмы мышц, судороги,
- периодическое онемение конечностей,
- сонливость, быстрая утомляемость.
Все эти симптомы могут относиться и к другим заболеваниям, но если их проявление учащается и усиливается, приводит к ухудшению общего состояния, необходимо обратиться к врачу. Правильно поставленный диагноз и вовремя начатое лечение дают шанс на скорейшее выздоровление и более благоприятные прогнозы.

Виды доброкачественных образований
В формировании доброкачественных образований в мозге участвуют нервные клетки, кровеносные сосуды и ткани мозгового вещества. В зависимости от места образования и характера различают следующие виды доброкачественных новообразований:
- Менингиома. Самый распространённый вид опухоли. В большинстве случаев диагностируется у женщин старше 40 лет. В её развитии задействованы твёрдые ткани оболочки спинного или головного мозга. Может расти как внутрь черепа, так и наружу, вызывая утолщение черепных костей. На поздних стадиях она способна перерождаться в злокачественную и давать метастазы в другие органы,
- Аденома гипофиза. На её долю приходится около 10 % всех новообразований. Чаще всего образуется у женщин репродуктивного возраста или у пожилых людей. Сопровождается аномальным размножением железистых клеток и переизбытком гормонов. Имеет небольшие размеры, отличается медленным ростом и приводит к сбою в работе эндокринной системы,
- Гемангиобластома. Очень редкий вид опухоли, которая образуется из сосудистых тканей головного или спинного мозга,
- Олигодендроглиома. Локализуется в белом веществе головного мозга, состоит из множественных кист,
- Высокодифференцированная эпендиома. Встречается в 3% от всех первичных опухолей. Локализуются в желудочках головного мозга и нарушает их функции. Имеют свойство перерождаться в злокачественную форму. Чаще всего диагностируются у детей до 3-х лет,
- Астроцитома. Развивается из клеток-астроцитов, питающих нейроны. Может достигать больших размеров,
- Хондромы. Формируются из хрящевой ткани в области гипофиза, у основания черепа. Могут быть как одиночными, так и множественными и достигать больших размеров. Для них характерен очень медленный рост. Очень редко диагностируются,
- Шваннома. Развивается из клеток слухового нерва (шванновских клеток), называемого акустическим или 8-ым черепным. Локализуется в области задней ямки. Диагностируется у женщин среднего возраста, отличается очень медленным ростом,
- Глиома. Образовывается в стволе головного мозга. Диагностируется у детей в возрасте до 5 лет. Больной имеет благоприятный прогноз, поскольку опухоль хорошо поддаётся лечению,
- Эпендиома. Поражает желудочки головного мозга. Имеет свойство перерождаться в злокачественную,
- Кисты. Доброкачественные образования, но при расположении в отделах, отвечающих за жизненно важные функции организма, могут вызвать серьёзные осложнения. Имеют разнообразную структуру в зависимости от наполнения: арахноидальные (с жидкостью), коллоидные (с желеобразным наполнением) и т. п.,
- Липомы. Диагностируются очень редко. Множественные или единичные, они расположены в области мозолистого тела.

Диагностика доброкачественной опухоли мозга
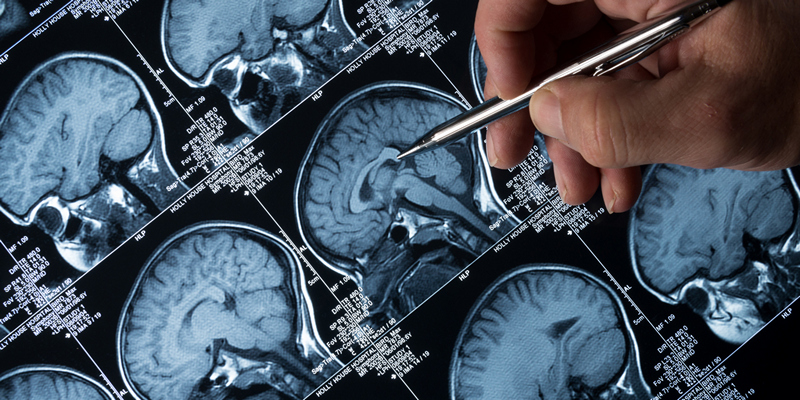
Определить наличие опухоли важно на ранней стадии, как только появились первые тревожные признаки. Первичный осмотр и диагностику проводит врач-невролог. Он оценивает состояние вестибулярного аппарата, проверяет зрение, оценивает состояние органов слуха и обоняния. При необходимости, если всё-таки есть подозрения, назначается ряд дополнительных обследований при помощи специальной аппаратуры, при помощи которых можно с точностью выявить очаг, определить его локализацию, границы, размеры и характер.
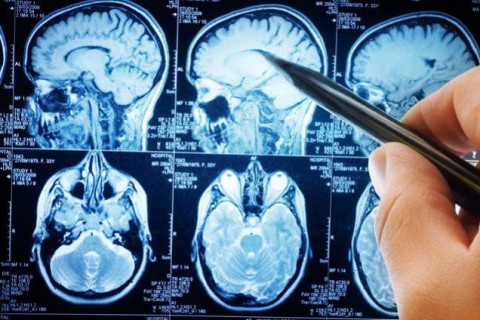
- Энцефалография. Позволяет определить наличие новообразований, выявить изменения в мозге. Но это не достаточно информативный метод для полной диагностики,
- МРТ или КТ головного мозга. Наиболее информативные способы, позволяющие точно определить наличие опухоли, её параметры, по ним можно судить о состоянии сосудов и тканей мозга,
- Позитронно-эмиссионная томография (ПЭТ) – исследование, уточняющее размеры опухоли,
- Магнитно-резонансная ангиография. Проводится для исследования сосудов, питающих опухоль. Для получения данных используется контрастирующая жидкость, позволяющая с точностью определить границы новообразования.
- Стереотаксическая биопсия. Для того чтобы назначить лечение и составить план проведения операции, строится 3D-модель мозга с расположенной в ней опухолью и определяется участок, из которого при помощи зонда проведётся забор материала для биопсии.
При подтверждении наличия опухоли проводится ряд дополнительных исследований, позволяющих определить её доброкачественность, развёрнутое исследование крови, анализ спинномозговой жидкости.

Особенности лечения при подтверждении диагноза
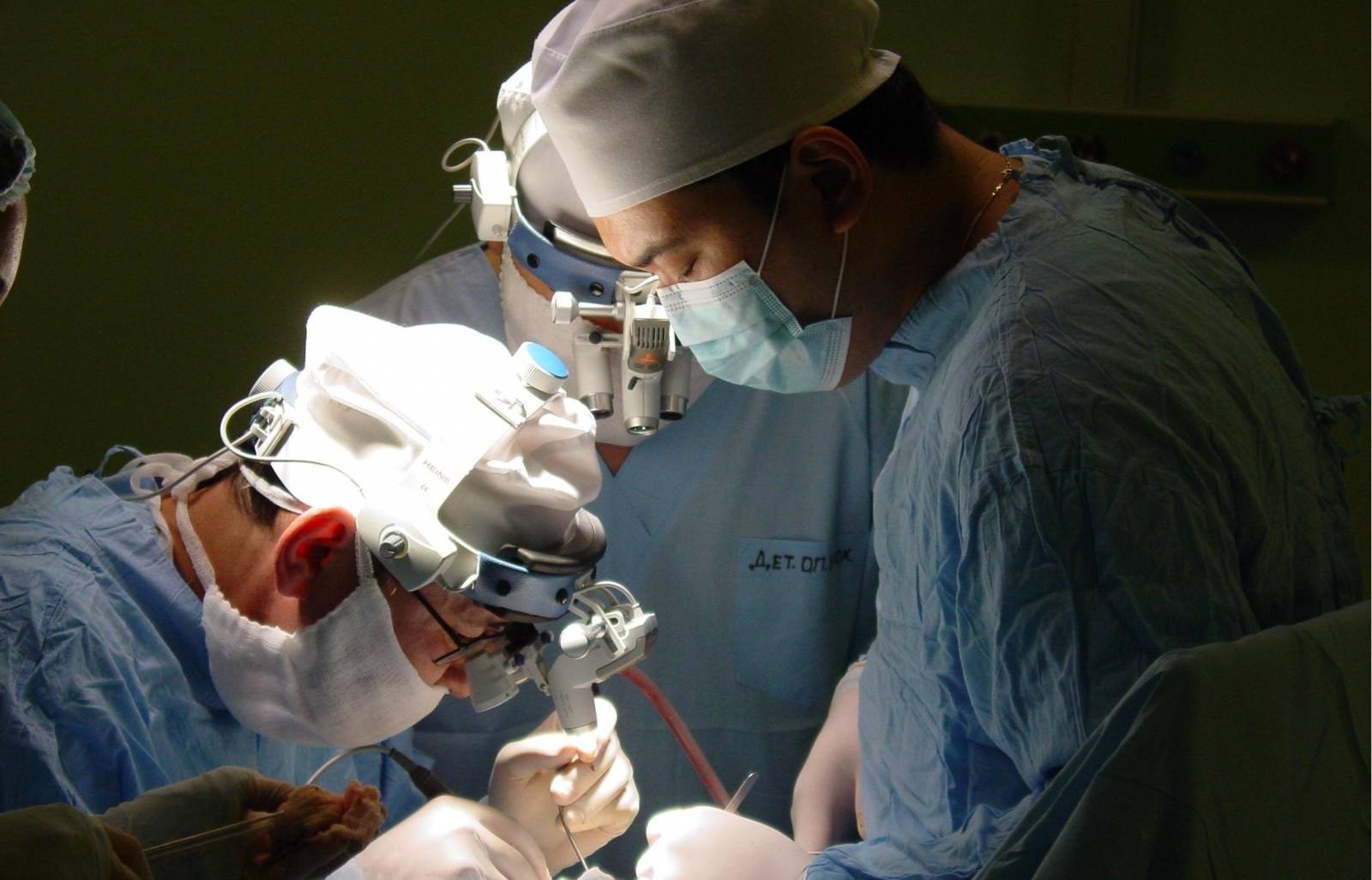
Основной метод лечения при диагностировании доброкачественной опухоли – операция. Её проведение возможно только в том случае, если есть чёткие границы между опухолью и мозговыми оболочками. Если опухоль уже проросла в оболочки мозга, плановое оперативное вмешательство невозможно. Но если происходит активное сдавливание участка мозга, и в результате удаления части новообразования состояние больного может улучшиться, проводят частичное удаление опухоли.
В случае если опухоль блокирует ток спинномозговой жидкости или мешает движению крови по сосудам, до проведения операции под контролем МРТ может проводиться шунтирование – установка системы гибких трубок, которые частично восполнят дефицит ликвороносных путей.
Удаление новообразования может проводиться несколькими способами:
- скальпелем (краниотомия). Проводится трепанация черепа и удаление опухоли, но при этом методе возрастает шанс повреждения близлежащих тканей мозга, что в дальнейшем может отразиться на рефлекторных функциях пациента,
- лазером. При помощи высокой температуры он выпаривает лишние клетки не оказывая воздействия на близлежащие,
- ультразвуком. Звук высокой частоты дробит опухоль на мелкие части и путем всасывания под отрицательным давлением выводит их из полости черепа. Этот метод используется только при подтверждённой доброкачественности новообразования,
- радионож. Выпаривает ткани опухоли, не допуская тканевого кровотечения, и одновременно облучает прилегающие участки мозга гамма-лучами.
После операции по удалению опухоли, особенно в случае частичного удаления, требуется активная медикаментозная поддержка больного. Назначаются снотворные, обезболивающие и успокоительные препараты. Уменьшить послеоперационный отёк мозга позволяет приём гормональных средств.
После удаления доброкачественной опухоли пациенту не назначается химиотерапия, поскольку она не метастазирует в другие органы.

Возможные осложнения
Операции на мозг проводятся нейрохирургом. Порой достаточно сложно провести удаление опухоли, не затронув какое-либо нервное окончание. На этой почве возможно возникновение следующих осложнений:
- снижение зрения,
- нарушение речи (замедление темпа),
- пониженная работоспособность,
- судорожный синдром.
Восстановительный период должен проходить в спокойной обстановке, без лишних стрессов и волнений. Его длительность зависит от размеров удалённой опухоли и её удалённости от мозговых центров: чем крупнее опухоль, тем больше времени нужно на реабилитацию.
У большинства прооперированных пациентов благоприятный прогноз, а значит при дальнейшем выполнении рекомендаций и постоянном контроле больше шансов на полное излечение. Главное, не заниматься самолечением и внимательно следить за состоянием здоровья.

Автор Александра Томберг | Врач международного отдела | 9 декабря 2019 г.
Сколько растет опухоль головного мозга? Скорость роста новообразований в области головного мозга зависит от их гистологического строения, места локализации, стадии патологического процесса и индивидуальных особенностей организма.
Причины опухолей
Истинные причины развития новообразований центральной нервной системы остаются малоизученными. Спровоцировать образование опухолей могут такие причины:
- Воздействие ионизирующего излучения.
- Нарушение процесса закладки структур центральной нервной системы на этапе внутриутробного развития.
- Постоянный контакт с токсическими компонентами.
- Перенесенные черепно-мозговые травмы.
- Генетические патологии (нейрофиброматоз, синдром Туркота, синдром Фон Хиппель-Ландау).
Пусковые факторы появления опухолей мозга
Новообразования центральной нервной системы, как и другие опухоли, формируются при запуске процесса неконтролируемого клеточного деления, при этом делящиеся клетки могут иметь различную степень дифференцирования. Запустить процесс деления клеток могут ранее перечисленные неблагоприятные факторы.
Факторы риска опухолей
К факторам риска возникновения опухолей центральной нервной системы, относят:
- Мужской пол.
- ВИЧ-инфекция.
- Постоянный контакт с продуктами нефтеперегонки, пестицидами, мышьяком, свинцом и ртутью.
- Возраст менее 8 лет и более 79 лет.
- Ранее проведенная лучевая терапия.
Классификация опухолей
В зависимости от гистологического строения, опухоли головного мозга подразделяются на несколько видов.
- Астроцитомы. Эта опухоль глиального типа формируется из одноименных клеток астроцитов. Астроцитомы головного мозга могут иметь различную степень злокачественности и нести разный уровень опасности для здоровья и жизни человека.
- Олигодендроглиомы. Данный тип опухоли мозга формируется из одноименных клеток олигодендроцитов. Новообразование может развиться в любом возрасте, но чаще встречается в возрасте старше 30 лет, преимущественно у пациентов мужского пола.
- Эпендимомы. Новообразование формируется из эпиндемоцитов, расположенных в области желудочков головного мозга. Новообразование диагностируется с одинаковой частотой как у детей, так и у пациентов зрелого и пожилого возраста.
- Смешанные глиомы. Глиомы смешанного типа имеют смешанный клеточный состав, непредсказуемый характер и темпы роста.
- Гипофизарные аденомы. Опухоль имеет доброкачественную природу и формируется из железистой гипофизарной ткани.
- Лимфомы ЦНС. Лимфомы центральной нервной системы относятся к наиболее агрессивным злокачественным патологиям. Данный тип опухоли может развиваться в любой из структур головного мозга.
- Менингиомы. Данный тип новообразований формируется из клеточных элементов паутинной оболочки головного мозга. В большинстве случаев менингиомы имеют доброкачественную природу.
Симптомы опухолей мозга
К очаговым симптомам опухолей центральной нервной системы, относят:
- Ухудшение памяти.
- Снижение тактильной, болевой и температурной чувствительности.
- Параличи и парезы.
- Снижение остроты зрения.
- Ухудшение слуха.
- Эпилептические приступы.
- Изменение письменной и устной речи.
- Слуховые и зрительные галлюцинации.
- Снижение интеллекта.
- Когнитивные расстройства.
- Нарушение координации.
- Головокружение.
- Приступы рвоты, не зависящие от приема пищи.
- Хроническая головная боль, преимущественно в утреннее время суток.
Диагностика
Для выявления доброкачественных и злокачественных новообразований центральной нервной системы, используются такие диагностические методы:
- Магнитно-резонансная томография.
- Компьютерная томография.
- Электроэнцефалография.
К дополнительным методам диагностики относят офтальмоскопию и компьютерную периметрию.
Для лечения опухолей головного мозга используются как оперативные методики, так и безоперационные варианты терапии.
- Альтернатива операции - при малом размере новообразования или его неоперабельности, могут быть использованы альтернативные методы лечения.
- Радиотерапия - с лечебной целью применяется дистанционная радиотерапия, при этом частота сеансов облучения составляет 5 раз в неделю, а общий курс лечения длится несколько недель. Также, с лечебной целью при новообразованиях головного мозга используется брахитерапия и методы стереотаксической хирургии, позволяющие удалять опухоли при помощи сконцентрированного потока ионизирующего излучения.
- Химиотерапия - для проведения химиотерапии, используются алкилирующие средства (Кармустин, Темодал, Нимустин, Темозоломид, Ломустин) а также препараты из группы цитостатиков (Цитарабин и Метотрексат). Химиотерапевтические препараты могут быть назначены в форме капсул и таблеток или вводится внутривенно.
- Целевая терапия при раке головного мозга включает использование анти-ангиогенетических препаратов, ингибиторов циклин-зависимой киназы. Используется также методика антисмыслового олигонуклеотида.
- Сочетанное применение лучевой и химиотерапии - комбинация лучевой и химиотерапии нередко используется в качестве паллиативной помощи пациентам с неоперабельными новообразованиями ЦНС. Также, этот метод позволяет увеличить трёхлетнюю выживаемость у пациентов при глиомах с низким уровнем злокачественности.
- Криохирургия - метод замораживания опухолей используется при распространенных и труднодоступных новообразованиях ЦНС. Нередко, криохирургия применяется у пациентов преклонного возраста.
Какие последствия у опухоли мозга?
При формировании опухоли ЦНС, человек рискует столкнуться с такими последствиями:
- Депрессивные расстройства.
- Судороги.
- Нарушение процесса оттока ликвора с последующим развитием гидроцефалии (водянки головного мозга).
В зависимости от характера утраченных функций при развитии опухоли ЦНС, в период реабилитации пациентам назначается лечебно-восстановительный массаж, лечебная физкультура и физиотерапевтические процедуры. При нарушении слуховой функции проводятся занятия с врачом сурдологом и назначаются медикаменты, улучшающие передачу импульсов между нейронами.
Опухоль головного мозга. Продолжительность жизни.
Сколько живут с опухолью головного мозга?
Термин опухоль головного мозга объединяет под собой целую группу гетерогенных патологий, локализующихся в черепной коробке, и имеющих доброкачественную или злокачественную природу. В основе механизма развития тех или иных новообразований в области головного мозга лежит процесс неконтролируемого деления клеточных элементов ЦНС. Симптомы опухоли головного мозга и продолжительность жизни напрямую зависят от типа новообразования и уровня его злокачественности.
Разновидности опухоли мозга и прогноз выживаемости
Каждая злокачественная опухоль отличается по таким критериям, как гистологическое строение, особенности роста, а также скорость увеличения в объеме и характер метастазирования. Прогноз выживаемости во многом зависит от того на какой стадии было начато лечение опухоли головного мозга.
Этот вариант опухоли развивается из клеток паутинной оболочки головного мозга. Как правило, новообразование имеет доброкачественную природу. Прогноз относительно выживаемости при менингиоме зависит от типа новообразования и его гистологического строения. Если опухоль не имеет признаков клеточной атипии, то после радикального удаления такие менингиомы не рецидивируют. Хирургическое удаление новообразований данного типа, расположенных в области основание черепа, кавернозного синуса и фалькс-тенториального угла, всегда вызывает технические затруднения.
Новообразования данного типа, располагающиеся в своде черепа, в 3% случаев после удаления рецидивируют в течение 5 лет с момента операции. Если доброкачественное новообразование было своевременно прооперировано, то индекс рецидивирования в течение 5 лет с момента операции составляет около 3%. Если новообразование имеет злокачественную природу, то при условии проведения операции в течение 5 лет, индекс рецидивирования составляет от 38 до 80%. При доброкачественных опухолях прогноз относительно благоприятный, зависящий от сроков начала лечения. Неблагоприятный прогноз касается множественных и атипичных менингиом. Также, на продолжительность жизни при данном заболевании влияют такие сопутствующие патологии, как атеросклероз, сахарный диабет, ишемическая болезнь сердца.
Эта нейроэпителиальная первичная опухоль головного мозга формируется из клеток астроцитов (звездчатых клеток), и локализуется непосредственно в головном мозге. Астроцитомы могут иметь различную степень злокачественности, что отражается на прогнозах относительно выживаемости и продолжительности жизни пациентов. В целом, прогнозы относительно выживаемости при астроцитоме являются неблагоприятными. Если заболевание было обнаружено на 1 стадии, то продолжительность жизни таких пациентов не превышает 5 лет.
Данный тип опухолевой структуры формируется из эпендимальной ткани, расположенной в желудочках головного мозга. На долю эпендимом приходится не менее 8% от общего количества новообразований центральной нервной системы. Чаще всего опухоль локализуется в задней черепной ямке, и характеризуется медленным ростом. Уровень пятилетней выживаемости при своевременно обнаруженной и удаленной опухоли составляет 65- 80%. Наиболее негативный прогноз относительно выживаемости распространяется на анапластические эпендимомы, так как этот вариант новообразований стремительно распространяется с током ликвора.
Продолжительность жизни на разных стадиях опухоли головного мозга
Каждая стадия опухоли головного мозга сопровождается характерными структурно-функциональными изменениями в центральной нервной системе. Подобные изменения и степень их запущенности напрямую влияют на жизни с подобным диагнозом.
1 стадия. Для 1 стадии опухолей головного мозга не характерно стремительное прогрессирование. Если на данном этапе было проведено необходимое лечение, и организм пациента адекватно воспринял его, то прогнозы выживаемости относительно благоприятны. В течение 5 лет выживает около 70-75% пациентов.
2 стадия. Продолжительность жизни пациентов с диагностированной опухолью головного мозга на 2 стадии зависит от типа новообразования, уровня его злокачественности и скорости роста. По аналогии с 1 стадией, опухоль на 2 стадии не стремительно увеличивается в объеме, но при этом медленно инфильтрирует в рядом расположенные здоровые участки головного мозга. Продолжительность жизни более 5 лет возможна только при условии отсутствия рецидивов заболевания.
3 стадия. На 3 стадии патологических изменений наблюдается формирование опухоли со средним уровнем агрессивности. На данном этапе имеется серьезная угроза не только здоровью, но и жизни человека. Некоторые опухоли на 3 стадии являются неоперабельными. Средняя продолжительность жизни пациентов с прооперированной опухолью головного мозга на 3 стадии, составляет 1-3 года.
4 стадия. На 4 стадии патологического процесса прогнозы относительно выживаемости крайне неблагоприятные, так как атипичная структура быстро увеличивается в объеме, поражает рядом расположенные участки мозга путем инфильтрации и метастазирования. Также, метастазы распространяются с током крови по организму, вызывая развитие вторичного опухолевого очага. Продолжительность жизни на 4 стадии составляет 1-2 года.
Продолжительность жизни при хирургическом лечении рака мозга
Продолжительность жизни после перенесенного хирургического лечения при раке мозга, напрямую зависит от стадии, на которой выполнялась операция. Лучшие прогнозы относительно выживаемости и продолжительности жизни наблюдаются при 1 стадии рака, при условии, что заболевание в последующем не рецидивировало. Если хирургическая помощь была оказана на ранней стадии, то продолжительность жизни после операции может составлять до 5 лет. В среднем эта цифра составляет 1-3 года. От стадии, на которой была выявлена онкология зависит не только прогноз относительно выживаемости, но и стоимость лечения рака мозга.
Рак мозга – заболевание, которое вызывает в обществе много вопросов и обсуждений. Этот недуг не смогли побороть Дмитрий Хворостовский, Жанна Фриске, Валерий Золотухин и др. А теперь вся страна следит за новостями о состоянии здоровья Анастасии Заворотнюк. Если даже многие знаменитости, у которых много ресурсов, не всегда могут справиться с этой болезнью, то как быть всем остальным?
Особенный рак

– Дмитрий Андреевич, давайте начнем с самого простого. Рак мозга – что это вообще за болезнь?
– Я бы сказал, что рак мозга – это, по сути, неправильный термин, он не обозначает какую-то конкретную опухоль. Нейроонкологических заболеваний много, и все они по-разному называются.
Раковая опухоль поражает любой орган человеческого тела: желудок, легкие, печень и т.д. Да, нейроонкология – это часть общей онкологии. Но головной мозг очень специфичен. Он состоит из нейронов – особых клеток, которые соединяются между собой миллиардами связей. Поэтому можно сказать, что нервная система – это даже не компьютер по уровню сложности. Я бы сказал, что она сложнее, чем сама галактика.
Поэтому нейроонкологические заболевания – отдельная специфика. Вот смотрите: если опухоль растет из печени – это рак печени, если из легких – это рак легких и так далее. В этих случаях болезнь развивается по стадиям: первая стадия, вторая стадия, на третьей клетки метастазируют, а на четвертой уже разносятся по всему организму. А вот в головном мозге опухоль практически не метастазирует. Обычно она растет компактно, одним очагом. Есть всего лишь два-три вида опухоли, которые могут разноситься по организму, и встречаются они редко. Например, медуллобластома.
У нас по степеням делится только гистология. Если первая степень – это доброкачественная опухоль, то четвертая степень – самая злокачественная.
– Поэтому рак мозга и считается особенным онкологическим заболеванием?
– Отчасти поэтому. Но главное коварство опухолей мозга заключается в другом. Специфика такова, что опухоль может быть злокачественной и довольно большой, но она находится в доступной для хирурга зоне, в так называемой "немой зоне", в той области, которая мало отвечает за какие-то функции: за движение, речь, память и т.д. Около 50% всего вещества мозга – это немые зоны. Тогда эту злокачественную опухоль можно без проблем убрать в пределах здоровых тканей.
А бывает доброкачественная опухоль, но она расположена в тех структурах, которые для хирурга практически недоступны. Допустим, клетки, отвечающие за работу сердца, за артериальное давление находятся в стволе мозга. И вот представьте, что там находится доброкачественная опухоль. Близок локоток – да не укусишь. С практической точки зрения ее бывает очень трудно убрать, или она вообще неоперабельная. Поэтому у нас понятие злокачественности и доброкачественности, операбельности и неоперабельности опухоли несколько относительное.

– Значит, злокачественные и доброкачественные опухоли могут быть одинаково опасны для человека?
– Так тоже нельзя сказать. Доброкачественную опухоль гораздо проще вылечить. Мы удаляем ее практически в любой локализации, и у человека наступает выздоровление. Правда, если опухоль росла из тех зон головного мозга, которые ответственны за какие-либо функции, они могут пострадать. В этом случае у пациента может в дальнейшем наблюдаться какой-либо определенный неврологический дефицит. Допустим, слабость в руке, онемение в ноге или еще что-то в этом роде.
А вот если клетки злокачественные, то здесь мы работаем совместно с онкологами. Такие пациенты подлежат комбинированному лечению. Нейрохирург делает свою работу: оперирует больного, удаляя опухоль в пределах здоровых тканей. Затем, в зависимости от гистологии, принимается решение о проведении химической или лучевой терапии. После этого люди у нас наблюдаются. Через определенное время, когда мы убедились, что продолженного роста нет, мы снимаем их с учета.
– В прессе часто звучит название "глиобластома". Действительно ли это самый агрессивный вид раковой опухоли мозга?
– На самом деле я бы так не сказал. Да, она весьма агрессивна, но есть и более агрессивные опухоли. Например, саркома. Всего существует около 30 различных наименований злокачественных опухолей. В диагнозе мы, как правило, пишем "объемное образование головного мозга". А затем уже идет расшифровка: что за опухоль, какой степени злокачественности.
Как лечат опухоли мозга?
– Всегда ли больным необходима операция? Или же в некоторых случаях можно обойтись лучевой и химиотерапией?
- Нет, хирургически удалять опухоль приходится не всегда. Технический прогресс стремительно развивается. Мне есть, что вспомнить, ведь я уже 43 года в нейрохирургии. Еще в недалеком прошлом был только хирургический метод лечения. Но сейчас есть методы стереотаксической лучевой терапии, такие, как гамма-нож и кибернож. Они позволяют сделать операцию, не проводя трепанацию черепа. Но такие методы подходят только для опухолей небольших размеров. Гамма-нож справляется с опухолью до 2,5-3 сантиметров в диаметре. Кибернож – до 5-6 сантиметров. Поэтому сегодня не всегда приходится прибегать к хирургическому методу лечения.
– А у нас в крае тоже используют гамма-нож и кибернож?
– К сожалению, в Алтайском крае ни гамма-ножа, ни киберножа пока нет. Для Алтайского края такое оборудование – большая роскошь. Оно очень дорогостоящее, поэтому должно в достаточной степени эксплуатироваться. В Алтайском крае попросту не наберется столько пациентов, чтобы организовать поток. Но планы по приобретению стереотаксического оборудования есть. Тогда, конечно, мы будем принимать больных и из других регионов. Сейчас пациентов, которым необходимо лечение гамма-ножом и киберножом, мы в основном отправляем в Новосибирскую область.
– Насколько распространены онкологические заболевания мозга?
– На это можно смотреть по-разному. Конечно, это всего полтора процента от числа всех онкологических заболеваний. Это очень мало. Но на это можно взглянуть и с другой стороны. Население Алтайского края – 2 300 000 человек. Каждый в год мы проводим около 300 операций по удалению опухолей мозга. И еще около 100 человек отправляем на лечение в другие регионы. С этой точки зрения, я бы сказал, больных довольно много. В основном поражается, к сожалению, самая работоспособная часть населения. Но оперируем мы всех. Вспоминаю свою молодость, когда на 65-летнего человека смотрели и думали: "а зачем ему вообще операция?". Сейчас ограничений нет. Понятие "старческий возраст" ушло из обихода. Оперируем и в 70, и даже в 80 лет.
– А что приводит к смерти человека?
– К смерти приводит продолженный рост. Когда лишняя ткань все прибывает, мозг значительно увеличивается в размерах и в полости черепа создается высокое давление, и от этого человек погибает. Удалить уже практически невозможно. Вернее, удалить можно, но при этом удалятся важные зоны мозга, и человек просто перестанет быть человеком. Перейдет в вегетативное состояние. Или второй вариант: опухоль прорастает в жизненно важный центр. Отказывают нужные для организма функции, и человек погибает.
– И какие прогнозы для больных раком мозга? В СМИ часто пишут конкретные сроки, сколько человек может прожить с опухолью мозга.

– Нехороший вопрос. Хотя я понимаю, что он очень важный. Нужно понимать, что в случае с мозгом все сугубо индивидуально. Многое зависит от гистологии. Мы можем сделать все возможное, что в наших силах. На самом высоком уровне провести оперативное вмешательство, лучевую и химиотерапию. Но если клетки опухоли сверхзлокачественные, то мы можем только продлить человеку жизнь. К сожалению, мы еще не достигли такого уровня, чтобы гарантировать человеку полное выздоровление.
Сроки реабилитации тоже индивидуальные. Все зависит от того, в каком возрасте пациент, где была расположена опухоль, понадобилась ли ему лучевая или химиотерапия после операции. Я бы не сказал, что есть какая-то общая картина для больных со злокачественной опухолью мозга.
Стоит ли паниковать?

– Есть ли какие-то симптомы, по которым можно распознать рак мозга вовремя?
– Клиника здесь двоякая. Она делится на общемозговые симптомы и локально-очаговые симптомы. Вот представим себе: если у человека опухоль растет в малом тазу или в брюшной полости. Это обширные пространства, растяжимые мягкие ткани. Опухоль может свободно расти, ничего не сдавливая, и достигать больших размеров. А теперь представим замкнутую полость черепа. Это закрытое шарообразное пространство. И внутри – полтора килограмма вещества мозга. И если опухоль начинает расти, внутри черепной коробки становится тесно. А раз тесно, то первое, чем начинает проявляться болезнь, – головные боли, преимущественно в утренние часы. Затем это может сопровождаться тошнотой, рвотой.
И второе – это очаговая симптоматика. В зависимости от того, в какой зоне мозга растет опухоль, клиника будет меняться. Допустим, опухоль растет в лобной доле, справа. В этом случае человек потихоньку станет замечать, что его левая рука потихоньку слабеет, неточно выполняет движения. Значит, поражена двигательная зона. Если опухоль растет в теменной зоне, которая отвечает за чувствительность, у человека на левой руке могут начать неметь пальцы. Если опухоль локализуется слева в височной доле, где находится речевой центр, человек станет замечать, что ему стало труднее подбирать слова, говорить.
В этом случае нужно обратиться к неврологу и пройти обследование.
– А есть ли наследственная предрасположенность к раку мозга?
– То, что существуют наследственные факторы при онкозаболеваниях, давно доказано. Я помню одну семью, это было в начале моей карьеры. Я оперирую отца. Удаляю у него опухоль. Проходит лет 10-15, он привозит своего ребенка. У него та же локализация и та же гистология. Он спросил меня, передается ли это по наследству. Сказал, что у него есть еще один сын. Я ему предлагаю: "Лучше привезите, мы его обследуем". Обследовали: тоже опухоль. Удалили, пока еще не было никаких клинических симптомов.
Такие случаи давно описаны в литературе. Действительно, наследственная предрасположенность есть.
– А какие существуют факторы риска? В СМИ сейчас пишут о том, что процедура ЭКО может спровоцировать развитие опухоли.
– Факторы риска те же, что и в общей онкологии. Вообще, когда я начинал свою деятельность, онкологических заболеваний было намного меньше. Если посмотреть на экологическую обстановку в мире, то причины становятся понятны. Любой прогресс несет в себе как положительное, так и отрицательное.
А вот на вопрос про ЭКО я не отвечу. Я не изучал никогда эту тематику. Чтобы что-то утверждать, нужна статистика и серьезные исследования. Берутся группы людей, которые получали такую услугу и которые не получали. И наблюдение за ними ведется годами. Поэтому невозможно ответить точно, влияет это как-то на развитие опухоли или нет.
– Что вы можете посоветовать людям, которые после новостей в СМИ начинают переживать за себя и искать у себя признаки болезни?
– Если обо всем постоянно переживать, можно просто свихнуться. Все-таки если обратиться к статистике, нейроонкология – это очень маленький процент от всех других заболеваний. Настолько маленький, что паниковать уж точно не стоит.
Есть вполне четкие клинические симптомы, о которых я уже сказал. Появляется клиника – обращайтесь сразу к неврологу, и он проведет обследование.
Читайте также:

