Мастопатия учет у онколога
Здравствуйте, дорогие читательницы, сегодня мы поговорим о том, что такое узловая мастопатия, и относиться ли эта патология к онкологическим недугам.
Онкология или нет? Рак или нет?

Итак, узловая мастопатия относится к онкологии или нет? Чтобы ответить на этот вопрос, нужно разобраться:
- что такое узловая мастопатия;
- и какие патологии относят к онкологическим.
Узловой мастопатией называют заболевание молочной железы, связанное с образованием узлов и кист. Болезнь носит дисгормональный (с нарушением баланса гормонов) характер.
Образования, появляющиеся в тканях железы при узловой форме болезни, относятся к доброкачественным.
Онкология же, как наука изучает опухоли и злокачественной и доброкачественной природы. Изучает то, как опухоли растут, почему они появляются, как разобраться с агрессивностью образований, и как с ними нужно бороться.
Исходя из определения заболевания и онкологии, как науки, узловая мастопатия — онкологическое заболевание, но не рак!
Узловая мастопатия: подробнее
Другое название для этого заболевания — аденоматоз в локализованной форме. Это очаговая (ограниченная) форма фиброзно-кистозной болезни. И маммологи, и онкологи считают этот вариант недуга — предраком (предопухолевым процессом) с повышенным риском малигнизации.
Чаще всего узелковые уплотнения формируются на фоне диффузного варианта болезни, образуя диффузно-узловую форму. По клинике заболевание принимает вариант:
- гемартомы (врожденной аномалии);
- ангиомы (сосудистого новообразования);
- фиброаденомы;
- внутрипротоковой папилломы;
- липомы;
- кистозного процесса;
- листовидного варианта опухоли;
- липогранулематозного новообразования.

Гистологически (по строению) заболевание подразделяют на типы:
- дольковую (еще такой тип называют железистым);
- фиброзную;
- комбинированную (фиброзно-кистозную).
В молочной железе может образоваться один-единственный узелок или таких образований может быть много.
Морфологически (структурно) изменения в грудной железе представлены:
- образованием кистозных полостей большого размера;
- разрастанием тканей в форме сосочков;
- пролиферацией эпителия с увеличением количества делений клетки и изменениями ее строения.
В зависимости от того, насколько сильны процессы пролиферации клеток (разрастания тканей путем деления клеток) выделяют:
- простой вариант болезни;
- пролиферативный.
Именно пролиферативная форма патологии рассматривается онкологами как предраковое состояние. Потому что такая форма чаще всего озлокачествляется.
Когда высок риск развития узловой мастопатии?
Женский организм во время благоприятное для воспроизводства подчинен гормональным циклам и зависит от влияния 2 гормонов:
- прогестерона;
- эстрогена.
Когда организм функционирует нормально в 1-ю фазу МЦ (менструального цикла) гормоны эстрогены стимулируют деление клеток в грудной железе, готовя орган к возможной беременности и последующей лактации. Антагонист эстрогенов — прогестерон во 2-ю фазу МЦ тормозит пролиферацию клеток.
Если эстрогенов много, а прогестерона недостаточно клетки железистой ткани делятся бесконтрольно, что и вызывает диффузную, а затем узловую мастопатию. Реже к развитию мастопатии приводит избыточная секреция гормона пролактина вне периода беременности и грудного вскармливания.
Факторы, провоцирующие заболевание
Гормональные встряски, связанные с:
- частыми искусственными абортами;
- неврозами;
- заболеваниями детородных органов женщины (аднексит, эндометрит);
- отсутствием родов до 30 лет;
- бесконтрольный прием ОК (гормональных оральных контрацептивов).
Стимулируют неконтролируемый рост тканей в области молочных желез. Способствуют болезни правой или левой груди:
- травмы грудных желез;
- обменные нарушения (ожирение, диабет, гепатит в хронической форме);
- дисбактериоз.
При раннем менархе и позднем климаксе риск развития мастопатии возрастает.
Признаки болезни
Основные симптомы недуга:
- появления уплотнений в железистых тканях;
- болезненность в период перед месячными;
- появление отделяемого из соска.
Уплотнения при этой патологии образуются с четко ограниченными контурами, не прорастают в окружающие ткани, подвижны. В период перед менструацией грудь уплотняется, становится остро-болезненной, ткани — напряженными. Грудная железа увеличивается в размере, отекает. Боль может имитировать сердечные недуги (отдавать в руку и лопатку).
Если пациентку уложить, то уплотнение в груди не пальпируется (симптом Кенига отрицателен). Лимфоузлы не увеличиваются. Но вы можете у себя обнаружить каплевидные, а иногда и обильные выделения из соска. Отделяемое кровянистое или бело-желтое.
Лечение патологии
Как вылечить такое заболевание и возможно ли полное излечение, спросите вы? Основной способ лечения узловой мастопатии - операция. Используются современные технологии (крио- лазеротерапия) или традиционные методы (энуклеация узла, склерозирование кисты). При фиброаденоме рекомендуется секторальная резекция.
При большом количестве узлов и высоком риске озлокачествления рекомендуется радикальная операция на грудной железе.
Мастопатия — патологическое изменение структуры молочных желез на фоне гормонального нарушения. Заболевание характеризуется развитием мелкозернистых уплотнений, которые первоначально имеют доброкачественный характер. Тем не менее, мастопатия расценивается докторами как предпосылка к формированию онкологических новообразований, так как вероятность малигнизации не исключена.

По статистике, в группе риска находятся женщины после 40 лет. У молодых пациенток заболевание обусловлено разными факторами и диагностируется в 30-45% случаев от общего количества заболеваний груди. Женщины, перенесшие множество гинекологических патологий, в 70-95% случаев нуждаются в лечении данного заболевания.
Причины проявления и развития мастопатий
Этиология заболевания связана с гормональными сбоями в женском организме. Факторами риска является дисфункция яичников, дефицит прогестерона и избыток эстрогена с крайне высокими значениями. Это приводит к тому, что ткани эпителия разрастаются по причине деления в молочных протоках и альвеолах желез. Помимо этого, эстрогены усиливают активность фибробластов, вызывающих деление стромы. Большое значение имеет гиперпролактинемия и высокий уровень простагландинов. Из-за них железы приобретают повышенную чувствительность к эстрогенам.
Мастопатия не развивается стремительно даже при сильном гормональном сбое. Требуется несколько лет пребывания в таком состоянии, чтобы начать испытывать дискомфорт от первых признаков.
Провоцирует мастопатию целый ряд факторов:
- Раннее менархе, наступившее до 12 лет, вызвавшее ускоренную перестройку гормонального баланса;
- Поздняя менопауза после 55 лет;
- Возраст старше 35 лет;
- Наследственная склонность, в особенности если заболевания грудной железы были у женщин по материнской линии или самой матери;
- Искусственные прерывания беременностей, выкидыши;
- Отсутствие зачатий и родов в течение всей жизни;
- Непродолжительный период грудного вскармливания ребенка или полный отказ от него;
- Частые стрессы, вызвавшие нарушения в эндокринной системе;
- Любые воспаления молочных желез;
- Дефицит йода и заболевания, связанные с ним;
- Гинекологические патологии, обусловленные гормональными сбоями, такие как миома, ановуляция, аменорея, эндометриоз, бесплодие;
- Нарушения работы печени и щитовидной железы;
- Опухоли в гипоталамусе и гипофизе.
Некоторые факторы женщина может нейтрализовать сама без участия врачей. В первую очередь нельзя ежедневно носить тесное неудобное белье, которое может травмировать нежные ткани груди. Выбирать бюстгальтер следует строго по размеру, так чтобы он не давил и не поднимал грудь. При этом слишком свободный бюстгальтер не будет поддерживать грудь, что негативно влияет на ее здоровье. Следует также исключить вредные привычки, в особенности алкоголь и курение.
Еще один фактор, провоцирующий мастопатию — неправильный подбор противозачаточных препаратов. Гормональные средства, даже низкодозированные, следует выбирать только на консультации с врачом-гинекологом. Перед этим женщины направляются на обследование: сдают анализы крови, проходят УЗИ малого таза и осмотр в гинекологическом кресле. Только после этого назначается препарат.
Влияет на состояние груди и лишний вес. В жировых тканях накапливаются гормоны. Это ведет к нарушениям гормонального баланса, который вызывает мастопатию и другие патологии.
Для женского здоровья важна регулярная половая жизнь. Ее отсутствие приводит к застойным явлениям в органах малого таза. В свою очередь они вызывают сбои в работе яичников и гормональные нарушения.
Формы фиброзно-кистозной болезни
Выделяют две главных формы: узловая и диффузная. Существуют и более подробные классификации, но ни одна из них не отражает всего спектра морфологических изменений, которые происходят в тканях груди в течение заболевания. Наиболее подробна следующая классификация:
- Аденоз (диффузная форма) — патологическое увеличение объема железистой ткани в междольковом пространстве;
- Фиброзно-кистозная форма (диффузная) — разрастание соединительной ткани с появлением рубцов;
- Фиброзно-кистозная мастопатия с преобладанием кистозного компонента — мелкие полые новообразования с жидкостью внутри (кисты);
- Смешанная форма фиброзно-кистозной — увеличение соединительной ткани одновременно с развитием кист;
- Узловая форма фиброзно-кистозной — вовлечение тканей железы частично;
- Фиброаденома железы — появление подвижного новообразования округлой формы в области груди.
Симптомы мастопатии
О фиброзно-кистозной мастопатии свидетельствуют болевые ощущения в груди, усиливающиеся перед месячными. После их окончания этот признак не исчезает полностью, но немного отступает. После менструации наблюдаются отеки, уплотнения, выделения из сосков. При пальпации боль усиливается.

При мастопатиях узловой формы наблюдается наличие небольших узелков. Самые крупные из них могут быть видны невооруженным глазом.
Как диагностируют мастопатию
Постановка данного диагноза входит в сферу деятельности гинеколога, но чаще всего дальнейшим лечением мастопатии занимается специалист узкого профиля — маммолог. Диагностика начинается с первичного осмотра и сбора анамнеза. Важно выяснить такие подробности, как характер и частота менструаций, количество родов и абортов, перенесенные гинекологические заболевания и наследственная предрасположенность. Уточняются жалобы, время проявления неприятных ощущений, указывающих на мастопатию.
Далее проводится первичный осмотр. В его ходе проверяется наличие выделений из сосков, цвет и консистенция полученной жидкости. Врач оценивает не только состояние сосков, но и форму, размер груди, цвет и структуру кожи. Проводится поверхностное и полное прощупывание каждой железы и лимфоузлов. Доктор исследует их положение, присутствие уплотнений и их вид. Особое внимание уделяют узловым образованиям.
Объективный анализ состояния груди складывается из информации, полученной не только при осмотре и пальпации. Полную картину заболевания дают сведения ультразвукового, маммографического, пневмокистографического исследования. Кроме них пациентка сдает кровь на анализ гормонов для определения гормонального статуса.
Маммография в диагностике заболеваний груди
Рентгенологическое исследование железы, сокращенно называемое маммографией, проводится на специальном аппарате. На пластине из пластика размещается грудь и прижимается другой пластиной. Чаще всего требуются две проекции, но иногда врач запрашивает больше информации, и тогда проекций выполняется необходимое количество. Процесс диагностики может различаться в зависимости от модели аппарата.
Маммография помогает выявить ранние стадии раковой опухоли, когда она еще не прощупывается руками. Поэтому данная процедура рекомендована всем женщинам старшего возраста от 50 до 74 лет.
В процессе диагностики некоторые женщины отмечают дискомфорт, однако процедура длится всего несколько минут, после чего неприятные ощущения сразу же пропадают. Проводить маммографию можно в любой день менструального цикла без какой-либо специальной подготовки.
УЗИ при подозрении на мастопатию
Для проведения УЗИ молочных желез пациентку укладывают на кушетку. Исследуемая область обрабатывается специальным гелем. Датчик аппарата направляет ультразвуковые волны в глубину тканей груди. Обратный сигнал преобразовывается в двухмерное изображение, отображаемое на мониторе.
УЗИ молочных желез позволяет выявить:
- Фиброзно-кистозную мастопатию;
- Маститы (воспаления железы);
- Новообразования доброкачественного и злокачественного характера.
Исследование также не требует подготовки. Молодым женщинам назначают процедуру в 5-8 день менструального цикла, женщинам в период постменопаузы — в любой день.
Особенности лечения мастопатии
Ход терапии зависит от ряда факторов:
- Возраст пациентки;
- Форма заболевания;
- Сопутствующие эндокринные, экстрагенитальные, гинекологические патологии;
- Нарушения менструального цикла.
Во время лечения внимание уделяется желанию женщины иметь в будущем детей или, напротив, необходимости предохранения от зачатия.
Диффузная форма позволяет с успехом проводить медикаментозную терапию. Препараты назначаются после обследования и консультации с врачом маммологом.
При фиброзно-кистозных мастопатиях традиционная терапия может оказаться неэффективной. В таких случаях обращаются к хирургическому вмешательству. В обязательном порядке проводится операция, если обнаружено перерождение клеток в злокачественную форму онкологического заболевания.
Оптимальной в данном случае разновидностью хирургического лечения будет секторальная резекция железы. Женская грудь и ее объем сохраняется. Иссекается только ткань фиброаденомы и небольшая доля железистой ткани. Дискомфорта во время операции нет — все действия производятся под общим наркозом.
Перед рассечением на грудь наносится маркировка. Все манипуляции выполняются под контролем УЗИ. Это необходимо, чтобы свести к минимуму внешние последствия операции.
Лекарственные средства
Цель лечения препаратами — нормализовать гормональный фон и устранить новообразования. Для этого используются как гормональные, так и негормональные препараты. В числе первых антиэстрогены для снижения количества гормона-эстрогена в женском организме. Чаще всего это фарестон или тамоксифен.
Молодым женщинам до 35 лет с мастопатией показаны оральные контрацептивы. Таблетки защищают от нежелательного зачатия и регулируют частоту менструаций, приводя менструальный цикл в норму. Симптомы фиброзно-кистозной формы могут полностью пропасть уже спустя несколько месяцев после начала приема. В числе оральных контрацептивов наиболее популярны такие препараты: фемоден, силест, марвелон или его аналог мерсилон.
Может быть рекомендован прием препаратов, содержащих андрогены — антагонисты эстрогенов. Они подавляют усиленную активность женских половых гормонов, что и дает терапевтический эффект. В большинстве случаев назначается даназол, снижающий скорость синтеза гонадотропного гормона. Это сглаживает признаки патологии и снижает риск появления крупных кист. Выработку эстрогена подавляют и гестагены. Одновременно они вызывают замедление гонадотропной функции гипофиза. Курсы приема и перерывы между ними определяются врачом. Наиболее востребованные препараты в этой группе: прегнил, прегнин, норколут, оргаметрил, прожестожель.
Важна в лечении роль ингибиторов секреции пролактина. Они назначаются при патологической лактации при повышенном уровне этого гормона. Чаще всего применяют парлодел или бромокриптин.
Применяются и аналоги гормона гонадотропина. Они необходимы женщинам при диагнозе фиброзно-кистозная мастопатия при заведомой неэффективности других средств.
Негормональные препараты
Медикаменты с негормональной основой нужны, чтобы уменьшить симптомы заболевания. Кроме того, данные средства борются с вероятными сопутствующими патологиями. Назначаются витаминные комплексы, которые при одновременном приеме с гормонами и прочими медикаментами усиливают их действие. Витамины также повышают уровень сопротивляемости организма, уменьшают вероятность проявления побочных эффектов от лекарств. Особое внимание уделяется витаминам Е, А и В.
Кроме них, следует принимать:
- Адаптогены — препараты из растительных компонентов, положительно влияющие на работу печени, кишечника и иммунной системы, выводящие токсины, восполняющие дефицит йода;
- Седативные средства, устраняющие признаки тяжелого эмоционального состояния, спровоцированного мастопатией;
- Препараты йода и калия для улучшения общего состояния;
- Ферменты для нормализации деятельности кишечника и правильной жизнедеятельности полезной микрофлоры, устранения запоров, характерных для мастопатии;
- Гомеопатические препараты для устранения дискомфорта и прочих симптомов, снижения уровня пролактина, сужения протоков молочных желез, снятия отечности;
- Гепатопротекторы — средства для борьбы с дефектами работы печени, которые часто сопровождают и усугубляют мастопатию;
- Нестероидные противовоспалительные препараты для снижения интенсивности болевых ощущений;
- Мочегонные средства для избавления от отеков.
Кроме указанных препаратов могут быть назначены следующие: мастиол, жанин, утрожестан, мастопол, дюфастон, золадекс.
Мастопатия и беременность
Мастопатия — не противопоказание к вынашиванию плода и не преграда этому. Если при данном диагнозе женщина обнаружила, что беременна, прерывать процесс не следует. Беременность оказывает положительное влияние на течение мастопатии благодаря ускоренному синтезу прогестерона. В ряде случаев заболевание может полностью исчезнуть. Однако при мастопатии зачать сложно по причине гормонального дисбаланса, который и вызвал патологию. Для успешного планирования беременности при диагнозе мастопатия следует пройти медицинское обследование и при необходимости — лечение.
Грудное вскармливание при мастопатии
Кормить грудью не только можно, но и нужно. Возникновение заболевания в первом триместре может быть спровоцировано гормональной перестройкой. При данном диагнозе отказ от грудного вскармливания или его непродолжительный период, не превышающий три месяца, может негативно отразиться на молочных железах.
Максимальное продолжительное время грудного вскармливания рекомендовано и в случае диагностирования мастопатии до беременности, особенно если на момент зачатия лечение не было завершено.
Вместе с тем грудное вскармливание не избавляет от мастопатии, а только позволяет затормозить ее течение и сгладить основные признаки. По этой причине постоянное врачебное наблюдение и регулярное прохождение маммографии остаются обязательными мерами на протяжении послеродового периода.
Опасность мастопатии
Игнорирование симптомов, связанных с мастопатией, приводит к серьезным осложнениям, крайней стадией которых является злокачественная раковая опухоль и летальный исход. Любая форма мастопатии рассматривается врачами как предраковое состояние, несмотря на изначально доброкачественную природу. При наличии кистозных изменений риск развития онкологии усиливается. Многое зависит и от скорости деления клеток эпителия в молочных железах. Если деление резко выражено, риск малигнизации уваливается на треть. В современной медицине своевременные диагностика и лечение мастопатии расценивается как вторичная профилактическая мера по выявлению рака железы.
Кроме перерождения клеток, существует вероятность сопутствующего воспалительного процесса с инфицированием и нагноением кисты, а также ее прорыва. В таком случае требуется срочное хирургическое лечение.
Профилактика мастопатии
В последние годы это заболевание диагностируется все чаще. В связи с этим и рак груди выявляется у большого количества женщин. Это делает профилактические меры важной частью жизни каждой женщины, независимо от ее возраста.
Самая очевидная мера в данном случае — ведение здорового образа жизни. Это не гарантирует, что лечение никогда не потребуется, но усиливает иммунитет и позволяет отсрочить его развитие, если женщина находится в группе риска. Кроме того, это облегчит ход лечения мастопатии и позволит избежать сопутствующих нарушений.
Важно свести к минимуму стрессовые ситуации и научиться стойко принимать проблемы. Нельзя полностью забыть о неприятностях, но стоит помнить, что именно стрессы часто приводят к гормональным сбоям, вызывающим мастопатию.
Периодически следует проверять свою грудь самостоятельно. Уплотнения и сгустки можно выявить при домашнем осмотре.
Профилактические консультации маммолога
В большинстве случаев женщины посещают этого специалиста, подозревая, что заболевание уже развилось, и им требуется лечение мастопатии. У них наблюдаются следующие симптомы: сильная или слабая боль в молочных железах, ощущения покалывания, выделения из сосков, увеличение объемы груди, отеки.
До обращения к маммологу можно самостоятельно начать измерения температуры на протяжении цикла. На первичном приеме следует представить врачу эти результаты.
Диета при мастопатии
Чтобы быстро вылечить мастопатию, необходим не только правильный прием препаратов, но и определенное питание. При этом диагнозе следует полностью пересмотреть рацион и построить его в соответствии с правилами здорового питания. Есть необходимо разнообразную пищу, богатую клетчаткой, витаминами и микроэлементами. Потребление животных жиров следует уменьшить. Полезна также белковая пища, которая насыщает организм и не задерживает влагу в тканях. Обязательно необходимо снизить количество потребляемой соли, черного чая, кофе, шоколада и всех продуктов с какао. Такое меню позволит заметно снизить болевые ощущения. Ввести в ежедневный рацион следует масла: сливочное, подсолнечное, горчичное. Они улучшают пищеварение и придают энергии.
Желательно отдавать предпочтение низкокалорийной пище, особенно если мастопатия была спровоцирована лишним весом. Массу тела следует скорректировать.
Употребление жидкости нужно увеличить. В первую очередь это касается чистой воды. Ее количество должно составлять минимум два литра в день.
При любых признаках заболевания — обращайтесь сразу к врачу.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В статье рассматривается проблема мастопатии и риска рака молочной железы (РМЖ) с позиции трех специалистов: акушера-гинеколога, гинеколога-эндокринолога и онколога.
Представлены данные об эпидемиологии мастопатии и РМЖ, популяционные риски развития РМЖ, причины, предрасполагающие к мастопатии, и факторы риска РМЖ. Обсуждаются понятия мастопатии и масталгии. Подробно описаны клиническая симптоматика, методы физикального осмотра пациенток с нераковыми заболеваниями молочных желез (МЖ), включающие пальпацию МЖ и регионарных лимфоузлов. Представлены правила маммологического скрининга, предложенные Международной ассоциацией специалистов репродуктивной медицины. Среди инструментальных методов диагностики используются маммография, УЗИ, пункции узловых образований и подозрительных участков и цитологическое исследование пунктата.
Особое внимание уделено нарушениям гормонального баланса, поскольку МЖ является не только органом-мишенью для большого количества гормонов (в первую очередь половых) и факторов роста, но и местом локального биосинтеза и метаболизма половых гормонов.
В статье объяснена важность морфологического исследования ткани МЖ у женщин с подозрением на РМЖ и приведены примеры гистологических картин предраковых состояний. Описаны механизмы действия патогенетической терапии с приведением в качестве примеров некоторых лекарственных препаратов.
Ключевые слова: мастопатия, рак молочной железы, постменопауза, гиперэстрогенемия, Мамоклам.
Для цитирования: Керчелаева С.Б., Сметник А.А., Беспалов В.Г. Мастопатия и профилактика рака молочной железы как междисциплинарная проблема // РМЖ. 2016. № 15. С. 1018–1025.
Для цитирования: Керчелаева С.Б., Сметник А.А., Беспалов В.Г. Мастопатия и профилактика рака молочной железы как междисциплинарная проблема. РМЖ. Мать и дитя. 2016;15:1018-1025.
Mastopathy and breast cancer prevention as interdisciplinary problem
Kerchelaeva S.B. 1 , Smetnik A.A. 2 , Bespalov V.G. 3
1 Pirogov Russian National Research Medical University, Moscow
2 Scientific Center for Obstetrics, Gynecology and Perinatology named after academician V.I. Kulakov, Moscow
3 Research Institute of Oncology named after N.N. Petrov, St.-Petersburg
The paper addresses the problem of mastopathy and the risk of breast cancer (BC) from the position of three specialists: obstetrician and gynecologist, endocrinologist and oncologist.
The data on mastopathy and BC epidemiology; population risks for BC; causes, predisposing to mastopathy and BC, and risk factors for BA is provided. The concept of mastopathy and mastalgia is discussed. Clinical symptoms, methods of physical examination for non-cancerous (benign) breast conditions , including palpation of breast and regional lymph nodes, are provided. The paper presents breast screening program proposed by International Federation of Fertility Societies. Instrumental diagnostic methods include mammography, ultrasound, puncture of nodules and suspicious sites, punctate cytology.
Special attention is paid to hormonal imbalance, since breast is not just the target organ for a large number of hormones (especially sex hormones) and growth factors, but a local place for sex hormones' biosynthesis and metabolism.
The paper explains the importance of morphological examination of breast tissue in women with suspected BC and gives examples of precancerous conditions' histology. Mechanisms of action of pathogenic therapy are discussed with focus on some drugs.
Key words: mastopathy, breast cancer, postmenopause, hyperestrogenemia, Mamoklam.
For citation: Kerchelaeva S.B., Smetnik A.A., Bespalov V.G. Mastopathy and breast cancer prevention as interdisciplinary problem // RMJ. 2016. № 15. P. 1018–1025.
В статье освещена междисциплинарная проблема мастопатии и профилактики рака молочной железы

Проблема заболеваний молочной железы (МЖ) остается актуальной не только в России, но и во всем мире, поскольку распространенность как доброкачественных, так и злокачественных поражений МЖ растет повсеместно. Частота мастопатии в популяции российских женщин достигает 50–60%. Нельзя недооценивать роль мастопатии в развитии рака молочной железы (РМЖ), хотя в целом она не рассматривается как предрак или стадия онкологического процесса в МЖ, однако многие ее формы существенно повышают риск развития РМЖ. Не вызывает сомнений междисциплинарность мастопатии как проблемы. Так, согласно приказу МЗ РФ № 572н от 2012 г., медицинскую помощь женщинам с целью выявления заболеваний МЖ оказывает врач акушер-гинеколог. Патогенетическое же лечение мастопатии должно быть направлено на нормализацию гормонального баланса в организме женщины, прежде всего баланса половых гормонов, что является сферой интересов эндокринологов. При подозрении на очаговую или злокачественную патологию МЖ необходима консультация онколога-маммолога. Также порой требуется вмешательство других специалистов для коррекции заболеваний, которые повлекли развитие мастопатии, например, заболеваний печени, нервной системы и т. д. Таким образом, одну пациентку могут вести сразу несколько специалистов, взаимодействуя и дискутируя между собой. Поэтому в данной публикации мы обсудим мастопатию с позиции трех экспертов: акушера-гинеколога, гинеколога-эндокринолога и онколога, которые выскажут свои взгляды на патогенез и лечение мастопатии, ее роль в развитии РМЖ и тактику ведения пациенток с данной патологией.
Взаимосвязь этиологии и патогенеза мастопатии и РМЖ
Существует 4 группы доказательств связи мастопатии с РМЖ: 1) у мастопатии и РМЖ общие факторы риска; 2) патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играет относительная или абсолютная хроническая гиперэстрогения; 3) при мастэктомии в связи с РМЖ в тканях МЖ часто обнаруживают морфологические проявления мастопатии и предраковые изменения; 4) у больных РМЖ чаще была предшествующая мастопатия [36].
РМЖ – полиэтиологическое заболевание, идентифицировано более 80 факторов риска РМЖ, которые можно разделить на 5 групп: половые и возрастные, генетические, репродуктивные, гормональные и обменные, внешней среды и стиля жизни. Мастопатия – также полиэтиологическое заболевание, а основные факторы риска РМЖ и мастопатии совпадают [37]. Если РМЖ в большинстве случаев развивается в постменопаузальном возрасте, то пик заболеваемости мастопатии приходится на возраст 30–50 лет, т. е. данная патология предшествует развитию РМЖ. Кровные родственники, больные РМЖ; носительство мутантных генов, отвечающих за репарацию ДНК и биосинтез половых гормонов, являются одновременно факторами риска и РМЖ, и мастопатии. Большинство репродуктивных факторов риска одинаковы для РМЖ и мастопатии: раннее менархе, низкая частота родов, поздние первые роды, отсутствие или короткий период грудного вскармливания, искусственные аборты, высокая рентгеновская плотность маммограмм в позднем репродуктивном возрасте. Гормональные и обменные факторы риска в большинстве одинаковы для РМЖ и мастопатии: гиперэстрогения, гиперпролактинемия, гипотиреоз; гиперпластические заболевания гениталий и гинекологические заболевания, связанные с нарушениями гормонального баланса; ожирение, сахарный диабет, болезни печени. Из факторов внешней среды и стиля жизни одинаковы для РМЖ и мастопатии нарушения питания в виде избытка жиров, калорий, животных белков, алкоголя, недостатка овощей и фруктов, пищевых волокон, витаминов и минералов; депрессия, нарушения сна, работа в ночные смены; сниженная физическая активность.
Мастопатию можно считать биомаркером гормонального неблагополучия на уровне организма и локального неблагополучия в ткани МЖ. Множественные факторы риска нарушают гормональный баланс в организме женщины, вызывают гиперэстрогению и гиперпролиферацию эпителия в ткани МЖ, что приводит к развитию мастопатии, а при наличии врожденных или приобретенных повреждений генов – РМЖ.
Риск РМЖ у больных мастопатией
Мастопатия является и самостоятельным фактором риска РМЖ. В эпидемиологических когортных исследованиях при сроках наблюдения за женщинами от 6 до 20 лет установлено, что относительный риск РМЖ (в сравнении с частотой РМЖ в общей популяции, с женщинами без мастопатии, с непролиферативной мастопатией) при мастопатии без пролиферации эпителия статистически недостоверно, но в некоторых исследованиях и статистически достоверно, повышается в 1,27–2,23 раза; при мастопатии с гиперплазией без атипии достоверно повышается в 1,53–3,58 раза; при мастопатии с атипичной гиперплазией достоверно повышается в 2,03–10,35 раза [38]. Dyrstad S.W. et al. провели метаанализ 32 эпидемиологических ретроспективных и проспективных исследований о связи мастопатии с риском РМЖ; относительный риск РМЖ при непролиферативных формах мастопатии статистически недостоверно повышался до 1,17, при пролиферативных формах без атипии – достоверно повышался до 1,76, при пролиферативных формах с атипией – до 3,93 [39].
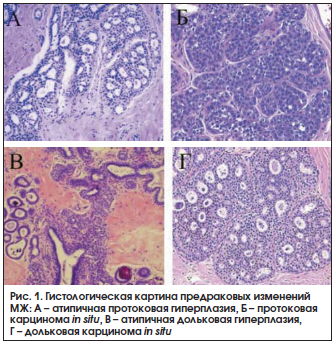
К предраковым изменениям МЖ относят протоковую атипичную гиперплазию и карциному in situ, дольковую атипичную гиперплазию и карциному in situ, склерозирующий аденоз, радиальный рубец [40]. Основные формы предрака МЖ приведены на рисунке 1.
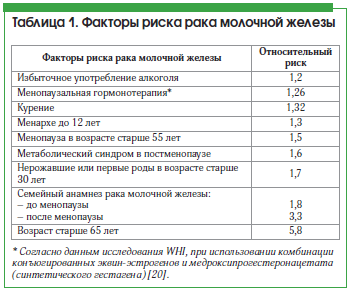
В таблице 2 указывается степень риска РМЖ при мастопатии по данным R.J. Santen и R. Mansel [40].

Коллегия американских патологов рекомендовала подразделять женщин с мастопатией на 3 категории в зависимости от выявленных при биопсии МЖ морфологических изменений: 1) непролиферативная – риск РМЖ не повышен и равен популяционному; 2) пролиферативная без атипии – риск РМЖ повышен в 1,5–2 раза по сравнению с популяцией; 3) пролиферативная с атипией – риск РМЖ повышен в 4–5 раз по сравнению с популяцией [41]. При биопсии МЖ и морфологическом обследовании примерно у 5% женщин с мастопатией выявляется атипическая гиперплазия [42].
Лечение мастопатии и профилактика РМЖ
Стандартов лечения мастопатии на сегодняшний день нет. К общим недостаткам большинства применяемых сегодня средств можно отнести невысокую эффективность, побочное и токсическое действие, необходимость применения в виде комплекса с другими средствами, нацеленность только на облегчение патологической симптоматики, а не на более серьезную задачу – профилактику РМЖ. Поэтому актуальной является проблема создания специальных лекарственных средств для лечения мастопатии. С учетом характера данной патологии такие средства должны быть эффективными, безопасными, пригодными для длительного применения, направленными на профилактику РМЖ. Патогенетическое лечение мастопатии относят к первичной и вторичной профилактике РМЖ [43, 44].
В настоящее время для патогенетического лечения мастопатии существуют лишь единичные препараты. Например, лекарственный препарат Мамоклам, который производят из липидной фракции бурой морской водоросли Laminaria; действующими веществами Мамоклама являются органический йод, полиненасыщенные жирные кислоты омега-3 типа, хлорофилл. Мамоклам разрешен для медицинского применения в качестве лекарственного средства для лечения мастопатии. В эпидемиологических исследованиях показано, что все 3 действующих вещества Мамоклама снижают риск развития РМЖ. В клинических исследованиях доказано, что Мамоклам вызывает регрессию масталгии, ослабляет предменструальное нагрубание МЖ, вызывает регрессию уплотнений и кист в МЖ, снижает маммографическую плотность, нормализует процессы пролиферации эпителия МЖ, нормализует менструальный цикл и баланс тиреоидных и половых гормонов [45–47].
Патогенетическое лечение мастопатии должно быть направлено на нормализацию гормонального баланса в организме женщины, прежде всего баланса половых гормонов; на уменьшение гиперэстрогении как на системном уровне, так и на уровне рецепторного аппарата клеток в ткани МЖ; на подавление процессов гиперпролиферации железистого эпителия МЖ. Основным действующим веществом Мамоклама является йод в органически связанной форме (в составе аминокислот). При поступлении в организм в дозах, превышающих суточную потребность, йод накапливается в тканях МЖ и оказывает прямое действие на патогенетические пути развития мастопатии: подавляет пролиферацию эпителия, индуцирует апоптоз и дифференцировку клеток, снижает чувствительность ткани МЖ к эстрогенам; в щитовидной железе формируются йодолипиды, которые оказывают антиоксидантное действие и контролируют клеточную пролиферацию в МЖ; йод также опосредованно влияет на состояние МЖ, нормализуя баланс тиреоидных и половых гормонов, уменьшая местную гиперэстрогению в тканях МЖ [48–50]. Показано, что при лечении мастопатии йодом в дозах, превышающих суточную потребность, нормализуется архитектоника тканей МЖ [51]. Длительный прием йода в дозах, превышающих суточную потребность, возможен только для органического йода, который содержится в Мамокламе. Другой компонент Мамоклама – полиненасыщенные жирные кислоты омега-3 типа также влияют на патогенетические пути развития мастопатии: формируют структуру и определяют вязкость клеточных мембран, регулируют клеточные сигналы, нормализуют баланс эстрогенов, в результате чего уменьшают гиперэстрогению и ослабляют пролиферацию клеток в ткани МЖ [52].
Выводы
1. К группе повышенного онкологического риска женщины, страдающие мастопатией, могут быть отнесены после оценки всех индивидуальных факторов риска и морфологического анализа тканей МЖ.
2. Решающим в оценке степени риска развития РМЖ у больных мастопатией является морфологическое исследование ткани МЖ, полученной при биопсии. Риск РМЖ не повышается или является минимальным при непролиферативных формах мастопатии, при пролиферативной форме без атипии риск возрастает в 2 раза, при пролиферативной с атипией – в 4 раза и достигает наиболее высоких цифр (до 12 раз) при протоковой или дольковой карциноме in situ.
3. Своевременная диагностика и патогенетическое лечение мастопатии не только улучшают качество жизни, но и должны быть направлены на профилактику РМЖ. Мамоклам – эффективный и безопасный лекарственный препарат для патогенетического лечения мастопатии, при длительном применении Мамоклам снижает риск РМЖ.
Читайте также:

