Мальчик с огромным носом опухоль

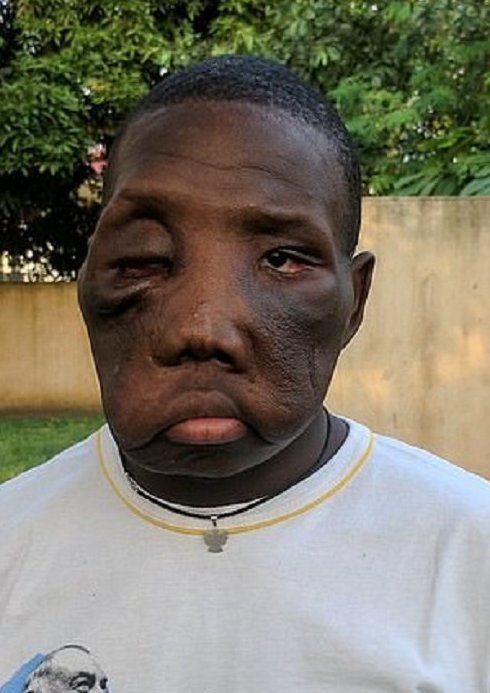
Опухоль лица массой более 4,5 кг хирурги из США собираются удалить у кубинского мальчика, которого не рискнули оперировать местные врачи. Если не избавиться от опухоли, она задушит мальчика или сломает ему шею. Хирурги не гарантируют, что операция пройдет успешно, но готовы рискнуть.
Опухоль лица массой более 4,5 кг хирурги из США планируют удалить у кубинского мальчика, которого побоялись оперировать местные врачи. Об этом сообщает издание Miami Herald.
14-летний Эмануэль Зейес страдает от полиостотической фиброзной дисплазии – заболевания, при котором часть костной ткани заменяется волокнистой тканью. Болезнь нередко становится причиной переломов костей рук, ног, черепа.
Диагноз Эмануэлю был поставлен, когда мальчику исполнилось два года. Болезнь затронула кости в его бедрах и вызвала их деформацию.
Около двух лет назад на левой стороне носа мальчика появилось образование, напоминающее прыщ.
За прошедшее время опухоль разрослась до размеров баскетбольного мяча и, хотя она доброкачественная, из-за размеров она может задушить ребенка или сломать ему шею.

Опухоль покрывает лицо Эмануэля, затрагивая кости носа и нижней челюсти. Дышать мальчик может только через рот, да и то с трудом, так как опухоль давит на трахею. Кроме того, ему сложно проглатывать пищу, поэтому он страдает от истощения. И, хотя у Эмануэля нормальное зрение, опухоль закрывает ему обзор.
За все эти годы семья обращалась ко многим кубинским врачам, но те ничего не смогли сделать – удаление опухоли, по их словам, несло большой риск.
Раньше Эмануэль, несмотря на болезнь, старался вести нормальную жизнь — посещал школу, заводил друзей. Единственным заметным его отличием от сверстников были костыли, необходимые ему для передвижения. Но, по мере роста опухоли, ему пришлось уйти из школы, сесть в инвалидное кресло. Мальчик оказался в одиночестве.
Родители Эмануэля — пасторы церкви евангельских христиан в провинции Вилья-Клара в центральном регионе Кубы. Миссионеры из США увидели мальчика и решили узнать, не нужна ли семье помощь. Получив согласие, они представили рентгеновские снимки Эмануэля на медицинской конференции в США.
Снимки несколько озадачили присутствовавших на конференции врачей. Помочь мальчику вызвался доктор Роберт Маркс, глава отделения челюстно-лицевой хирургии в Университете Майами.
Но сам он уже сталкивался с этой болезнью. Он не раз оперировал людей с крупными опухолями лица, например, Марли Кассеус — гаитянку с опухолью весом в 7 кг. Как и Эмануэль, она не могла нормально дышать и есть. Для того, чтобы полностью избавиться от опухоли, понадобилось около десятка операций. Первая из них была проведена в 2005 году и длилась 16 часов.
А в 2008 году Маркс прооперировал девочку из Вьетнама, нижняя часть лица которой также была поражена опухолью, масса которой тоже достигла 7 кг –1/5 массы тела девочки.
Несмотря на то, что в ходе 14-часовой операции девочка потеряла много крови из-за рассечения крупных сосудов, питавших опухоль, она выжила и, по словам врачей, получила шанс на нормальную жизнь в родной деревне.
Семья получила медицинскую визу — приглашение от клиники на лечение. Они остановились в учрежденной благотворительным фондом семейной гостинице неподалеку от больницы, где будет проведена операция.
По расчетам врачей, операция продлится около 12 часов, для ее проведения потребуются четыре хирурга. Они планируют удалить опухоль и реконструировать нос мальчика, чтобы он снова мог дышать. После этого понадобятся другие операции — необходимо будет провести реконструкции щек, челюсти и других частей лица, а также установить зубные протезы.
Операция, необходимые препараты и уход за мальчиком в послеоперационный период обойдутся минимум в $200 тыс. Сбором денег занимаются благотворительные организации.
Доктор Маркс и его команда не могут гарантировать, что операция пройдет успешно, однако постараются сделать все возможное. Операция назначена на 12 января 2018 года.

Камбу Си с Берега Слоновой Кости было 10 лет, когда у него на щеке впервые появилась опухоль. Вскоре у него диагностировали редкий вид рака — лимфому Беркитта. К 18 годам опухоль полностью закрыла лицо, и юноше пришлось лететь в Италию, где в результате операции, подкрепленной различными видами терапии, врачам удалось удалить опухоль и восстановить Камбу лицо.
Подросток с гигантской опухолью на лице, из-за которой от него отказалась собственная мать, был прооперирован, и после курса лечения смог воссоединиться со своей семьей. Ждя этого Камбу Си из поселка Бондуку в Кот Д’Ивуар пришлось отправиться в Италию, где врачи сумели удалить опухоль, которая целиком покрывала лицо юноши.
Камбу Си было 10 лет, когда на его щеке впервые появилась опухоль. На родине врачи не брались лечить его. Восемь лет опухоль росла, и в итоге покрыла все его лицо и негативно повлияла на зрение.

Дома юноше приходилось нелегко: в своем поселении он фактически стал изгоем. Местные жители не понимали, что с ним, и боялись от него заразиться. Его бросила даже родная мать; отец оставался единственным человеком, который хоть как-то поддерживал его. Лишь после прибытия в госпиталь Паскаля в Неаполе 14 месяцев назад юноша узнал, что у него — лимфома Беркитта, редкая форма рака, поражающая иммунную систему.


После того, как хирургам удалось победить рак, они стали работать над реконструкцией лица юноши.

За восемь лет роста опухоль полностью исказила все черты лица юноши.

Юноше пришлось пройти через несколько операций, чтобы обрести нормальное лицо.


После лечения Камбу Си смог, наконец, воссоединиться со своей матерью, которая отказалась от него из-за страшной опухоли.

Встреча с отцом, поддерживавшим юношу все время болезни, была особенно трогательной.

Теперь, после восстановления лица, юноша, наконец, без страха смотрится в зеркало.


Подросток с гигантской опухолью на лице, из-за которой от него отказалась собственная мать, был прооперирован, и после курса лечения смог воссоединиться со своей семьей. Ждя этого Камбу Си из поселка Бондуку в Кот Д'Ивуар пришлось отправиться в Италию, где врачи сумели удалить опухоль, которая целиком покрывала лицо юноши.
Камбу Си было 10 лет, когда на его щеке впервые появилась опухоль. На родине врачи не брались лечить его. Восемь лет опухоль росла, и в итоге покрыла все его лицо и негативно повлияла на зрение.

Дома юноше приходилось нелегко: в своем поселении он фактически стал изгоем. Местные жители не понимали, что с ним, и боялись от него заразиться. Его бросила даже родная мать; отец оставался единственным человеком, который хоть как-то поддерживал его. Лишь после прибытия в госпиталь Паскаля в Неаполе 14 месяцев назад юноша узнал, что у него - лимфома Беркитта, редкая форма рака, поражающая иммунную систему.
В течение шести месяцев Камбу Си проходил химиотерапию, радиотерапию и лечение стволовыми клетками, чтобы уменьшить опухоль. "Когда я приехал сюда, я боялся, - признается он. - Кажется, я не чувствовал ничего, кроме страха. Собственный нос не давал мне видеть, и чтобы увидеть что-то, мне приходилось оттягивать его вниз. Но через три дня после начала химиотерапии я понял, что мне больше не нужно этого делать. Теперь я счастлив и уже не плачу каждый раз, когда выхожу из дома. Я счастлив, что могу общаться с людьми. Я хожу гулять, развлекаюсь, веселюсь. У меня нет проблем, я очень счастлив".
После того, как хирургам удалось победить рак, они стали работать над реконструкцией лица юноши.
За восемь лет роста опухоль полностью исказила все черты лица юноши.
Юноше пришлось пройти через несколько операций, чтобы обрести нормальное лицо.
"Болезнь деформировала лицевые кости пациента, - рассказывает доктор Франк Ионна. - При этом его лицо стало асимметричным, его левая часть отличается от правой. На одной части наблюдается излишек костей, на другой их, наоборот, не хватает".
Для тоо, чтобы вернуть юноше лицо, потребуется несколько операций, и . При этом на правой стороне лица пришлось восстанавливать недоразвившиеся из-за опухоли скулу и глазницу. Поскольку кости юноши еще не восстановились после радиотерапии, врачи начали реконструкцию с нижней части лица. Три часа потребовалось доктору Ионе, только чтобы удалить пораженную опухолью кожу и справиться с тканью, пораженной шрамами после радиотерапии. "После радиотерапии ткани затвердели, как камень. Это было очень трудно", - говорит врач. Тем не менее, первая серия операций прошла удачно, и лицо юноши стало обретать форму.
После лечения Камбу Си смог, наконец, воссоединиться со своей матерью, которая отказалась от него из-за страшной опухоли.
Встреча с отцом, поддерживавшим юношу все время болезни, была особенно трогательной.
Теперь, после восстановления лица, юноша, наконец, без страха смотрится в зеркало.
Через три недели после операции юноша вернулся в Кот Д'Ивуар, воссоединившись с родными. Через некоторое время ему предстоит возвращение в Италию для следующих операций, но теперь он наслаждается общением с родными и соседями, которые больше не шарахаются от него. "Мое лицо изменилось, - говорит он. - Все еще не закончено, но изменения есть. И сам я изменился. До отъезда я ничего не видел. Теперь, прибыв в свою страну, я вновь могу видеть. Я не знаю, что будет дальше, какими будут мои отношения с людьми. Но я приехал. После нового года я пойду в школу, буду учиться и решать, чем заняться в будущем".
На Южном Урале ежегодно больше сотни детей становятся пациентами онкологов
Фото: Артём Ленц
Рак не щадит не только пожилых — часто его жертвами становятся молодые люди и даже маленькие дети. В прошлом году у детских онкологов на Южном Урале добавилось 116 пациентов, причём многие попадают к врачам в запущенном состоянии. 15 февраля отмечается Международный день борьбы с детским раком. В преддверии этой даты мы решили спросить у врача, на какие симптомы родителям нужно обращать внимание, чтобы не пропустить рак у ребёнка, ведь в большинстве случаев при своевременной помощи он излечим.
Синяки на мягких местах — повод задуматься, что что-то не так с кровью
По словам заместителя главного врача Челябинской областной детской клинической больницы по детской онкологии и гематологии, профессора Ирины Спичак, около трети онкозаболеваний у детей составляют лейкозы — злокачественные заболевания крови.
— Кроветворение у нас работает всю жизнь, работает очень интенсивно, клетки постоянно проходят процессы деления, и поэтому именно в этой ткани чаще случаются поломки генетического аппарата клеток. Но если организм ослаб и не может распознать и уничтожить мутировавшую клетку, она может в какой-то момент дать начало опухолевому росту, — объясняет доктор. — Поэтому больше всего среди онкологических заболеваний у детей, конечно, лейкозов.
У лейкозов есть довольно специфические симптомы, если вы их обнаружили у ребёнка, то нужно показаться врачу.
На счету Ирины Спичак не одна спасённая детская жизнь
Фото: ЧОДКБ / Vk.com
Большинство маленьких пациентов с лейкозами врачам удаётся вылечить: если 10 лет назад выздоравливали восемь из десяти детей, то сегодня уже 90 процентов маленьких пациентов имеют шанс на здоровую жизнь после лечения.
Шаткая походка и рвота по утрам могут быть симптомами опухоли мозга
На втором месте по распространённости у детей — опухоли центральной нервной системы.
Такие опухоли могут появляться во всех отделах нервной системы — в разных структурах головного или спинном мозге, от этого, как правило, и зависят симптомы заболевания.
— Проявляются такие опухоли обычной неврологической симптоматикой: у ребёнка может нарушиться походка, измениться почерк, появиться косоглазие или двоение в глазах, судороги, — перечисляет Ирина Спичак. — Насторожить должна повторяющаяся рвота: если ребёнок регулярно утром встаёт, и, пока не вырвет, ему легче не становится, это плохо. Конечно, и судороги, и рвота могут быть проявлением каких-то воспалительных заболеваний, но однозначно с этим нужно обратиться к врачу.
Каждый ребёнок, столкнувшийся с онкологией, проходит сложный путь
Фото: Илья Бархатов
Ещё один тревожный симптом — головные боли. Часто родители считают, что ребёнок симулирует, но врач советует лучше присмотреться к своему чаду в такие моменты, и если жалобы повторяются, обязательно пройти обследование.
— У нас есть девочка-подросток из Копейска, у которой были такие головные боли, что она горстями ела обезболивающие таблетки, пока сама не взяла деньги и не пошла на МРТ, — приводит пример доктор. — Вот так к нам и попала.
При таких опухолях без операции не обойтись, плюс врачи подключают все возможности современной медицины — химиотерапию, лучевую и протонную терапии, кибернож.
Трудно дышать — тревожный симптом
Третье место среди онкозаболеваний у детей занимают лимфомы, опухоли, которые растут из лимфоузлов. Первый и главный симптом — их увеличение, но проблема в том, что заметить можно только поверхностные лимфоузлы, а если повреждённые опухолью разросшиеся лимфоидные ткани находятся в брюшной полости или за грудиной, тут уже сложнее.
Более 90 процентов лимфом успешно поддаются лечению, дети выздоравливают. Главное — заметить опасные симптомы как можно раньше.
Больница на долгие месяцы становится для пациентов вторым домом
Фото: пресс-служба ЧОДКБ
Остальные локализации встречаются реже, например, пациентов с костными саркомами южноуральские врачи видят в среднем по пять-семь человек в год, с ретинобластомами (злокачественными новообразованиями сетчатки глаза. — Прим. ред.) — в среднем трёх человек.
Если ребёнок жалуется на боль, это не настораживает, но если это часто и локализуется в одном и том же месте, лучше перестраховаться и обратиться к медикам.
В случае же с ретинобластомами детям очень важно в установленные сроки проходить профилактические медицинские осмотры, скрининговые осмотры окулиста дают шанс поймать опухоль на ранней стадии.
— В прошлом году у нас появился малыш с ретинобластомой — мама не поехала на малышковую комиссию, а когда болезнь всё же обнаружили, опухоль была уже на двух глазках, и теперь мы с федеральными центрами пытаемся хотя бы один глаз сохранить, — приводит пример специалист.
Признаками ретинобластомы могут стать появившееся косоглазие, помутнение глаза, но есть и один необычный симптом.
— Когда фотографируют со вспышкой, все видели на фото эффект красных глаз. Если глаз здоров, опухоли нет, то сетчатка отражает вспышку красным свечением. А если появилась опухоль, зайчик с поражённого глаза будет белым, — говорит доктор. — За 20 лет с ретинобластомами у нас прошло 44 человека, четверых в начале пути мы не смогли вылечить, потому что случаи были слишком запущенными. Один мальчик потерял оба глаза, но он жив, учится, занимается плаваньем и музыкой.
Фото: Дмитрий Гладышев (инфографика)
Встречаются у детей и опухоли внутренних органов, причём зачастую огромные. Недавно хирурги прооперировали полугодовалую малышку с опухолью почки. Когда образование удалили, не могли найти подходящую посуду, чтобы поместить в консервирующий раствор и далее отправить эту беду в лабораторию на исследование — она не помещалась в литровую банку!
— Когда детки маленькие, мамы их купают, гладят животик, делают гимнастику и массаж. Вот если вы заметили, что в животе есть что-то, похожее на плотное образование, нужно обязательно обратиться к врачу. Иногда просто смотришь на живот, и сразу видно, что он асимметричный, такое трудно не заметить. У нас был случай, когда четырёхлетний мальчик сам у себя обнаружил в животе большую опухоль, — говорит Ирина Спичак.
По статистике, 80 процентов детей с опухолями почек, а это одна из самых частых локализаций на внутренних органах, выздоравливают. Было бы и 100%, если бы не позднее выявление. Здесь главное — не пропустить тревожные звоночки и, если ребёнок часто жалуется на боли в животе, обязательно показаться специалисту.
Конечно, врачи — не боги, несмотря на нешуточную борьбу, каждый год онкологические заболевания уносят детские жизни. Есть заболевания, которые до сих пор вообще не нашли способа контролировать и тем более излечивать. Но хочется спасти всех.
— Мы сейчас работаем мультидисциплинарной командой, имеем в распоряжении всех узких специалистов больницы, нам доступны все самые современные методики диагностики и лечения, новейшие лекарственные препараты. В последние 10 лет у нас чётко работает кооперация с федеральными клиниками: если пациенту потребуется, он своевременно получит трансплантацию или эндопротезирование, — говорит Ирина Спичак. — За последние четверть века мы вылечили уже более двух тысяч малышей. Дети — наше самое дорогое, они должны жить и быть здоровыми!
В Челябинской областной больнице сконцентрированы все возможности для помощи детям, столкнувшимся со страшной болезнью
Фото: Илья Бархатов
Хотите почитать истории челябинцев, победивших рак?
Во Всемирный день борьбы с онкозаболеваниями мы рассказывали историю молодой челябинки, которая победила лимфому Ходжкина и теперь помогает другим настроиться позитивно на излечение.
Семилетняя Алиса Литвинова, которая борется саркомой, вышла на сцену и сыграла в спектакле после химиотерапии и тяжёлой операции.
Какие виды рака лидируют на Южном Урале у взрослых и кто чаще в зоне риска — в нашем материале.
![]()
Злокачественные опухоли носа и околоносовых пазух встречаются очень редко у детей, поэтому диагноз часто устанавливают поздно. Не имеют характерных симптомов, их проявления нелегко отличить от обычных симптомов распространенных болезней носа и пазух.
Общие проявления злокачественных опухолей носа и околоносовых пазух. Опухоли полости носа часто длительное время не проявляют себя клинически и поэтому ранняя диагностика затруднена. Течение симптомов хроническое и нарастающее.
Подозрение на опухоль носа / пазух вызывают такие симптомы
-
Одностороннее нарушение носового дыхания Односторонняя длительная ринорея Кровянистые выделения из носа Выделения из носа с неприятным запахом Нарушение чувствительности в области иннервации одной из ветвей тройничного нерва Отек в средней области лица Отек в медиальном углу глаза Чувство распирания в голове или лице Ощущение полноты в носу Хроническое течение симптомов
Затрудненное носовое дыхание, выделения из носа, затрудненное питания (особенно в малых детей). Выделение серозные, слизистые, гнойные при присоединении инфекции, могут быть примеси крови. Массивное кровотечение случается редко. Слезотечение является редким симптомом, она наводит на мысль о распространении опухоли в латеральную стенку носа и слезоотводящие пути.
Головная боль является одним из ведущих симптомов. Сильная головная боль проявляется в более поздних стадиях, когда опухоль распространяется на твердую мозговую оболочку, тогда боль становится невыносимой и устойчивой к лечению. В случаях распространения на ветви тройничного нерва может быть гипестезия и даже анестезия соответствующих участков лица. Некоторые виды опухолей могут вызывать боль зубов верхнего ряда.
Проявлениями распространение на соседние ткани является ограничение подвижности глазного яблока, смещение глазного яблока, птоз, отек мягких тканей медиального угла глаза, век, щеки, альвеолярного отростка, нарушение жевания, поражения черепно-мозговых нервов, слезотечение и увеличение регионарных лимфоузлов.
Экзофтальм может быть при распространении опухоли в сетчатые пазухи и орбиту. Он сопровождается диплопией, хемозом, нарушением остроты зрения и даже слепотой.
При направлении роста опухоли носа и пазух наружу может быть деформация лица. Могут быть увеличены регионарные лимфоузлы.
Может появиться нарушения слуха по звукопроводящим типу вследствие блокады слуховой трубы. Это может быть доминирующим и даже первым симптомом опухоли, особенно в односторонних случаях. Поэтому при нарушении слуха по звукопроводящим типу обследования надо выполнить в направлении исключения / подтверждения неопластического процесса носа / носоглотки.
Прогрессирующее течение болезни с симптомами, которые выходят за пределы обычных распространенных болезней носа и пазух, должны направить врача в направлении диагностики возможной опухоли.
К клиническим признакам, которые наводят на мысль об опухоли, относятся:
-
односторонние изменения, изъязвление поверхности слизистой носа и патологических масс в носу, деструкция соседних костных структур, тризм, неврологические проявления.
Диагностика основывается на анамнезе, осмотре, пальпаторному обследовании полости рта, носа и глотки. Выполняют переднюю и заднюю риноскопию, эндоскопию носа, в старших детей под местным обезболиванием, у маленьких детей для этого может потребоваться общая анестезия. Точный диагноз можно установить путем биопсии.
В диагностике очень важны КТ и МРТ. Эти методы не исключают, а дополняют друг друга.
Если есть подозрение распространения на основание черепа, то следует выполнить ангиографию и исследование ликвора. Выполняют пальпацию шейных лимфоузлов, носоглотки, ультразвуковое исследование шеи; нужны консультации офтальмолога, невролога.
Также следует искать метастазы в легких, костях, мозге, печени.
Дифференциальная диагностика. Синуситы и их осложнения, доброкачественные опухоли, полипы, инородные тела, врожденные пороки развития.
Есть три метода лечения: операция, лучевая терапия и химиотерапия. Можно также применять комбинацию этих методов.
Применяют три стандартные методики устранения опухолей:
- частичное устранение верхнечелюстной кости, при необходимости с лобным отростком;
- полное устранение верхнечелюстной кости
- удаление содержания орбиты во время операции первого или второго типа.
Выбор операции зависит от вида, локализации и размера опухоли.
Объем операции при злокачественных опухолях должен быть всегда большой и поэтому обязательно повторная операция для реконструкции или введения протеза для закрытия внешних и внутренних дефектов.
Только 15-20% таких больных имеют метастазы в лимфоузлы, а 5% — метастазы, распространены гематогенным путем. Полную лимфаденэктомию выполняют только при подтверждении метастазов.
Ее применяют как самостоятельное лечение или как предоперационное или послеоперационное лечение. Лучевую терапию применяют при опухолях, очень чувствительных к облучению, или же при неоперабельных опухолях. Во всех остальных случаях показано хирургическое лечение, соединенное с лучевой терапией, возможно, усиленное химиотерапией.
До сих пор не определили роли химиотерапии при первичном лечении злокачественных опухолей носа и околоносовых пазух, особенно в отношении отдаленных результатов. Имеет определенную пользу как паллиативное лечение неоперабельных опухолей.
Прогноз тем хуже, чем ближе опухоль до основания черепа. При применении соответствующего лечения можно достичь показателя пятилетнего выживания в 30-40%. Указанные результаты могут быть лучшими или худшими в зависимости от многих факторов.
Это агрессивная злокачественная опухоль мягких тканей, которая возникает из клеток скелетных мышц — рабдомиобластов. Частая злокачественная опухоль у детей (5-10%) и одна из наиболее частых опухолей мягких тканей головы и шеи у детей. Как обычно, это врожденная опухоль, растет быстро в течение первого года жизни ребенка. Метастазы преимущественно гематогенные.
Среди всех рабдомиосарком у 31% опухоль локализована в носоглотке и орбите. Пазухи вовлечены в 9% всех случаев. Соотношение ребята: девушки = 1,5: 1.
Гистологически выделяют четыре основных типа: эмбриональный, альвеолярный, плеоморфный, веретеноклеточный.
Эмбриональный тип — чаще всего встречается в практике ЛОРа, преимущественно у детей до 5 лет; в 25% он содержится в носоглотке и эта форма имеет лучший прогноз. Альвеолярный тип преимущественно поражает детей в возрасте от 5 лет, подростков и молодых людей; опухоль может быть расположена в околоносовых пазухах и имеет плохой прогноз. Плеоморфный случается существенно реже, преимущественно у взрослых и имеет плохой прогноз.
Биопсия и выявления иммуногистохимическим методом антител против десмина и MYF4 (миогенин) MYOD1, быстрый миозин, миоглобин и MSA менее специфическими маркерами. КТ (лучше показывает распространение опухоли на костные структуры); МРТ пазух носа(лучше визуализация опухоли).
Мультимодальная терапия. Хирургия, если возможно радикальное удаление, лучевая терапия при резидуальной болезни или отсутствия возможности операции. Рецидивы после операции возникают очень часто и быстро.
Химиотерапия классически включает винкристин — актиномицин — циклофосфамид, при монотерапии применяют адриамицин. Может быть полезна лучевая терапия, однако позже могут возникнуть деформации и асимметрия лица.
Стандартная химиотерапия: VAC (винкристин, дактиномицин, циклофосфамид) при неметастатического рабдомиосаркома, VAC-IE (VAC + ифосфамид + этопозид) при рабдомиосаркома среднего риска. При высоком риске метастазирования добавляют лучевую терапию и новые препараты: карбоплатин, иринотекан, топотекан, винорельбин.
Плохой, поскольку диагноз почти всегда поздний вследствие неспецифичности симптомов. Пятилетняя выживаемость от 80% (I стадия) до 20% (IV стадия). Если возможно радикальное устранение, то шансы на выздоровление возрастают до 90%.
Частая эпителиальная злокачественная опухоль носа и пазух у детей. Частая локализация — верхнечелюстная пазуха, предельная максил-етмоидальна участок и средняя носовая раковина. Опухоль вызывает деструкцию соседних костных структур.
Делится на три основные гистологические типы: кератинизуюча плоскоклеточная карцинома (тип I), некератинизуюча плоскоклеточная карцинома (тип II), базалоидна плоскоклеточная карцинома (никогда не случается у детей). Некератинизуючу плоскоклеточное карциному ассоциируют с вирусом Эпштейна-Барра.
Стойка заложенность носа, хронические синуситы, плохо поддающиеся лечению, частые головные боли или боли в области пазух, боль или отек глаз, отек век одного глаза или потеря зрения, ухудшен обоняние, боль, онемение или смещение зубов, частые носовые кровотечения, усталость, выраженная потеря массы тела.
Диагностика . Биопсия, КТ, МРТ.
Дифференциальная диагностика . Можно спутать с полипом, гематомой / абсцессом перегородки носа. Необходима гистологическая дифференциация с рабдомиосаркома.
Лечение выбора — лучевая терапия в высоких дозах участок опухоли и в умеренных дозах на зоны риска. В специализированных центрах к лечению добавляют системную химиотерапию и иммунотерапию.
Лечение выбора — радикальное хирургическое удаление в комбинации с лучевой терапией. Типы хирургического удаления включают: полное иссечение, полное или частичное удаление верхней челюсти, черепно-лицевая резекция. Химиотерапия может быть как вариант паллиативного лечения.
Прогноз плохой при низкодифференцированных вариантах и при распространении в полость черепа, орбиту и при поражении черепно-мозговых нервов. Пятилетняя выживаемость составляет от 20 до 90% в зависимости от гистологического типа опухоли.
Остеосаркома черепно-лицевых костей составляют менее 10% от всех остеосарком. Редкая опухоль, преимущественно из сетчатых, клиновидных пазух или происходит с верхней челюсти. Описаны случаи остеосаркома пазух от 1-летнего возраста. Описан случай остеосаркомы носовых костей в 4-летнего ребенка, а также первичной остеосаркомы сетчатых пазух в 13-летнего ребенка.
Остеосаркома головы и шеи, как обычно, возникают вторично после лучевой терапии или химиотерапии по поводу другой опухоли. Первичные остеосаркома носовой полости и пазух встречаются редко (в 0,5-8,1% случаев всех первичных остеосарком).
Соотношение мальчики: девочки = 1: 1.
Проявления . Первый симптом — боль без других проявлений. Потом — отек лица и язвы на небе, выпадение зубов и образование свища между верхнечелюстной пазухой и полостью рта. Распространение опухоли в соседние структуры вызывает затрудненное носовое дыхание, экзофтальм, носовые кровотечения.
Диагноз . КТ, МРТ. Радиологические признаки нетипичны.
Лечение . Лечение выбора — хирургическое с комбинацией с лучевой или химиотерапевтическим.
Прогноз . Пятилетняя выживаемость — 30% пациентов.
У детей чаще встречаются высокодифференцированные ангиосаркомы. Они составляют 2% от всех сарком, а из них только 1-4% локализованы в участках головы и шеи. Происходит из мезотелия сосудов. Случается редко, растет медленно. В области головы и шеи чаще всего развивается в костях черепа, нижней челюсти и в верхнечелюстной пазухе.
Проявления . Такие же, как и в других опухолей верхней челюсти. Макроскопический вид нехарактерный.
Диагноз . Радиологические методы. Гистологическая диагностика сложна.
Лечение . Хирургическое устранение, соединенное с лучевой терапией.
По сравнению частые у детей. Фибросаркомой составляют 7-10% от всех сарком области головы и шеи. Эти новообразования локализованы в периосте. Фибросаркомой, как обычно, — безкапсульни, медленно растущие опухоли. Они могут прорасти в соседние структуры или атрофуваты соседние кости прямым давлением. Фибросаркома носа может метастазировать.
Хондросаркома составляет примерно 15% от всех первичных злокачественных опухолей костей.
Проявления . Полипоидных массы, которые распространяются в соседние участки.
Лечение . Лечение выбора — полное хирургическое удаление с окружающими участками здоровых тканей. Хондросаркомы, как правило, устойчивы к радиации и химиотерапии через медленный рост опухолей с относительно низкой долей деления клеток.
Прогноз при Хондросаркома лучше, чем при других видах сарком головы и шеи. В общем 5-летний показатель выживаемости колеблется от 54 до 81%.
Очень редкая опухоль, которая происходит из обонятельных клеток ольфакторного эпителия. Характерный агрессивный подслизистый рост с деструкцией костей.
Эпидемиология. До 20% всех случаев естезионейробластом диагностируют у детей. Доминирует у мальчиков. Описаны случаи естезионейробластомы в возрасте до 1 года. Чем меньше ребенок, тем агрессивнее течение опухоли.
Распространенность у детей составляет 0,1 на 100 000 детей в возрасте до 15 лет, однако эта опухоль является самой распространенной злокачественной опухолью полости носа — 27% всех случаев.
Проявления . Симптомы неспецифические. Первые проявления — заложенность носа и сильные носовые кровотечения. При осмотре — красно-серый или фиолетово-серый полипоидных образование с хорошей васкуляризацией, локализованный преимущественно между верхней третью перегородки носа и латеральной стенкой полости носа. У детей часто распространяется в орбиту, о чем свидетельствует появление нарушения зрения. Нередко интракраниального распространение с инфильтрацией твердой мозговой оболочки, ольфакторной луковицы и лобной доли мозга. Метастазы встречаются редко.
Дифференциальная диагностика . Саркома и рак, поскольку гистологически подобные.
Диагноз . Биопсия, КТ, МРТ.
Лечение . Частым методом выбора является хирургическое лечение с лучевой терапией. В запущенных случаях добавляют химиотерапию.
Прогноз . Выживание при применении комбинированной терапии 78% (5-летнее), 71% (10-летнее) и 65% (15-летнее). Рецидив наблюдается в 55% случаев. Местные рецидивы могут наступить через много лет после лечения.
Неходжкинсие лимфомы носа и околоносовых пазух — редкие злокачественные образования, представляющие от 3 до 5% всех злокачественных новообразований, преимущественно B-лимфоцитарного типа. А именно неходжкинская лимфома составляет 60% всех лимфом. Имеет агрессивный ангиоинвазивний рост. Часто приводит к эрозии и некроза костей.
Проявления . Лимфаденопатия шеи. Экстранодальных вариант чаще встречается у детей и проявляется опухолевыми разрастаниями в зоне кольца Вальдеера, носа и параназальных синусов, орбиты, верхней или нижней челюсти. Частыми симптомами являются заложенность носа, носовые кровотечения, головная боль и односторонний отек лица, щеки или нос. Другими редкими симптомами являются диплопия или нечеткость зрения, боли в носу или боли при жевании.
Диагноз . Биопсия, КТ.
Дифференциальная диагностика . Другие виды опухолей, летальная срединная гранулема.
Лечение . Лечение выбора — системная химиотерапия. Лучевая терапия играет ограниченную роль. Перспективным считается иммунотерапия, что сейчас находится на этапе клинических исследований. Как исключение, при локализованных экстранодулярный формах хирургическое лечение дает хороший результат.
Гемангиоперицитома — опухоль мягких тканей, возникает с перицитов Циммермана, которые расположены вне ретикулиновою оболочкой эндотелия. Критериями дифференциальной диагностики злокачественной и доброкачественной гемангиоперицитомы является не только существенно увеличена митотическая активность, незрелость / плеоморфизм клеток, очаговые кровоизлияния и некрозы, а также и величина опухоли.
Эта опухоль вдвое чаще встречается в полости носа, чем в околоносовых пазухах. В пазухах гемангиоперицитома в 4 раза чаще встречается у клиновидных и сетчатых пазухах, чем в верхнечелюстной пазухе.
Проявление . Частое проявление — постепенно нарастающая заложенность носа и носовые кровотечения, а также неспецифические симптомы. Макроскопически это полипоидных, красный солидный безболезненный образование, которое имеет быстрый и агрессивный рост. Имеет тенденцию к рецидивам и поздних, отдаленных метастазов.
Лечение . Радикальное хирургическое удаление. При большой опухоли добавляют лучевую терапию и адъювантной химиотерапии в высоких дозах.
Прогноз . Неблагоприятный при нерезектабельной или метастатической опухоли.
Локализованная пролиферация соединительной ткани, которая имеет тенденцию к инфильтративному росту, но без гистологических признаков злокачественной опухоли и без метастазов.
Ювенильная форма отличается от взрослых форм большей агрессивностью и преобладанием клеток.
В настоящее время выделяют две формы ювенильных фибром: псамоматозная фиброма и трабекулярная фиброма. Трабекулярная ювенильная фиброма возникает у детей в возрасте до 15 лет в более 80% случаев.
Очень редко случается исключительная локализация в носу и пазухах, чаще всего поражена верхнечелюстной пазухи.
Проявления . Клинически она чаще бессимптомное. Симптомы меняющиеся и заключаются в отеках лица, синуситах, заложенности носа, смещении зубов, проптоз, прогрессирующей слепоте, обструкции дыхательных путей и прогрессирующих черепно-лицевых деформаций.
Лечение . Лечение выбора — радикальное хирургическое удаление. Роль лучевой терапии и химиотерапии сомнительна, разве что в случаях, которые не поддаются хирургическому лечению.
Редкая злокачественная опухоль, которая происходит из остатков нотохорда (эмбрионального предшественника скелета). Частота — 1 случай на 1 млн человек. Менее 5% хорды диагностируют в первые 20 лет жизни. Преимущественная локализация — крестцово-копчиковая (взрослые), интракраниальная (дети). Хордома носа и околоносовых пазух крайне редкая.
Проявления . Медленно растущая, локально инвазивная опухоль, проявления зависят от первичной локализации и направления роста. Макроскопически — полупрозрачная, дольчатый мукоидного опухоль, покрытая псевдокапсулу.
Диагностика . КТ, МРТ, ангиография, биопсия.
Лечение. Хирургическое лечение; протонная терапия; химиотерапия изучена очень мало.
Прогноз . В отличие от краниоцервикальных хорды, хордомы околоносовых пазух имеют благоприятное течение и потенциально подвергаются излечению.
У детей в носу и пазухах исключительно редки другие злокачественные опухоли — нейрогенная саркома (злокачественная шваннома), злокачественная фиброксантома, саркома Юинга, злокачественная тератома, адено-кистозная карцинома.
Злокачественные опухоли носа и пазух у детей встречаются очень редко. Врачу не следует забывать об этой патологии в нетипичных клинических случаях, так как раннее точный диагноз часто определяет успех лечения и лучший прогноз.
Читайте также:

