Лимфоматоз кожи или болезнь сезари



Синдром Сезари
Синдром Сезари — редкий и своеобразный вариант Т-клеточной лимфомы кожи, протекающий с универсальной эритродермией, генерализованной лимфаденопатией, появлением в крови и в коже атипичных лимфоцитов — клеток Сезари. Синонимы: болезнь Сезари, ретикулярная эритродермия.
Эпидемиология
Мужчины болеют чаще.
Синдром Сезари чаще возникает de novo , реже — развивается на фоне грибовидного микоза.
Выраженный генерализованный зуд.
Физикальное исследование
Испуг, возбуждение, краснота создают впечатление интоксикации.
Ладони и подошвы Ороговение.
Дифференциальный диагноз
Т-клеточный лейкоз-лимфома взрослых (см. с. 548), эксфолиативная эритродермия (см. с. 290, у некоторых больных эксфолиатив-ной эритродермией в крови появляются клетки Сезари).
Дополнительные исследования
• Локализация изменений — эпидермис и дерма. Патологический процесс — пролиферация. В верхних слоях дермы — плотные инфильтраты из лимфоцитов, гистиоцитов и клеток Сезари (как при электронной, так и при световой микроскопии клетки Сезари очень похожи на клетки Лутцнера и отличаются от них лишь большими размерами). В эпидермисе — микроабсцессы Потрие, содержащие клетки Сезари и лимфоциты.
• В лимфоузлах — неспецифическая воспалительная реакция (дерматопатический лимфаденит) или диффузная инфильтрация клетками Сезари, которая полностью стирает нормальную структуру лимфоид-ной ткани. В пораженных внутренних органах — инфильтраты того же клеточного состава, что и в коже.
• Клетки Сезари не служат патогномонич-ным признаком синдрома Сезари, поскольку они иногда появляются при экс-фолиативной эритродермии другой этиологии (например, при красном плоском лишае).
• Иммуногистохимия и иммунофенотипи-рование с помощью проточной цитомет-рии: клетки Сезари несут маркер Т-лим-фоцитов CD 4. Анализ перестроек генов, кодирующих рецепторы Т-лимфоцитов: подтверждает моноклональное происхождение опухолевых клеток.
Электронная микроскопия. Ядра клеток Сезари — неправильной формы, из-за глубоких инвагинаций ядерной оболочки кажутся изрезанными, расщепленными. Такие ядра называют церебриформными благодаря внешнему сходству с извилинами мозга.
Общий анализ крови
Лейкоцитоз (не у всех больных). Содержание клеток Сезари в лейкоконцентрате —
Сочетание трех признаков: эритродермия, генерализованная лимфаденопатия и большое число клеток Сезари в мазке лейкокон-центрата.
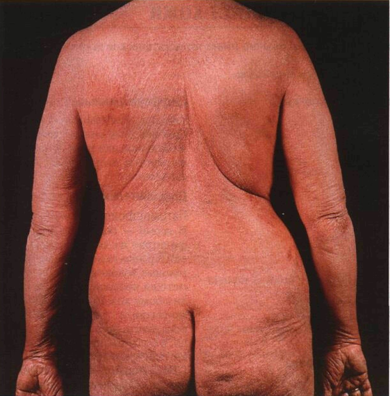
Рисунок 21 -8. Синдром Сезари. Универсальная эритродермия, шелушение, отек и утолщение кожи; ороговение ладоней. У больной — генерализованная лимфаденопатия, содержание клеток Сезари в лейкоконцентрате — 45%
Течение и прогноз
Без лечения болезнь неуклонно прогрессирует. Основная причина смерти — оппортунистические инфекции.
Эффективна не у всех больных.
PUVA -терапия, отдельно или в сочетании с ретиноидами (например, с изотретиноином внутрь), эффективна при эритродермии, но бессильна при поражении лимфоузлов. Современный и многообещающий метод лечения синдрома Сезари — экстракорпоральная фотохимиотерапия, однако точных данных об ее эффективности пока нет.
В-клеточная лимфома кожи
В-клеточная лимфома кожи обычно имеет метастатическое происхождение, но бывает и первичной.
Синоним : lymphoma cutis B-cellulare.
Эпидемиология и этиология
Мужчины болеют в 2 раза чаще.
Высыпания — узлы или бляшки — появляются внезапно, боли и зуда нет.
Нарушено, если в процесс вовлечены внутренние органы.
Физикальное исследование
Элементы сыпи. Бляшки и узлы с гладкой поверхностью (рис. 21-9 и 21-10), плотные на ощупь.
Цвет. Розовый, различные оттенки красного, цвет спелой сливы. Расположение. Одиночные или множественные элементы, локализованное или распространенное поражение кожи. Локализация асимметричная.
Пальпация. Плотные, безболезненные элементы. Расположены в коже или в подкожной клетчатке, спаяны с окружающими тканями.
Возможно поражение лимфоузлов и внутренних органов.
Дифференциальный диагноз
Узлы или опухолевидные образования Грибовидный микоз; лейкемиды; проказа; эозинофильная гранулема лица; инфекции, вызванные атипичными микобактериями; саркоидоз.
Дополнительные исследования
В дерме — очаговый или диффузный инфильтрат из лимфоцитов, отделенный от эпидермиса полоской неизмененных колла-геновых волокон. Иммуногистохимические методы позволяют отличить В-клеточную лимфому кожи от доброкачественной лим-фоплазии и грибовидного микоза, а также определить степень зрелости клеток опухоли. В большинстве случаев опухолевые клетки несут маркеры CD 19, CD 20, CD 22 или CD 28. Анализ перестроек генов, кодирующих тяжелые цепи иммуноглобулинов, подтверждает В-клеточную природу опухоли.
На ранних стадиях В-клеточная лимфома кожи может напоминать любое заболевание, которое сопровождается образованием узлов. Обследование должно быть направлено на поиски других признаков ге-мобластоза. Если таковые находят, необходимы пункция костного мозга, биопсия лимфоузлов и общий анализ крови.
При изолированном поражении кожи — рентгенотерапия или у-терапия, при поражении внутренних органов — химиотерапия.
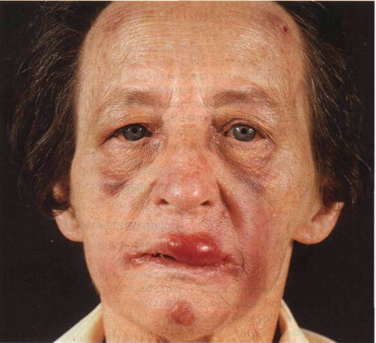
Рисунок 21-9. В-клеточная лимфома кожи. На лице — несколько красновато-бурых узлов с четкими границами, вокруг — отеки
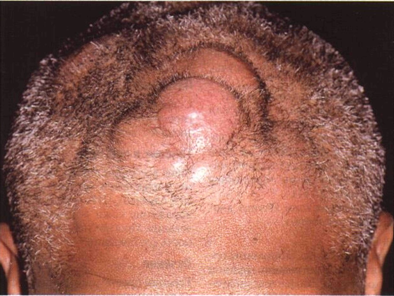
Рисунок 21-10. В-клеточная лимфома кожи. Опухолевидные образования на волосистой части головы покрыты розовой, лишенной волос кожей
Ангиоцентрическая лимфома
Ангиоцентрическая лимфома — опухоль лимфатической системы с преимущественным поражением кожи, легких, ЦНС и почек. Выделяют два варианта заболевания: Т-клеточ-ную лимфому носа, более известную как срединная гранулема лица, и легочную ангиоцен-трическую лимфому, известную также как лимфоматоидный гранулематоз. Заболевание сочетает в себе признаки гранулематоза Вегенера (васкулит и гранулематозное воспаление) и лимфосаркомы (пролиферация атипичных Т-лимфоцитов).
Синонимы: срединная гранулема лица — смертельная срединная гранулема, злокачественная гранулема носа, некротизирующая гранулема носа; лимфоматоидный гранулематоз — лимфоматозный гранулематоз.
Эпидемиология и этиология
Большинство больных в возрасте 20—60 лет.
Мужчины болеют чаще.
Неизвестна. Опухоль рассматривают как разновидность злокачественной Т-клеточной лимфомы. Некоторые исследователи полагают, что в патогенезе заболевания участвует вирус Эпштейна—Барр.
Кашель, одышка, боль в груди, иногда — кровохарканье.
Физикальное исследование
Поражена у 40—50% больных. Элементы сыпи. Пятна, папулы, узлы, бляшки (рис. 21-11), кольцевидные бляшки (заживление начинается с центра), везикулы. Изъязвление.
Для выявления пораженных внутренних органов проводят рентгенографию грудной клетки, бронхоскопию, эзофагогастродуо-деноскопию, а также КТ или МРТ головного и спинного мозга.
Дифференциальный диагноз
Дополнительные исследования
Рентгенография грудной клетки
Преходящие паренхиматозные и интерсти-циальные инфильтраты, плевральный выпот. Впоследствии появляются круглые тени и полости.
Признаки ишемии миокарда.
Патоморфология кожи Инфильтрация полиморфными атипичными лимфоидными клетками, несущими маркеры Т-лимфоцитов. Формирование гранулем с ангиоцентрическим и ангиодеструк-тивным характером роста. Нередко видны массивные очаги некроза.
Клиническая картина, подтвержденная результатами биопсии.
Современные данные позволяют считать ан-гиоцентрическую лимфому разновидностью злокачественной Т-клеточной лимфомы.
Течение и прогноз
Чаще всего при ангиоцентрической лимфо-ме поражаются легкие, затем кожа (40— 50% случаев), ЦНС и почки. У 20% больных поражение кожи — первый симптом заболевания. Прогноз неблагоприятный, летальность составляет 65—90%.
Терапия преднизоном и циклофосфамидом на ранних стадиях временно приостанавливает развитие болезни.
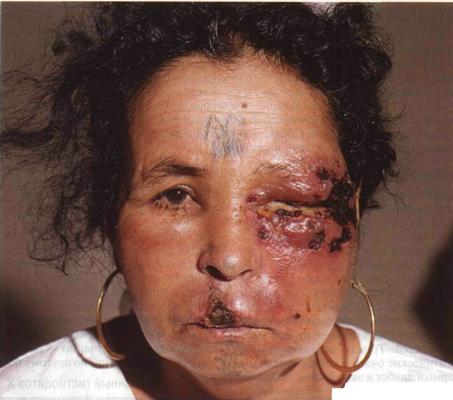
Рисунок 21-11. Ангиоцентрическая лимфома: срединная гранулема лица. Папулы, узлы, опухолевидные образования и язвы на фоне отечной кожи. Больная — уроженка Северной Африки; на лбу и подбородке видна родовая татуировка
Синдром Сезари — это относительно редко встречающийся дерматоз, представляющий собой лейкемический вариант лимфомы кожи Т-клеточного эпидермотропного происхождения. Кожная лимфома представляет собой опухолевое образование, которое возникает как результат перерождения (трансформации) Т-лимфоцитов в раковые клетки и способно развиваться на любом участке эпидермиса под кожными покровами.
- Некоторые особенности болезни, ее этиология и патогенез
- Клиника заболевания
- Диагностика
- Лечение синдрома Сезари
- Первая линия лечения
- Вторая линия терапии
- Поддерживающая, или третья линия препаратов
Синдром Сезари в числе всех кожных лимфом первичного происхождения составляет в среднем 3,5-4,5%. Страдают заболеванием преимущественно мужчины пожилого возраста. Начало его, как правило, отмечается после 60-лет, однако возможно развитие в любом возрасте как среди лиц мужского, так и женского пола.
Некоторые особенности болезни, ее этиология и патогенез
Ряд особенностей и сложностей заболевания являются объяснением редкости случаев достаточно продолжительной ремиссии или выздоровления. Это связано с тем, что во время ведения пациентов с этой патологией объективные сложности состоят в:
- неблагоприятности прогноза при отсутствии адекватной терапии заболевания;
- слабой клинически ответной реакции на проводимое лечение;
- необходимости привлечения к лечебно-диагностическому процессу врачей-специалистов нескольких профилей;
- отсутствии достаточного количества кабинетов с кабинами для проведения фототерапии;
- недостатке лекарственных препаратов второй линии и нерегулярное их поступление в аптечные сети.
Что касается причины развития синдрома Сезари, следует отметить, что в последние годы общепринятой является теория клонального размножения и развития клона мутированных Т-лимфоцитов. В соответствии с клональной теорией наиболее частой причиной онкогенных мутаций с последующим появлением ветви злокачественно измененных лимфоцитов являются Т-лимфотропные ретровирусы человека первого типа — HTLV-1. Это подтверждают положительные тесты по выделению этого вируса и антител к нему у соответствующих больных.
Характерная черта построения ДНК (обратная транскрипция) у эндогенного ретровируса человека — это их изменчивость, которая носит индивидуальный характер, а также чрезмерная экспрессия при патологии опухолевой природы.
Кроме этого, другими причинами первичных эпидермотропных лимфом могут быть влияние вредностей сельскохозяйственного производства, промышленного производства, особенно строительного и химического, ионизирующего излучения, избыточного воздействия ультрафиолетовых лучей, а также влияние некоторых лекарственных препаратов, например, антигистаминных средств, антидепрессантов, препаратов, применяемых при гипертонической болезни и некоторых других.
К наиболее значимым фоновым факторам, предрасполагающим к развитию синдрома Сезари, относят, преимущественно, различные дерматозы — акродерматит атрофический хронический, псориаз, атопический дерматит и другие хронические дерматологические заболевания.
В то же время, реализация воздействия различных факторов, обладающих свойством мутагенности и, соответственно, способностью приводить к возникновению клона онкогенных лимфоцитов и первичной Т-клеточной эпидермотропной лимфомы, детерминируется, в конечном счете, генетической предрасположенностью. Наиболее характерным, классическим примером механизма развития этой патологии является хромосомная неустойчивость, то есть нестабильность.
Различают также клинические разновидности, или нозологические варианты первичной Т-клеточной лимфомы эпидермотропной (одним из таких вариантов является синдром Сезари). Их клинические проявления главным образом зависят от опухолевой прогрессии болезни. Опухолевая прогрессия представляет собой главную составляющую кожных лимфом и, в свою очередь, определяется характером патологии митозов и выраженностью дифференцирования лимфом.
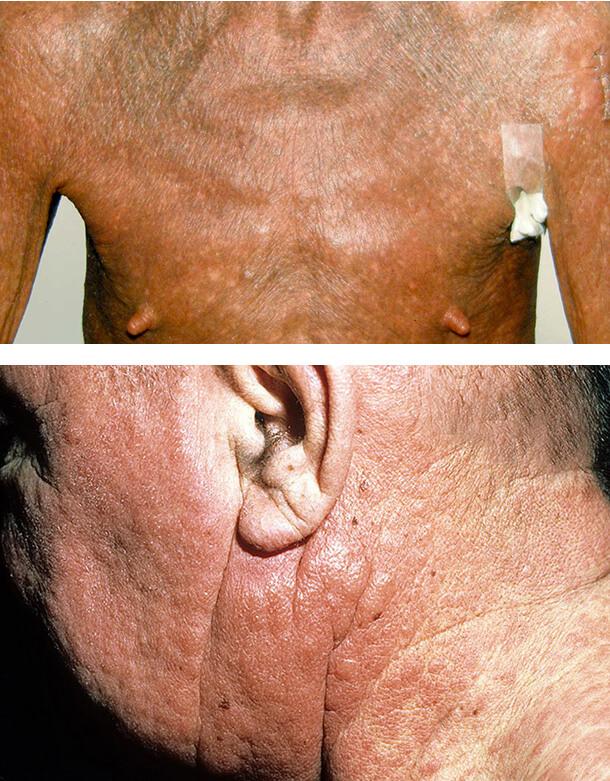
Клиника заболевания
Клиническая картина начала болезни может протекать в двух вариантах. При первом варианте отмечается период, предшествующий распространенной эритродермии. Он проявляется рассеянными высыпаниями по типу бляшек или эритематозных пятен на кожных покровах. Длительность этого периода может составлять от нескольких недель до 2-3-х лет. Но обычно он длится от полугода до 1 года.
Значительно чаще болезнь протекает по второму варианту, когда возникающие эритематозно-инфильтративные элементы активно и быстро сливаются между собой. При этом происходит настолько стремительное развитие эритродермии, что предшествующий ей период (упомянутый в первом варианте), практически, отсутствует.
Симптомы синдрома Сезари в эритродермической стадии очень сходны с клиническими проявлениями грибовидного микоза, протекающего по типу эритродермического варианта, что являлось поводом для некоторых специалистов считать рассматриваемый синдром одной из стадий последнего. Однако при синдроме Сезари кожные дисхромии и различные атрофические кожные расстройства выражены более значительно.
Таковыми являются диффузные или ограниченные участки гиперпигментации или депигментации, ониходистрофия (изменение окраски, формы и структуры ногтевых пластинок), а также пойкилодермия, избыточное ороговение и увеличение толщины (гиперкератоз) эпидермиса в области ладоней и стоп, алопеция, выворот нижнего века (эктропион).
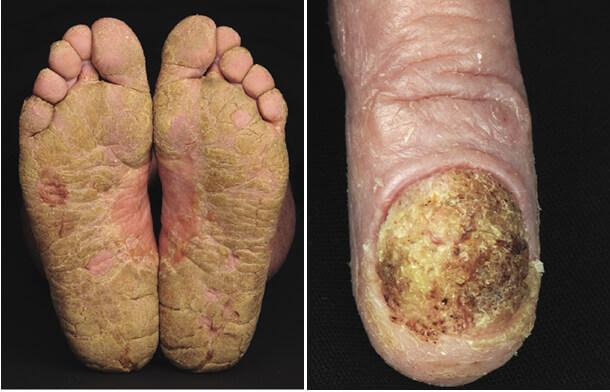
Проявления Синдрома Сезари
Таким образом, на этапе развернутой эритродермии кожные покровы характеризуются сплошной гиперемией, инфильтрированностью, отечностью, крупно- и среднепластинчатым обильным шелушением эпидермиса, особенно выраженным в области предплечий, бедер и голеней. Кроме того, заметно диффузное облысение, а волосистая часть головы сплошь покрывается жирными чешуйками сероватой окраски, отмечается кератодермия ладонной поверхности кистей рук и подошвенной поверхности стоп, ногтевые пластины деформируются, становятся ломкими, крошащимися и отпадают. Постепенно на фоне яркой окраски кожи лица, туловища и конечностей появляются цианотичный оттенок, а на отдельных участках — очаги неравномерной пигментации бурого цвета.
У всех пациентов отмечается увеличение, практически, всех основных групп лимфатических узлов, особенно подмышечных, паховых, бедренных до 1,5-2,5 см. При пальпации лимфоузлы плотноэластической консистенции, не спаяны с окружающими их тканями, безболезненные. В среднем у 27% больных обнаруживаются увеличенные печень и селезенка.
Увеличение лимфоузлов и эритродермия сопровождаются значительным ухудшением общего состояния, которое выражается в повышении температуры тела выше 38 ° , выраженных ознобах на фоне ощущений постоянного озноба, общей слабости и нарушении потоотделения. Больных также беспокоит выраженный, вплоть до мучительного, универсальный зуд, жжение, покалывание и ощущение стягивания кожных покровов. Кроме того, отмечается появление участков мокнутия кожи и трещин, покрытых серозно-кровянистыми корками.
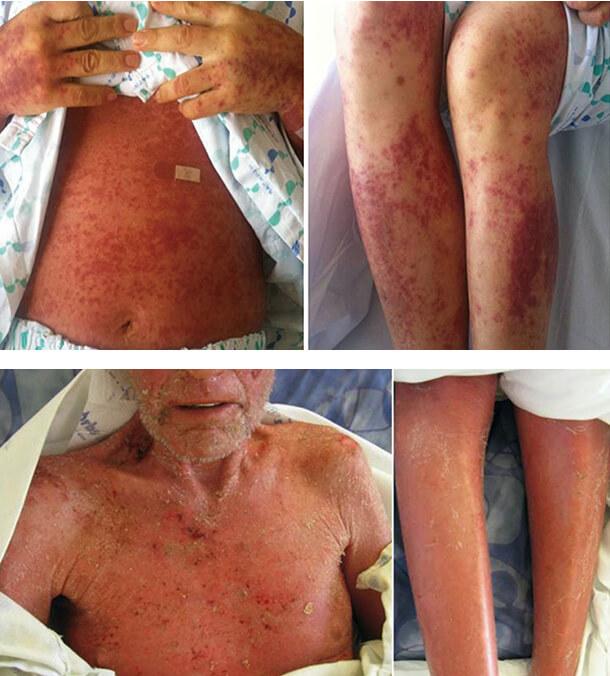
Процесс считается стадийным. В соответствии с Международной классификацией Т-клеточной лимфомы кожи (в зависимости от ее распространенности) различают следующие стадии, характеризующиеся:
- IA — пятнами, папулами и бляшками, площадь которых составляет менее 10% всей кожной поверхности. При этом увеличения периферических лимфоузлов и поражения внутренних органов не отмечаются.
- IB — эритематозными пятнами, папулами и бляшками, распространенными более чем на 10% поверхности кожи.
- IIA — кожными элементами, которые могут поражать меньше или больше 10% кожного покрова, но при этом увеличены периферические лимфоузлы, однако при гистологическом исследовании в них метастатические клетки не выявляются.
- IIB —распространением кожных элементов на значительной площади, сочетающимся с одним или больше кожных опухолевидных образований. Отмечается увеличение периферических лимфоузлов без гистологических признаков метастазирования в них.
- III — распространенной по всей поверхности кожи эритродермией, которая сопровождается бляшками и опухолевидными образованиями, отсутствием или наличием увеличенных лимфоузлов, но без признаков метастазирования в них.
- IVA — наличием кожных элементов в соответствии с одной из предыдущих стадий вплоть до распространенной эритродермии, лимфатические узлы могут быть не увеличенными или, наоборот, увеличенными, но в обоих случаях гистология выявляет в биоптате лимфоузлов данные за Т-клеточную лимфому кожи, то есть метастатические клетки. Внутренние органы при этой стадии не поражены.
- IVB —поражением эритродермией большей части кожных покровов, увеличением периферических лимфоузлов, в которых выявляются метастазы, а также поражением внутренних органов, при гистологическом исследовании которых также выявляются метастазы.
Следует отметить, что начальные стадии Т-клеточных лимфом своими кожными элементами характеризуются малой специфичностью и чаще всего не имеют характерных признаков принадлежности к той или иной нозологической форме болезни. Поэтому характерные для рассматриваемой нозологической формы сочетание таких симптомов, как эритродермия и наличие в крови клеток Сезари расценивается как 4 стадия болезни.
Диагностика
Диагностические критерии синдрома Сезари разработаны Международным обществом кожных лимфом совместно с Европейской организацией по изучению и лечению рака. К этим критериям относятся:
- Отсутствие предшествующего грибовидного микоза.
- Наличие генерализованной эритродермии, или диффузной эритемы с шелушением или без такового, распространенной не меньше чем на 80% кожной поверхности тела.
- Выявление в крови с помощью полимеразной цепной реакции или метода Саузерн-блоттинга доминантного Т-лимфоцитарного клона.
- Наличие одного или больше из перечисленных ниже признаков:
— содержание абсолютного числа клеток Сезари в 1 мм 3 крови равно или превышает 1000;
— повышено содержание в периферической крови опухолевых клеток с фенотипом CD3+ или CD4+ при коэффициенте CD4/CD8- равном или более 10, что определяется посредством такого специального метода исследования дисперсной среды, как проточная цитометрия;
— увеличенное содержание в периферической крови опухолевых клеток с аберрантным фенотипом CD4+, который включает отсутствие выраженности клеток CD7 или CD6 (в первом случае сумма Т-клеток CD4 и CD7 равна или более 40%, во втором — сумма Т-клеток CD4 и CD6 равна или больше 30%).
Гистологический, иммуногистохимический и молекулярно-биологический методы исследования кожных покровов и лимфатических узлов, если они равны или более 15 мм, представляют собой методы дополнительного исследования в тех случаях, если диагностика остается затруднительной или неясной у больных, страдающих эритродермией неясного происхождения.
Схема обследование пациента зависит от стадии патологического процесса:
- при наличии I стадии осуществляется физикальный осмотр с определением общей площади пораженной пятнами и бляшками кожи, размеров пораженных кожных участков и кожного картирования, рентгенографии или флюорографии органов грудной клетки, а также ультразвукового исследования лимфоузлов;
- при остальных стадиях больные обследуются так же, как лица с узловыми лимфомами. Кроме того, осуществляется определение общего числа увеличенных лимфоузлов, величины максимально увеличенного лимфоузла, а также кожных областей, вовлеченных в процесс;
- проводятся подсчет в крови абсолютного числа клеток Сезари, исследование методом проточной цитометрии, а также реанжировка гена Т-клеточного рецептора в крови.
Тематическое видео о заболевании:
Лечение синдрома Сезари
Выбор характера лечения должен быть основан на учете тяжести течения патологического процесса, скорости его прогрессирования и степени влияния на качество жизни больного. Учет тяжести течения включает выраженность инфильтративного процесса кожных покровов, отсутствие или наличие увеличенных периферических лимфоузлов и выраженность лимфаденопатии, выраженность поражения крови, уровень повышения в крови лейкоцитов и фермента лактатдегидрогеназы, скорость прогрессирования патологии и степень ее влияния на качество жизни больного.
Разработанные рекомендации терапии базируются на следующих принципах:
- Применения иммуномодулирующих препаратов и, по мере возможности, ограничении или отказе от назначения средств, обладающих способностью угнетать иммунитет.
- Проведении комбинированной или сочетанной терапии, поскольку они, в отличие от монотерапии, характеризуются более эффективными результатами.
- Своевременное выявление и лечение осложнений инфекционного характера, даже если клинические проявления этой инфекции на кожных покровах отсутствуют.
- Обязательная терапия зуда, жжения, чувства стягивания кожных покровов, парестезиий и др., которые значительно снижают качество жизни больного.
С учетом этих принципов рекомендовано терапевтическое воздействие двух линий.
На сегодняшний день наиболее эффективной методикой считается экстракорпоральный фотофорез, перед проведением которого в крови определяют циркулирующий Т-лимфоцитарный клон. В целях предотвращения отрицательных его эффектов дополнительно назначаются антиоксиданты (селен, токоферол, бета-каротин). Этот метод не применяется у больных с IV стадией заболевания.
Интерферон-альфа. Он назначается 3 месяца ежедневно в дозах от 9 до 18 МЕ, после чего — 3 раза в неделю.
Еще один препарат первой линии — это метотрексат в дозах менее 100мг в неделю. В случае отсутствия возможности применения других средств метотрексат может применяться в качестве монотерапии.
Лечение более эффективно при использовании комбинации системного лечения с наружными средствами. Рекомендованы комбинации:
- Интерферон-альфа с ПУВА-терапией; метотрексат с кремом, содержащим кортикостероиды; экстракорпоральный фотофорез с тотальным облучением кожных покровов; интерферон-альфа с тотальным облучением кожи.
- Интерферон альфа с экстракорпоральным фотофорезом; метотрексат с последним; метотрексат с интерфероном-альфа.
Она используется при отсутствии реакции на средства первой линии или в случае прогрессирования патологического процесса даже после проведенной терапии средствами первой линии. Препаратами второй линии являются Вориностат, Пегилированный липосомальный доксорубицин, Пентостатин, Гемицитабин, Флударабин в сочетании с Циклофосфамидом. При агрессивном течении болезни и отсутствии эффектов от перечисленных средств и методов возможно проведение аллогенной трансплантации костного мозга.
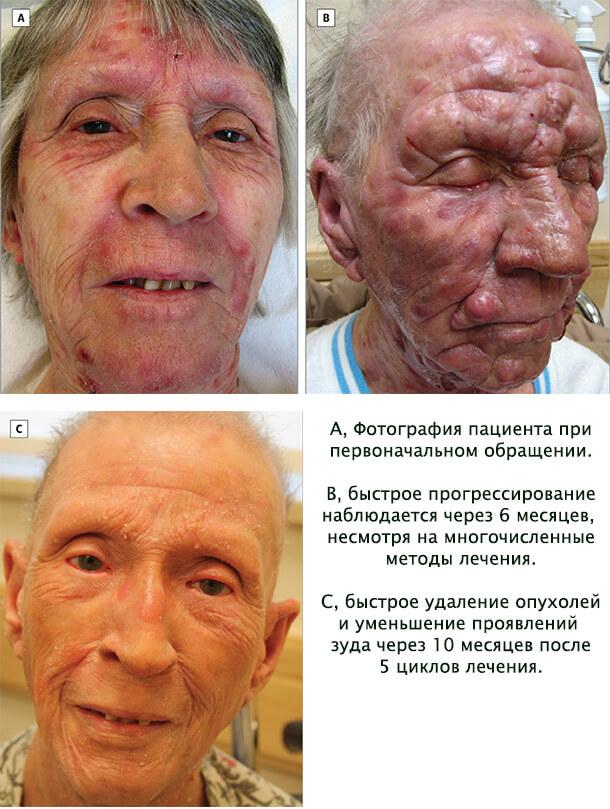
Она осуществляется системными и наружными глюкокортикостероидами, после отмены которых нередко наступает рецидив заболевания. Дополнительными средствами являются ультрафиолетовое облучение узковолновым спектром “B”, а также терапия ПУВА, лейкаферез, тотальное облучение кожи. В целях уменьшения зуда и других кожных явлений рекомендовано использование антигистаминных препаратов, увлажняющих кремов. В случае выраженного зуда назначается Габапентин с добавлением Миртазапина на ночь (для улучшения сна).
Основными факторами, оказывающими влияние на течение и прогноз болезни, являются возраст больного, степень повышения содержания в крови фермента лактатдегидрогеназы, участие в патологическом процессе лимфоузлов и степень тяжести изменений в крови. Синдром Сезари — это междисциплинарная патология, требующая участия в диагностике и лечении специалистов дерматологов, гематологов, онкологов и патоморфологов.
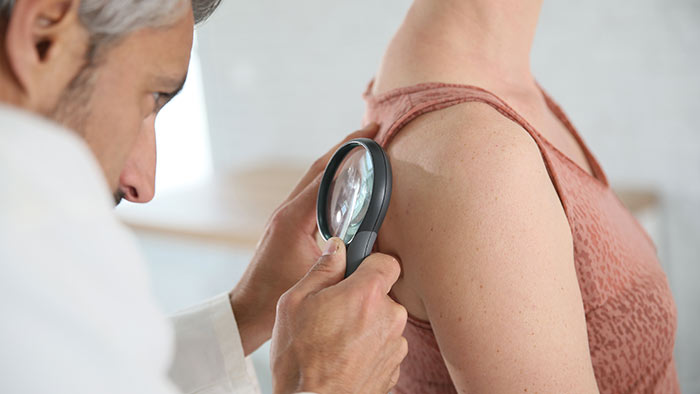
Т-клеточная лимфома кожи (ТКЛК) — это разнородная группа заболеваний, относящихся к неходжкинским лимфомам, основной чертой которых является инфильтрация кожи злокачественными моноклональными Т-лимфоцитами.
- Почему развивается Т-клеточная лимфома кожи
- Виды Т-клеточных лимфом кожи и их стадии
- Как проявляется лимфома кожи, симптомы
- Диагностика Т-клеточной лимфомы кожи
- Как проводится лечение лимфомы кожи
- Трансплантация костного мозга и стволовых клеток
- Процесс восстановления после лечения
- Прогноз
Почему развивается Т-клеточная лимфома кожи
Возникновение Т-клеточной лимфомы связано с мутацией зрелых Т-лимфоцитов, что приводит к их бесконтрольному размножению, миграции в кожу и ее инфильтрации. Что именно вызывает мутацию, неизвестно. Предполагается, что она может быть спровоцирована стимуляцией антигенами в результате сбоя работы иммунной системы.
Спровоцировать сбой иммунной системы могут следующие факторы:
- Вирусные инфекции: вирус Эпштейн-Барра, цитомегаловирус, вирус простого герпеса, ретровирусы, лимфотропный вирус человека и др.
- Некоторые химические вещества, которые используются в промышленности, сельском хозяйстве, строительстве и др.
- Ионизирующее излучение, в том числе лучевая терапия в анамнезе.
- Избыточное воздействие УФ-лучей на кожу.
Т-клеточная лимфома кожи может быть первичной и вторичной. Первичные формы начинаются с поражения кожи. При вторичных сначала поражается лимфоидный орган (например, лимфоузлы), в результате чего в нем происходит размножение и накопление лимфоцитов, потом они мигрируют в кожу и инфильтрируют ее.
Виды Т-клеточных лимфом кожи и их стадии
Выделяют следующие виды Т-клеточной лимфомы кожи:
- Грибовидный микоз.
- Синдром Сезари.
- CD30+ Т-клеточные лимфомы — лимфатоидный папулез (ЛП) и кожная анапластическая крупноклеточная лимфома (КАКЛ).
- Панникулитоподобная Т-клеточная лимфома подкожной клетчатки.
- Первичная кожная агрессивная эпидермотропная CD8+ Т-клеточная лимфома.
- Первичная кожная мелко/среднеклеточная CD4+ Т-клеточная лимфома.
Наиболее часто встречаемые первые 2 типа опухоли. При их стадировании заболевания учитываются следующие факторы:
- Степень поражения кожных покровов.
- Вовлеченность в процесс лимфатических узлов.
- Лимфоидное поражение внутренних органов.
- Поражение системы кроветворения.
Их стадирование происходит согласно следующей схеме:
- 1А стадия. Имеются кожные поражения в виде пятен, которые занимают менее 10% кожного покрова, лимфоузлы не увеличены, в крови обнаруживается незначительное количество атипичных клеток Сезари.
- 1В стадия. Помимо пятен на коже, образуются бляшки, но объем высыпаний не превышает 10% от кожного покрова. Остальные признаки такие же, как на 1А стадии.
- 2А стадия. К вышеперечисленным симптомам добавляется поражение лимфатических узлов.
- 2В стадия. На коже появляются узлы.
- 3 стадия. Кожные проявления генерализуются, образуют сливающуюся эритему и покрывают более 90% поверхности тела.
- При 4 стадии, в крови обнаруживается большое количество атипичных клеток Сезари (более 1000 на микролитр), плюс присоединяется лимфоидное поражение внутренних органов.
Пациентов с синдромом Сезари изначально относят к 4 стадии заболевания, поскольку у них имеется обширная эритродермия и большое количество атипичных лимфоцитов в крови.
Остальные нозологии Т-клеточных лимфом, не являющиеся грибовидным микозом и синдромом Сезари, стадируются на основании следующих признаков:
- Т1А — имеется единичный очаг поражения не превышающий 5 см.
- Т1В — единичный очаг поражения, превышающий 5 см.
- Т2 — имеются множественные высыпания кожи, не выходящие за пределы 1-2 зон
- Т2А — зона поражения не превышает 15 см.
- Т2В — зона поражения не превышает 30 см.
- Т2С — высыпания распространяются более чем на 30 см.
- Т3 — имеется поражение кожи, затрагивающее не рядом расположенные зоны, либо высыпания занимают более 3 зон.
Поражение лимфатических узлов:
- N0 — нет увеличения лимфоузлов, ни центральных, ни периферических.
- N1 — поражена 1 группа периферических ЛУ, которые осуществляют лимфодренаж от пораженного участка кожи.
- N2 — поражено более 1 группы ЛУ, липо есть признаки поражения ЛУ, не осуществляющих дренаж вовлеченной области кожи.
- N3 имеются данные за поражение центральных ЛУ.
Поражение внутренних органов:
- М0 — поражения внутренних органов не обнаружено.
- М1 — есть данные за поражение внутренних органов (требуется морфологическое подтверждение).
Как проявляется лимфома кожи, симптомы
Симптоматические проявления будут зависеть от типа Т-клеточной лимфомы.
Симптомы грибовидного микоза:
- Высыпания в виде пятен и бляшек различной формы и цвета. Они носят множественный характер и располагаются на участках кожи, не подвергающихся инсоляции (зона купальника).
- Феномен одновременного прогрессирования и регресса разных элементов сыпи.
- Пойкилодермия — в зоне клеточных высыпаний имеется пятнистая пигментация, расширение кровеносных сосудов и атрофические изменения кожи.
- Наличие зуда.
В зависимости от стадии заболевания, грибовидный микоз будет иметь следующие особенности. На начальном этапе (1 стадия) отмечается наличие множественных или единичных пятен, которые могут достигать размеров в 20 см. Пятна зудят и могут шелушиться. Внешне они напоминают псориаз или экзему. На этой стадии заболевание может существовать годами и даже десятилетиями. Пятна могут спонтанно регрессировать и образовываться снова. Учитывая то, что клиническая картина сходна с другими дерматологическими нозологиями, правильный диагноз сразу поставить сложно, как правило, на это занимает достаточно длительное время.
Для второй стадии пятна начинают трансформироваться в бляшки — пораженная кожа утолщается и как бы приподнимается над здоровой, ее цвет становится красно-синюшным. Бляшки могут спонтанно регрессировать, или, наоборот, увеличиваться в размерах и сливаться друг с другом. На их поверхности может быть шелушение.
На 3 стадии образуются кожные опухоли в виде куполообразных красно-синюшных узлов, с гладкой поверхностью. Узлы увеличиваются в размерах и распадаются, при этом образуются язвы с кровянисто-гнойным отделяемым.
Панникулитоподобная Т-клеточная лимфома подкожной клетчатки проявляется множественными плотными бляшками, либо узлами различного цвета, которые преимущественно располагаются на нижних конечностях. Клинически напоминают панникулит (воспаление подкожной клетчатки).
Первичная CD4+кожная лимфома из мелких/крупных клеток проявляется единичными или множественными узлами синюшно-багрового цвета. В отличие от грибовидного микоза, узлы появляются сразу, без этапа пятна и бляшки.
Клиническим проявлением синдрома Сезари является наличие обширной эритемы (покраснения кожи), которая распространяется не менее чем на 80% покровов тела. Эритема может шелушится, но не обязательно. Характерно увеличение лимфоузлов до размеров ореха. Чаще всего, поражаются паховые и подмышечные ЛУ.
CD30+ Т-клеточная лимфома проявляется рецидивирующими сгруппированными или диссеминированными папулезными высыпаниями. Отдельные элементы могут спонтанно регрессировать в течение нескольких недель, причем на данном фоне могут образовываться новые папулы. В ряде случаев элементы сыпи могут некротизироваться с образованием некротических язв размером от 1 до 4 см, которые самопроизвольно разрешаются с формированием рубца.
Диагностика Т-клеточной лимфомы кожи
Для постановки диагноза необходимо комплексное обследование:
- Осмотр кожных высыпаний.
- Морфологическое и иммунотипическое исследование биоптатов кожи из очагов поражения. Чтобы результаты биопсии были более информативным, необходима отмена всех наружных препаратов, а также системных глюкокортикостероидов за две недели до забора материала. В сомнительных случаях проводят повторную биопсию через 2-4 недели после предыдущей и материал берут из разных очагов.
- Молекулярно-генетические исследования для определения характерных генетических мутаций.
При подозрении на синдром Сезари проводят такое же обследование, как и при грибовидном микозе (ГМ), плюс добавляют следующие данные:
- Определение площади поражения кожи. Если есть узлы, определяют их количество и размер наибольшего из них.
- Производят определение количества клеток Сезари с помощью проточной цитометрии.
Как проводится лечение лимфомы кожи
Для лечения лимфомы кожи используется химиотерапия. Схемы будут определяться типом заболевания и его стадией.
- Топические кортикостероиды. Их необходимо наносить на поверхность пятен и бляшек.
- УФО спектра В — узковолоконное ультрафиолетовое облучение лучами спектра В. Может применяться для пятен и тонких бляшек.
- ПУВА-терапия — псорален + УФО лучами спектра А. Данный вид лечения эффективен при толстых бляшках и фолликулярной форме ГМ.
- Локальная лучевая терапия в СОД 10-20 Гр. Применяется при единичных высыпаниях.
- Тотальная лучевая терапия (ТЛК). Проводится при наличии распространенных высыпаний, которые не реагируют на топические стероиды. Облучение проводится в суммарной очаговой дозе 30-40 Гр с фракционированием разовой очаговой дозы 1,2-1,5Гр. В качестве поддерживающего лечения после ТЛК применяется ПУВА-терапия. Т-клеточная лимфома кожи является чувствительной к облучению опухолью, поэтому лучевая терапия может применяться, как терапия первой линии при лечении ранних и поздних лимфом, так и для лечения рецидивов.
Если наружная терапия лимфомы кожи не оказала эффекта, добавляют вторую линию терапии, в рамках которой могут использоваться следующие системно действующие препараты:
- Ретиноиды.
- Интерфероны.
- Вериностат — ингибитор гистондеацетилазы.
- Цитостатики метотрексат или проспидин.
На поздних стадиях лимфомы кожи используется химиотерапия и электронно-лучевая терапия. Химиотерапия проводится с помощью вориностата. Его необходимо принимать перорально до достижения контроля заболевания (критериями контроля является отсутствие признаков прогрессирования). В случае развития неприемлемых токсических реакций препарат отменяют.
Лечение СС базируется на следующих принципах:
- Комбинированное лечение (наружное и системное) является более эффективным, чем монотерапия.
- По возможности, следует избегать назначения цитостатиков, поскольку они подавляют иммунитет.
- Необходима своевременная диагностика и лечение инфекционных осложнений.
- Поскольку одним из основных симптомов, снижающих качество жизни пациентов, является зуд. Необходимо его эффективное устранение.
Терапия первой линии
Наилучшую эффективность в рамках терапии первой линии у больных с СС показал экстракорпоральный фотоферез (ЭКФ). Из цельной крови выделяют лейкоциты, которые обрабатывают фотосенсибилизирующим веществом и затем обрабатывают светом с заданной длиной волны. Это приводит к их гибели. За одну процедуру можно удалить только часть клеток, поэтому сеансы повторяют с определенной периодичностью — 1 раз в день в течение 2-х дней с последующим 4-х недельным перерывом.
Также может использоваться альфа-интерферон, только в более высоких дозах, чем при лечении ГМ, или метотрексат в низких дозах, при недоступности других видов терапии.
Для достижения лучшего эффекта, эти методы лечения комбинируют с методами наружной терапии, которые используются при ГМ, например:
- Альфа-интерферон + ПУВА.
- Метотрексат + наружные глюкокортикостероиды.
- ЭКФ + ТОК и др.
Терапия второй линии
При отсутствии эффекта от лечения первой линии, переходят ко второй. Здесь уже используются цитостатические препараты:
- Хлорамбуцил.
- Доксорубицин.
- Вориностат.
- Гемцитабин.
- Пентостатин.
- Флударабин+циклофосфамид.
Устранение зуда
Часто больных кожной лимфомой беспокоит зуд. Он может иметь ярко выраженный характер и существенно снижать качество жизни таких людей. Для борьбы с этим симптомом используются следующие препараты и методы терапии:
- Увлажняющие кремы.
- Антигистамины.
- Антибиотики. Доказано, что кожа больных СС обширно колонизирована золотистым стафилококком, поэтому назначение антибактериальных препаратов благоприятно сказывается не только на выраженности зуда, но и на общем течении заболевания.
Если зуд носит нестерпимый характер, назначается габапентин, который используется для лечения боли при нейропатиях. Начинают с дозировки 900 мг/сут, постепенно увеличивая ее до 3600 мг/сут. Для улучшения сна могут назначаться снотворные препараты.
Если имеются многочисленные генерализованные высыпания, используется ПУВА-терапия и низкие дозы метотрексата. Во время терапии наблюдается частичное исчезновение высыпаний, но после отмены лечения, они образуются снова. Полной ремиссии удается достичь редко.
В связи с этим, для контроля лечения необходима поддерживающая терапия с помощью данных методов, но необходимо помнить о возможных осложнениях. Например, ПУВА может спровоцировать развитие рака кожи, а метотрексат — фиброз печени.
Если имеются крупноузелковые элементы (более 2 см), которые не разрешаются самопроизвольно или под действием терапии, их можно удалить хирургически. Тем более при их наличии необходима биопсия для исключения вторичной анапластичной крупноклеточной лимфомы. Альтернативой может стать локальная лучевая терапия. В целом пациенты с ЛП должны пожизненно наблюдаться у врача, поскольку есть вероятность трансформации их заболевания в другие формы лимфом.
При одиночных или сгруппированных высыпаниях показано их хирургическое удаление или локальное облучение. Такая тактика позволяет добиться полной ремиссии у 95% пациентов. Но независимо от применяемого метода лечения, у 40% больных возникают рецидивы. Если они ограничены только кожными проявлениями, без затрагивания лимфатических узлов и внутренних органов, других методов лечения не требуется, можно использовать предыдущую тактику.
Для больных с множественными высыпаниями рекомендованы низкие дозы метотрексата (5-25 мг/нед). Если желаемый эффект не наступает, добавляют терапию альфа-интерфероном. При наличии очагов внекожного проявления необходима системная химиотерапия по протоколу CHOP.
Трансплантация костного мозга и стволовых клеток
При неэффективности других методов лечения, молодым пациентам с поздними стадиями заболевания может быть рекомендована химиотерапия с последующей аллогенной трансплантацией гемопоэтических стволовых клеток (ГСК). Процедура проводится следующим образом.
Первый этап — это химиотерапия, которая призвана уничтожить клон злокачественных Т-лимфоцитов. Этот этап называется кондиционирование. В рамках химиотерапии используются следующие препараты и режимы:
- CHOP — циклофосфамид, доксорубицин, винкристин, преднизолон
- EPOCH — этопозид, циклофосфамид, доксорубицин, винкристин, преднизолон.
- Пентостатин.
- Флурадабин+ интерферон альфа или циклофосфамид.
- Гемцитабин.
Вторым этапом является пересадка гемопоэтических клеток донора. Для реципиента эта процедура не представляет проблем и выглядит как обычное переливание крови. В течение последующих 3-4 недель трансплантат начинает приживаться в костном мозге, о чем свидетельствует повышение уровня лейкоцитов в крови. Генетически, это лейкоциты донора, и они должны полностью заменить иммунную системы больного. Весь этот процесс занимает от нескольких месяцев до года.
Процесс восстановления после лечения
После того как иммунная система восстановится, необходимо будет заново пройти полный курс вакцинации, который выполняется в детском возрасте.
Прогноз
Прогноз заболевания зависит от клинической формы Т-клеточной лимфомы и ее стадии. Для пациентов с ранней стадией ГМ прогноз благоприятный, поскольку эта лимфома кожи очень редко прогрессирует до более серьезных стадий, и средняя продолжительность жизни таких больных составляет 12 лет.
Для пациентов с изначально более поздними стадиями Т-клеточной лимфомы (2В и больше) без признаков поражения внутренних органов, средняя продолжительность жизни составляет 5 лет, при этом для больных с поражением лимфоузлов прогноз несколько хуже, чем при системном обширном поражении кожи. Для больных, у которых лимфома кожи поразила внутренние органы, средняя продолжительность жизни составляет 2,5 года.
CD 30+ Т-клеточные лимфомы характеризуются относительно доброкачественным течением. В частности, лимфоматоидный папулез не влияет на продолжительность жизни больных, за исключением случаев трансформации в другие виды лимфом, в том числе грибовидный микоз, лимфому Ходжкина и др. Трансформация возникает у 4-25% больных и может возникнуть в период дебюта ЛП, после его излечения и даже предшествовать ему. Кожная анапластическая крупноклеточная лимфома также характеризуется благоприятным прогнозом, пятилетней выживаемости достигают 96% больных.
Читайте также:

