Киста яичника при раке молочной железы
Фиброаденома и еще 5 диагнозов после УЗИ и маммографии

Ольга Белоконь акушер-гинеколог, врач доказательной медицины, блогер
Почему наши женщины не спешат регулярно делать маммографию и УЗИ молочных желез? Боятся, что у них "что-нибудь найдут". В большинстве случаев эти находки — кисты, фиброаденомы, кальцинаты и расширенные протоки — не угрожают здоровью и не нуждаются в лечении, но иногда требуют дополнительного обследования. Чем же пугают женщин неграмотные врачи и о чем на самом деле говорят результаты УЗИ и маммографии?
Нарушение соотношения тканей молочных желез
Зачастую в заключении УЗИ можно прочитать: "толщина железистого слоя такая-то", "мастопатия с преобладанием фиброзного компонента", "аденоз" (это вообще гистологический диагноз). На самом деле определенное по данным УЗИ "неправильное" соотношение тканей не является патологией и не позволяет ставить какой-либо диагноз.
Высокая маммографическая плотность
Высокая плотность молочной железы на маммографии — неблагоприятный признак, так как затрудняет обнаружение злокачественных опухолей. В различных международных гайдлайнах "плотная грудь" указана как фактор, повышающий риск рака молочной железы (РМЖ). Но не стоит сразу пугаться, ведь эти слова относятся к высокой плотности молочной железы у женщины в постменопаузе (после наступления климакса).
Почему так? Все дело в том, что высокую плотность, то есть "непрозрачность" на рентгеновском изображении, дает железистая ткань. С возрастом железистая ткань замещается жировой (грудь претерпевает жировую инволюцию) и, следовательно, становится прозрачной на снимке. Все опухолевые узлы в такой прозрачной груди хорошо различимы, и несложно обнаружить даже самые маленькие из них.
Но в возрасте 30–45 лет железистая ткань присутствует в груди в значительном количестве (для каждой женщины это соотношение индивидуально), и, соответственно, грудь в этом возрасте на маммограммах может выглядеть "плотной".
Именно поэтому маммография имеет наибольшее преимущество в выявлении рака груди у женщин 50 лет и старше (во многих европейских странах скрининговая маммография проводится женщинам, начиная с 50 лет, а не с 40, как в России).
Почему не надо лечить кисту молочной железы
Это округлые или овальные структуры, заполненные жидкостью, которые в абсолютном большинстве случаев представляют собой доброкачественные образования, не требующие никаких вмешательств.
Кисты могут появляться естественным образом совершенно в любом возрасте (за исключением женщин в менопаузе, для них кисты — это большая редкость) в результате нормальных колебаний уровня эстрогенов в организме. Они могут быть единичными или множественными, большими и маленькими, в одной или обеих грудях.
Кисту может определить сама женщина или врач на ощупь — это гладкий и легко смещаемый круглый или овальный "комочек" с четкими контурами. Проявлениями кисты могут быть боль и чувствительность груди, возникновение каких-то "комочков" накануне менструации и их исчезновение с ее началом. Кисты появляются и исчезают чаще всего самостоятельно без всякого лечения.
Наиболее информативный метод выявления кист — УЗИ. При этом в заключении должен быть обязательно прописан ее тип.
Типы кист:
- Простые встречаются в подавляющем большинстве случаев. У них гладкая, тонкая стенка, они правильной формы и заполнены прозрачной однородной жидкостью. В них нет никаких включений, и они всегда доброкачественные. Наличие простых кист молочной железы не увеличивает риск РМЖ!
Простые кисты не требуют лечения (вы здоровая женщина), за исключением ситуаций, когда киста большого размера (2 см и более) и вызывает выраженный болевой синдром и дискомфорт. Тогда кисту прокалывают и опорожняют, в этом заключается вся терапия. Никаких БАДов, никаких лекарств.
- Сложные кисты (complex cysts) имеют неправильные/неровные контуры, у них толстая стенка, в которой есть признаки кровотока, их содержимое может быть неоднородным и содержать разные включения.
Сложные кисты требуют особого внимания и практически всегда проведения аспирации ее содержимого или биопсии для исключения РМЖ.
- Осложненные кисты (в литературе complicated cysts). Они находятся как бы между простыми и сложными и имеют большинство характеристик простых кист (тонкая стенка правильной формы, в ней нет кровотока и пр.), но их содержимое неоднородное, в нем могут быть включения.
Риск РМЖ при осложненной кисте составляет всего 2%, такие кисты пунктируют, исследуют их содержимое и затем наблюдают (УЗИ каждые 6–12 месяцев в течение 1–2 лет).
Обратите внимание, что нигде не идет речь о лечении кисты молочной железы, а лишь о дообследовании с целью исключения РМЖ.

Как жить с кистой молочной железы
Профилактика возникновения кист молочной железы и способы сведения к минимуму связанного с ними дискомфорта:
- Бюстгальтер правильного размера, который способен хорошо поддерживать грудь и в то же время ничего не передавливать.
- Уменьшите потребление кофеина или вообще исключите его. Нет никаких убедительных доказательств, которые могут связать кофеин с возникновением кист молочных желез, но большинство женщин отмечают уменьшение болезненности.
- При выраженном болевом синдроме могут использоваться обезболивающие препараты из группы НПВП (парацетамол, ибупрофен и пр.).
- Масло вечерней примулы, гамма-линоленовая кислота, ненасыщенные жиры омега-6 могут ослабить болезненность в груди во время менструального цикла.
- Отказ от курения, поддержание идеальной массы тела. Избыточный вес и ожирение увеличивают риск не только возникновения кист молочной железы, но и РМЖ.
- Избегание стрессов, умеренные физические нагрузки и рациональное питание с большим количеством овощей и фруктов.
Локальное расширение протоков молочных желез
Для начала нужно понять, что ширина протоков молочных желез зависит от:
- фазы цикла (во вторую фазу протоки несколько шире);
- состояния женщины (при беременности и лактации протоки расширены в норме);
- локализации протока: за соском протоки расширяются, образуя млечные синусы. Поэтому если в заключении написано "протоки расширены за соском до 2–3 мм" — это норма.
Но иногда может быть единичный расширенный до 3–5 мм проток. Опасно ли это?
Все зависит от того, есть ли внутри протока какие-либо структуры. Если стенка протока гладкая и тонкая, а из соска нет кровянистых или желто-оранжевых выделений, страшного ничего нет. Такая ситуация нуждается в контроле через 6–12 месяцев. Если же в протоке на УЗИ видна какая-то структура, если стенка протока выглядит неровной, утолщенной, а из соска у пациентки имеются кровянистые или сукровичные выделения — это повод для биопсии. В таком случае важно исключить внутрипротоковую папиллому или РМЖ.
Кальцинаты в ткани молочных желез
Это отложения солей кальция. На маммограмме они выглядят как яркие белые пятна и точки разных размеров и формы. Могут быть единичные или множественные кальцинаты, сгруппированные или разбросанные диффузно по всей железе. Кальцинаты образуются:
- в старых фиброаденомах;
- кистах ("кальциевое молочко", обызвествленное галактоцеле);
- стенках сосудов;
- протоках молочной железы;
- после травм и операций (жировой некроз, гематома);
- в злокачественных опухолях.
Опухолевые кальцинаты очень мелкие, расположены на ограниченном участке, скопления таких кальцинатов имеют неправильную форму, неровные края. Таким образом, иногда они требуют дообследования, но чаще всего это норма.
Фиброаденома молочной железы: что это такое?
Фиброаденома — довольно распространенная доброкачественная опухоль, которая состоит из нескольких тканевых компонентов, основные из которых — фиброзная строма и заключенные в ней элементы железистого эпителия. Появляются фиброаденомы чаще в молодом возрасте (с момента полового созревания до 40 лет).
Как выглядит фиброаденома? Вы можете прощупывать плотное округлое или овальное болезненное или безболезненное образование. При осмотре и пальпации, как правило, сложно сказать, что это — фиброаденома, киста, долька молочной железы или другая опухоль.
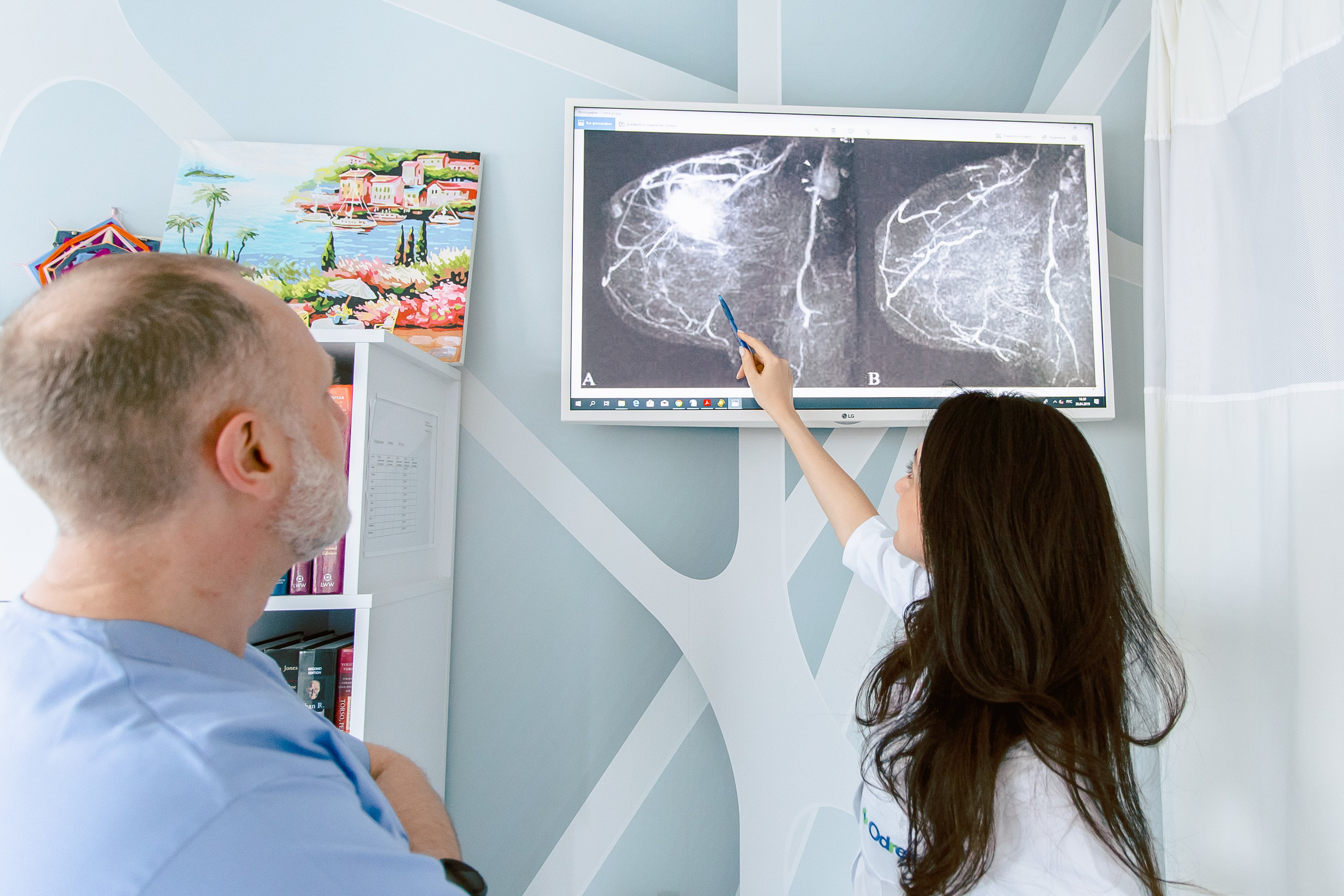
На маммографии фиброаденома — это округлое затемнение с четкими контурами. На УЗИ — овальное гипоэхогенное (темно-серое) образование с четкими ровными контурами. В структуре фиброаденомы могут быть кальцинаты (как правило, крупные и единичные).
Причины появления фиброаденом до конца не известны, в настоящий момент принято считать основными факторами, предрасполагающими к возникновению фиброаденом:
- гормональные влияния (повышение уровня эстрогенов);
- применение препарата циклоспорин — связывают с возникновением множественных фиброаденом (этот цитостатик используется при трансплантации органов, для того чтобы у реципиента не возникло отторжения трансплантата);
- наследственность — если у матери были множественные фиброаденомы, у дочерей риск возникновения этой патологии повышен.
Типичные фиброаденомы не перерождаются в РМЖ. Но есть нюансы. Дело в том, что на УЗИ и маммограммах РМЖ может не отличаться от фиброаденомы. Поэтому выявленные при исследовании фиброаденомы требуют проведения биопсии и/или наблюдения.
Как лечат фиброаденому
При впервые выявленных фиброаденомах желательно проведение биопсии. Лучше, если это будет кор-биопсия, а не тонкоигольная пункция. В некоторых случаях (очень малые размеры) биопсию можно не проводить.
Когда диагноз "фиброаденома" установлен гистологически (или цитологически, что менее предпочтительно), пациентке предлагается на выбор хирургическое лечение или наблюдение. Хирургия предпочтительнее при сомнительных результатах гистологии, при крупных фиброаденомах (более 2 см), если отмечается рост образования (визуально или по данным исследований). При небольших фиброаденомах (менее 2 см) хорошей альтернативой операции является вакуумная аспирационная биопсия.
Если решено выбрать в качестве тактики наблюдение, то контрольные осмотры и исследования обычно проводятся с интервалами 3—6—12 месяцев (кратность определяется лечащим врачом). При планировании беременности в ближайшее время тактика ведения тщательно обсуждается с пациенткой, так как фиброаденома во время беременности может увеличиваться и осложняться кровоизлияниями внутри опухоли. Поэтому в таких случаях рекомендуют удалять фиброаденому размером более 1,5–2 см.

Недавно хирурги-онкологи Владимир Сажиенко и Ольга Кулиш провели совместную онкологическую операцию — двустороннюю мастэктомию с одновременной реконструкцией груди и удаление яичников — для того, чтобы комплексно вылечить рак молочной железы.
Зачем удалять яичники — орган, не пораженный раком? Одни пациенты, у кого в семье часто встречались онкологические заболевания, самостоятельно обращаются с этим вопросом к врачу. Другим психологически крайне сложно отказаться от органа. Однако подобное удаление тканей часто спасает жизни. Эта процедура включена в международный протокол NCCN (Национальной всеобщей онкологической сети). Разбираемся, что такие операции собой представляют.
Когда гинеколог и маммолог работают вместе?
Пациентка консультировалась у хирурга-онколога (маммолога), пластического хирурга Владимира Сажиенко. Для того, чтобы определить тактику лечения пациентки, был собран междисциплинарный онкологический консилиум, куда также входили клинический онколог Светлана Стороженко, онкогинеколог Ольга Кулиш и другие эксперты.
Такой комплексный подход к лечению пациенток с раком молочной железы крайне эффективен, но доступен лишь в тех медицинских учреждениях, где созданы условия для проведения симультанных операций (проведение вмешательств на нескольких органах), а также организован правильный послеоперационный уход.
По словам акушера-гинеколога высшей категории, хирурга-гинеколога Ольги Кулиш, удаление яичников рекомендовано тем пациенткам с раком молочной железы, у которых в клетках опухоли высокий уровень гормональных рецепторов, то есть сама опухоль чувствительна к женским половым гормонам — эстрогену и прогестерону. Такая чувствительность определяется с помощью гистологического и иммуногистохимического исследования.

Как связаны рак молочной железы и рак яичников и почему некоторым показано профилактическое удаление тканей?

Существуют два основных способа решения: медикаментозный и хирургический. В одних случаях женщинам назначают гормоноподавляющие препараты. Особенно тем, кто планирует иметь детей, или попросту еще достаточно молоды и хотят в полной мере пользоваться функциями гормонов. Однако у этой методики есть свои минусы: она не имеет полной гарантии, принимать препараты приходится длительное время — около 5 лет, это финансово затратно, кроме того, одним из побочных эффектов является повышенный риск рака эндометрия.

Второй способ предупредить рецидив рака молочной железы — это как раз овариоэктомия: если яичники удалить, то и производить гормоны будет нечему. Обычно эту методику обсуждают, если женщина подходит к менопаузе, не планирует рожать, если у нее есть риск рака эндометрия.
Ключевой момент — в том, чтобы у пациентки был доступ ко всей информации. Только тогда женщина совместно с врачами сможет принять оптимальное решение.

Овариоэктомия — одна из самых быстрых и малотравматичных процедур в хирургической гинекологии
Всего через сутки пациентка выписывается домой — ей не понадобится лучевая и химиотерапия. Теперь она живет привычной жизнью, только без огромного риска развития рака.

Профилактика рака молочной железы: как и кому?
О профилактике особенно важно знать тем девушкам, у которых в семье неоднократно встречались любые онкозаболевания — либо же у кого-то из родственников был рак молочной железы или рак яичников. Таким пациенткам обязательно тщательное наблюдение.
Скрининг может включать самообследование молочных желез, клинические осмотры у маммолога, УЗИ или маммографию. Имеет смысл также узнать свой статус по генам: предрасположенность к раку молочной железы и раку яичников есть из-за мутаций в генах BRCA1 и BRCA2. В норме это полезные гены — они участвуют в восстановлении целостности цепочки ДНК. Но их мутация приводит к развитию опухолевых процессов молочной железы и яичников, причем риск развития опухоли молочной железы достигает до 85%.
Рак молочной железы — одно из тех заболеваний, которое при должном обследовании выявляется рано и легко поддается лечению.
Евграфова Ольга Николаевна
Кистома яичника – доброкачественная опухоль, являющаяся наиболее распространенным заболеванием женской репродуктивной системы. В некоторых случаях она может преобразоваться в злокачественную. Для кистом характерен быстрый рост, поэтому в практике встречаются опухоли больших размеров. С яичником они соединяются при помощи ножки, содержащей несколько связок (подвешивающей, широкой и связкой яичника), артерии (яичниковые, маточные), лимфатические сосуды, нервные окончания. Кистома развивается из тканей эпителия, обычно из-за уже имеющейся кисты. Первое время симптоматика заболевания отсутствует, но так как опухоль быстрыми темпами разрастается, появляются боли, дизуритические расстройства, нарушается процесс дефекации. При сильном увеличении отмечается вздутие живота.
Если своевременно не начать лечение, чреваты осложнения – переход опухоли в злокачественную, кровоизлияния, отмирание тканей, сдавливание соседних органов, нарушение их работы.
Как образуется киста яичника
Киста появляется, если созревшая яйцеклетка, которая должна попасть в брюшную полость в момент овуляции, не покидает фолликул. Со временем он заполняется жидкостью, растягивается, образуя кисту. Располагается она в придатке, может иметь разное строение и размер. Кисты обычно появляются у женщин детородного возраста из-за гормонального сбоя. Также в группе риска находятся носители ВПЧ, герпеса, женщины с хроническим кольпитом, эндометритом. Имеет место наследственный фактор. Вероятность образования кисты возникает после прерывания беременности, при мастопатии, раке молочной железы, внематочной беременности, после операций на матке, яичниках. Подвержены заболеванию женщины в период менопаузы.
Киста требует регулярного наблюдения у гинеколога. Функциональная киста обычно в лечении не нуждается, через 1-2 месяца проходит, но есть другие виды образований, требующих безотлагательного хирургического вмешательства.
Виды кистом яичников
В зависимости от характера заболевания, размещения, содержимого образований, типа, бывают следующие виды кистом:
- доброкачественные;
- пограничные;
- злокачественные.
Так, доброкачественные при отсутствии своевременного лечения могут перейти в пролиферирующие, а затем - в злокачественные. Также кистомы отличаются содержимым:
Серозные – они выстланы эпителием яичника (поверхностным, трубным), заполнены серозной жидкостью светлого желтого цвета. Обычно имеют одну камеру, в размерах могут достигать 30 см в диаметре. Встречаются у возрастной группы пациенток от 40 до 50 лет. У 15% заболевших перерождаются в злокачественные.
Псевдомуциозные – выстилающий эпителий напоминает клетки канала шейки, заполнены содержимым наподобие слизи, по структуре – многокамерные. Преимущественно выявляются у женщин в период постменопаузы. Практически не перерождаются.
По выстилке кистомы бывают: мезонефроидные, железистые, эндометриоидные, гладкостенные, папиллярные. Развиваться могут на одном или обеих яичниках (одно- или двусторонние). Двустороннее поражение характерно для серозных образований.
Симптoмы
На начальных стадиях кистомы не доставляют дискомфорта, а также не влияют на менструальный цикл. Они обнаруживаются в ходе обследования у гинеколога, планового или при лечении бесплодия. Если новообразование достигло внушительных размеров, появляются тянущие боли в нижней части живота, которые могут отдавать в пах, поясницу. Увеличивается объем живота, появляется ощущение распирания, тяжести, нарушается менструальный цикл. Кистома может сдавливать соседние органы – мочевик, толстый кишечник, поэтому могут наблюдаться расстройства в их работе (частые позывы к мочеиспусканию, запоры, понос). Если сдавлены артерии, отекают ноги. Серозные кистомы вызывают гидросальпинкс, асцит.
При перекручивании ножки проявляются острые клинические признаки в виде резкой боли, тошноты, высокой температуры, тахикардии, напрягаются мышцы стенки брюшины. Активные занятия спортом, перенагрузки, травмы живота, неаккуратный осмотр гинеколога могут стать причиной апоплексии яичника (разрыва капсулы кистомы).
Лечение безоперационными методами
Кистома не всегда требует оперативного вмешательства. Чтобы выбрать эффективную методику лечения, проводится диагностика. Врач делает УЗИ ОМТ (органы малого таза), МРТ или КТ. Чтобы выяснить характер опухоли, берется анализ крови СА-125, пункции, забор жидкости на цитологическое исследование. При наличии показаний делается УЗИ молочных желез, биопсия слоя эндометрия. В некоторых случаях назначаются дополнительные обследования – гастроскопия, УЗИ брюшины, ирригоскопия, рентгенография желудка, рекомендуется консультация уролога, гастроэнтеролога, проктолога. Это необходимо, чтобы исключить вероятность беременности, в том числе внематочной, рака яичника, кисты желтого тела или фолликулярной, миомы, аднексита, метастатических опухолей кишечника, мочевого пузыря, желудка.
На основании результатов обследования врач принимает решение о методике лечения. Так, на начальных стадиях, а также если киста доброкачественная (функциональная), проводится безоперационная терапия (медикаментозная, физиотерапия). Гинеколог назначает гормональные препараты (контрацептивы), противовоспалительные, антибактериальные, иммунокорректирующие, витамины, БАДы, фитопрепараты (пустырник, женьшень, корень валерианы). Может назначаться спринцевание, тампонирование. Подбор оптимальных средств и комплекса лечебных мероприятий проводится индивидуально для каждой пациентки.
Медикаментозная терапия
- однофазные – содержат в равных пропорциях эстрогенн и гестаген, они препятствуют овуляции и не имеют зависимости от менструального цикла;
- трехфазные - компоненты отличаются уровнем содержанием гормонов, подстраиваясь под определенную фазу цикла, чем имитируют физиологические гормональные изменения в организме в течение месяца, прогестин и эстроген в них на минимальном уровне, что минимизирует вероятность побочных явлений.
После такого лечения функциональные кистомы уходят спустя 3-4 месяца, а витамины помогают восстановить функции женского организма, повысить его защитные свойства. В ходе консервативного лечения наряду с медпрепаратами необходимо регулярно посещать врача, проходить УЗИ.
Физиотерапия
Данная методика может дополнять медикаментозную терапию либо использоваться в качестве основного способа лечения. Она направлена на стабилизацию гормонального фона с целью нормализовать деятельность женской репродуктивной системы, предотвратить возникновение спаек и воспалительных процессов, исключить вероятность рецидивов кистом. Физиотерапия включает:
- Электрофорез – лекарственные составы вводятся посредством электротока. Так, электричество способствует распаду препарата на активные ионы, которые проникают под кожу и кровотоком распространяются по организму, поступая к определенным группам органов.
- Магнитотерапию, оказывающую терапевтическое воздействие благодаря магнитному полю. Она улучшает кровоснабжение систем, устраняет отечность и воспалительные процессы в органах.
Помимо данных методик врачи практикуют лечение специально сбалансированной диетой. Подбираются определенные виды продуктов, способствующие синтезу тех или иных гормонов. Так, необходимо исключить жирную, жареную пищу, чай, кофе, сладкие газированные напитки, шоколад, спиртное – они препятствуют работе почек, печени, желудка. Рекомендуется есть морскую рыбу, птицу, кисломолочные продукты, много клетчатки, сырой или в обработанном виде (при индивидуальной непереносимости). Животные жиры заместить растительными.
Лечение в период климакса
Кистома при менопаузе уже не функциональная, как у женщин детородного возраста, а органического типа, поэтому принципы лечения иные. Чаще всего у пациенток в возрасте старше 50 лет развивается серозная односторонняя опухоль (70% случаев), в 13% - папиллярная или муцинозная. Очень редко – эндометриома. Если диагностика подтвердила наличие серозной цистаденомы доброкачественного характера, лечение проводится без применения хирургических методов.
Проводить медикаментозную терапию имеет смысл в начала климактерического периода, когда организм в состоянии справиться с заболеванием. После проведения диагностики (УЗИ, анализы, цитологические пробы, прочие), врач выписывает гормональные препараты, ЗГТ (Климонорм, Овидон, Дивина, Фемостон), прогестины (Дуфастон, Праджисан, Ипрожин, Утрожестан), антиэстрогены, препятствующие неправильному формированию клеток (Биллем, Новофен, Тамоксифен), гомеопатию (Кантарис, Калиум, Бромиум, Апис). Параллельно могут назначаться витаминные, иммуностимулирующие, противовоспалительные комплексы. Подбор препаратов проводится с учетом индивидуальных особенностей цистаденомы и женского организма.
Гормонотерапия эффективна исключительно во время пременопаузы, в остальные периоды она бессмысленна. При наличии кистомы в постменопаузе пациентка должна регулярно наблюдаться у гинеколога.
Лечение при беременности
Обычно во время беременности кистома не лечится. Возникает она обычно в первые три месяца (киста желтого тела), но иногда врач может назначить прием гормональных контрацептивов на 1-2 месяца. У женщин старшего детородного возраста часто развиваются эндометриоидные кисты, заполненные менструальной кровью. При небольших размерах они не требуют приема гормонов или других препаратов, так как не оказывают влияния на развитие плода и состояние здоровья женщины.
Исключения – образование крупных размеров, сопровождается болевыми ощущениями и ущемляет соседние органы. В таких ситуациях проводится хирургическое удаление опухоли путем лапароскопии.
Решение о необходимости терапии принимает врач на основании данных УЗИ и анализов.
Можно ли заниматься спортом при кисте яичника?
При кисте яичника на ножке или более 2.5 см активными физическими нагрузками заниматься нельзя.
Можно ли забеременеть при кисте на яичнике?
Можно забеременеть и можно испытывать трудности. В любом случае необходимо разобраться в характере кисты яичника и необходимости ее лечения до начала процесса зачатия.
Может ли киста яичника болеть?
Да, киста яичника может проявляться болевым синдромом.
1. Что из себя представляют яичники?
— Яичники — это парные женские половые железы, которые располагаются в полости малого таза. Именно в них развиваются и созревают женские половые клетки. Яичники также выполняют эндокринную функцию — являются железами внутренней секреции и вырабатывают половые гормоны.

2. Что такое киста яичника?
— Это опухолевидное доброкачественное образование в яичнике, которое исчезает самостоятельно с течением времени (обычно через 1-3 месяца).
3. Какими бывают кисты яичников?
Их подразделяют на следующие виды:
- Фолликулярные кисты (нелопнувший большой фолликул).
- Кисты желтого тела (чрезмерно большое желтое тело). Желтое тело — это временная железа внутренней секреции в женском организме, которая образуется после овуляции и вырабатывает гормон прогестерон. Свое название она получила благодаря желтому цвету содержимого.
4. Как распознать кисту?
— По характерным признакам на ультразвуковой диагностике.
Обычно врачи назначают это обследование при подозрениях на опухоль. Тем не менее, даже если выясняется, что в яичниках именно киста, необходимо проведение контрольных исследований.

В случае динамического наблюдения кисты проходят самостоятельно, а вот опухоли остаются. Большое количество врачей в настоящее время придерживается мнения, что в лечении функциональных кист яичников нет необходимости. Но наблюдать за ними обязательно нужно.
5. Что такое опухоли яичников?
— Это новообразования, возникающие из тканей яичника, которые самостоятельно не исчезают.
Опухоли яичников делятся на:
- доброкачественные;
- злокачественные — отличаются от доброкачественных агрессивным ростом и способностью к метастазированию (распространению по всему организму);
- пограничные (с некоторыми признаками злокачественности).

По клеточному происхождению опухоли яичников подразделяют на:
- Эпителиальные. Составляют до 90% опухолей яичников. К ним относятся доброкачественные и злокачественные серозные, муцинозные, эндометриоидные и светлоклеточные опухоли.
- Герминогенные — опухоли из клеток полового тяжа. Составляют до 5% в структуре опухолей яичников. К ним относятся тератомы, дисгерминомы, опухоли эндодермального синуса и хориокарциномы.
- Сторомальные. Самые редкие опухоли, происходящие из соединительнотканных структур, продуцирующих эстрогены и прогестерон. Такими являются гранулезоклеточные опухоли, текафолликуломы и опухоли из клеток Сертоли-Лейдига.
6. Что может повлиять на развитие рака яичников?
— Серьезные эпидемиологические исследования выявили следующие факторы риска для рака яичников:
7. Что, наоборот, оказывает положительное влияние на работу яичников?
- возраст 25 лет или моложе при первой беременности;
- большое число беременностей;
- применение оральных противозачаточных препаратов;
- грудное вскармливание.

Интересно и то, что, по данным некоторых исследований, защитные факторы или факторы риска по развитию рака яичников связаны с пищевыми привычками. Например:
1. Избыточный вес/ожирение увеличивает риск рака яичников на 80% в возрасте между 50 и 70 годами.
2. Диета с малым содержанием жиров снижает риск рака в целом. В одном из исследований через 4 года женщины, снизившие употребление жиров, имели риск развития рака яичников на 40% меньше.
3. Другие исследователи обнаружили, что потребление не менее одной чашки чая каждый день снижает примерно на 50% риск рака яичников.
Однако, важно отметить, что различные исследования зачастую дают противоречивую информацию. Каждая ситуация уникальна, и ее нужно оценивать индивидуально.
8. На какие симптомы обязательно стоит обратить внимание?
Клиническими проявлениями опухолей яичников могут быть:
- боли и чувство тяжести внизу живота;
- нарушение мочеиспускания и дефекации;
- вздутие кишечника;
- увеличение размеров живота;
- нарушение менструального цикла
- бесплодие.

В случае злокачественных опухолей яичников на первое место могут выходить жалобы, которые, казалось бы, совсем не связаны с органами малого таза. Например, одышка или отеки конечностей. Такие симптомы свидетельствуют о запущенности заболевания.
— Опухоли яичников могут протекать совершенно бессимптомно! В таких случаях этот диагноз обычно обнаруживается только при проведении профилактического обследования.
9. Каким может быть лечение?
— Все зависит от вида опухоли. Каждый случай индивидуален. Наиболее часто применяется хирургический метод лечения.
При доброкачественных образованиях выбор врачей обычно падает на лапароскопические операции разных объемов и различной степени сложности (лапароскопия — метод хирургии, в котором операции на внутренних органах проводят через небольшие отверстия). Однако нередко выполняются и полостные операции (вскрытие брюшной полости посредством разреза, который может быть поперечным или продольным). Все опять же зависит от ситуации.
При выявлении злокачественных опухолей оперативное и консервативное лечение проводится в специализированных стационарах.
10. Можно ли как-то предотвратить проблему?
— Одна из главных задач современной практической гинекологии — ранняя диагностика опухолей яичников. В настоящее время нет признанных скрининговых программ по выявлению рака яичников. Тем не менее, наиболее эффективными методами остаются осмотр на гинекологическом кресле в сочетании с ультразвуковым исследованием органов малого таза.

При обнаружении опухолевидных образований с целью дифференциации, уточнения диагноза и эффективности проводимого лечения в крови определяются специфические белки — онкомаркеры СА 125 и HE4, рассчитывается прогностический индекс ROMA. По результатам ультразвукового исследования и определения онкомаркеров можно провести подсчет риска злокачественности с помощью современных расчетных программ, разработанных международными группами врачей-исследователей. Например с очень высокой достоверностью программа ADNEX — модель группы IOTA (I — International, O — Ovarian, T — Tumor, A — Analises) может предсказать риск малигнизации (перерождения), что помогает определить, в каком лечебном учреждении и каким методом лучше проводить лечение.
Помимо этого, для уточнения клинической ситуации может понадобиться проведение таких диагностических методик как МРТ, КТ, гистероскопия, диагностическая лапароскопия, колоноскопия, фиброгастроскопия и других.
Читайте также:

