Лимфангиома у плода в брюшной полости
Лимфангиома у детей – порок внутриутробного развития. Это врожденное новообразование доброкачественного характера, которое развивается из лимфатических сосудов. Типичные места локализации – шея и лицо, рот и язык, область подмышек. Патология обычно медленно развивается в первые годы жизни, начинает стремительно прогрессировать после начала полового созревания.
Что это такое?
Это следствие нарушения формирования лимфосистемы во время внутриутробного развития эмбриона. Лимфангиома – доброкачественная опухоль, при которой происходит:
- накапливание жидкости в лимфоузлах;
- формирование отдельных полостей, содержащих лимфу;
- нарушение лимфооттока.
Лимфангиома у детей относится к редким патологиям. Наблюдается всего в 10% случаев среди всех новообразований. Код по МКБ-10 – D18.
Это новообразование является полностью доброкачественным, нет риска перерождения в рак. Лимфангиома в целом не несет опасности для жизни, но при ее разрастании страдают соседние органы.
Причины появления

Первый провоцирующий фактор – воздействие на организм беременной женщины неблагоприятных факторов (курение и прием алкоголя, последствия приема антибиотиков).
Высокий риск развития лимфангиомы приходится на первый триместр. Ребенок рождается с уже заметной опухолью, которую сразу можно диагностировать.
Другие возможные причины врожденной опухоли:
- аномалии плода;
- аномальные процессы внутриутробного формирования;
- наследственная предрасположенность.
Ниже на фото, вы можете визуально ознакомиться с лимфангиомой:


Симптомы
Если опухоль имеет небольшие размеры и при этом расположена поверхностно, никаких проблем со здоровьем не возникает, беспокоит только косметический дефект. Крупные кисты и негативно сказываются на внешности, и нарушают функционирование соседних органов.
Выраженность симптомов зависит от размера, структуры и места расположения лимфангиомы.

Лимфангиома может воспаляться. В группе риска – дети от 3 до 7 лет. Чаще всего это происходит осенью и весной. Провоцируют начало обострения простудные заболевания, травмы и другие патологии.
Опухоль быстро увеличивается, образуется болезненный инфильтрат плотной консистенции. При повреждении кожного покрова начинается кровотечение. Длительность обострения – 21 день, затем состояние нормализуется.
Диагностика
Основной метод диагностики – пальпация (прощупывания) пораженного участка тела. Для уточнения диагноза назначаются дополнительные обследования:
- МРТ либо КТ;
- рентгенолимография;
- УЗИ.
Чтобы определить наличие воспаления на фоне сформировавшегося гнойного экссудата внутри капсулы, проводят анализ мочи и крови.
Классификация
Далее представлены основные виды этой опухоли. Основа для классификации – размер, строение, наполнение и симптомы.
Самый распространенный вид. В структуре есть несколько полостей, которые заполняются лимфой неравномерно (одни пустые, другие переполненные). Особенности кавернозной лимфонгиомы:
- у полостей губчатое основание;
- формируется из плотной соединительной ткани;
- имеет эластичный каркас;
- включает пучки волокон мышц, мелкие сосуды;
- отличается четкими границами, края размыты при диффузном росте тканей;
- при нажиме новообразование сжимается, после прекращения давления снова наполняется лимфой.
Опухоль имеет форму полусферы, цвет кожных покровов не изменяется. В некоторых случаях на поверхности появляются пузырьки или капиллярная сетка. В середине есть одно или несколько кистозных образований (камер). Их размеры варьируются от 2-3 мм до 10-15 см.
Другое название опухоли – простая. Новообразование напоминает узелок. Размеры таких узелков различные, цвет – бледно-розовый, поверхность – стекловидная. Пораженный участок выглядит как апельсиновая кожура. Опухоль мягкая, легко и безболезненно сжимается. По мере прогрессирования плотность увеличивается.
Место локализации
Появляется новообразование в месте, где находится много лимфоузлов. Также локализация зависит от типа опухоли.
- губы, щеки – капиллярная лимфангиома;
- шея, подмышки, грудина и брюшина – кистозная;
- язык, подкожная клетчатка– кавернозная.
Лечение

К консервативному лечению прибегают редко, обычно лимфангиома подлежит удалению. Операция проводится в условиях стационара.
Суть манипуляции – полное или частичное иссечение новообразования. На соседних участках проводят коагуляцию. Их также дополнительно прошивают нитью для исключения рецидива или риска вытекания лимфы.
Когда проводят операцию?
- Опасное место локализации, опухоль угрожает жизни. К примеру, новообразование находится глубоко во рту за миндалинами.
- Стремительное разрастание патологии.
- Опухоль ветвистая.
- Болезнь протекает тяжело, значительно снижая качество жизни ребенка.
Основные методы проведения оперативного вмешательства – лазерный луч, криодеструкция, радиоволны или электрокоагуляция.
Консервативное лечение необходимо, когда есть воспалительный процесс. Сначала прописываются медикаменты, затем проводится операция.
Комплекс лечебных мер:
- прием нестероидов – Ибупрофен, Индометацин, аналоги;
- ферменты – Панзинорм;
- дезинтоксикационные препараты – Гемодеза;
- десенсибилизирующие средства – Зиртек, Тавегил;
- противомикробные – антибиотики;
- общеукрепляющие – витамины, биостимуляторы.
Лечение также предполагает нанесение компрессов с мазями, в составе которых есть антибиотики либо НПВС. Если лимфангиома находится во рту, требуется ее обработка антисептиками.
Осложнения
Одни из частых осложнений – трудности с дыханием или болезненность при глотании. Появляется проблема, если опухоль расположена в брюшной полости, на шее, во рту, на языке. Без лечебных мер новообразование разрастается, оно может передавить пищевод либо трахею. При воспалении опухоли есть риск интоксикации. Также ухудшается общее состояние, появляются серьезные проблемы со здоровьем.
Полезное видео
Итак, лимфангиома у детей – доброкачественное врожденное новообразование. Является пороком развития, появляется из-за аномалий внутриутробного формирования. Лимфангиома не перерождается в рак, но присутствует ряд других осложнений. Опухоль подлежит удалению.
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
Папилломы представляют собой полипы на тонкой ножке цвета нормальной кожи или коричневого цвета (от светло-коричневого до темно-коричневого)
метод лазеродеструкции плотных округлых ороговевших кожных узелков вирусной природы
Гнойные патологии кожи и жирового слоя клетчатки чаще (до 90% историй болезни) вызываются инфицированием стафилококком
раздел медицины, занимающийся изучением структуры и функции кожи в норме и при патологии, диагностикой, профилактикой и лечением заболеваний кожи

Локализация лимфангиом
• полость рта: язык, щеки, губы;
Причины развития лимфангиом недостаточно ясны. Достоверно известно, что данное новообразование – результат перерождения лимфотических тканей, сосуды становятся крупные и широкие, растут атипичны. Что является инициирующим фактором такой реорганизации, сказать довольно сложно. Это могут быть медикаменты, чрезмерная инсоляция, переохлождения, инфекционные заболевания матери, токсины и другие вещества. Выделяют 3 разновидности лимфангиом:
• Простые или капиллярные – они располагаются, как правило, на языке, губах и щеках. Внешне это эластичная припухлость, размером не более 3 см, чаще безболезненные и неплотные на ощупь. Если рассматривать их в микроскоп, они состоят из мельчайших капиллярных сетей и их разветвлений, а также огромного количества клеток лимфоидного ряда.
• Кавернозная лимфангиома – характеризуется тем, что в структуре опухоли присутствуют сосуды с фиброзной и мышечной тканью. Еще одна характерная особенность – наличие множества полостей, внутри которых содержится лимфоидная жидкость. Данная форма имеет особенность деформировать пораженные участки, в некоторых случаях, даже может прорастать на поверхность кожи. Внешне кавернозные лимфангиомы выглядят как мягкие узлы под кожей в области щек, шеи, боковых поверхностях туловища, груди.
• Кистозные лимфангиомы – располагаются исключительно в области регионарных лимфатических узлов: околоушной, полчелюстной, подмышечной областях; брыжейке кишечного тракта. Внешне они сходи с обычными кистами – довольно крупные, округлые или овальные, могут состоять из одной или нескольких полостей, заполненные серозным содержимым. При этом они не фиксированы к кожным покровам. Кистозные лимфангиомы в отличие от других форм довольно быстро растут из-за скопления жидкости в полости. Именно с такой формой лимфангиомы могут рождаться дети уже с крупными узлами, способными представлять опасность для жизни ребенка. В таком случае говорят о внутриутробном прогерссировании лимфангиомы у плода. Необходимо проводить немедленное экстренное вмешательства. При помощи длинной тонкой иглы проводят прокол кисты и выкачивают из полости кисты все серозное содержимое. Ествественно, что экссудат довольно быстро опять заполнит полость, но это позволит хотя бы на некоторое время отсрочить время проведения операции. Опасность такого вмешательства заключается в возможности заноса инфекции и нагнаивании кисты, что значительно ухудшит прогноз развития заболевания.
Диагностировать лимфангоиомы достаточно просто. Применяются:
• лабораторные методы диагностики;
• магнитно-резонансная и компьютерная томография.
Лечение в большинстве случаев оперативное. Однако, если лимфангиома не представляет опасности для жизни новорожденного, стараются дождаться конца первого года жизни, чтобы снизить риск развития осложнений. Помимо иссечения хирургического могут быть проведены операция склерозирования, а также комбинированные методы лечения. При правильном лечении – прогноз благоприятный.
Среди новообразований брюшной полости наиболее часто встречаются тератомы и лимфангиомы.
Абдоминальная лимфангиома относится к доброкачественным опухолям. Выделяют три основные формы лимфангиом: простую, кавернозную и кистозную. Лимфангиома может занимать любую локализацию, но наиболее часто располагается в области шеи (95%). По данным N. Anderson и J. Kennedy, 75% лимфангиом располагается в области шеи, 20% - в подмышечной области, 2% - в брюшной полости и ретроперитонеально, 2% - поражают конечности и кости и 1 % - средостение. Среди лимфангиом, располагающихся ниже диафрагмы, 63% опухолей имеют левостороннюю локализацию.
Абдоминальные лимфангиомы встречаются достаточно редко у плода. К настоящему времени нам удалось найти описание 16 случаев пренатальной ультразвуковой диагностики абдоминальных лимфангиом.
Эхографическая картина абдоминальных лимфангиом обычно представлена практически пато-гномоничным изображением многокамерного кистозного образования, не связанного с органами брюшной полости. Наиболее часто абдоминальные лимфангиомы исходят из брыжейки тонкой кишки и забрюшинного пространства. Хотя абдоминальные лимфангиомы являются доброкачественными образованиями, они в случаях больших размеров могут приводить к компрессии витальных органов и асциту.
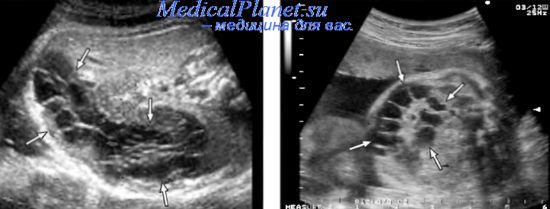
В наблюдении, опубликованном нами несколько лет назад, сообщалось о пренатальном спонтанном исчезновении многокамерного кистозного образования в левой нижней части брюшной полости плода в 27 нед беременности. Образование достигало в 20-21 нед размеров 46x33x55 мм, а при повторном исследовании в 22 нед констатировано уменьшение размеров образования до 21x21x27 мм. Учитывая положительную динамику и отсутствие сочетанных пороков, пациентке было рекомендовано динамическое наблюдение, при котором констатировано спонтанное исчезновение образования.
В то время это образование было расценено нами как тератома брюшной полости, но ретроспективный анализ опубликованных наблюдений свидетельствует, что многокамерное строение и отсутствие солидного компонента образования практически патогномонично для лимфангиомы брюшной полости. К сожалению, установить точный диагноз в том наблюдении не представилось возможным в виду спонтанного исчезновения образования. О спонтанном исчезновении подобного образования брюшной полости плода, расцененного каклимфангиома, сообщили также A.M. Стыгар и В.Н. Демидов.
В другом наблюдении многокамерное кистозное образование в правой нижней части брюшной полости плода было обнаружено в 27 нед беременности. Его размер составил 51x30 мм. При динамическом эхографическом наблюдении было отмечено постепенное увеличение размера абдоминальной лимфангиомы, который в 36-37 нед составил 62x51 мм. После родов за ребенком было продолжено динамическое наблюдение, в ходе которого размеры опухоли практически не изменились. В 16 мес жизни было проведено успешное хирургическое лечение, при котором удалена лимфангиома брыжейки тонкой кишки.
Суммарный анализ опубликованных данных свидетельствует, что в большинстве случаев перинатальный исход при лимфангиоме благоприятный. Только A.M. Стыгар сообщил о 2 наблюдениях смерти в неонатальном периоде детей с лимфангиомой брюшной полости. В этих случаях лимфангиомы были больших размеров и сопровождались асцитом. Прерывание беременности было осуществлено в 3 случаях, также в 3 наблюдениях отмечено спонтанное исчезновение лимфангиомы. У 7 детей с изолированной лимфангиомой было проведено успешное хирургическое лечение.
Таким образом, суммарный анализ опубликованных данных свидетельствует, что при изолированной абдоминальной лимфангиоме перинатальный исход благоприятный - выжили 9 из 11 детей, т.е. 81,8%. В случаях сочетания лимфангиомы с асцитом или распространения лимфангиомы на другие части тела прогноз резко ухудшается. Поэтому в случаях пренатальной диагностики абдоминальной лимфангиомы необходимо уделять особое внимание исключению сочетанных изменений, при отсутствии которых в подавляющем большинстве случаев возможен благоприятный исход. Однако следует помнить, что сочетанные изменения могут присоединиться позднее, поэтому необходимо динамическое эхографическое наблюдение.


Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
В настоящей публикации представлены два случая пренатальной ультразвуковой диагностики опухолей у плодов. Эти опухоли относятся к разным морфологическим группам, однако объединяющим моментом в данных представлениях является большой объем образований.
Лимфангиомы относятся к зрелым, доброкачественным опухолям, исходящим из лимфатических сосудов. Микроскопическая структура лимфангиомы представлена тонкостенными кистами различных размеров. Лимфангиомы встречаются достаточно редко и составляют примерно 10-12 % всех доброкачественных образований у детей. Лимфангиомы могут быть наружными (шейными, шейно- подмышечно-грудными) и внутренними (средостенными, внутренних органов, забрюшинными, тазовыми). Наиболее частыми являются лимфангиомы шейной локализации - от 74 до 82 %, шейно- подмышечно-грудные лимфангиомы встречаются у 6 % больных, средостенной локализации - у 10-16 % больных, в органах брюшной полости - 1-2 %, забрюшинного расположения - у 1-2 % пациентов, тазовой локализации - у 1-2 % пациентов.
Различают простые, кавернозные и кистозные лимфангиомы.
Простая лимфангиома, состоящая из расширенных лимфатических сосудов и соединительнотканных щелей, заполненных лимфой, встречается чаще на языке, реже на губах. Клинически это проявляется диффузным увеличением указанных органов, их тестообразной консистенцией.
Кавернозная лимфангиома, состоящая из беспорядочно расположенных соединительнотканных полостей, разделенных перемычками, выстланных эндотелием и заполненных лимфой, имеет вид нечетко ограниченного образования, возвышающегося над окружающими тканями, покрытого нормальной кожей или слизистой оболочкой. Является наиболее частой формой, наблюдаемой у детей.
Кистозная лимфангиома, представляющая собой одну или несколько крупных полостей, заполненных лимфой, возвышается над окружающими тканями. При пальпации лимфангиомы этого вида определяется флюктуация, чего не отмечается при кавернозной лимфангиоме [1, 2, 3].
Беременная М., 24 лет, обратилась в клинику в сроке 21 нед. Данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (компании Sumsung Medison), конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода мужской.
В процессе ультразвукового исследования впервые выявлен распространенный опухолевый процесс, занимающий всю правую подмышечную область плода, правое плечо (поперечный размер в средней трети плеча составил 26 мм, соответственно аналогичный размер левого плеча - 17 мм), включая локтевую область, правую боковую поверхность грудной клетки с переходом на ее переднюю поверхность и правую боковую поверхность шеи. Опухоль была представлена мелкокистозными структурами ячеистого характера, с анэхогенным содержимым, аваскулярная.
С учетом ультразвуковой картины, патогномоничной для кавернозной лимфангиомы, выдано соответствующее заключение.
Учитывая тяжесть обнаруженной аномалии у плода, семья обратилась в израильскую клинику Ultrasound Unit of the Department of Obstetrics and Gynecology Hadassah-Hebrew University Hospital, где было проведено повторное исследование в 25 недель беременности, и диагноз "лимфангиома" был подтвержден. С разрешения Dr. Dan Valsky, проводившего исследование, публикуем сонограммы для иллюстрации динамики процесса.
Учитывая тяжесть и распространенность опухолевого процесса, по желанию семьи было принято решение о прерывании беременности. Диагноз "кавернозная лимфангиома" был подтвержден при патологоанатомическом исследовании
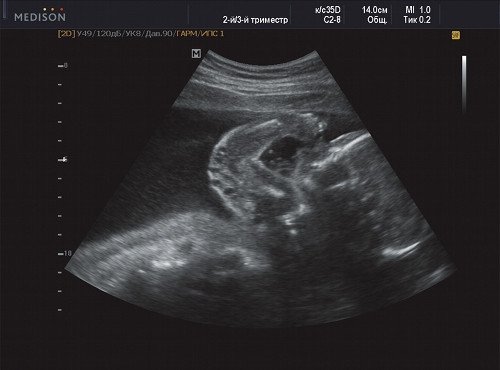
Рис. 1. Беременность 21 неделя - правое плечо плода.
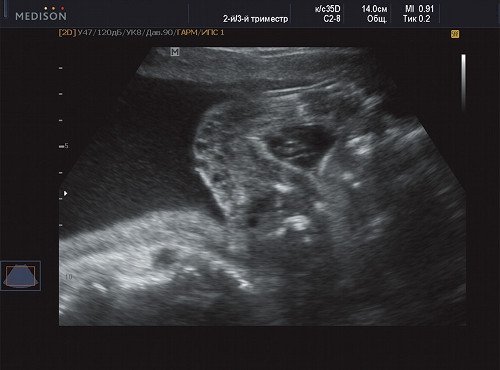
Рис. 2. Беременность 21 неделя, правое плечо плода.
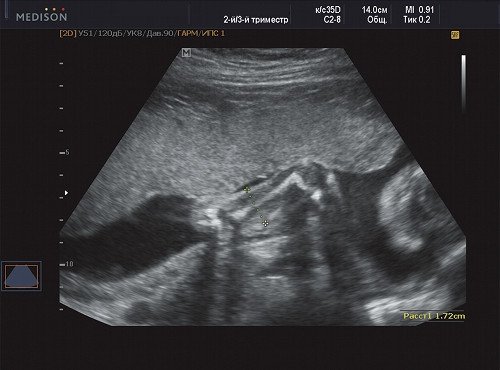
Рис. 3. Беременность 21 неделя, диаметр левого (здорового) плеча - 17 мм.
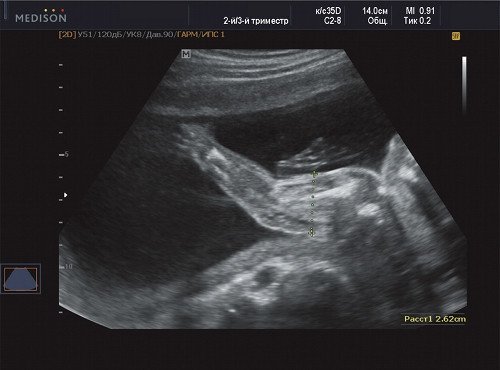
Рис. 4. Беременность 21 неделя, диаметр правого (пораженного) плеча - 26 мм.
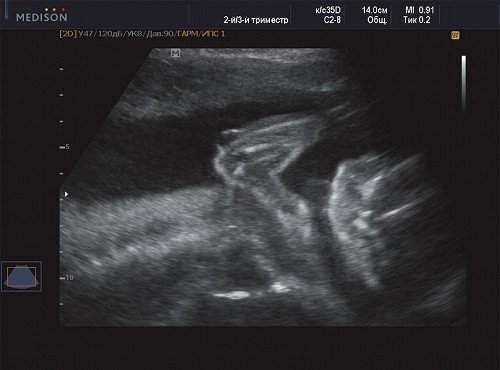
Рис. 5. Беременность 21 неделя - кистозная полость на локте.
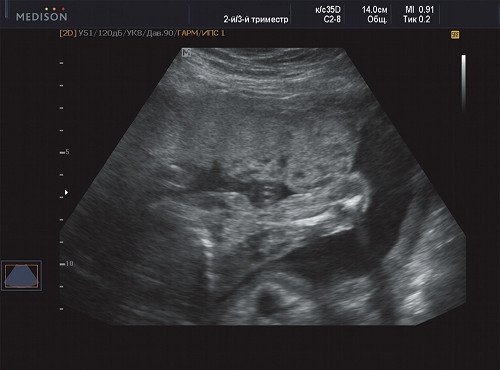
Рис. 6. Беременность 21 неделя, правая подмышечная область.
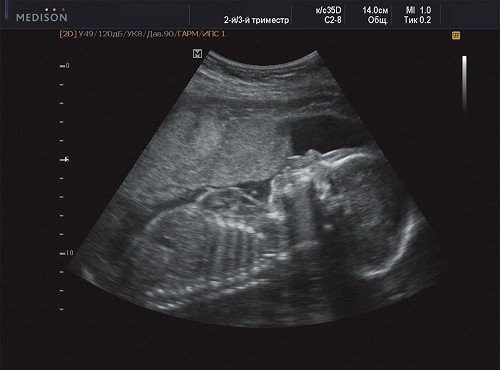
Рис. 7. Беременность 21 неделя, передняя поверхность грудной клетки.
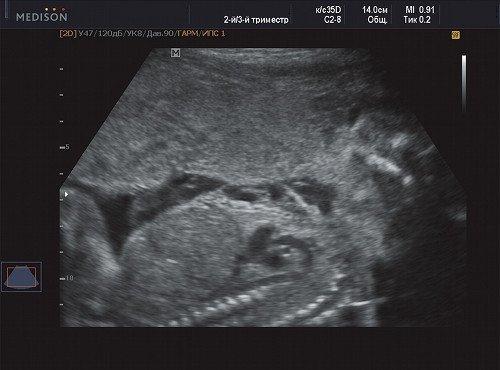
Рис. 8. Беременность 21 неделя, поражение передней поверхности грудной клетки.
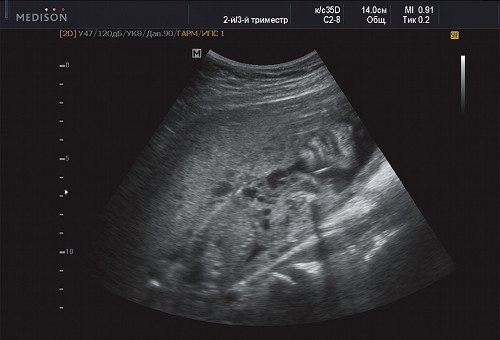
Рис. 9. Беременность 21 неделя, передняя поверхность грудной клетки с переходом в подмышечную область (справа - носогубный треугольник и подбородок).
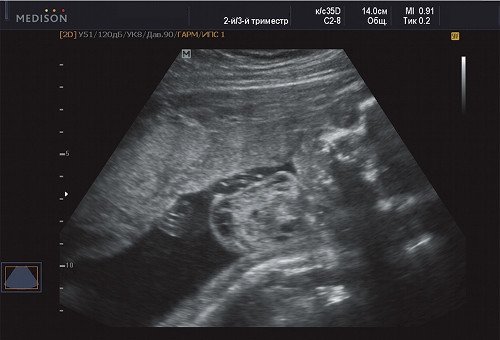
Рис. 10. Беременность 21 неделя, передне-боковая поверхность грудной клетки.
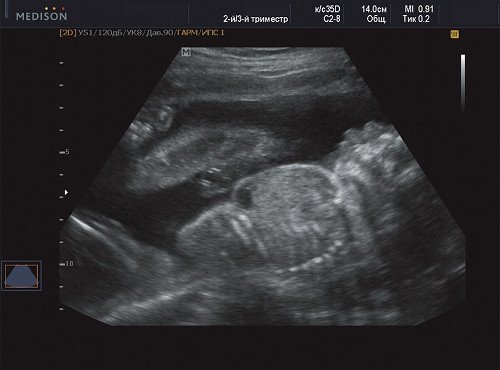
Рис. 11. Беременность 21 неделя, передне-боковая поверхность грудной клетки.
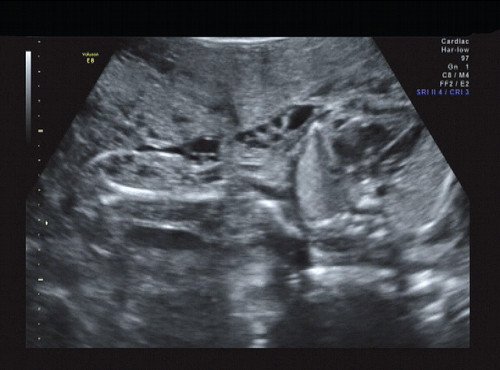
Рис. 12. Правая подмышечная область и плечо.
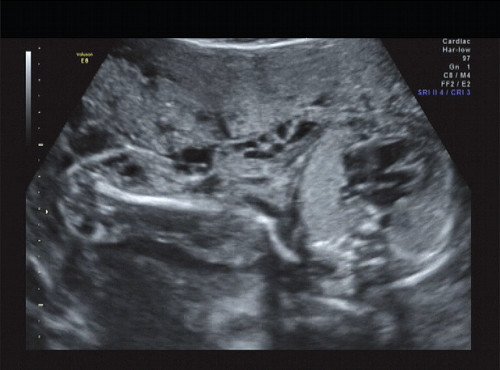
Рис. 13. Правая подмышечная область и плечо.
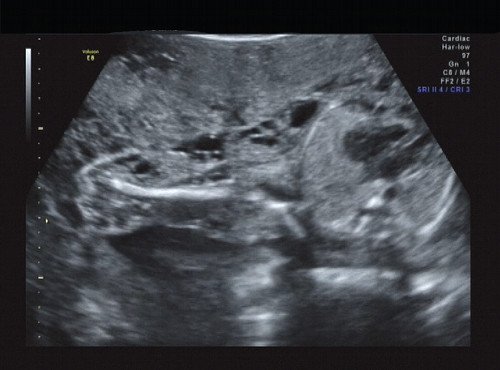
Рис. 14. Правая подмышечная область и плечо.
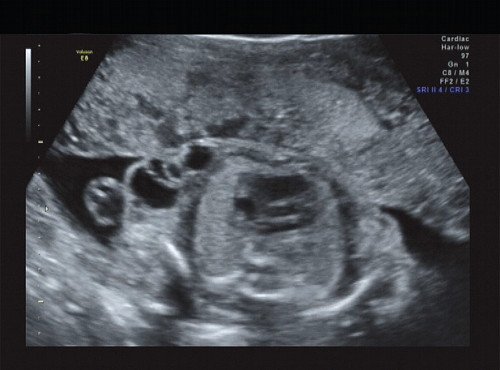
Рис. 15. Правая подмышечная область.
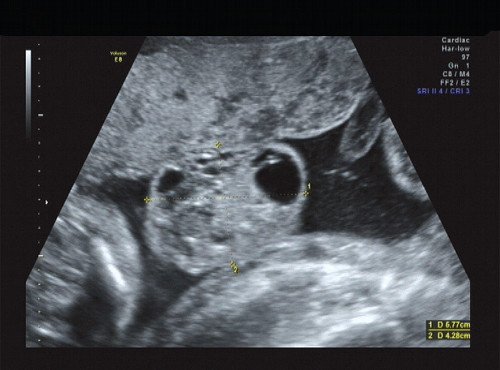
Рис. 16. Кистозно-солидный компонент опухоли.
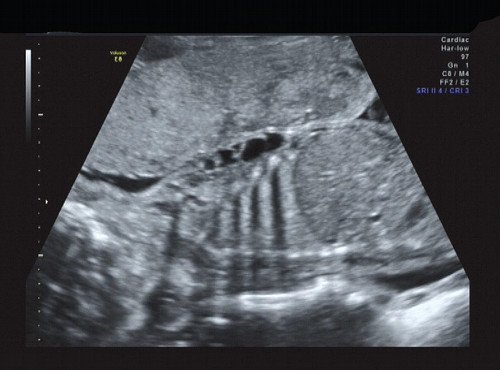
Рис. 17. Передняя поверхность грудной клетки.
Крестцово-копчиковая тератома является наиболее частой врожденной опухолью у новорожденных и встречается приблизительно у одного из 35 000-40 000 живых новорожденных. Соотношение детей женского и мужского пола составляет 4:1. В состав тератомы входят солидные образования и кисты, заполненные серозной жидкостью, мукоидным или сальным веществом. Среди других элементов наиболее часто встречаются ткани нейроглии, кожи, гладких и полосатых мышц, дыхательный и кишечный эпителий, хрящи. В редких случаях опухоль имеет злокачественный характер. Размеры образования колеблются от 1 до 30 см, составляя в среднем 8 см в диаметре. Необходимость кровоснабжения большой массы тканей тератомы приводит к формированию обильных артериовенозных анастомозов, большому шунтированию крови, повышению сердечного выброса и развитию сердечной недостаточности. Сосудистая сеть значительно выражена при солидном характере опухоли и меньше - при ее кистозном строении. Крестцово-копчиковая тератома может расти кзади (наружу) или кпереди от крестца, деформируя прилежащие органы (прямую кишку, влагалище, мочевой пузырь). В соответствии с этим выделяют четыре типа опухоли [8, 9]:
- тип 1 - преимущественный рост опухоли наружу с минимальным поражением предкрестцовых тканей (встречается в 47 % наблюдений);
- тип 2 - выраженный рост опухоли наружу и в полость таза (34 %);
- тип 3 - опухоль имеет рост наружу, но преобладает рост в полость таза с проникновением в брюшную полость (9 %);
- тип 4 - отсутствует рост наружу, опухоль полностью локализуется в полости таза (10 %).
При наличии крестцово-копчиковой тератомы могут возникать следующие осложнения: сердечная недостаточность, приводящая к водянке плода, обструкция мочевыводящих путей, обструкция желудочно-кишечного тракта, нарушение иннервации вследствие компрессии, внутриопухолевое кровоизлияние, анемия. Летальность среди плодов высока, в среднем - 50 %. Причиной смерти является сердечная недостаточность, связанная с объемной перегрузкой сердца, преждевременные роды, разрыв тератомы, анемия. При обструкции опухолью мочевыводящих путей, наоборот, возникает маловодие и гипоплазия легких [4, 5, 6, 7].
Беременная Н., 26 лет, обратилась в клинику в сроке 20 недель, данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (Sumsung) конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода женский.
В ходе ультразвукового исследования выявлено образование больших размеров в крестцово-копчиковой области. Образование размером 65×46×40 мм располагалось кнаружи от ягодиц плода с минимальным вовлечением крестца. Опухоль с четким, ровным контуром имела гетерогенную структуру с преобладанием солидного компонента и единичными кистозными включениями, слабоваскуляризованная. Других морфологических изменений у плода выявлено не было. Количество околоплодных вод было в норме.
Сделано заключение о наличии у плода крестцово-копчиковой тератомы, вероятнее всего, тип I. По решению семьи в настоящее время беременность пролонгируется.
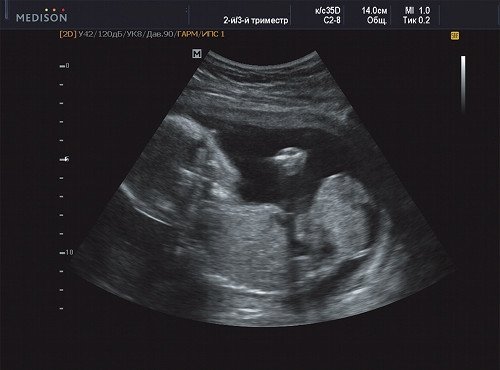
Рис. 18. Беременность 20 недель, cправа - голова плода, слева - опухоль.
Совместная Покупка Мыла в виде фруктиков viewtopic.php?f=163&t=22761

Я знаю, все получится.
Лимфагиома - это доброкачественная опухоль из лимфатических сосудов.
Согласна, лучше проконсультироваться со специалистами по сосудистой хирургии. Вот ссылочка на центры РЕКЛАМА://www.angiolsurgery.org/sosud_centr1.html
Даже, если и останутся шрамики, то существует еще пластическая хирургия.
У вас все будет хорошо!
medina
Репутация:
да рубцы это пофиг
и потом всегда можно убрать и тд
не принимайте близко к сердцу
а вдруг у Вас гений (а даже если не гений)
внешность не играет решающей роли в личнойсти
так что забейта
пс говорю по опыту у меня в 4ре года была операция на сердце
врачи спросили какой шов делать? косметический или грубый - но косметический может разойтись все таки ребенок и активный
короче сделали грубый даже два
шов у меня начинается спереди под грудью и заканчивается на спине на лопатке
и ниже чуть поменьше шов
бальшой грубый
могу фотку скинуть
тока мне реально пофиг
я реально вспоминаю про шов может раз в год вот щаз вспомнила допустим
и на выбор одежды он не влияет (покупаю платья с открытой спиной)
и на секс он не влияет
мама все переживала = хотела облучать что бы рассосалось и тд я сказала уже тогда что "нет" мне это просто не нужно мне комфортно и это мое тело
я жила в санаторно-лесной школе в 4м и 5м классе, там было много детей после операций = мы гордились у кого шов больше и круче, но ни у кого не было комплексов
тем более опухоль доброкачественная, а может ее вообще не быть = и оно вам нужно переживать из-за такой фигни как шрам
щаз посмотрела шов у меня 30 см и толщиной около 2 см - из под платья торчит щаз где то см 10 (я только что с улицы пришла) = страшный аж жуть
к стати тогда когда мне это делали был 83й год = думаю щаз более продвинутые технологии если это Вас все таки волнует




ДР нашей семьи: Олег - муж - 15.10.1971; Еделз - жена - 14.10.1978; Данила - 01.10.2007; Захар - 23.09.2010г.
Совместная Покупка Мыла в виде фруктиков viewtopic.php?f=163&t=22761

Лимфангиомой называют врожденное доброкачественное новообразование, которое начинает свой рост из лимфатических сосудов и представляет собой эластичную полость с толстыми стенками. Чаще эта опухоль выявляется в детском возрасте, и с одинаковой частотой развивается как у девочек, так и у мальчиков 1-4 лет. Иногда эти образования возникают у взрослых.
По данным статистики лимфангиомы составляют 25% среди всех сосудистых новообразований детского возраста. Сама по себе эта опухоль неопасна, так как она растет медленно и крайне редко малигнизируется. Однако при достижении больших размеров образование начинает сдавливать окружающие ткани и органы, вызывая нарушения в их функционировании.
Почему возникают лимфангиомы? Какими они бывают? Какими симптомами проявляется эта опухоль? Как она выявляется и лечится? Ответы на эти вопросы можно найти в этой статье.
Причины
Формирование лимфангиомы обычно начинается на втором месяце внутриутробного развития, а ее выявление обычно происходит к концу первого года жизни ребенка, кода опухоль увеличивается в размерах.
Пока ученые не могут выяснить точных причин развития лимфангиом. Существует две предположительные теории о происхождении рассматриваемого онкологического заболевания.
Ряд исследователей предполагают, что основной причиной формирования лимфангиом являются врожденные патологии развития кровеносных и лимфатических сосудов. Неправильное формирование стенок и накопление жидкости в таких измененных лимфатических сосудах приводит к их перерастяжению и расширению. В результате на их месте формируются полости, которые склонны к росту. Эта теория о причинах возникновения врожденных лимфангиом подкрепляется данными о том, что при этих образованиях у ребенка часто выявляются и другие врожденные аномалии развития.
Иногда первичное новообразование может обнаруживаться даже во время УЗИ, которые в плановом порядке выполняются во время беременности. Такие опухоли обычно располагаются на шее или в области средостения плода. При их выявлении женщине рекомендуется проведение исследований для обнаружения других пороков развития у будущего ребенка. Если лимфангиома является одиночной и другие пороки отсутствуют, то будущей матери рекомендуется динамическое наблюдение за новообразованием. Однако при выявлении множественных аномалий врач может ставить вопрос о необходимости прерывания беременности.
Другие ученые предполагают, что лимфангиомы являются истинными опухолями. Эта теория возникла на базе данных о стадийном течении недуга, когда вначале происходит деление опухолевых клеток, а затем на них появляются факторы роста и рецепторы к ним. Эти процессы не характерны для врожденных аномалий развития, и вероятно, что вторичные лимфангиомы у взрослых формируются именно этим путем.
В таких случаях из-за присутствия инфекции, воспаления иди другого новообразования, после операции или облучения в лимфатических сосудах нарушается ток лимфы. В результате ее застоя клетки сосуда начинают делиться и формируют конгломерат из расширенных и наполненных лимфой сосудов или полостей.
Классификация
В зависимости от размеров лимфангиомы разделяют на:
- микрокистозные – не более 5 см;
- макрокистозные – более 5 см.
В зависимости от строения специалисты выделяют следующие виды лимфангиом:
- Кавернозная – представляет собой полость, которая состоит из соединительной ткани и заполнена лимфой. Эти образования медленно растут, мягкие по консистенции и не имеют четких очертаний. При нажатии на полость опухоль спадается, а после прекращения давления восстанавливает свою форму. Эти лимфангиомы обычно располагаются на кисти или предплечье и представляют собой наполненные жидкостью пузыри, сливающиеся в крупные узлы. В месте их появления происходит отек кожных покровов. Кавернозные лимфангиомы создают косметический дефект и приводят к деформации пораженной области тела. Данная форма опухоли выявляется чаще, чем другие разновидности лимфангиом.
- Капиллярная – выглядит как припухлость, состоящая из крупных или мелких стекловидных узелков. Эти лимфангиомы с размытыми контурами локализируются на лице, имеют мягкую консистенцию и располагаются в мягких тканях на разной глубине. Новообразование состоит из соединительной ткани и включений лимфоидных клеток. Кожа над ними не изменяется или имеет синюшную или багровую окраску. Новообразования склонны к лимфорее и кровоточивости.
- Кистозная – представляет собой одно- или многокамерную кистозную полость с жидкостью. Эти опухоли медленно растут, имеют четкие контуры, эластичные стенки, мягкую консистенцию и полусферическую форму. Они не спаиваются с кожей и не причиняют болезненных ощущений. Через растянутую и истонченную кожу над ними видны кровеносные сосуды. При прощупывании новообразования определяется флюктуация. По мере роста лимфангиомы сдавливают рядом расположенные сосуды, нервы и органы. Чаще они располагаются в области подмышек, средостения и на шее.
Симптомы
Характер и выраженность проявления лимфангиом зависит от их вида, размера и локализации.
Поверхностно расположенные опухоли небольших размеров обычно являются только косметическим дефектом. Крупные образования способны становиться весомым дефектом внешности и приводить к нарушению функций соседних органов.
Лимфангиомы могут выявляться на разных участках тела: губах, лице, языке, за ушами, в подмышках, средостении, брюшной полости и др. Они определяются как припухлость, над которой кожа не изменяет окраску или становится синюшной (иногда багровой).
По мере роста новообразование сдавливает окружающие ткани и у больного возникают соответствующие симптомы. Например, при расположении вблизи от гортани большая лимфангиома может вызывать возникновение дисфонии, затрудненности дыхания, одышки и нарушений глотания.
В большинстве случаев лимфангиомы растут медленно и могут регрессировать. Быстрый рост образования вызывается травмированием или инфицированием опухоли.
При поражении тканей лимфангиомы инфекцией новообразование становится плотным и увеличивается в размерах. Особенно часто воспаление этих новообразований происходит у детей 3-7 лет. Как правило, подобные осложнения возникают осенью или весной. Они вызываются ОРВИ, тонзиллитом, пульпитом, периодонтитом, воспалительными процессами в кишечнике, желудке или функциональными нарушениями пищеварительной системы.
У больного повышается температура и возникают вызываемые нагноением признаки интоксикации (слабость, ухудшение аппетита и пр.). Кожа над опухолью краснеет, и прикосновения к образованию вызывают боль. Из-за травм может возникать кровотечение или лимфорея. Попытки пункции и эвакуации гнойного содержимого лимфангиом не всегда приводят к устранению нагноения, так как дренированию поддаются не все полости опухоли, и воспалительный процесс может рецидивировать. В таких случаях добиваться устранения повторного нагноения помогает только хирургическое удаление новообразования.
Лимфангиомы верхней губы
Данная разновидность лимфангиом имеет вид припухлости без четких границ. Они не доставляют боли, приводят к изменению формы губ, расширению красной каймы губ и опущению уголков рта. Из-за распространения на носогубную борозду опухоль сглаживает ее.
При таких лимфангиомах на слизистой рта и кайме губ часто возникают пузырьки с кровянистым или гнойным экссудатом. Они могут рассеиваться по всей поверхности или концентрироваться по линии смыкания губ.
Лимфангиомы языка
При таких опухолях на поверхности языка появляется множество небольших пузырьков, которые сливаются в один узел. При их травмировании происходит кровотечение и на поверхности языка образуется белый налет. На узле образования возникают язвочки и трещины с бело-желтым налетом и кровянистыми корочками.
При распространении лимфангиомы на мышечный слой языка у больного изменяется голос, нарушается глотание, прикус и дыхание. Язык увеличивается в размере и создает препятствия при попытках закрыть рот.
Лимфангиома щеки
При больших размерах такие лимфангиомы из-за выбухания наружу сильно деформируют лицо. Кожа над ними может не изменять цвет или становится синюшной. В области опухоли атрофируется подкожно-жировая клетчатка и усиливается сосудистый рисунок. В полости рта на слизистой оболочке образуются пузырьки.
Лимфангиома в зоне глазницы
При подобной локализации лимфангиом веки становятся отечными, синюшными и утолщенными. Из-за этого глазные щели сужаются или полностью смыкаются. По краю века образуются пузырьки с кровянистым или серозным содержимым. При больших размерах лимфангиом этой области лица у больного выпячивается глазное яблоко и снижается острота зрения (вплоть до полной слепоты).
Лимфангиома головного мозга
Новообразование может располагаться в любом отделе головного мозга. При его росте из-за сдавления окружающих тканей возникают характерные признаки повреждения того или иного участка тканей мозга: параличи и парезы, шум в ушах, нистагм, нарушения зрения, дискоординация движений, изменения речи, атаксия и пр.
Лимфангиома шеи
При крупных размерах кавернозное новообразование сглаживает контуры шеи и может приводить к сдавлению сосудов, трахеи и пищевода. Из-за такой компрессии у больного возникают нарушения дыхания, кровообращения и глотания. Образования кистозной формы выступают над кожей, имеют округлые очертания и при прощупывании проявляются флуктуацией.
Лимфангиома брюшной полости
Диагностика
- УЗИ;
- КТ;
- МРТ;
- рентгенлимфография;
- пункция новообразования с последующим гистологическим анализом.
Лечение
Основным методом лечения лимфангиом является их хирургическое удаление. Облучение и проведение химиотерапии при таких новообразованиях малоэффективны и могут выполняться при генерализованном процессе.
При воспалении лимфангиом больном назначается медикаментозная терапия:
- антибиотики широкого спектра действия (в виде инъекций, таблеток и мазей);
- нестероидные противовоспалительные средства (индометацин, ибупрофен, диклофенак);
- десенсибилизирующие средства (Тавегил, Зиртек, Цетрин и др.);
- дезинтоксикационная терапия (внутривенное вливание Реополиглюкина, раствора глюкозы и натрия хлорида, Гемодеза);
- общеукрепляющие средства (поливитамины, биостимуляторы, адаптогены, нейропротекторы).
Хирургические операции по удалению лимфангитом у детей обычно проводят после 6-ти месяцев. Показаниями для выполнения вмешательства являются следующие случаи:
- опасное место расположения новообразования;
- быстрое прогрессирование опухоли, опережающее рост ребенка;
- не склонные к регрессии ветвистые лимфангиомы;
- ухудшающие качество жизни больного опухоли.
Проводимые ранее классические операции по удалению лимфангиом очень часто осложнялись лимфореей и нагноениями. Именно поэтому хирурги постоянно вели работу по разработке новых методик. Теперь при удалении этих новообразований предпочтение отдается малоинвазивным способам и вмешательствам, которые проводятся при помощи радионожа, воздействия лазера, электрокоагуляции, криовоздействия, склерозирования и СВЧ-гипертермии.
В некоторых европейских клиниках для удаления лимфангиом применяется препарат Пицибанил (ОК-432), который вводится в новообразование и вызывает уменьшение его размеров. Для достижения желаемого результата может выполняться несколько инъекций. Эта методика является малоинвазивной, безопасной и не требует длительной госпитализации.
К какому врачу обратиться
При появлении припухлостей кожи, возникновении пузырьков с кровянистым или серозным содержимым, изменений цвета кожи на багровый или синюшный, асимметрий лица следует обратиться к педиатру или терапевту. После обследования (УЗИ, КТ, МРТ, рентгенлимфографии) пациенту рекомендуется консультация сосудистого хирурга или онколога.
Лимфангиома является доброкачественной опухолью и начинает свой рост из тканей лимфатических сосудов. Эти новообразования чаще являются врожденными и обнаруживаются у детей на первом году жизни. Иногда они возникают у взрослых. Лечение лимфангиом проводится хирургическим путем. Методика удаления новообразования определяется клиническим случаем.
Читайте также:

