Лейомиома матки патологическая анатомия
Лейомиома матки – доброкачественная опухоль из гладкомышечной ткани.
Она относится к числу наиболее распространённых опухолей органов репродуктивной системы и наблюдается у 15-30% женщин, старше 35 лет. Патогенез миомы не ясен, однако отмечена связь её с заболеваниями и состояниями, сопровождающимися избытком эстрогенов, которые считаются главным стимулятором роста миоматозных узлов.
Клинически миома матки характеризуется болевым синдромом, мено- и метроррагией, дизурическими расстройствами, запорами. Спектр клинических проявлений варьирует в зависимости от количества, размеров, расположения узлов. Малигнизация лейомиом – редкость.
Макроскопически миомы представлены единичными или множественными узлами округлой формы, чётко отграниченными от остальной ткани миометрия, размеры их значительно варьируют. На разрезе узлы серо-белые, волокнистого строения.
В зависимости от локализации в матке различают следующие виды лейомиом:
Микроскопически лейомиома представлена разнонаправленными пучками из гладкомышечных клеток, между которыми имеется различное количество соединительнотканной стромы.
Болезни эндокринной системы. Зоб: понятие, классификация. Морфологические особенности щитовидной железы при различных видах зоба. Сахарный диабет: определение, классификация, факторы риска, морфологические изменения поджелудочной железы, сосудов, других органов, осложнения.
Сахарный диабет – группа эндокринных заболеваний, вызванных абсолютной или относительной недостаточностью гормона инсулина.
При сахарном диабете происходит нарушение всех видов обмена веществ: углеводного, что проявляется гипергликемией, жирового, белкового, минерального и водно-солевого. Развивается поражение сосудов, а также различных органов и тканей.
Сахарный диабет является самым распространённым заболеванием эндокринной системы и относится к наиболее частым причинам инвалидности и смерти.
Чаще он выступает в качестве самостоятельного заболевания, но может иметь вторичный характер, т.е. развиваться как осложнение различной патологии поджелудочной железы.
Классификация сахарного диабета включает следующие формы:
ü Связанный с генетическими дефектами β-клеточной функции.
ü Связанный с генетическими дефектами в действии инсулина.
ü Связанный с заболеваниями экзокринной части поджелудочной железы (при хроническом панкреатите, травме, панкреатэктомии, опухоли поджелудочной железы и др. – вторичный сахарный диабет).
ü Индуцированный лекарствами, инфекциями и др.
Наибольшее клиническое значение имеют диабет 1 и 2 типа. Обеим формам присуща генетическая предрасположенность.
Сахарный диабет 1 типа характеризуется абсолютной инсулиновой недостаточностью, обусловленной деструкцией β-клеток панкреатических островков.
В развитии диабета 1 типа могут играть роль вирусные инфекции (цитомегаловирус, вирус гепатита, кори и пр.), пищевые компоненты (коровий альбумин, копчёности, содержащие N-нитрозосоединения); токсины (аллоксан и др.), стресс. Воздействие этих факторов сводится к повреждению β-клеток с изменением их антигенных свойств, в результате чего образуются аутоантитела, вызывающие воспаление островков поджелудочной железы (инсулит) и апоптоз β-клеток.
В начале заболевания возникает иммунный инсулит с преобладанием в воспалительном инфильтрате T-лимфоцитов, B-лимфоцитов, макрофагов и естественных киллеров. В результате происходит уменьшение количества β-клеток, что служит причиной абсолютной недостаточности инсулина. На первых этапах болезни в части островков возникает компенсаторная гиперплазия β-клеток, в дальнейшем происходят атрофия островков и склероз органа.
Сахарный диабет 2 типа протекает с относительной инсулиновой недостаточностью. Это связано с секреторной дисфункцией бета-клеток и резистентностью к инсулину, которая вызвана снижением чувствительности инсулиновых рецепторов, либо изменениями структуры инсулина либо нарушениями передачи сигнала от рецепторов органеллам клетки.
Провоцирующими факторами для развития сахарного диабета 2 типа являются ожирение, пожилой возраст, стресс, курение, употребление алкоголя, артериальная гипертония, хроническое переедание, малоподвижный образ жизни и др.
Большое значение придается ожирению, так как 80% больных диабетом имеют избыточную массу тела. Оно приводит к изменению структуры и концентрации мембранных рецепторов инсулина и сопровождается повышением в крови уровня жирных кислот, угнетающих углеводный обмен. Поскольку количество β-клеток панкреатических островков остается в пределах нормы, наблюдается относительная инсулиновая недостаточность, имеющая место в начале заболевания. В последующем нарастает функциональное истощение β-клеток, с развитием атрофии островков, что ведёт и к абсолютной инсулиновой недостаточности.
Патоморфология.
В поджелудочной железе при диабете 1 типа наблюдаются следующие изменения:
При диабете 2 типа:
При сахарном диабете любого типа морфологические изменения развиваются во всех органах и системах:
Диабетическая ангиопатия служит причиной большинства осложнений диабета. Она делится на макро- и микроангиопатию.
Диабетическая макроангиопатия – поражение артерий крупного и среднего калибра. К ней относят атеросклероз, имеющий более распространенный характер, нежели у людей, не страдающих диабетом. Реже развивается медиакальциноз Менкеберга – обызвествление средней оболочки артерий и диффузный фиброз интимы.
Диабетическая микроангиопатия – поражение артериол и капилляров генерализованного характера имеет следующие основные проявления:
ü утолщение базальных мембран эндотелия;
ü атрофия эндотелиоцитов, миоцитов, перицитов;
ü гиалиноз, сужение вплоть до полной облитерации.
Диабетическая нефропатия проявляется в интракапиллярном гломерулосклерозе (синдром Киммелстила-Уилсона), приводящем к почечной недостаточности. Макроскопически почки уменьшены, плотные, с мелкозернистой поверхностью (диабетически сморщенные почки). Развивается гломерулосклероз с утолщением базальных мембран капилляров и пролиферацией мезангиальных клеток и выработкой ими мембраноподобного вещества в виде гомогенных эозинофильных ШИК-положительных округлых депозитов.
Диабетическая ретинопатия характеризуется развитием микроаневризм капилляров и венул сетчатки с её отёком, кровоизлияниями, что сочетается с атрофией зрительного нерва.
Диабетическая нейропатия сопровождается демиелинизацией, дистрофией нервных волокон с симметричным снижением чувствительности периферических нервов. Нейропатия в сочетании с ангиопатией нижних конечностей приводит к развитию трофических язв и гангрены (синдром диабетической стопы).
Поражения кожи при диабете связаны как с диабетической нейро- и ангиопатией, так и с вторичным иммунодефицитом. У диабетиков часто развиваются фурункулы, карбункулы, флегмоны, рожистое воспаление, вызванные гноеродными микроорганизмами и грибками (кандидоз).
Осложнения сахарного диабета связаны с перечисленными выше поражениями. Вследствие вторичного иммунодефицита для диабета характерны воспалительные осложнения – пиодермии, бронхопневмонии, пиелонефрит, сепсис, туберкулёз. Возможно развитие гипер- и гипогликемической комы, инфаркта миокарда, внутримозгового кровоизлияния или инфаркта мозга, гангрены нижней конечности, почечной недостаточности.
Лейомиома (миома, фибромиома) матки является гормонально-зависимым, доброкачественным, опухолевидным образованием матки, развитие которой начинается в гладкомышечной ткани. Лейомиома матки может быть единичной либо множественной, локализованной в разных отделах органа. Чаще всего новообразование развивается в теле матки, в редких случаях – в шейке органа. Размеры опухоли варьируются от нескольких миллиметров до килограмма. При лейомиоме небольшого размера клинические проявления, как правило, отсутствуют, вследствие чего нередко заболевание обнаруживается случайно, в процессе гинекологического осмотра.
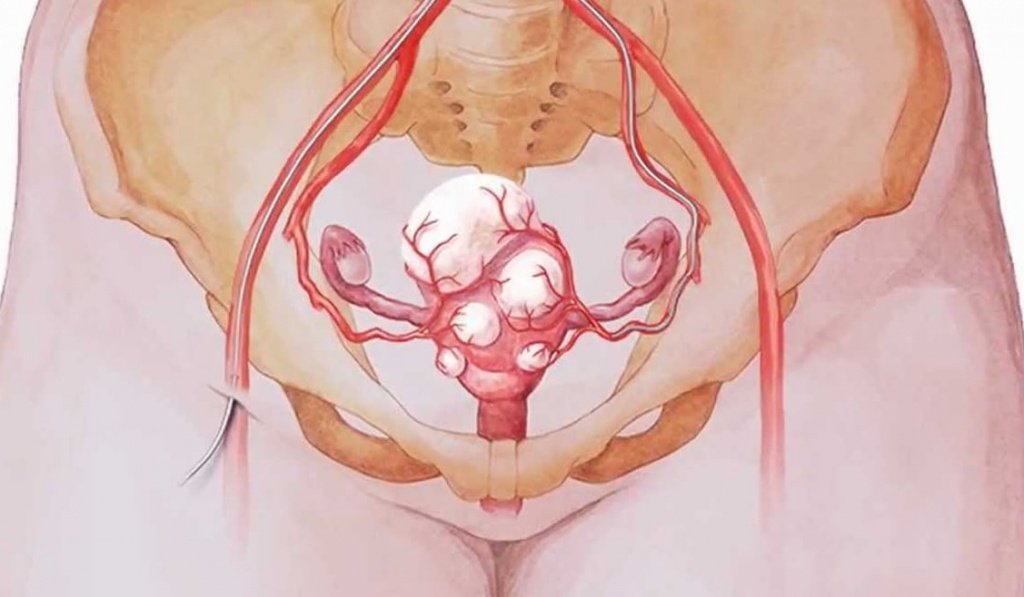
Отличия лейомиомы матки и миомы
Многие женщины интересуются, чем отличаются миома, фиброма, фибромиома и лейомиома матки. История болезни пациенток зачастую содержит как тот, так и другой диагноз. По сути, миома матки является общим названием фибромы, фибромиомы и лейомиомы. В свою очередь, некоторые различия между лейомиомой, фибромой и фибромиомой все же существуют и касаются они структуры новообразований. В лейомиоме присутствуют преимущественно клетки гладкой мускулатуры, тогда как фибромиома и фиброма состоят из клеток фиброзной ткани.
Разновидности
В соответствии с направлением роста миоматозного узла, структурой и количеством новообразований в матке выделяют следующие виды лейомиомы:
- субсерозную;
- субмукозную;
- интрамуральную (интерстициальную);
- неуточненную;
- клеточную;
- множественную.
Интрамуральная лейомиома матки характеризуется локализацией опухолевого узла в толще мышечных стенок матки. Лечение данной формы лейомиомы предполагает, как динамическое наблюдение, так и оперативное вмешательство, вплоть до радикального удаления матки, что зависит от размера узла и интенсивности его роста.
Для субсерозной лейомиомы матки характерна подбрюшинная локализация, под серозной оболочкой матки. Миоматозный узел имеет широкое основание либо длинную ножку.
Подслизистая (субмукозная) лейомиома локализуется чаще всего в теле матки, иногда – в её шейке, её рост направлен в полость органа.
Лейомиома матки неуточненной формы по своей сути представляет собой скрытую форму опухолевого образования, которая не поддается диагностическому подтверждению, что связано с небольшими размерами миоматозного узла либо его замедленным ростом.
Множественная лейомиома диагностируется при наличии нескольких опухолей, которые могут иметь различный объем, состав ткани и локализацию в матке.
Причины возникновения
Однозначного ответа о причинах развития лейомиомы матки на сегодняшний день не существует. Специалисты сходятся во мнении, что данное заболевание чаще развивается у женщин с нарушенной функцией яичников, которая сопровождается излишней продукцией эстрогенов. Однако в противовес этой теории приводятся случаи развития лейомиомы матки у больных, гормональный фон которых находится в пределах нормы.
Кроме того, возникновение лейомиомы матки может провоцироваться и другими негативными факторами:
- хирургическим прерыванием беременности;
- осложненной беременностью и родами;
- эндометриозом (аденомиозом) матки;
- воспалительными заболеваниями фаллопиевых труб и яичников;
- отсутствием беременностей и родов у женщин старше 30 лет;
- ожирением;
- наследственной предрасположенностью;
- иммунными и эндокринными нарушениями;
- длительной инсоляцией.
Симптомы
У женщин с лейомиомой матки небольшого размера клинические проявления могут длительное время отсутствовать, поэтому нередко она случайно диагностируется при гинекологическом осмотре. Озлокачествление лейомиомы происходит в крайне редких случаях.
По мере роста миоматозного узла появляются симптомы, к наиболее частым из которых можно отнести следующие:
- усиливаются и удлиняются менструальные кровотечения (развивается меноррагия);
- в менструальных выделениях обнаруживаются сгустки крови;
- возникают ациклические маточные кровотечения (развивается метроррагия);
- вследствие метроррагии развивается железодефицитная анемия.
Для лейомиомы матки характерен болевой синдром, который зависит от расположения и размера миоматозного узла. Чаще всего болевые ощущения появляются в области низа живота либо поясницы. Характер болей при медленном росте лейомиомы может быть постоянным, ноющим.
Для субмукозной лейомиомы характерны внезапные схваткообразные боли. Степень выраженности болевого синдрома повышается по мере увеличения лейомиомы матки в размерах, на начальных стадиях он практически отсутствует.
Интенсивное развитие лейомиомы может привести к тому, что опухоль начинает сдавливать близлежащие органы, в результате чего нарушаются их функции: у женщины часто возникают запоры, затрудняется процесс мочеиспускания.
При лейомиоме больших размеров может развиваться синдром сдавления нижней полой вены, вследствие чего появляется одышка (чаще в горизонтальном положении), учащается сердцебиение.
Диагностика
Лейомиома матки может быть диагностирована уже в ходе проведения первичного гинекологического осмотра. С помощью двуручного влагалищного исследования врач пальпирует плотную, увеличенную в размере матку, имеющую бугристую, узловатую поверхность. Для более достоверного определения размеров лейомиомы матки, её локализации и классификации назначается проведение ультразвукового исследования органов малого таза.
Одним из наиболее информативных диагностических методов является гистероскопия, в процессе которой специалист обследует полость и стенки матки, используя оптический аппарат – гистероскоп. Гистероскопию проводят как с диагностическими, так и с лечебными целями.
Дополнительно может быть назначено проведение гистеросальпингоскопии (ультразвукового исследования матки и фаллопиевых труб) и диагностических исследований на половые инфекции.
Лечение
Тактика лечения лейомиомы матки избирается врачом в соответствии с размерами миоматозных узлов, степенью выраженности её клинических симптомов и возрастом больной. Для лечения могут использоваться как консервативные, так и хирургические методы.
Всем больным с лейомиомой матки показано динамическое наблюдение врача-гинеколога, посещать которого необходимо не реже одного раза в три месяца.
Бессимптомная лейомиома матки небольшого размера подлежит консервативной терапии гормональными препаратами – производными прогестерона, способствующими нормализации функции яичников и препятствующими росту новообразования.
Кроме того, для подавления секреции гонадотропинов и создания псевдоменопаузы назначается проведение инъекций – агонистов гонадолиберина, оказывающих пролонгированный эффект. Необходимо учитывать, что длительное применение данных препаратов может привести к развитию остеопороза.
Консервативное лечение позволяет сдержать дальнейший рост миоматозных узлов, однако не способно полностью устранить заболевание.
Радикально избавиться от лейомиомы матки можно с помощью хирургического лечения, но для его проведения необходимы определенные показания:
- большие размеры миоматозного узла;
- быстрый темп увеличения размеров лейомиомы матки;
- выраженный болевой синдром;
- сопутствующие заболевания: опухоли яичников либо эндометриоз;
- перекрут ножки узла и его некроз;
- нарушенная функция смежных органов (прямой кишки, мочевого пузыря);
- бесплодие;
- субмукозная лейомиома матки (лечение хирургическим способом назначается при отсутствии эффективности консервативной терапии);
- подозрение на озлокачествление лейомиомы матки.
Характер хирургического вмешательства и его объем определяется с учетом возраста больной, состояния репродуктивного и общего здоровья, степени предполагаемых рисков.
Полученные объективные данные позволяют врачу сделать правильный выбор вида оперативного вмешательства:
- консервативное – матка сохраняется;
- радикальное – матка полностью удаляется.
Консервативное хирургическое лечение предпочтительно для женщин, планирующих беременность, так как данный метод не нарушает их репродуктивную функцию.
Кроме того, органосохраняющим методом является миомэктомия, в ходе которой миоматозные узлы вылущиваются из матки.
Наименее травматичный способ проведения миомэктомии – гистероскопия, предполагающая иссечение миоматозного узла с помощью лазера. Манипуляция требует применения местной анестезии и визуального контроля врача.
В ходе проведения радикальных хирургических вмешательств матка с миоматозными узлами удаляются полностью, в результате чего женщина утрачивает свою репродуктивную функцию. К подобным методам относят гистерэктомию, надвлагалищную ампутацию, пангистерэктомию.
Применение лапароскопической методики консервативной миомэктомии и надвлагалищной ампутации матки обеспечивает значительное уменьшение операционной травматизации тканей, выраженности спаечного процесса в будущем и существенно сокращает реабилитационный период.
Лечение спиралью Мирена
Внутриматочная спираль Мирена при лейомиоме матки представляет собой гормональное ВМС последнего поколения и используется в целях контрацепции и лечения. Благодаря основному действующему веществу – левоноргестрелу, обеспечивается истончение эндометрия, уменьшается кровоснабжение новообразования, в результате чего исчезают многие симптомы лейомиомы матки.
Применение Мирены при лейомиоме матки позволяет достичь следующих результатов:
- прекращение межменструальных кровотечений;
- уменьшение объема менструальных выделений;
- устранение характерных для лейомиомы болезненных ощущений внизу живота;
- снижение давления на близлежащие органы (при субсерозной лейомиоме);
- улучшение общего самочувствия.
Однако основным достоинством спирали Мирена является то, что ее применение способствует уменьшению самого миоматозного узла. Благодаря нормализации гормонального баланса опухоль утрачивает стимул к развитию. Кроме того, Мирена позволяет предотвратить развитие эндометриоза, гиперпластических процессов эндометрия, часто сопутствующих лейомиоме.
Отзывы, прогноз и профилактика
По отзывам врачей, при условии своевременного обнаружения и правильно проведенного лечения лейомиома имеет благоприятный прогноз. Органосохраняющие операции, которые проводятся молодым женщинам, позволяют сохранить их репродуктивную функцию. Радикальная операция может потребоваться лишь при быстром росте миомы и некоторых других факторах, когда удаление матки становится неизбежным.
Для того чтобы предупредить развитие данной патологии, каждой женщине крайне необходимо регулярно посещать врача-гинеколога и выполнять ультразвуковую диагностику, что позволит своевременно выявить новообразование в матке.
Провести комплексное обследование на современном высокотехнологичном оборудовании предлагает Юсуповская больница. Благодаря современному оснащению больницы, опыту и высокому профессионализму наших специалистов гарантируется получение максимально точных результатов в короткие сроки.

- Болезненные менструации
- Боль в животе
- Боль внизу живота
- Боль при половом контакте
- Выделения из влагалища
- Дискомфорт во время полового акта
- Жжение при мочеиспускании
- Запор
- Кровянистые выделения в середине цикла
- Нарушение менструального цикла
- Нарушение мочеиспускания
- Недомогание
- Обильные менструальные выделения
- Повышенная температура
- Снижение либидо
- Субфебрильная температура
- Тяжесть внизу живота
- Тянущие ощущения внизу живота
- Увеличение веса
Лейомиома матки – доброкачественной природы образование, которое состоит из мышечной ткани и соединительнотканных фрагментов маточного эндометрия. Четких ограничений такой вид патологического процесса не имеет, однако, чаще всего встречается у женщин репродуктивного возраста – от 20 до 40 лет. Заболевание довольно распространенное и диагностируется примерно у 25% женщин.
На начальной стадии развития, лейомиома тела матки может протекать бессимптомно. По мере разрастания опухоли будет проявляться и клиническая картина – чем больше образование, тем более ярко выражена симптоматика.
Лечение опухоли, пусть и небольших размеров, обязательно, даже несмотря на то, что она доброкачественной природы. Перерождение в злокачественную форму встречается крайне редко, но все же не исключается. В большинстве случаев проводится иссечение опухоли с последующим медикаментозным лечением.
Прогноз относительно благоприятный, но только в том случае, если лечение будет начато своевременно. В запущенных ситуациях возможно развитие серьезных осложнений, вплоть до бесплодия.
Этиология
Этиология развития такого патологического процесса в женском организме пока не установлена.
Однако клиницисты выделяют следующие возможные причины образования опухоли в области шейки матки или ее тела:
- инфекционные заболевания мочеполовой системы;
- частые инфицирования болезнями, которые передаются половым путем (ЗППП);
- отсутствие половой жизни, нерегулярные половые акты;
- сбои в работе гормонального фона;
- заболевания щитовидной железы;
- нарушение выработки гормонов корой надпочечников;
- гиперполименорея;
- аноргазмия при половом акте;
- малоподвижный образ жизни;
- склонность к ожирению;
- нарушение обмена веществ;
- заболевания сердечно-сосудистой системы;
- длительный, бесконтрольный прием гормональных препаратов;
- травмы органов брюшной полости, малого таза;
- перенесенные операции на мочеполовой системе;
- хронические заболевания мочеполовой системы;
- чрезмерные физические нагрузки;
- частые и длительные по времени переохлаждения;
- прием неправильно подобранных противозачаточных средств;
- позднее начало половой жизни;
- стрессы, нервное перенапряжение;
- системные заболевания;
- частое абортивное прерывание беременности.
Таким образом, лейомиома матки может быть спровоцирована любым негативным фактором – от сильного стресса до хронического заболевания мочеполовой системы.
Достаточно часто лейомиома матки и беременность несовместимы. Это может быть при крайне неблагоприятном течении патологического процесса, позднем лечении или наличии других отягощающих клинических факторов.
Классификация
По количеству опухолевых узлов выделяют:
- одиночную лейомиому;
- множественную.
По расположению узлов в матке выделяют следующие формы:
- подслизистая лейомиома матки;
- интрамуральная;
- интралигаментарная – опухоль образуется в промежутках маточных связок;
- субсерозная лейомиома матки – опухоль образуется на внешней стенке матки;
- шеечная – образования располагаются внутри стенок матки.

По гистологическому строению выделяют такие виды образования:
- клеточная лейомиома;
- митотическая активная;
- геморрагическая узловая лейомиома матки;
- миксоидная – наиболее опасная, так как может трансформироваться в злокачественную опухоль;
- сосудистая;
- множественная лейомиома, если узел не один.
Симптоматика
Если образование небольшое и располагается в отдаленных участках тела матки, то клиническая картина может отсутствовать или же протекать в латентной форме. В таком случае определить наличие образования можно только в ходе врачебного осмотра.
В целом лейомиома матки симптомы имеет такие:
Признаки лейомиомы матки носят неспецифический характер. Подобные симптомы в той или иной степени могут иметь место и при образованиях другого характера, некоторых венерических и инфекционных заболеваниях мочеполовой системы. Поэтому женщине при таких симптомах нужно обращаться к гинекологу, а не проводить самостоятельное лечение, тем более нельзя игнорировать проблему.
Диагностика
В подобных клинических случаях в первую очередь нужно обращаться за консультацией к гинекологу.
В первую очередь врач проводит физикальный осмотр пациентки, в ходе которого:
- выясняет полную клиническую картину;
- собирает личный и семейный анамнез;
- изучает историю болезни.
В целом диагностическая программа включает в себя следующие мероприятия:
- осмотр наружных половых органов при помощи зеркала;
- бимануальный гинекологический осмотр;
- анализ мазка из влагалища;
- гормональные исследования;
- УЗИ органов малого таза и брюшной полости;
- КТ;
- общий клинический и биохимический анализ крови;
- тест на онкомаркеры.

По результатам диагностических мероприятий врач определяет форму патологического процесса, гистологическое строение опухоли и назначает наиболее эффективное лечение.
Лечение
Медикаментозное лечение имеет место только в тех случаях, когда опухоль небольшая и не вызывает сопутствующих осложнений.
Врач может назначить следующие препараты:
- внутриматочные спирали, которые выделяют гормоны;
- комбинированные оральные контрацептивы;
- агонисты гонадотропин-рилизинг гормонов;
- антагонисты прогестерона;
- иммуномодулирующие;
- кровоостанавливающие;
- нестероидные противовоспалительные.
Показаниями к консервативному устранению такого заболевания является следующее:
- отсутствие ярко выраженной симптоматики;
- репродуктивный возраст женщины или желание сохранить детородную функцию;
- противопоказание к хирургическому вмешательству.
Показаниями к хирургическому вмешательству являются:
- лейомиома матки при климаксе;
- стремительный рост новообразований;
- шеечный тип опухоли;
- неэффективность консервативного лечения.
Операция может проводиться следующим образом:
- радикальное удаление;
- лапароскопия;
- лапаротомия;
- гистероскопия.
Радикальное удаление осуществляется в самых крайних случаях, так как при таких операциях женщина лишается детородной функции.
Реабилитация после операции включает в себя следующие мероприятия:
- прием медикаментов – антибиотиков широкого профиля для предотвращения инфекционного заболевания, противовоспалительных;
- исключение приема гормональных препаратов;
- сохранение полового покоя.
В отдельных случаях врач может назначить соблюдение специальное щадящей диеты. В целом рекомендации о восстановлении после операции дает лечащий врач в индивидуальном порядке.
Однозначного прогноза при таком заболевании нет, так как все будет зависеть от того, какая именно форма патологического процесса имеет место, насколько своевременно было начато лечение, а также принимаются во внимание общие показатели здоровья пациентки. Но если терапия будет начата своевременно, то дальнейшие прогнозы относительно благоприятные.
Профилактика
Так как конкретные этиологические факторы не установлены, специфических методов профилактики не существует.
Женщине в период репродуктивного возраста рекомендуется придерживаться следующих правил:
- проводить мероприятия по предотвращению инфекционных заболеваний мочеполовой системы;
- придерживаться регулярной половой жизни;
- принимать гормональные препараты только по назначению врача;
- исключить стрессы, переохлаждение;
- правильно питаться и вести в меру активный образ жизни.
Также систематически (примерно раз в полгода) нужно посещать гинеколога в профилактических целях.
Последнее обновление - 4 августа 2017 в 12:35
Время на чтение: 6 мин
Уникальность строения женского организма, мочеполовой системы и репродуктивной функции, взаимосвязь всего организма с гормональной системой поразительны.
Есть ряд заболеваний, которые в силу физиологических особенностей, свойственны только женскому полу. Одним из таких заболеваний является лейомиома матки.

Она представляет собой доброкачественное образование в полости матки. Так называемую разновидность мышечной опухоли. Эта болезнь поражает более половины женского населения, которой более 35 лет. Часто является последствием других гинекологических заболеваний, спровоцировавших ее появление.
На ранних стадиях развития, она практически не приносит вреда женскому организму. Мало себя проявляет, может существовать наряду с беременностью, не нарушает репродуктивную функцию, не способствует обострению имеющихся заболеваний. Особо активный рост такого вида опухоли провоцируют эстрогены.
К примеру, понижение показателя эстрогенов в организме, во время гормональных изменений (беременность, климакс, курс гормональных медикаментов), может положительно повлиять на заболевание, прекратив рост опухоли.
Представляет собой такая миома узловое новообразование, овально-круглой формы в полости матки. Размеры могут быть разные, маленькая — 3-4 мм, средняя 7-10 мм, большая от размера голубиного яйца до яблока.
В зависимости от своего местонахождения в полости матки, такого вида миомы имеют следующую классификацию:
- субмукозная лейомиома матки (расположена в тканях слизистой матки);
- субсерозная лейомиома матки (с прогрессивным ростом, расположенная под брюшиной, выходящая за пределы таза);
- еще один вид — интрамуральная лейомиома полости матки;
- межмышечная леоймиома матки;
- с центрипитальной тенденцией роста мышечного узла (узловая лейомиома матки).
Все виды лейомиомы поддаются лечению. Разница заключается в методе воздействия. При малых размерах и замедленном росте, лечится лейомиома в амбулаторном режиме медикаментами. Если же размеры превышают пределы нормы, она подлежит удалению.
Причины, провоцирующие образование лейомиомы матки

Лейомиома в редких случаях проявляется у женщин до 30 лет. В основном это женщины от 30 до 50 лет.
Провоцируют, являются основными предпосылками к образованию различного вида лейомиомы, следующие факторы: неправильная работа придатков яичников. Это главный орган, отвечающий за гормоны в женском организме.
В случае дисфункции яичников, а именно повышенной выработки гормона-эстрогена, создается благоприятная среда для образования такой опухоли.
Многочисленные аборты (искусственное прерывание беременности), изнуряющие организм роды, также могут спровоцировать появление миомы.
Длительный прием противозачаточных лекарств с высоким содержанием гормонов. Лечение других заболеваний гормональными препаратами. Резкими изменениями в весе. Или большим коэффициентом избыточного веса.
В этом случае в организме женщины наблюдается рост эстрогена-первопричины лейомиомы.
- Хирургическое вмешательство в полость матки. Микро травмы могут спровоцировать образование узлов на этих местах.
- Сахарный диабет. При острых фазах этого заболевания происходят изменения в гормональном фоне.
- Перенесенные воспалительные процессы в области женских половых органов.
- Болезни печени, сердца и сосудов.
- Позднее половое созревание.
- Замершая беременность и внематочные зачатия.
- Признаки лейомиомы деву.
В связи с особенностью этой опухоли (доброкачественное новообразование с гладкой мускулатурой), локализуется она на поверхности или в подслизистой полости матки. В редких случаях, имеет место образовываться в полости кишечника или ЖКТ.
Это заболевание практически не имеет ярко выраженных симптомов. Определить ее наличие чаще возможно только при врачебном осмотре.
Но все-таки иногда она дает о себе знать, подавая следующие сигналы:
- нарушение менструального цикла, обильные и болезненные месячные, увеличение цикла;
- частые позывы к мочеиспусканию, иногда недержание, боли в нижней части живота или области матки снаружи;
- изменение веса в большую сторону, чаще без злоупотребления пищей;
- неприятные ощущения во время половых контактов, выделение крови до или после акта;
- нарушение репродуктивной функции, долгое отсутствие зачатия, ощущение скованности органов малого таза.
Если размеры лейомиомы большие, то она может надавливать на мочевой пузырь, надпочечники, провоцировать образование мочекаменной болезни почек, воспаления мочевого пузыря, цистита.
Диагностика лейомиомы

Диагностируется миома путем визуального осмотра врачом. С помощью зеркал, гинеколог осматривает женщину. Подслизистая подверженная изменениям , после образования узловых новообразований, хорошо исследуется визуально. Большие узлы нащупываются, когда врач проводит наружную пальпацию. Внутри миома также просматривается, в связи со своей структурой, отличительным окрасом тканей и т.д.
Далее, для прояснения картины, проводят УЗИ диагностику. Такой вид исследования позволяет уточнить размеры лейомиомы, при регулярном наблюдении определить тенденцию роста, точное расположение. Это необходимо для принятия решения о дальнейшем лечении. В отдельных случаях проводят биопсию, если есть подозрения, с целью выявления рака. Однако это происходит редко.
Другие виды обследования — это кольпоскопия (осмотр с помощью кольпоскопа),магниторезонансная тамаграфия, взятие биоматериала для гистологического исследования. В случае осложненных ситуаций, врач может назначить лапароскопию. Лапароскопия применяется в лечении лейомиомы в двух случаях. Для обследования и удаления опухоли, путем сокращения ткани. Лапароскоп вводят в полость матки через отверстие, после чего удаляют миому.
Развитие опухоли во время беременности

Уровень роста и расположенность лейомиомы позволяет определить стадию развития. Кроме того, расположение мимомы влияет на проявление симптомов и болевые ощущения. К примеру, расположенная в центре полости матки, миома, которая растет одновременно с плодом во время беременности, может стать причиной прерывания беременности.
Из-за роста опухоли происходит отторжение плода. Или миома может спровоцировать замирание плода, что также негативно, как и первый случай.
Развивающаяся в матке лейомиома, при позднем обнаружении во время беременности, уже переродившаяся в раковую опухоль, может дать метастазы. Это повлияет на состояние беременной, вынашивание плода и роды.
Если беременность планируется заранее, то врачи обследуют пациента, при наличии лейомиомы, проводится консервативное лечение, после чего только разрешается зачатие. Это еще один фактор риска, говорящий о необходимости регулярного обследования.
В зависимости от размера, врач назначает лечение лейомиоы матки. Это может быть медикаментозное или с помощью хирургического вмешательства. При принятии решения, для врача и пациента, немаловажную роль играет, планирует ли в дальнейшем женщина беременеть. Так как воздействие на матку может нести последствия, как нарушение дето рождаемой функции. Хотя в большинстве случаев, целостность полости матки не нарушается.
Лечение лейомиомы матки предполагает два вида хирургического удаления доброкачественной опухоли.
Хирургическое лечение лейомиомы

Гистерэктомия-при проведении этой операции, из полости, где расположена лейомиома, удаляется только сама опухоль. Такая процедура мало травматична, она не вызывает необходимости проведения операции путем разреза брюшины. Не затрагивает близ расположенные органы. Это один из самых не травматичных видов операций.
Миомэктомия-здесь возникает необходимость удаления образовавшегося мышечного узла и тканей, которые она затронула в полости матки. Сложная операция, во время которой женщина теряет много крови, травмируется полость матки, после чего длительное время восстанавливается. Может после сопровождаться воспалительными процессами и сложным периодом реабилитации. Требует специального щадящего режима жизни в первые дни после операции. Еще один минус-возникновение спаечного процесса. Это не совсем хорошо для тех, кто планирует беременность.
Для удаления лейомиомы применяется чаще всего полостная операция через брюшину. Как и говорилось выше, удаляется опухоль и поврежденные ткани. Но на усмотрение хирурга, если есть такая необходимость, могут удалить и полностью матку. В связи с этим, миомэктомия редко рекомендуется женщинам детородного возраста, или тем кто по определенным причинам не желает удаления матки.
При гистероскопии, которая считается более щадящим методом, в стенах стационара, под общим наркозом или местным обезболиванием, лейомиома удаляется с помощью резектоскопа. Рекомендации к такому методу удаления — образование подслизистой лейомиомы.
Лапараскопическая миомэктомия также считается мало травматичной, так как опухоль удаляется без полостных разрезов брюшной полости. Имеет короткие сроки восстановления и минимальные негативные последствия. Но к сожалению, применима лапароскопия только для удаления миомы на начальных стадиях, малого размера. После такого вида операций, если матка женщины не подверглась удалению, врачи рекомендуют рожать при помощи кесаревого сечения.
Несмотря на то, что опухоль является доброкачественной, важно своевременно ее диагностировать и вылечить. Иначе может быть нанесен весомый урон здоровью. Протекая совместно с эндометриозом, лейомиома может провоцировать маточные кровотечения, привести к потере железа, изменениям показателей крови.
Преобразование лейомиомы в раковую опухоль

Если имеется отягченная наследственность, предрасположенность к онкологическим заболеваниям, другие отрицательные факторы, влияющие на развитие болезни, существует вероятность преобразования опухоли в раковую, к примеру рак шейки матки. В связи с чем, после обнаружения опухоли, врачи категорически рекомендуют наблюдаться у врача раз в 3 месяца. Следить за ростом опухоли, придерживаться плана лечения.
На ранних стадиях рост опухоли можно приостановить медикаментозно. Курс приема лекарственных средств направлен на понижение эстрогена в крови пациента. Кроме, назначаются гормональные препараты (контрацептивы орально), для восстановления баланса.
Возможно применение медицинских процедур в рамках стационара, это ванночки, спринцевания, инъекции и внутривенные капельные вливания.
Проведение операции по удалению миомы не станет необходимостью. Но если у врачей возникнут сомнения, то для определения качества клеток опухоли, делают отщип ткани и направляют на биопсию. Это наиболее достоверный метод обнаружения раковых клеток. При таких обстоятельствах может развиться фибролейомиома матки — онкологическое заболевание.
Лечить лейомиому придется на протяжении всего ее существования. Так как, миома не имеющая прогрессирующего роста, не доставляет неудобств организму, не требует удаления.
Если нет дополнительных факторов, провоцирующих рост лейомиомы, она может расти на 1мм в течение нескольких лет. Вот почему важно постоянно наблюдать размеры и тенденцию роста опухоли. Она может годами иметь одни и те же размеры, но вырасти в течение короткого срока. Может это быть спровоцировано стрессами, ухудшением состояния здоровья, менопаузой, понижением иммунитета, генетическими заболеваниями.
Лейомиома, расположенная в полости близко к шейке самой матки, может препятствовать оплодотворению, провоцировать воспалительные процессы.
Нужно не забывать, что женская половая система, это барометр всего организма. Учитывая, что матка выполняет жизненно важную функцию, отвечает за деторождение, гормональный фон, ее здоровью нужно уделять особое внимание.
Часто, уже рожавшие женщины, запускают здоровье, редко посещают гинеколога. Это может принести отрицательные плоды в дальнейшем. Можно не заметить этапы роста миомы и обнаружить ее уже преобразовавшуюся в фиброму, что крайне не желательно.
Даже если женщина не планирует больше рожать, должна помнить, что работа органов малого таза лежит в основе здоровья женщины.
Читайте также:

