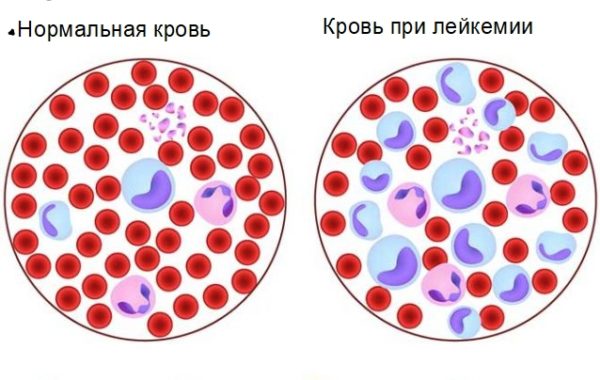
Лейкозы по виду пораженного ростка кроветворения бывают
Виды лейкозов
Все лейкозы (лейкемии) подразделяются на два вида — острые и хронические. Такое деление обуславливается различной способностью лейкозов к росту и развитию разрастающихся клеток.
При остром лейкозе развитие клеток практически отсутствует, в крови накапливается большое количество незрелых клеток на ранней стадии развития. Это приводит к угнетению нормального кроветворения всех ростков. Такие признаки выявляются в крови более чем в 80% случаев.
Хронический лейкоз дает популяцию равившихся гранулоцитарных клеток, которые постепенно замещают нормальные клетки периферической крови.
Следует отметить, что острый лейкоз никогда не перейдет в хронический и наоборот.
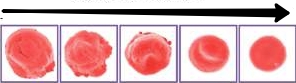
Все лейкоциты в организме человека делятся на 2 типа — гранулоцитарные и агранулоцитарные (зернистые и незернистые), эти две группы, в свою очередь, подразделяются на эозинофилы, базофилы, нейтрофилы (гранулоцитарные), и лимфоциты (В- и Т-типа) и моноциты (агранулоцитарные). В процессе созревания и развития (дифференцировки) все клетки проходят несколько этапов, первым из которых является бластный этап (лимфобласты). Из-за поражения костного мозга опухолью, лимфоциты не успевают достаточно развиться для того, чтобы полноценно исполнять свои защитные функции. По большей части, при остром лимфобластном лейкозе поражаются В-лимфоциты (примерно в 85% случаев), отвечающие за образование антител в организме. Различают два типа течения острого лимфобластного лейкоза ( ОЛЛ ): В-линейный и Т-линейный, в зависимости от типа клеток — лимфоидных предшественников.
Клинические симптомы острого лимфобластного лейкоза
Синдром интоксикации — слабость, лихорадка, недомогание, потеря веса. Лихорадка может быть связана и с наличием бактериальной, вирусной, грибковой или протозойной (реже) инфекцией, особенно у детей с нейтропенией (менее 1500 нейтрофилов в 1 мкл).
Гиперпластический синдром — увеличение всех групп периферических лимфоузлов. Инфильтрация печени и селезенки приводит к их увеличению, что может проявляться болями в животе. Могут появиться боль и ломота в костях из-за лейкемической инфильтрации надкостницы и суставной капсулы и опухолевого увеличения объема костного мозга. При этом на рентгенограммах можно обнаружить характерные для лейкемической инфильтрации изменения, особенно в трубчатых костях, возле крупных суставов.
Анемический синдром — бледность, слабость, тахикардия, кровоточивость слизистых полости рта, геморрагический синдром на коже, бледность. Слабость возникает в результате анемии и интоксикации.
Геморрагический синдром связан как с тромбоцитопенией, так и с внутрисосудистым тромбозом (особенно при гиперлейкоцитозе) и приводит к появлению петехий, экхимозов на коже и слизистых, кровоизлияниям, мелене, рвоте с кровью.
У мальчиков может обнаруживаться инициальное увеличение яичек ( 5-30% случаев первичного ОЛЛ). Это безболезненные, плотные, одно- или двусторонние инфильтраты. Особенно часто это бывает при гиперлейкоцитозе и Т-клеточном варианте ОЛЛ.
Дыхательные нарушения, связанные с увеличение лимфоузлов средостения, которые могут привести к дыхательной недостаточности. Этот признак характерен для Т-линейного ОЛЛ.
Могут появиться кровоизлияния в сетчатку глаза, отек зрительного нерва. При офтальмоскопии могут обнаруживаться лейкемические бляшки на глазном дне.
Из-за сильно сниженного иммунитета любое повреждение кожи является очагом инфекции, могут появиться паронихии, панариции, инфицированные укусы насекомых и следы инъекций.
Достаточно редкими осложнениями могут являться поражения почек в результате инфильтрации (клинические проявления могут и отсутствовать) и выпотной перикардит из-за нарушения лимфооттока между эндокардом и эпикардом.
Какие проявляются признаки при лейкемии по ссылке.
Острый лейкоз – это форма рака, которая очень быстро развивается и во время которой в крови и в костном мозге накапливаются измененные лейкоциты. Острый лейкоз бывает нескольких видов: лимфобластный лейкоз, возникающий чаще всего у детей, и гранулоцитарный лейкоз, который можно встретить чаще всего у взрослых.
В первом случае лейкоза измененные лейкоциты собираются в костном мозге или лимфоузлах, а в случае с гранулоцитарным лейкозом лейкоциты накапливаются в костном мозге.
Причины образования лейкоза
Причины лейкоза до сих пор остаются неизвестными. Существует мнение, согласно которого есть некоторые факторы, которые делают риск возникновения лейкемии более высоким. Таковыми являются генетические нарушения, проблемы с иммунной системой, воздействие радиации и некоторых химических веществ, которые подавляют кроветворение.
Симптоматика острого лейкоза
При возникновении острого лейкоза у человека наблюдается высокая температура, слабость в теле и другие симптомы, которые похожи на симптомы гриппа. Лимфатические узлы, а также печень и селезенка, увеличиваются. Чувствуется боль в костях. Плохо сворачивается кровь, от слабого прикосновения появляются синяки. Кровотечение провоцирует возникновение красных или пурпурных пятен на коже. Возникают частые инфекции, прогрессирует слабость.
Хронический лимфолейкоз — это онкологическое заболевание лимфатической ткани, при котором опухолевые лимфоциты накапливаются в периферической крови, костном мозге и лимфатических узлах. В отличие от острых лейкозов, опухоль растет достаточно медленно, вследствие чего нарушения кроветворения развиваются лишь в поздних стадиях развития заболевания.
Симптомы хронического лимфолейкоза
Слабость
Увеличение лимфатических узлов
Тяжесть в животе (в левом подреберье)
Склонность к инфекциям
Потливость
Снижение массы тела
Чаще всего первым симптомом хронического лимфолейкоза является увеличение размеров лимфатических узлов. Вследствие увеличения селезенки, возможно возникновение ощущения тяжести в животе. Нередко больные испытывают значительную общую слабость, теряют вес, у них повышена частота развития инфекционных заболеваний. Симптомы развиваются постепенно, в течение длительного времени. Примерно в 25% случаев заболевание обнаруживают случайно при анализе крови, назначенном по другому поводу (диспансеризация, обследование по поводу негематологического заболевания ).
Для того чтобы поставить диагноз хронического лимфолейкоза, необходимо осуществить следующие исследования:
Клинический анализ крови с подсчетом лейкоцитарной формулы
Исследование костного мозга позволяет выявить характерную для этого заболевания картину поражения.
Иммунофенотипирование клеток костного мозга и периферической крови выявляет специфические иммунологические маркеры, характерные для опухолевых клеток при хроническом лимфолейкозе.
Биопсия пораженного лимфатического узла с его морфологическим и иммунологическим исследованием.
Определение уровня β 2-микроглобулина помогает прогнозировать течение заболевания.
Цитогенетический анализ позволяет получить данные о характеристике опухолевых клеток, которые в ряде случаев имеют прогностическое значение.
Определение уровня иммуноглобулинов позволяет определить, насколько велик риск развития инфекционных осложнений у данного пациента.
Существует несколько подходов к определению стадий хронического лимфолейкоза — системы Rai, Binet и Международной рабочей группы по хроническому лимфолейкозу. Все они учитывают то факт, что продолжительность жизни больных хроническим лимфолейкозом зависит от степени распространенности опухоли (числа пораженных групп лимфатических узлов) и степени нарушения кроветворения в костном мозге. Нарушение костномозгового кроветворения, вызванное опухолевым ростом в костном мозге, ведет к развитию анемии (снижению числа эритроцитов в крови) и тромбоцитопении (снижению числа тромбоцитов). Определение стадии хронического лимфолейкоза позволяет принять решение о необходимости начать лечение и выбрать наиболее приемлемый для данного больного режим терапии.
Острый миелобластный лейкоз (острая гранулоцитарная лейкемия, острая миелоцитарная лейкемия) чаще возникают у взрослых, подтип зависит от уровня дифференцировки клеток. В большинстве случаев миелобластный клон клеток происходит из стволовых кроветворных клеток, способных к множественной дифференцировке в колониеобразующие единицы гранулоцитов, эритроцитов, макрофагов или мегакариоцитов, поэтому у большинства больных злокачественные клоны не имеют признаков лимфоидных или эритроидных ростков ОМЛ наблюдают наиболее часто; имеет четыре варианта (М0 — М3) mo и М1 — острый без дифференцировки клеток
М2 — острый с дифференцировкой клеток М3 — промиелобласт-ный лейкоз, характеризуется наличием аномальных промиелоцитов с гигантскими гранулами; часто сочетается с ДВС, обусловленным тромбопластическим эффектом гранул, что подвергает сомнению целесообразность применения гепарина при терапии. Прогноз при М:, более благоприятен, чем при М0-М, Миеломонобластный и монобластный лейкозы (соответственно М4 и М5) характеризуются преобладанием неэритроидных клеток типа монобластов. МВ норме количество лейкоцитов в периферической крови в единице объема крови составляет – 4 – 9х10 9 /л.
Лейкоциты делятся на: гранулоциты и агранулоциты.
Лейкоциты периферической крови разделяются на два пула:
- Циркулирующий пул – 50%
- Пристеночный или маргинальный пул – 50%.
Лейкоцитарная формула - процентное соотношение различных форм лейкоцитов.
Гранулоциты Агранулоциты Базофилы Эозинофилы Нейтрофилы Лимфоциты Моноциты Юные Палочко-ядерные Сегменто-ядерные 0 -1% 1 -5% 0 -1% 1 -6% 47-72% 19-37% 3-11% К патологии белой крови относят:
- лейкоцитозы
- лейкопении
- лейкозы
- лейкемоидные реакции
Лейкоцитоз - это увеличение количества лейкоцитов в единице объема крови выше 9х10 9 /л.
Классификация лейкоцитозов:
I. В зависимости от причин развития лейкоцитозы различают:
- Физиологические:
Д) Лейкоцитоз беременных
Е) Лейкоцитоз новорожденных
- Патологические – обусловленные наличием патологического процесса в организме.
Отличия физиологического лейкоцитоза от патологического:
2. Отсутствие изменений в лейкоцитарной формуле.
3. Отсутствие дегенеративных изменений лейкоцитов.
II. По патогенезу лейкоцитозы делят на:
1. Лейкоцитоз, связанный с усилением лейкопоэза (в основе такого лейкоцитоза лежит реактивная или опухолевая гиперплазия).
2. Лейкоцитоз, связанный с усилением выхода лейкоцитов из костного мозга.
- Лейкоцитоз, связанный с перераспределением лейкоцитов в периферической крови (переход лейкоцитов из маргинального пула в циркулирующий).
III. По клеточному составу различают следующие виды лейкоцитоза:
- Нейтрофильный – встречается при:
- гнойном воспалении
- асептическом воспалении
- хроническом миелолейкозе
Нейтрофильный лейкоцитоз характеризуется сдвигами лейкоцитарной формулы.
Сдвиг лейкоцитарной формулы – это нарушение соотношения между зрелыми (сегментоядерные) и незрелыми (палочкоядерные, метамиелоциты, миелоциты, промиелоциты, миелобласты) формами нейтрофилов.
Сдвиг лейкоцитарной формулы бывает:
Характеризуется увеличением количества незрелых нейтрофилов.
2. Вправо.
Характеризуется увеличением количества зрелых (сегментоядерных) нейтрофилов.
Различают следующие варианты ядерного сдвига лейкоцитарной формулы влево:
1. Регенеративный – характеризуется увеличением количества юных и палочкоядерных нейтрофилов, появлением единичных миелоцитов; общее количество лейкоцитов увеличено (max – до 20х10 9 /л).
- гнойного воспаления
- асептического воспаления
- экзо- и эндогенных интоксикаций
2. Гиперрегенеративный – характеризуется увеличением числа метамиелоцитов, палочкоядерных нейтрофилов, появлением миелоцитов и промиелоцитов и даже миелобластов;
общее количество лейкоцитов: может быть увеличено, неизменено или снижено.
- хронического миелолейкоза
- лейкемоидных реакций миелоидного типа
3. Дегенеративный – характеризуется увеличением числа только палочкоядерных лейкоцитов с признаками дегенерации; общее количество лейкоцитов снижено.
К дегенеративным (качественным) изменениям лейкоцитов относятся:
1. Анизоцитоз – изменение размеров лейкоцитов.
2. Наличие токсогенной зернистости.
3. Отсутствие физиологичной зернистости.
5. Гипер- или гипосегментация ядра и др.
- токсических поражений костного мозга
- иммунных поражений костного мозга
4. Регенеративно-дегенеративный – характеризуется увеличением количества юных и палочкоядерных нейтрофилов, единичных миелоцитов с признаками дегенерации в них; общее количество лейкоцитов увеличено.
· нарушений лейкопоэза, вызванных действием химических (бензол, цитостатики), физических (ионизирующее излучение), биологических (токсины бактерий, вирусы) факторов.
- Эозинофильный – встречается при:
- Базофильный – возникает при:
- Лимфоцитоз – сопровождает:
· острые инфекционные заболевания (коклюш, вирусный гепатит)
· специфические хронические инфекции (туберкулез, сифилис, бруцеллез)
- Моноцитоз – встречается при:
· хронических специфических инфекциях (туберкулез, бруцеллез)
· инфекциях, вызванных риккетсиями и простейшими (сыпной тиф, малярия)
IV.Лейкоцитозы делят на:
- Абсолютный – увеличение абсолютного количества лейкоцитов в единице объема крови.
- Относительный - увеличение одних форм лейкоцитов за счет уменьшения других.
Значение лейкоцитоза:
- Повышение функциональной активности лейкоцитов и усиление защитных реакций организма.
- Увеличение фагоцитарной активности лейкоцитов.
- Компенсаторная реакция при аллергических реакциях за счет антигистаминной функции эозинофильных гранулоцитов.
Все это характерно для лейкоцитозов, в основе которых лежит реактивная гиперплазия.
Лейкопения - уменьшение количества лейкоцитов в единице объема крови ниже 4х10 9 /л.
Классификация лейкопений:
I. По этиологии лейкопении делят на:
Наследственные
Приобретенные
II. По клеточному составу лейкопения делится на:
- Нейтропению
- Эозинопению
- Лимфопению
- Моноцитопению
III. По механизму развития различают лейкопении:
- Обусловленные снижением лейкопоэза в красном костном мозге.
Причины угнетения выработки лейкоцитов в костном мозге:
- Обусловленные усиленным разрушением лейкоцитов
- действие токсических веществ
- иммунных факторов (образование антител на различные лекарственные препараты, которые являются гаптенами)
- Обусловленные усиленным выходом лейкоцитов в очаг воспаления
- Обусловленные усиленным выделением лейкоцитов из организма (остеомиелит, гнойные свищи).
IV.Лейкопения может быть:
- Абсолютная – абсолютное уменьшение количества лейкоцитов в результате угнетения лейкопоэза.
- Относительная – уменьшение количества отдельных форм лейкоцитов
Агранулоцитоз - это клинико-гематологический синдром, который характеризуется уменьшением (или отсутствием) гранулоцитовв единице объема крови ниже 0,75х10 9 /л.
Виды агранулоцитоза (по патогенезу):
- Миелотоксический – возникает при токсичеких поражениях красного костного мозга (действие бензола, цитостатиков; свободных радикалов, которые образуются при действии ионизирующего излучения).
- Иммунный – возникает при разрушении гранулоцитов антилейкоцитарными антителами.
Лейкоз – это системное заболевание крови опухолевой природы с обязательным первичным поражением костного мозга, которое характеризуется гиперплазией, метаплазией и анаплазией кроветворной ткани.
Причины лейкозов:
- Физические факторы (различные виды излучения).
- Химические факторы (полициклические ароматические углеводороды, нитросоединения, бензол и его производные, цитостатики).
- Биологические факторы (онкогенные вирусы).
Классификация лейкозов:
I. По морфологической картине крови:
- Острые – в картине крови преобладают клетки I, II, III и IV классов кроветворения.
- Хронические – в картине крови преобладают клетки преимущественно V класса, может быть небольшое количество клеток IV класса и клетки VI класса.
II. По виду пораженного ростка кроветворения:
- Лимфолейкоз – поражение лимфоидного ростка кроветворной ткани.
- Миелолейкоз – поражение миелоидного ростка кроветворной ткани.
- Эритремия – поражение эритроидного ростка кроветворной ткани.
- Моноцитарный лейкоз – поражение моноцитарного ростка.
- Мегакариобластный лейкоз – поражение мегакариоцитарного ростка.
- Недифференцированный лейкоз – в картине крови преобладают клетки I, II, III классов и определить поврежденный росток невозможно.
III. По количеству лейкоцитов в периферической крови:
- Лейкемический – общее количество лейкоцитов в периферической крови больше 50х10 9 /л.
- Сублейкемический – общее количество лейкоцитов в периферической крови от15 до 50х10 9 /л.
- Алейкемический - общее количество лейкоцитов в периферической крови в пределах нормы: 4-9х10 9 /л или чуть выше нормы.
- Лейкопенический - общее количество лейкоцитов в периферической крови меньше 4х10 9 /л.
Патогенез лейкозов:
Под действием канцерогенных факторов происходит мутация генов или эпигеномное нарушение регуляции процесса размножения и дозревания кроветворных клеток. При этом в костном мозге образуется клон опухолевых клеток, для которого характерны безграничный рост и сниженная способность к дифференциации (моноклоновая стадия). Нестабильность генотипа лейкозных клеток приводит к возникновению новых мутаций, как спонтанных, так и обусловленных влиянием канцерогенных факторов, в результате чего образуются новые опухолевые клоны (поликлоновая стадия).
Быстрый рост лейкозных клеток приводит к распространению (метастазированию) их по всей системе крови.
Таким образом, лейкоз проходит в своем развитии две стадии:
1. Моноклоновую (относительно доброкачественную).
2. Поликлоновую (злокачественную, терминальную).
Картина крови при острых лейкозах:
- Наличие бластных форм.
- Наличие лейкемического провала - это гематологическое проявление, которое характеризуется наличием бластных и зрелых форм при отсутствии переходных форм лейкоцитов
Наличие зрелых клеток в небольшом количестве объясняется тем, что небольшая часть нормальной кроветворной ткани все еще сохраняет способность к пролиферации и дифференциации клеток.
При остром миелобластном лейкозе в картине крови будут: миелобласты (50-90% и даже больше) и сегментоядерные нейтрофилы.
При остром лимфобластном лейкозе – лимфобласты и зрелые лимфоциты.
Картина крови при хроническом лейкозе:
- Наличие клеток преимущественно V класса.
- Наличие зрелых форм в небольшом количестве (VI класс).
- Наличие бластных форм в небольшом количестве (IV класс).
- Малое количество или отсутствие клеток лимфоидного вида.
Таким образом, при хроническом миелолейкозе в периферической крови будут миелобласты в небольшом количестве, в основном, промиелоциты, миелоциты, метамиелоциты, палочкоядерные и небольшое количество сегментоядерных нейтрофилов.
При хроническом лимфолейкозе – лимфобласты в небольшом количестве, пролимфоциты и большое количество малых лимфоцитов (80-90%).
Опухолевая прогрессия – это процесс приобретения опухолью большей злокачественности.
Основные положения опухолевой прогрессии:
- Угнетение нормальных ростков кроветворения (вытеснение их опухолью).
- Потеря опухолевыми клетками ферментативной специфичности.
- Наличие бластного криза - это гематологическое проявление, которое характеризуется исчезновением переходных форм лейкоцитов, которые были характерны для хронического лейкоза, и наличием бластных форм лейкоцитов в костном мозге и периферической крови.
- Наличие экстрамедуллярных очагов кроветворения.
- Отсутствие эффекта проводимого лечения, что связано с переходом опухоли из моноклоновой стадии в поликлоновую.
Нарушения функций организма при лейкозе:
I. Нарушения со стороны крови – связаны с замещением нормальной кроветворной ткани лейкозной и угнетением нормального кроветворения.
Панцитопения – снижение количества всех форменных элементов крови:
а) анемия – гипо- и апластические анемии;
- анемии, обусловленные иммунным разрушением эритроцитов;
- анемии, обусловленные частыми кровотечениями.
б) геморрагический синдром – обусловленный тромбоцитопенией.
в) иммунологическая недостаточность – обусловлена снижением количества лейкоцитов и снижением их функции.
II. Интоксикационный синдром - связан с особенностями функционирования лейкозных клеток.
III. Синдромы, связанные с метастазированием лейкозных клеток:
- Увеличение лимфатических узлов, печени и селезенки.
- Кожный синдром– обусловлен образованием в коже лейкозных пролифератов.
- Костно-суставной синдром – боль в костях и суставах.
- Язвенно-некротические изменения слизистых оболочек.
- Синдром нейролейкоза – в его основе лежит образование лейкозных пролифератов в оболочках спинного и головного мозга, веществе мозга, нервных стволах и ганглиях. Характеризуется менингиальным синдромом, развитием параличей, парезов, парестезий.
- Лейкозный пневмонит – образование лейкозных пролифератов в легочной ткани и развитие недостаточности внешнего дыхания.
- Сердечная недостаточность – может быть вызвана формированием лейкозных пролифератов в миокарде.
Лейкемоидная реакция - это реакция, которая по картине крови похожа на лейкоз, но не имеет опухолевого происхождения и никогда не превращается в ту опухоль, на которую похожа.
Классификация лейкемоидных реакций по морфологической картине крови:
- Миелоидные (нейтрофильного, базофильного, эозинофильного типа)
- Лимфоидные
- Моноцитарные
- Смешанные
Основные отличия между лейкемоидными реакциями и лейкозами.
Онкологическими и другими патологическими процессами в организме человека занимается патанатомия. Патофизиология изучает причины возникновения, течение и исход патологического состояния организма. Лейкемия или лейкоз – это злокачественный процесс в костном мозге, нарушающий произведение и деление лейкоцитов. Недозревшая клетка беспорядочно делится и распространяется, при этом заменяет здоровую. По организму расходятся лейкемические инфильтраты.
При лейкозе развивается систёмное поражение организма. Страдают кровеносная, кроветворная и лимфатическая системы, печень, селезёнка и центральная нервная система. Заболевание характеризуют слабость, потеря веса, боли и ломота в теле, присоединение острых инфекционных процессов и т.д. Диагноз подтверждается с помощью лабораторно-инструментальных исследований. Лечение проводят курсами химиотерапии или при помощи трансплантации костного мозга. Болезнь чаще встречается у детей, чем у взрослых. В основном поражает лиц сильного пола.
Аномальные клетки отличаются продолжительной жизнью и активным делением, при этом они не могут быть дифференцированы. Бласты заменяют места других клеток крови.
Причины возникновения болезни
Этиология заболевания заключается в генетических нарушениях человеческого организма, основная причина которых – межхромосомные и внутрихромосомные отклонения. Лейкемия может развиваться на любой стадии кроветворения как первичное моноклоновое заболевание или как вторичное вследствие бесконтрольного разрастания нестабильного клона лейкоза.
Лейкемическая болезнь обычно развивается на фоне других генетических заболеваний, к примеру, при синдроме Дауна или первичном иммунодефиците. Опухолевый процесс может встречаться у людей, чьи близкие родственники имеют в анамнезе онкологическое заболевание.
Состав крови меняется при воздействии на человека радиации, электромагнитных полей, канцерогенных веществ, лучевой и химиотерапии во время лечения других патологий. Механизм развития лейкемии заключается в нарушении нуклеопротеидного обмена. Патогенез обусловлен внедрением в костный мозг опухолевой ткани, которая изменяет нормальный состав крови. Развиваются цитопении, лежащие в основе неясных кровотечений и снижения защитных функций организма.
Классификация лейкозов
Формы лейкоза бывают хронического и острого течения. Острые патологии от лейкозов хронического характера отличает активный рост и деление кроветворных недоразвитых клеток с малой дифференцировкой. В соответствии с цитогенезом выделяют следующие разновидности лейкемии.
Типы острых лейкозов:
- Лимфобластная лейкемия диагностируется у детей в 85% случаев. Состоит из недоразвитых лимфоцитов пролиферативного ростка.
- Миелобластный лейкоз представлен миелобластами и другими видами бластных клеток. Выражен частыми простудными заболеваниями и процессами инфекционного характера.
- Моноцитарная лейкемия основана на предшественниках моноцитов.
- Основа миеломонобластного лейкоза – предшественники моноцитов и гранулоцитов.
- Эритромиелобластный лейкоз представлен повышенным уровнем эритробластов.
- Мегакариобластная форма рака развивается благодаря предшественникам тромбоцитов.
- Недифференцированная опухоль выражена клетками-предшественниками, не имеющими опознавательных признаков, основа которых стволовые и полустволовые клетки.
Виды хронических патологий:
Классификация лейкозов проводится по количеству лейкоцитов и бластов в крови:
- Лейкемический;
- Сублейкемический;
- Лейкопенический;
- Алейкемический.
По гистогенезу выделяют такие виды рака:
- Недифференцированная лейкемия;
- Миелобластный рак;
- Лимфобластная опухоль;
- Монбластный лейкоз;
- Хроническая миелоидная форма рака;
- Лимфолейкоз;
- Парапротеинемическая лейкемия.
Лейкемия имеет следующую классификацию по ВОЗ:
- Миелопролиферативная опухоль;
- Миелоидная/лимфоидная опухоль с эозинофилией и перестройкой определённых генов;
- Миелодиспластический синдром;
- Острый миелоидный лейкоз (ОМЛ) и родственные опухоли;
- Измененный ОМЛ вследствие миелодисплазии;
- Миелоидные терапевтические опухоли;
- Неуточнённые ОМЛ;
- Саркома миелоидная;
- Миелоидные новообразования на фоне синдрома Дауна;
- Острые лейкозы неопределённого происхождения;
- В-клеточная лимфома;
- Т-клеточная лимфома.
По международной классификации ФАБ рак крови бывает:
- Острый лимфобластный;
- Острый миелоидный;
- Острый недифференцированный.
По Боброву Н.Н. определяется 5 видов лейкемии:
- Нейтрофильно-эозинопеническая, при которой развиваются воспалительные и гнойные процессы.
- Нейтрофильно-эозинофильная наблюдается при скарлатине, туберкулезе и узелковом периартериите.
- Нейтропеническая фаза угнетения встречается при вирусных инфекциях.
- Протозойная форма диагностировалась при малярии.
- Моноцитарно-лимфоцитарный рак характеризует инфекционные заболевания, к примеру, мононуклеоз и лимфоцитоз.
Патогенетическая классификация связывает рак крови с дисгемопоэтической и гемолитической анемией.
Незлокачественные процессы кроветворения
Лейкемоидные реакции при анализе крови имеют схожие результаты с лейкемией. В сыворотке крови возникают незрелые клетки. Отличия в том, что этот процесс носит непостоянный характер. Развернутая картина заболевания указывает на перенесенные воспалительные процессы или отравления.
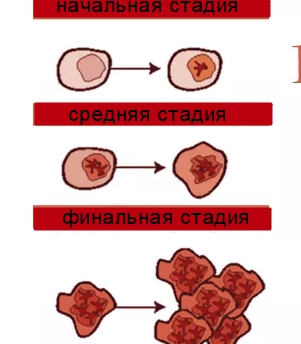
Стадии развития злокачественного процесса
Этапы развития болезни состоят из 7 пунктов:
- Стадия зарождения онкологии;
- Проявление симптомов;
- Вхождение в ремиссию;
- Период отсутствия болезни;
- Вторичный рак;
- Терминальная стадия.
При остром течении болезни больной отмечает слабость, высокую температуру тела, лихорадку, ломоту в костях и суставах, судороги, кровоточивость десен, носовые кровотечения, розовую сыпь, увеличение селезёнки, резкое похудение.
Симптомы проявляются в зависимости от степени поражения организма и наличия вторичных очагов.
По мере развития болезни отмечается воспаление лимфатических узлов на шее, в паху и в подмышечных впадинах, увеличение слюнных желез. Для болезни характерны воспалительные процессы ротовой полости, к примеру, стоматиты и гингивиты, которые не поддаются классическому лечению. Язвы на слизистой оболочке могут увеличиваться и предоставлять больному дискомфорт и боль при приёме пищи.
Последняя стадия рака представлена рвотой, ухудшением зрения, отсутствием речи, болями в суставах и костях, головокружениями, обмороками. У пациента нарушается память, путается сознание, развивается паралич. Злокачественный процесс поражает сердце, головной мозг, лёгкие, органы желудочно-кишечного тракта, почки, органы мочеполовой системы и кожу.
Хроническая форма может развиваться от 4 до 12 лет. Симптомы отсутствуют или слабо выражены. Пик появления признаков приходится на развернутую и терминальную стадии. Атипичные клетки выходят за пределы костного мозга и метастазируют во все органы тела. Больной резко теряет килограммы, внутренние органы увеличиваются, отмечается болевой синдром. Лимфоузлы выпирают над поверхностью кожи. Гнойничковая сыпь распространяется по кожным покровам.
Для миеломы характерно поражение и разрушение костной ткани позвоночника, бедра, рёбер и черепа. Пациент испытывает ломоту и боль в пораженной области. Возникают патологические переломы и кровотечения.
Пациент может скончаться на любом этапе развития болезни, потому что есть риск развития кровотечения внутренних органов, острой сердечной недостаточности или сепсиса.
Лечение проводят с помощью введения в кровоток пациента химиопрепаратов. Интенсивность и продолжительность курсов зависит от стадии и формы заболевания. Для достижения максимального эффекта рекомендовано проведение трансплантации костного мозга.
Читайте также: