Кровотечение из язвы опухолей
Распад опухоли — это закономерное следствие слишком активного роста ракового узла по периферии или осложнение избыточно высокой реакции распространённого злокачественного процесса на химиотерапию.
Не каждому пациенту доводится столкнуться с тяжелой проблемой распада ракового процесса, но при любой интенсивности клинических проявлений инициируемое распадом злокачественной опухоли состояние непосредственно угрожает жизни и радикально меняет терапевтическую стратегию.

Распад опухоли: что это такое?
Распад — это разрушение злокачественного новообразования, казалось бы, что именно к распаду необходимо стремиться в процессе противоопухолевой терапии. В действительности при химиотерапии происходит уничтожение раковых клеток, только убийство органичное и не массовое, а единичных клеток и небольших клеточных колоний — без гибели большого массива ткани с выбросами в кровь из распадающихся клеток токсичного содержимого.
Под действием химиотерапии клетки рака приходят не к распаду, а к процессу апоптоза — программной смерти. Останки раковых клеток активно утилизируются фагоцитами и уносятся прочь от материнского образования, а на месте погибших возникает нормальная рубцовая ткань, очень часто визуально не определяющаяся.
Регрессия злокачественного новообразования в форме апоптоза происходит медленно, если наблюдать за новообразованием с перерывами в несколько дней, то заметно, как по периферии раковый узел замещается совершенно нормальной тканью и сжимается в размере.
При распаде раковый конгломерат не замещается здоровыми клетками соединительной ткани, мертвые клеточные пласты формируются в очаг некроза, отграничивающийся от остальной раковой опухоли мощным воспалительным валом. Внутри злокачественного новообразования некроз не способен организоваться и заместиться рубцом, он только увеличивается, захватывая новые участки ракового узла, походя разрушая опухолевую сосудистую сеть. Из мертвого очага в кровь поступают продукты клеточного гниения, вызывая интоксикацию.
Массированный выброс клеточного субстрата становится причиной тяжелейшей интоксикации, способной привести к смерти.
Причины распада злокачественной опухоли
Инициируют распад ракового образования всего только две причины: сама жизнедеятельность клеток злокачественной опухоли и химиотерапия.
Первая причина спонтанного — самопроизвольного распада характерна для солидных новообразований, то есть рака, сарком, злокачественных опухолей головного мозга и меланомы. Вторая причина распада типична для онкогематологических заболеваний — лейкозов и лимфом, при онкологических процессах встречается чрезвычайно редко.

Второй вариант распада, типичный для онкогематологических заболеваний, можно констатировать по клиническим симптомам тяжелейшей интоксикации с осложнениями — тумор-лизис-синдрому (СОЛ) и биохимическим анализам крови, где резко повышена концентрация мочевой кислоты, калия и фосфора, но существенно снижен кальций. Конкретная побудительная причина для развития СОЛ — обширное злокачественное поражение с очень высокой чувствительностью к химиотерапии.
При онкологических процессах — раках, саркомах, меланоме реакция на цитостатики преимущественно умеренная и не столь стремительная, поэтому СОЛ принципиально возможен только в исключительных случаях мелкоклеточного, недифференцированного или анаплазированного злокачественного процесса.
Симптомы распада злокачественной опухоли
Клиническим итогом спонтанного распада раковой опухоли становится хроническая интоксикация, нередко сочетающаяся с симптомами генерализованного воспаления вследствие образования гнойного очага. Симптомы разнообразны, но у большинства отмечается прогрессивно нарастающая слабость, повышение температуры от субфебрильной до лихорадки, сердцебиение и даже аритмии, изменение сознания — оглушенность, нарушение аппетита и быстрая потеря веса.
Локальные проявления спонтанного разрушения раковой опухоли определяются её локализацией:
- рак молочной железы, меланома и карцинома кожи, опухоли ротовой полости — гнойная, обильно секретирующая открытая язва с грубыми подрытыми краями, часто источающая гнилостный запах;
- распадающаяся карцинома легкого — при прободении некротической полости в крупный бронх возникает приступообразный кашель с гнойной мокротой, нередко с прожилками крови, иногда случается обильное легочное кровотечение;
- разрушение новообразования органов желудочно-кишечного тракта — развитие локального перитонита при прободении ракового конгломерата в брюшную полость, кровотечение с чёрным стулом и рвотой кофейной гущей;
- распадающаяся карцинома матки — интенсивные боли внизу живота, нарушение мочеиспускания и дефекации при образование гнойных свищей.
Синдром опухолевого лизиса при лейкозах и лимфомах потенциально смертельное состояние, приводящее:
- в первую, очередь к осаждению кристаллов мочевой кислоты в почечных канальцах с выключением функции и острой почечной недостаточностью;
- дополнительно повреждает почки быстрое закисление крови — лактатацидоз;
- снижение уровня кальция и повышение фосфатов инициирует судорожный синдром, дополняемый неврологическими проявлениями вследствие выброса цитокинов;
- повышения калия негативно отражается на сердечной деятельности;
- выброс биологически-активных веществ из клеток приводит к повышению проницаемости мелких кровеносных сосудов, что снижает уровень белков и натрия крови, уменьшает объем циркулирующей плазмы, клинические проявляется падением давления и усугублением поражения почек;
- обширные и глубокие нарушения метаболизма во всех системах органов с исходом в полиорганную недостаточность.
Лечение распада опухоли
Формально при распадающейся опухоли невозможна радикальная операция, зачастую заболевание считается неоперабельным, но химиотерапия и облучение исключаются из программы, потому что способны усугубить некроз. Отчаянное положение пациента и вероятность массированного кровотечения из изъеденного раком крупного сосуда оправдывает выполнение паллиативной операции, основная цель которой — удаление очага хронического воспаления и интоксикации.
Синдром лизиса опухоли лечится многочасовыми капельными вливаниями при усиленном диурезе — выведении мочи, связыванием мочевой кислоты специальными лекарствами. Одновременно поддерживается работа сердечно-сосудистой системы, купируется интоксикация и воспаление. При развитии острой почечной недостаточности проводится гемодиализ.
Синдром лизиса опухоли сложно лечить, но можно предотвратить или хотя бы уменьшить его проявления. Профилактика начинается за несколько дней до курса химиотерапии и продолжается не менее трёх суток после завершения цикла. Кроме специальных препаратов, выводящих мочевую кислоту, назначаются продолжительные капельницы, вводятся недостающие микроэлементы, а избыточные выводятся или связываются другими лекарствами.
Профилактика лизиса опухоли стала стандартом лечения онкогематологических больных, чего нельзя сказать об онкологических пациентах с распадающимися злокачественными процессами, которым очень сложно найти хирурга, готового выполнить паллиативную операцию. Во вмешательстве по санитарным показаниям отказывают из-за сложности выхаживания тяжелого больного после обширного хирургического вмешательства. В нашей клинике никому не отказывают в помощи.
Опухоли желудка занимают третье место среди острых ЖКК, составляя 4,3% всех кровотечений. Из них доброкачественные опухоли отмечаются от 1,4 до 13,5 %, а злокачественные более 86,5 %. Кровоточащий рак желудка в 4,615,9 % является непосредственной причиной смерти [В.П. Петров с соавт., 1987; В.Д. Братусь с соавт., 2007; Y. Jawasa, 2004; V.P. Khatri, D.O. Harold, 2004]. Обычно кровотечение бывает незначительным хроническим, но по мере роста опухоли у части больных может стать и массивным профузным.
1. Ухудшение самочувствия, общая слабость, повышенная утомляемость;
2. Депрессия, апатия, утрата радости жизни;
3. Стойкое снижение аппетита;
4. Желудочный дискомфорт;
5. Беспричинное исхудание.
Если эта совокупность признаков имеет прогридиентное течение, т.е. тенденцию к постепенному нарастанию, несмотря на назначаемую терапию, которая дает только временное улучшение, врач просто обязан принять решение о необходимости обследования пациента с целью исключения у него онкологической патологии, используя все доступные ему методы исследования (анализ крови общий, анализ кала на скрытую кровь, эндоскопию, рентгеновское и другие исследования).
С ростом опухоли и соответствующего наростания раковой интоксикации клинические проявления становятся более выраженным:
1. Снижается масса тела до кахексии;
2. Кожа приобретает желтушно-землистый оттенок;
3. У значительной части больных появляется болевой синдром за счет поражения желудка;
4. Могут обнаруживаться периферические метастазы;
5. У части больных пальпируется опухолевидное образование;
6. Нарастает анемия.
Последовательность развития симптомов может быть у каждого больного различной. А такие провления как болевой синдром и пальпаторное определение опухоли у некоторых лиц могут отсутствовать даже в финальной стадии болезни.
Иногда признаки ЖКК являются первым симптомом, который побуждает больного обратиться к врачу. По данным клиники Мейо, из 11000 больных, госпитализированных по поводу рака желудка, у 52 % из них первыми жалобами были диспептические явления, у 27,8 % — признаки язвы, у 8 % -истощение, у 1,3 % — кровотечения и у 10,9 % больных прочие признаки [В.П. Петров с соавт., 1987].
В постановке диагноза опухоли желудка решающими методами исследования являются эндоскопия и рентгеноскопия желудка. Последняя позволяет обнаружить признаки опухоли (неровность контуров желудка, утолщение его стенки с отсутствием на этом участке перистальтических сокращений, дефект накопления и др.), ее размеры и локализацию.
Эндоскопическое исследование позволяет взять биоптат и установить характер опухоли увидеть кровоточащий сосуд, определить не только тяжесть кровотечения, но и установить прогноз возможности рецидива после его остановки. Обязательным является ультразвуковое исследование на предмет выявления метастазов в печени, поджелудочной железе, парааортальных лимфоузлах и др.
Кровотечение при раке желудка редко бывает профузным, и в большинстве случаев остановить его удается консервативным лечением, применяя гемостатики в комбинации с эндоскопическими методами. Временную остановку профузного кровотечения можно достичь эндоскопическим введением интратуморально 5-фторурацила, предварительно подогретого до 600, а паратуморально — лаферона. Эту методику можно применить больным в тяжелом состоянии, с сопутствующей патологией, в преклонном возрасте, которым выполнение радикальной операции противопоказано [А.Е. Мартынюк, 2001].
При невозможности остановки кровотечения терапевтическими и эндоскопическими методами выполняют срочное оперативное лапоротомное вмешательство. Однако, операции на высоте кровотечения у больных раком желудка выполняется редко, так как они сопровождаются высокой летальностью и высоким уровнем осложнений. Поэтому при опухолевых ЖКК максимально применяют консервативные методы остановки кровотечения, включая максимальное использование эндоскопических методов гемостаза, с целью выиграть время на подготовку больных в течении 3-6 дней к максимально радикальной операции.
В.Д. Братусь с соавт. (2007) считает, что 48% больным с остро возникшим профузным ЖКК целесообразно выполнить расширенные и комбинированные операции большого объема с лимфодисекцией. В последние годы внимание хирургов сосредоточено на радикальных операциях с использованием новых способов субтотальной резекции (субкардиальная), реконструктивных операциях, которые улучшают функциональные результаты вмешательств, включая операции, которые направлены на образование тонкокишечных резервуаров, которые восстанавливает функцию удаленного желудка [Б.О.Мясоедов с соавт., 2005; П.Д.Фомин с соавт., 2005; Е.Н.Шепетько с соавт., 2005; I. Iwasa, 2004; V.P.
Khatri, D.O. Harold, 2004].
Доброкачественные образования (лейомиомы, ангиономы, невриномы) в желудке встречаются крайне редко. Чаще (до 1,4% всех опухолевых образований желудка) находят полипы в разных участках желудка. Клинические проявления их очень скудные, не имеют специфических симптомов, иногда сопровождаются диспептическими расстройствами характерными для хронического гастрита с секреторной недостаточностью. Они редко (9 %) дают острые кровотечения.
Диагностика основана на использовании ФГДС, а рентгеновское исследование применяется как дополнительная методика. Поводом к исследованию чаще является обнаружение в кале крови.
Выявленные полипы на узкой ножке подлежат удалению при помощи малоинвазивной эндоскопической электрорезекции. Полипы размером более 5 мм в диаметре также подлежат эндоскопическому удалению. Если при гистологическом исследовании обнаруживаются элементы озлокачествления, проводится повторная эндоскопическая биопсия из культи удаленного полипа и при обнаружении раковых клеток пациенту предлагается радикальная операция.
При отсутствии таковых изменений — проводятся контрольные исследования через каждые 5 месяцев в течении двух лет. В случаях полипоза желудка, т.е. наличия множественных полипов радикальным решением считается только резекция желудка, выполненная как при раке желудка.
Степанов Ю.В., Залевский В.И., Косинский А.В.
Опубликовал Константин Моканов

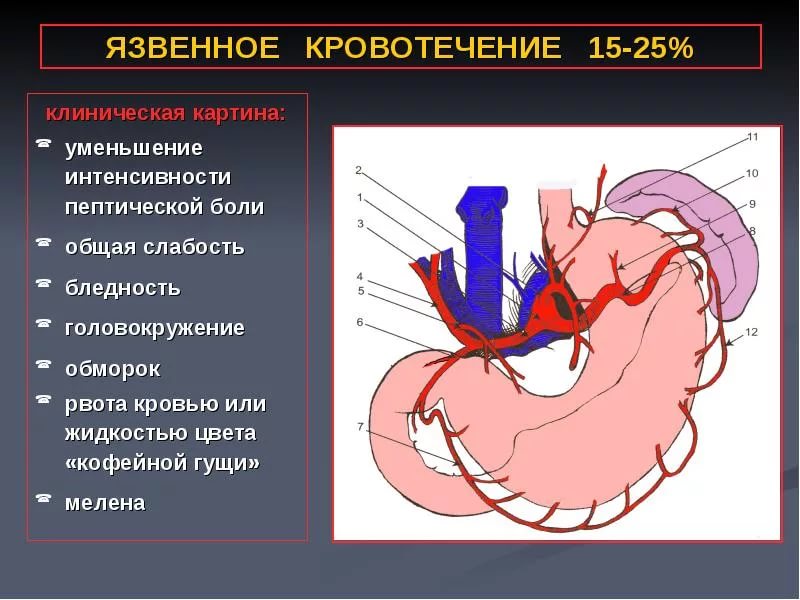
К язвенному кровотечению приводит эрозия слизистой оболочки желудка. Развивается кровопотеря внезапно, а его интенсивность зависит от диаметра пораженного сосуда. Происходит разрыв кровеносной вены, после чего развивается кровоточивость.
Геморрагия при язве угрожает жизни пациента, поэтому требует обязательной медицинской помощи. Симптомы язвенного кровотечения достаточно выражены, и диагностировать патологию не трудно. Даже, если оно прекратилось, за состоянием больного все равно следует наблюдать.
Подобное осложнение развивается у небольшого количества пациентов. Нарушается работа ЖКТ, язвенная болезнь сильно обостряется, развивается кровотечение. Оно присуще как небольшим язвочкам, так и обширной эрозии, которая не беспокоила больного человека несколько лет. Опасную патологию следует непременно устранить – ликвидация кровопотери крови требует профессиональных медицинских знаний.
Кровотечение может быть открытым и закрытым, острым и симптоматическим. По своему характеру их подразделяют на:
- продолжительное;
- рецидивирующее;
- струйное;
- ламинарное;
- капиллярное.
Причины
Появление кровоточащей язвы желудка часто связано с тромбозом, повышенной ломкостью сосудов, авитаминозом. Кровоточит язва при неправильном питании или развитии инфекции. На появление потери крови может повлиять употребление алкоголя, и даже курение. Эти негативные факторы усиливают опасность возникновения выше описанной проблемы у язвенника.

Основной причиной появления потери крови является хроническая язва. Она редко вылечивается и провоцирует поражение капилляров. Открытая ранка остается зияющей и легко провоцирует кровотечение.
Важно! При кровотечении нельзя допускать развития осложнений. Кровопотеря может носить прерывистый характер, поэтому за самочувствием больного человека требуется наблюдать не менее трёх суток.
Признаки желудочного кровотечения
Симптоматика внутреннего кровотечения при язве отсутствует. Человек может чувствовать недомогание, слабость, вялость. Интенсивная потеря крови вызывает:
- головокружение;
- бледность кожи;
- развитие анемии;
- упадок сил;
- изменение АД;
- кровавую рвоту;
- нарушение сердцебиения.
Первым признаком язвы желудка является болезненность живота. Сильные боли – признак явных неполадок в работе желудочно-кишечного тракта. При постоянном дискомфорте требуется пройти обследование для установки диагноза. Симптомы кровотечения при язве желудка могут заключаться в резком снижении кровяного давления, которое сопровождается одышкой и тахикардией. При очень тяжелом состоянии наступает геморрагический шок и потеря сознания.
Диагностика

При подозрении язвенного кровотечения требуется обратить внимание на цвет кала, кожи, ногтей. Бледность кожных покровов, тёмный стул, холодность конечностей указывают на язвенное кровотечение – это очевидные симптомы. После анализа состояния больного человека устанавливается предварительный клинический диагноз. Затем проводятся диагностические мероприятия в хирургическом отделении.
Ключевая роль в диагностике кровотечения отводится эндоскопии. Метод широко применяется для точного определения характера патологии и ее источника. Эндоскопическая терапия выполняется в срочном порядке. Она показывает степень дуоденальной проходимости, помогает определить необходимость и срочность хирургического вмешательства, дать оценку гемостаза.
Для диагностики кровотечения используется специальное оборудование, позволяющее исследовать и вводить лекарственные вещества в полость желудочно-кишечного тракта. Визуальный осмотр поражённого участка с помощью эндоскопа даёт врачу установить точную причину кровопотери. После проведения методов эндоскопического исследования назначаются манипуляции по остановке кровотечения.
Осложнения язвы желудка
При развитии язвенного кровотечения возможны осложнения, представляющие опасность для пациента. Нередко развиваются:
- деструктивные изменения в стенках желудка;
- спаечные процессы;
- фиброзно-гнойный перитонит.
Когда язва кровоточит, нарушается целостность органических тканей, происходит большая потеря полезных веществ, нарушается кровоснабжение желудка. Это приводит к необратимым негативным нарушениям и дисфункции органов.
Синдром недостаточности питания в тяжелом случае вызывает:
- гиповолемический шок;
- нарушения в работе сердца и почек;
- отёк оболочек мозга;
- сильную интоксикацию;
- анемию.
Кровопотеря сопровождается выведением из организма железистых соединений. Витаминов, нужных аминокислот и соединений. Осложнение язвы желудка сопровождается развитием дефицита гемоглобина и анемией. Продолжительное кровотечение может вызвать смерть пациента.
Развивающаяся при язвенном кровотечении анемия выражается в уменьшении доставки кислорода к органическим тканям. В организме уменьшается продуцирование красных кровяных телец, а вода из ткани поступает в кровоток. Состояние провоцирует инфаркт миокарда, инсульт и летальный исход. От внезапной кровопотери анемия развивается в считанные часы и может быть достаточно опасной. Количество эритроцитов, которые переносят молекулы кислорода, уменьшается, что вызывает недостаточность питания мозга, сердца и других внутренних органов.
Определяющим фактором является интенсивность потери кровяной массы. При незначительной кровоточивости можно избежать опасности, однако сильная скорость кровотечения может привести к смерти.
Открытая язва желудка с кровотечением без оказания необходимой медицинской помощи приводит к летальному исходу. Также смерть может вызвать запоздалое оказание помощи пациенту и несвоевременное помещение его в стационар. Обострение язвы приводит к спаиванию стенок желудка. В медицине подобное состояние называется пенетрацией. Развивается перитонит и активное размножение патогенной флоры. Острый перитонит и пенетрация желудка чаще развиваются при длительной хронической язве.
При патологии возможно также прободение желудка. Оно сопровождается внезапной сонливостью и слабостью. Могут возникнуть заторможенность и обморок. После прободения язвы ощущается сильная острая боль.
Наиболее опасно проффузная кровопотеря из крупной артерии. Оно сопровождается потерей нескольких литров биожидкости. Характерным признаком состояния является чёрный кал.
Летальное осложнение может формироваться внезапно либо медленно. Массовая кровопотеря очень часто приводит к смерти язвенника.
Лечение
При кровоточащей язве желудка терапия выполняется в условиях реанимации или стационарного отделения. Устранение кровопотери выполняется консервативными методами. Для остановки кровопотери применяется грамотная медицинская помощь. Чтобы предотвратить кровотечение, важно предотвратить вероятность рецидива. Прежде всего, больного госпитализируют. На начальных этапах внутривенно вводят растворы хлорида натрия и эпсимлон-аминокапроновую кислоту. Эти препараты позволяют достичь нужного гемостатического результата и противостоять развитию язвы. Стабилизированный гемостаз предотвращает осложнение и летальный исход.
В случаях массивного кровотечения может потребоваться операция. Чтобы остановить осложнение язвы желудка, в организм пациента вводится эритроцитная масса. Она помогает сохранить баланс эритроцитов в кровотоке и избежать усиления анемии. Терапия зависит от локализации поражения и выраженности симптоматики патологии. Лечебное лечение язвы желудка при кровотечении включает применение специальных средств, которые способствуют свёртываемости крови. Нередко применяется терапия, направленная на фиброз артерии.
При кровотечении из язвы желудка необходимо:

Лечение больных включает применение:
- антибактериальных лекарств (Викалин, Фуразолидон, Амоксициллин);
- блокаторов гистаминовых рецепторов и антисекреторных препаратов (Пилорид, Фамотидин, Ранитидин);
- ингибиторов протоной помпы (Париет, рабелок, Омепразол);
- антацидов (Кеаль, Альмагель, Маалокс);
- спазмолитиков (Папаверин, Но-шпа, Дротаверин);
- пробиотиков (Бифиформ, Линекс, Лактиале).
Схему лечения врач назначает индивидуально, учитывая симптоматику и характер патологии. Терапия консервативными методами направлена на ликвидацию патогенной флоры, повышение свёртываемости крови, стабилизацию пищеварительных функций желудка, обезболивание и заживление поражённого участка.
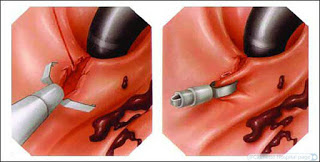
Хирургическому лечению язвенной болезни уделяют особенное внимание. В некоторых ситуациях при язве желудка с кровотечением требуется операция. Выполняются различные хирургические методы:
- склеротерапия;
- эндоскопическая электрокоагуляция;
- эмболизация кишечной артерии;
- селективная катетеризация с введением Вазопрессина.
Хирургическое лечение выполняется, когда консервативными методами не удалось добиться нужного терапевтического результата. Операция показана больным, как в разгаре кровотечения, так и в промежуточном периоде.
Когда открывается внутреннее кровотечение при язве, кровопотеря может быть очень объёмной. Устранение кровотечения из открывшейся язвы желудка требует обязательного присутствия донорской крови. Хирург выявляет существующие повреждения и устраняет их, останавливая потерю крови.

В восстановительном периоде особое значение играют диета и особенности питания. Лечебный рацион включает употребление не жирной пищи, которая легко усваивается. Рекомендуется есть:
- овсяной кисель;
- яйца всмятку;
- молочные сливки;
- овощное пюре.
Мясные блюда включают в меню позднее в восстановительном периоде.
Профилактика
Профилактические меры направлены на предотвращение повторной геморрагии:
- Для исключения кровоточащей язвы желудка необходимо соблюдать правильное питание и исключить физическую нагрузку. Это способствует полному заживлению повреждённого участка.
- С заболеваниями ЖКТ необходимо придерживаться всех врачебных рекомендаций и принимать назначенные лекарственные средства.
Опухоли желудка занимают третье место среди острых ЖКК, составляя 4,3% всех кровотечений. Из них доброкачественные опухоли отмечаются от 1,4 до 13,5 %, а злокачественные более 86,5 %. Кровоточащий рак желудка в 4,615,9 % является непосредственной причиной смерти [В.П. Петров с соавт., 1987; В.Д. Братусь с соавт., 2007; Y. Jawasa, 2004; V.P. Khatri, D.O. Harold, 2004]. Обычно кровотечение бывает незначительным хроническим, но по мере роста опухоли у части больных может стать и массивным профузным.
Если эта совокупность признаков имеет прогридиентное течение, т.е. тенденцию к постепенному нарастанию, несмотря на назначаемую терапию, которая дает только временное улучшение, врач просто обязан принять решение о необходимости обследования пациента с целью исключения у него онкологической патологии, используя все доступные ему методы исследования (анализ крови общий, анализ кала на скрытую кровь, эндоскопию, рентгеновское и другие исследования).
С ростом опухоли и соответствующего наростания раковой интоксикации клинические проявления становятся более выраженным:
1. Снижается масса тела до кахексии;
2. Кожа приобретает желтушно-землистый оттенок;
3. У значительной части больных появляется болевой синдром за счет поражения желудка;
4. Могут обнаруживаться периферические метастазы;
5. У части больных пальпируется опухолевидное образование;
6. Нарастает анемия.
Последовательность развития симптомов может быть у каждого больного различной. А такие провления как болевой синдром и пальпаторное определение опухоли у некоторых лиц могут отсутствовать даже в финальной стадии болезни.
Иногда признаки ЖКК являются первым симптомом, который побуждает больного обратиться к врачу. По данным клиники Мейо, из 11000 больных, госпитализированных по поводу рака желудка, у 52 % из них первыми жалобами были диспептические явления, у 27,8 % - признаки язвы, у 8 % -истощение, у 1,3 % - кровотечения и у 10,9 % больных прочие признаки [В.П. Петров с соавт., 1987].
В постановке диагноза опухоли желудка решающими методами исследования являются эндоскопия и рентгеноскопия желудка. Последняя позволяет обнаружить признаки опухоли (неровность контуров желудка, утолщение его стенки с отсутствием на этом участке перистальтических сокращений, дефект накопления и др.), ее размеры и локализацию.
Эндоскопическое исследование позволяет взять биоптат и установить характер опухоли увидеть кровоточащий сосуд, определить не только тяжесть кровотечения, но и установить прогноз возможности рецидива после его остановки. Обязательным является ультразвуковое исследование на предмет выявления метастазов в печени, поджелудочной железе, парааортальных лимфоузлах и др.
Кровотечение при раке желудка редко бывает профузным, и в большинстве случаев остановить его удается консервативным лечением, применяя гемостатики в комбинации с эндоскопическими методами. Временную остановку профузного кровотечения можно достичь эндоскопическим введением интратуморально 5-фторурацила, предварительно подогретого до 600, а паратуморально - лаферона. Эту методику можно применить больным в тяжелом состоянии, с сопутствующей патологией, в преклонном возрасте, которым выполнение радикальной операции противопоказано [А.Е. Мартынюк, 2001].
При невозможности остановки кровотечения терапевтическими и эндоскопическими методами выполняют срочное оперативное лапоротомное вмешательство. Однако, операции на высоте кровотечения у больных раком желудка выполняется редко, так как они сопровождаются высокой летальностью и высоким уровнем осложнений. Поэтому при опухолевых ЖКК максимально применяют консервативные методы остановки кровотечения, включая максимальное использование эндоскопических методов гемостаза, с целью выиграть время на подготовку больных в течении 3-6 дней к максимально радикальной операции.
В.Д. Братусь с соавт. (2007) считает, что 48% больным с остро возникшим профузным ЖКК целесообразно выполнить расширенные и комбинированные операции большого объема с лимфодисекцией. В последние годы внимание хирургов сосредоточено на радикальных операциях с использованием новых способов субтотальной резекции (субкардиальная), реконструктивных операциях, которые улучшают функциональные результаты вмешательств, включая операции, которые направлены на образование тонкокишечных резервуаров, которые восстанавливает функцию удаленного желудка [Б.О.Мясоедов с соавт., 2005; П.Д.Фомин с соавт., 2005; Е.Н.Шепетько с соавт., 2005; I. Iwasa, 2004; V.P.
Khatri, D.O. Harold, 2004].
Доброкачественные образования (лейомиомы, ангиономы, невриномы) в желудке встречаются крайне редко. Чаще (до 1,4% всех опухолевых образований желудка) находят полипы в разных участках желудка. Клинические проявления их очень скудные, не имеют специфических симптомов, иногда сопровождаются диспептическими расстройствами характерными для хронического гастрита с секреторной недостаточностью. Они редко (9 %) дают острые кровотечения.
Диагностика основана на использовании ФГДС, а рентгеновское исследование применяется как дополнительная методика. Поводом к исследованию чаще является обнаружение в кале крови.
Выявленные полипы на узкой ножке подлежат удалению при помощи малоинвазивной эндоскопической электрорезекции. Полипы размером более 5 мм в диаметре также подлежат эндоскопическому удалению. Если при гистологическом исследовании обнаруживаются элементы озлокачествления, проводится повторная эндоскопическая биопсия из культи удаленного полипа и при обнаружении раковых клеток пациенту предлагается радикальная операция.
При отсутствии таковых изменений - проводятся контрольные исследования через каждые 5 месяцев в течении двух лет. В случаях полипоза желудка, т.е. наличия множественных полипов радикальным решением считается только резекция желудка, выполненная как при раке желудка.
Степанов Ю.В., Залевский В.И., Косинский А.В.
Читайте также:

