Красное пятно на носу не проходит это рак или нет
Любые изменения на коже лица воспринимаются крайне болезненно. Среди них наиболее распространены различные покраснения в виде пятен или точек, с которыми так или иначе приходится сталкиваться каждому. О чем они могут говорить и как справиться с таким дефектом, стоит разобрать подробнее.
Почему появляются у человека?
В развитии покраснения принимают участие сосудистые механизмы: через расширение артериол или повышение проницаемости их стенки. Но причины подобной ситуации очень разнообразны. Существуют вполне нормальные процессы, сопровождающиеся краснотой, или патологические изменения – локальные либо системные. И чтобы определить источник проблемы для каждого конкретного случая, необходимо пройти диагностику.
Временное изменение кожной окраски наблюдается при действии на кожу внешних или внутренних факторов, после исчезновения которых лицо возвращается к обычному виду. Такая реакция обусловлена активацией физиологических механизмов без нанесения какого-либо вреда. В этом случае причиной красноты могут быть:
- Особенности диеты (употребление горячей и острой пищи, кофе, алкоголя).
- Прием некоторых лекарств (нитроглицерин, никотиновая кислота, блокаторы кальциевых каналов, силденафил).
- Избыточная инсоляция (солнечные ожоги).
- Гормональные сдвиги (климактерический период).
По большому счету кожа отвечает краснотой на любое повреждение – трение, давление, ссадины, укусы насекомых и пр. Зимой кончик носа краснеет на морозе, кожа обветривается, становится сухой и чувствительной, на ней легче возникают раздражения. И чем сильнее негативный фактор, тем более выраженной будет гиперемия.
Некоторые изменения обусловлены вполне нормальной реакцией кожи на воздействие внешних факторов – они транзиторны и неопасны.

Появление красных точек на лице у детей внушает наибольшие опасения. В таких случаях обычно приходится думать об аллергии или инфекционных заболеваниях с сыпью. Диатез на щеках –проявление конституциональной склонности ребенка к определенным реакциям. Аномалия имеет четкую аллергическую природу и в дальнейшем может трансформироваться в атопию. Типичные признаки диатеза включают:
- Молочный струп , покраснение и шелушение кожи щек.
- Гнейс – жирные чешуйки на голове.
- Пятнисто-папулезная или пятнисто-пузырьковая сыпь на конечностях и туловище.
- Строфулюс – зудящие узелки с серозным содержимым.
- Стойкие опрелости в кожных складках.
Дети чаще болеют простудными заболеваниями, у них отмечают избыточную прибавку в весе, анемию. Течение диатеза волнообразное, обострения чаще связаны с диетическими погрешностями, но могут возникать под влиянием погодных факторов, глистных инвазий, дисбактериоза.
Второй наиболее распространенной причиной красных пятнышек на лице у ребенка становятся инфекции. Сыпью на коже (экзантемой) проявляются многие заболевания детского возраста, имеющие вирусную или бактериальную природу. К ним относят следующие:
- Корь.
- Краснуха.
- Скарлатина.
- Ветряная оспа.
- Внезапная экзантема.
Для большинства детских инфекций характерно появление лихорадки и интоксикации со слабостью, недомоганием, снижением аппетита, катарального синдрома в виде насморка, першения, болей и красноты в горле, увеличенных лимфоузлов. По характеру сыпи и сопутствующим признакам удается довольно точно предположить диагноз.
Точечные элементы могут появиться на лице у ребенка, болеющего коклюшем. Их причиной становится разрыв капилляров из-за повышения давления в них на фоне сильного кашля в спазматическом периоде. Кроме того, в детском возрасте бывают случаи капилляротоксикоза при гриппе, мононуклеозе, менингококковой инфекции и других заболеваниях.
При появлении точек на лице у детей следует прежде всего исключать инфекционную патологию с риском опасных осложнений.
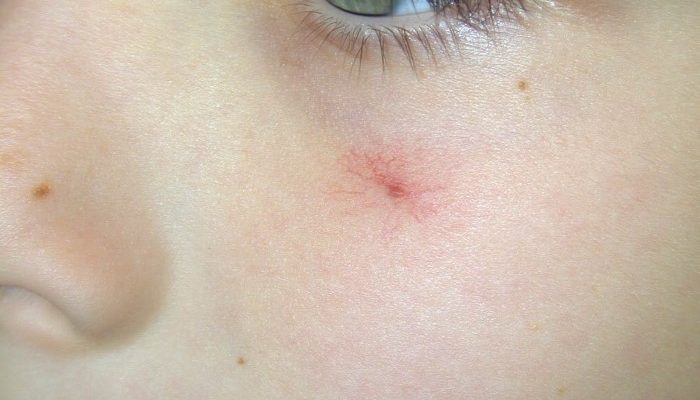
Повреждение капилляров и выход форменных элементов крови в поверхностные слои кожи – основной механизм геморрагической сыпи. Мелкие красные точки, называемые петехиями, могут возникать из-за следующих причин:
- Авитаминозы (аскорбиновой кислоты, рутина, филлохинона).
- Васкулиты (аллергический, аутоиммунный, геморрагический).
- Патология соединительной ткани (системная красная волчанка, склеродермия).
- Инфекционные заболевания (сыпной и брюшной тиф, энтеровирусная инфекция, геморрагические лихорадки).
При появлении сыпи у взрослых и детей необходимо обращать внимание на вероятность гематологической патологии (тробоцитопении, лейкозов), действия медикаментов. Геморрагические точки не исчезают при надавливании, проходят постепенно по мере нормализации сосудистой проницаемости. При этом наблюдается изменение окраски с красной на бурую, зеленую и желтую.

Достаточно часто можно встретить покраснение на кончике носа. Эта область подвержена механическим травмам (ушибы, ссадины), укусам насекомых, воспалительным процессам. Именно о таких состояниях следует думать, когда появилось красное пятно и болит. Особого внимания заслуживают гнойно-воспалительные процессы, которые сопровождаются яркими локальными признаками:
- Выраженной гиперемией.
- Отечностью.
- Болезненностью.
- Повышением температуры.
По мере развития патологии в центре припухлости скапливается гной, который просвечивает через тонкую покрышку эпителия. После его отхождения рана очищается и заживает. Если же прорыв гноя запаздывает, то нарастают общие признаки (лихорадка, головные боли, интоксикация), существует риск проникновения инфекции с током венозной крови внутрь черепа с развитием менингита, абсцессов, тромбоза кавернозного синуса.
Среди причин красных пятен на лице могут быть острые воспалительные процессы, которые опасны своими осложнениями.
Прыщики возле переносицы могут быть обычным проявлением угревой болезни. Именно в этой зоне наблюдается повышенная продукция секрета сальными железами, расширяются и забиваются поры. Акне начинаются с комедонов, затем присоединяется воспалительная реакция, которую вызывают размножающиеся в устьях пропионобактерии.
Прыщи имеют вид папул (бугорков), пустул (гнойничков) или глубоких узлов. В центре некоторых из них могут формироваться микроабсцессы. При множественном поражении кожа приобретает бугристый вид, после разрешения воспалительных элементов покрывается пигментными пятнами, рубцами. Угри могут возникать не только на лице, поражая кожу спины, груди, иногда – живота и конечностей.
Помимо обычных прыщей, причиной покраснения становится розацеа. Розовые угри обычно возникают у женщин, при патологии пищеварительной системы, нерациональном использовании гормональных кремов. На фоне застойной эритемы с телеангиэктазиями появляются склонные к слиянию узелки и пустулы.
Прыщи в области носа и лба часто возникают при демодекозе – паразитарном заболевании, которое провоцируется клещом Demodex (железницей). Кроме тяжелой формы угревой сыпи на коже, типичным признаком патологии считается поражение глаз:
- Покраснение век.
- Зуд, сухость и усталость.
- Чешуйки у основания ресниц.
- Частые ячмени.
При длительном течении демодекоза наблюдается разрастание ткани носа с его обезображиванием – ринофима. Поражение волосистой части головы сопровождается перхотью и облысением.

Красные очаги могут появляться при раке кожи – базалиоме. Сначала появляется маленький безболезненный узелок, который постепенно растет, покрываясь эрозией или язвой с дальнейшим образованием корочки. Область поражения расширяется, на поверхности опухоли образуются телеангиэктазии. Базалиома обладает преимущественно локальной деструкцией, метастазов не дает.
Иногда за красным пятном может скрываться злокачественное образование, требующее повышенного внимания диагноста и пациента.
Как убрать неприятный дефект?
Терапевтическая тактика формируется исходя из причины красных точек на лице. Необходимо воздействовать на сам источник проблемы и механизмы ее развития, а не просто устранять симптомы. Поэтому любое лечение должно предваряться тщательной диагностикой под руководством врача.
Устранить красноту и пятна, связанные с дерматологической патологией, удается с применением медикаментов. Наиболее востребованными становятся следующие препараты:
- Антибактериальные (Зинерит, Акнесепт, Надоксин, Метрогил гель).
- Противопаразитарные (метронидазол, перметрин).
- Кератолитические (бензоила пероксид, салициловая кислота).
- Себорегулирующие (цинка оксид, азелаиновая кислота, ретиноиды).
Но ограничиться местной терапией получится далеко не всегда, часто приходится принимать препараты внутрь. Геморрагические диатезы лечат этамзилатом (Дицинон), витаминами C и P (Аскорутин), при инфекциях необходимы противовирусные и антибиотики. Аллергические процессы устраняются антигистаминными средствами, аутоиммунные заболевания нуждаются в кортикостероидной терапии.

Кроме лекарственных средств, коррекция косметических недостатков осуществляется с помощью салонных процедур. Комплексное лечение угревой сыпи и ее последствий проводится такими способами:
- Механическая чистка.
- Фототерапия.
- Легкий химический пилинг.
- Биодермабразия.
- Фракционный лазер.
Мелкие телеангиэктазии (купероз) лечат лазерной коагуляцией, озоно- и фототерапией, гальванизацией. Большое значение в косметологии отводится правильному уходу за кожей лица. Необходимо исключить все агрессивно действующие средства, уделить внимание деликатному очищению, увлажнению и защите от солнца. Стоит убрать из рациона ряд продуктов (аллергенные, жирные, сладкие, острые), избегать резкого перепада температур, отказаться от вредных привычек.
При злокачественных новообразованиях кожи единственно верным методом лечения станет хирургическое вмешательство. Патологический очаг удаляют традиционным иссечением или малоинвазивными методами – замораживанием (криодеструкцией), лазерной коагуляцией. На ранних стадиях используют короткофокусное рентгеновское облучение, цитостатические препараты.
Традиционная коррекция предполагает использование медикаментов (наружного и системного действия), салонных процедур и оперативных техник.

Усилить эффект назначенных врачом препаратов можно народными методами. Но их нельзя рассматривать как альтернативу медикаментам, используя лишь как дополнение в соответствии с рекомендациями специалиста. Исходя из клинической ситуации, можно применять различные средства природного происхождения:
- Растительные отвары и настои (ромашки, календулы, крапивы, чабреца, коры дуба).
- Травяные, овощные и фруктовые соки (алоэ, лимона, петрушки, картофеля).
- Эфирные масла (виноградной косточки, розмарина, кипариса, чайного дерева, шиповника).
- Маски (из кефира и овсянки, меда и яичного желтка, косметической глины).
Для проблемной кожи и при куперозе рекомендуют дважды в сутки после умывания протирать лицо кубиками льда, приготовленными из растительных отваров или зеленого чая. При использовании декоративной косметики предпочтение отдается средствам с защитными свойствами.
Для достижения оптимального результата лечение заболеваний, сопровождающихся появлением красных точек и пятен на лице, необходимо доверить квалифицированным специалистам. Даже в тяжелых и запущенных случаях, когда дефект плохо устраняется, врач порекомендует альтернативные или дополнительные методики. Комплексное лечение, учитывающее происхождение и характер патологии, эффективно в подавляющем большинстве случаев.
Краснота на лице в виде пятен или мелких точек – это неприятная проблема, причины которой достаточно многочисленны. Среди них есть место физиологическим процессам, но гораздо больший список патологических состояний. И чтобы установить происхождение дефекта у взрослого или ребенка, важно обратиться к врачу и пройти соответствующую диагностику.
Среди наиболее щадящих способов лечения онкологии кожи на ранней стадии специалисты зачастую выбирают средства микрографической хирургии – распространенный метод, особенно в израильских центрах.


Комплексная поддержка на всех стадиях лечения онкологии – частая практика, особенно в зарубежных центрах, позволяющая сэкономить драгоценное время и силы пациента.

Обращение к иностранным специалистам может быть вполне оправдано с учетом результатов и стоимости лечения. Рассчитать ее можно предварительно исходя из перечня необходимых процедур, состояния пациента и условий пребывания.

Пройти необходимую диагностику и лечение в ведущих зарубежных медцентрах не так сложно и дорого, как может показаться.
Эксперты-онкологи не устают повторять: рак можно победить, если выявить его на ранней стадии и обратиться за квалифицированной медицинской помощью. Другими словами, врага нужно знать в лицо и не бояться узнавать о его сильных и слабых сторонах. Потому поговорим об одном из самых распространенных в России видов злокачественных новообразований — раке кожи.
Рак кожи — каков прогноз?
Поскольку рак кожи распространен во многих странах мира (в том числе в Австралии, Бразилии, США и Швейцарии), медицинские специалисты уделяют особое внимание разработке и внедрению новых методов диагностики и лечения этой болезни. Помимо традиционных способов борьбы с опухолями — хирургических операций, лучевой терапии и химиотерапии — ученые ищут более эффективные и менее опасные для здоровья пути победить рак. Появляется все больше публикаций, посвященных виротерапии (лечению рака с помощью вирусов) и иммунотерапии (использованию вакцин с фрагментами опухоли, которые стимулируют защитные силы организма).
Ситуация в России остается тревожной: зачастую пациенты попросту игнорируют первые симптомы рака кожи и обращаются в больницу с запущенной стадией опухоли, когда гарантии выздоровления быть не может. Так при 4-ой стадии меланомы, даже при условии правильного лечения, лишь 1 из 10-ти пациентов живет дольше 5-ти лет. А ведь в отличие от новообразований, расположенных внутри тела, рак кожи почти всегда на виду.
Появление любого злокачественного новообразования — следствие сбоя в работе организма: в норме иммунная система уничтожает дефектные клетки до того, как они приступают к бесконтрольному делению. Если же по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для биологически активных веществ и клеток-киллеров.
В случае с раком кожи наиболее опасными факторами внешней среды, повышающим вероятность развития опухоли, являются ультрафиолетовое и ионизирующее облучение, а также воздействие агрессивных химических веществ. Поэтому такие злокачественные опухоли часто выявляются у людей, которые имели контакт с радиацией или работали в химической промышленности. Эксперты отмечают, что рак кожи нередко провоцируется посещением солярия: мода на бронзовый загар привела к значительному увеличению частоты появления злокачественных новообразований у женщин (в США именно по этой причине ежегодно выявляется более 170 тысяч новых случаев рака).
Любая разновидность злокачественных опухолей вначале проявляется локально — в месте поражения, а затем, при отсутствии лечения, сказывается на самочувствии больного в целом. В случае с раком кожи соотношение между местными и общими симптомами — в пользу местных: до поздних стадий заболевания окружающие могут не подозревать, что человек болен.
Местные симптомы рака кожи заметны невооруженным глазом: это может быть ранка, которая не заживает на протяжении нескольких недель, пятно, постепенно увеличивающееся в размерах, или родинка, которая изменила форму или цвет. В зависимости от вида опухоли рост новообразования бывает медленным или быстрым, но в любом случае изменение кожных покровов прогрессирует. В пораженной области часто наблюдается покраснение, зуд, боль, кровотечение или шелушение. Важно знать, что рак кожи способен развиться, в том числе и на слизистых оболочках — во рту или в полости носа, а также под волосами на голове.
Общие симптомы проявляются при любых видах рака одинаково: снижением аппетита, хронической усталостью, потерей веса, периодическими эпизодами беспричинного повышения температуры до субфебрильных значений (около 37,5°С). Подобные жалобы должны насторожить не только больного, но и его родных — откладывать визит к врачу в таких случаях категорически не рекомендуется.
Под раком кожи подразумевается сразу несколько онкологических заболеваний, имеющих разное происхождение, специфичные симптомы и прогноз. Такие опухоли, как базалиома, плоскоклеточный рак кожи и меланома диагностируются статистически чаще прочих, но нельзя забывать, что существуют и другие новообразования. Достоверно установить диагноз способен только онколог-дерматолог.
- Базалиома — самый распространенный вид рака кожи, который развивается из клеток эпидермиса. Опухоль выглядит как небольшой припухший узелок, под поверхностью которого видна сеть кровеносных сосудов. По мере роста новообразование может изъязвляться и кровоточить. Чаще базалиома возникает на коже лица, иногда — на волосистой части кожи головы. Обычно болезнь развивается медленно и не дает метастазов, поэтому прогноз для больных — благоприятный.
- Плоскоклеточный рак кожи также иногда называют грибовидным, из-за специфического внешнего вида опухоли. Она представляет собой крупное (до нескольких сантиметров в диаметре) образование, похожее на бородавку на тонкой ножке. В 95% случаев располагается на нижней губе, но также нередко обнаруживается во рту, особенно у людей, которые носят зубные протезы. Поверхность опухоли может покрываться роговыми чешуйками, а при прикосновениях — легко повреждается. Этот рак способен проникать в глубокие слои кожи и с током крови переноситься по телу к другим органам и тканям.
- Меланома — опухоль, которая развивается из пигментированных клеток крови, меланоцитов. Как правило, развивается на месте родинок или веснушек, представляющих собой скопление пигмента. Меланома склонна к быстрому агрессивному росту и способна образовывать метастазы (отдаленные опухоли) на ранних стадиях. Поэтому так важно следить за внешним видом родинок: если одна из них изменила форму, цвет или выглядит припухшей, необходимо срочно обратиться к врачу.
Врачи, специализирующиеся на диагностике рака кожи, имеют впечатляющий арсенал диагностических методик, позволяющих подтвердить или опровергнуть диагноз, а также классифицировать опухоль.
Осмотр — самый очевидный и простой способ заподозрить наличие новообразования. Если вы волнуетесь, что у вас развивается рак кожи, — покажите необычный участок тела доктору. Он сравнит подозрительную родинку или язвочку с другими скоплениями пигментных клеток. Если будут основания для беспокойства, врач назначит дополнительные методы диагностики.
Лабораторные методы. Человеческий глаз не всегда способен отличить рак кожи от доброкачественной опухоли или другого неопасного для здоровья образования. Поэтому для более точной диагностики онкологи и дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется биопсия, при которой врач при помощи иглы, пинцета или скальпеля забирает небольшой участок ткани пациента из пораженной области, чтобы в условиях лаборатории изучить его под микроскопом. Сейчас популярность набирает конфокальная лазерная сканирующая микроскопия, которая не требует травматизации кожи: это особенно важно, когда опухоль расположена на открытых участках тела.
Инструментальные методы. Ультразвук и томография необходимы, чтобы оценить размер опухоли и выявить возможные метастазы. Самым надежным видом уточняющего диагностического обследования при раке кожи является позитронно-эмиссионная томография: при ней в организм человека вводится радиофармпрепарат, который накапливается в опухолевых клетках и во время сканирования позволяет врачу увидеть участки тела, пораженные раком. Они отображаются на томограмме как светящиеся пятна.
Иногда вместо ярко выраженной сыпи на коже появляется красное пятно на носу. К примеру, частым местом локализации такого явления служит нос, причем пятнышко на его кончике может долго не проходить, не вызывая при этом никакого дискомфорта, кроме эстетического.
Источники
Состояние организма, как известно, часто находит свое отражение в различных проявлениях на кожном покрове. Чаще всего любые проблемы с внутренними органами и системами проявляются на поверхности эпидермиса в виде различных высыпаний, а также аллергических реакций.
Говоря про причины различного рода высыпаний на носу, не стоит сразу же бить тревогу, поскольку покраснение кончика носа может являться обыкновенной аллергической реакцией на соприкосновение с возбудителем. Выделяют следующие ситуации и недуги, из-за которых возможно появление симптоматических пятен на носу:
![]()
Механическое повреждение. Под кожей органа обоняния находится множество капилляров, которые легко лопаются при внешнем воздействии. Эффект такого действия можно легко получить при обычном трении кожи. Переживать в этом случае не стоит, поскольку пятно пройдет само собой через несколько дней, в зависимости от степени чувствительности кожи.- Появление аллергенов и возрастных аллергических реакций, которые не наблюдались ранее. Кроме того, человек мог не знать, о наличии у него реакции на тот или иной продукт, поскольку никогда с ним не сталкивался. Тут лечение проводится лишь устранением источника аллергии и приемом антигистаминных препаратов. Консультация врача и обследование являются обязательными.
- Перенесенное инфекционное заболевание может выдавать красное пятно на носу в качестве своего остаточного явления, вскоре они просто пропадут самостоятельно, при условии полного излечения. Делать при этом что-либо для их устранения не потребуется.
- Однако если ощущается прогресс в образовании высыпаний на коже, необходимо обратиться к врачу, поскольку это может свидетельствовать о рецидиве перенесенной инфекции.
- Отсутствие гигиены достаточного уровня приводит к нарушению целостности кожных покровов из-за воспалений. Чаще всего страдает от этого лицо, в частности нос и носогубные складки, где кожа является наиболее чувствительной. Если в ежедневный уход было включено новое средство, то характерное высыпание может появиться в качестве аллергической реакции. Кроме того, важно уделить внимание регулярной смене постельного белья и умываниям в целях очищения кожи.
- Демодекоз. Паразитарное заражение кожи, которое часто становится причиной появления красных пятен, в том числе и на носу. Клещ демодекс обитает преимущественно в домашних условиях, в частности в перьевых подушках. Лечить недуг такого типа очень трудно, необходима помощь специалиста, поскольку терапию домашними средствами проводить бессмысленно. Кроме того, важным моментом будет подъем иммунной системы организма, который затем сам начнет активную борьбу с паразитом, нарушающим кожный покров своей жизнедеятельностью.
- Перемена погоды. Слишком сильные сезонные перепады, особенно в сторону резкого похолодания, приводят к покраснению отдельных участков кожи. К примеру, нос становится красным, независимо от пребывания на улице или в помещении. Кроме того, чувствительная кожа этой части лица нередко подвергается обветриванию.
![]()
Инвазия паразитами. Различные патогенные микроорганизмы, которые проникают в тело человека и селятся в каком-либо из его органов, могут способствовать изменению цвета кожных покровов. Важно обратиться к врачу для обследования, если присутствуют иные симптомы заражения глистами или паразитами.- Грибковые инфекции. Отдельную группу составляют грибки, которые попадают на кожу человека из обычной бытовой жизни. Кроме того, грибковые поражения могут передаваться от одного человека к другому. Инфекции такого типа, которые нередко проявляются пятнами на носу, имеют свойство очень быстро распространяться по организму человека, захватывая новые органы. Лечение недуга должно быть незамедлительным.
- Розацеа. Заболевание, которое трудно поддается терапии, основными симптомами его принято считать именно появление красных пятен на носу. Однако ставится дерматологами такой диагноз нечасто, поскольку встречается этот недуг крайне редко. Помимо видоизменения пигмента кожи, возможным будут красные прожилки непосредственно в пятнах. Клинически под диагнозом розацеа подразумевают нарушение целостности мелких сосудов под кожей, которые лопаются и оставляют после себя окрашивание. Вылечить это невозможно, терапевтически производится удаление лопнувших капилляров посредством лазера.
- Гипертония. Систематически повышающееся давление также может стать причиной изменения пигментации кожи на носу. Окрас при этом может меняться от бледно-розового до ярко-красного, в зависимости от точки перепада. Хроническое заболевание – недуг, который необходимо лечить, в противном случае имеется риск поражения различных органов на фоне такой патологии.
- Различные кожные заболевания. К ним относятся диагнозы, постановкой и лечением которых должен заниматься дерматолог. К примеру, это могут быть экземы различного вида, псориаз, лишай стригущего вида, куперозы и эритрозы. Все они характеризуются изменением не только цвет кожного покрова, но и нарушением его целостности.
- Гормональный дисбаланс. У женщин сбои в работе эндокринной системы часто становятся причиной появления красных пятен на носу, которые не проходят длительное время. Кроме того, изменения пигментации лица могут происходить вовремя беременности, а также в определенные дни менструального цикла. Стрессовые ситуации, влекущие за собой дисбаланс, также приводят к длительным покраснениям отдельных участков кожи лица.
Про лечение
Если пятна на носу имеют свойство не проходить длительное время, то имеет смысл обратиться к врачу для точной постановки диагноза. Тип терапевтического воздействия напрямую будет зависеть непосредственно от причин, вызвавших видоизменения эпидермиса.
Ни в коем случае не стоит заниматься самолечением, даже если присутствует уверенность в определенном диагнозе. Ошибочная терапия может оказаться опасной для организма, особенно если пятна являются признаками заболевания внутренних органов. При наличии кожных заболеваний, таких как экзема или псориаз, лечебные мероприятия должны быть комплексными. Врач, после точной постановки диагноза, назначит адекватную схему лечения. Среди лекарственных препаратов для лечения кожных недугов, назначают обычно локальные мази и крема, а также средства для дезинфекции.

красное пятно на носу на фото
При поражении кожного покрова клещом демодексом терапия будет включать в себя прием иммуномодуляторов, которые активируют собственные ресурсы организма и направят их на борьбу с патогенными микроорганизмами. Также важными в составе схеме лечения будут антипаразитарные препараты.
При отсутствии кожных заболеваний, причину появления красного пятна на носу следует искать в поражении внутренних органов.
В данном случае важно провести комплексное обследование в медицинском центре, где будет поставлен точный диагноз. Далее врач назначит схему лечения подходящими препаратами.
Если причиной появления пятна, которое не проходит, стала обычная аллергическая реакция, то, по предписанию врача, необходимыми действиями будут:
- прием антигистаминных препаратов;
- устранение источника раздражения;
- временное соблюдение диеты;
- отказ от вредных привычек;
- прием витаминных комплексов.
Профилактические меры нарушения структуры кожного покрова на носу заключаются в правильной гигиене, отказа от синтетического постельного белья и регулярной уборке. Чтобы снизить, к примеру, опасность заражения демодекозом, важно регулярно сдавать перьевые подушки в химчистку, где они будут подвергаться специальной обработке.
Если на носу появилось красное пятно, которое не приносит болевого дискомфорта, но при этом долго не проходит, важно выявить причину подобной пигментации кожного покрова. Нередко подобные явления свидетельствуют о наличии более серьезных заболеваний организма, требующих немедленного лечения.
Читайте также:



