Когда проходит опухоль у новорожденных
![]()
Когда ребёнок появляется на свет - это прежде всего стресс для всего его организма. Адаптация займёт определённое время и не стоит этого пугаться, так как это вполне естественный процесс. Ребёнок может родиться с пятнышками, прыщиками, синичками, отёками, шелушениями, но это правильная реакция организма на внешние воздействия.
Припухлость (отёк) лица новорожденного вызван сбоями в циркуляции крови из-за нагрузок и сдавливаний, который он перенёс. Данная особенность пройдёт в течение нескольких дней.
Главное не потерять бдительность. Если какой-то процесс затянулся или нет явных тенденций к улучшению - лучше обратиться к специалистам.
![]()
Посмотрела материалы, которые дают описание младенцам, их особенностям. Как известно, новорожденные рождаются с припухлостью лица или отечностью. Но это проходит достаточно быстро. Вот здесь можно прочитать о том, что
Вы скажете, не может быть так быстро. У некоторых так и бывает. Возможно, будет проходить чуть дольше. Но будьте спокойны. Через две недели Ваш ребенок будет хорошеньким, чистеньким, без припухлостей лица (это я по собственному опыту пишу). Точный ответ дать трудно, потому что все индивидуально. Однако если сделан такой вывод, то можно быть уверенным, что этот процесс не длительный.

Считаю, что у этого малыша уже почти нет припухлости лица. Он хорошенький. Хотя для мам малыш красив с самого рождения, а со стороны посмотришь, весь опухший, глаз не видно.)))
![]()
Припухлость лица у новорожденных - это нормальное явление. Когда малыши рождаются, почти у всех лицо отечно. Но не надо переживать. Очень скоро ребенок похорошеет, все отеки пройдут. Говорят, к 40 дням, это проходит. Думаю, нет повода для беспокойства. Растите здоровыми!
![]()
Лёгкая (а иногда довольно значительная) отёчность лица новорожденного в первые часы после родов связана с нарушением оттока венозной крови, когда ребёнок проходит родовые пути. Этот процесс вполне объясним, особенно, если родовые пути очень узкие (если роды, например, первые). Отёчность может быть практически невыраженной, если роды вторые и последующие, или же ребёнок родился в результате операции кесарева сечения.
Если лицо малыша показалось вам сильно отёчным в первые часы после родов, переживать не стоит. Явление может быть таким выраженным, что в первые дни даже не открываются глазки. Обычно, эта отёчность (припухлость) проходит в первые дни после родов.
Лично я была просто в шоке, когда мне принесли моего ребёнка на первое кормление. Потом уже я даже засомневалась, что детей не перепутали - отёк спал и личико побелело, на лице появились большие глаза и довольно изящный носик.
 |
- Внешность новорожденного - Первое впечатление.
- Внешность новорожденного - Голова младенца.
- Внешность новорожденного - Физиологический гипертонус.
- Внешность новорожденного - Волосы.
- Внешность новорожденного - Цвет глаз.
- Внешность новорожденного - Роднички.
- Внешность новорожденного - Лицо новорожденного.
- Внешность новорожденного - Пушковые волосы на теле.
- Внешность новорожденного - Половые органы новорожденного.
- Внешность новорожденного - Первые дни жизни.
- Внешность новорожденного - Молочные железы.
- Внешность новорожденного - Пупочная ранка.
Во время беременности женщина не раз представляет, как увидит своего малыша. Однако в реальности облик новорожденного ребенка может существенно отличаться от воображаемого. Что же может показаться маме необычным при первом взгляде на младенца что может встревожить или насторожить ее?
1. Внешность новорожденного - Первое впечатление.
Представления родителей о новорожденных нередко бывают далеки от истины. На фотографиях в журналах, по телевизору нам показывают веселых розовощеких крепышей. Мало кто догадывается, что такими младенцы становятся только к 3 месяцам жизни. Поэтому в момент первой встречи с ребенком многие мамы пугаются и думают, что с их малышом что-то не так. Чаще всего эти сомнения беспочвенны. Поговорим о том, как будет выглядеть малыш на вашем с ним первом свидании.
У только что родившегося малыша кожа, как правило, имеет синюшный цвет. Это связано с недостатком кислорода, который ребенок испытывал, проходя через родовые пути матери. Синюшное кожи пройдет уже через несколько минут, когда младенец начнет самостоятельно дышать и его кровь насытится кислородом. Кожа крохи становится при этом, как правило, ярко-красной. Это связано с состоянием подкожных сосудов, которые сначала сужаются после родов из-за резкой смены температур, а затем рефлекторно расширяются. Такая гиперемия (покраснение) кожных покровов сохраняется в течение 2-3 первых дней жизни.
Если ребенок недоношенный (рожденный до 37 недель беременности), кожа у него может быть темно-красной. Это связано с тем, что подкожные сосуды у таких детей расположены очень близко к поверхности кожи из-за того, что подкожно-жировой слой очень тонок. Именно поэтому кожа у недоношенных малышей легко собирается в складки и образует морщинки.
Ладошки и ступни крохи могут оставаться синюшными еще некоторое время. Это связано с несовершенством системы кровообращения: дистальные (более отдаленные от центра) части тела несколько хуже снабжаются кровью при отсутствии активных движений. Как только ребенок станет активнее, будет больше двигать руками и ногами, кожа ладошек и стоп станет розовой.
Еще одной особенностью кожи новорожденного ребенка является творожистая смазка, состоящая из отпавших клеток эпителия кожи, жиров. Она богата холестерином и гликогеном. До рождения она предохраняла кожу от размокания, так как малыш находился в жидкой среде (околоплодных водах). Во время родов эта смазка помогает прохождению ребенка через родовые пути матери. Также она обладает бактерицидными свойствами, препятствуя проникновению инфекции. Больше смазки бывает на задней поверхности тела, на лице, ушах, в складках кожи (подмышечных, шейных, паховых и т.д.). При первом туалете новорожденного, который проводит акушерка уже в родзале, первородная смазка удаляется, поскольку становится бесполезной.
У смуглых детей бывает заметно пятно, напоминающее синяк, в пояснично-крестцовой или ягодичной области. Это так называемое монголоидное пятно. За пигментацию кожи отвечают специальные клетки - меланоциты. Они вырабатывают пигмент меланин, придающий коже соответствующую окраску. В период эмбрионального развития меланоциты мигрируют из глубоких слоев кожи в поверхностные. Однако некоторые меланоциты остаются в глубоких слоях кожи. Кожа в этих местах приобретает сине-черную окраску. Этот процесс является генетически обусловленным и характерен для представителей национальностей, имеющих темный или желтый цвет кожи. Оно является нормальной особенностью кожи таких детей и исчезает чаще всего к 5-7-месячному возрасту, но иногда сохраняется до 3-4 лет.
2. Внешность новорожденного - Голова младенца.
Голова новорожденного малыша выглядит большой по сравнению с телом. Окружность головы новорожденного в среднем составляет 33-35 см, при этом окружность грудной клетки в среднем 30-33 см. Это нормальное явление. Выравниваются эти две величины лишь к 3 месяцам жизни крохи, а далее окружность грудной клетки постепенно становится больше окружности головы.
Несколько вытянутая вверх форма головы новорожденного может испугать маму. Дело в том, что кости черепа ребенка, находящегося в утробе, очень подвижны, это связано с тем, что соединяющие их швы мягкие. Поэтому в процессе родов они смещаются относительно друг друга, приспосабливаясь к форме родовых путей, и это облегчает прохождение головки младенца. При сдавливании головка приобретает яйцевидную форму, что и видит мама сразу после рождения крохи. Это проходит уже в первые дни жизни ребенка: подвижные кости черепа принимают привычное положение, и головка приобретает округлые очертания.
Помимо этого на головке новорожденного иногда бывает небольшая припухлость, наполненная кровью, - кефалогематома (кровоизлияние между надкостницей и костью черепа). Чаще она локализуется в теменной или затылочной области. Кефалогематома образовывается из-за сдавливания головы крохи во время прохождения через родовые пути: нарушается целостность стенки мелких сосудов головки ребенка, что вызывает скопление излившейся из них крови между надкостницей и костью черепа. Этому может способствовать применение процессе родов акушерских щипцов (медицинский инструмент, размещаемый на головке плода для ее извлечения по строгим показаниям).
Обычно небольшие кефалогематомы исчезают в течение 6-8 недель и не требуют лечения. Если кефалогематома имеет значительные размеры, то самостоятельное ее рассасывание может растянуться на месяцы, но большой размер гематомы не является показанием для медицинского вмешательства. В редких тяжелых случаях могут возникнуть осложнения, например нагноение гематомы, требующие обязательного медицинского вмешательства.
Часто встречаются так называемые родовые опухоли - отеки, локализующиеся на той части головки плода, которая первой проходила по родовым путям. Родовая опухоль чаще всего располагается в затылочной области или теменной части головы. Размеры отека зависят от длительности и сложности родов. Чем медленнее шел ребенок через родовые пути, тем сильнее выражена родовая опухоль. Она обычно рассасывается самостоятельно на 3-4-е сутки.
3. Внешность новорожденного - Физиологический гипертонус.
Ребенок рождается со сжатыми кулачками, плотно прижатыми к тельцу согнутыми ручками и ножками. Таким было его положение в утробе матери и таким оно будет оставаться еще некоторое время после появления на свет. Это физиологический гипертонус мышц. Постепенно ладошки будут раскрываться, ручки и ножки станут подвижнее. Гипертонус ручек в норме проходит на четвертом месяце жизни крохи, а гипертонус ножек - на пятом.
4. Внешность новорожденного - Волосы.
При рождении волосы на головке ребенка могут быть длинные, но их может и не быть вовсе. Цвет волос может быть различным. Чаще всего в течение первого года жизни первые волосики выпадают и на их месте начинают расти новые. Цвет волос также может измениться с течением времени.
При ближайшем рассмотрении.
5. Внешность новорожденного - Цвет глаз.

Новоиспеченных родителей часто волнует, какого цвета глаза будут у их ребенка: в маму, в папу, а быть может, в бабушку? К сожалей до полугода определить это сложно. Большинство малышей появляются на свет с голубыми глаза. Примерно к 1 месяцу цвет глаз начинает постепенно меняться. И только к 6 месяцам устанавливается постоянный цвет глаз. У новорожденного ребенка радужная (цветная) оболочка глаза содержит много пигмента, чем и обусловливается голубой цвет. А по мере роста ребенка количество пигмента может увеличиваться (тогда глаза темнеют) или не увеличиваться - и глаза остаются светлыми. Это зависит от наследственности.
Белки глаз сразу после родов могут быть красными, что обусловлено кровоизлиянием из лопнувших во время родов сосудиков глаз ребенка. Это проходит самостоятельно в первые дни жизни.
Еще одной особенностью некоторых малышей является косоглазие. Глазки могут периодически разъезжаться в разные стороны или, наоборот съезжаться к переносице. Это вполне нормальное явление, обусловленное слабостью глазных мышц. Ребенок не может долго фиксировать взгляд на предмете, мышцы глаза устают и перестают нормально функционировать. У большинства детей это проходит к з месяцам, но у некоторых продолжает до полугода - это вариант нормы.
6. Внешность новорожденного - Роднички.
Гладя малыша по головке, мама может нащупать два мягких углубления. Это большой и малый роднички. Роднички образуются в местах соединения костей черепа. Большой родничок имеет форму ромба, расположен на макушке головки в месте соединения лобной кости с двумя теменными костями и бывает разных размеров (чаще около 2х2 см). Приложив к нему руку, вы сможете почувствовать его пульсацию. Закрывается большой родничок примерно к 12 месяцам. Малый родничок имеет треугольную форму, располагается в области затылка и образован в месте соединения теменных костей с затылочной костью. Его больший размер составляет около 0,5 см. Но чаще всего к моменту рождения малый родничок бывает уже закрыт. Если же он все-таки присутствует, то через 2-3 месяца полностью закроется.
7. Внешность новорожденного - Лицо новорожденного.
В первые часы жизни лицо ребенка может быть отечным. Причем иногда из-за отека малыш даже не может открыть глаза. Это происходит из-за нарушения оттока венозной крови от лица при сдавливания во время прохождения через родовые пути. Беспокоиться из-за этого не стоит. Такие отеки проходят в первые дни жизни.
На лице некоторых малышей также могут появиться красные полоски или пятна неправильной формы - сосудистые пятна новорожденных. Это не что иное, как просвечивающие через тонкую кожу пучки кровеносных сосудов. Чаще всего они располагаются в области верхних век, между бровями, на задней части шеи и в области ушей. Некоторые дети рождаются с этими пятнами, а у некоторых они появляются на 2-3-й день жизни. Исчезают они обычно к 3 годам без постороннего вмешательства.
8. Внешность новорожденного - Пушковые волосы на теле.
У многих новорожденных на коже тела можно заметить первородный пушок - лануго. Этим пушком было покрыто все тело плода примерно с 7-го месяца беременности. Большая часть этого пушка отпадает еще до рождения, но некоторое его количество можно увидеть и после родов. Характерными локализациями лануго являются области под лопатками, плечи. А у недоношенных детей пушком могут быть покрыты и щечки. Как правило, пушковые волосы исчезают к 2-недельному возрасту крохи.
9. Внешность новорожденного - Половые органы новорожденного.
Много вопросов у мам может вызвать и внешний вид половых органов у ребенка. При рождении как у мальчиков, так и у девочек половые органы чаще всего отечны и кажутся очень большими. Связано это с присутствием в крови плацентарных эстрогенов. Это временное явление. Отек, как правило, спадает в течение одной-двух недель жизни малыша.
10. Внешность новорожденного - Первые дни жизни.
Желтуха новорожденных. Физиологическая желтуха новорожденных встречается у многих малышей, их кожные покровы и слизистые крохи приобретают желтоватый цвет. Желтуха проявляется чаще всего на 3-4-й день после рождения. Она связана с распадом эритроцитов (красных клеток крови), содержащих фетальный гемоглобин (белок, находящийся в эритроцитах, который переносит кислород к клеткам организма), специфичный для плода. Одним из продуктов распада эритроцитов является билирубин. Ферментные системы печени еще несовершенны и не успевают быстро выводить билирубин, вследствие чего он накапливается в крови, вызывая желтую окраску кожи и слизистых оболочек.
Желтуха проходит в течение одной-двух недель по мере созревания систем выведения билирубина и в связи с завершением распада эритроцитов с фетальным гемоглобином.
Шелушение кожи. На 3-5-е сутки может начаться шелушение кожи, чаще встречающееся у переношенных детей (родившихся после 42 недель беременности). Шелушение кожи - это слущивание верхнего слоя кожи. Таким образом происходит адаптация кожных покровов к новым условиям окружающей среды. Поскольку это состояние является патологией и проходит без каких-либо медицинских вмешательств, то не стоит смазывать кожу новорожденного увлажняющим кремом: это только помешает естественному процессу. Шелушение проходит через 5-7 дней самостоятельно.
11. Внешность новорожденного - Молочные железы.
Бывает, что на 3-4-е сутки как у мальчиков, так и у девочек происходит набухание молочных желез. В течение недели они могут увеличиваться в объеме. Причем набухают они симметрично, покраснения вокруг не наблюдаете но может начаться выделение из сосков белой жидкости, похожей на молоко. По составу эта жидкое схожа с молозивом матери. Такие изменения происходят из-за циркуляции в крови новорожденно материнских половых гормонов - эстрогенов (они передаются ребенку через плаценту). Вскоре эти гормоны выведутся из организма, и в течение месяца молочные железы вернутся к нормальному состоянию.
12. Внешность новорожденного - Пупочная ранка.
Нужно постоянно следить за состоянием ранки. Если вы заметили покраснение ее краев, неприятный запах или различные выделения (чаще белого или желтого цвета), следует немедленно обратиться к врачу, так все это может быть признаками и инфицирования.
Кефалогематома и родовая опухоль – довольно часто встречающиеся травмы новорожденных. Ребенок может получить такое повреждение даже в случае, если роды протекают нормально. Если процесс чем-то осложнен, беременность была патологической, есть проблемы с родоразрешением, то вероятность получения травмы приближается к ста процентам. Первой страдает предлежащая часть.
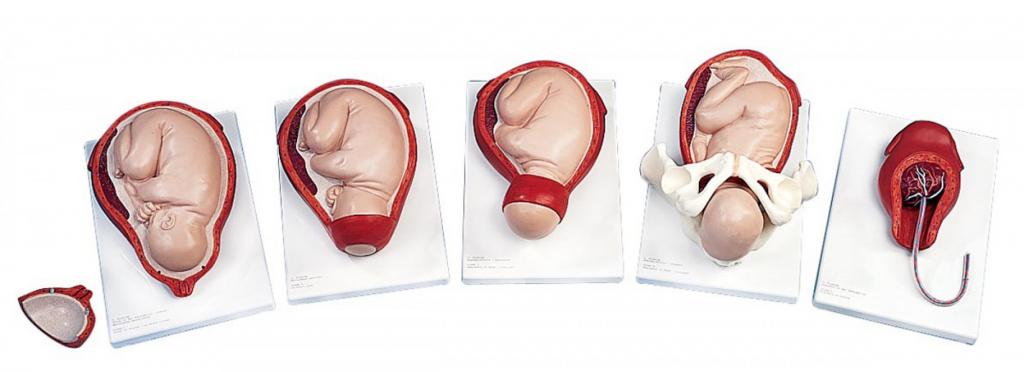
Риски и их значимость
Как говорят врачи, родовая опухоль появляется у новорожденных при прохождении путей. В настоящее время среди прочих повреждений, получаемых при прохождении этих органов, именно опухоль встречается чаще прочих. Без какого-либо лечения она обычно самостоятельно полностью пропадает за пару дней.
Родовая опухоль у новорожденных на голове – это самая легкая травма, которую может получить ребенок, рождаясь. Она всегда локализована на предлежащей части. Давно изучен процесс ее формирования: мягкие кожные покровы пропитываются серозными выделениями, окружающими плод. У многих детей осмотр показывает кровоизлияния в клетчатку под слоем кожи, а также в кожные покровы. Последствий нет.
Особенности случая
Нюансы формирования родовой опухоли у новорожденных определяются особенностями расположения плода в процессе родов в путях материнского организма. Чаще всего патологический очаг находится в области теменных костей черепа, реже его можно обнаружить на затылке. У некоторых опухолевые процессы локализованы на двух расположенных по соседству косточках одновременно. Если ребенок предлежит лицом, то опухоль появляется именно здесь. При ягодичном предлежании можно обнаружить образование в паховой области, на ягодицах. Если первой выпадает какая-либо конечность, опухоль локализована именно на ней.
Один из характерных признаков родовой опухоли – расхождение очертаний этого очага с черепными швами. Габариты опухолевого процесса зависят от длительности родов. У некоторых очаг совсем маленький, практически неразличимый, вскоре полностью исчезает. Если разрешение от бремени протекало тяжело, опухоль может сформироваться крупной, выраженной резко, сразу привлекающей внимание.
Как появляется на свет ребенок?
Чтобы понять, как сформировалась, отчего появилась на голове родовая опухоль, придется разобраться с особенностями рождения чада. В период прохождения по путям роженицы головка плода находится в области таза, где подвергается сильному сжатию. Эта часть тела ребенка плотно прижимается к костям женского организма, отчего нарушается кровоток. Первыми страдают вены – отток крови невозможен, как следствие, начинают отекать ткани. Тяжесть опухолевого процесса определяется продолжительностью разрешения матери от бремени и тем, насколько сильным было давление.
При родовой опухоли формируется неотграниченный отек. Этим термином обозначают такое состояние ребенка, при котором опухолевый процесс не локализован в пределах одной кости, а распространяется за нее. При этом само чадо не испытывает какого-либо дискомфорта. К четвертому дню опухоль должна рассосаться самостоятельно, хотя обычно это происходит раньше.
Варианты и сценарии
Родовая опухоль – явление, которое считается нормой для протекающих естественным путем родов. Такое состояние не оставляет каких-либо последствий, поэтому не должно вызывать беспокойства родителей. В некоторых случаях врач может порекомендовать меры для убыстрения и облегчения процесса рассасывания опухолевого очага. Родителям придется часто переворачивать ребенка с одного бока на другой и слегка поглаживать по голове. Необходимо касаться новорожденного поверхностно, избегая смещения нежных тканей.
Иногда сходными с родовой опухолью признаками себя проявляет кефалогематома. Этим термином обозначают такую полученную при рождении травму, при которой кровоизлияние достаточно сильное, кровь течет продолжительное время, попадает под надкостницу.
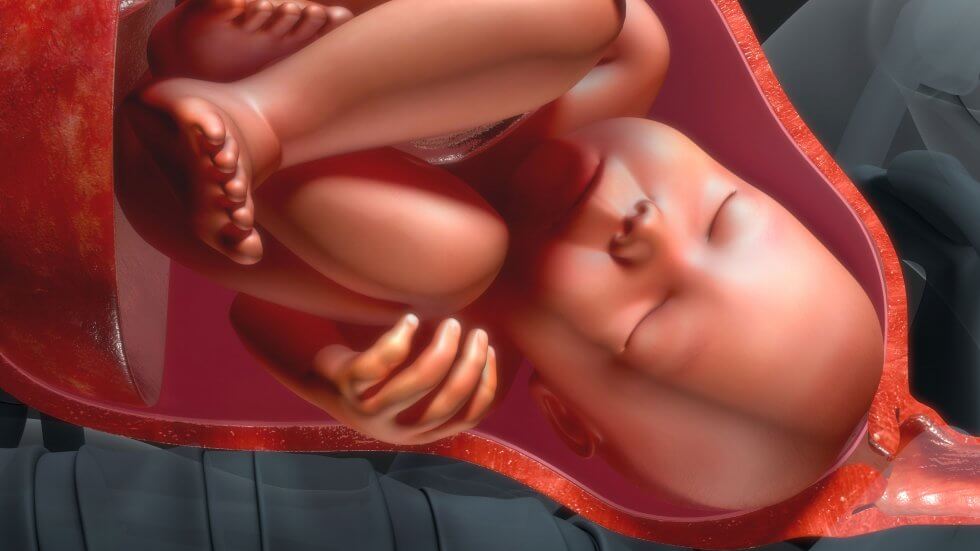
Кефалогематома: особенности
Такая похожая на опухоль родовая травма обычно локализована в области темечка, реже на затылке. У некоторых малышей кефалогематома наблюдается в височной части головы или на лбу. Кефалогематома отличается от простого опухолевого процесса, поэтому врачи никогда не путают эти два состояния. При гематоме можно видеть четкие границы, совпадающие с черепными швами. Преимущественно процесс локализован на одной кости, реже затрагивает две.
Кефалогематома принадлежит к числу дефектов надкостницы, в то время как опухоль затрагивает кожные слои и клетчатку непосредственно под покровами. При гематоме есть вероятность отслоения надкостницы, что чаще всего случается при прорезывании бугорков темечка. Причиной может стать трещина черепной косточки. У некоторых новорожденных пациентов кефалогематома обусловлена неудачной формой черепа, избыточно длительным сроком вынашивания плода или слишком быстрым рождением. Известно, что чаще кефалогематома наблюдается у тех детишек, чьи матери в период рождения неправильно себя вели и не следовали советам доктора. Выше вероятность родовой травмы, если женщина активно двигала тазовой областью и ногами, пытаясь занять более удобную позу, ослабить болевой синдром.
Особенности: ключевые факторы
Анализируя состояние ребенка на предмет наличия кефалогематомы, необходимо оценить, насколько отграничена патологическая область, которую можно принять за опухоль. Вторая особенность, позволяющая поставить точный диагноз – наличие уплотненного периферического валика. Поначалу этот участок мягковатый на ощупь, он не причиняет ребенку боли или дискомфорта, постепенно развивается флюктуация. У некоторых малышей в первые дни жизни кровоизлияние становится масштабнее, но прослушивание области не позволяет ощутить пульсацию. Кефалогематома рассасывается недели или месяцы. Процесс исчезновения обычно начинается к полутора неделям жизни, иногда длится несколько месяцев.
Опухоль: в чем особенности патологического очага?
Как показали исследования, родовая опухоль связана с неправильным кровяным оттоком из формирующих голову плода тканей. Такие процессы возможны только после отхождения окружающих ребенка вод после начала родовой деятельности. Опухоль напоминает по консистенции желе или тесто. Как правило, патологическая область имеет желтоватый оттенок, у некоторых – красный разной степени насыщенности. Цвет определяется тем, насколько масштабным и обильным было кровоизлияние.
Если ребенок появляется на свет в первой позиции, опухоль смещена на правую сторону, если во второй, ее можно видеть слева. Во многом процессы объясняются тем, что довольно часто плоду свойственно негелевское прохождение головкой, при этом стреловидный шов перемещается в сторону мыса.
Изучая состояние ребенка: что можно видеть?
Если исследовать родовую опухоль под микроскопом, можно заметить многочисленные очаги кровоизлияний. Также привлечет внимание отечность тканей. Отмечается, что при влагалищном обследовании можно легко спутать эту травму с плодным пузырем, самым надежным критерием для уточнения считается факт наличия волос. Опухоль тем сильнее, чем более продолжителен безводный этап родов.
Статистические исследования показывают, что родовые опухоли чаще обнаруживают у детей-первенцев. Кроме того, риски сопряжены с затянувшимся родовым процессом, продолжительным прорезыванием головы.
О печальном
Исследования мертворожденных показали, что у таких плодов также формируется опухолевый процесс, ткани отекают, появляются области кровоизлияния, локализованные в мягких тканях организма. Его не называют родовой опухолью, поскольку установлено, что патологический участок появляется посмертно, механизм его формирования сходен с появлением трупных пятен. Посмертная опухоль не отличается четкостью локализации. При таком формировании не будет крупного очага кровоизлияния, застоя, кровь не попадает под надкостницу.
Роды: а если не вовремя?
У детей, появившихся на свет раньше срока, нередко очаги кровоизлияния локализованы вблизи височных косточек. В настоящий момент причина такой родовой травмы еще только уточняется. Предположительно, ее можно объяснить растяжением черепных швов в период прохождения родовых материнских путей.

Периостальный застой и опухоль
Так называют патологический очаг полнокровия в области черепной надкостницы. Как правило, есть мелкие области кровоизлияний – точки и пятна. Застой имеет четко очерченные границы, смещается в сторону темечка и отражает прохождение головки по родовым материнским путям. Область родовой опухоли и застоя помогают оценить, асинклитическое рождение объясняется физиологией или необходимо расценивать его как патологическое. В большинстве случаев речь идет о патологии.
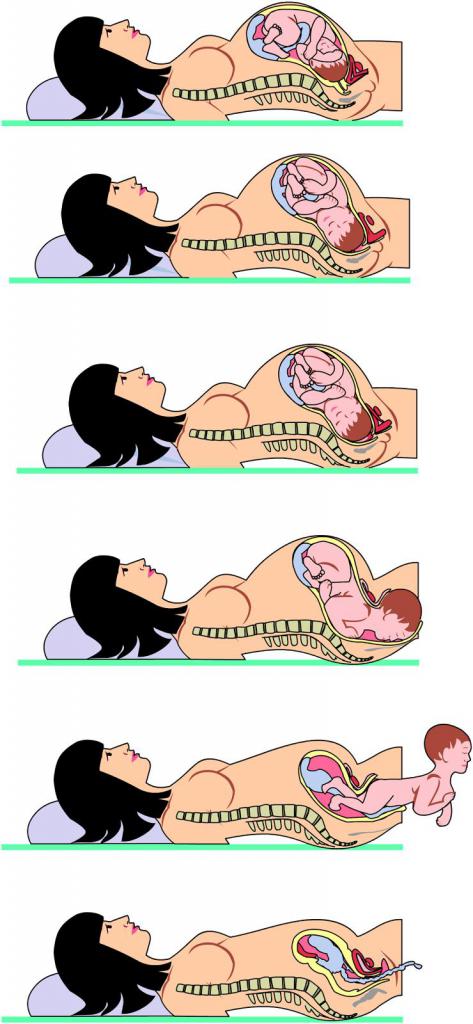
Опыт родителей
Многие роженицы узнают, что у их ребенка есть родовая опухоль. Врачи считают, что это безопасно, поводов волноваться нет. Как видно из отзывов женщин, иных первое время беспокоит сомнительный участок на головке чада, но вскоре он самостоятельно пропадает, вместе с ним уходят и опасения.
В результате образуется шишка на голове, диаметр которой в зависимости от степени травмы может достигать от нескольких сантиметров до двадцати. Часто диагноз ставится не сразу, так как у многих малышей при рождении можно наблюдать родовую опухоль, проходя родовые пути, головка ребёнка испытывает давление, в результате происходит отёк, который спадает через 1-2 дня.
А кефалогематома у новорожденных за два дня не проходит, а, наоборот, может даже увеличиться в размере, так как в этот период жизни кровь ещё не способна быстро сворачиваться и продолжает поступать в надкостницу, припухлость растёт. Также от родовой опухоли её отличают чёткие границы – кровоизлияние локализуется строго в пределах поражённых костей черепа.
Что такое кефалогематома у новорождённых?
Как же возникает кефалогематома у новорождённых?
Кожа и надкостница смещаются в момент прохождения головки крохи по родовым путям. В ходе этого смещения возникает разрыв сосудов, и происходит кровоизлияние под надкостницу. Кефалогематома появляется из-за того, что у новорождённого недостаточно факторов свёртывания крови. Кровь, в результате травмы, длительное время не свёртывается и не загустевает. Объём содержимого кефалогематомы может быть от 5 до 160 мл. Увеличение размеров опухоли происходит в течение 2 – 3 дней.
При осмотре новорождённого на голове определяется опухолевидное образование с неизмененной поверхностью кожи, ограниченное валиком и переливающейся жидкостью внутри него. Под кефалогематомой часто обнаруживают переломы костей черепа. Уменьшение гематомы происходит на 7 – 10 день, а исчезновение – на 6 – 8 неделе. Общее состояние новорождённого не изменяется.
Профилактика
Избежать надкостного кровоизлияния можно при выполнении следующих условий:
- будущая мама должна вести здоровый образ жизни, не принимать медикаменты без консультации врача;
- врач и акушерка должны вести роды аккуратно, правильно и быстро выбрать способ родоразрешения.
Для профилактики повторного кровоизлияния маме не следует укачивать ребенка до 6 месяцев. Нельзя отказываться от хирургического лечения гематомы. Если врач советует кесарево сечение, лучше выбрать именно этот способ родов. При соблюдении этих рекомендаций ребенок быстро поправится после перенесенной травмы.
Вовремя замеченная кефалогематома на голове у новорожденного, лечение которой проводится достаточно легко, не представляет опасности для жизни ребенка.
Причины возникновения кефалогематом
Выделяется несколько групп причины кровоизлияния под надкостницу.
Она возникает при несоответствии родовых путей роженицы и размеров головки новорождённого:
- у новорождённого провоцирующими факторами являются: масса тела больше 4000 г., гемофилия, внутриутробная гидроцефалия, аномальное положение плода (тазовое, поперечное, лицевое, теменное) и т.д.;
- у мамы провоцирующими факторами являются: возраст после 30 лет, узкий или рахитический плоский таз, повреждение костей таза в анамнезе, преждевременные, стремительные или затяжные роды, переношенная беременность, слабая родовая деятельность, и т.д.
Возникает при асфиксии или гипоксии у ребёнка.
- асфиксия или удушье — резкая нехватка кислорода из-за прекращения его доставки;
- гипоксия — избыточное накопление в организме углекислого газа и недоокисленных продуктов из-за длительного повторного ограничения поступления кислорода.
Причинами асфиксии являются: обвитие пуповины, западение языка, скопление слизи в ротовой полости, аспирация околоплодных вод и т. д.
Частый фактор, способствующий появлению кефалогематомы – стремительные роды. Эта травма чаще возникает у новорождённых от первородящих мам.
Причины, связанные с состоянием ребенка
Отдельно выделяются провоцирующие факторы со стороны плода, которые повышают вероятность родовой травмы и кровоизлияния под надкостницу:
- Аномальное предлежание плода, при котором затрудняется процесс перемещения в родовых путях и повышается риск родовой травмы. При некоторых видах изменения положения гинеколог назначает кесарево сечение.
- Крупные размеры плода, которые могут иметь физиологическое происхождение. При этом затрудняется прохождение головы через влагалище в области малого таза и повышается вероятность травматического повреждения тканей с последующим формированием кефалогематомы.
Акушерские щипцы уже практически не применяются в клинической практике, что связано с высокой травматичностью процедуры. Также реже используется вакуум-экстракция плода, которая провоцирует различные кровоизлияния в тканях на голове у новорожденного. Для профилактики повреждений назначается кесарево сечение.
Виды кефалогематом
- теменная;
- затылочная;
- лобная;
- височная.
По размеру кефалогематомы выделяют три степени:
- 1-я степень – опухоль до 4 см;
- 2-я степень – опухоль от 4 до 8 см;
- 3-я степень – опухоль больше 8 см.
При наличии сопутствующих травм черепа:
- гематома при переломе костей черепа;
- гематома при повреждении тканей мозга (возникает при кровоизлиянии в мозг, эпидуральной гематоме, отёке мозга).
Механизм возникновения кровоизлияния
Известно, что головка новорожденного ребенка – самая большая по размерам часть его тела. В процессе родов именно головка сложнее всего проходит через родовые пути матери.
В результате различного рода осложнений, возникающих в процессе родовой деятельности, у ребенка может отмечаться такое явление смещение надкостницы вместе с кожей головы.
В результате этого возникают разрывы кровеносных сосудов в области между надкостницей и костями черепа. Это приводит к развитию кровоизлияния.
Как отличить кефалогематому от родовой опухоли?
Это два осложнения родов, которые необходимо дифференцировать между собой. При родовой опухоли отекают мягкие ткани головы. Это происходит из-за прижимания костей черепа новорождённого к тазу роженицы, в результате чего происходит нарушение оттока крови, но разрыва сосудов при этом не происходит, в отличие от кефалогематомы.
- консистенция — мягкая, эластичная;
- расположение – в пределах одной кости;
- границы — ограничены плотным валиком – утолщение надкостницы;
- продолжительность процесса — от недели до нескольких месяцев.
Как распознать
После спадания родовой опухоли (на 2–3 день) становятся заметными проявления кефалогематомы. С первого дня рождения размеры кровоизлияния увеличиваются. У новорожденного не хватает факторов свертывания крови, поэтому она остается жидкой – это приводит к невозможности затромбировать кровяными сгустками поврежденные сосуды. На ощупь опухоль упругая, при давлении на нее можно ощутить перемещение жидкости, пульсацию и флюктуацию.
Статья в тему: Алзепил — эффективное средство для лечения деменции и болезни Альцгеймера
При небольших размерах гематомы она уменьшается на 7–8 дни и проходит бесследно. Если кровоизлияние значительного размера, процесс рассасывания длится несколько месяцев. Иногда в области локализации проблемы наблюдается трещина или перелом кости. Границы образования всегда четкие, имеют вид уплотненного валика по окружности. Отграничение связано с плотным сращением надкостницы с черепными костями в области швов, поэтому гематома находится только в области одной кости. Средний размер опухоли – 3–7 см. Большие гематомы свыше 8 см подвергаются аспирации.
Диагностика
При осмотре головы новорождённого при наличии кефалогематомы в 99% случаев устанавливается данный диагноз без дополнительного исследования.
- компьютерная томография (если есть подозрение на повреждение тканей головного мозга);
- УЗИ (производится для определения точных размеров кефалогематомы, а также для исключения мозговой грыжи и дефекта кости);
- нейросонография или транскраниальная ультрасонография (позволяет определить очаги повреждения в головном мозге);
- рентгенография (позволяет исключить или подтвердить целостность костей черепа, определяет отслойку надкостницы в пределах одной кости);
- лабораторные тесты малоинформативны.
Кефалогематома на голове у новорождённого — последствия и осложнения
Чаще всего кефалогематома у новорождённых не приводит к серьёзным осложнениям и исчезает без вмешательств. Исключение составляют осложнения:
- оссификация (окостенение) – это наиболее часто встречающееся осложнение, при этом изменяется форма черепа, если ребёнок не получает должного лечения. Это самое тяжёлое осложнение;
- анемия – возникает из-за большой потери крови. Чаще возникает гемолитическая анемия или постгеморрагической. Характеризуется бледным кожным покровом, учащённым сердцебиение, снижением гемоглобина;
- нагноение кефалогематомы происходит из-за присоединения бактериальной инфекции. Характеризуется повышением температуры, воспалением, слабостью, сонливостью, вялостью новорождённого, покраснением кефалогематомы. Нагноение возникает из-за ссадин, царапин или прочих повреждений кожи на месте опухоли;
- обызвествление – происходит кальцификация кефалогематомы. Также возникает деформация и асимметрия черепа;
- затяжная желтуха — билирубин проникает в кожный покров при рассасывании.
Если вы у ребёнка обнаружили эти признаки или хотя бы один из них, необходимо срочно обратиться к неонатологу или детскому хирургу, для решения вопроса о дальнейшей тактике обследования и лечения!
Редкими последствиями из-за больших кровоизлияний являются:
- ДЦП (детский церебральный паралич);
- умственное, психическое и физическое отставание ребёнка;
- неврологическая симптоматика;
- плохой иммунитет, повреждённый опорно-двигательный аппарат;
- нарушение работы других органов.
Последствия
В большинстве случаев заболевание проходит благополучно. При консервативном лечении спустя несколько недель от образования не остается следа и дальше жизни малыша может ничего не грозить. После пункции кефалогематома исчезает мгновенно. Место прокола смазывают антисептическим средством, а повторное развитие процесса далее не наблюдается. Во взрослом возрасте ребенок ничем не отличается от сверстников, за исключением небольших деформаций черепа, вызванных давлением жидкости.
Но, вследствие несвоевременного лечения заболевания, кефалогематома может спровоцировать ряд негативных последствий для организма новорожденного. Прежде всего, это:
- анемия;
- инфекционное поражение организма;
- пожелтение внешних покровов;
- ДЦП и другие неврологические нарушения (исключительно в случае сложных повреждений головного мозга, связанных с внутренней кефалогематомой).
Знаете ли вы? Первая в мире пункция была совершена немецким врачом Генрихом Пинке. 9 декабря в 1890 году медик сделал процедуру страдающему от менингита ребенку, чем и спас ему жизнь.
Несмотря на всю свою сложность и серьезность, кефалогематома у новорожденных не относится к заболеваниям, вызывающим негативные последствия для малыша в будущем. Поэтому после того, как вашему ребенку поставили данный диагноз, не стоит отчаиваться, так как в 99% случаев эта патология проходит благополучно. Но важно помнить о том, что несвоевременное обращение к врачу может грозить для организма малыша серьезными последствиями, поэтому при возникновении в области головы малыша даже самой небольшой горошинки, следует мгновенно обратиться к медикам.
Здоровье Отклонения и патологии Дети Болезни детей
Лечение кефалогематомы
К лечению кефалогематомы у новорождённого обращаются при:
- больших размерах кефалогематомы;
- кефалогематома не исчезает и не уменьшается самостоятельно до 2-х месячного возраста.
От вида кефалогематомы зависит тактика лечения новорождённого (медикаментозное лечение или хирургическое вмешательство).
Медикаментозное лечение применяется для лечения 1-й степени кефалогематом. Производится воздействие на кровь, чтоб изменить её качество. Для улучшения её свёртываемости и остановки кровотечения назначаются препараты кальция. Одними из таких препаратов являются — Глюконат кальция и витамин К, которые назначают курсом на 3 – 5 дней. Также для рассасывания кефалогематомы используют гель Троксерутин (Троксевазин), который втирают в кожу головы новорождённого.
Применяется для лечения кефалогематомы 2-й и 3-й степени, которая не начала самостоятельно рассасываться в 10-дневный период. Для её удаления производится пункция. Эта манипуляция сокращает риск присоединения патогенной флоры и возникновения гноя в ране. Пункция производится тонкой стерильной иглой. Во время этой процедуры удаляются скопления, сгустки и гной с помощью шприца.
Эту манипуляцию проводят под анестезией, чаще всего используют лидокаин или новокаин. Пунктирование завершается наложением тугой давящей повязки. После данной процедуры новорождённого 3 – 4 дня наблюдают в стационаре, а затем выписывают домой.
Пунктировать кефалогематому можно не раньше, чем на 10-й день жизни новорождённого, так как может возникнуть рецидив.
Когда целостность кожного покрова нарушена – аспирируют содержимое в 1 – 2-е сутки, так как высок риск попадания инфекции.
Если во время пунктирования обнаруживается гной, необходимо вскрыть, дренировать и обрабатывать кефалогематому антисептиками, с последующим назначением антибактериальной терапии. Оссификация гематомы также является показанием для операции с целью предупреждения деформации черепа.
Уход за ребёнком с кефалогематомой
- соблюдать рекомендации врача;
- запрещено тугое завязывание шапочек или сдавление кефалогематомы;
- беречь голову новорождённого от травм;
- запрещено укачивать новорождённого;
- чтобы придать голове удобное положение, используйте гелевые подушечки. Они убирают дискомфортные ощущения и распределяют давление в черепе.
Соблюдая эти несложные правила, вы можете избежать появления осложнений кефалогематомы и дискомфортных ощущений у новорождённого.
Читайте также:


