Клиника боли при онкологии

Наталья М.
Олег Петрович, 82 г.
Антонина Е.
Наталия Николаевна Р.
Виктор Андреевич К.
Спасибо за помощь вашей Клинике боли. Очень внимательный персонал.
Молодцы специалисты Волошин Алексей Григорьевич и Моисеева Ирина Владимировна. Желаю такого же отношения к пациентам и дальше. Чтобы остались и внимательность, и отзывчивость, и ,самое главное, реальная помощь.
Евгения З.
Очень благодарна врачу Моисеевой Ирине Владимировне, заведующему Клиники боли Волошину Алексею Григорьевичу и всему персоналу клиники.
Очень рады, что попали к вам. Мама долго мучилась и наконец чувствует себя хорошо. Большое вам спасибо!
Екатерина Х.
Лариса Николаевна Я.
Пришла в Клинику боли по наводке свата, бывшего шахтера, который ранее проходил у вас лечение и остался очень доволен.
Год не могла ходить по-человечески, сейчас чувствую себя намного лучше. Большое спасибо Волошину Алексею Григорьевичу. Я очень довольна.
Ирина Борисовна К.
Кадария Забихуловна С.
Молодцы, огромное спасибо!
И заведующему клиники Волошину Алексею Григорьевичу и врачу Смирновой Наталье Валерьевне.
Обращаемся в "Клинику боли " уже во второй раз и оба раза боль, с которой обращаемся, уходит совершенно полностью.
Ирина Игоревна
Рада, что узнала о вашей клинике. Очень внимательные врачи и весь персонал клиники. Очень довольна лечением.
Отдельное спасибо "Клинике боли", особенно Алексею Григорьевичу Волошину, больше не боюсь обратиться к врачам. Зашагала своими ногами.
Также спасибо Герману Ивановичу Кизявке (эндокринологу). Сейчас с удовольствием читаю книгу Бронштейна. Очень интересно.
Таисия П.
Валентина Евдокимовна
Алексей
Татьяна Д.
Нина Александровна
Алла Х.
Пациент
Одинцов
Виктор Николаевич
Ольга Т.
Зеленина
Благодарные пациенты К****** С.Д. и А****** Н.В.
Наира
Лечение боли при онкологии
Онкологическая боль является наиболее острым и мучительным проявлением онкологических недугов, приносящим онкобольным значительный дискомфорт и серьезно влияющим на качество их жизни. Приблизительно 87% людей, страдающих различными онкологическими недугами, страдают от продолжительных, и приносящих серьезные мучения болей. На интенсивность боли не влияет стадия, на которой находится недуг, возможные метастазы, а также размер и разновидность опухоли. Нередко небольшие новообразования приносят больным невероятно сильные мучения.
Если при онкологическом недуге появляется сильная боль, нужно воспринимать ее как сигнал тревоги. В этом случае нужно обратиться к врачу, так как болезненные ощущения могут выступать свидетельством расширения локализации опухолевого процесса, или являться признаком рецидива леченного заболевания, что тоже очень тяжело переносят практически все пациенты.
Причины онкологической боли
Первоочередной проблемой, которая возникает перед лечащим врачом, выступает установление факторов, вызвавших появление болезненных ощущений. Этот процесс является наиболее сложным этапом диагностики, который выполняется в процессе осмотра больного и проведении обследования. К примеру, болезненные ощущения, возникающие в области спины, при разных онкологических недугах, часто являются перемещенными. При этом факторы, которые их провоцируют, могут заключаться в разных болезнях почек, поджелудочной железы или толстого кишечника.
- Интенсивность;
- Изменение локализации боли, изменение размеров участка, где отмечаются болезненные ощущения;
- Новые места проявления боли;
- Возобновление роста опухоли;
- Появление метастазов;
- Проникновение опухоли в расположенные рядом ткани;
- Инфекция;
- Проведение диагностических процедур;
- Процедуры, направленные на лечение недуга.
Какие специалисты могут помочь?
Сегодня медицина располагает множеством средств, значительно повышающих эффективность лечения онкологических болей. Сложно выделить ситуации, когда специалисты ЦЛБ не имеют возможности снизить интенсивность болевых симптомов или полностью устранить их.
Они учитывают ряд важнейших факторов, таких как:
- Особенности боли;
- Методика лечения;
- Непрестанный уход.
В процессе установления особенностей возникновения боли, специалисты клиники ЦЛБ учитывают психологическую и физическую составляющую. Для быстрого избавления от мучительных и доставляющих дискомфорт болей при онкологических недугах не обязательно даже иметь прописку в Москве. В нашей клинике внимательно выслушивают каждого пациента, имеющего жалобы на боль при наличии какого-либо онкологического заболевания, а после направляют его к врачу-онкологу.
Лечение онкологической боли в Москве
Терапия онкологической боли всегда проводится поэтапно. Изначально пациентам назначаются слабые препараты, обладающие обезболивающим эффектом, а после производится неспешный переход к более действенным:
- Анальгетики, не являющиеся наркотическими средствами;
- Слабые анальгетики, являющиеся наркотическими препаратами;
- Сильные анальгетики, выступающие наркотическими средствами;
- Трансдермальные системы, используемые для беспрерывного введения анальгетиков наркотических;
- Продолжительные подкожные и внутривенные инфузии, предусматривающие введение разных лекарственных средств.
Впрочем, иногда даже самые сильные снимающие боль препараты могут оказаться неэффективными. Чтобы больной мог избавиться от страданий, а качество его жизни улучшилось, могут применяться современные методики:
Особенностью этой методики выступает установка специального прибора для введения пациенту препарата, обладающего обезболивающим эффектом. Введение производится посредством катетера в эпидуральное пространство. Таким образом, лекарство поступает сразу в нервные корешки спинного мозга, которые отвечают за проведение болевых импульсов. Подобный прибор оснащен регулятором скорости введения препарата, и имеет специальную кнопку для введения анальгетика. С помощью нажатия этой кнопки пациент может самостоятельно устранить внезапную вспышку онкологической боли.
Под контролем рентгеновского аппарата врач аккуратно разрушает сплетение с помощью электрического или химического воздействия. Результатом такого воздействия является угасание передачи болевых импульсов от очагов поражения. Пациент перестает мучиться от изнуряющей боли.
Указанная процедура позволяет длительное обезболивание, продолжительность которого может составлять от одного месяца до нескольких лет. Являясь нехирургической малоинвазивной процедурой, радиочастотная деструкция нервов способствует снижению болезненных ощущений, когда прочие препараты и способы лечения оказываются малоэффективными.
Мы не отрицаем, что новообразования в организме человека – это часто серьёзная проблема. Однако хотим отметить, что многие из них поддаются лечению. Главное – выбрать правильную стратегию. Боль при развитии опухолей – сложное многоплановое явление. Например, предполагается, что этническая принадлежность пациентов оказывает влияние на то, как они воспринимают онкологическую боль [1]. Для её эффективного устранения применяется подход, ориентированный на нужды пациента.
1. Kwok W, Bhuvanakrishna T.// The relationship between ethnicity and the pain experience of cancer patients: a systematic review. – Indian J Palliat Care. 2014 Sep;20(3):194-200.
Боль — одно из состояний, в наибольшей степени влияющих на человек и беспокоящих его, это наиболее частый симптом, который служит поводом для обращения к врачу.
В нашей стране лечением боли занимается большое количество врачей разных специальностей, однако распространенность боли не становится меньше, из-за отсутствия структурности в диагностике и отсутствия четких стандартов лечения.
Виды боли
Выделяют два основных вида боли — острая и хроническая:
- Острые боли происходит в результате травмы или заболевания, и разрешаются с выздоровлением.
- Хроническая боль — боль, которая сохраняется и во время выздоровления.
Острые боли встречаются в самых различных клинических ситуациях, включая послеоперационных пациентов, пострадавших от травм и болезней. Это говорит о том, что очень сложно сделать вывод об общей частоте острых болей, поэтому проблема остается недооцененной.
Острая боль — это не просто неприятные ощущения для пациента. Она может иметь большое влияние на пациента, послеоперационные осложнения и продолжительность пребывания в стационаре.
Современная наука рассматривает острую и хроническую боль как единое целое, что одна усиливается и переходит в другую. Отсутствие, либо недостаточное лечение острой боли может иметь серьезные психологические последствия, начиная от нарушения сна до развития Посттравматического Стрессового Расстройства.
Боль — это многофакторный опыт, который формируется из предыдущих болевых переживаний, убеждений, мыслительных процессов, настроения, культуры и преодоления их. Психологические факторы могут влиять, как на реакцию пациента на боль, так и на лечение боли и обязательно должно учитываться в лечебном процессе. Однако этот аспект часто игнорируется.

Последнее, но не менее важное, возможно развитие хронической боли из острой стадии боли.
В последнее время ведутся активные попытки объединить усилия разных специалистов по лечению болевых синдромов в государственном здравоохранении, но решить эту проблему удалось лишь в малом количестве учреждений здравоохранения.
В современном мире в лечении боли применяется лишь мультидисциплинарный подход, поскольку только интегральные программы оказания помощи больным продемонстрировали эффективность.
Боль при раке
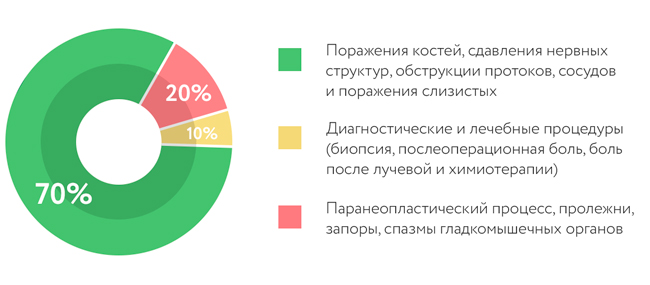
В онкологической практике боль является одним из первых симптомов, указывающих на прогрессирование заболевания в онкологии. В 90% случаев болевой синдром связан с основным процессом и его лечением и лишь в 10% случаев причиной боли являются сопутствующие причины. Наиболее часто (около 70%) боль возникает из-за поражения костей, прорастания или сдавления нервных структур, обструкции протоков, сосудов и поражения слизистых. 20% болевого синдрома связано с диагностическими и лечебными процедурами (биопсия, послеоперационная боль, боль после лучевой и химиотерапии). И около 10% причина боли — паранеопластический процесс, пролежни, запоры, спазмы гладкомышечных органов. Чаще всего в онкологической практике принято говорить о хроническом болевом синдроме.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные, по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические.
Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение внутренних сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На сегодняшний день лечению боли у онкологических пациентов не уделяется должного внимания, и врачи часто недооценивают страдания больного. Детальная диагностика боли, ее изменчивость, разработка алгоритма лечения и контроля — обязательные пункты современной онкологической клиники.
Услуги, которые оказываются в Европейской онкологической клинике:
Одним из основных направлений работы нашего Центра лечения боли является избавление от боли онкологических пациентов без наркотических анальгетиков.
Мы назначаем специальные противовоспалительные препараты, применяя собственные технологии и вводим их местно для высокой эффективности обезболивания. Отдельного внимания заслуживает эффективный метод продленного эпидурального обезболивания, который позволяет обеспечить постоянное обезболивание малыми дозами лекарств!
С использованием технологии лимфотропного обезболивания всего за 15 минут боль уходит. Эффект длится до 48 часов. Мы не используем наркотические анальгетики при купировании боли. Как это работает? Рассказывает Александр Васильевич Сидоров врач-анестезиолог, реаниматолог.
Мы находимся в авангарде современной онкологии в России. Все врачи-онкологи в Лимфатек являются членами российского (RUSSCO) и американского (ASCO) сообществ клинической онкологии. Участие в международных конгрессах по онкологии позволяет нашим пациентам получать самые новые варианты лечения, которые доказали свою эффективность. Когда вы едете в Германию, Израиль или Турцию Вы можете получить эти варианты лечения, только в 3 раза дороже. В Лимфатек Вы можете рассчитывать на доброе отношение, современное лечение и комфортные условия.
Вы устали от конвеера в медицине? Наш прием длится не 15 минут, а столько времени, сколько нужно, чтобы Вы и Ваши близкие могли получить ответы на все вопросы в атмосфере уважения, заботы и внимания.
Вы хотите понимать, что происходит? Остановить рост опухоли, избавиться от боли, восстановить показатели крови. На любом этапе и при любом диагнозе мы объясним варианты, гарантии, стоимость и чего ожидать. Вы будете принимать решение осознанно!
Вы хотите не тратить драгоценное время? Точный диагноз - в срок до 1 недели. Есть диагноз - начнем лекарственную терапию на следующий день, в том числе по Вашему протоколу! Операцию и лучевую терапию - в течение 1 недели. Тяжелое состояние - начнем поддерживающую терапию после приема!




На консультации онколога в Лимфатек Вы получите ответы на вопросы о злокачественном новообразовании любой нозологии и локализации. Какая диагностика необходима. Какие морфологические, гистологические и молекулярно-генетические исследования необходимы в Вашем конкретном случае. И как полученные результаты повлияют на выбор и проведение эффективного лечения.
Вне зависимости от диагноза, будь то рак кожи или мягких тканей, головы, шеи, молочной железы, органов грудной клетки или средостения, брюшной полости или забрюшинного пространства, малого таза, костей или суставов, - на любом этапе борьбы с раком Вы будете на шаг впереди!
Врачи-онкологи Лимфатек являются сторонниками доказательной медицины. При разработке тактики лечения онкологического заболевания мы учитываем все возможные методы лечения: химиотерапию, лекарственную терапию с использованием препаратов таргетной и иммунотерапии, хирургичское лечение и лучевую терапию.
Нашим пациентам мы предлагаем уже доказавшие свою международную эффективность протоколы лечения с учетом рекомендаций клинических сообществ RUSSCO, ESMO, ASCO и NCCN. Мы всегда предлагаем варианты лечения, рассказываем об ожидаемых результатах, возможных нежелательных побочных явлениях, и принимаем решение совместно с пациентом.
В сложных ситуациях, когда международные рекомендации не помогают, мы анализируем проводимые клинические исследования и ищем эффективное решение.
Онкологи Юсуповской больницы уделяют большое внимание лечению пациентов, страдающим от боли, причиной которой являются злокачественные новообразования. В клинике онкологии работают кандидаты и доктора медицинских наук, врачи высшей категории. Они для лечения пациентов и купирования болевого синдрома используют наиболее эффективные лекарственные препараты, обладающие минимальным спектром побочных эффектов.
Врачи применяют стандарты и протоколы ведущих стран мира, рекомендации Всемирной организации здравоохранения по лечению болевого синдрома в онкологии. Онкологи индивидуально подходят к подбору препаратов и их доз каждому пациенту. Для того чтобы выявить онкологическое заболевание и установить распространённость патологического процесса используют современные методы обследования. Юсуповская больница оснащена новейшим диагностическим оборудованием, позволяющим своевременно выявить злокачественное новообразование. Наиболее сложные диагностические процедуры и анализы пациенты имеют возможность пройти в клиниках-партнёрах. Пациентам, требующим постороннего ухода, оказывают помощь сиделки и медсестры.
Болевой синдром при онкологических заболеваниях
Болевой синдром у пациентов, страдающих онкологическими заболеваниями, может развиться на любой стадии патологического процесса. Боль бывает острой и хронической. Длительность острой боли – 3 месяца, а о хронической боли врачи говорят, когда она беспокоит пациента больше трёх месяцев. Острая боль – это сигнал тревоги. Она свидетельствует о наличии заболевания. Врачи Юсуповской больницы проводят комплекс диагностических процедур для определения причины болевого синдрома.
Хроническая боль является постоянным патологическим раздражителем. Она нарушает качество жизни пациента. Интенсивность онкологической боли не зависит напрямую от типа или распространённости опухолевого процесса. У некоторых пациентов небольшое новообразование вызывает сильную боль, в то время как многие больные с наличием множественных метастазов боли не ощущают.
В случае онкологического заболевания врачи говорят о болевом синдроме, в котором симптомы являются результатом суммы эпизодов острых болей, превратившихся в хронические. В начале онкологического заболевания боль беспокоит только 10-20% пациентов. Врачи Юсуповской больницы при обращении пациентов с жалобами на постоянную, не снимающуюся анальгетиками боль, проявляют повышенную онкологическую настороженность. Они используют все диагностические методы, позволяющие выяснить причину болевого синдрома.
Довольно часто боль является признаком рецидива опухоли. Болевой синдром сопутствует далеко зашедшим стадиям заболевания. Боль нередко является результатом противораковой терапии, и онкологи Юсуповской больницы купируют её для того, чтобы избежать перехода в хроническую стадию.
Методы обезболивания в онкологии
Врачи индивидуально подбирают обезболивающий препарат, который устраняет или заметно уменьшает боли за 2–3 дня. Они назначают анальгетики таким образом, чтобы пациент получал очередную дозу препарата до прекращения действия предыдущей дозы. Вначале пациент принимает максимально слабо действующую дозу, а затем минимальную сильнодействующую.
При подборе анальгетика и начальной дозы учитывают следующие факторы:
- возраст пациента;
- степень его истощения;
- интенсивность боли;
- ранее применявшиеся обезболивающие средства и их эффективность;
- состояние функции почек, печени, степень усвоения препарата.
Сначала онкологи для снятия болевого синдрома назначают парацетамол, ибупрофен, мелоксикам, диклофенак. Нестероидные противовоспалительные препараты действуют на периферические болевые рецепторы. Иногда пациенты в течение первых дней приёма лекарств чувствуют сонливость и общую усталость. Эти симптомы проходят самостоятельно или после корректировки дозы препарата. Если после приёма таблеток боль не уменьшается, переходят к инъекционному введению обезболивающих лекарств.
Когда нестероидные противовоспалительные препараты становятся неэффективными, к ним подключают слабые опиаты – трамадол и кодеин. Болеутоляющий эффект достигают за счёт воздействия на опиатные рецепторы и замещения эндорфинов. Трамадол назначают в форме таблеток или инъекций. Препарат принимают совместно с нестероидными противовоспалительными средствами, так как трамадол воздействует на центральную нервную систему, а нестероиды – на периферическую нервную систему.
Если пациент испытывает мучительные, непрекращающиеся боли, ему назначают сильные опиаты, ключевым из которых является морфин. Врач может сначала назначить более щадящие лекарственные средства, вызывающие меньшее привыкание. К ним относится бупренорфин, пиритрамид или фентанил. Принимать их начинают с минимальной дозы, которую постепенно увеличивают.
На каждом этапе лечения онкологических больных врачи назначают коанальгетики. Это группа лекарственных средств, обладающих, кроме основного действия, эффектами, за счет которых они могут уменьшать боли: кортикостероиды, трициклические антидепрессанты, антиэпилептические препараты.
Кортикостероиды включают почти во все химиотерапевтические протоколы. Их применяют для симптоматического лечения за счёт мощного противовоспалительного, противоотёчного и кальцийснижающего действия. Кортикостероидные препараты снижают внутричерепное давление и компрессию спинного мозга. Их назначают в комбинации с обезболивающими препаратами при поражении опухолью нервных сплетений и костных метастазах.
В лечении нейрогенных болей у онкологических больных часто используют трициклические антидепрессанты. Они усиливают действие опиоидов, оказывают прямое обезболивающее действие, улучшают настроение независимо от анальгезирующего эффекта. Препаратом выбора является амитриптилин. В комбинации с морфином он эффективен при онкологической боли.
При сильных, стреляющих неврогенных болях применяют антиэпилептические препараты. Пациенты хорошо переносят карбамазепин в сочетании с антидепрессантами. При появлении побочных эффектов (сонливости, сухости во рту, гипотензии, запоров) врачи корригируют дозу препарата.
Если приём таблеток и инъекции обезболивающих препаратов не снимают боль, онкологическим больным лекарство вводят в эпидуральное пространство. Врачи также используют нейролизис – процесс разрушения болевого нервного пути. Анальгетик вводят через желудочно-кишечный тракт под ультразвуковым эндоскопическим контролем. Такие методы местного обезболивания применяют при злокачественных новообразованиях поджелудочной железы. У 90% пациентов обезболивающий эффект сохраняется больше месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Миофасциальный болевой синдром выражается в спазме мышц и появлении в напряженных мышцах болезненных уплотнений, которые называются триггерными точками. Они болезненны при нажатии. После инъекции обезболивающего препарата в триггерную зону проходит боль и улучшается подвижность участка тела.
Вегетативные блокады предполагают введение препарата в место проекции нерва, который связан с поражённым органом. Процедуру проводят раз в год, раз в полгода или каждую неделю. После неё отмечается минимальное количество негативных последствий.
Хронический болевой синдром в онкологии
Хронический болевой синдром – это самостоятельное заболевание. Он не исполняет защитной функции. Хроническая боль ведёт к дезадаптации, ненормальному восприятию болевых импульсов и сопровождается различными нарушениями функций центральной нервной системы. Клиническая картина зависит от расположения очага поражения, конституции и психики пациента, индивидуального порога болевой чувствительности.
Основная причина возникновения хронического болевого синдрома – длительно существующая постоянная боль, вызывающая дисбаланс в работе периферической и центральной нервной системы. Болевые раздражители постоянно стимулируют спинной и головной мозга. Боль продолжается даже после устранения её причины.
Боль, вызванная опухолевым процессом, имеет свою специфику. Раковые клетки быстро растут, сдавливают прилежащие здоровые ткани или периферические и центральные структуры нервной системы. В процессе роста и развития опухоль выделяет специфические вещества, которые возбуждают или повышают восприимчивость периферических рецепторов и нервных волокон к раздражителям. Опухолевые клетки вырабатывают протеолитические ферменты. Они постоянно возбуждают и дестабилизируют сенсорную симпатическую иннервацию. Это приводит к нейропатической боли.
Хроническую боль вызывают метастазы опухоли. Ноцицептивная висцеральная боль возникает при повреждении органов, иннервируемых симпатической нервной системой. Помощь онкологическим больным, страдающим хронической болью, в Юсуповской больнице оказывают специалисты отделения паллиативной помощи. Опытные медицинские сёстры знают особенности течения опухолевого процесса. Они помогают пациентам справиться с болью.
Выбор конкретного метода обезболивания при раке зависит от многих факторов. Запишитесь на приём к онкологу по телефону. Врачи Юсуповской больницы индивидуально подберут схему обезболивания.

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
Болевой синдром при раке проявляется у 35–50% пациентов на ранних стадиях злокачественного процесса. По мере прогрессирования болезни уже до 80% чувствуют боль от умеренной до сильной. В терминальной стадии больно уже почти всем — 95% пациентов. Боль мешает спать, есть, двигаться, принимать осознанные решения, влияет на работу органов и систем.
В России есть специфические проблемы, связанные как с получением анальгетиков, особенно наркотических, так и с несоблюдением в некоторых медучреждениях рекомендаций ВОЗ по обезболиванию.
Сегодня постараемся разобраться, какие же лекарства кому и когда нужны, и как еще современная медицина умеет бороться с болью.
Что вообще такое — боль?
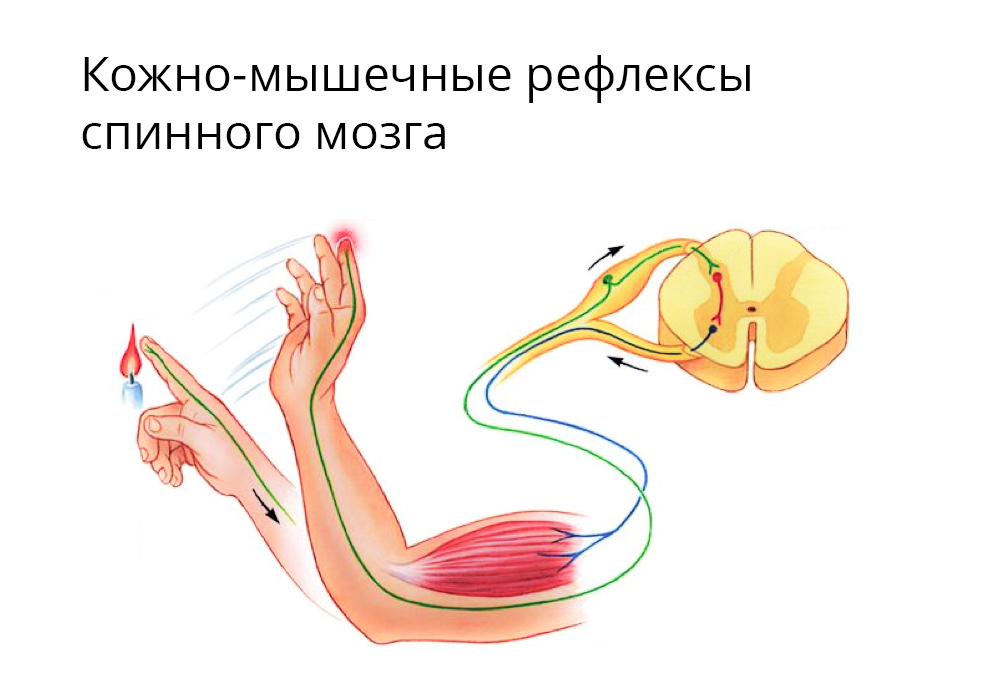
Рефлекс отдергивания — здоровая биологическая реакция на острую боль
Но в нездоровом организме онкологического пациента (а также пациента с сердечно-сосудистым заболеванием или ВИЧ, или, например, туберкулезом) боль утрачивает свою полезную сигнальную функцию и наоборот, мешает как основной терапии, так и оказанию паллиативной помощи. Пациент впадает в депрессивное состояние, теряет силы, необходимые для борьбы с болезнью. Хронический болевой синдром превращается в самостоятельную патологию, которую нужно отдельно лечить.
Именно поэтому более чем миллиону человек в России ежегодно требуется обезболивание. Причем от 400 до 800 тысяч из них (по разным подсчетам) нуждаются в опиоидных анальгетиках.
Что и почему болит при раке?
Чтобы разобраться, какой подход нужен для купирования боли, врачу-онкологу нужно понять ее причину и происхождение.
Одна из больших трудностей диагностики ЗНО (злокачественных новообразований) — у пациента часто сначала вообще ничего не болит. Опухоль банально может быть пока слишком маленькой.
Еще такое случается, если опухоль растет в неплотных тканях (таких как молочная железа) или увеличивается внутри полости органа (например, желудка). Также без боли могут развиваться те виды рака, при которых нет солидных первичных опухолей — лейкозы, злокачественные заболевания системы кроветворения.
В нашей практике были случаи, когда бессимптомно протекали даже IV стадии онкологических процессов — вплоть до появления множественных метастазов пациенту не было больно.
Во всех остальных случаях, когда боль присутствует, врачу важно знать, из-за чего она появилась. По причинам возникновения выделим три основных группы.
Схема прохождения ноцицептивного и других сигналов от внешних раздражителей
При онкологических заболеваниях ноцицептивная боль, чаще всего, является реакцией на саму опухоль или метастазы. Так, метастазы в позвоночнике могут давать прорывную, резкую боль при перемене положения тела пациентом.
Нейропатическая боль. Ее причина — нарушение в работе нервных структур — нервов, спинного или головного мозга. Сочетает два фактора: с одной стороны, интенсивность — пациенту очень больно, иногда не помогают даже сильнодействующие анальгетики. С другой стороны — затруднена локализация. В отличие от острой ноцицептивной боли, пациент часто не может сказать, где именно у него болит.
Такая боль бывает вызвана ростом опухоли или метастаза, когда они давят, например, на позвоночник или защемляют нервные корешки. Также причиной, к несчастью, могут быть и побочные эффекты противоопухолевого лечения.
Дисфункциональная боль. Тот случай, когда органические причины боли отсутствуют, но она не уходит: например, опухоль уже удалили, заживление после операции прошло, а боль осталась. Бывает, что боль, по оценке самого пациента, гораздо сильнее, чем должна быть при его состоянии здоровья.
В таких случаях необходимо учитывать психологическое состояние пациента. Сильный стресс может заметно повлиять на изменения восприятия, вплоть до полностью психогенных болей.
Наша клиническая практика показывает, насколько сильно помогает в подобных случаях знание онкопсихологии. В России далеко не все врачи уделяют ей должное внимание, хотя именно в такой ситуации она помогает стабилизировать состояние пациента и уменьшить его мучительный болевой синдром.
- боль во время заживления после операций;
- спазмы и судороги;
- изъязвление слизистых;
- суставные и мышечные боли;
- кожные воспаления, дерматиты.
Сколько боли, в баллах?
Для выбора адекватной анальгезии врач должен понимать, насколько человеку больно, постараться понять, где именно болит и как долго. От этого зависят назначения в рецепте на обезболивание. Кроме уточняющих вопросов о характере и локализации боли, врач обязательно оценивает ее интенсивность.
Во всем мире для этого используют шкалы НОШ (нумерологическая оценочная шкала) и ВАШ (визуально-аналоговая шкала), либо гибридные варианты — в зависимости от возраста и состояния пациента. Совсем маленьким детям и очень пожилым людям, а также пациентам с когнитивными нарушениями бывает сложно ответить на стандартные вопросы. Иногда приходится работать с такими только по поведению и выражению лиц.

Шкала оценки боли от 0 (ничего не болит) до 10 (нестерпимо больно)
Важно при этом получить как можно больше дополнительной информации: если пациент считает, что терпеть — достойное занятие, а жаловаться — недостойное, или выяснится, что у пациента были периоды злоупотребления и зависимостей, это может внести коррективы в терапию болевого синдрома.
Мы уже затронули тему работы с психологическим состоянием больного, и коснемся ее еще раз — об этом важно помнить и врачам, и близким пациента. ВОЗ даже ввела для этого специальное понятие: суммарная боль. Она охватывает не только физические раздражители, но и эмоциональные и социальные негативные аспекты жизни пациента.
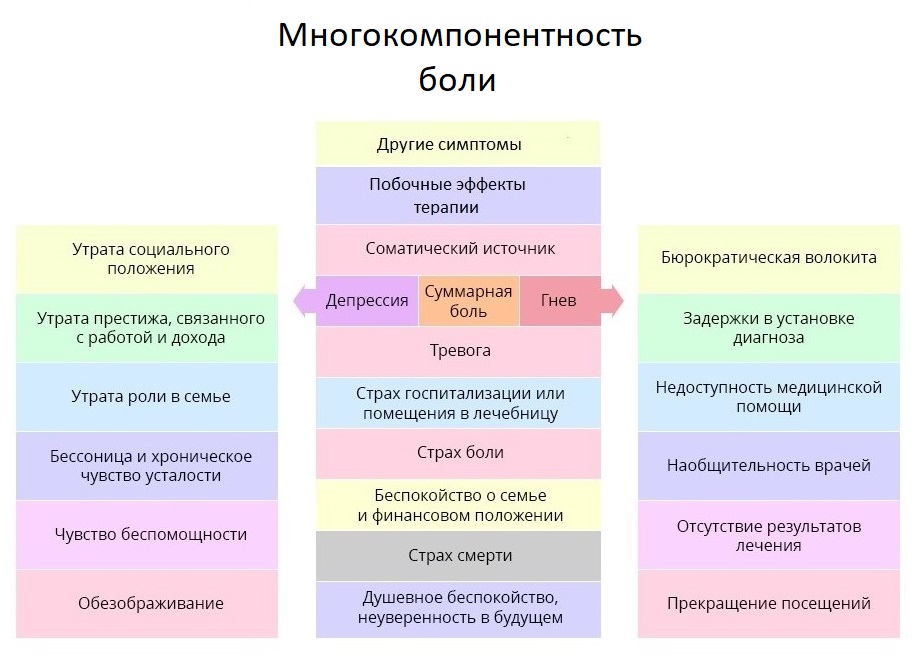
Чем лечат боль при раке, или куда ведет лестница обезболивания
Наверное, каждый врач считает более правильными и удачными те препараты, которые оказались наиболее действенными в его личном практическом опыте. Но любой онколог, стремясь купировать болевой синдром, должен помнить про рекомендации ВОЗ для лечения онкологических болей.
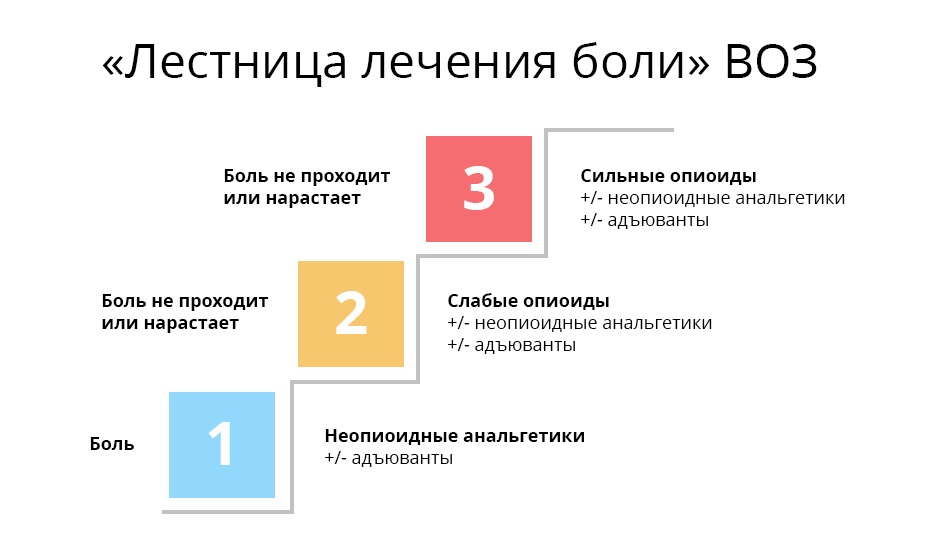
Первая ступень. При слабой боли начинают с ненаркотических анальгетиков и нестероидных противовоспалительных средств и препаратов (НПВС/НПВП). Это привычные безрецептурные парацетамол, ибупрофен, аспирин и др. При мышечной и суставной боли назначают диклофенак и др.
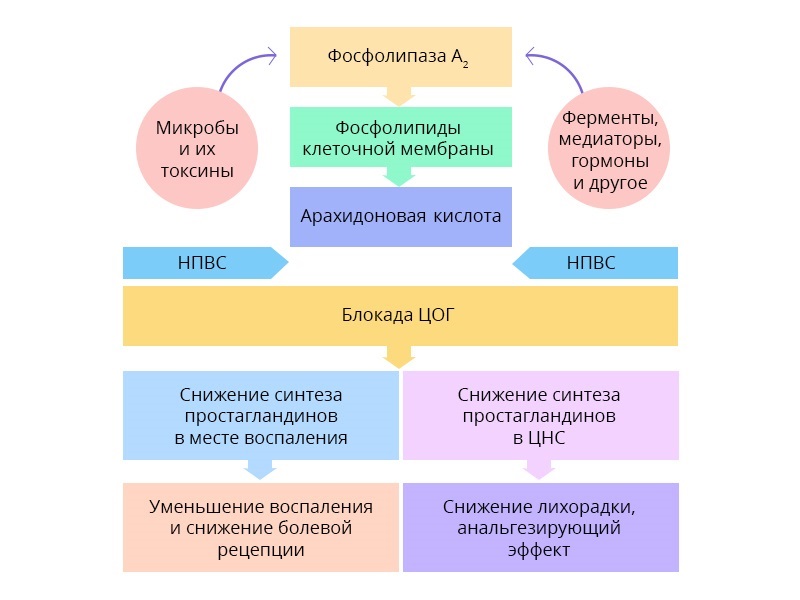
Схема действия НПВС — они блокируют фермент циклооксигеназу, снижая синтез простагландинов, тем самым уменьшая чувствительность болевых рецепторов.
Такие препараты не вызывают привыкания и зависимости, но в большой дозировке могут навредить ЖКТ, поэтому бесконечно и бесконтрольно дозу увеличивать нельзя, чтобы не усложнить ситуацию желудочным кровотечением.
Эндорфины — нейромедиаторы, одна из функций которых — тормозить передачу слабых болевых импульсов из спинного мозга в головной. Это позволяет нам не плакать от боли каждый раз, когда мы ставим локти на стол или спрыгиваем с высоты полуметра. Но при интенсивной боли выработка эндорфинов уменьшается. Опиоидные рецепторы освобождаются, нервные импульсы не тормозятся, человек испытывает боль.
Трамадол принимают вместе с анальгином, парацетамолом и другими медикаментами первой ступени — эффект получается комплексным: одновременное воздействие и на центральную, и на периферическую нервную систему.
Важно, что трамадол, хотя и является опиатом — относится к ненаркотическим анальгетикам. Пациенту проще его получить и не нужно бояться потенциальной зависимости.
Третья ступень. На этой ступени оказываются врач и его пациент, когда ему уже перестали помогать слабые опиаты. В дело вступают сильные опиаты, основной — морфин. Сильные опиаты связываются с опиоидными рецепторами гораздо надежнее слабых, поэтому действуют мощнее. Однако, такой эффект стоит дорого: эти препараты уже могут вызывать зависимость — но только, если употреблять их неправильно и бесконтрольно.
Важно, что на каждой ступени может использоваться так называемая адъювантная, то есть вспомогательная, терапия. Адъювантные препараты не обезболивают самостоятельно, но в сочетании с основными анальгетиками либо усиливают их действие, либо нивелируют побочные эффекты. В эту группу входят антидепрессанты, кортикостероиды, противорвотные и противосудорожные, антигистаминные и т. д.
Почему так важно соблюдать рекомендации и принципы ВОЗ?
Таким образом, ВОЗ дает основные принципы и рекомендации для плавного перехода со ступеньки на ступеньку, которые помогают избегать тупика в терапии — когда боль усиливается, а средств борьбы с ней уже не осталось.
Такое случается, если онколог назначает опиоидные препараты раньше времени или в дозе больше необходимого. Если прыгнуть с кеторола на промедол (как, к сожалению, делают некоторые врачи — кто по неопытности, кто из-за отсутствия нужных препаратов), то сначала эффект может превзойти ожидания. Но затем получается, что боль станет требовать увеличения дозировки быстрее, чем предписано безопасным режимом. Ступеньки закончатся раньше, чем вы пройдете нужное количество шагов. В этом случае врач сам у себя отнимает средства лечения.
Что, кроме уколов?
Строго говоря, как раз уколы, сиречь инъекции, в современном обезболивании стараются не использовать. Выбирать для обезболивания самый болезненный метод введения как-то нелогично.
Поэтому все популярнее сейчас Трансдермальный метод введения — в виде пластырей.
В отличие от инъекций — максимально удобен для пациента. У него есть свои ограничения, конечно — по температуре тела, по количеству подкожно-жировой клетчатки, но в большинстве случаев он хорош:
- препарат (обычно фентанил) высвобождается постепенно, хватает на 72 часа;
- не требует контролировать время приема таблеток или введения препаратов;
- исключает передозировку (это важно для наркотического анальгетика).
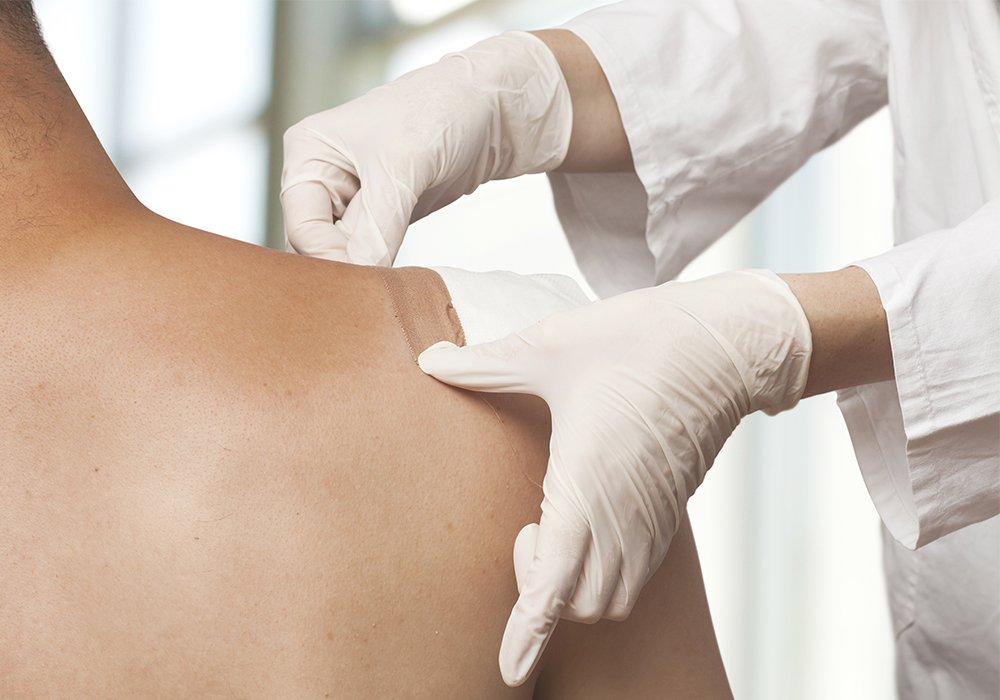
Фентаниловый пластырь — сильное, безопасное и комфортное обезболивание
Эпидуральная анестезия. Да, ее делают не только беременным. Те же препараты, что при спинальной анестезии, вводят в полость между твердой мозговой оболочкой и стенками позвоночного канала. Эпидуральная анестезия используется на поздних стадиях, при метастатическом поражении костей, когда боль не снимается инъекциями и препаратами перорально.
Паллиативная химио-, таргетная и лучевая терапия. Она используется не с целью разрушить опухоль, а с целью просто сделать ее меньше, чтобы освободить сдавленные нервные узлы, вызывающие боль.
Нейрохирургические методы. Нейрохирург надрезает корешки спинномозговых или черепных нервов. Это не приводит к утрате двигательной активности (хотя может потребовать реабилитации), но мозг лишается возможности получать болевые сигналы по этому пути.
Радиочастотная абляция (РЧА). В первом нашем посте, про паллиативную медицину, мы прикрепляли видео о том, как этот метод помог пациентке избавиться от болевого синдрома на последней стадии рака. Тогда РЧА применялась для того, чтобы разрушить метастазы, давившие на нервные корешки спинного мозга.
В случаях же, когда разрушить метастазы или саму опухоль невозможно, РЧА можно использовать для разрушения проводящих нервных путей. Это похоже на предыдущий вариант, только хирург действует не скальпелем, а специальной иглой, разогретой радиочастотными колебаниями до высокой температуры.
Нейролизис при помощи эндосонографии. Нейролизис — это разрушение нервного пути, проводящего боль, с помощью специальных химических растворов. Под контролем ультразвука эндоскоп подводят точно к чревному (солнечному) нервному сплетению через ЖКТ и разрушают часть нервных волокон. Обезболивающий эффект от процедуры наступает в 90% случаев при раке желудка или, например, поджелудочной железы. Сохраняется результат процедуры от месяца до года в редких случаях. Все зависит от скорости развития опухоли. При том, что в случае с применением препаратов-анальгетиков, их пришлось бы применять еженедельно.
Вертебропластика. Этот способ можем пояснить на живом примере из собственной практики. Повреждение позвоночника метастазами приводит к разрушению тела позвонка. Костная структура позвонка деформируется, происходит компрессия (сдавливание) спинномозговых корешков. Возникает корешковый компрессионный сидром, который сопровождается сильными болями. Вертебропластика укрепляет тело пораженного позвонка, чтобы он перестал давить на нервные корешки.
Операция малоинвазивная, ее проводят под местным обезболиванием и контролем компьютерной томографии. В тело позвонка вводится специальная игла-канюля, одновременно специальным инструментов восстанавливается высота позвонка. В полость позвонка вводится костный цемент. Результат вмешательства также контролируется КТ исследованием. В 98% случаев вертебропластика устраняет болевой синдром сразу же после окончания операции. Период реабилитации минимальный, через пару часов пациент может принимать вертикальное положение.
Так что, вариантов помочь пациенту с болевым синдромом у хорошего онколога сегодня много. Мы убеждены, что вне зависимости от стадии его рака, человек может максимально долго иметь нормальное качество жизни, без ограничений и страданий.
Главная боль — несовершенство системы
Проблема недостаточного обеспечения сильными анальгетиками больных с тяжелыми диагнозами — одна из самых, уж извините, больных проблем в российской онкологии в частности и паллиативной медицине в целом.
После самоубийства контр-адмирала Апанасенко в 2014 начались какие-то подвижки, но далеко не все так радужно, как обещалось.
Чтобы страха, а значит, и потенциальной ненужной боли, не осталось, давайте разъясним, какой порядок действий, нужный для получения наркотического препарата.
Кто выписывает рецепт?
- врач-онколог,
- участковый терапевт,
- врач любой специальности, который прошел обучение работе с наркотическими и психотропными веществами.
Сколько действует рецепт?
Нужно ли сдавать ампулы?
Нет. По закону, никто не вправе требовать от пациента или его родных сдавать использованные ампулы, пластыри и упаковки от наркотических анальгетиков.
Может кто-то из родственников получить рецепт и препарат от имени больного?
- Чтобы выписать рецепт, врач должен провести осмотр. Но если пациент не может добраться до больницы, он имеет право вызвать врача на дом.
- За печатью все же придется отправить кого-то из близких в поликлинику — печать лечебного учреждения на рецепте обязательна.
- Получить препарат в специально указанной аптеке может как сам пациент, так и его доверенное лицо (с паспортом и копией паспорта пациента)
Что делать, если возникли сложности с получением обезболивающего?
- Звонить на горячую линию Министерства здравоохранения: 8-800-200-03-89,
- Росздравнадзора: 8-800-500-18-35,
- В страховую компанию, у которой оформлен ваш полис ОМС.
В заключение хочется как-то обобщить все сказанное по этой тяжелой теме:
Пусть у вас еще очень-очень долго ничего не болит!
Читайте также:





