Кисты продольного протока придатка яичника образуется из
При небольших размерах кист можно ограничиться наблюдением, при значительных размерах проводят крио- и лазеродеструкцию, в настоящее время отдают предпочтение радиохирургическому методу.
Кисты маточных труб
Эти кисты практического значения не имеют. Нередко обнаруживаются во время операции на ампулярных отделах труб маленькие кисты — морганиевы гидатиды, которые происходят из остатков гартнерова хода. Удаляют их попутно при операциях на трубах и яичниках.
Контрольные вопросы и задачи
Выберите один или несколько правильных ответов.
1. Кисты продольного протока придатка яичника (гартнерова хода) образуются из:
1) рудимента протока первичной почки;
2) рудимента парамезонефрического (мюллерова) протока;
3) рудимента урогенитального синуса;
4) парауретральных ходов;
5) закладки первичной почки.
2. Параовариальная киста образуется из:
1) вольфова протока;
2) мюллерова протока;
3) гартнерова протока;
5) урогенитального синуса.
3. К врожденным кистам относятся:
1) ретенционная киста шейки матка;
2) киста яичника;
3) киста гартнерова хода;
4) параовариальная киста;
4. Киста большой железы преддверия влагалища возникает в:
1) сальных железах вульвы;
2) потовых железах вульвы;
3) парауретральных железах;
4) из влагалищного отростка брюшины;
5) бартолиновых железах.
5. Киста большой железы преддверия влагалища образуется в результате:
1) облитерации выводного протока и задержки секрета;
2) распада тканей;
3) нарушения эмбриогенеза;
4) паразитарных заболеваний;
5) травмы вульвы.
6. Киста гартнерова хода образуется из:
1) парамезонефрального протока;
2) вольфова протока;
3) мюллерова протока;
4) мезонефрального протока;
7. К истинным опухолям яичника относятся:
1) фолликулярная киста яичника;
2) киста желтого тела;
3) параовариальная киста;
8. Кисты шейки матки образуются в результате:
1) распада тканей (при некрозах);
2) накопления секрета при нарушении оттока;
3) паразитарного генеза;
4) травмы шейки матки.
9. К методам лечения кисты большой железы преддверия влагалища относятся:
2) экстирпация железы;
10. К этиологическим факторам развития фолликулярной кисты относятся:
2) воспалительные процессы придатков матки;
3) позднее менархе;
5) применение КОК.
11. Лечение ретенционных образований яичника включает:
1) пункцию образования под контролем УЗИ;
2) немедленное оперативное лечение;
3) комплексную противовоспалительную терапию;
4) назначение КОК;
5) назначение витаминов А, С и Е.
12. Объем оперативного вмешательства при неосложненных ретенционных образованиях яичников состоит из:
1) удалении кисты;
2) резекции яичника;
13.Больная 31 года обратилась к врачу-гинекологу с жалобами на увеличение большой половой губы справа, затруднение при ходьбе и половом акте.При осмотре обнаружено образование в толще нижней трети правой большой половой губы диаметром 6 см тугоэластической консистенции, безболезненное.Диагноз? Что делать?
14.У женщины 28 лет при плановом профилактическом обследовании врачом-гинекологом при осмотре с помощью зеркал обнаружено: в верхней трети влагалища вдоль правой боковой стенки пролабирующее образование продолговатой формы с прозрачной жидкостью, при пальпации — мягкоэластической консистенции, диаметром 5 см, безболезненное. Диагноз? Что делать?
15. У больной 32 лет при профилактическом осмотре обнаружены множественные кисты шейки матки диаметром от 0,2 до 3 см, тонкостенные, с прозрачным содержимым, увеличение объема шейки матки. Три года назад больной проводилось лечение эктопии шейки матки — криодеструкция. Диагноз? Что делать?
6.2. Доброкачественные опухоли и опухолевидные образования яичников
Цель занятия:систематизировать знания студентов по основным видам новообразований яичников. Обучить их ранней диагностике и принципам терапии наиболее часто встречающихся опухолей яичников.
Задачи занятия: ознакомление студентов с патогенезом, клиникой, диагностикой, дифференциальной диагностикой, профилактикой и принципами лечения кист и доброкачественных опухолей яичников.
Студент должен уметь: определить образование яичника при вагинальном исследовании, установить наличие опухоли на сонограммах. На основании данных общего, специального обследования, а также дополнительных методов исследования правильно поставить диагноз и выработать тактику ведения больной с ретенционными кистами и доброкачественными опухолями яичников.
Место проведения занятия: учебная комната, гинекологическое отделение, операционная.
Оснащение: таблицы, видеофильмы, макропрепараты, микропрепараты, муляжи, истории болезни, ультразвуковые снимки, компьютерные презентации по теме.
План организации занятия.
· Организационные вопросы, обоснование темы.
· Контроль исходного уровня знаний студентов.
· Учебная комната. Теоретическое изучение темы с использованием компьютерной презентации.
· Работа в гинекологическом отделении: демонстрация 2‑3 больных с заболеванием соответственно теме. Разбор истории болезни, присутствие на операции.
· Обобщение занятия в учебной комнате, ответы на вопросы. Домашнее задание.
Опухоли яичников — часто встречающаяся гинекологическая патология, занимающая второе место среди опухолей женских половых органов. Частота опухолей яичников за последние 10 лет увеличилась с 6–11% до 19–25%. Большинство новообразований яичников являются доброкачественными. На их долю приходится около 75‑87% от всех истинных опухолей яичников. До 11% чревосечений, выполняемых в гинекологических стационарах, предпринимаются по поводу опухолей и кист яичников или их осложнений.
Код по МКБ-10:
· D27 — доброкачественные новообразования яичника.
· N83.0 — фолликулярная киста яичника.
· N83.1 — киста желтого тела.
· N83.2 — другие и неуточненные кисты яичника.
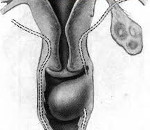
Киста гартнерова хода – это эмбриональное доброкачественное неопухолевое образование, чаще локализующееся в переднебоковой стенке влагалища. Обычно протекает бессимптомно, обнаруживается случайно в виде одиночных или множественных узлов размером 2-3 см (реже – 6 см и более). Наличие крупных кист может сопровождаться дискомфортом при мочеиспускании, диспареунией, являться препятствием для родов через естественные пути. Для установления диагноза применяется осмотр в гинекологическом кресле, ультрасонография. Неосложнённое бессимптомно протекающее заболевание не требует лечения. В иных случаях показана хирургическая операция – иссечение кисты.
МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение кисты гартнерова хода
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Киста гартнерова хода (мезонефральная киста влагалища), названного по имени датского анатома Гартнера, описавшего его в начале XIX века, представляет собой полость, образованную рудиментарными остатками мезонефрального (вольфова) протока и заполненную серозно-слизистой жидкостью. Однокамерные, реже многокамерные кисты располагаются под эпителием вагинальной стенки. Их рост не имеет пролиферативной природы и обусловлен лишь скоплением жидкости. Малигнизация регистрируется крайне редко. Гартнеров канал присутствует у четверти женщин, мезонефральные кисты образуются у 1% в любом возрасте, чаще выявляются в 20-40 лет.

Причины
Этиология заболевания изучена мало. Гартнеровы кисты являются дизонтогенетическими, происходящими из эмбрионального канала, не подвергшегося редукции. Само по себе незаращение остаточного вольфова протока патологией не считается и служит лишь фоном для развития кисты. Оно может быть обусловлено наследственной предрасположенностью, спонтанными мутациями, воздействием тератогенных факторов (ионизирующего излучения, приёма лекарственных препаратов) на организм матери во время беременности.
Даже при наличии рудиментарного протока киста присутствует не всегда, к патологии приводит скопление жидкости в просвете канала. В большинстве случаев каких-либо предпосылок выявить не удаётся. У 10% женщин болезнь носит семейный характер. Одной из основных причин возникновения объёмного образования считается травма стенок влагалища вследствие вагинальных родов, хирургических операций на влагалище, кольпоскопии. Поскольку развитие мезонефроса тесно связано с процессом нефрогенеза, киста гартнерова хода нередко сочетается с врождёнными пороками мочевыделительной системы – эктопией мочеточника, гипоплазией почки.
Патогенез
Эмбриональные остатки гартнеровых ходов образуются в антенатальном периоде в процессе формирования мочеполовой системы плода из вольфова протока. Этот проток представляет собой выводной канал первичной почки – первичный мочеточник. По мере развития эмбриона мезонефральный канал утрачивает свою первоначальную функцию, переходя у эмбриона мужского пола в канал придатка яичка, семявыводящий и семяизвергающий протоки. У эмбриона женского пола вольфов проток подвергается редукции, сохраняются лишь его рудиментарные остатки в виде придатков яичника – эпоофорона и параофорона.
У четверти новорождённых девочек сохраняется также дистальная часть мезонефрального протока – гартнеровы ходы, представляющие собой отрезки канала, проходящего через параметрий вдоль рёбер матки, проникающего в её ткани на уровне внутреннего зева, тянущегося продольно через шейку матки и переднебоковые стенки влагалища до его преддверия. Предполагается, что кистозное превращение этих протоков обусловлено повышением секреции их эпителия.
У одних больных кисты являются врождёнными, сформировавшимися ещё до рождения, у других жидкость в гартнеровых ходах скапливается на любом отрезке (чаще в репродуктивном возрасте) постнатального периода. Обычно образования локализованы вдоль стенок влагалища, изредка могут обнаруживаться в области параметрия. Рост гартнеровых кист происходит преимущественно в сторону просвета влагалища, не нарушая топографии соседних анатомических структур, но наличие крупных образований может приводить к смещению уретры.
Симптомы
У трёх четвертей пациенток заболевание протекает бессимптомно. В таких случаях небольшое, мягко- или тугоэластической консистенции овальное образование или их череда, расположенная по вертикальной линии на боковой стенке вагины, обнаруживаются самой женщиной или становятся случайной находкой врача при гинекологическом осмотре. Субъективные признаки начинают проявляться при достаточно крупном размере кисты или её воспалении.
Объёмные кисты гартнерова протока сопровождаются затруднением и болезненными ощущениями во время полового акта, дискомфортом при физической нагрузке, ходьбе, сидении. Кисты, расположенные в нижних отделах влагалища, могут выбухать наружу через половую щель. Если образование локализовано вблизи уретры, наблюдается болезненность мочеиспускания, частые позывы, ощущение неполного опорожнения мочевого пузыря. При нарушении целостности кистозной стенки происходит излитие из влагалища светло-жёлтой вязкой жидкости.
Осложнения
Основным осложнением мезонефральной кисты является её нагноение, обычно обусловленное травмой (в том числе ятрогенной) стенки, наличием инфекций мочеполовой сферы. При вовлечении в гнойный воспалительный процесс окружающих тканей может развиться параметрит, пельвиоперитонит, сепсис – состояния, представляющие угрозу для жизни, часто приводящие к образованию спаек в малого таза, вторичному бесплодию.
К тяжелейшим последствиям заболевания относится мочеполовой свищ, возникший в результате гнойного расплавления стенки уретры или её ранения в ходе хирургического иссечения кистозного образования. В единичных случаях эпителий гартнерова протока становится источником мезонефральной аденокарциномы влагалища и шейки матки, нередко поражающей не только взрослых женщин, но и девочек допубертатного возраста (3-12 лет).
Диагностика
Диагностика гартнеровых кист проводится гинекологом. Установление первичного диагноза не представляет особых затруднений ввиду мануальной и визуальной доступности патологического очага. Обязательные диагностические мероприятия включают клинический осмотр, ультрасонографию. Морфологическая верификация диагноза обычно производится после хирургического лечения.
- Клинический осмотр. Проводится пальцевое вагинальное исследование, осмотр в зеркалах (для адекватной визуализации средней и нижней третей влагалища применяются зеркала по Симсу или Отто). Гартнеровы кисты обычно обнаруживаются по боковым стенкам вагины в проекции одноимённых ходов. О доброкачественной природе образования свидетельствует его подвижность, чёткое отграничение от окружающих тканей.
- Ультразвуковое исследование. Оптимальным по точности, достоверности и доступности среди инструментальных методов диагностики объёмных образований является трансвагинальное УЗИ. К ультразвуковым признакам кисты относятся чёткие контуры, однородное гипоэхогенное содержимое полости, отсутствие сообщения с мочеиспускательным каналом.
Мезонефральную кисту следует дифференцировать с уретральным дивертикулом, первичными и метастатическими злокачественными новообразованиями влагалища, вагинальным эндометриозом. Крупные кисты, пролабирующие в половую щель, могут симулировать генитальный пролапс. Дифференциальный диагноз с другими кистозными образованиями (парамезонефральными, скинниевыми кистами) не представляет особой практической ценности.
Лечение кисты гартнерова хода
Лечение кист обычно проводится амбулаторно. При небольших образованиях без признаков инфицирования, не беспокоящих пациентку, ограничиваются выжидательной тактикой. К лечебным мероприятиям сразу приступают в случае объёмных кист, сопровождающихся болезненной симптоматикой, или при нагноении образований любого размера. При наличии урогенитальных инфекций предварительно показан курс антибиотикотерапии, местного лечения антисептиками.
Эффективных методов терапии заболевания не существует. Если ранее достаточно широко применялся метод склерозирования кистозной полости, заключающийся в её опорожнении с помощью прокола и введении склерозирующего раствора, то в современной гинекологии к консервативному лечению практически не прибегают ввиду высокой вероятности рецидивов, гнойных осложнений, сложности выполнения последующей хирургической операции при её необходимости.
Основным методом лечения гартнеровых кист является хирургическое вмешательство. Выполняется вылущивание кистозного образования вместе с капсулой. Операция проводится гинекологом, чаще всего под местной анестезией. Обычно пациентка в тот же день выписывается домой. В сложных случаях, при близком взаимоотношении кисты с мочевыводящими путями к лечению привлекается уролог или урогинеколог. Удалённый материал передаётся для гистологического исследования с целью исключения злокачественной неоплазии.
Прогноз и профилактика
Прогноз, как правило, благоприятный. У 75% больных патология без лечения никак не влияет на качество жизни и реализацию репродуктивной функции. После радикального оперативного вмешательства рецидивы наблюдаются лишь у трёх-пяти пациенток из ста. Во избежание осложнений больным с образованиями незначительных размеров показано наблюдение гинеколога. Крупные кисты подлежат своевременному хирургическому лечению с предварительной тщательной санацией влагалища, точным определением взаимоотношения кистозной полости с соседними анатомическими структурами средствами лучевой визуализации.

Киста яичника — доброкачественное новообразование, развивающееся непосредственно в тканях яичника или в надъяичниковом придатке. Это полая капсула, заполненная внутри жидкостью (кровью, серозной жидкостью и т.д.). Кисты яичников могут выявляться у пациенток любого возраста. В 15% случаев эти новообразования диагностируют в период климакса (в первые 5 лет). Иногда кисты яичников выявляются даже у новорожденных. И все же данная патология развивается преимущественно у женщин репродуктивного возраста. Часто такие новообразования диагностируют у женщин с нарушениями менструального цикла, хотя они могут развиться и при его нормальном течении.
Виды кист яичников
Кисты яичников бывают:
- левосторонними (возникают на левом яичнике);
- правосторонними (на правом яичнике);
- двусторонними (развиваются сразу на обоих яичниках).
Также подобные новообразования делятся на такие виды:
- однокамерные (представляют собой полость без перегородок);
- многокамерные (разделены внутри перегородками).
- Маленькие — до 2,5 см. На начальных стадиях новообразования миниатюрны и не имеют ножки.
- Большие — более 5 см. Капсула постепенно увеличивается в результате увеличения в ней количества жидкости. У нее образуется ножка (киста визуально начинает напоминать гриб).
Кисты яичников, которые похожи на опухоль лишь по внешнему виду (то есть опухолями в прямом смысле не являются) и возникают вследствие скопления жидкости внутри того или иного полостного образования, называются ретенционными. Они растут исключительно за счет растяжения стенок капсулы (которое происходит при увеличении внутри нее количества жидкости внутри). Разрастания тканей при этом не происходит.
Ретенционные кисты не имеют тенденции к озлокачествлению (перерождению в раковые опухоли) и подразделяются на следующие разновидности:
- Фолликулярные (диагностируются в 73% всех случаев ретенционных кист). Чаще всего возникают при наличии незначительных гормональных сбоев. При обычных условиях яйцеклетка созревает внутри фолликула яичника. Затем фолликул лопается, яйцеклетка выходит наружу и продвигается по маточным трубам. При наличии какого-либо сбоя разрыва фолликула не происходит. Яйцеклетка остается внутри него. Затем на месте этого фолликула развивается новообразование. Если фолликулярных кист образовалось несколько, данное патологическое состояние называют поликистозом яичников.
- Кисты желтого тела (лютеиновые). После выхода яйцеклетки на месте лопнувшего фолликула образуется желтое тело — своеобразная железа внутренней секреции, вырабатывающая женский половой гормон прогестерон. Так организм готовится к возможной беременности. Если оплодотворения не происходит, потребность в желтом теле отпадает, и оно постепенно рассасывается. Начинается менструация. В ряде случаев при ненаступлении беременности желтое тело не исчезает, и на его месте развивается киста.
- Эндометриоидные. Возникают при эндометриозе, внутри заполнены коричневой жидкостью (менструальной кровью). Эндометрий — это внутренняя слизистая оболочка матки (к нему в случае наступления беременности прикрепляется оплодотворенная яйцеклетка). На протяжении менструального цикла в нем происходят изменения. В первой половине цикла под воздействием повышенного уровня эстрогенов эндометрий растет, утолщается. В это же время в фолликуле яичника созревает яйцеклетка. В середине цикла она выходит из фолликула. Если ее оплодотворения не происходит, уровень женских гормонов в организме понижается обратно, а верхний слой эндометрия отторгается и выходит вместе с менструальной кровью. В начале следующего менструального цикла эндометрий обновляется. При нарушениях гормонального фона эндометрий начинает выходить за пределы матки и проникает в другие ткани и органы. Это патологическое состояние называют эндометриозом. Эндометриоидная киста может развиться при появлении эндометриоидной ткани на поверхности яичника. Из ткани формируется капсула, заполняющаяся во время менструации кровью. Со временем кровь густеет и приобретает коричневый цвет, поэтому эндометриоидные кисты также иногда именуют шоколадными.
- Текалютеиновые. Возникают из фолликулов при избытке в них ХГЧ (хорионического гонадотропина) при пузырном заносе (аномалии развития плодного яйца при беременности) или наличии хориокарциомы (злокачественной опухоли). Текалютеиновые кисты в большинстве случаев являются двусторонними (возникают на обоих яичниках).
- Параовариальные. Развиваются из тканей придатка яичника (пароовариума, рудиментарного органа, состоящего из множества небольших нефункционирующих протоков) из-за скопления жидкости в протоке параовариума. Располагаются такие кисты между яичником и фаллопиевой трубой. Обычно являются однокамерными.
Так как фолликулярные и лютеиновые кисты образуются из-за нарушения процесса выхода яйцеклетки из фолликула, их также называют функциональными. Они склонны к саморассасыванию в течение 1-3 менструальных циклов. Однако сами по себе они исчезают не во всех случаях, поэтому в этот период (время, когда предположительно киста должна рассосаться) пациентка должна находиться под наблюдением врача.
Если происходит кровоизлияние в полость функционального новообразования, оно трансформируется в геморрагическую кисту, заполненную кровью или кровяными сгустками. Она опасна тем, что существует высокий риск ее разрыва.
Существуют также кистомы — истинные доброкачественные опухоли, часто бывают многокамерными. Внутри они, как и ретенционные кисты, заполнены жидкостью, но в них уже происходит разрастание тканей, и они способны озлокачествляться (трансформироваться в раковые новообразования).
К кистомам относятся:
- Цистаденома (эпителиальная опухоль яичника, образуется из тканей эпидермиса). В зависимости от характера содержимого, различают серозные (гладкие кисты с серозной жидкостью), муцинозные (со слизистым содержимым) и серозно-папиллярные (с сосочковой поверхностью и серозным содержимым) кисты.
- Дермоидная киста. Относится к классу тератоидных опухолей. Причиной образования тератоидов являются нарушения эмбрионального развития. Девочка уже рождается с зачатком дермоидной кисты в ткани яичника. Однако растут такие новообразования медленно, и до определенного момента могут не выявляться ни в результате УЗИ, ни во время гинекологических осмотров. Они обычно диагностируются в подростковом возрасте (так как из-за гормонального всплеска начинают расти быстрее) или позднее. Дермоидная киста представляет собой капсулу, внутри которой находятся разные ткани организма — жир, кости, волосы, хрящи и даже зубы. Дермоидная киста образуется из экзодермы — эмбрионального зачатка.
Причины возникновения
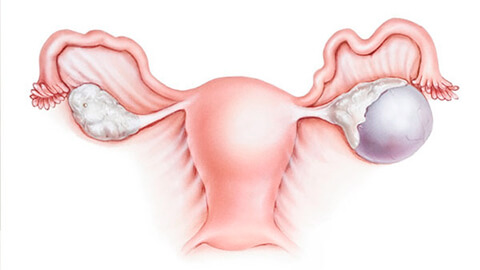
К главным причинам развития кист яичников относят процессы, приводящие к замедлению оттока и задержке венозной крови в органах малого таза:
- гормональные нарушения;
- воспалительные заболевания органов малого таза.
Риск возникновения новообразований увеличивают:
- эндокринные патологии (например, сбои работы щитовидной железы);
- нерегулярный менструальный цикл;
- ожирение;
- прием гормональных препаратов (для контрацепции или при подготовке к ЭКО);
- хронические воспалительные заболевания мочевого пузыря и кишечника;
- курение;
- аборты;
- некоторые лекарственные препараты, назначающиеся при злокачественных опухолях молочных желез;
- врожденные аномалии развития тканей;
- слишком раннее начало менструаций (до 11 лет);
- стрессы;
- операции на органах половой системы.
Также риск развития новообразований повышается у пациенток, у которых ранее уже были диагностированы кисты.
Симптомы
В ряде случаев кисты (особенно функциональные) не проявляют себя никакими симптомами. Поэтому важно регулярно совершать профилактические визиты к гинекологу (1-2 раза в год).
Конкретные симптомы зависят от вида кисты и скорости ее роста. Болезненные ощущения наблюдаются с той стороны, с которой расположено новообразование (справа, слева или сразу с обеих). Заболевание может проявляться такими признаками, как:
- тянущие или ноющие боли (или чувство распирания внизу живота), усиливающиеся во время полового акта, физических нагрузок, мочеиспускания или месячных;
- нарушения менструального цикла (месячные отсутствуют или их период удлиняется);
- бесплодие;
- увеличение живота (если киста крупная);
- кровянистые выделения из влагалища;
- учащение мочеиспусканий, запоры (при росте кисты и, как следствие, сдавливания внутренних органов);
- уплотнение (которое можно прощупать) в брюшной полости.
К дополнительным симптомам (могут наблюдаться помимо приведенных выше) относятся:
- увеличение объема менструальных выделений;
- постоянная сильная жажда;
- резкое снижение или увеличение веса без объективных причин;
- нарушения артериального давления;
- рост волос на лице;
- повышение температуры тела (от 38 градусов и выше);
- тошнота, рвота.
Возможные осложнения
При отсутствии лечения и прогрессирующем росте кисты яичника могут развиться следующие осложнения:
- Кровоизлияние в полость кисты и последующая трансформация функционального новообразования в геморрагическое;
- Перекрут ножки кисты. При неполном перекруте (постепенном, на 90-180 градусов) происходит нарушение кровообращения, потеря подвижности кисты, образование спаек. При полном (остром) перекруте (на 360 градусов) может возникнуть некроз (отмирание тканей), ведущий к развитию перитонита (воспаления брюшины). Это опасное состояние, при котором медицинская помощь должна быть оказана незамедлительно. Полный перекрут ножки кисты проявляет себя такими симптомами, как снижение артериального давления и повышение температуры тела, тошнота и рвота, диарея или запор, резкие приступообразные боли внизу живота, отдающие в поясницу или ногу.
- Разрыв стенки кисты (может привести к развитию перитонита). Пациентка чувствует сильные односторонние боли внизу живота (в зависимости от расположения новообразования). Брюшная стенка напряжена. Может наблюдаться запор. Разрыв кисты способен произойти вследствие травм живота, физических нагрузок, полового акта, воспалительных заболеваний органов малого таза, нарушения гормонального фона, перекрута ножки кисты.
- Внутрибрюшное кровотечение (может наблюдаться при разрыве новообразования).
- Бесплодие.
Диагностика
Сначала гинеколог собирает анамнез и проводит общий и гинекологический осмотры. Затем назначаются следующие исследования:
- УЗИ органов малого таза;
- рентгенография, компьютерная томография;
- тест на беременность или анализ крови на ХГЧ (для исключения внематочной беременности);
- общие анализы крови и мочи.
Дополнительно могут понадобиться:
- анализы крови на онкомаркеры;
- лапароскопическое исследование с биопсией (в ходе которого одновременно можно осуществить лечение кисты);
- анализ крови на гормоны (для выявления причин развития кисты).
При наличии сопутствующих заболеваний (эндокринных, воспалительных патологий внутренних органов) может потребоваться помощь соответствующих специалистов: эндокринолога, гастроэнтеролога, уролога, терапевта и т.д.
Лечение
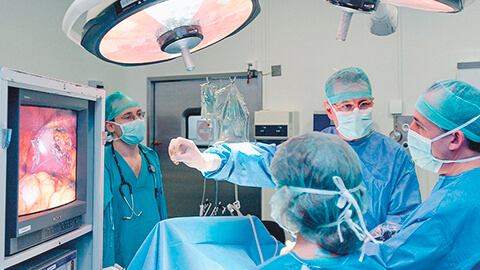
Лечение кист бывает как консервативным, так и хирургическим. При наличии функциональных новообразований может применяться выжидательная тактика, но пациентка во избежание развития осложнений находится под постоянным наблюдением врача.
Консервативная терапия подразумевает назначение гормональных препаратов. Если в течение 2-3 месяцев желаемых результатов лечения не наблюдается, проводится операция (цистэктомия), в ходе которой кисту удаляют, стараясь максимально сохранить ткани яичника.
Существует две разновидности цистэктомии:
Лазерное удаление кисты яичника — это разновидность лапароскопической операции. Ее осуществляют с помощью лазерных лучей, а не скальпеля.
В некоторых случаях (при особенно крупных размерах кисты, высоком риске развития рака, масштабных воспалительных процессах в яичнике) цистэктомия может не дать нужного результата. Тогда проводятся:
- Резекция яичника. Операция, во время которой, помимо удаления кисты, осуществляют также иссечение тканей яичника.
- Овариоэктомия. Киста удаляется вместе с яичником.
- Аднексэктомия. Производится удаление не только яичника, но и маточной трубы.
Профилактика кисты яичника
К профилактике кист и кистом яичников относятся:
- Здоровый образ жизни (правильное питание, отсутствие вредных привычек, регулярная двигательная активность).
- Применение методов контрацепции, позволяющих избежать нежелательной беременности и, как следствие, абортов.
- Нормализация веса.
- Своевременное лечение гинекологических и других воспалительных заболеваний.
При нарушении менструального цикла необходимо как можно скорее обращаться к гинекологу. Также важны регулярные профилактические осмотры — не реже 1-2 раз в год.
Читайте также:

