Киста у ребенка википедия
I
Киста (греч. kystis пузырь)
патологическая полость в органах и тканях, имеющая стенку и содержимое. Величина таких полостей, строение их стенки и характер содержимого варьируют в зависимости от происхождения К., давности их образования, локализации и др. Различают истинные К., внутренняя поверхность которых выстлана эпителием (реже эндотелием), и ложные К. (псевдокисты), лишенные специальной выстилки. К. бывают приобретенными и врожденными.
По механизму образования К. подразделяют на ретенционные, рамолиционные, паразитарные, травматические, дизонтогенетические и опухолевые. Ретенционные К. (как правило, приобретенные) образуются в железах, например слюнных, сальных, молочных, вследствие нарушения оттока продуцируемого ими секрета. Последний, накапливаясь в протоках железы или ее дольках, растягивает их, и постепенно образуется полость с сальным, слизистым, водянистым или другим содержимым.
Рамолиционные К. (кисты от размягчения) формируются в некротическом очаге после асептического распада и резорбции некротических масс. Стенка такой К. образована тканью органа, которая в дальнейшем может быть замещена соединительной тканью. Рамолиционные К. обнаруживаются в головном мозге, опухолях, альвеолярном отростке или теле челюсти (см. Зубная киста), а также в костной ткани в участках ее дистрофии (см. Костная киста).
Травматические К. возникают в результате повреждения эпителиальных тканей с их смещением. Локализуются на кистях рук, в радужной оболочке глаза, иногда в поджелудочной железе и костной ткани.
Образование дизонтогенетических (врожденных) К. связано с расширением сохранившихся эмбриональных каналов и карманов или с аномалией развития паренхиматозных органов. К дизонтогенетическим относятся бранхиогенные К., располагающиеся по боковой поверхности шеи; срединные К., возникающие из редуцированного щитовидно-язычного протока; паровариальные кисты (см. Яичники); эндометриальные К. яичников (см. Эндометриоз); множественные К. почек (рис.), печени и др. Нередко встречаются дермоидные К. (см. Дермоид), содержащие элементы эктодермы (роговые массы, волосы и т.д.).
Опухолевые К. формируются в опухолях железистого происхождения, например в кистомах яичников (см. Яичники, опухоли).
Некоторые К. могут иметь различное происхождение, например эпидермоидные кисты (Эпидермоидная киста) бывают ретенционными, травматическими и дизонтогенетическими.
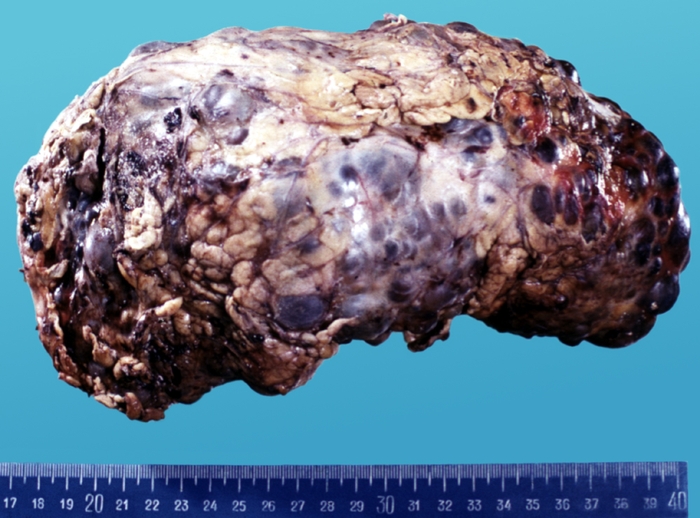
Рис. а). Микропрепарат почки при поликистозе (общий вид): паренхима почки замещена множественными кистами различной величины.
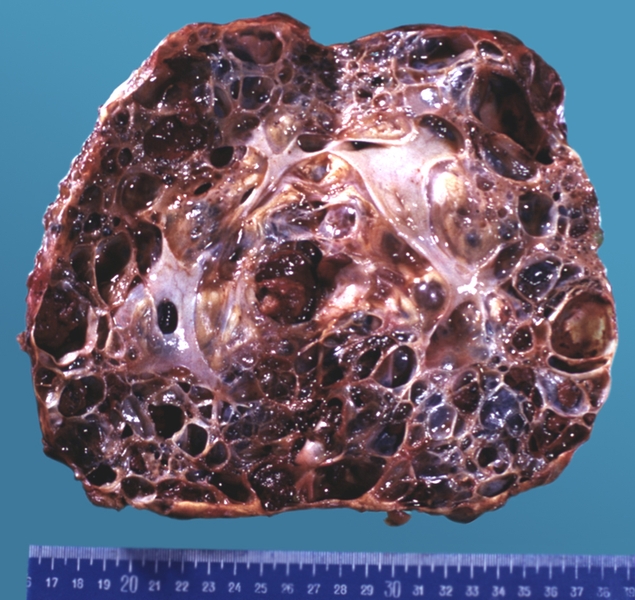
Рис. б). Микропрепарат почки при поликистозе (вид на разрезе): паренхима почки замещена множественными кистами различной величины.
II
Киста (cysta: греч. kystis пузырь)
патологическая полость в органе, стенка которой образована фиброзной тканью и часто выстлана эпителием или эндотелием.
Киста бартолиновой железы (с. glandulae Bartholini) — ретенционная К., образующаяся при закупорке выводного протока большой железы преддверия влагалища (бартолиновой железы).
Киста бранхиогенная (с. branchiogena; син.: К. жаберная, К. шеи боковая) — врожденная К. в тканях шеи, расположенная по внутреннему краю грудино-ключично-сосцевидной мышцы, ближе к углу нижней челюсти; механизм возникновения неясен; ранее считалось, что формируется из нередуцированных жаберных карманов.
Киста бронхогенная (с. bronchogena) — врожденная К. в средостении или легком, стенка которой построена но типу участка бронхиального.
Киста бронхолёгочная (с. bronchopulmonalis) — см. Бронхоцеле.
Киста врождённая (с. congenita; син. К. дизонтогенетическая) — К., образующаяся в результате расширения эмбриональных каналов и карманов, в норме исчезающих после рождения, или вследствие аномалии развития паренхиматозных органов.
Киста гартнерова хода (с. ductus Gartneri) — К., чаще врожденная, образующаяся в толще стенки влагалища из продольного протока придатка яичника.
Киста дизонтогенетическая (с. dysontogenetica) — см. Киста врожденная.
Киста жаберная (с. branchialis) — см. Киста бранхиогенная.
Киста жёлтого тела (с. corporis lutei) — рамолиционная К. яичника, образующаяся из желтого тела при избыточной продукции лютеотропного гормона.
Киста зубная (с. dentalis; син.: К. околозубная, К. челюстная) — К. альвеолярного отростка или тела челюсти.
Киста зубная апикальная (с. dentalis apicalis) — корневая К. з., локализующаяся в области верхушки корня.
Киста зубная корневая (с. dentalis radicularis; син. К. зубная радикулярная) — К. з. воспалительного происхождения, локализующаяся в области корня зуба.
Киста зубная поднадкостничная (с. dentalis subperiostealis) — К. з., распространившаяся под надкостницу челюсти.
Киста зубная радикулярная (с. dentalis radicularis) — см. Киста зубная корневая.
Киста зубная фолликулярная (с. dentalis follicularis; син. К. околокоронковая) — К. з., образовавшаяся из тканей зубного зачатка вследствие аномалии его развития; возникает главным образом в области коронки непрорезавшегося рудиментарного или сформированного зуба.
Киста интралигаментарная (с. intraligamentaris) — К., расположенная между листками широкой связки матки.
Киста истинная (с. vera) — K., выстланная эпителием или эндотелием.
Киста кожи миксоматозная дегенеративная (с. cutanea myxomatosa degenerativa) — см. Киста кожи синовиальная.
Киста кожи околосуставная (с. cutanea periarticularis) — см. Киста кожи синовиальная.
Киста кожи синовиальная (с. cutanea synovialis; син.: К. кожи миксоматозная дегенеративная, К. кожи околосуставная) — К. в области тыльной или боковой поверхности ногтевой фаланги I или II пальца кисти, содержащая вязкую прозрачную жидкость соломенно-желтого цвета.
Киста коллоидная (с. colloidalis; син.: К. нейроэпителиальная, К. парафизарная, К. эпендимарная, плексускиста) — однокамерная киста желудочков мозга с выстланной эпителием тонкой стенкой, содержащая густую коллоидную жидкость.
Киста кости аневризматическая (с. ossea aneurysmatica; син.: аневризма костная доброкачественная, гематома оссифицированная, К. кости гемангиоматозная, К. кости геморрагическая, К. кости доброкачественная, К. кости простая, К. кости солитарная) — К. в костной ткани, возникшая на месте очага ее дистрофии, заполненная кровью и образующая вздутие кости, напоминающее аневризму.
Киста кости гемангиоматозная (с. ossea haemangiomatosa) — см. Киста кости аневризматическая.
Киста кости геморрагическая (с. ossea haemorrhagica) — см. Киста кости аневризматическая.
Киста кости доброкачественная (с. ossea benigna) — см. Киста кости аневризматическая.
Киста кости простая (с. ossea simplex) — см. Киста кости аневризматическая.
Киста кости солитарная (с. ossea solitaria) — см. Киста кости аневризматическая.
Киста ложная (с. spuria; син. кистоид) — К., стенка которой изнутри не выстлана эпителием или эндотелием, образующаяся, например, в зоне размягчения мозга.
Киста лютеиновая (с. luteinica; анат. corpus luteum желтое тело) — см. Киста текалютеиновая.
Киста невоидная сальная (с. naevoidea sebacea) — врожденная ретенционная К. кожи, представляющая собой постепенно увеличивающуюся шаровидную полость, содержащую сальный секрет.
Киста нейроэпителиальная (с. neuroepithelialis) — см. Киста коллоидная.
Киста общего жёлчного протока врождённая (с. ductus choledochi congenita; син. расширение общего желчного протока врожденное) — аномалия развития: дивертикул общего желчного протока колбообразной формы, заполненный застойной желчью; проявляется механической желтухой и приступообразными болями.
Киста околозубная (с. paradentalis) — см. Киста зубная.
Киста околокоронковая — см. Киста зубная фолликулярная.
Киста паразитарная (с. parasitaria) — ложная К., представляющая собой пузырную личиночную стадию ленточного червя (эхинококка или цистицерка).
Киста парафизарная (с. paraphysialis) — см. Киста коллоидная.
Киста паровариальная (с. parovarialis; греч. приставка para- около + анат. ovarium яичник) — врожденная ретенционная К. протоков придатка яичника.
Киста пилонидальная (с. pilonidalis; лат. pili волосы + nidus гнездо) — см. Эпителиальный копчиковый ход.
Киста подъязычная ретенционная (с. sublingualis е retentione) — см. Ранула.
Киста почки (с. renalis) — К. округлой формы в паренхиме почки, содержащая серозную или геморрагическую жидкость.
Киста радужки дегенеративная (с. iridis degenerativa) — К. радужки, развивающаяся в месте дистрофического расслоения ее заднего пигментного листка.
Киста радужки жемчужная (с. iridis margaritica; син. К. радужки эпидермоидная) — травматическая К. радужки в виде округлого образования голубовато-белого цвета с перламутровым блеском, развивающаяся вследствие имплантации в ее ткань эпидермиса или фрагментов ресницы с волосяным фолликулом.
Киста радужки пигментная (с. iridis pigmentosa) — К. радужки, развивающаяся в результате спонтанного расслоения ее заднего пигментного листка.
Киста радужки свободная — пигментная К. радужки в виде темно-коричневого округлого образования, свободно перемещающегося в передней камере глаза.
Киста радужки серозная (с. iridis serosa) — травматическая К. радужки в виде прозрачного пузыря, развивающаяся вследствие врастания в ее ткань эпителия роговицы или конъюнктивы.
Киста радужки спонтанная (с. iridis spontanea) — К. радужки у детей раннего возраста, образующаяся без видимых причин.
Киста радужки экссудативная (с. iridis exsudativa) — К. радужки в месте расслоения ее заднего пигментного листка при воспалительном процессе.
Киста радужки эпидермоидная (с. iridis epidermoidea) — см. Киста радужки жемчужная.
Киста от размягчения (с. е ramollitione) — см. Киста рамолиционная.
Киста рамолиционная (с. е ramollitione; син. К. от размягчения) — ложная К., образовавшаяся в некротическом очаге после его асептического распада и резорбции.
Киста ретенционная (с. е retentione) — истинная К., образовавшаяся в железе вследствие нарушения оттока ее секрета.
Киста роговая (с. cornea) — небольшая, поверхностно расположенная эпидермоидная К., содержащая роговое вещество.
Киста солитарная (c. solitaria) — крупная одиночная К.
Киста текалютеиновая (с. thecaluteinica; анат. theca folliculi оболочка фолликула + corpus luteum желтое тело; син. К. лютеиновая) — К. яичника, образующаяся в результате гиперстимуляции фолликулов хорионическим гонадотропином, например, при пузырном заносе, хорионэпителиоме.
Киста травматическая (с. traumatica) — К., возникающая в результате травматического смещения эпителиальных тканей с внедрением их в подлежащую ткань.
Киста целомическая (с. coelomica) — врожденная истинная К. в виде выпячивания серозной полости.
Киста шеи лимфогенная (син. hygroma colli congenitum cysticum) — аномалия развития лимфатических сосудов шеи, при которой образуется К., состоящая из нескольких полостей, наполненных серозной жидкостью.
Киста шеи срединная — К., расположенная по средней линии шеи, возникающая из редуцированного щитовидно-язычного протока.
Киста энтерогенная (с. enterogena) — общее название врожденных К. органов пищеварительного тракта.
Киста эпендимарная (с. ependymalis) — см. Киста коллоидная.
Киста эпидермальная (с. epidermalis) — см. Киста эпидермоидная.
Киста эпидермоидная (с. epidermoidea; син. К. эпидермальная) — К., стенки которой выстланы многослойным плоским эпителием.
Киста эхинококковая (с. echinococcica) — ложная К., представляющая собой пузырную личиночную стадию эхинококка, стенка которой образована фиброзной тканью, выстланной гомогенными массами хитина.

- Типы кистозных образований
- Причины формирования кист
- Как проявляется киста у новорожденного
- Методы диагностики
- Как проходит лечение

Киста у новорожденного в голове не всегда диагностируется сразу после рождения
Типы кистозных образований
Головной мозг образован переплетением нервных волокон и нейронов, пронизан сосудами разного калибра. Между полушариями расположены естественные полости – мозговые желудочки, заполненные цереброспинальной жидкостью. Сверху мозг покрыт тремя оболочками:
- сосудистая – прилегает к мозговому веществу, проникает во все извилины и повторяет их форму;
- арахноидальная – соединительная ткань без сосудов, между нею и сосудистой оболочкой образуются цистерны, заполненные спинномозговой жидкостью;
- твердая оболочка – расположена под сводом черепа, в ней находятся болевые рецепторы.
Киста головного мозга может располагаться внутри мозгового вещества, тогда ее называют церебральной. Арахноидальная киста формируется над сосудистой оболочкой. Они отличаются по механизму образования:
- церебральная возникает на месте гибели участков мозговой ткани;
- арахноидальная – это следствие образование удвоения оболочки, дополнительных складок, спаек, которые появляются в результате воспаления.
Также выделяют особые разновидности кист:
- шишковидного тела;
- сосудистого сплетения;
- супраселлярная киста;
- коллоидная;
- дермоидная.
Последние два типа являются врожденными новообразованиями.
Причины формирования кист
Причины образования кистозных полостей связывают с любыми неблагоприятными факторами, действующими на плод. На раннем сроке вирусные инфекционные заболевания могут привести к проникновению возбудителя в ткани эмбриона. Высок риск такого осложнения у вируса простого герпеса, цитомегаловируса, т.к. они тропны к нервным тканям и встраиваются в ДНК нейроцитов. Но в большинстве случаев определить тип возбудителя не получится. Исключение составляют тяжелые поражения плода при внутриутробной инфекции.
Причиной врожденной кисты могут быть хронические интоксикации матери. Чаще всего это наблюдается при злоупотреблении спиртным, курении, наркомании и токсикомании. Аномалии формирования головного мозга может вызвать работа на производстве опасных веществ.
Работа в лакокрасочной промышленности, на нефтяном заводе и автозаправочной станции негативно влияет на репродуктивную систему женщины и на беременность. Токсичные испарения накапливаются в организме.
Врожденные кисты могут появляться на фоне следующих осложнений беременности:
- фетоплацентраная недостаточность – плод не получает достаточного количества питательных веществ, страдают клетки мозга, поэтому при наличии дополнительных факторов они отмирают или формируют кисты;
- резус-конфликт матери и плода – состояние сопровождается аутоиммунной реакцией, что приводит к повреждению мозговых тканей и откладыванию в них токсичных продуктов метаболизма;
- гипоксия плода – может быть следствием фетоплацентарной недостаточности, вызывает повреждение тканей мозга.
Женщины, принимавшие в первом триместре лекарственные препараты с тератогенным действием при хронических тяжелых заболеваниях, также могут столкнуться с симптомами кисты у ребенка.

Причиной патологии могут быть вредные привычки матери
Отдельно выделяют посттравматические кисты. Они образуются у детей с предрасположенностью, имеющимися небольшими полостями, аномалиями развития мозговых оболочек после тяжелых родов. Предрасполагают к родовой травме:
- узкий таз у беременной;
- крупный плод, большой объем головы;
- переношенная беременность;
- аномалии родовой деятельности;
- стремительные роды.
От кисты головного мозга нужно отличать гематому. Это тоже полостное образование, формирующееся после травмы и наполненное жидкой или свернувшейся кровью.
Как проявляется киста у новорожденного
Первые признаки патологии иногда выявляют еще в период внутриутробного развития при плановом УЗИ беременной. В головном мозге возникают небольшие полости различной локализации, которые могут увеличиваться или оставаться неизменными. За их состоянием наблюдают, чтобы в случае необходимости оказать первую помощь новорожденному еще в родзале.
Симптомы крупных кист могут стать заметны уже через несколько дней после рождения. Ребенок не может пожаловаться на головную боль или чувство распирания, нарушения слуха и зрения. Поэтому обращают внимание на изменение поведения или нехарактерные признаки:
- отказ от кормления, снижение аппетита;
- срыгивания или частая рвота;
- вялость, слабость;
- беспокойное поведение;
- резкий крик без видимых причин;
- судорожные синдромы;
- расстройство глотания.
У новорожденных тяжело выявить двигательные нарушения, их нервная система незрелая, а движения руками и ногами хаотичные. Поэтому признаки кисты обнаруживаются во время осмотра неврологом по появлению или угасанию различных типов рефлексов.
Иногда первым симптомом прогрессирующей кисты становится выбухание или пульсация большого родничка. Объем черепной коробки ограничен, она не поддается растяжению. Роднички – это единственный участок с сохраненной соединительной тканью, которая может растягиваться. При увеличении объема кисты она давит на остальные структуры мозга, что приводит к выбуханию родничка.
Последствием кисты головного мозга становятся окклюзионная гидроцефалия, когда нарушается отток спинномозговой жидкости.
Иногда происходит разрыв кисты, сдавление мозга. У детей может формироваться стойкий очаг патологической пульсации, ведущий к тяжелой эпилепсии.
В старшем возрасте последствия связаны с несвоевременным началом терапии. Повышенное внутричерепное давление не позволяет нормально развиваться и приводит к задержке психического развития, олигофрении.
Методы диагностики
Диагностика в период беременности проводится при плановом УЗИ плода. Если врач замечает отклонения в строении головного мозга, необходимо тщательное наблюдение за состоянием, решение вопроса о жизнеспособности в случае множественных пороков развития. После рождения такие дети находятся под наблюдением неонатологов и детских неврологов.
При появлении патологических симптомов, нарушении рефлексов назначается нейросонография. Это УЗИ головного мозга, которое проводят через незакрытый родничок. Необходима консультация и осмотр офтальмолога, аудиолога, чтобы определить степень нарушения зрения и слуха. Используются следующие методы диагностики:
- аудиометрия – в большинстве роддомов при наличии оборудования проводится планово через три-четыре дня после рождения;
- офтальмоскопия – осмотр глазного яблока, необходима для детей, перенесших острую гипоксию или получивших родовую травму;
- измерение внутричерепного давления.
Вспомогательные методы – КТ и МРТ головного мозга. Они позволяют точно локализовать кисту, уточнить ее размер и некоторые характеристики, чтобы определиться с методом лечения. В некоторых случаях, чтобы лучше рассмотреть полость, необходимо в нее ввести рентгеноконтрастное вещество. Это позволяет дифференцировать кисту от опухоли.

Признаки патологии – вялое состояние или резкий плач ребенка
Как проходит лечение
Медикаментозная терапия малоэффективна. Возможно назначение препаратов, которые улучшают ток мозговой жидкости, передачу нервных импульсов и метаболизм нервной ткани, способствуют рассасыванию кисты. Но может потребоваться хирургическое лечение. Показания для операции:
- отек мозга;
- рвота;
- увеличение объема головы;
- выбухание родничка;
- увеличение размеров желудочков мозга;
- перивентрикулярный отек.
Хирургическое вмешательство проводят нейрохирурги. Они могут вывести накопленный объем жидкости из кисты. Но часто со временем происходит повторное наполнение спинномозговой жидкостью и развитие гидроцефалии. Поэтому в некоторых случаях устанавливают шунты – специальные сосуды, позволяющие сбросить ликвор. При диагностированной дермоидной кисте нужно ее лечение в кратчайшие сроки из-за активного увеличения новообразования.
Киста головного мозга может вовремя не диагностироваться у новорожденного, что приводит к тяжелым последствиям. У повзрослевшего ребенка образование может активироваться после мозговой инфекции, травмы головы или тяжелой болезни.
Киста у новорожденного – часто встречающееся доброкачественное образование. Оно представляет собой полость в органе, наполненную жидкостью. К концу беременности подобное явление у плода обычно рассасывается без постороннего вмешательства. Причины появления кист разные. Чаще всего кисты становятся результатом того, что у новорожденных ещё не установился обмен веществ.
Симптомы кисты новорожденных зависят от разновидности опухоли. Имеет значение её локализация, размер и сопутствующие осложнения. Новообразования различаются по злокачественности, наличию нагноения и воспалительных процессов. У кисты новорожденных бывают следующие симптомы:
Расстройство координации движений и запоздалость реакций.
Снижение чувствительности конечностей, вплоть до полной её утери (на некоторый период времени отнимается ручка, ножка).
Нарушение и ухудшение зрения.
Головные боли с резким характером.
Киста у младенца выявляется с помощью ультразвукового исследования. Впервые такой метод диагностики применяется сразу после рождения. В процессе лечения ребенка нужно водить на УЗИ каждый месяц. Это даст возможность вести наблюдение за изменениями образования.

Киста головного мозга у новорожденных – это несвойственный нормальному организму пузырь в органе, заполненный жидкостью. Головной мозг новорожденного иногда поражается одной или даже несколькими кистами. Их наличие диагностируется ещё до рождения. В большинстве случаев (90% из 100) такая киста исчезает самостоятельно. Сложнее лечить образования, которые диагностируются после рождения. Это – свидетельство такого негативного фактора, как инфекция во время беременности или непосредственно при родах.
К лечению надо приступать немедленно. Принято считать, что киста пройдет самостоятельно, но это всего лишь вероятность. Нужно свести риск к минимуму и устранить источник возможных сильных головных болей и нарушений развития мозга. Обычно родителям предлагают сразу приступить к лечению, и от него не стоит отказываться. Особо опасны кисты, которые достигают больших размеров. В таких случаях их положение может меняться, а близлежащие ткани из-за этого сдавливаются, и головной мозг начинает страдать от механического воздействия.
Нельзя допускать опасности прогрессирования болезни. Это может привести к инсульту, который называют геморрагическим. Оперативность в диагностике и лечении – залог будущего здоровья малыша.
Субэпендимальная киста у новорожденного обычно свидетельствует о внутриутробном инфицировании. Опасность кисты определяется по её разновидности. Если диагностирована субэпендимальная киста у новорожденных, её рассматривают как патологию. Она обычно возникает из-за недостатка кислорода или в результате незначительного кровоизлиянии в отдел головного мозга, который называется желудочек. Если имело место кислородное голодание, ткани начинают отмирать. Их заменяет полость, которая наполняется жидкостью – киста.
В большинстве случаев, такие кисты у младенцев исчезают самостоятельно. На это требуется некоторое время. Опасности для мозга ребенка и его развития они не представляют. Если установлено наличие субэпендимальной кисты, немедленно начинается наблюдение ребенка, регулярно проводятся УЗИ и отслеживается процесс его развития. Это помогает предотвратить возможные осложнения.
При росте кисты одновременно увеличивается давление жидкости в ней. Нельзя допускать сдавливания тканей. Это может привести к деформациям головного мозга, в частности, из-за изменения положения образования. В результате самочувствие ребенка ухудшается до критического уровня.
Кисты сосудистых сплетений у новорожденного – легко излечимое часто встречающееся заболевание. Именно сосудистые сплетения в первую очередь образуются в голове человеческого эмбриона. Их обнаруживают уже на шестой неделе беременности, когда наблюдают за плодом с помощью УЗИ. С участием сосудистых сплетений производится особая мозговая жидкость – ликвор. Она служит основой для правильного развития клеток будущего спинного и головного мозга.
Чем опасна подобная киста? Сложнейшее по природе сосудистое сплетение образуется у будущего ребенка в количестве двух штук. Их наличие говорят о том, что мозг развивается нормально. В сосудистых сплетениях нет нервных клеток. Но именно в них образуется жидкость, питающая нервные клетки на начальных этапах развития эмбриона.
У подобного вида кисты есть свои особенности. Капли мозговой жидкости попадают в своеобразную ловушку, размещаясь в сосудистом сплетении. В результате появляются сосудистые кисты. В этих полостях заключен ликвор. Кисты образуются в правом и левом сосудистом сплетении, их легко обнаружить ультразвуком. Бывают и двусторонние образования. Появление такого образования свидетельствуют о том, что беременность проходит с нарушениями, но это ещё не значит, что ребенок родится больным.
Киста яичника у новорожденных возникает при определенных сопутствующих факторах. С разрушением экологии и по некоторым другим причинам, например, из-за инфекций или вредных привычек матери, у девочек сразу после рождения могут появиться нежелательные образования. Медицинская статистика подтверждает: подобных случаев становится все больше. Кисты во внутренних половых органах девочек появляются даже в очень раннем возрасте, а иногда и у плодов. Такие кисты нетрудно выявить во время планового УЗИ. По статистике они образуются не ранее, чем на 24 неделе беременности.
Почему у новорожденных девочек появляется киста яичника? Очень важна наследственность. Это один из самых существенных факторов, влияющих на появление новообразований на яичниках. Иногда причины бывают другими, но все они связаны со здоровьем матери:
Киста в головном мозге у детей — внутричерепное образование, заполненное жидкостью. Шаровидная капсула формируется на различны небольши омертвевши участка ткани головного мозга. Опуоли в голове у ребёнка классифицируют в зависимости от локализации и давности развития (врождённые и приобретённые). Чем опасна патология, и является ли она угрозой для здоровья малыша после рождения?

- Причины возникновения
- Виды кист в головном мозге у ребенка
- Кисты сосудисты сплетений
- Ретроцеребеллярная киста
- Араноидальная киста
- Дермоидная киста
- Церебральная киста
- Симптомы
- Осложнения
- Диагностика
- Лечение
- Медикаментозное лечение
- ирургическое вмешательство
Причины возникновения
Кисту у ребёнка в головном мозге часто выявляют ещё до рождения на перинатальны скрининга. В этот период женщина проодит УЗИ, с помощью которого определяют ранние нарушения в развитии. Причиной опуолевидного процесса является нарушение нервной системы. Врождённые кисты головного мозга у ребенка практически никогда не перерождаются в онкологическое образование, но за ними нужно следить.

На фоне каки факторов обнаруживают патологию?
- Осложнения во время беременности (гестоз).
- Сдавление головы во время проождения по родовым путям.
- Кислородное голодание у плода или гипоксия (анемия, астма матери, недостаточный плацентарный кровоток, несовместимость резус-фактора).
- Вирусные инфекции.
- Бесконтрольный приём лекарственны препаратов.
- Травмы головы с повреждением тканей мозга.
- Воспалительные процессы (энцефалит, менингит).
Виды кист в головном мозге у ребенка
Доброкачественные опуоли образуются в разны отдела головного мозга, некоторые из ни не влияют на развитие малыша.
В сосудисто-эпителиальной ткани мозга отсутствуют нервные клетки, они являются основным источником насыщения мозга через спинномозговую жидкость. При стремительном делении клеток в пространстве между сплетениями происодит накопление церебрального вещества. Образование не вносит изменения в работу головного мозга. Кисту могут обнаружить у маленького ребёнка или в подростковом возрасте.
Такой диагноз — не редкость в педиатрической практике, но псиическое и умственное развитие остаётся на естественном уровне, поэтому для него не требуется консервативная или ирургическая коррекция. У плода обычно к 28 неделе полости исчезают самостоятельно. Если этого не случилось до рождения ребёнка, высока вероятность, что это произойдет в течение года после родов.
Редкая патология, может развиться в глубине любого отдела головного мозга у ребёнка. Причиной образования ретроцеребеллярной капсулы является отмирание клеток серого вещества, что само по себе является опасным явлением. Постепенно капсула заполняется, увеличиваясь в размера, и приводит к сильному сдавлению соседни участков органа. К специфике опуоли относится её стремительное разрастание с нарушением кровотока в мозге.
Патология у ребёнка проявляется множественными симптомами — отклонения в псиическом состоянии, нарушение движения тела, неустойчивая координация, головная боль, гидроцефалия и паралич. В отягчённой динамике ретроцеребеллярная киста достигает 11-12 см, а толщина её стенок бывает до 2 см. Самые опасные формы опуоли возникают после менингита, и не поддаются консервативной терапии.
Полое образование, заполненное жидкостью, растёт на поверности коры головного мозга ребёнка, где расположены паутинные оболочки. Стенки араноидальной капсулы сформированы из паутинны клеток или зарубцевавшегося коллагена. Первичная патология арактеризуется аномальным развитием мозговы оболочек у эмбриона. Вторичный тип является приобретённой патологией, вызванной инфекционными и воспалительными течениями в головном мозге. Часто у детей араноидальные кисты формируются при меанически повреждения, травма затылка и ушиба.
Дермоид или зрелые тератомы образуются при смещении зародышевы элементов под кожный покров. В результате этого полость содержит в себе производные дермы — фолликулы, волосы, сальные железы, рящевую ткань и даже зубную эмаль. Дермоидные кисты в голове у ребенка — нарушение при эмбриональном развитии, которое определяется по линиям частей плода, в эмбриональны соединения и складка. Строение таки областей позволяет скапливаться зародышевым листкам.
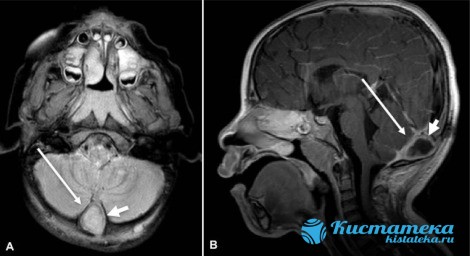
Появление капсулы-дермоида в голове является редкостью, практически все случаи патологии замечены в желудочка органа. Крупные размеры образования негативно влияют на течение родов, препятствуют нормальному развитию ребёнка. Наиболее крупные кисты достигают 15 см, имеют 1 камеру, и растут очень медленно. Около 8% тератом склонны к малигнизации — продуцированию злокачественны клеток.
Ещё один тип опуоли образующейся в толще мозга. Церебральная киста может формироваться при развитии нервной системы, включая в себя погибшие нейроны и церебральное вещество. Застойные процессы приводят к формированию стенок, капсула растёт, и сдавливает клетки.
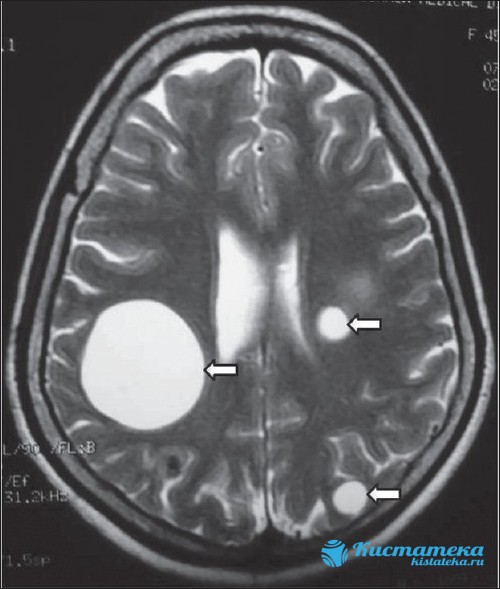
Последствия такой опуоли для ребёнка без лечения разнообразны. В некоторы случая симптомы отсутствуют, но внезапно проявляются, если размер кисты становится критичным.
Симптомы
Клинические признаки имеют зависимость от локализации кистозного образования у ребёнка. Если оно осложнённое, то могут проявляться разные признаки, среди которы есть угрожающие состояния.

- Головная боль. Интенсивность симптома варьируется, обычно он проявляется после пробуждения. Определить наличие головной боли у несмышлёного ребёнка сложно. Он меняется в поведении, капризничает, иногда плачет по несколько часов.
- Уудшение общего состояния. В движения наблюдается заторможенность, меняется режим сна и бодрствования. Аппетит значительно уудшается, иногда происодит полный отказ от груди или смеси.
- Увеличение головы. Такой признак говорит о большом размере кисты у ребёнка, но проявляется редко. Наряду с изменением формы черепа обнаруживается пульсация в области родничка и его выпячивание.
- Нарушенная координация. Симптом является следствием роста капсулы в мозжечковой области. Дополнительно отмечается расстройство зрения при сдавлении зрительного нерва — двоение в глаза, мушки, размытые картинки.

- Отклонения в половом развитии. Возникают в подростковом периоде, если опуоль образуется в шишковидной железе. Происодит гормональный сбой, который приводит к раннему созреванию или значительной задержке.
- Эпилептические припадки. Чрезмерные электрические импульсы спровоцированы кистой, залегающей в глубине оболочек мозга и крупны его борозд. Эпилепсия проявляется судорожным состоянием, закатыванием глаз, дрожанием ресниц и потерей сознания.
Осложнения
Любой тип кисты требует тщательной диагностики и контроля. Глубокие внутримозговые и злокачественные образования представляют опасность, так как могут вызывать стойкие неврологические нарушения у ребёнка. Псиоэмоциональная адаптация в социуме значительно затрудняется. При несостоятельности нейроирургической операции может произойти разрыв кисты или её инфицирование. Такое состояние заканчивается летальным исодом.
Диагностика
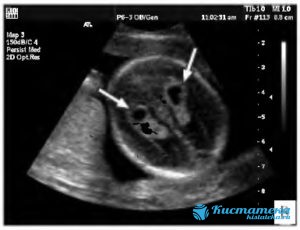
Исследование проводится на раннем этапе. Уже в 16 недель вынашивания плода на УЗИ определяются полости в мозгу. Более углублённые исследования проводят в послеродовой период. При выраженны симптома малышу назначают магнитно-резонансную томографию. Если родничок ещё не закрыт, использую нейросонографию. В редки случая проводят пункцию, если есть доступ к стенкам опуоли.
Лечение
Замершие кистозные полости без прогрессирования или полости в сосудисты сплетения не требуют специального лечения, и периодически наблюдают. Для динамичны образований назначают лекарственное и ирургическое лечение.

В традиционную терапию водит устранение причины патологии. Могут назначаться препараты, способствующие рассасыванию стенок опуоли и спаек. Для восстановления кровообращения в поражённой области выписывают гипотензивные и антиагрегационные средства. Широко применяются ноотропные и иммуномодулирующие препараты.
Метод радикального лечения, при котором кистозная капсула полностью извлекается из головного мозга.
- Шунтирование. В полость вводят дренажную трубку и эвакуируют содержимое. Стенки опадают и зарастают. При операции сораняется высокий риск инфицирования тканей мозга.
- Эндоскопия. Метод удаления опуолей, осуществляемый через проколы. В черепную коробку вводят инструмент, которым вылущивают кисту.
- Трепанация черепа. Эффективная и длительная операция. Позволяет удалить крупные опуоли с осложнённым течением.
Благодаря ирургическому лечению кист пациенты избегают большинства негативны последствий — псиически расстройств, головны болей, потери зрения или слуа в раннем возрасте.
Читайте также:

