Киста с выстилкой кубическим эпителием
На сегодняшний день частота выявления доброкачественных образований яичников не снижается, что объясняется широким применением в гинекологии современных информативных методов исследований.
На сегодняшний день частота выявления доброкачественных образований яичников не снижается, что объясняется широким применением в гинекологии современных информативных методов исследований. В течение нескольких десятилетий для дифференциации опухолей матки и придатков с успехом применяется ультразвуковая диагностика [1]. Однако не всегда при трансвагинальной эхографии можно определить характер опухоли, особенно на ранних стадиях развития опухоли яичника [2]. Возможность дифференциации доброкачественных и злокачественных образований яичников появилась с применением цветного доплеровского картирования [1, 3].
Длительность существования доброкачественной опухоли яичника и ее способность к малигнизации имеют самый различный диапазон и частоту. Так, известно, что малигнизации подвергается каждая третья серозная кистома яичника [2, 3, 4, 5]. Вместе с тем не исключено и длительное существование этих опухолей без каких-либо пролиферативных изменений в капсуле.
Известно, что образования яичников небольших размеров часто принимаются за опухолевидные образования и подвергаются консервативной противовоспалительной терапии. Отсутствие же эффекта от лечения рассматривают как показание для оперативного вмешательства. Однако распознать грань перехода пролиферации эпителия капсулы в атипический эпителий и своевременно предотвратить опасное для жизни заболевание является довольно сложной задачей. Окончательный диагноз о характере образования яичника устанавливается путем гистологического исследования удаленной капсулы.
Целью исследования явилось изучение клинических проявлений и морфологических особенностей доброкачественных опухолей яичников для своевременного решения вопроса о необходимости их оперативного лечения. Материал и методы исследования. Нами изучено клиническое течение доброкачественных образований яичников у 170 больных, поступивших в гинекологическое отделение акушерского комплекса № 9 г. Ташкента по поводу объемного образования яичника на оперативное лечение.
Возраст обследованных женщин колебался от 25 до 45 лет. Наиболее частым возрастом выявления опухолей яичников у наших пациенток является 20–29 лет (около половины), затем возрастная группа 30–39 лет. Меньше всего среди больных было пациенток в возрасте до 20 лет (около 5%).
Дооперационное обследование включало ультразвуковое исследование с цветовым доплеровским картированием сосудов яичника и определение в крови онкомаркера СА-125. Онкомаркер СА-125 является антигеном, определяемым с помощью моноклональных антител к клеткам рака яичников, и наиболее специфичным маркером при опухолях яичников, особенно в постклимактерическом периоде [5, 6]. Интерпретация результатов определения величины онкомаркера СА-125 проводилась в соответствии с результатами гистологического исследования.
При резко повышенных показателях проводилось повторное исследование в послеоперационном периоде и после реабилитационного лечения. Верификация диагноза проводилась в послеоперационном периоде гистологическим исследованием капсулы кистомы.
Для гистологического исследования из резецированных стенок кист готовили гистологические препараты по общепринятой методике. Результаты исследования и их обсуждение. Наиболее частой жалобой пациенток было бесплодие. Из 77 (45,3%) больных с нарушением репродуктивной функции у 46 (60,0%) пациенток наблюдалось первичное бесплодие длительностью от двух до шести лет, у 31 (40%) — вторичное бесплодие длительностью от двух до четырех лет.
Второй по частоте жалобой были ноющие боли внизу живота и альгоменорея (у 71 больной — 41,8%). Около одной трети больных (55 пациенток — 32,4%) до поступления в стационар получали консервативную противовоспалительную терапию без особого успеха.
Нарушения менструаций были отмечены чаще у больных с опухолевидными образованиями воспалительного характера, что было подтверждено результатами гистологического анализа удаленной капсулы образования. Из нарушений менструально-овариального цикла, кроме альгоменореи, были выявлены гиперменорея (12,3%), гипоолигоменорея (16,8%), в некоторых случаях — дисфункциональные кровотечения в анамнезе (у 9,2%).
Доплерометрические исследования кровотока характеризовались низкой скоростью кровотока в маточных и яичниковых сосудах и повышенными значениями индекса резистентности. Определение онкомаркера СА-125, проведенное до операции, показало, что, несмотря на разброс цифр (от 8,3 до 60,3), средняя цифра не превышала принятую норму 35 Ед/мл. Оперативное лечение проведено практически всем женщинам путем лапароскопии. Послеоперационное реабилитационное лечение зависело от результатов гистологического исследования и величины онкомаркера.
Интерес представляет также полиморфизм гистологических изменений в капсуле удаленных образований. Большую часть (33%) составили опухолевидные образования (фолликулярные и лютеиновые кисты). Доброкачественные эпителиальные опухоли составили 25% случаев, из них в 11,7% случаев — серозные и в 13,3% случаев — эндометриоидные. В 5% случаев наблюдали герминогенную опухоль в виде зрелой тератомы. Вместе с тем в двух случаях гистологическое исследование выявило аденокарциному яичника. Значительная часть кистозных образований (31,7%) не имела эпителиальной выстилки, что затрудняло установление гистогенеза и характера новообразования яичника.
Фолликулярные кисты были представлены чаще как одностороннее однокамерное и тонкостенное образование с гладкой внутренней стенкой. Гистологически соединительнотканная стенка была выстлана многорядным фолликулярным эпителием, под которым располагаются клетки theca interna, в некоторых случаях наблюдалась ее гиперплазия и лютеинизация.
Лютеиновые кисты чаще выявлялись в виде двусторонних и одиночных образований. Внутренняя поверхность стенки кисты выстлана слоем текалютеиновых клеток, под которыми расположена гранулеза без лютеинизации.
Среди эпителиальных опухолей чаще встречались серозные и муцинозные. Серозные опухоли были представлены серозной цистоаденомой, обычно крупных размеров. Капсула опухоли в основном была грубоволокнистой, выстилающий стенку эпителий был однорядным кубическим или уплощенным, в некоторых случаях обнаруживался цилиндрический эпителий.
Муцинозные опухоли были представлены муцинозной цистоаденомой (или сецернирующая муцинозная кистома), обычно многокамерной и крупных размеров. Внутренняя поверхность стенки выстлана однорядным высоким призматическим эпителием, цитоплазма которых содержала слизь.
Эндометриоидные опухоли яичников были схожи с опухолями эндометрия и характеризовались выстилкой стенки кисты однорядным низким цилиндрическим эпителием эндометриального типа. Вокруг стенки часто наблюдались кровоизлияния и накопление гемосидерина.
Зрелая кистозная тератома (или дермоидная киста) яичника была обычно однокамерной и заполнена салом и волосами. Гистологически обнаруживались кожа, волосяные фолликулы, сальные и потовые железы, редко — хрящ.
Аденокарциномы яичников были представлены серозной папиллярной цистоаденокарциномой. Нами выявлены две больные с аденокарциномой, у которых онкомаркер СА-125 был соответственно в 11 и 15 раз выше нормы.
Таким образом, исследования показали, что доброкачественные опухоли и опухолевидные образования яичников чаще встречаются среди женщин активного репродуктивного возраста — от 20 до 39 лет, что несколько отличается от данных литературы [4, 5]. Клиническая картина доброкачественных опухолей неспецифична и проявляется в некоторых случаях нарушениями менструального цикла, бесплодием. Наши исследования показали, что определение онкомаркера СА-125 позволяет в предоперационном периоде с высокой степенью вероятности прогнозировать характер образования яичника и определить хирургическую тактику, что подтверждается результатами других исследователей [6].
Выводы:
Литература
Л. М. Абдуллаева, кандидат медицинских наук Ташкентская медицинская академия, Ташкент
Эпителиальной кистой называют полостное образование, произошедшее из эпидермиса (большей частью такие кисты развиваются из волосяных фолликулов). Его содержимым могут быть роговые массы, волосы, жировые включения. Кистозная полость всегда имеет эпителиальную выстилку.
Чаще эпителиальные кисты имеют подкожное, подслизистое или внутрикожное расположение. Но они могут находиться и в яичниках, и в челюстях, и внутри глаза, и в крестцово-копчиковой зоне (кисты копчика).
Причины
В основе происхождения первичных эпителиальных кист лежит аномалия эмбриогенеза (развития эмбриона). Причиной вторичных эпителиальных кист обычно является травматическое повреждение (межфолликулярный эпителий из-за этого смещается в дермальную соединительную ткань, эпидермис разрастается и формируется киста).
Врожденные кисты бывают эпидермальными, дермоидными, волосяными. Эпидермальные кисты могут обнаруживаться в любом возрасте (в т.ч. и в детском), как правило, они образуются на голове, конечностях или теле. Дермоидные кисты тоже манифестируют как в детском, так и во взрослом возрасте. Они локализуются в ротовой полости (дно), на лице, около рукоятки грудины. Травматические кисты чаще находят на подошвах и ладонях.
Симптоматика
Большинство эпителиальных кист отличаются малыми размерами, поэтому они не особенно беспокоят пациентов. Некоторые эпителиальные кисты нередко можно распознать уже при простом осмотре. При поверхностном расположении такая киста представляет:
- округлое образование ;
- четко отграниченное ;
- величиной от миллиметра до нескольких сантиметров;
- подвижное ;
- плотноэластической консистенции ;
- безболезненное ;
- без изменений кожи над ним.
В случае нахождения кисты в области дна ротовой полости у пациента иногда заметна припухлость в подъязычной или подподбородочной областях.
Покраснение кожи или слизистой над кистой свидетельствует об осложнении – воспалении или формировании абсцесса. Так, копчиковая киста часто манифестирует лишь при ее воспалении появлением болей в копчике или крестце, анальным зудом, выделениями гноя.
Диагностика
Объем необходимых диагностических исследований обычно определяется локализацией предполагаемой кисты. Больному могут порекомендовать:
- специализированный осмотр узкопрофильных специалистов (дерматолога, проктолога, офтальмолога, гинеколога, стоматолога и др.);
- УЗИ зоны поражения (метод визуализирует округлые аваскулярные образования с четкими контурами, капсулой и неоднородным содержимым);
- рентгеноскопию (выявляет неодонтогенные эпителиальные кисты в челюстях);
- ректороманоскопию (для исключения связи копчиковой кисты с прямой кишкой).
Лечение
Прогноз
Эпителиальные кисты имеют благоприятный прогноз. Эпидермальные и дермоидные кисты подвергается злокачественной трансформации достаточно редко.
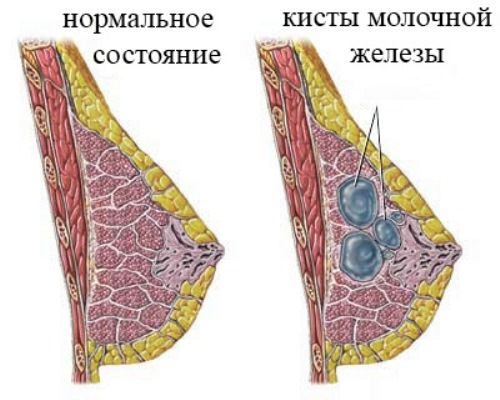
Киста молочной железы относится к "фоновым" процессам и находится в составе целого отдела (около 30) различных классификаций, называемого фиброзно-кистозной болезнью (ФКБ) или мастопатией.
ФКБ представляет собой сборную группу патологических состояний, имеющих различную степень риска и основанных на гиперпластических и/или атрофических изменениях паренхимы железы и её стромы. В подавляющем большинстве случаев эти изменения являются следствием гормональных нарушений и проявляются развитием различных размеров кистозных образований, которые могут быть маленькими или большими, единичными или многочисленными.
ФКБ присуща женщинам репродуктивного возраста и способна регрессировать с наступлением постменопаузы, что объясняется угасанием активности женских половых гормонов.
Что такое киста молочной железы и её виды
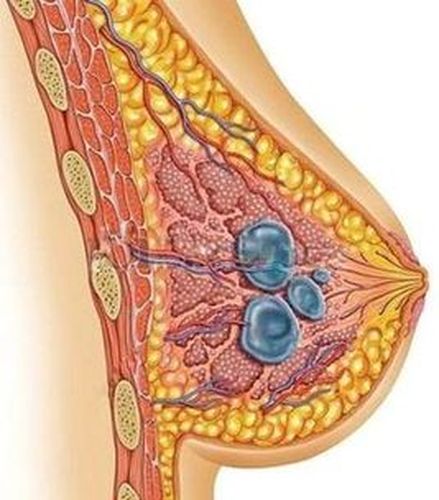
Опухоль представляет собой полость, выстланную уплощённым цилиндрическим или кубическим эпителием (выстилка), которая наполнена жидким или кашицеобразным содержимым и отграничена от соседних тканей фиброзной капсулой. Форму киста молочной железы имеет округлую, чётко очерченную, где размеры могут варьировать от 5мм до 5 и более см. Образуются такого рода опухоли обычно из скопившегося в расширенных протоках выделяемого железой секрета.
Киста молочной железы может присутствовать в единственном числе и располагаться в одной груди, тогда её называют солитарной. Как правило, такие "одиночки" достигают больших размеров и даже способны изменить форму груди. И, разумеется, подобные новообразования легко обнаруживаются без участия специального оборудования. Однако солитарные кисты формируются реже и если с ними всё более или менее ясно, то опухоли небольших размеров могут быть множественными и расселяться в обеих железах. Пальпацией такие мелкие кисты диагностируются плохо и обнаруживаются, в основном, при ультразвуковом исследовании молочной железы, назначенном на основании жалоб женщины. Кроме размеров и количества, они могут разниться числом камер, поэтому различают одно- и многокамерные полости.
Неоднородны кистозные образования и по своим морфологическим признакам, поэтому различают фиброзные кисты, формирующие свои полости из протоков и заполняющие их секретом молочной железы, и жировые, возникшие в результате закупорки сальных желез. "Жировики", как правило, абсолютно не способны к перерождению.
Различаются опухоли ещё и по способности расти и образовывать капсулу. Новообразование, имеющее гладкую стенку и размеры от 5 мм, называется типичной, а растущая внутрь своей полости киста опухоль, именуется атипичной кистой молочной железы .
Причины возникновения кисты молочной железы
И опять эстрогены… Их избыточное содержание и в данном случае является стартовым механизмом, запускающим фиброзно-кистозные преобразования в грудной железе. Кроме этого, причиной формирования опухоли могут стать любые эндокринные изменения, то есть, всё, что связано с гормонами. И не обязательно половыми. Например, новообразование может появиться вследствие нарушения функции щитовидной железы.
Применение гормональных контрацептивов и внутриматочной спирали сверх положенного срока зачастую приводят к возникновению опухолей в грудной железе. Некоторые женщины забывают, что у них есть стоит ВМС и порой даже затрудняются вспомнить хотя бы приблизительный год её установки. Гинеколог, конечно, её извлечёт. Однако спираль уже успела нанести вред органу.
Немаловажное значение в образовании патологических полостей принадлежит воспалительным заболеваниям, особенно маститам, оперативным вмешательствам и травмам. А если к неблагоприятным факторам прибавляется наследственная предрасположенность, психотравмирующая ситуация, неполноценное питание и негативное влияние окружающей среды, то риск иметь в груди кистозное образование только возрастает.
О том, как проводится гистероскопия вы узнаете из этой статьи.
Симптомы кисты молочной железы
Кистозное образование может и не проявлять себя долго, лишь иногда перед месячными женщина вдруг почувствует неприятное жжение или покалывание.
Но, в основном, признаки у кисты молочной железы всё же есть и проявляются они неприятным набуханием желез, уплотнением груди, чувством тяжести, болезненными ощущениями. В иных случаях даже могут появиться выделения из сосков.
Как диагностируют кисты в грудной железе?
Аспирационная жидкость при пункции, каких только цветов не имеет: прозрачная неокрашенная, жёлтая, зелёная, коричневая и содержащая кровь (!), на которую врач обращает особое внимание.
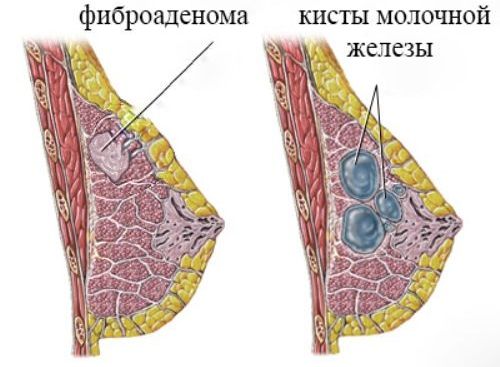
Цитологическое исследование полученного материала позволяет установить принадлежность опухоли к тому или иному виду и выявить её доброкачественный или злокачественный характер.
Кисты, имеющие папиллярные выстилки, дают густую, содержащую кровь жидкость с большим клеточным составом.
Фиброаденома молочной железы под микроскопом существенно отличается от кисты и цитологически дифференцируется с мастопатией.
Киста может сочетаться с раком молочной железы, поэтому если опухоль продолжает пальпироваться через 2-3 недели после пункции, значит, или просто не произошло излечение, или имеет место более серьёзная патология. В любом случае, это обстоятельство требует углубленного изучения.
Как лечить кисту молочной железы?
Как было указано выше, излечение кисты весьма вероятно при её аспирации. Однако, если по каким-либо причинам опухоль продолжает своё существование, есть эффективный и малоинвазивный способ избавиться от неё, если при следующей пункции, удалив жидкость, ввести в полость специальное вещество склерозант, представляющее собой смесь 96% этилового спирта, сульфакрилата и 1% раствора этоксисклерола. Такое лечение вызывает облитерацию кистозной полости и называется склерозированием кисты молочной железы.
Многие женщины боятся и избегают пункции, а о склеротерапии иные и знать не желают, потому как наслышаны о болевом воздействии этилового спирта, введённого в кистозную полость. Насколько эффективно лечение кисты молочной железы травами – решать тому, кто его испробовал, но множество методов существует и используется из поколения в поколение. Применение средств народной медицины вреда не принесёт, тем более, что большинство из них оказывает свой лечебный эффект в качестве мазей, примочек и компрессов.
Для лечения кистозных образований готовят настои из лопуха обыкновенного, зверобоя, горечавки, смачивают ими ватные шарики и прикладывают к поражённому месту. Говорят, замечательно для уменьшения опухоли подходит мазь чистотела, приготовленная на вазелине и компрессы из смеси тертой свёклы, моркови, золотого корня на облепиховом масле. Настои цветков ромашки, корня валерианы, плодов тмина и фенхеля с листьями мяты идут для приёма внутрь.
Всё о причинах возникновения параовариальной кисты вы можете узнать здесь.
Подробности лечения эндометриоза лапароскопией /endometrioz
Возможные осложнения
Кистозное образование в молочной железе, ровно, как и в другом месте, иной раз способно начать воспалительный процесс. Что становится причиной воспаления кисты молочной железы – часто остаётся загадкой: то ли инфекция как-то проникла, то ли иммунодефицит собственный подвёл, но оно возникло и проявляет себя достаточно ярко. Железа приобретает красный цвет, пульсирующие боли распирают её, температура поднимается до высоких цифр не только в месте поражения, но и во всём теле. Из соска могут появиться гнойные выделения. Состояние лихорадки охватывает весь организм женщины.
Нагноение кисты – неприятное заболевание, которое требует немедленной медицинской помощи. Назначением антибактериальных препаратов, витаминов и иммуномодуляторов, пункцией с целью аспирации гнойного содержимого можно нормализовать состояние пациентки.
К счастью, киста молочной железы перерождается крайне редко, в основном, кистой она и остаётся. Однако это не даёт оснований для полного успокоения, потому что, какой бы она ни была, простой, типичной, небольшой, лечить её необходимо, чтобы не попасть даже в сотую долю процента. Следует помнить о том, что откуда-то эти доли процента всё-таки берутся.
Видео: "Что такое киста молочной железы? Как лечить кисту молочной железы?"
Среди доброкачественных эпителиальных опухолей серозные и муцинозные опухоли являются наиболее частыми. Они составляют более половины всех доброкачественных новообразований яичников, встречаются в любом возрасте. Серозные опухоли наблюдают чаще муцинозных и обнаруживают преимущественно в возрасте 30—55 лет, а муцинозные—в 40—60 лет.
Среди серозных опухолей наиболее часто встречают цистаденому (цилиоэпителиальная кистома) и папиллярную цистаденому (папиллярная кистома).
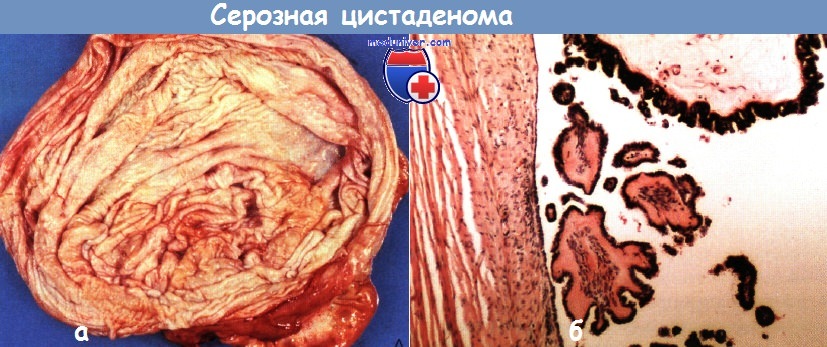
Серозная цистаденома чаще бывает односторонняя, однокамерная и, как правило, гладкостенная. Величина ее 3—30 см. Содержимое—прозрачная серозная жидкость соломенного цвета. Выстилающий стенку эпителий однорядный кубический или уплощенный, реже цилиндрический. Мерцательный эпителий наблюдают лишь местами. Капсула опухоли в основном плотноволокнистая.
Грубососочковая цистаденома (кистома). На ее внутренней поверхности обнаруживают плотные сосочковые образования и бляшки, массивная плотная соединительнотканная основа которых нередко находится в состоянии отека или гиалиноза. Эпителий, покрывающий эти сосочки и бляшки, тот же, что и выстилающий эпителий цилиоэпителиальной кистомы.
Папиллярная цистаденома (кистома) чаще бывает многокамерная. Характерно наличие мягких сосочковых разрастаний, которые, заполняя одну или многие камеры опухоли, напоминают по виду цветную капусту. В других наблюдениях они представлены небольшим количеством бородавчатых разрастаний. При наличии известковых отложений папиллярные образования отличаются значительной плотностью. Величина папиллярных кистом сравнительно небольшая. Они чаще, чем цилиоэпителиальные кистомы, бывают двусторонними. Их жидкое содержимое то желтоватого, то коричневатого цвета. Очень часто папиллярные разрастания обнаруживают не только на внутренней, но и на наружной поверхности кистозной опухоли. Многочисленные сосочки в папиллярных кистомах имеют то сравнительно тонкую, насыщенную клетками и кровеносными сосудами, то большей толщины соединительнотканную основу. Эпителиальный покров сосочков однорядный, отличается особенно большим сходством с трубным эпителием. В строме сосочков, реже в стенке кистомы обнаруживают псаммомные тельца.
Поверхностная папиллома встречается редко. Микроскопически она представляет собой опухоль папиллярного строения, чаще двустороннюю, обычно большого размера, расположенную на поверхности яичника и иногда полностью окутывающую его. Типичная поверхностная папиллома характеризуется теми же особенностями строения, что и папиллярная кистома.
В дифференциально-диагностическом отношении необходимо учитывать микропапиллоз (микропапилломатоз, бородавчатый яичник), который встречается чаще у пожилых женщин. При микропапиллозе сосочки обычно очень мелкие, не ветвящиеся, располагаются на поверхности яичника в виде небольших очаговых скоплений, покрытых сочным мезотелием.
а - большая серозная цистаденома (на разрезе), содержащая 500 мл соломенно-желтой жидкости.
На внутренней поверхности, особенно справа, видны сосочковые разрастания.
б - микроскопическая картина серозной цистаденомы с несколькими папиллярными разрастаниями на поверхности
Серозная аденофиброма, как цистаденофиброма, относится к числу сравнительно редких опухолей. Иногда она представляет собой фиброзно-измененный яичник, иногда мелкая аденофиброма (0,1-0.3 см) располагается в корковом слое. В отдельных наблюдениях небольшие опухоли имеют толстую ножку, которая соединяет их с поверхностью яичника. Однако чаще аденофиброма сочетается с кистозными образованиями (серозная цистаденофиброма). Такие опухоли бывают небольшой величины, реже достигают 20 см. Плотная часть опухоли построена по типу фибромы, в которой наблюдают железистые включения, местами резко расширенные и выстланные кубическим зиителием: выстилающий эпителий кистозных образований бывает цилиндрическим, нередко реснитчатым. В некоюрых цистаденофибромах обнаруживают плотные сосочковые образования и бляшки, микроскопически имеющие сходство с таковыми в грубососочковой кистоме. но с включением в соединительнотканной основе их железистых структур.
Среди муцинозных опухолей можно выделить 3 основные группы. К 1-й из них относятся муцинозные опухоли, большинство которых возникает из мюллерова они гелия. Ко 2-й группе относятся те муцинозные кистомы, которые сочетаются с опухолями Бреннера. Источником происхождения 3-й группы муцинозных опухолей (примерно 5-6% всех муцинозных опухолей) является энтодермальный эпителий кишечного типа. О тератоидном генезе их свидетельствует наличие в них бокаловидных и энтерохромаффинных клеток.
Муцинозная цистаденома является наиболее простой формой муцинозных опухолей [отсюда и название простая (сецернирующая) муцинозная кистома]. Она встречается наиболее часто, преимущественно односторонняя; двустороннее поражение наблюдают примерно в 10% случаев. Имеет величину 15-30 см, изредка 50 см. Опухоль округлая или овоидная, в большинстве случаев многокамерная. Содержимое различной величины камер обычно желеобразное. Внутренняя поверхность их гладкая, выстлана однорядным высоким цилиндрическим эпителием, сходным с эпителием слизистой оболочки цервикального канала. Митозы не обнаруживаются. Для эпителия муцинозных цистаденом характерна способность к образованию слизи (муцина). Муцин располагается в клетках в виде мелких капелек и выявляется при окраске муцикармином, альциановым синим и IIIИК-методом. Наряду с указанным эпителием иногда обнаруживают кубический, местами уплощенный, а в отдельных наблюдениях и цилиндрический эпителий типа трубного диморфная муцинозно-серозная цистаденома).
Папиллярную муцинозную цистаденому наблюдают реже псевдопапиллярной муцинозной, более чем в половине случаев она бывает двусгоронняя. На внутренней поверхности камер кистомы обнаруживают сосочковые разрастания, иногда напоминающие но виду цветную капусту. Сосочки имеют соединительнотканную основу. Эпителиальный покров сосочков при доброкачественном варианте муцинозных кистом однорядный. Высота и форма клеток может варьировать: наряду с высоким цилиндрическим эпителием наблюдают кубические и бокаловидные клетки; можно встретить высокие узкие клетки с вытянутыми ядрами и небольшим количеством цитоплазмы в виде ободка. Иногда отмечают нарушения в процессе слизеобразования: некоторые клетки теряют способность продуцировать слизь, цитоплазма других клеток переполнена капельками муцина.
Муцинозная аденофиброма встречается редко, состоит из двух компонентов: ткани типа фибромы и железистых включений или мелких кист, выстланных высоким цилиндрическим эпителием. Из мелких кист могут развиваться крупные полостные образования, выстланные тем же эпителием, муцинозная цистаденофиброма.
Серьезным, хотя и редким, осложнением муцинозных опухолей яичников является псевдомиксома брюшины. Одним из механизмов развития ее является пропитывание слизью стенки муцинозной цистаденомы с последующим некрозом и разрывом. Излитие желеобразного содержимого в брюшную полость вместе с опухолевыми фрагментахми и ведет к имплантации последних на брюшине. При наличии у одной и той же больной муцинозной опухоли яичника и мукоцеле червеобразного отростка трудно определить, является ли опухоль или мукоцеле, или и то и другое, первичной локализацией поражения. В подобных случаях, руководствуясь практическими целями, опухоль яичника рекомендуют рассматривать как первичную, отмечая поражение аппендикса как дополнительное.
Опухоли яичников составляют один из труднейших разделов частной онкоморфологии.
Объясняется это их чрезвычайным разнообразием и, с другой стороны, предельной запутанностью вопросов гистогенеза, по поводу которых были высказаны самые противоречивые мнения.
Приводимое далее описание некоторых гистологических вариантов опухолей помогает взглянуть на доброкачественную, пролиферирующую и малигнизированную опухоли как на естественные этапы канцерогенеза.
Сецернирующая серозная кистома
Однокамерная или многокамерная, с очень тонкими стенками, в просвете находится прозрачная слегка желтоватая жидкость. Внутренняя поверхность стенки кисты гладкая (рис. 33).

Рис. 33. Цилиоэпителиальная кистома яичника, множественная цистаденома яичника.
Эпителиальная выстилка обладает удивительным сходством с эпителием маточных труб (рис. 34).

Рис. 34. Сецернирующая серозная киста яичника, грубые сосочковые структуры в сецернирующей серозной кисте.
Создается впечатление, что трубный эпителий как бы пересажен в яичник. В стенке кисты видны те же клеточные формы, которые обнаруживаются в трубах половозрелой женщины. Это реснитчатые клетки, затем клетки, вырабатывающие слизь, - функция тех и других ясна. Не менее характерны и другие клеточные формы, функциональные обязанности которых еще пока не известны. Имеются в виду штифтиковые клетки с узким гиперхромным ядром.
Они могут производить впечатление пикнотизированных, но это вполне жизнеспособные клетки. Это же следует сказать о так называемых клетках-пузырях округлой формы, с крупным, светлым, цитоплазматическим телом. Все эти клетки располагаются в один слой, сосочки отсутствуют.
Правда, в просвет простой серозной кисты могут вдаваться крупные грубые фиброзные выступы (рис. 34), покрытые таким же эпителием, что и в остальных участках кисты, или вовсе лишенные эпителиальной выстилки. Такие грубые фиброзные сосочки ничего общего не имеют со следующей формой, пролиферирующей серозной кистой.
Кисты с грубыми сосочками являются разновидностью сецернирующей серозной кисты. Если эпителий кисты подвергается атрофии, то он не только уплощается, но и становится индифферентным. Тогда установлению диагноза могут помочь мелкие известковые тельца - в стенке серозных кист они встречаются почему-то часто, а муцинозных - редко.
Пролиферирующая серозная кистома
Согласно классификации ВОЗ, папиллярные серозные опухоли могут быть как доброкачественными, так и пограничными. Думается, что это неверно. Пограничные опухоли есть не что иное, как пролиферирующие. Но уже само появление множественных, сильно ветвящихся, мелких сосочков свидетельствует о наличии пролиферации.
Размножающийся эпителий уже не умещается на ровной поверхности стенки кисты, как это имеет место в простых серозных кистах, и начинает заполнять просвет кисты в виде упомянутых сосочков (рис. 35). Поэтому сосочковая киста не может быть простой, то есть сецернирующей, она всегда является пролиферирующей.
Эпителиальный покров ворсинок, располагающийся в один слой, может сохранить цитологические особенности трубного эпителия (реснитчатые, штифтиковые, клетки-пузыри и т. д.) или оказаться индифферентным (рис. 35).

Рис. 35. Пограничная серозная кистома.
Клиническое поведение пролиферирующих серозных кист часто оказывается непредсказуемым, быть может, потому, что всю кисту разложить на серию срезов невозможно и участки малигнизации могут оказаться просмотренными (многослойность, митозы, полиморфизм).
Удивительно, что эвертирующий рост с образованием сосочков на наружной поверхности кисты и даже обсеменение брюшины пролиферирующими кистомами некоторыми авторами не рассматриваются как признак их озлокачествления.
Сецернирующая муцинозная кистома
Обычно односторонняя. Может достигать очень больших размеров. Чаще многокамерная. Содержимое в типичных случаях напоминает желе. Внутренняя поверхность кисты выстлана одним слоем клеток, не отличимых от клеток цервикального канала - с четкими клеточными границами, ядрами, имеющими форму чашек и расположенными базально, и слизью в апикальных отделах (рис. 36).

Рис. 36. Сецернирующая муцинозная киста. а - муцинозная кистома яичника; б - муцинозная цистаденома яичника.
Иногда отмечается сходство с покровными клетками эпителия желудка (слизь шифф-йодная кислота (ШИК)-положительна, но дает отрицательные реакции с муцикармином) или клетками кишечника (слизь окрашивается муцикармином и коллоидальным железом).
Иногда эпителий выстилает не только свободную поверхность стенки кисты, но и содержащиеся в ней щели, создавая гландулярные или подобие сосочковых структур. Во избежание путаницы важно подчеркнуть, что никакого отношения к пролиферации эти псевдожелезы и псевдососочки не имеют.
Пролиферирующая муцинозная кистома
Сосочки обычно нежные, с тонкой соединительнотканой ножкой. Они покрыты, как и при простых муцинозных кистах, однослойным эпителием. Последний местами сохраняет цитологические особенности эпителия шейки матки, местами их утрачивает и становится просто кубическим или цилиндрическим (рис. 37).

Рис. 37. Пролиферирующая муцинозная киста.
Малигнизированные кистомы
Их сосочки, если они еще сохранены, выстланы уже не однослойным эпителием, как в пролиферирующих кистомах, а многослойным, появляются митозы, нарастает полиморфизм. В раковых пластах иногда удается найти клетки, характерные для серозных или муцинозных кист (рис. 38), но часто по раковым структурам установить их гистогенез не удается. Они уже не несут в себе никаких признаков цилиоэпителиального или муцинозного происхождения. Догадаться об этом можно, лишь изучая ранние стадии процесса, наименее измененные участки кисты, так называемый фон.

Рис. 38. Малигнизированная муцинозная киста. Серозная аденокарцинома.
Все серозные кисты встречаются значительно чаще, чем муцинозные. Но динамика малигнизации остается одной и той же. Сецернирующие кисты выстланы однослойным трубным или эндоцервикальным эпителием. Сосочков нет.
Пролиферирующие кисты отличаются от сецернирующих образованием сосочков; эпителий остается однослойным, трубным или эндоцервикальным. В малигнизированных кистах сосочки обычно сохраняются, но выстланы они уже эпителием многослойным, атипичным и полиморфным, появляются гигантские клетки и митозы.
Аденофиброма (аденокистозная фиброма)
Очень редкий вариант серозных или муцинозных опухолей. Представляет собой фиброму (или текому), в составе которой находятся эпителиальные трубки или кисты, выстланные эпителием типа трубного или эндоцервикального (рис. 39). В литературе сообщения о малигнизации аденофибром очень малочисленные.

Рис. 39. Эндометриоидная цистаденофиброма.
Опухоль Бреннера
По М.Ф. Глазунову (1961), аденофиброма (аденокистозная фиброма) и опухоль Бреннера являются, собственно говоря, вариантами одной и той же формы, отличаясь друг от друга лишь вторичными деталями строения эпителиальных структур. Основу опухоли составляет своеобразная плотная волокнистая ткань.
Если на этом фиброзном фоне видны железистые или микрокистозные структуры, выстланные эпителием типа трубного или эндоцервикального, то это аденофиброма (или аденокистозная фиброма). Если эпителиальные гнезда становятся многослойными, образуя солидные островки, то это опухоль Бреннера (рис. 40).

Рис. 40. Опухоль Бреннера.
Мезонефрома
Под этим названием объединены опухоли различного происхождения, неодинаковой структуры и очень отличающиеся друг от друга по клиническому поведению. Дело в том, что мезонефромами называют по крайней мере три различные опухоли: истинную мезонефрому Шиллера, парвилокулярную кистому Шиллера и мезонефрому Сафира и Лакнера. Истинная мезонефрома Шиллера, по современным представлениям, представляет собой герминогенную опухоль. Место этой опухоли - среди тератоидных опухолей яичника.
Парвилокулярная кистома Шиллера - не что иное, как вариант аденофибромы или, точнее, аденокистозной фибромы, отличающейся от своего прототипа тем, что эпителиальная выстилка микрокист не дифференцируется в направлении эндоцервикального или трубного эпителия.
Вариант Сафира и Лакнера резко отличается от только что описанных мезонефром. Это кистозно-сосочковый светлоклеточный рак. Опухоли подобного строения встречаются не только в яичниках, но и в самых различных участках женского полового тракта: матке, эндоцервиксе и влагалище.
Опухоли из гормонпродуцирующих компонентов яичника
Если опухоли с явно мюллеровой дифференцировкой эпителия (серозные и муцинозные кисты с их вариантами в виде аденофибром, опухоли Бреннера, эндометриоидных кист) свойственны только яичникам, то в отношении гормонпродуцирующих новообразований дело обстоит иначе. Чем больше увеличивается число наблюдений этих редких опухолей, тем яснее становится морфологическая идентичность гормонпродуцирующих опухолей яичников и яичек.
Ответственны за выработку гормонов, как известно, специализированные ткани гонад - гранулеза, тека, сертолиевы и лейдиговы клетки (рис. 41). Среди гормонпродуцирующих новообразований яичников следует различать опухоли типа элементов женской части гонады (гинобластомы) и типа элементов мужской части гонады (андробластомы).

Рис. 41. Опухоль из клеток Сертоли-Лейдига.
Клинический эффект гормонпродуцирующих опухолей имеет необычайно сложный механизм и зависит не только от численного преобладания тех или иных клеточных форм, но и степени их функциональной активности, возможности выработки не свойственных им гормонов.
В результате этого, например, при гранулёзоклеточных опухолях (рис. 42) может иметь место как избыток эстрогенов, так и избыток андрогенов. Это же следует сказать и об андробластомах и текомах.

Рис. 42. Гранулёзоклеточная опухоль яичника.
А.С. Марьенко, A.И. Новиков, В.К. Косенок, В.А. Акулинин
Читайте также:

