Киста пирамиды височной кости
Верхушка пирамиды височной кости лежит спереди от внутреннего слухового прохода; ее пневматизация обратно пропорциональна объему губчатого вещества. Чем больше губчатого вещества, тем меньше воздуха и наоборот. Приблизительно у одной трети взрослого населения встречается пневматизированный тип верхушки пирамиды височной кости и чаще всего пневматизация выражена билатерально.
Верхушка пирамиды височной кости имеет три поверхности: переднюю (верхнюю), которая входит в состав дна средней черепной ямки; заднюю, входящую в состав задней черепной ямки, а также нижнюю, которая лежит в горизонтальной плоскости. Наиболее жизненно важной структурой верхушки пирамиды является внутренняя сонная артерия, входящая через внутренний слуховой проход и идущая кпереди и в медиальном направлении до кавернозного синуса.
Сразу латеральнее артерии расположены евстахиева труба и мышца, напрягающая барабанную перепонку. Большой поверхностный каменистый нерв (БПКН), выходит на переднюю поверхность, пересекает рваное отверстие и преганглионарными симпатическими волокнами соединяется в крылонебный узел. Вблизи передней поверхности верхушки пирамиды в меккелевой полости располагается ганглий тройничного нерва, а отводящий нерв проходит вдоль переднего каменистого синуса через складку твердой мозговой оболочки, известную как каменисто-клиновидная связка, которая участвует в формировании канала Дорелло.

Холестериновая гранулема, холестеатома (эпидермоидная киста), а также мукоцеле составляют 99% первичных кистозных образований верхушки пирамиды височной кости, при этом чаще всего встречается холестериновая гранулема. Существует вероятность диагностической ошибки этих патологических образований с нормальным губчатом веществом малопневматизированной верхушки пирамиды височной кости, со скоплением жидкости в ячейках верхушки пирамиды височной кости (выпотом), а также с арахноидальной кистой. Обычно их можно различить при помощи магнитно-резонансной томографии (МРТ) и компьютерной томографии (КТ).
Холестериновая гранулема — гигантоклеточная реакция на инородное тело осаждения холестерина, сопровождающаяся хроническим воспалением, фиброзом и васкулярной пролиферацией в пределах фиброзной капсулы. Холестериновая гранулема встречается в 10 раз чаще, чем холестеатома и в 40 раз чаще, чем мукоцеле. Существуют две теории образования холестериновой гранулемы. Обструктивно-вакуумная теория основывается на обструкции воздухоносного пространства, которое ведет к поглощению газа и резорбции, формированию вакуума, кровоизлиянию слизистой оболочки, воспалению, распаду эритроцитов с формированием кристаллов холестерина. При формировании кристаллов холестерина каскад воспаления инициируется резорбцией кости и реакцией на воспалительное тело.
В соответствии с теорией вовлечения губчатого вещества, в период интенсивной пневматизации верхушки пирамиды формируются патологические сообщения между слизистой воздухоносных клеток, и они постепенно замещаются губчатым веществом, что сопровождается кровоизлиянием в верхушечные воздухоносные клетки. Эритроциты распадаются, формируются кристаллы холестерина и начинается каскадная реакция воспаления.
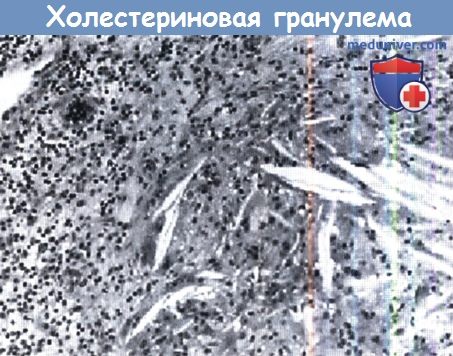
Холестериновая гранулема.
Вытянутые иглообразные углубления содержат кристаллы холестерина и его эфиры, которые растворились в процессе гистологической обработки образца.
Представлены также инородное гигантоклеточное тело, сформированное вокруг кристаллов, множество лимфоцитов и гистиоцитов.
(Окрашивание гематоксилином и эозином; увеличение в 200 раз.) 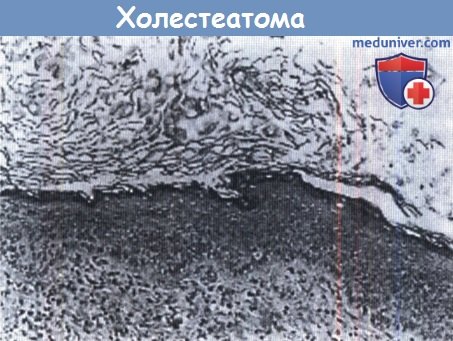
Холестеатома. Поперечное сечение холестеатомы: чешуйки рогового вещества, ороговевающий эпителий и волокнистый субэпителий.
(Окрашивание гематоксилином и эозином; увеличение в 200 раз.) 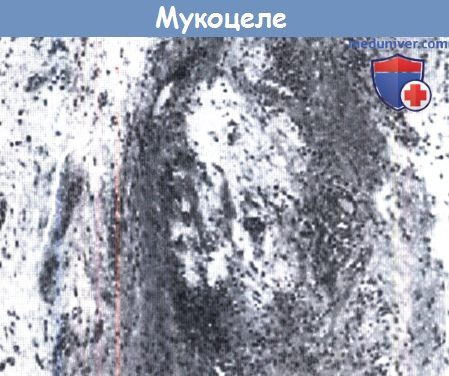
Мукоцеле. Мукоцеле совмещает кровоизлияния слизистой оболочки (реакция высвобождения слизистой) и окружающий их воспалительный инфильтрат.
Мукоцеле можно отличить от холестеатомы по наличию ороговевающего эпителия, а от холестериновой гранулемы по наличию кристаллов холестерина.
(Окрашивание гематоксилином и эозином; увеличение в 200 раз.)
Холестеатома (эпидермоидная киста) состоит из эпителиального вала, фиброзного субэпителия и чешуек рогового вещества. Наличие эпителия позволяет отличить холестеатому от холестериновой гранулемы. Считается, что остатки эпидермиса формируются вблизи рваного отверстия в период эмбрионального развития, или же за счет миграции эктодермы наружного слухового прохода. Эпидермоидные кисты можно отличить от дермоидных по содержанию в последних кожных придатков (к примеру, потовых желез). По мере увеличения холестеатомы, костная эрозия может произойти от остеолитических энзимов эпителия и фиброзного субэпителия.
Другими поражениями верхушки пирамиды височной кости, которые могут быть приняты за кистозные, являются скопление жидкости и ассиметрично расположенное губчатое вещество. Симптомы воспаления верхушки височной кости могут быть схожи с таковыми при кистозных поражениях. Скопление жидкости — это серозный выпот в воздухоносных клетках верхушки пирамиды. В сущности, выпот не разрушает кость, но из-за головной боли и симптомов сдавления может потребоваться срочное хирургическое вмешательство. Как нозологическая единица скопление жидкости в верхушке пирамиды представлена слабо, но может являться аналогом хронического серозного мастоидита, либо стадией формирования холестериновой гранулемы.
Обычно случайной рентгенологической находкой является ассиметрично расположенное губчатое вещество верхушки пирамиды. Остаточное губчатое вещество непневматизированной или малопневматизированной верхушки пирамиды создает некоторые затруднения при диагностике. Правильное распознавание этого вполне нормального явления позволит избежать неправильной диагностики, ненужного обследования и лечения. У 34 пациентов Roland et al. при обработке 500 снимков КТ обнаружили ассиметричную пневматизацию верхушки пирамиды височной кости. Воспаление верхушки пирамиды может развиваться в результате острого или хронического среднего отита; в случае хронического среднего отита наиболее частым возбудителем является Pseudomonas aeruginosa. При хроническом гнойном процессе, который сопровождается сильной болью в ухе, всегда следует подозревать воспаление верхушки пирамиды височной кости.
Боль обычно является результатом либо вовлечения в воспалительный процесс твердой мозговой оболочки, либо непосредственного раздражения гассерова узла в меккелевой полости. Также необходимо исключить воспаление верхушки пирамиды при парезах черепно-мозговых нервов. Классическая триада Градениго включает в себя патологические выделения из уха, выраженную ретроорбитальную боль и паралич отводящего нерва.
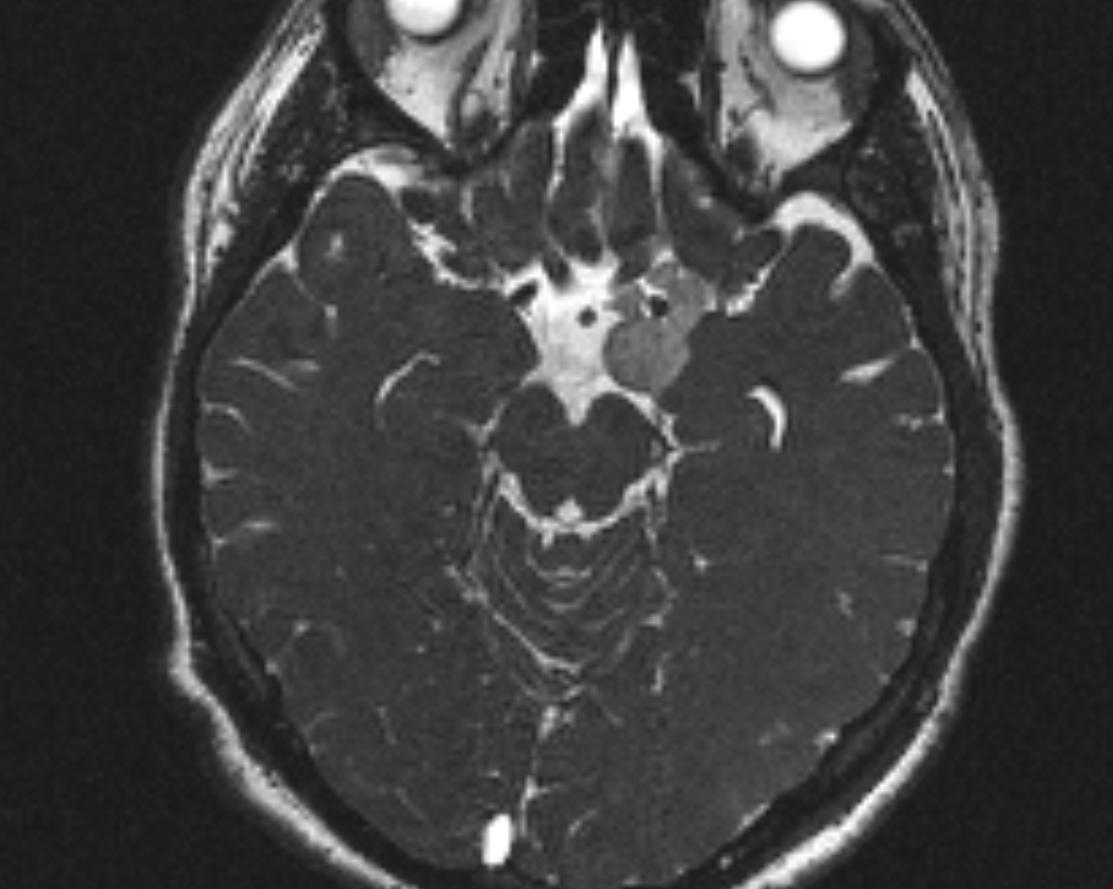
- головной мозг
- магнитно-резонансная томография
- эпидермоидная киста
Эпидемиология
Являются относительно распространенными врожденными образованиями, на долю которых приходится около 1% от всех внутричерепных опухолей. Очень медленно растут и, как правило, требуется много лет, чтобы появилась клиника. Возраст пациентов от 20 до 40 лет. Редко ассоциированы с триадой Currarino (аноректальная, сакральная аномалии и пресакральные образования (переднее сакральное менингоцеле, тератома, гамартома)).
Клинические проявления
Симптомы обусловлены постепенно нарастающим масс-эффектом и представлены:
- головными болями (наиболее распространенный симптом)
- дефицитом черепных нервов
- мозжечковыми симптомами
- припадками
- повышением внутричерепного давлени
Редко, рецидивирующий асептический менингит, похожий на таковой при менее распространенных дермоидных кистах.
Патология
Эпидермоидные кисты могут быть врожденными (наиболее часто, являются результатом неполного разделения эктодермы во время закрытия невральной трубки) или приобретенными (послеоперационная или посттравматическая имплантация). Патологически, внутричерепные эпидермоидные кисты идентичны врожденным холестеатомам верхушки пирамиды височной кости, среднего уха. Они отличаются от дермоидных кист, которые имеют эпидермальные и кожные придатки, такие как волосы и сальные железы, и зрелых тератом, которые имеют все три слоя.
Они имеют тонкую капсулу, представленную тонким слоем плоского эпителия, который макроскопически белый и жемчужный, и может быть гладким, дольчатым или узловым. Содержимое кистозного компонента обычно представлено воскообразным материалом из десквамированных кератиновых производных и кристаллами холестерина. Следует отметить, что некоторые авторы, указывают на то, что эпидермоидные кисты имеют некоторое гистологическое сходство с кистозными (адамантиноматозными) краниофарингиомами.
Локализация
- интрадурально: 90%
- мостомозжечковый угол: 40-50%
- третие по частоте встречаемости образования мостомозжечкового угла (после вестибулярных шванном и менингиом), на долю которых приходится около 5-10% всех опухолей в этом регионе
- супраселлярная цистерна: 10-15%
- четвертый желудочек:
17%
- средняя черепная ямка
- межполушарная щель
- спинальная (редко)
- мостомозжечковый угол: 40-50%
- экстрадурально: 10%
- большинство в черепе
Особенности визуализации
Дольчатые образования, которые заполняют, расширяют ликворные пространства, оказывают постепенно нарастающий масс-эффект, проникают между структурами и охватывают соседние нервы и сосуды. Частой особенностью кист задней черепной ямки является смещение основной артерии в сторону от моста.
Сочетание клеточных остатков вместе с высоким содержанием холестерина понижают плотность эпидермоидов приблизительно до 0 HU; таким образом, эпидермоидные кисты могут быть идентичными по плотности с ликвором, и выглядеть так же, как арахноидальные кисты.
Кальцификация не часто (10-25% случаев); редко эпидермоидная киста может быть гиперденсной вследствие кровотечения, омыления или высокого содержания белка ("белые эпидермоиды").
Они не копят контраст, и только в очень редких случаях демонстрируют накопление контраста стенкой.
Проявления на МРТ схожи с таковыми на КТ; эпидермоиды часто неотличимы от арахноидальных кист или расширенных ликворных пространств на многих последовательностях.
- T1
- обычно изоинтенсивны ликвору
- часто наблюдается более интенсивный сигнал по сравнению с ликвором по периферии образования
- редко могут иметь гиперинтенсивный сигнал ("белые эпидермоиды")
- редко внутреннее кровоизлияние может привести к повышению интенсивности сигнала
- T1 C +
- иногда может быть тонкое накопление контраста по периферии
- в редких случаях злокачественного перерождения, накопление становится более выраженным
- T2
- обычно изоинтенсивны ликвору (65%)
- слегка гиперинтенсивнее (35%)
- редко гипоинтенсивные, как правило , в случаях так называемых "белых эпидермоидов"
- FLAIR
- обычно неоднородный / "грязный" сигнал; выше, чем от ликвора
- остерегайтесь потоковых артефактов от пульсации ликвора, которые могут имитировать подобные изменения
- DWI: в отличии от арахноидальных кист имеют гиперинтенсивный сигнал при высоких значениях b-фактора (сочетание истинного ограничения диффузии и эффекта Т2-просвечивания )
Лечение и прогноз
При наличии симптоматики хирургическое иссечение является методом выбора. Полная резекция затруднительна, так как не все ткани могут быть удалены, особенно расположенные около черепномозговых нервов и сосудов. Поэтому рецидив не редкость, хотя рост, как правило, медленный и може пройти много лет без появления новых симптомов.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Холестеатома – образование, сформированное ороговевающим эпителием, остатками кератина и различной толщины периматриксом с окружающей воспалительной реакцией или без таковой. У 2,9% пациентов с холестеатомой встречается холестеатома, которая распространяется в пирамиду височной кости. Агрессивный рост холестеатомы пирамиды височной кости может привести к деструкции подлежащих костных структур с распространением образования на скат черепа, клиновидную пазуху, подвисочную ямку, носоглотку с возможным проникновением в субдуральное пространство.
Цель: детализация существующих классификаций холестеатомы пирамиды височной кости.
Материал и методы: в данное проспективное исследование вошли 22 пациента с хроническим гнойным средним отитом, у которых была диагностирована холестеатома пирамиды височной кости. Диагноз поставлен на основании отоларингологического обследования, мультиспиральной компьютерной томография (МСКТ) височных костей, МРТ cреднего уха, диффузно-взвешенной МРТ головного мозга. Средний возраст пациентов составил 39,2±7 лет. В работе использовали классификацию холестеатомы пирамиды височной кости Moffat – Smith 2008 г.
Результаты: МСКТ височной кости с достаточной точностью и специфичностью выявляет различные деструктивные процессы, что важно для определения границы распространения образования и соответственно соотнесения данных границ c классификацией холестеатомы пирамиды височной кости. На основании КТ-снимков и обновленной классификации холестеатомы пирамиды височной кости Moffat – Smith образования были распределены в зависимости от локализации по отношению к лабиринту на супралабиринтную (n – 9), супралабиринтную-апикальную (n – 3), инфралабиринтную (n – 3), инфралабиринтную-апикальную (n – 5), массивную лабиринтную (n – 1) и массивную лабиринтную с апикальным распространением (n – 1). Таким образом, в данной статье мы попытались описать границы типов холестеатом пирамиды височной кости на основании МСКТ височных костей.
Заключение: использование предложенной классификации предоставит возможность определить тип холестеатомы пирамиды височной кости и окажет помощь в выборе тактики хирургического лечения данной патологии.
Ключевые слова: холестеатома пирамиды височной кости, хронический гнойный средний отит, классификация, компьютерная томография.
Для цитирования: Аникин И.А., Хамгушкеева Н.Н., Ильин С.Н., Бокучава Т.А. К вопросу о классификации холестеатомы пирамиды височной кости. РМЖ. 2017;23:1699-1702.
On the classification of the petrous pyramid cholesteatoma
Anikin I.A. 1 , Khamgushkeeva N.N. 1 , Ilin S.N. 1 , Bokuchava T.A. 2
1 Saint-Petersburg Scientific Research Institute of Ear, Nose, Throat and Speech
2 Murmansk Regional Clinical Hospital named after P.A. Bayandin
Cholesteatoma is the tumor formed by keratinizing epithelium, keratin residues and perimatrix of various thicknesses with or without surrounding inflammatory reaction. In 2.9% of patients with cholesteatoma it spreads to the petrous pyramid. Aggressive growth of the petrous pyramid cholesteatoma can lead to the destruction of the underlying bone structures with the spread of the tumor to the clivus, the sphenoid sinus, the infratemporal fossa, the nasopharynx with possible penetration into the subdural space.
Aim: the detailed classification of the petrous pyramid cholesteatoma.
Patients and Methods: this prospective study included 22 patients with chronic suppurative otitis media who had a petrous pyramid cholesteatoma. The diagnosis is based on an otolaryngological examination, multispiral computed tomography (MSCT) of temporal bones, MRI of the middle ear, diffuse-weighted MRI of the brain. The average age of the patients was 39.2 ± 7 years. The Moffat-Smith 2008 classification of the petrous pyramid cholesteatoma was used in the work.
Results: MSCT of the temporal bone reveals various destructive processes with high accuracy and specificity, that is important for determining the boundaries of the tumor and thus the classification of the petrous pyramid cholesteatoma. Based on CT images and updated Moffat-Smith petrous pyramid cholesteatoma classification, depending on the location in relation to the labyrinth the tumors were distributed on the supra-labyrinth (n-9), supra-labyrinth-apical (n-3), infra-labyrinth (n-3), infra-labyrinth-apical (n-5), massive labyrinth (n-1) and massive labyrinth petrous pyramid cholesteatoma with apical proliferation (n-1). Thus, in this article we have attempted to describe the boundaries of various types of the petrous pyramid cholesteatoma on the basis of the MSCT of the temporal bones.
Conclusion: the use of the proposed classification will provide an opportunity to determine the type of the petrous pyramid cholesteatoma and will help in choosing the tactics of surgical treatment of this pathology.
Key words: the petrous pyramid cholesteatoma, chronic suppurative otitis media, classification, computed tomography.
For citation: Anikin I.A., Khamgushkeeva N.N., Ilin S.N., Bokuchava T.A. On the classification of the petrous pyramid cholesteatoma // RMJ. 2017. № 23. P. 1698–1702.
Статья посвящена вопросам классификации холестеатомы пирамиды височной кости. В исследование вошли 22 пациента с хроническим гнойным средним отитом, у которых была диагностирована холестеатома пирамиды височной кости. В работе использовали классификацию холестеатомы пирамиды височной кости Moffat – Smith 2008 г. Показано, что использование предложенной классификации предоставит возможность определить тип холестеатомы пирамиды височной кости и окажет помощь в выборе тактики хирургического лечения.
Только для зарегистрированных пользователей

Шваннома преддверно¬улиткового нерва
Что такое шваннома преддверно-улиткового нерва. Клинические проявления. Признаки невриномы преддверно - улиткового нерва на МРТ и КТ снимках. Что хотел бы знать лечащий врач. С чем можно спутать невриному преддверно-улиткового нерва. Лечение невриномы слухового нерва. Врачи каких специальностей диагностируют и лечат невриному слухового нерва. Прогноз. Возможные осложнения и последствия

Аномалии пирамиды височной кости
Что такое пирамида височной кости. Клинические проявления. КТ и МРТ признаки аномалии пирамиды височной кости . Что хотел бы знать лечащий врач. Лечение. Врачи каких специальностей диагностируют и лечат аномалию пирамиды височной кости. Прогноз. Возможные осложнения и последствия
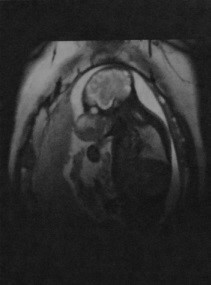
Рабдомиосаркома пирамидки височной кости
Причины появления рабдомиосаркомы височной кости. Клинические проявления. Какой метод диагностики рабдомиосаркомы височной кости выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с рабдомиосаркомой височной кости. Лечение рабдомиосаркомы. Врачи каких специальностей диагностируют и лечат рабдомиосаркому пирамидки височной кости. Прогноз. Возможные осложнения и последствия
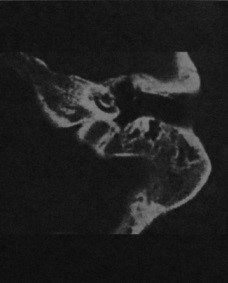
Холестеатома пирамидки височной кости
Причины появления холестеатомы височной кости. Клинические проявления. Какой метод диагностики холестеатомы височной кости выбрать: МРТ или КТ. Методы выбора. Что хотел бы знать лечащий врач. С чем можно спутать холестеатому пирамидки височной кости. Лечение холестеатомы височной кости. Врачи каких специальностей диагностируют и лечат холестеатому пирамидки височной кости. Прогноз. Возможные осложнения и последствия

Средний отит
Причины развития воспаления среднего уха. Клинические проявления. Какой метод диагностики острого отита выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. С чем можно спутать отит среднего уха. Лечение среднего отита. Врачи каких специальностей диагностируют и лечат средний отит. Прогноз. Возможные осложнения и последствия
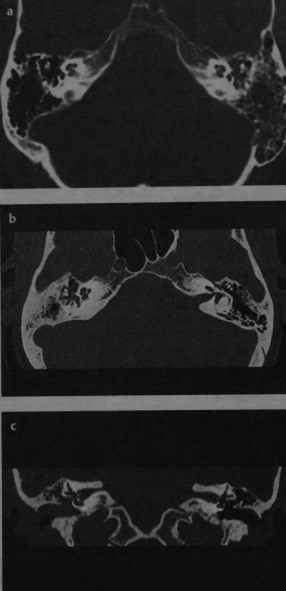
Отосклероз или отоспонгиоз
Что важно знать об отосклерозе и отоспонгиозе. Клинические проявления. Какой метод диагностики отосклероза выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Признаки отосклероза, схожие с другими заболеваниями. Лечение. Врачи каких специальностей диагностируют и лечат отосклероз. Прогноз. Возможные осложнения и последствия
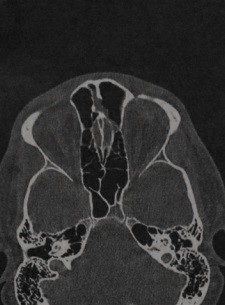
Пневматизация верхушки пирамиды височной кости
Что важно знпть о пневматизации височных костей. Клинические проявления. Какой метод диагностики пневматизации верхушки пирамиды височной кости выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с пневматизацией височной кости. Лечение. Врачи каких специальностей диагностируют и лечат пневматизацию височной кости. Прогноз. Возможные осложнения и последствия
Поражение лицевого нерва
Что нужно знать о поражении лицевого нерва. Клинические проявления. Признаки неврита лицевого нерва на КТ и МРТ снимках. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с невритом лицевого нерва. Лечение. Врачи каких специальностей диагностируют и лечат паралич лица. Прогноз. Возможные осложнения и последствия

Переломы пирамиды височной кости
Что важно знать о повреждении височных костей. Клинические проявления. Какой метод диагностики перелома пирамиды височной кости выбрать: МРТ или КТ. Что хотел бы знать лечащий врач. Какие заболевания имеют симптомы, схожие с переломом пирамиды височной кости. Лечение. Врачи каких специальностей диагностируют и лечат перелом височной кости. Прогноз. Возможные осложнения и последствия
Параганглиома, опухоль гломуса
Что такое опухоль барабанного и яремного гломуса. Клинические проявления. Диагностика гломусной опухоли: МРТ, КТ, ангиография. Что хотел бы знать лечащий врач. Симптомы каких патологий похожи на барабанную параганглиому. Лечение. Врачи каких специальностей диагностируют и лечат опухоль барабанного гломуса. Прогноз. Возможные осложнения и последствия
а) Симптомы болезни верхушки пирамиды височной кости. Поражения верхушки пирамиды височной кости могут протекать бессимптомно и случайно обнаружииваться при выполнении MPT. Leonetti et al. провели ретроспективный анализ данных МРТ, выделив при этом группу из 88 пациентов с различными поражениями верхушки пирамиды височной кости. Эти случайные находки, не связанные с клиническими проявлениями, включали в себя 41 случай ассиметрично расположенного губчатого вещества, 19 случаев воспаления верхушки пирамиды, 14 случаев холестериновой гранулемы, 9 случаев холестеатомы и 5 случаев новообразований.
Последующий контроль над данной группой пациентов не продемонстрировал каких-либо значительных изменений. Абсолютно во всех случаях поражения носили доброкачественный характер. Из этого следует, что клиницист должен иметь в виду, что обнаруженные по данным МРТ поражения верхушки пирамиды височной кости могут быть непосредственно не связаны с проявляющимися симптомами у пациента, и поэтому не следует преувеличивать значение данных, по сути, случайных находок.
Большинство публикаций, касающихся симптоматики поражений верхушки пирамиды височной кости, рассматривают первичные, либо вторичные новообразования и выделяют в качестве самого распространенного симптома потерю слуха. Первичные кистозные поражения верхушки пирамиды, не связанные с опухолями, обычно проявляются головной болью и увеличением ушного давления. Головная боль обычно односторонняя, локализуется ретроорбитально или в височно-теменной области, хотя также может быть и в области затылка или макушки.
Потеря слуха происходит при сдавлении евстахиевой трубы (кондуктивная тугоухость), либо при вовлечении в патологический процесс внутреннего слухового прохода или внутреннего уха (сенсоневральная тугоухость) и может сопровождаться ушным шумом. Реже, при вовлечении в патологический процесс внутреннего уха или при наличии прямого раздражения вестибулярного нерва можно наблюдать легкое, либо выраженное головокружение. Сдавление тройничного нерва может спровоцировать гипестезию или парестезию, особенно распространяющуюся вдоль нижнечелюстной ветви (V3).
Редко выявляются парез или спазм лицевого нерва в результате сдавления седьмого черепно-мозгового нерва, также редко наблюдается и диплопия, возникающая в результате сдавления шестого черепно-мозгового нерва. Иногда в случае поражения кавернозного синуса наблюдается офтальмоплегия. Синкопальное состояние развивается при сдавлении сонной артерии, и также встречается не часто. Оторея может явиться результатом присоединения вторичной инфекции или опорожнения кистозного содержимого.
При отоскопии какие-либо изменения обычно не визуализируются, но в некоторых случаях возможно втяжение барабанной перепонки, наличие экссудата в среднем ухе или наличие отделяемого из уха. Гипестезия V черепно-мозгового нерва, так же как и парез VI или VII черепно-мозговых нервов встречается нечасто. При выполнении позы Ромберга может наблюдаться неустойчивость и нарушение координации движения при тандем-походке. Обычно исследование головы и шеи не несет в себе каких-либо особенностей.
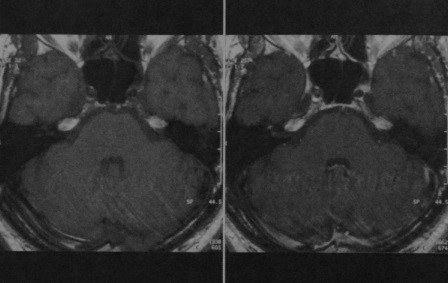
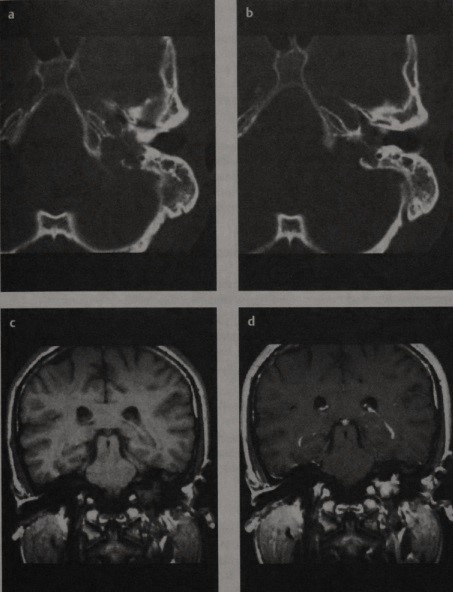
в) Лучевая диагностика болезни верхушки пирамиды височной кости. Холестериновая гранулема дает гиперинтенсивный сигнал на МРТ в режиме Т1 и Т2, в то время как холестеатома и мукоцеле проявляются гипоинтенсивным сигналом. Изображение холестеатомы при быстром спин-эхо при Т2 характеризуется гиперинтенсивным сигналом, гомогенной структурой. Однако недостатком магнитно-резонансной томографии является плохая визуализация костных структур. С помощью КТ можно выявить признаки увеличения кисты, что требует хирургического вмешательства. КТ дифференцирует кисты на подлежащие и не подлежащие хирургическому лечению, а также ассиметрично расположенное губчатое вещество и скопление жидкости (выпот).
Скопление экссудата будет проявляться сигналом низкой интенсивности на МРТ в режиме Т1 и сигналом высокой интенсивности в режиме Т2, а при КТ — ослаблением сигнала в пределах пневматизированной верхушки пирамиды. Ассиметрично расположенное губчатое вещество имеет на МРТ сигнал высокой интенсивности в режиме Т1 и средней интенсивности в режиме Т2, а на КТ характеризуется не увеличивающимся в размерах образованием и непневматизированной верхушкой пирамиды.
Воспаление верхушки пирамиды на КТ выглядит как не увеличивающееся в объеме поражение, которое имеет нечеткие границы и признаки деструкции кости, а при введении контрастного вещества не усиливает сигнал. На МРТ оно характеризуется сигналом низкой интенсивности в режиме Т1 и сигналом высокой интенсивности в режиме Т2. При формировании истинного абсцесса и КТ, и МРТ с контрастированием покажут усиление плотности края. В будущем по данным диффузионно-взвешенной эхопланарной МРТ возможно будет лучше дифференцировать холестериновую гранулему и холестеатому.
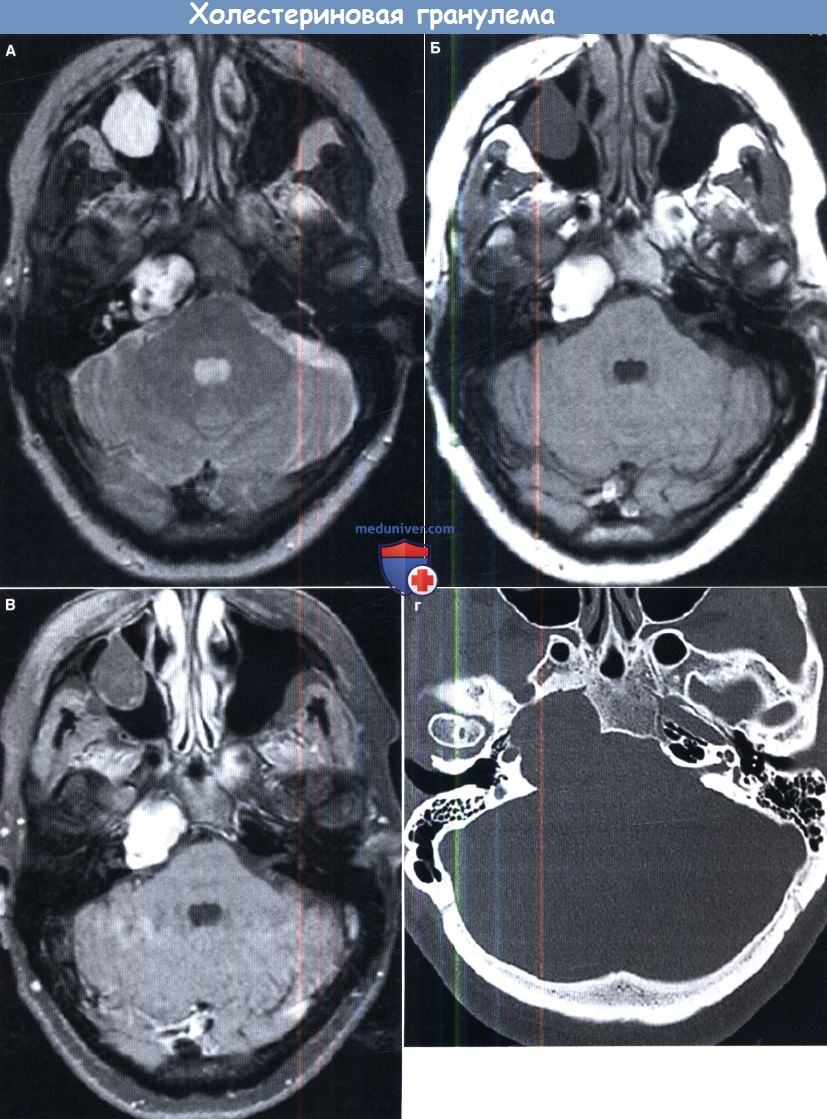
Холестериновая гранулема.
(А) Быстрое спин-эхо на МРТ в режиме Т2 в аксиальной проекции: патологическое образование большого объема, с четко очерченными краями,
гетерогенное и гиперинтенсивное в проекции верхушки пирамиды, которая немного растянута и затрагивает канал сонной артерии справа.
Мукоцеле или полип правой верхнечелюстной пазухи обнаружен случайно.
(Б) Патологическая масса также заметно гиперинтенсивна при режиме Т1-быстрого спин-эхо.
Интенсивность сигнала на Т1 и Т2 вполне типична для холестериновой гранулемы, предположительно, причиной является первичное кровоизлияние.
(В) МРТ с жироподавлением исключает интенсивность высокого сигнала жировой ткани в нормальной верхушке пирамиды и делает обозрение патологического образования более наглядным,
но не оказывает никакого влияния на сигнал собственно холестериновой гранулемы.
Невозможно оценить какое-либо усиление по периферии образования по данным неконтрастного снимка в режиме Т1.
(Г) На снимке компьютерной томографии в аксиальной проекции более наглядно визуализирована протяженность и захват цистерны мостомозжечкового угла.
Имеется тонкий ободок по периферии, реактивное склерозирование, связанное с медленным ростом патологического образования. 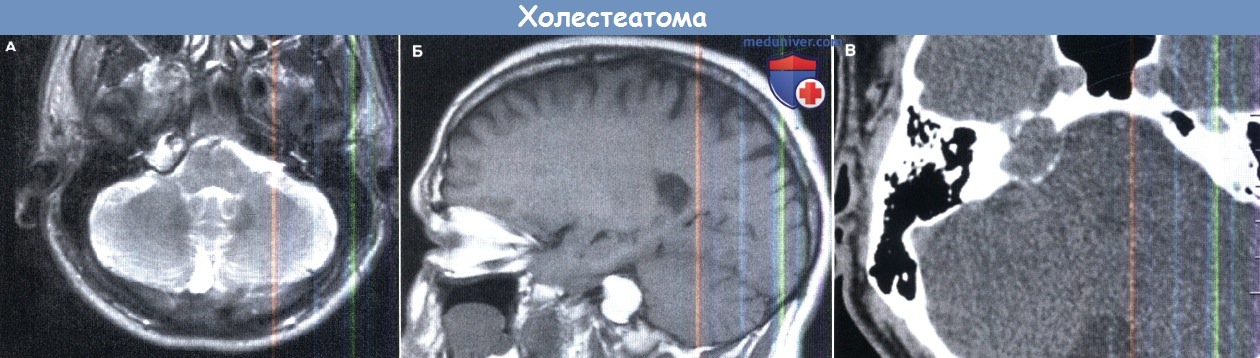
Холестеатома. (А) Т2-взвешанный снимок быстрого спин-эхо магнитно-резонансной томографии (МРТ) без контрастирования в аксиальной проекции:
гиперинтенсивное гомогенное расширяющееся образование в проекции верхушки пирамиды справа.
(Б, В) То же в сагиттальной проекции МРТ, и аксиальной проекции КТ. 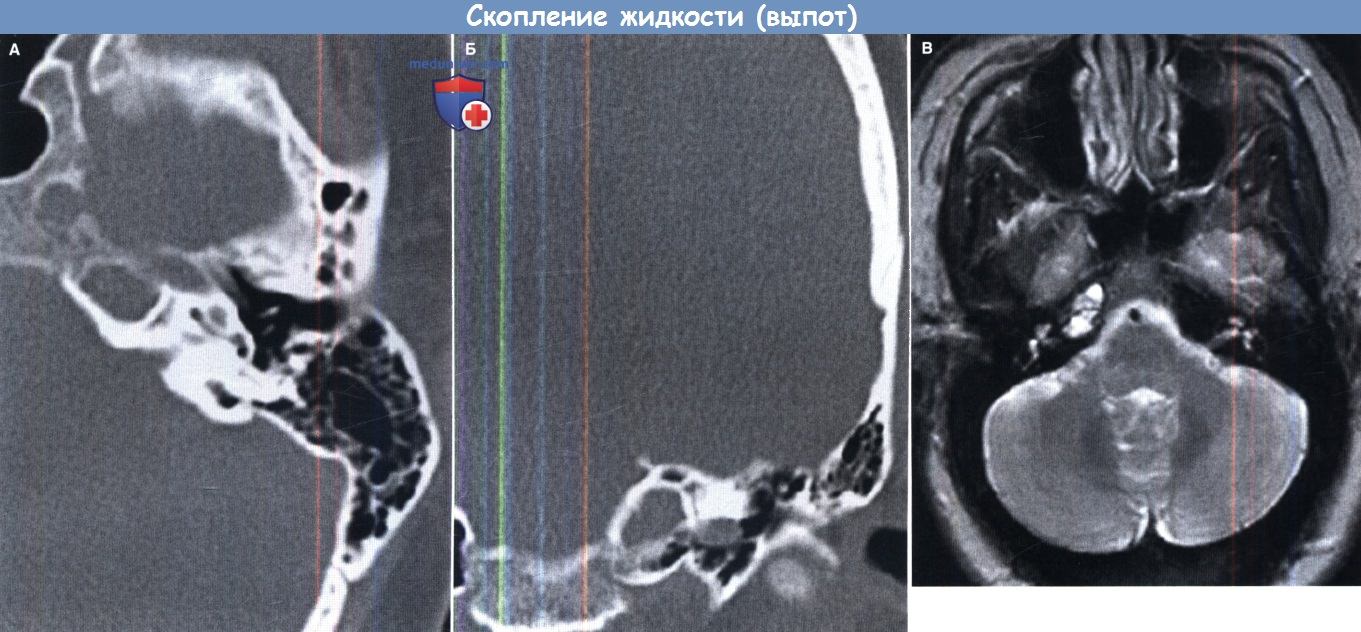
Скопление жидкости (выпот).
(А) КТ с высоким разрешением в аксиальной проекции: патологическую образование с четкой границей в проекции верхушки пирамиды слева.
Имеется тонкий ободок склерозирования, хорошо просматривающийся в передних отделах, характеризующий медленный рост образования.
Несмотря на предрасположенность к слиянию, здесь нет явного костного распространения в эпидуральное пространство.
Для подтверждения кистозной природы образования может быть выполнена магнитно-резонансная томография (МРТ).
(Б) КТ в коронарной проекции подтверждает сливающуюся природу образования без признаков расширения.
(В) МРТ в режиме Т2 в аксиальной проекции другого пациента со скоплением жидкости в воздухоносных клетках верхушки пирамиды справа.
Данное образование отличается от кистозных проявлений у пациента на рисунках А и Б.
Узкий поперечный гипоинтенсивный очаг в крупном, хорошо обозримом образовании указывает на перегородку и/или воспалительные реактивные изменения в структуре воздухоносных клеток. 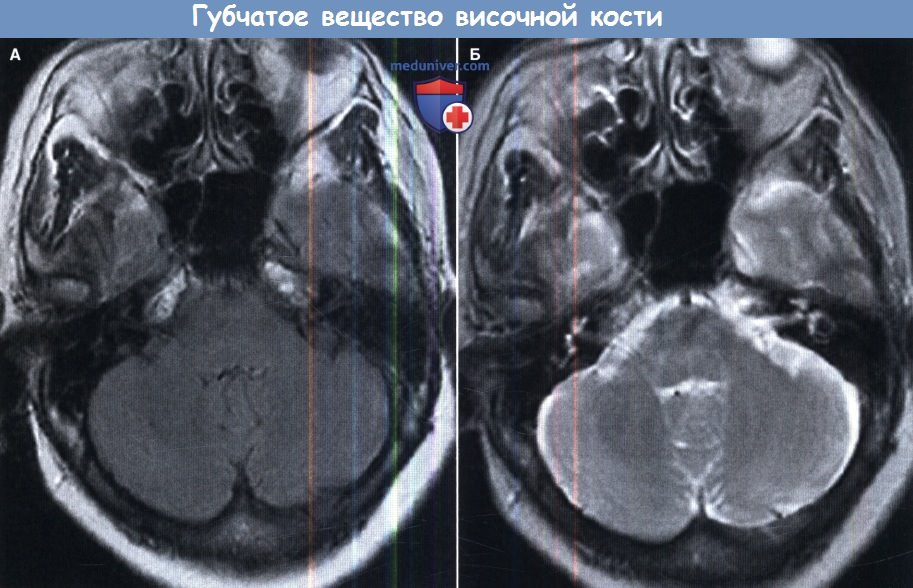
Губчатое вещество.
(А) В аксиальной проекции в режиме подавления сигнала от свободной воды определяется средний гиперинтенсивный сигнал в каждой верхушке пирамиды, который является симметричным и схожим с сигналом подкожно-жировой клетчатки.
(Б) На МРТ в режиме Т2 в аксиальной проекции верхушки пирамид имеют среднюю гиперинтенсивность, но относительно симметричны и аналогичны губчатому веществу затылочной кости.
г) Клиническое обследование при болезни верхушки пирамиды височной кости. Для заболеваний верхушки пирамиды характерна односторонняя ретроорбитальная боль, хотя в ряде случаев может появляться ушная боль, повышение давления в ухе, а также боль в височно-теменной области. Поэтому важно помнить, что наиболее частым симптомом при кистозных поражениях верхушки пирамиды височной кости является головная боль, и что даже при нормальной отоскопической картине необходимо проводить дифференциальную диагностику с патологическим ушным процессом, в особенности, когда по данным МРТ обнаруживается маленькая, не увеличивающаяся в размерах киста верхушки пирамиды.
Лицевой нерв распространяет боль в наружный слуховой проход и заушную область. Второй и третий шейный нервы предпосылают боль в заушную и сосцевидную области. Тройничный нерв играет роль в возникновении оталгии в результате поражений, вовлекающих полость рта и дно полости рта, зубы, нижнюю челюсть, височно-нижнечелюстной сустав (ВНС), небо и кожу предушной области. Языкоглоточный нерв отвечает за оталгию в результате поражений небных миндалин, основания языка, мягкого неба, носоглотки, евстахиевой трубы и глотки. Вагусный нерв провоцирует оталгию при поражении гортаноглотки, гортани или трахеи.
Дифференциальный диагноз возможных причин оталгии включает следующие состояния: мигрень, синдром ВНС, шейная миалгия, фибромиалгия, зубной абсцесс, злокачественный процесс головы и шеи (в особенности клинически неидентифицированная первичная опухоль носоглотки с метастазами, опухоли пазух, небных миндалин, основания языка и гортаноглотки), височный артериит, воспалительный синусит, каротидиния, невралгия тройничного нерва, невралгия языкоглоточного нерва и гастроэзофагеальный рефлюкс.
При ушной и/или головной боли в височно-теменной области необходимо тщательное обследование наружного и среднего уха. При нормальных данных отоскопии следует осмотреть ноздри, полость рта, ротоглотку, гортаноглотку, шею и мягкие ткани свода черепа. ВНС, височную артерию, нишу небной миндалины, основание языка, сонную артерию и мышцы шеи следует пропальпировать на наличие болезненности, уплотнения или спазмирования. Болезненность зубов определяется перкуссией. В некоторых случаях может понадобиться выполнение рентгенологического исследования зубов, челюсти и пазух. Если причина не обнаружена, мы рекомендуем выполнить МРТ головного мозга и основания черепа (включая подвисочную ямку) в аксиальной и коронарной плоскостях с контрастированием гадолинием и без него.
МРТ может выявить кистозное поражение верхушки пирамиды, энцефалоцеле или арахноидальную кисту. КТ следует проводить для визуализации костной деструкции или скопления губчатого вещества при ассиметричной пневматизации. Данные КТ могут быть также полезны для визуализации барабанных ячеек в тех ситуациях, когда подозревается инфракохлеарный отток патологического содержимого (см. далее). Обнаружение кистозного поражения верхушки пирамиды может быть единственным отклонением от нормы при клиническом и рентгенологическом исследовании. Если другие причины ушной и головной боли исключены (в некоторых случаях пробное лечение мигрени дает хорошие результаты), тогда должно приниматься решение о хирургическом вмешательстве.
Таким образом, необходимость в хирургическом лечении рассматривается при наличии у пациента симптоматики, при исключении других возможных причин, а самое главное, при наличии данных КТ, подтверждающих увеличение патологического очага и разрушение кости. Патологический процесс верхушки пирамиды, размеры которого увеличиваются, обычно проявляется головной болью, и в редких случаях неврологической симптоматикой. Если врач не уверен, что именно эта киста дает данную симптоматику, через шесть месяцев повторяют КТ или МРТ и оценивают рост кисты и разрушение кости. При необходимости хирургического вмешательства все удачи и неудачи будут напрямую зависеть от типа и размера кисты, хирургического доступа и дренажа.
Читайте также:

