Киста каудоталамической борозды слева что это

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Прогноз

Скажем сразу: проблема эта не такая страшная, какой она обычно представляется родителям. Далее вы сможете прочесть все, что в первую очередь необходимо знать о субэпендимальной кисте у новорожденного.
Код по МКБ-10
Эпидемиология
Они обнаруживаются в до 5,2% всех новорожденных с использованием трансфонтанеллярного ультразвука в первые дни жизни. [1]
Субэпендимальная киста представляет собой крошечное новообразование, часто имеют форму слез, внутри которого сосредоточен ликвор – жидкое содержимое, омывающее головной мозг; располагаются либо в каудоталамической бороздке, либо вдоль переднего отдела хвостатого ядра. Размеры кистозного образования обычно колеблется в диапазоне 2-11 миллиметров. [2]
Наиболее частой причиной формирования субэпендимальной кисты считается гипоксия или ишемия головного мозга в процессе родовой деятельности. Хотя большинство специалистов склонны полагать, что истинные причины патологии до сих пор не раскрыты.
Субэпендимальные кисты обнаруживаются примерно у пяти новорожденных детей из сотни и, как правило, обладают благоприятным прогнозом для развития и жизни ребенка.
Причины субэпендимальной кисты
При кислородной недостаче, которая наблюдается у плода на фоне нарушения плацентарного кровообращения, возможно развитие некоторых серьезных патологий и сбоев развития малыша. Одним из таких сбоев иногда становится субэпендимальная киста: эту патологию нередко диагностируют у новорожденных в результате продолжительного нарушения кровообращения, дефицита кислорода и/или питательных веществ.
Субэпендимальная киста может обнаруживаться и во время беременности, и после появления малыша на свет. В процессе вынашивания такое кистозное образование не опасно для плода, а при благоприятных обстоятельствах оно способно исчезнуть самостоятельно еще до начала родовой деятельности.
Точные причины формирования субэпендимальной кисты у новорожденных медикам неизвестны, [3] однако считается, что повлиять на её развитие могут такие факторы:
- гипоксические нарушения, связанные с обвитием пуповиной, либо с фетоплацентарной недостаточностью;
- поражение беременной герпевирусом;
- травмы малыша во время родовой деятельности;
- сильный или поздний токсикоз у будущей мамы;
- воздействие кокаина во время беременности; [4], [5]
- резусная несовместимость;
- железодефицитная анемия во время беременности.
Факторы риска
Группу риска составляют малыши, родившиеся раньше срока, а также новорожденные с недостаточной массой тела. Кроме этого, субэпендимальные кисты иногда диагностируются при многоплодной беременности, что обусловлено недостачей кислорода в тканях мозга. В результате некоторые клетки отмирают, а на их месте возникает новообразование, которое как бы замещает зону некроза.
Важно: чем продолжительнее период кислородного дефицита, тем большей по размеру будет субэпендимальная киста.
Рассмотрим базовые факторы формирования кисты более подробно:
- Процессы ишемии – наиболее распространенная первопричина появления кистозного образования. Ишемия в данном случае объясняется нарушенным кровотоком в мозговых тканях. В зоне некроза формируется полость, которая впоследствии заполняется ликвором. Если такая киста имеет небольшие размеры, то о каких-либо серьезных нарушениях речь не идет: лечение обычно не назначают, а лишь устанавливают наблюдение за проблемным участком. При неблагоприятной динамике (например, при дальнейшем увеличении кисты, при появлении неврологической симптоматики) кК лечению приступают незамедлительно.
- Кровоизлияние – это следующая по распространенности первопричина появления субэпендимальной кисты. Кровоизлияние часто возникает на фоне инфекционных процессов, острой кислородной недостачи, либо при травмах во время родов. Наиболее неблагоприятным прогнозом в данном случае обладают повреждения, связанные с внутриутробными инфекциями. [6]
- Гипоксические процессы в тканях могут носить острый или умеренный характер и обычно связаны с нарушениями плацентарного кровообращения. Пусковым механизмом часто становятся анемии, токсикоз на поздних сроках, многоплодие, резусная несовместимость, многоводие, фетоплацентарная недостаточность, инфекционно-воспалительные патологии.
- Врожденная краснухи и цитомегаловирусная инфекция (ЦМВ) являются наиболее распространенными доказанными причинами субэпендимальных кист негеморрагического происхождения у новорожденных. [7]
Патогенез
Субэпендимальная киста располагается в зоне нарушенного кровоснабжения мозговых структур. Наиболее часто это проблема с желудочковой локализацией. В отличие от врожденных кист, субэпендимальные кисты обычно располагаются ниже внешних углов боковых желудочков и позади отверстия Монро. [8] Субепендимальные кисты можно разделить на два типа: приобретенные (вторичные по отношению к кровоизлиянию, гипоксии-ишемии или инфекции) и врожденные (возникающие в результате герминолиза). Они часто присутствуют после кровоизлияния в зародышевой матрице 1 степени, что связано с недоношенностью. [9]
Гипоксическое или ишемическое поражение, сопровождающееся смягчением и омертвением ткани, также завершается заместительным формированием полостей. Кислородный дефицит в ходе внутриутробного развития или родовой деятельности негативно влияет на нервные структуры. Активность свободных радикалов, продукция кислых обменных продуктов, формирование тромбов на местном уровне в целом вызывают некроз и появление кист возле желудочков. Такие субэпендимальные кисты могут быть множественными, до 3 мм в диаметре. В ходе спадания полостей происходят необратимые процессы атрофии с возникновением нейроглиальных узлов.
При родовой травматизации и мозговых кровоизлияниях кистообразование обусловлено рассасыванием просочившейся крови с появлением пустоты, которую в дальнейшем и принимают за субэпендимальную кисту.
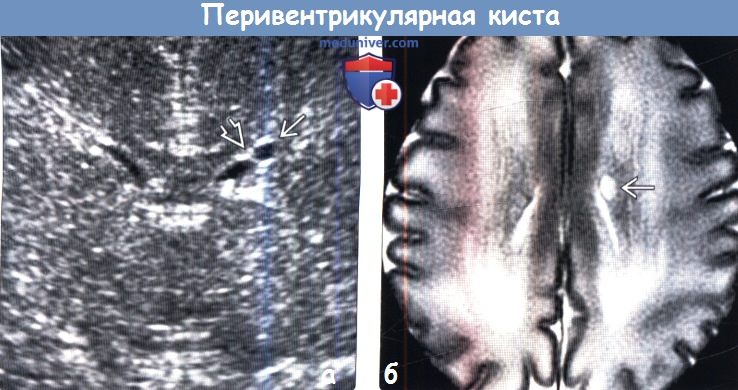
(а) УЗИ, корональный срез: у ребенка в возрасте 31 недели гестации через сутки после рождения определяется киста, прилегающая к боковому углу переднего рога. Она сформирована за счет паутиноподобных спаек или сближения переднего рога бокового желудочка, представляя собой коннатальную кисту (КК).
(б) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется КК. Как и в большинстве случаев, при УЗИ и МРТ в динамике киста не обнаруживалась.
б) Визуализация:
2. КТ признаки перивентрикулярной кисты:
• Бесконтрастная КТ: кровоизлияния в кисты могут быть ключевым признаком для определения их этиологии
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о УЗИ в высоком разрешении/с линейным датчиком
• Советы по протоколу исследования:
о Включите градиентные последовательности в МРТ-исследование для исключения геморрагической этиологии
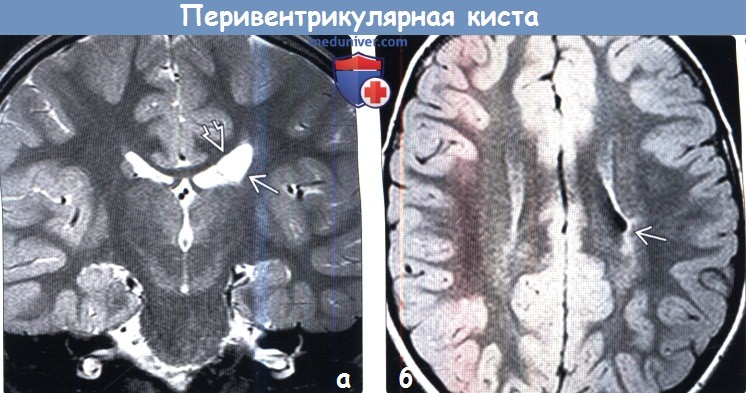
(а) МРТ, Т2-ВИ, корональный срез: у младенца с врожденным гемипарезом четко определяется киста переднего рога Кроме того, обратите внимание на то, что у этого ребенка с уменьшением объема мозговой ткани в паравентрикулярной области вследствие ишемии в неонатальном периоде наблюдается уменьшение объема хвостатого ядра.
(б) МРТ, FLAIR, аксиальный срез: у этого же ребенка определяется участок фокальной атрофии в теле хвостатого ядра, окруженный зоной глиоза белого вещества.
в) Дифференциальная диагностика перивентрикулярной кисты:
1. Арахноидальная киста:
• Гигантские арахноидальные кисты отверстия Монро
• Отличаются по местоположению; локализуются:
о Не по ходу каудоталамической вырезки
о Не в верхнебоковом переднем роге бокового желудочка
о Не по ходу желудочковых стенок
2. Хориоидпапиллома:
• В редких случаях папилломы сосудистого сплетения могут быть исключительно кистозными
• Чаще интра-, а не перивентрикулярная локализация
4. Лейкоэнцефалопатия с кальцификатами и кистами:
• Генетически отлична от синдрома Коатса-плюс за счет отсутствия мутций гена СТС1
• Плотные Са++ в базальным ганглиях, таламусе, зубчатой извилине, стволе мозга, глубоком БВ, перикистозных отделах
• Диффузная лейкоэнцефалопатия, обычно симметричная и перивентрикулярная
• Кисты в базальных ганглиях, таламусе, глубоком БВ, мозжечке, стволе мозга
г) Патология:
1. Общие характеристики:
• Этиология:
о СЭПК: субэпендимальный герминальный матрикс при пролиферации нейрональных и глиальных клеток:
- Метаболически активен и хорошо васкуляризирован
- Инсульт (инфекционного, геморрагического, генетичекского генеза) → лизис клеток
2. Макроскопические и хирургические особенности:
• Субэпендимальная киста:
о Полость кисты заключена в псевдокапсулу
о Псевдокапсула состоит из агрегатов герминальных клеток и глиальной ткани, а не эпителия
о ± кровоизлияние или реактивные астроциты, кистозный некроз
• КК: эпендимальная выстилка
• кПВЛ: некроз белого вещества головного мозга с образованием полостей
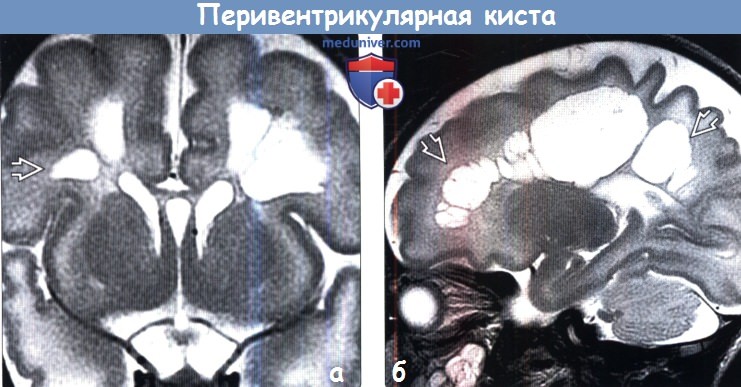
(а) МРТ, Т2-ВИ, корональный срез: у недоношенного младенца, мать которого перенесла хориоамнионит, определяются крупные паравентрикулярные кисты. Подобная картина чаще именуется протяженной кистозной перивентрикулярной лейкомаляцией (кПВЛ).
(б) МРТ, Т2-ВИ, сагиттальный срез: определяется протяженное кистозное поражение белого вещества. Участки поражения не сообщаются с желудочками. Имеются сообщения о подобном паттерне изменений у недоношенных и доношенных младенцев с энтеровирусной инфекцией в неонатальном периоде или таковых детей, матери которых перенесли хориоамнионит.
д) Клиническая картина:
1. Проявления перивентрикулярной кисты:
• Наиболее частые признаки/симптомы:
о Отличия СЭПК и ПКСС:
- В некоторой степени СЭПК чаще сочетаются с аномалиями или системными заболеваниями, чем ПКСС
- Односторонняя ПКСС или СЭПК:
Низкая вероятность ассоциированных аномалий
- Двусторонняя ПКСС или СЭПК:
Выполните поиск системного заболевания
• Другие признаки/симптомы:
о Очень редко ПКСС может вызывать обструкцию отверстия Монро
2. Течение и прогноз:
• У 5% новорожденных наблюдается наличие СЭПК и/или ПКСС, которые часто претерпевают инволюцию с течением времени:
о Неврологическое развитие новорожденных с СЭПК происходит без нарушений при отсутствии других заболеваний (исключите ЦМВИ)
о Приобретенные в постнатальном периоде СЭПК у младенцев, рожденных с выраженно низким весом = фактор риска нарушения моторного развития
• Прогноз при кПВЛ обычно неблагоприятный, зависит от объема разрушенных мозговых тканей, которые с течением времени объединяются с желудочками
3. Лечение:
• Не проводится за исключением случаев с развитием обструкции боковых желудочков
е) Диагностическая памятка перивентрикулярной кисты:
1. Обратите внимание:
• Двусторонние СЭПК являются маркерами системного заболевания:
о Анеуплоидия и синдромы множественных врожденных аномалий
о Нарушения роста: задержка внутриутробного развития, крупные размеры плода для данного срока гестации, синдром Сото
о TORCH: ЦМВ, краснуха
о Внутриутробная кокаиновая интоксикация о Врожденные нарушения метаболизма
- Нарушения биогенеза пероксисом (синдром Зеллвегера)
- Врожденные лактоацидозы, недостаточность ПДГ
- Недостаточность синтетазы голокарбоксилазы
- D-20H и L-20H глутаровая ацидурия
• Обнаружение изолированной СЭПК при пренатальном УЗИ должно сподвигнуть врача на дальнейший диагностический поиск при следующих условиях:
о Размеры кисты > 9 мм в диаметре
о Расположение СЭПК кзади от каудоталамической вырезки
о Атипичная морфология СЭПК
о Расположение СЭПК напротив височных рогов боковых желудочков
2. Советы по интерпретации изображений:
• КТ или градиентные последовательности могут быть полезны в проведении дифференциального диагноза
3. Советы по отчетности:
• Провести дифференциальный диагноз между СЭПК и ПКСС может быть невероятно трудно или даже невозможно
е) Список литературы:
- Drenckhahn A et al: Leukodystrophy with multiple beaded periventricular cysts: unusual cranial MRI results in Canavan disease. J Inherit Metab Dis. ePub, 2015
- Esteban H et al: Prenatal features of isolated subependymal pseudocysts associated with adverse pregnancy outcome. Ultrasound Obstet Gynecol. ePub, 2015
- Livingston JH et al: Leukoencephalopathy with calcifications and cysts: a purely neurological disorder distinct from coats plus. Neuropediatrics. 45(3):175-82, 2014
- Cevey-Macherel M et al: Neurodevelopment outcome of newborns with cerebral subependymal pseudocysts at 18 and 46 months: a prospective study. Arch Dis Child. 98(7):497-502, 2013
- Tan ZY et al: Case of the month. Ultrasound and MRI features of connatal cysts: dinicoradiological differentiation from other supratentorial periventricular cystic lesions. Br J Radiol. 83(986)4 80-3, 2010
- Fernandez Alvarez JR et al: Diagnostic value of subependymal pseudocysts and choroid plexus cysts on neonatal cerebral ultrasound: a meta-analysis. Arch Dis Child Fetal Neonatal Ed. 94(6): F443-6, 2009
- Leijser LM et al: Brain imaging findings in very preterm infants throughout the neonatal period: part I. Incidences and evolution of lesions, comparison between ultrasound and MRI. Early Plum Dev. 85(2)401-9, 2009
- van Baalen A et al: From fossil to fetus: nonhemorrhagic germinal matrix echo-density caused by mineralizing vasculitis-hypothesis of fossilizing germinolysis and gliosis. J Child Neurol. 24(1):36-44, 2009
- Soares-Fernandes JP et al: Neonatal pyruvate dehydrogenase deficiency due to a R302H mutation in the PDHA1 gene: MRI findings. Pediatr Radiol. 38(5):559—62, 2008
- van Baalen A et al: Anterior choroid plexus cysts: distinction from germinolysis by high-resolution sonography. Pediatr Int. 50(1):57—61, 2008
- Chuang YC et al: Neurodevelopment in very low birth weight premature infants with postnatal subependymal cysts. J Child Neurol. 22(4):402-5, 2007
- van Baalen A et al: [Non-haemorrhagic subependymal pseudocysts: ultrasonographic, histological and pathogenetic variability.] Ultraschall Med. 28(3):296—300, 2007
- Epelman M et al: Differential diagnosis of intracranial cystic lesions at head US: correlation with CT and MR imaging. Radiographics. 26(1): 173—96, 2006
- Finsterer J et al: Adult unilateral periventricular pseudocysts with ipsilateral headache. Clin Neurol Neurosurg. 108(1):73-6, 2005
- Cuillier F et al: [Subependymal pseudocysts in the fetal brain revealing Zellweger syndrome.] J Gynecol Obstet Biol Reprod (Paris). 33(4):325-9, 2004
- Qian JH et al: [Prospective study on prognosis of infants with neonatal subependymal cysts.] Zhonghua Er Ke Za Zhi. 42(12) 913—6, 2004
- Herini E et al: Clinical features of infants with subependymal germinolysis and choroid plexus cysts. Pediatr Int. 45(6):692-6, 2003
- Pal BR et al: Frontal horn thin walled cysts in preterm neonates are benign. Arch Dis Child Fetal Neonatal Ed. 85(3): F187—93, 2001
- Rosenfeld DL et al: Coarctation of the lateral ventricles: an alternative explanation for subependymal pseudocysts. Pediatr Radiol. 27(12):895-7, 1997
- Shackelford GD et al: Cysts of the subependymal germinal matrix: sonographic demonstration with pathologic correlation. Radiology. 149(1)4 17-21, 1983
- Takashima S et al: Old subependymal necrosis and hemorrhage in the prematurely born infants. Brain Dev. 1 (4):299-304, 1979
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 8.4.2019
Киста головного мозга представляет собой полую структуру не онкологической природы, дислоцированную во внутренних тканях ЦНС или в её оболочках и заполненную цереброспинальной или иной жидкой средой. Это образование диагностируются как у взрослых так и у детей, имеет изменяющиеся симптомы и разные схемы лечения.

Что это за образование и чем опасно
Подобная киста в голове имеет код по МКБ 10 G93 (другие поражения головного мозга).
Иногда новообразования выглядят как опухоли, поэтому требуется тщательная дифференциальная диагностика. Для уточнения назначается специальное региональное МРТ.
Более чем в половине всех случаев киста ЦНС обнаруживается случайно при общем МРТ головного мозга.
Размеры кист сильно изменчивы:
Такая патология представляет опасность, но потенциальную.
Все зависит от двух факторов:
- диаметр;
- дислокация, расположение.
Примерно в 70% из всех случаев новообразование имеет бессимптомное или субклиническое течение (отсюда и высокий процент случайных обнаружений при медосмотре).
Механизм развития патологической манифестации базируется также на двух моментах:
- киста сдавливает окружающие ткани ЦНС — пережимаются сосуды, нарушается кровоснабжение, изменяются нейронные связи;
- новообразование само по себе занимает определенный объём, на месте которого в норме должна быть нервная ткань.
Обычно симптоматика не сильно выражена и не представляет опасности для жизни.
Но иногда, при крупной кисте, может произойти:
- отек головного мозга;
- внутримозговое кровоизлияние;
- деструкция жизненно важных зон в результате недостаточности кровоснабжения (ишемия).
Кто в группе риска
Киста головного мозга у ребенка в настоящее время диагностируется примерно у 30% новорожденных. Малышам с каждым пятилетием последние лет 30 подобный диагноз ставят всё чаще.
Специалисты связывают это:
- с ухудшением условий экологии;
- с распространением вирусных инфекций;
- рост потребления населением продуктов фармацевтической промышленности.
У взрослого человека данное новообразование обнаруживается реже, чем у младенца (примерно 10%).
Киста у плода во время беременности, в рамках наступления подобного случая, происходит в результате:
- тератогенного воздействия, например, антибиотиков (тетрациклины, сульфаниламиды);
- при внутриутробном заражении (например, вирусом Эпштейна-Барр, цитомегаловирусом).
То есть в группе риска находятся женщины с хроническими инфекциями, включая ЗППП.
Классификация
По основной классификации все кисты делятся на:
- врожденные;
- приобретенные.
Врождённые кистозные структуры в головном мозгу формируются в антенатальный период (от момента образования зиготы до завершения беременности).
Врождённая церебральная киста симптоматически проявляет себя чаще в возрасте 30-55 лет, реже в юношеско-подростковом возрасте и практически никогда в детском возрасте.
Существующие врожденные варианты:
По локализации такие новообразования делятся на две большие группы:
- арахноидальная киста;
- внутримозговая киста.
Первая располагается в оболочках мозга, вторая — во внутренних тканях мозга.
- Арахноидальная форма дислоцируется в мозговых оболочках (паутинных оболочках).
— Формируется за счет накопления цереброспинальной жидкости в очагах воспаления оболочек.
— Часто её обнаруживают в височной области.
— Арахноидальное образование бывает приобретённое и врождённое. - Внутримозговая (ретроцелебеллярная) форма образуется на месте некроза участка внутренней структуры мозга.
— В качестве примера подходит перивентрикулярная киста ЦНС.
— Бывает и арахноидальная ретроцелебеллярная киста, когда образование регистрируется в межоболочковом пространстве.
Основная классификация приобретенных кист включает 6 разновидностей:
- посттравматическая;
- эхинококковая (паразитарная);
- постинсультная;
- постишемическая;
- постинфекционная;
- возрастная.
Иногда выделяют постгеморрагическое кистозное поражение, но это не слишком корректно, поскольку кровоизлияние в мозг может быть и при инсульте, и при механической травме.
- Посттравматическая форма.
— Возникает вследствие механического повреждения, черепно-мозговой травмы.
— Появляется в результате образования регионального отека мозговой ткани. - Эхинококковая кистозная форма.
— Возникает в результате заражения человека одним из видов ленточных червей эхинококком.
— Попав в ЖКТ, личинки эхинококка проходят через стенки кишечника и через систему воротной вены попадают в кровоток, а оттуда разносятся по организму.
— Чаще всего они формируют кистозные очаги в печени, но могут попадать и в мозг.
— В головном мозгу личинка поражает эпифиз (шишковидная железа).
— Также киста пинеальной железы может возникать при закупорке канала, выводящего вырабатываемый эпифизом мелатонин. - Постишемическая и постинсультная кисты часто взаимосвязаны.
— Они возникают на фоне регионального нарушения кровообращения.
— Недостаточность кровоснабжения приводит к хроническому кислородному голоданию.
— Нейроны начинают отмирать, возникают очаги микронекроза.
— Если ишемическое поражение оказалось обширным, то отмечаются кистозно глиозные изменения головного мозга.
— Когда формируется не одно образование, а несколько структур, напоминающих виноградную гроздь.
— Ишемической природы является субэпендимальная форма, когда зона желудочков испытывает недостаток в кровоснабжении. - Постинфекционная кистозная форма.
— Может развиться в результате инфекционного отека тканей головного мозга, а также из-за повреждения нейронных структур инфекцией.
— Таким возбудителем могут стать менингококки, вирус клещевого энцефалита, клещевой боррелиоз (болезнь Лайма). - Среди патологий, возникающих вследствие возрастных патологий, например, атеросклероза, наиболее известна лакунарная киста.
— Дислоцируемая в зоне варолиева моста или подкорковых узлов (очень редко – мозжечок).
- Посттравматическая форма.
Локализации новообразований головного мозга сильно различаются:
По содержимому эти патологические структуры делятся на:
- Ликворные кисты.
— Содержит внутри цереброспинальную жидкость, которая постоянно обращается в желудочках головного мозга, выполняя функции поддержки внутричерепного давления, электролитного тканевого баланса, трофики и метаболизма. - Слизисто-гнойные.
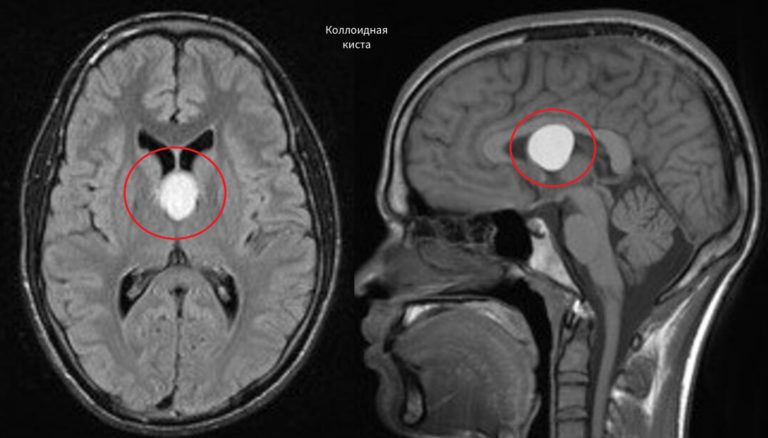
— Типичным примером будет киста клиновидной пазухи носа (основной пазухи головного мозга). - Коллоидальная форма.
— Содержит белковую желеобразную массу, наполненную нейроэпителиальными и эндодермальными клетками.
— Возникает внутриутробно, предположительно, по причине генетических аномалий, определяется в третьем желудочке. - Эхинококковая киста.
— Наполнена, в основном, продуктами жизнедеятельности паразита. - Тератома.
— Наполнена кусочками эпителиальной и прочих тканей, и даже зачатками органов, так как является рудиментом паразитического близнеца.
Основные причины
Врожденная киста головного мозга начинает формироваться не ранее 4-ой недели. Другой пик уязвимости наступает в середине второго триместра.
- тератогенное воздействие фармацевтических препаратов — это антибиотики, некоторые антидепрессанты (соли лития, Диазепам), противоэпилептические (Фенобарбитал, Этосуксимид), гипотензивные (Хлоротиазид);
- заражение плода инфекцией от матери через гематоплацентарный барьер (хронические вирусные инфекции, типа различных видов вируса герпеса);
- неблагоприятные экологические факторы (химическое и радиационное загрязнение региона проживания);
- вредные факторы в образе жизни матери (курение, злоупотребление алкоголем);
- внутриутробная или родовая асфиксия ребёнка;
- нарушение кровообращения через гематоплацентарный барьер и как следствие – ишемия тканей плода;
- генетические дефекты;
- определённое значение имеет и психосоматика матери – регулярные стрессы не идут на пользу и будущему младенцу.
Приобретённые (вторичные) кисты возникают в результате иных факторов воздействия:
При этом признаки кистозного образования в мозге могут быть совершенно одинаковыми как для врождённой, так и для приобретённой кисты.
Симптомы заболевания

Симптомы кисты головного мозга проявляются далеко не всегда. Выраженность симптоматики зависит от двух пунктов: размер и место.
- головные боли, не купирующиеся обезболивающими средствами;
- онемения конечностей, судороги и парезы;
- спонтанные головокружения и дезориентация в пространстве;
- приступы тошноты и рвоты, которая не улучшают состояние;
- нарушения сна;
- психоэмоциональные нарушения (неврозы, тревожные состояния, эмоциональная нестабильность);
- ощущение давления и пульсации внутри головы;
- ухудшение памяти.
Ни один из перечисленных симптомом не является однозначным указателем на наличие образования. Необходимо стойкое присутствие хотя бы 3-4 симптомов, чтобы дать предварительный диагноз.
Особенности диагностики
Стандартные методы (анализ крови и пр.) и даже функционально-диагностические методы (аудиометрия, визиометрия, периметрия, офтальмоскопия) здесь не являются достоверными.
- УЗИ может показать изменённую эхогенность, но этого недостаточно.
- Также к УЗИ прибегают для выявления некоторых видов кист в пренатальный период.
- Энцефалография способна зарегистрировать повышенное давление.
Но только МРТ головного мозга и КТ являются окончательно достоверными нейровизуализирующими диагностическими методами.
На МРТ кистозное образование можно визуально локализовать с высокой точностью, а также определить тип кисты. Однако исследование в рамках дифференциальной диагностики лучше проводить с контрастированием. Т.к. только опухоли склонны к накоплению контрастного вещества.
Дополнительно могут провести доплерографию для оценки состояния сосудов ЦНС. Новорожденным младенцам кисту выявляют с помощью нейросонографии.
Способы лечения
Лечение кисты в голове далеко не всегда необходимо. При диагностировании подобной структуры в мозгу выбирается выжидающая тактика с регулярным наблюдением, включая самонаблюдения пациента.
По данным статистике 70%-75% всех образований в головном мозге:
Медицинская помощь требуется только в особых случаях:
- нетипичный вариант, например, тератома головного мозга;
- новообразование уже в момент диагностирования крупное;
- активно прогрессирует в размерах;
- произошёл разрыв;
- киста угрожает работе каких-то центров головного мозга;
- пациента длительное время мучает тяжёлая симптоматика, включая развитие гидроцефалии.
Поскольку речь идёт о медицинском вмешательстве в область ЦНС, то в определённых случаях приходится пользоваться услугами зарубежной медицины. Например, лечение в Германии и Израиле.

Без операции избавиться от кистозного образования довольно сложно. Киста может самопроизвольно рассосаться, но ни один врач не скажет с уверенностью, является ли это результатом медикаментозной терапии, или новообразование исчезло бы и так.
В данном случае прибегают к препаратам:
- для нормализации АД (Каптоприл, Тенокс, Профлосин, Конкор, АД-баланс);
- для снижения сосудистых спазмов (блокатор кальциевых каналов Циннаризин);
- снижение холестерина низкой плотности (Симгал, Нолипрел, Розукард);
- против тромбов (Берлиприл, Престариум, Лизиноприл);
- БАДы для мозга (типа Гинкго Билоба), но их эффективность не доказана.
Лечение кисты головного мозга народными средствами, вообще говоря, не рекомендовано. Ведь даже фармацевтические средства будут бесполезны в большинстве случаев. Травяные компрессы на лоб, отвары травяных сборов, втирания – всё это поможет ослабить неприятную симптоматику, но на саму причину вряд ли повлияет.
Народная медицина может быть рекомендована как вспомогательная мера в послеоперационный период.
Так, внутричерепное давление хорошо снижают водные настои спаржи, полевого хвоща, чёрной бузины, фиалки.

Удаление данного новообразования – прерогатива нейрохирурга. Здесь очень много решающих факторов:
- размеры кисты;
- её дислокация;
- её этиология;
- динамика развития.
Всё это влияет на выбор методики хирургического вмешательства:
- Если новообразование создаёт критически высокий уровень внутричерепного давления, то потребуется срочное наружное вентрикулярное дренирование.
- Если произошёл разрыв патологической структуры, необходимо радикальное иссечение кисты, для чего проводится трепанация.
— Также трепанация является обязательным выбором, если киста оказалась паразитарной или тератомой с множеством жёстких включений. - Эндоскопия в данном случае это основной способ хирургического вмешательства, когда операция по удалению кисты головного мозга плановая.
— Такой вариант операции имеет самую низкую степень травматичности – аспирация происходит через небольшое фрезевое отверстие в черепе.
— Эндоскопический прокол кистозной структуры может быть противопоказан пациентам имеющим проблемы со зрением.
— Дополнительно могут установить соединения с естественными ликворными полостями мозга, что предупредить рецидив. - Для этого же производят шунтирование, которое бывает необходимо при высоком риске повторного заполнения кистозной полости.
— Здесь устанавливают отвод (дренаж) путём кистоперитонеального шунтирования, когда жидкость патологии уходит в брюшную полость по шунту. - В современной медицине прибегают к использованию гамма-ножа (лазер).
— Метод хорош тем, что не предполагает классической хирургической инвазии.
— Лазер действует угнетающе на прогрессирующие новообразования.
Необходимо повторить, что хирургическое вмешательство всегда рассматривается как вынужденная мера. Сам по себе диагноз в рамках G93 не предполагает какого-то целенаправленного лечения.
Основная уязвимость в послеоперационный период обусловлена риском инфекционного заражения. Это надо учитывать.
Восстановительная программа подразумевает следующие мероприятия:
- рефлексотерапия;
- посещение нейропсихотерапевта;
- ЛФК (лечебная физкультура);
- лечебный массаж;
- приём препаратов, снимающих отёк и способствующих рассасыванию гематом.
Время восстановительного периода индивидуальна для каждого больного.
Берут ли в армию с кистой
При таком диагнозе возможен полный медотвод, либо отсрочка от армии.
- стойкое повышение внутричерепного давления;
- неврологические нарушения;
- патологии вегетососудистой системы;
- хронические головные боли и периодические проблемы со сном.
Дадут ли инвалидность
Такой диагноз не является поводом для инвалидности. Инвалидность устанавливается только в случае стойких нарушений, когда пациент частично или полностью становится нетрудоспособен.
Противопоказания
Противопоказания при кисте головного мозга являются спорными, так как у всех данное заболевание может проявляться по-разному.
Основные врачебные предостережения таковы:
- спорт при кисте не противопоказан, но необходимо избегать чрезмерных нагрузок (только лёгкие, умеренные) и тех видов спорта, где высок риск серьёзных ЧМТ: бокс и большинство прочих единоборств (исключая, пожалуй, только ударные стили с запретом на удары в голову), альпинизм и скалолазание, экстремальные виды спорта;
- необходимо избегать перегревов (например, в летнюю жару);
- надо отказаться от курения, а потребление алкоголя свести к минимуму;
- минимизация стрессов и достаточный сон.
Соблюдение противопоказаний является частью профилактических мер.
Заключение
Читайте также:

