Кавернозная гемангиома кожи микропрепарат
Гемангиома – это разрастание тканей сосудов, формирующихся в форме опухоли доброкачественного характера. Бывает наружной, когда на кожных покровах лица и шеи наблюдаются разрастания пятен алого, бордового или тёмно-синего цветов. Поражение кожи проявляется при рождении у младенцев, часто – у недоношенных. Развитие происходит и в первые недели жизни ребёнка. Образование показывает размеры от нескольких миллиметров до тотального поражения всей поверхности лица и шеи.
Наблюдается и внутреннее патологическое поражение сосудов тканей органов человека. Новообразование захватывает слизистую полость носа и рта, поражает внутренний орган – вызывает разбухание печени. В основном заболевание органов внутри организма носит врождённый характер, но замечают болезнь уже в старшем возрасте.
Различают гемангиомы в двух видах – кавернозная (пещеристая) и капиллярная (простая). Капиллярный характер образования характеризуется множественным количеством капилляров, разрастание сосудов происходит по поверхности поражённого органа. Цвет алый либо багровый. Пещеристое, или кавернозное, гемангиомное разрастание – опухоль в виде малого или большого узла. При этом кожные покровы не нарушаются, узел закрыт тканью органа, цвет кожи тёмный, синюшный. Встречается смешанный вид новообразования, состоящий из конгломерата капиллярных и пещеристых сосудов.
Что, где и когда
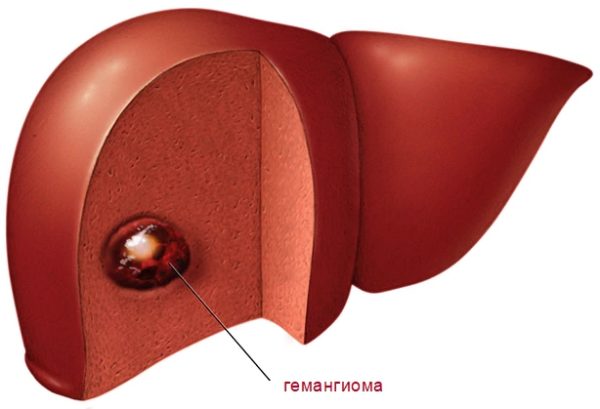
Кавернозная гемангиома печени – вид патологического сосудистого новообразования, локально располагающегося в основной функциональной ткани печени, состоящей из клеток печёночных пластинок. Клетки опухоли не превращаются в патологическое злокачественное образование. Заболевание имеет код по МКБ-10 – D18. Однако не все учёные-медики считают указанную патологию опухолью. Часть придерживается мнения, что это аномальное разрастание сосудов, сосудистый патологический клубок. Опасность заключается в стремительном разрастании клеток, с последующим прободением, приводящим к летальному исходу. Разрыв сосудов вызывается опасными травмами, излишними напряжениями брюшной полости.
Она располагается внутри печени, способна локализоваться в левой или правой доле, встречается поражение всего органа. Гемангиоматозный кровеносный узел появляется локально с последующим разрастанием. В начале болезни опухоль мелкая, не более 5 см. Затем, если не проводится лечение, достигает гигантских размеров и угрожает разрывом, когда повреждается сосуд опухоли и происходит сильное внутреннее кровотечение. Также образование приносит физический дискомфорт, если сдавливает близко расположенные ткани, приводя к постоянным ноющим сильным болям.
Этиология гемангиом обсуждается медиками-учеными на протяжении всего времени наблюдения болезни. Часть учёных предполагает, что это приобретенное заболевание. Основная группа медиков доказывает, что этиология описанного вида образований врождённая.
Кавернозная гемангиома в печени может образоваться на ранних сроках беременности, в момент формирования кровеносных сосудов. Причины: в ходе формирования может произойти системный сбой развития плода, выраженный в патологии тканей печени. Приобретается болезнь, в основном, женщинами под влиянием гормона эстрогена, в случае его повышения по сравнению с нормой. У 7% населения диагностируется кавернозная гемангиома печени. Исход заболевания бывает смертельным, если вовремя не обнаружить новообразование и не начать лечение!
Симптомы кавернозной гемангиомы
Симптомы носят чётко выраженный характер, когда новообразование становится свыше 5 см. Они заключаются в признаках:
- Тошнота, слабость, отсутствие аппетита, повышение температуры, рвота.
- Ноющая боль в правом подреберье, которая возникает в результате сдавливания органов брюшной полости.
- При пальпации может прощупываться увеличение органа печени.
- Резкая боль, которая возникает при разрыве гемангиоматозного кавернозного узла, сопровождающегося обильным кровотечением.
Симптомы способны не проявляться на протяжении всей жизни, если не происходит разрастание. Опухоли характерна особенность замереть в развитии и не тревожить человека.
Диагностика
Так как кавернозный узел не проявляется явными симптомами, если его размеры меньше 5 см, выявление патологии происходит в ходе проведения обследований, связанных с иными жалобами пациента.
- На УЗИ печени описание недуга состоит в присутствии округлых теней в структуре печени с чёткими контурами, содержимое видится неоднородным.
- На КТ брюшной полости получается более точное представление о размерах и структуре образования, так же, как и на обследовании методом МРТ.
- Печень подвергается процедуре целиакографии и статической сцинтиграфии, которые могут подтвердить или опровергнуть, что опухоль является не злокачественным образованием.
- Исследование генетических маркеров болезни. К примеру, связь второй группы крови повышает риск возникновения кавернозных гемангиом, что доказано учёными. Исследователи полагают, что возникновение болезни бывает наследственным. Это оставляет надежду, что новообразование удастся выявить ещё в субклиническом периоде развития опухоли.
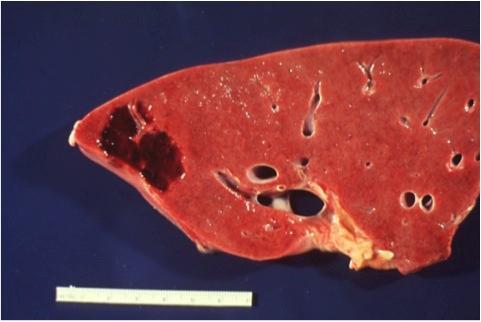
Патанатомия при изучении природы гемангиомы использует макропрепарат, когда изучается весь орган. В этом случае, на разрезе ясно виден узел темно-синего цвета с чёткими границами, разрез показывает трубчатую структуру образования.
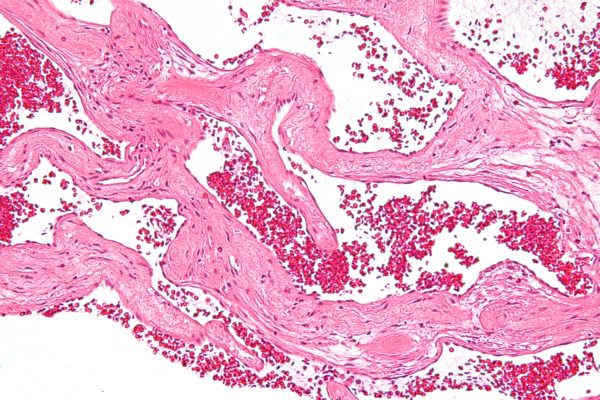
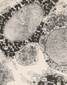
В основном, при исследовании используют микропрепарат для изучения под микроскопом структуры тканей. Картина представлена совокупностью полостей различной величины. Форма полостей при этом неправильная. Полости называют кавернами. Каверны покрывает эндотелий. Заполнение каверн происходит за счёт крови. Характер границ неровный, однако, чётко очерченный. Между полостями – тонкие прослойки соединительной ткани.
Способылечения
В процессе выявлении кавернозной гемангиомы врач оценивает размер и только потом принимает решение о назначяении методики лечения – инвазивной или неинвазивной.
Показания для вмешательства с помощью хирургических методов:
- Стремительный, активный рост опухоли, выраженный в увеличении на 50% на протяжении года.
- Сдавливание сосудов и тканей соседних органов, сопровождающееся сильной болью.
- Кровотечение вследствие разрыва.
- Крупный размер опухоли – больше 5 см.
- Если предполагается злокачественный характер опухоли.
В зависимости от характера опухоли, операции проводятся несколькими способами: лобэктомия либо сегментарно резецируется орган печени. Возможно проведение операции при помощи лазера, который щадяще воздействует на ткани организма больного.
Результативно склерозирование сосудов. Перед операцией пациент подготавливается гормонотерапией, способной уменьшить объём узла. Это помогает исключить возможные осложнения в ходе операции, выраженные в травмировании соседних органов и кровотечении. Радикальные хирургические вмешательства проводятся всё реже, так как альтернативных способов операции в настоящее время немало.
Противопоказания, при которых операцию нельзя проводить:
- Разрастание сосудов патологического образования внутрь печени в обеих долях;
- Развитие цирроза печени и другие структурные изменения.
- Многочисленные вены.
При противопоказаниях операции используют неинвазивную или нехирургическую методику лечения. Одним из таких методов является процесс введения ферромагнитных частиц в новообразование печени, после чего создается высокочастотное электромагнитное поле. Повышение температуры провоцирует некроз гемангиомы.
Женщине с диагнозом кавернозная гемангиома печени следует сообщать о диагнозе лечащему гинекологу при проведении гинекологического осмотра, так как назначение гормона эстрогена провоцирует её разрастание.
Предотвращение болезни печени
Профилактика кавернозной патологии включает бережное отношение к женскому организму во время беременности, на первых месяцах, выполнение комплекса рекомендаций по поведению беременной женщины – исключение негативных факторов воздействия на ход беременности, правильное питание, профилактика инфекционных болезней, отслеживание гормонального фона. Таким образом, предотвращается врождённое развитие патологии каверноза у младенца.

При обнаружении гемангиомы в старшем возрасте необходимо следить за гормональным фоном, женщинам – не допускать повышение гормона эстрогена. Здоровый образ жизни должен стать приоритетом. Важно знать симптомы болезни и анализировать регулярно состояние своего здоровья. При наличии опухоли, особенно больших размеров нельзя допускать травмирование брюшной полости, резкие движения, тяжёлые физические нагрузки.
В послеоперационный период проявляются осложнения, если не придерживаться диеты, совершать резкие движения. Каждый год пациент обследуется на предмет выявления возврата опухоли.
При соблюдении этих нехитрых правил пациент добивается стойкой ремиссии болезни, избегает операции и улучшает состояние организма, при котором кавернозная гемангиома не будет вызывать физического дискомфорта.
Невус (пигментный, невоклеточный, меланоцитарный невус) – доброкачественное врожденное или приобретенное опухолеподобное образование кожи нейроэктодермального происхождения коричневого, бурого или черного цвета.
Классификация: пограничный, сложный, дермальный и диспластичный невусы.
Меланома (злокачественная меланома) – чрезвычайно злокачественная опухоль нейроэктодермального меланоцитарного происхождения. Возникает в любом возрасте при озлокачествлении пигментных невусов (в 10% случаев имеется генетическая предрасположенность), так и de novo, без предшествующих изменений кожи или слизистых оболочек. Прослеживается связь между солнечными ожогами, ультрафиолетовым облучением. Рост меланомы может быть в виде микроскопического очага (пятна) в пределах эпителиального пласта (меланома in situ), вертикальным, с инвазией эпидермиса и дермы, или радиальным (лентигинозным). Метастазирует рано и бурно, одновременно лимфогенно и гематогенно. Локализация: кожа, слизистые оболочки, сосудистая оболочка и сетчатка глаза, мозговые оболочки.
Классификация: поверхностно распространяющаяся (педжетоидная), узловая (нодулярная), злокачественное лентиго (разновидность меланомы in situ, развивается на открытых участках кожи), акрально-лентигинозная (особая разновидность, локализуется на кистях, стопах или под ногтем), десмопластическая (с обильной стромой), десмопластическая нейротропная (с периневральной и интраневральной инвазией), меланомы, развивающиюся из голубого невуса, из врожденного гигансткого невуса.
Морфологическая диагностика опухолей из производных мезенхимы, нейроэктодермы и меланинпродуцирующей ткани часто требует использования иммуноморфологического метода исследования.
макропрепараты -лейомиома матки, липома, кавернозная гемангиома печени, фибросаркома, классическая (внутрикостная) саркома (остеогенная саркома), злокачественная опухоль головного мозга (глиобластома), пигментные (меланоцитарные, невоклеточные) невусы, меланома кожи, метастазы меланомы в легкое, метастазы меланомы в печень, метастазы меланомы в лимфатический узел;
микропрепараты –лейомиома матки, липома, кавернозная гемангиома печени, фибросаркома, классическая (внутрикостная) саркома (остеогенная саркома), глиобластома, меланома кожи, иммуногистохимические маркеры меланомы, метастазы меланомы в лимфатический узел;
электронограммы -клетка классической (внутрикостной) остеосаркомы, клетка меланомы.
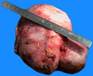
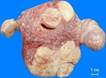
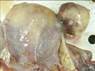

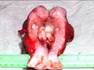
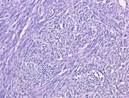
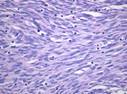
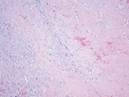



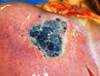
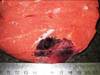
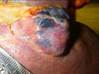
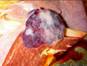
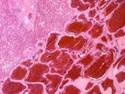
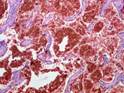
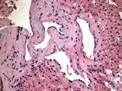
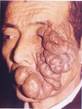
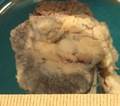
Рис. 11-5 (а, б). Кавернозная гемангиома кожи лица (б – макропрепарат).Опухоль неправильной формы, поражает большую часть кожи лица, с бугристой поверхностью, на разрезе имеет губчатый вид, красно-синюшного цвета за счет обилия крови, с четкими границами с окружающими тканями (а – из [4]).
Рис. 11-6. Капиллярная гемангиома кожи лица.Опухоль неправильной формы, поражает большую часть кожи лица, красно-синюшного цвета за счет обилия крови, с четкими границами с окружающими тканями (из [4]).
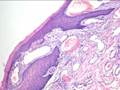
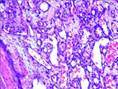

Рис. 11-7. Микропрепараты (а – в). Капиллярная гемангиома кожи,а, б - скопления сосудов капиллярного типа, врастающих между пучками мышечных клеток; в – положительное окрашивание эндотелия капилляров (в коричневый цвет) при иммуногистохимической реакции с антителами к антигену CD31 – маркеру эндотелиальных клеток; б – непрямой иммунопероксидазный метод с антителами к CD31, а – х 100, б х 200, в – х 120. См. также рис. 12-22.
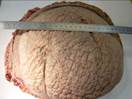
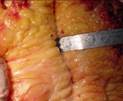


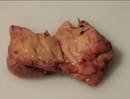
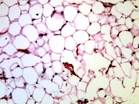
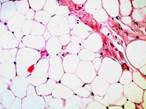
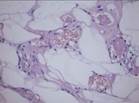
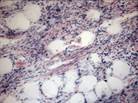
Рис. 11-10. Микропрепараты (а, б). Ангиолипома и веретеноклеточная липома,а –ангиолипома (обычно подкожный узел), состоит из зрелых липоцитов без атипии и мелких тонкостенных сосудов, часть которых содержит в просвете фибриновые тромбы, б - веретеноклеточная липома (плеоморфная липома) — четко отграниченный подкожный узел на задней поверхности шеи или спине, преимущественно у мужчин пожилого возраста. Опухоль состоит из бледно окрашенных веретенообразных клеток, расположенных между адипоцитами и формирующих параллельные ряды, ассоциированные с широкими лентами коллагена. Между веретенообразными клетками обычно встречаются тучные клетки, лимфоциты, плазматические клетки; х 100 (препараты И.А.Казанцевой).
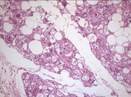
Рис. 11-11. Микропрепарат. Гибернома. Редкая доброкачественная опухоль жировой ткани, состоящая полностью или частично из клеток бурого жира. Клетки гиберномы крупные округло-овальной и полигональной формы с обильной зернистой мелковакуолизированной цитоплазмой и маленьким компактным центрально расположенным ядром, они могут формировать подобие долек, разделенных тонкостенными капиллярами; х 100 (препарат И.А.Казанцевой).

Рис. 11-12. Макропрепарат. Липосаркома бедра. Крупная опухоль эластической консистенции, прорастает мышцу и фасции, не имеет четких границ, серовато-белого с очагами желтого цвета, единичными кровоизлияниями,
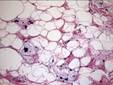
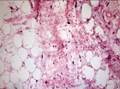
Рис. 11-13. Микропрепараты (а, б). Высокодифференцированная липосаркома. Редко расположенные гиперхромные, часто многоядерные, стромальные клетки и различное количество липобластов с одной или несколькими липидными вакуолями и гиперхромными крупными ядрами, а - липомоподобный вариант, б - склерозирующий вариант: выражена коллагеновая строма, в которой рассеяны уродливые стромальные клетки и редкие мультивакуолизированные липобласты; х 100 (препараты И.А.Казанцевой).
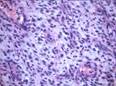
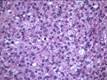
Рис. 11-14. Микропрепараты (а, б). Миксоидная (а) и круглоклеточная (б) липосаркома, а – миксоидная опухоль представлена однотипными округлыми овальными мезенхимальными клетками и мелкими перстневидными липобластами, расположенными в миксоидной строме с характерным ветвлением мелких кровеносных сосудов, придающих опухоли сетчато-альвеолярное строение; б - круглоклеточная липосаркома отличается более высокой степенью злокачественности; х 400 (препараты И.А.Казанцевой)
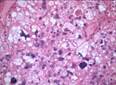
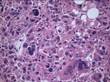
Рис. 11-15. Микропрепараты (а, б). Плеоморфная липосаркома. Опухоль состоит из плеоморфных веретенообразных клеток, иногда собранных в пучки, более мелких округлых клеток, многоядерных гигантских клеток и плеоморфных вакуолизированных липобластов с гиперхромными уродливыми ядрами; а - выраженный полимофизм и атипия липобластов, б - уасток опухоли, напоминающий недифференцированную плеоморфную саркому высокой степени злокачественности (злокачественную фиброзную гистиоцитому); х 400 (препараты И.А.Казанцевой).
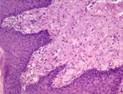
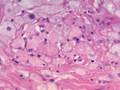
Рис. 11-16. Микропрепараты (а, б). Зернистоклеточная опухоль (опухоль Абрикосова).Опухоль состоит из округлых и полигональных клеток с ацидофильной зернистой цитоплазмой (электронномикроскопические исследования показали, что зёрна представляют собою аутофагосомы). Ядра округлой формы, располагаются в центре клеток или эксцентрично. Псевдоэпителиоматозная гиперплазия эпителия над опухолью; а – х 100, б – х 400. См. также рис.31-34.
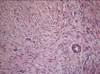
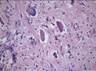
Рис. 11-17. Микропрепараты (а, б). Десмоидная опухоль (десмоид, агрессивный фиброматоз),а - длинные пучки хорошо дифференцированных фибробластов среди коллагеновых волокон, б - атрофия скелетной мышцы в зоне роста десмоида. Фиброматозы составляют особую группу опухолей фиброзной ткани — хорошо дифференцированные фибробластические новообразования с поведением, промежуточным между доброкачественной опухолью и фибросаркомой: дают местные рецидивы, но не метастазируют. Выделяют поверхностные и глубокие фиброматозы (десмоидная опухоль); а – х 200, б – х 400.(препараты И.А.Казанцевой)
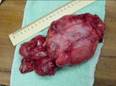

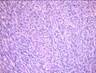
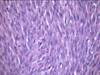
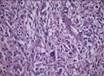
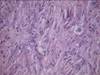

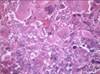
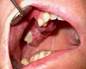
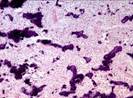
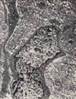
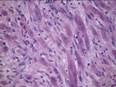
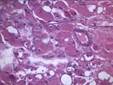
Рис. 11-23. Микропрепараты (а, б). Рабдомиома, а - рабдомиома взрослого типа, б - рабдомиома фетального типа. В клетках опухоли видна поперечная исчерченность, выражена тканевая атипия; а – х 200, б – х 400 (препараты И.А.Казанцевой).
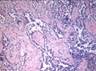
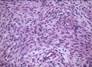
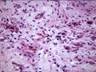

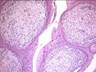
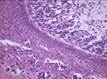
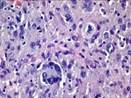
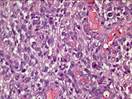
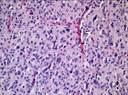
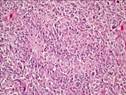
Рис. 11-27. Макропрепараты (а – д). Менингиома. Опухоль (стрелки) имеет вид округлого узла, с четкими границами (легко вылущивается из ткани мозга), плотной консистенции, исходящего из мягких мозговоых оболочек. На разрезе ткань опухоли серого или желтовато-белого цвета, слоистого вида, может быть с мелкими кистами (в). Под давлением опухоли развивается очаговая атрофия (г), отек головного мозга (а – г) (препараты: а, г, – Н.О.Крюкова, д – Е.В.Федотова). См. также рис. 29-37, 29-38.


Рис. 11-28. Пигментные (меланоцитарные, невоклеточные) невусы кожи,а - гигантский невус кожи лица, б – множественные пигментные невусы, а - из [4] (см. также рис. 3-24).
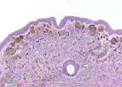
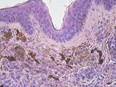
Рис. 11-29. Микропрепараты (а, б). Пигментный (меланоцитарный, невоклеточный) внутридермальный невус.Комплексы опухолевых клеток (трансформированных меланоцитов — невусных или невоидных клеток) расположены под эпидермисом и в толще дермы (тканевая атипия). Опухолевые клетки веретенообразной и эпителиоидоподобной формы, некоторые многоядерные, формируют гнезда и тяжи, содержат в цитоплазме большое количество гранул пигмента (меланина). Однако клеточный атипизм не выражен, митозы типичные и единичные; а – х 100, б – х 200 (см. также рис. 3-25).

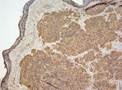
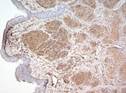
Рис. 11-30. Микропрепараты (а – в). Иммуногистохимические маркеры меланоцитраного невуса.Цитоплазма невусных клеток положительно окрашивается (в коричневый цвет) при непрямой иммунопероксидазной реакции с антителами к меланину А (а), белку S-100 (б) и виментину (в), а – х 60, б, в – х 100.
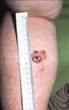
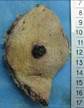

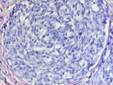
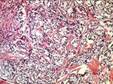
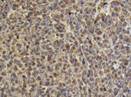

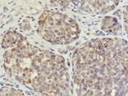



Рис. 11-36. Макропрепарат. Метастазы меланомы в головной мозг.В ткани больших полушарий головного мозга множественные, разной величины, округлой формы, плотно-эластичной консистенции узлы черновато-коричневого цвета (препарат Е.В.Федотова).

Дата добавления: 2016-06-05 ; просмотров: 8497 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Кавернозная гемангиома — это опухолевое новообразование в печени, имеющее доброкачественный характер. Симптоматика у большинства пациентов отсутствует, нередко становится явной только при значительном увеличении опухоли. Частота встречаемости заболевания — примерно 7% населения. Чаще патологический процесс обнаруживается у женщин.
Общие характеристики гемангиомы
Печеночная гемангиома — это опухоль, сформированная сосудами и находящаяся глубоко в ткани органа. Новообразование имеет доброкачественный характер и не склонно к перерождению в онкологическое заболевание.
Большинство специалистов предполагает врожденное происхождение патологии, то есть формирование опухоли начинается в период закладки органов плода. Считается, что около 80% гемангиом подвергается рассасыванию у детей до полугода. Выделяют два типа гемангиом — капиллярная и кавернозная.
Что такое кавернозная гемангиома
Кавернозная гемангиома печени — это опухоль, структура которой представлена множеством сосудистых полостей. Другое название образования — пещеристое, поскольку полости напоминают пещеры, внутри которых содержится кровь. Снаружи сосуды покрыты оболочкой из соединительной ткани.

Узел может возникать в одной или двух долях печени. Диаметр новообразования колеблется от 2 до 20 см. Патанатомия опухолевого процесса — сосудистый узел, или несколько узлов в разных частях печени. На микропрепарате строение гемангиомы представлено множеством разросшихся сосудов, образующих полости.
Причины заболевания
Основной причиной формирования гемангиомы являются нарушения на клеточном уровне во время внутриутробного развития плода. Вызывать это могут следующие факторы:
- вирусные инфекции в первом триместре беременности;
- эмоциональные стрессы;
- курение и злоупотребление алкоголем;
- интоксикация лекарственными средствами;
- другие внешние факторы.
Под влиянием этих причин происходит изменение развития сосудов печени на 2-3 месяце беременности, что и вызывает образование ангиоматозного узла.
Симптомы
Длительное время гемангиома печени не обнаруживается симптоматически. Клиническая картина проявляется при увеличении опухоли более 7-8 см. Так как новообразование склонно к медленному росту, симптомы становятся явными только к 45-55 годам.
Выделяют 4 основных клинических синдрома:
- Болевой синдром. Боль возникает в области правого подреберья, имеет различную интенсивность. Чем больше размеры опухоли, тем ярче болевые ощущения.
- Диспептические явления. Пациент жалуется на отрыжку, тошноту, горечь во рту, метеоризм, нарушения стула.
![]()
Астеновегетативный синдром. Появляется повышенная утомляемость, недомогание, ломота в теле.- Синдром инородного тела. Человека беспокоит тяжесть в правом подреберье, чувство распирания.
Внешне можно обнаружить следующие признаки поражения:
- желтушное окрашивание кожи и слизистых;
- увеличение размеров печени;
- отеки;
- расширение вен на животе.
Важно знать! Косвенным признаком печеночной гемангиомы является наличие сосудистых опухолей на коже.
Диагностические процедуры
В бессимптомном периоде гемангиома обычно является случайной находкой при обследовании человека по другим поводам. Когда же имеются определенные симптомы заболевания, диагностика включает несколько методов:
- УЗИ брюшной полости. Наиболее доступный и достаточно информативный метод. Точность диагностики достигает 80%. Гемангиома на УЗИ выглядит как участок затемнения с просветлениями внутри. С помощью этого способа выявляется локализация опухоли, ее размеры, толщина фиброзной капсулы.
- Ангиография. Это метод исследования артерий с помощью рентгеноконтрастного вещества. На снимке видно скопление контраста в сосудах гемангиомы.
- МРТ. Наиболее точный метод диагностики. Позволяет не только обнаружить опухоль и установить ее размеры, но и оценить состояние сосудов и капсулы.
Дополнительными и обязательными методами диагностики являются лабораторные исследования крови, оценивающие состояние и функцию печени.
Методы лечения
При впервые выявленной опухоли, размерами не превышающей пяти сантиметров, пациенту рекомендуют повторное ультразвуковое обследование через три месяца. Если диаметр образования не изменился, устанавливают динамическое наблюдение с проведением УЗИ каждые полгода. Если же обнаружилось увеличение кавернозной гемангиомы печени, требуется лечение.
Лекарственная терапия не обладает особенной эффективностью и носит симптоматический характер. Используются обезболивающие препараты, гепатопротекторы. Женщинам могут быть назначены гормональные средства, так как гемангиома увеличивается под влиянием эстрогенов.
Необходимость оперативного вмешательства наблюдается у 10% пациентов. Показаниями к проведению операции являются:
- интенсивный рост гемангиомы;
- размеры новообразования более 7 см;
- сдавление опухолью соседних органов;
- выраженная симптоматика, не устраняемая консервативными методами;
- планирование беременности.
Существует два типа оперативных вмешательств, различающихся объемом удаления органа.
- Паллиативные. Цель такой операции — прекращение кровоснабжения опухоли, чтобы она уменьшалась в размерах. Проводят, когда нет возможности удалить саму гемангиому.
- Радикальные. Направлены на удаление опухоли, проводятся путем вырезания части печени (резекции), либо вылущивания новообразования из капсулы (энуклеация).

Предпочтительными являются паллиативные методы, так как они минимизируют объем вмешательства, сохраняя максимальное количество функционирующей печеночной ткани. Проводится такое лечение следующими методами:
- перевязка сосудов;
- эмболизация (закупорка) питающего опухоль сосуда;
- склерозирование артерий, то есть введение в них специального вещества, способствующего их слипанию;
- прижигание лазером;
- замораживание жидким азотом.
Внимание! К сожалению, проведение таких вмешательств не всегда возможно, поэтому осуществляются и радикальные операции.
Срочное оперативное вмешательство необходимо в случае развития осложнений, особенно при разрыве опухолевой капсулы и, как следствие, возникновения кровотечения. При этом сначала производится остановка кровотечения с одновременной инфузионной терапией для восполнения кровопотери. Затем, по возможности, удаляют саму опухоль.
Хирургическое лечение имеет некоторые противопоказания к проведению:
- сформировавшийся цирроз;
- поражение гемангиомой нижней полой вены;
- тяжелая патология сердца;
![]()
выраженная желтуха;- нарушение свертываемости крови.
В таких ситуациях возможна только консервативная терапия и постоянное наблюдение у врача для своевременного принятия мер в случае ухудшения состояния.
Использование народных средств возможно при небольших новообразованиях и только в качестве вспомогательного лечения.
- Измельчить траву мать-и-мачехи и зверобоя. По столовой ложке сырья смешать, залить 250 мл кипятка. Дать настояться 60 минут. Принимать по стакану в течение дня – лечебный курс 21 день.
- Измельчить листья полыни. Поместить в стеклянную емкость и залить спиртом в соотношении 1:10. Настоять средство 20 дней. Затем отцедить, хранить в темном месте. Принимать по 12 капель перед едой. Лечиться настойкой следует не менее 40 дней.
- Взять 200 г неочищенного овса. Залить 1000 мл воды, дать постоять в течение ночи. Затем вскипятить и настаивать еще ночь. Процедить, добавить 1000 мл воды. Принимать по 50 мл перед едой. Лечебный курс — 45 дней.
Возможные осложнения
Главное осложнение кавернозной гемангиомы — это ее самопроизвольный разрыв. В результате происходит массивное излитие крови, содержащейся в кавернах. Внутрибрюшное кровотечение при отсутствии своевременной медицинской помощи быстро приводит к летальному исходу. Частота этого осложнения составляет 10%, а смертность в таких случаях наблюдается у 80% пациентов. Озлокачествление опухоли происходит крайне редко.
Другими осложнениями являются:
Прогноз
У большинства пациентов прогноз заболевания благоприятный. Если гемангиома диагностирована у ребенка, к 18 годам она чаще всего самостоятельно регрессирует. У взрослых людей новообразование растет медленно, и обычно не вызывает симптомов, ухудшающих качество жизни. Осложнения встречаются редко.
Профилактика
Специфической профилактики заболевания нет, поскольку это врожденная патология. К неспецифическим предупреждающим методам относятся те, которые направлены на предотвращение быстрого роста опухоли и ее разрыва:
- соблюдение здорового питания;
- отказ от интенсивных физических нагрузок;
- отказ от вредных привычек.
Совет! Регулярное медицинское обследование и своевременное лечение помогут избежать осложнений.
Гемангиома — это доброкачественная опухоль, которая при выполнении профилактических мероприятий протекает бессимптомно и не вызывает осложнений. Регулярное медицинское обследование позволяет своевременно определить показания к началу лечения.
Читайте также:



