Карцинома блюдцеобразная развитая прямой кишки
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
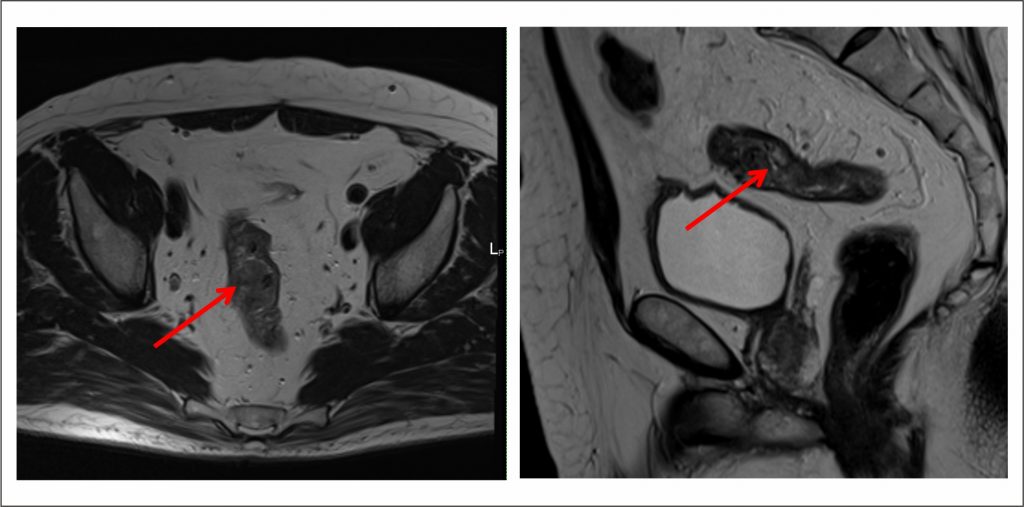
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
- Неправильное питание.
Преобладание в рационе мясной пищи, животных жиров с одновременным дефицитом растительной клетчатки ухудшает прохождение кала, способствует запорам и развитию колоректальных опухолей. - Роль наследственности — замечена при возникновении некоторых форм новообразований.
- Предраковые патологии — полипы, болезнь Крона, неспецифический язвенный колит.
- Иммунодефицитные состояния, карцинома половых органов или молочной железы у женщин.
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
- Аноректальное расположение характерно для 5-8% случаев.
- Ампулярное встречается чаще других, до 80%. Это патология в самой широкой части кишки.
- Надампулярная локализация до 12% больных.
Характер роста опухоли может быть:
- экзофитный – растет в просвет кишечника;
- эндофитный – прорастает толщу стенки, инфильтрирует ее, может охватывать циркулярно;
- смешанный рост.
По гистологической картине новообразование бывает:
- железистый рак (аденокарцинома);
- солидный;
- перстневидно-клеточный;
- скирр;
- плоскоклеточный.
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
- слизь и кровь в кале;
- гнойные выделения;
- чувство переполненного кишечника;
- вздутие живота;
- боль в области прямой кишки;
- хроническая усталость, утомляемость;
- анемия;
- потеря веса.
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
- прорастание в соседние органы, образование межорганных свищей;
- гнойно-воспалительные процессы – парапроктит, флегмона малого таза;
- перфорация опухоли надампулярной локализации с развитием перитонита;
- кровотечение.
Как выглядит рак прямой кишки – фото
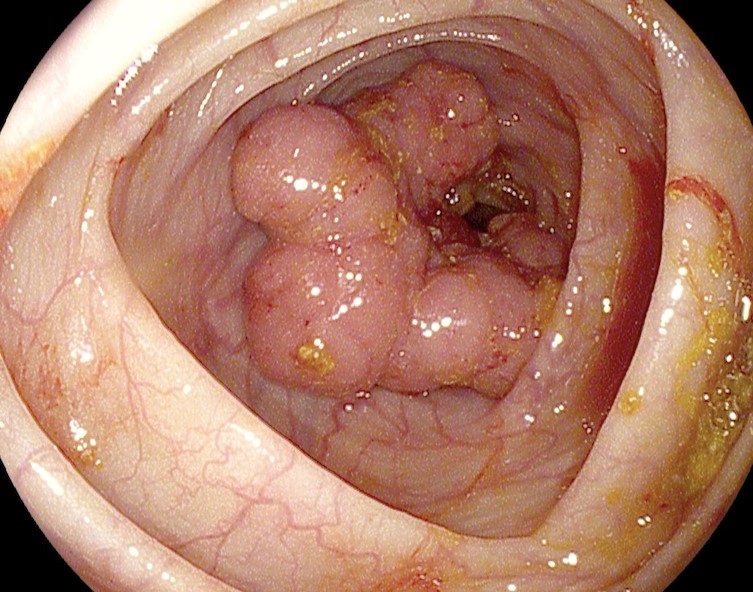
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
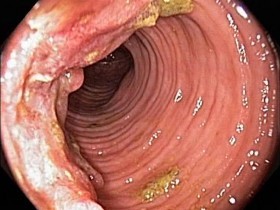
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
- 1 стадия – до 77%;
- 2 стадия – до 73%;
- 3 а стадия – 46%;
- 3 б стадия – 43%.
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
- тяжелые хронические заболевания пациента – артериальная гипертензия, ишемическая болезнь сердца, когда невозможно дать наркоз;
- преклонный возраст пациента;
- запущенные стадии рака.
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Карцинома толстой кишки — это злокачественная опухоль, которая развивается из эпителиальных клеток слизистой оболочки толстого кишечника. На ее долю приходится около 95% всех случаев рака данной локализации.
- Классификация и симптомы
- Стадии карциномы толстой кишки
- Симптомы
- Метастазирование карциномы толстой кишки
- Диагностика новообразований толстой кишки
- Скрининг рака толстой кишки
- Лечение карциномы толстой кишки
- Прогноз и выживаемость при карциноме толстой кишки
- Профилактика карциномы толстой кишки
Причиной развития карциномы толстой кишки является злокачественная трансформация клеток ее эпителия, в результате чего они начинают бесконтрольно размножаться. Что служит причиной такой трансформации до конца неизвестно, и на этот вопрос предстоит ответить в будущем. Пока можно только говорить о факторах риска, увеличивающих вероятность развития злокачественных новообразований толстой кишки. К ним относят:
- Аденоматозные полипы. Карциномы практически никогда не развиваются на здоровом эпителии. Им всегда предшествуют доброкачественные гиперплазии ткани, коими и являются полипы. Следует отметить, что не каждый полип превратится в рак. Здесь также есть группы риска. Наиболее склонны к малигнизации аденоматозные полипы размером более 1 см, располагающиеся на широком основании. Другие виды полипов тоже способны к злокачественной трансформации, но случается это реже.
- Гастрономические особенности. Одним из основных факторов способствующих развитию колоректального рака является нерациональное питание, а именно переедание, употребление большого количества жиров животного происхождения, жареных, соленых, острых, копченых и маринованных блюд.
- Возраст старше 50 лет. Рак толстой кишки редко диагностируется у людей младше 40, но при увеличении возраста, количество больных возрастает.
- Наследственная предрасположенность. Около 5% карцином толстой кишки имеет семейный характер и развивается на фоне наследственных заболеваний — наследственного неполипозного рака толстой кишки или семейного аденоматозного полипоза.
- Наличие хронических заболеваний толстого кишечника — болезнь Крона или неспецифический язвенный колит.
- Первичные и вторичные иммунодефициты.
Таким образом, в группу риска входят следующие категории лиц:
- Люди старше 50 лет.
- Люди с хроническими заболеваниями толстого кишечника — полипы, неспецифический язвенный колит, болезнь Крона.
- Люди, не придерживающиеся принципов здорового питания.
- Люди, злоупотребляющие алкоголем.
Классификация и симптомы
С точки зрения гистологического строения, выделяют следующие виды карцином толстой кишки:
- Тубулярная аденокарцинома. Она образована специфическими трубчатыми структурами. Характеризуется небольшими размерами и нечеткостью контуров и границ.
- Муцинозная аденокарцинома. Ее характерным признаком является продуцирование большого количества слизи. Она может занимать более половины объема злокачественной клетки, что хорошо видно во время морфологического исследования. Этот вид карциномы относится к низкодифференцированным формам рака, поэтому он отличается агрессивным течением и неблагоприятным прогнозом.
- Перстневидноклеточная аденокарцинома. Этот вид рака также имеет высокую степень злокачественности. На ранних стадиях диагностируется редко, поскольку не имеет выраженных проявлений даже при обследовании с помощью колоноскопии. Выявляется в 1-2% случаев всех карцином толстой кишки.
Стадии карциномы толстой кишки
1 стадия — опухоль не выходит за пределы слизистой оболочки толстой кишки.
2 стадия — карцинома прорастает стенку кишки по всей толщине.
3 стадия — опухоль выходит за пределы кишечной стенки в брюшную полость или полость малого таза, либо имеются метастазы в регионарные лимфатические узлы.
4 стадия — опухоль распространяется по серозной оболочке брюшной полости (канцероматоз брюшины), либо дает метастазы во внутренние органы.
Симптомы
Симптомы рака толстой кишки начинают проявляться, когда опухоль достигает значительных размеров. Сначала это неспецифические проявления:
- Повышенная утомляемость.
- Похудение.
- Нарушение аппетита.
- Явления диспепсии — вздутие живота, запоры, диареи.
По мере роста опухоли присоединяются более специфичные симптомы. Например, при изъязвлении стенок слизистых покровов характерны скрытые кровотечения. Они не определяются визуально, но их можно обнаружить с помощью проведения специального теста — анализ кала на скрытую кровь. Этот тест используется в некоторых странах для скрининга колоректального рака. Косвенным признаком скрытого кровотечения является развитие хронической анемии.
- Новообразования больших размеров могут осложняться распадом опухоли с развитием внутрикишечных кровотечений, основным признаком которых является кровь в кале.
- При локализации опухоли в верхних и средних отделах кишечника возникает мелена — полужидкий кашицеобразный черный стул, его еще называют дегтеобразным стулом. Он возникает из-за ферментации крови в толстом кишечнике.
- При распаде опухолей прямой кишки возникает выделение крови из заднего прохода или обнаруживаются примеси алой крови в кале.
- На фоне кровопотери развивается анемия — падение уровня гемоглобина, головокружение, слабость, бледность кожи.
Кишечная непроходимость развивается из-за обтурации просвета кишки опухолью. Симптоматика будет определяться местом расположения новообразования. Правый отдел толстого кишечника имеет широкий просвет, поэтому непроходимость развивается редко и в основном на терминальных стадиях. Левый отдел толстой кишки имеет более узкий просвет, а кишечное содержимое в нем более плотное. Поэтому возникновение кишечной непроходимости в этом случае является частым признаком. При этом пациенты отмечают отсутствие стула, схваткообразные боли в животе, вздутие живота, резкое ухудшение состояние.
В ряде случаев непроходимость имеет компенсированный характер. Периодически развиваются запоры, которые через некоторое время сменяются зловонными поносами, которые связаны с тем, что кишечная микрофлора запускает процессы гниения и брожения, разжижающие плотные каловые массы. Рано или поздно частичная кишечная непроходимость становится полной и требует лечения в условиях стационара.
Метастазирование карциномы толстой кишки
Карцинома толстого кишечника может давать метастазы несколькими способами:
- Лимфогенный. С помощью лимфы злокачественные клетки сначала достигают регионарных лимфатических узлов, а потом разносятся более отдаленные группы, в частности могут поражаться надключичные лимфоузлы.
- Гематогенный путь. Он реализуется посредством тока крови. Как известно, раковые опухоли имеют обильную сосудистую сеть, причем внутренней выстилкой сосудов являются сами раковые клетки, они отрываются и мигрируют с током крови по всему организму. При колоректальном раке чаще всего поражается печень и легкие, при низкодифференцированных опухолях могут быть метастазы в костный мозг.
- Контактный путь. При прорастании рака за пределы стенки кишки, злокачественные клетки могут имплантироваться в соседние органы и ткани: печень, брюшину, параректальную клетчатку и др.
Диагностика новообразований толстой кишки
Для обнаружения рака толстой кишки проводится колоноскопия — осмотр всей поверхности толстой кишки посредством гибкой фиброскопической трубки. С ее помощью можно визуализировать новообразование, уточнить его размеры и взять биопсию. Для обнаружения опухоли терминальных отделов кишечника допустимо проводить ректороманоскопию или ректосигмоскопию — осмотр прямой и сигмовидной кишки. После постановки диагноза все равно необходима колоноскопия, поскольку есть вероятность нахождения синхронных злокачественных опухолей в других отделах кишечника. Если колоноскопия на дооперационном этапе невозможна, ее проводят после операции.
Материал, полученный с помощью биопсии, отправляется в лабораторию для морфологического и молекулярно-генетического исследования. Только после получения результата проводится планирование лечения.
Для уточнения стадии распространения заболевания, проводят дополнительные методы исследования, которые позволят более точно определить размеры опухоли, ее взаимоотношение с другими органами, а также выявить метастазы в лимфатические узлы и внутренние органы:
- КТ.
- МРТ.
- Рентген грудной клетки.
- УЗИ органов брюшной полости.
Для поиска микрометастазов и метастазов в костный мозг используется ПЭТ-КТ, в основе которых лежит применение радиоактивных препаратов, которые в повышенных количествах накапливаются злокачественными клетками и хорошо визуализируются на снимках.

Из лабораторных методов исследования применяют:
- Общий анализ крови — при колоректальном раке часто развиваются анемии.
- Анализ кала на скрытую кровь — позволяет заподозрить наличие скрытого кровотечения, источником которого часто является колоректальный рак.
- Определение онкомаркеров. Наиболее специфичен для КРР раково-эмбриональный антиген.
Скрининг рака толстой кишки
Скрининг рака толстой кишки направлен на обнаружение опухоли у лиц из группы риска, которые не предъявляют жалоб и считают себя здоровыми. Разные страны, в зависимости от своих финансовых возможностей, предлагают следующие программы:
- Анализ кала на скрытую кровь. Это метод позволяет заподозрить наличие кровоточащих опухолей с изъязвленной поверхностью. Недостатком метода является относительно низкая чувствительность и специфичность. Во-первых, методика работает только в отношении кровоточащих опухолей. Другие новообразования, с неповрежденной поверхностью, которая обычно бывает на ранних стадиях, таким методом не обнаруживаются. Вторым моментом является то, что тест может дать положительный результат при наличии других заболеваний ЖКТ, сопроводающихся скрытыми кровотечениями и незначительной кровоточивостью. Сюда относят доброкачественные полипы, воспалительные заболевания толстой кишки, язвы желудка и 12-перстной кишки и даже пародонтит, при котором развивается повышенная кровоточивость десен. Если у пациента обнаруживается положительный тест на скрытую кровь, его направляют на дальнейшее обследование.
- Колоноскопия. Тотальная колоноскопия является золотым стандартом раннего обнаружения рака толстой кишки и, что самое главное, предраковых заболеваний. Как мы знаем, в подавляющем количестве случаев колоректальный рак развивается из имеющихся полипов. Если их своевременно удалить, заболевание удастся предотвратить. Малигнизация полипов происходит в течение многих лет, поэтому колоноскопию рекомендуют делать хотя бы 1 раз в 3 года, начиная с 50-летнего возраста.
Лечение карциномы толстой кишки
Оптимальным методом лечения рака толстой кишки является его радикальное хирургическое удаление. Радикальность операции должна подтверждаться срочным гистологическим исследованием на предмет наличия злокачественных клеток в краях отсечения. Если опухоль проросла в соседние органы, производят их резекцию единым блоком. Одномоментно производят удаление регионарных лимфатических узлов.
Если опухоль находится в нерезектабельном состоянии, проводят паллиативные вмешательства, направленные на проедотвращение развития кишечной непроходимости. С этой целью накладывают обходные анастомозы, производят стентирование опухоли или накладывают колостому — приводящий отдел кишки выводят на переднюю брюшную стенку. После этого пациента переводят на химиотерапевтическое лечение.
Химиотерапия при раке толстой кишки применяется в рамках комбинированного лечения, а также используется как самостоятельный метод лечения при нерезектабельных опухолях и/или при наличии отдаленных метастазов. При комбинированном лечении, ХТ может использоваться в адъювантных и неоадъювантных режимах.
Адъювантная ХТ показана в следующих случаях:
- Распространение опухоли за пределы кишечной стенки.
- Наличие регионарных метастазов.
- Наличие злокачественных клеток в краях отсечения опухоли.
- Низкодифференцированные формы рака.
Неоадъювантная химиотерапия может применяться при некоторых нерезектабельных формах рака для перевода их в операбельное состояние. Примером может служить применение химиолучевой терапии при местно-распространенном раке прямой кишки.
Таргетная терапия воздействует на молекулярные мишени, которые отвечают за ключевые процессы жизнедеятельности злокачественных клеток. Для рака толстой кишки такими мишенями является эпидермальный фактор роста EGFR и сосудистый фактор роста.
Контакт лиганда с EGFR запускает химические процессы, отвечающие за рост и размножение. Если блокировать этот рецептор, передача сигнала станет невозможной и процесс размножения опухолевых клеток прекратится. Существует много препаратов, блокирующих EGFR. При колоректальном раке используется два — цетуксимаб и панитумумаб. Их назначение улучшает ответ опухоли на терапию цитостатиками и пролонгирует время до прогрессирования патологии.
Однако данное лечение не подходит пациентам с наличием мутации в генах KRAS, поскольку в этом случае синтезируется белок, являющийся промежуточным звеном в передаче молекулярного сигнала от EGFR к ядру клетки, поэтому блокада этого рецептора не имеет смысла, она неэффективна.
Еще одной мишенью для действия таргетной терапии является сосудистый фактор роста. Как известно, злокачественные опухоли обильно кровоснабжаются за счет активного роста кровеносных сосудов. Стимулирует этот процесс сосудистый фактор роста. Если блокировать его действие, опухоль лишится полноценного кровоснабжения и потеряет способность к гематогенному метастазированию. Препаратом, оказывающим такой эффект, является бевацизумаб.
Лучевая терапия при колоректальном раке имеет ограниченное применение и используется только в рамках химиолучевой терапии рака прямой кишки. В качестве паллиативного лечения она может применяться при наличии отдаленных метастазов.
Прогноз и выживаемость при карциноме толстой кишки
Прогноз при раке толстой кишки зависит от стадии заболевания, гистологического типа опухоли и возможности проведения радикального лечения. Наилучшие показатели пятилетней выживаемости у рака 1-2 стадии, у них она составляет 95 и 70% соответственно. При проведении радикального лечения 3 стадии, 5-летняя выживаемость достигает 50%, при невозможности его проведения пятилетний рубеж переживают только 10% больных.
Профилактика карциномы толстой кишки
Рак толстой кишки можно предотвратить. Снижают риск развития КРР следующие мероприятия:
- Сбалансированное питание с достаточным количеством в рационе пищевых волокон и клетчатки. Ими богаты овощи, фрукты, зерновые каши.
- Снижение употребления канцерогенных продуктов — животные жиры, жареные, копченые, маринованные блюда, фаст фуд и т. д.
- Достаточное употребление жидкости.
- Достаточная физическая активность.
Помимо этого, необходимо своевременное лечение заболеваний кишечника, в том числе удаление полипов.

Рак прямой кишки — злокачественное новообразование, развивающееся из клеток эпителиального слоя стенки прямой кишки. В последние годы заболеваемость ректальным раком значительно возросла, особенно в странах с развитой экономикой. Это связывают с особенностями питания: недостатоком свежих фруктов и овощей, растительной клетчатки, слабой физической активностью, употреблением белка и жиров животного происхождения в большом количестве.
Риск развития опухоли значительно возрастает к 50 годам. А у людей старше 70 лет рак прямой кишки обнаруживается в 8 раз чаще. В структуре заболеваемости мужчины болеют примерно в 1,5 раза чаще женщин. Ежегодно в мире диагностируется около полумиллиона злокачественных новообразований толстого кишечника, и 35% из них приходится на рак прямой кишки. Рак прямой кишки занимает 6-7 место в статистике всех злокачественных заболеваний.
Заболеванию могут предшествовать некоторые патологии со стороны толстого кишечника: семейный множественный полипоз, проктит или язвы прямой кишки, болезнь Крона, неспецифический язвенный колит, трещины и свищи. Все фоновые заболевания ухудшают прогноз при данной патологии.
- 1 Причины заболевания
- 2 Классификация опухоли
- 3 Диагностика
- 4 Прогноз
Причины заболевания
Причины возникновения рака прямой кишки разнообразны и связаны, в основном, с характером питания и наличием хронических заболеваний пищеварительной системы.
- Малоподвижный образ жизни.
- Неправильное питание (обилие жирной пищи, животных жиров, жареных блюд). Установлена определенная взаимосвязь между употреблением копченой и жареной пищи и повышением уровня заболеваемости раком прямой кишки. Канцерогены образуются при неправильной термической обработке пищи, копчении, жарении. В первую очередь, это бензпирен, который вызывает точечные мутации и транслокации, что ведет к переходу клеточных проонкогенов в активные онкогены, которые и дают начало синтезу онкопротеинов и переходу здоровой типичной клетки в раковую.
- Ожирение. Любое ожирение (вследствие переедания, недостаточной утилизации пищи, малоподвижного образа жизни) влияет на риск развития опухоли прямой кишки.
- Наследственные заболевания: семейный множественный полипоз кишечника является генетически опосредованным заболеванием. Характеризуется наличием большого числа полипов слизистой кишечника, склонных к неминуемому быстрому озлокачествлению. Вторую группу составляет синдром наследственного неполипозного рака прямой кишки. Полипы прямой кишки чаще встречаются в пожилом возрасте. Наибольший риск малигнизации у лиц с ворсинчатыми полипами или множественными.
- Хронические воспалительные заболевания пищеварительной системы: болезнь Крона, свищи и проктиты, неспецифический язвенный колит — не являются непосредственными факторами развития рака прямой кишки, но признаны фоновыми заболеваниями. На скорость и частоту развития рака прямой кишки влияют течение фонового заболевания и его клинические признаки. Особо высокий риск (до 50 %) у больных с язвенным колитом, имеющим стаж заболевания более 30 лет. Пациенты с болезнью Крона имеют риск возникновения злокачественного новообразования ниже, но, все же, он достигает 26%.
- Наследственность. У лиц с ближайшей степенью родства с пациентами, имеющими рак толстой или прямой кишки, высокая степень возникновения аналогичной патологии. Причем, факторами риска являются злокачественные опухоли любой локализации. Большой риск выявления злокачественной патологии у лиц с наследственными заболеваниями : синдромом Гарднера (симптомокомплекс: полипоз кишечника, эпидермоидные кисты, остеомы и фибромы) и синдром Тюрко (полипоз толстого кишечника в сочетании с опухолями головного и спинного мозга). Если вовремя не удалить полипы или часть кишечника, велика вероятность того, что у больного разовьется рак прямой кишки, а иногда несколько опухолей сразу
- Химические вещества. Работа на предприятиях с опасными химическими веществами, например , с асбестом. Доказано влияние внешних факторов на развитие рака прямой кишки, например, среди канцерогенов, поражающих стенки прямой кишки, выделены ароматические амины и углеводороды, амиды, офлатоксины и нитросоединения, продукты метаболизма триптофана и тирозина.
- Вирус папилломы человека.
- Причины заболевания среди лиц разных сексуальных меньшинств: анальный секс, гомосексуализм.
- Запоры.
Развитие рака прямой кишки проходит согласно основным принципам развития злокачественных опухолей: нерегулируемый рост и автономность опухоли, потеря гистотипического и органотипического строения, снижение уровня дифференцировки тканей. Но рак прямой кишки обладает некоторыми особенностями: распространяется и растет медленнее, чем опухоли желудка. Большую часть времени опухоль располагается в пределах стенки прямой кишки, за ее пределы не выходит. В самой стенке кишки рак распространяется примерно на 2-3 см от внешне видимой границы. Медленный опухолевый рост способствует развитию местного воспаления, которое может переходить на окружающие анатомические структуры и ткани. Опухоль прорастает в соседние органы в пределах границ воспалительного инфильтрата , что приводит к образованию местнораспространенных опухолевых очагов без возникновения распространенного метастазирования.
Распространение отдаленных метастазов рака прямой кишки также имеет некоторые особенности: чаще метастазы проникают в печень и лимфатические узлы, реже в другие органы, например, легкие.
Еще одним отличительной особенностью данной опухоли является мультицентрический рост и развитие синхронно и последовательно нескольких очагов опухоли в разных отделах кишечника, а так же в других органах.
Классификация опухоли
Существует несколько классификаций рака прямой кишки, основанных на форме роста и гистологической характеристике опухоли.
Сейчас наибольшее распространение получила классификация по формам роста.
- Экзофитная опухоль. Рост преимущественно в просвет прямой кишки (см. фото).
- Эндофитная опухоль. Рост опухоли происходит в толще стенки кишки (см. фото).
- Блюдцеобразный рост опухоли. Сочетание элементов двух видов роста опухоли в виде язвы-опухоли.
Гистологическое строение рассматривают согласно Международной классификации.
- Аденокарцинома. Бывает высокодифференцированной, низкодифференцированной, умеренно дифференцированной.
- Слизистая аденокарцинома (коллоидный, слизистый, мукоидный рак).
- Перстневидноклеточный рак (мукоциллюлярный).
- Недифференцированный рак.
- Неклассифицируемые опухоли.
- Плоскоклеточный ороговевающий и неороговевающий рак.
- Железисто-плоскоклеточный рак.
- Базалиоидный или базальноклеточный рак.
Самой распространенным злокачественным новообразованием прямой кишки, по- прежнему, является аденокарцинома, которая занимает около 80% всех злокачественных новообразований кишки.
Для врача важно знать степень дифференцировки, глубину прорастания опухоли, четкость ее границ и количество метастазов в целях определения прогноза. Более благоприятным прогнозом обладают пациенты с высокодифференцированным раком, чем с низкодифференцированным.
К опухолям с низкой дифференцировкой относят.
Деление по стадиям в мировой практике принято по Dukes:
- Стадия А характеризуется прорастанием опухоли до подслизистого слоя (см. фото).
- При стадии В обнаруживается опухоль прямой кишки, прорастающая все слои.
- С-стадия характеризуется опухолью любых размеров, в регионарных лимфатических узлах уже есть метастазы.
- D-стадия уже подразумевает наличие отдаленных метастазов.
Отечественная классификация подразумевает следующие стадии рака прямой кишки:
- 1 стадия – прорастание рака в слизистый и подслизистый слои.
- 2 А стадия – опухоль занимает менее половины окружности кишки, за пределы стенки прямой кишки не выходит, регионарные лимфатические узлы не поражены.
- 2 Б стадия – размер опухоли более половины окружности кишки, рак поражает всю стенку кишки, но за ее пределы не выходит, в регионарных лимфатических узлах нет метастазов.
- 3 А стадия – размер опухоли превышает полуокружность прямой кишки, прорастает через всю ее стенку, но метастазов нет.
- 3 Б стадия – наличие опухоли любого размера и поражения лимфатических регионарных узлов.
- 4 стадия – наличие опухоли больших размеров, прорастает в близлежащие органы, поражение метастазами регионарных лимфатических узлов, или наличие опухоли любой характеристики и метастазов.
Наиболее полную картину об опухоли дает классификация по системе TNM.
- Т- первичная опухоль.
- Т0- отсутствие первичной опухоли (она не определяется).
- Тis- наличие интраэпителиальной опухоли с прорастанием в слизистую оболочку
- Т1- опухоль проросла до подслизистой основы.
- Т2- достигает и прорастает в мышечную стенку.
- Т3- все слои кишечной стенки поражены опухолевыми клетками.
- Т4- прорастание опухолью серозной оболочки и распространение на соседние ткани и органы.
- N- характеристика регионарных лимфатических узлов.
- N0- отсутствуют метастазы.
- N1- метастазы обнаружены в 1- 3 регионарных лимфоузлах.
- N2- метастазы обнаружены в 4 и более регионарных лимфоузлах.
- M- характеристика отдаленных метастазов.
- М0- отсутствуют.
- М1- наличие метастазов опухоли в отдаленных лимфатических узлах.
Диагностика
Определение стадии рака прямой кишки основано на предоперационном обследовании, при интраоперационной ревизии и на данных послеоперационного исследования резецированного участка кишки с исследованием лимфатических узлов по специальной методике.
Сейчас уровень медицины позволяет выявить рак прямой кишки почти на всех стадиях.
От врача требуется соблюдение некоторых принципов диагностики заболевания:
- соблюдение диагностического алгоритма;
- использовать возможности современных методов диагностики полностью.
Схема обследования больного с предварительным диагнозом рака прямой кишки.
- Сбор жалоб (предполагаемые причины заболевания), анамнеза заболевания и анамнеза жизни.
- Клиническое обследование.
- Пальцевое ректальное исследование.
- Инструментальные методы — ректороманоскопия.
- Клинические анализы крови и мочи.
- Анализ кала на наличие скрытой крови.
- Колоноскопическое исследование.
- Если результаты колоноскопии сомнительные или нет возможности ее проведения, прибегают к иригоскопии.
- Ультразвуковое исследования органов полости малого таза и живота.
- Ультразвуковое исследование эндоректальным датчиком.
- Взятие биоптата обнаруженной опухоли.
При опросе врач обращает внимание на симптомы, которые беспокоят пациента. Рак прямой кишки характеризуется монотонностью клинических проявлений. Большая часть жалоб пациента: наличие крови в стуле, нарушение стула, боли в области живота и прямой кишки. Нет особых специфических признаков заболевания. Эти данные необходимо учитывать врачу любой специализации, к которому обратился пациент с жалобами на дискомфорт в кишечнике, особенно, это касается пациентов старше 50 лет.
Для обнаружения рака нижнеампулярной части кишки иногда достаточно одного ректального пальцевого исследования. Но исследование вышележащих отделов невозможно без проведения перечисленных инструментальных методов. Для полноценной диагностики и получения правильных результатов обследования очень важно хорошо подготовить кишечник больного перед исследованием.
Диагностика рака прямой кишки в данное время не обходится без ультразвукового обследования. Значительный объем информации о распространении опухолевого процесса дает ультразвуковое исследование, котрое помогает оценить объем опухоли, очаги метастазов, в том числе и в печени, а также обнаружить перифокальное воспаление. Максимальный объем информации дает 4 способа ультразвукового обследования: стандартный чрезкожный, эндоскопический, эндоректальный, интраоперационный.
В запущенных ситуациях, когда рак достигает соседних тканей и органов, рекомендуется проведение компьютерной томографии и магнитнорезонансной томографии.
Прогноз
Прогноз заболевания рассчитывается согласно стадии рака прямой кишки.
Выживаемость в течение 5 лет достигает 90% на начальных этапах рака прямой кишки после проведения радикальной операции (1А стадия, Т,N0,M0).
Ухудшается прогноз при увеличении стадии опухолевого процесса. Если есть очаги метастазов в лимфатические узлы, то пятилетняя выживаемость не превышает 50%.
Средняя выживаемость в течение 5 лет составит не более 50 %.
Больным, перенесшим рак прямой кишки, необходимо постоянное обследование на предмет рецидива, появления отдаленных метастазов.
Врач не должен ориентироваться только на результаты осмотра и опроса больного, т.к. на начальных стадиях заболевание себя никак не проявляет.
Раз в три месяца необходимо проведение следующих методов обследования: пальцевое ректальное, ректороманоскопия, ирригоскопия. Раз в 6 месяцев проходить ультразвуковое исследование печени, органов брюшной полости и полости малого таза, рентгенографическое исследование органов грудной клетки. Своевременное обращение к врачу поможет улучшить прогноз заболевания после оперативного лечения.
Из лабораторных методов целесообразно проведение анализа на обнаружение раково-эмбрионального антигена и его уровня. Онкомаркер позволяет оценить динамику лечения. Чаще онкомаркер выделяет раковая клетка, но иногда и нормальные клетки, расположенные рядом с опухолью. Целесообразно определять онкомаркер в группах риска, это поможет обнаружить рак на ранней стадии и улучшить прогноз.
Если заподозрен рецидив болезни, следует провести КТ или МРТ для уточнения диагноза.
После оперативного лечения в 85% случаев в течение последующих 2 лет у больных наблюдается развитие рецидива рака, выживаемость этой группы больных заметно снижается. В среднем нужно около 13 месяцев для появления очагов рецидива опухоли. Если метастазы или рецидивирующая опухоль были обнаружены своевременно, то проведение операции возможно у 34% пациентов. Остальная группа пациентов, к сожалению, имеет плохой прогноз и низкую выживаемость, сможет получить лишь паллиативное лечение (радио- и химиотерапия).
Профилактика рака прямой кишки сводится к правильному питанию, исключению вредных внешних факторов, а также своевременному обследованию больных с фоновыми заболеваниями кишечника.
Читайте также:

