Капошиформная гемангиоэндотелиома редкая сосудистая опухоль

Капошиформная гемангиоэндотелиома является редкой и агрессивной сосудистой опухолью у детей. Эти опухоли могут быть расположены как на поверхности кожи, так и глубоко внутри тканей организма. Капошиформная гемангиоэндотелиома проявляется уже при рождении или вскоре после рождения и, как правило, она связана с синдромом Казабаха-Мерритта. Чаще всего, капошиформная гемангиоэндотелиома находится в забрюшинном пространстве и в подкожных слоях. Другие места, в которых она также появляется, но реже, включают в себя голову, шею и туловище. Те дети, у которых капошиформная гемангиоэндотелиома связана с синдромом Казабаха-Мерритта, имеют плохой прогноз.
Капошиформная гемангиоэндотелиома. Эпидемиология
Капошиформная гемангиоэндотелиома, как правило, является опухолью новорожденных. Эта опухоль может появиться как после рождения, так и в течение первых нескольких месяцев жизни. У взрослых она также может появиться, но это происходит крайне редко. Капошиформная гемангиоэндотелиома развивается у лиц обоих полов и в равном соотношении.
Капошиформная гемангиоэндотелиома. Причины
Точная причины и механизм развития капошиформной гемангиоэндотелиомы неизвестны. Согласно одной теории, развитие этой опухоли может быть связано с аномальным разрастанием кровеносных сосудов, по неизвестным причинам, во время пренатальной, послеродовой фаз или уже в раннем детстве.
Капошиформная гемангиоэндотелиома. Симптомы и проявления
Клинические особенности капошиформной гемангиоэндотелиомы зависят от месторасположения опухоли:
- У некоторых лиц капошиформная гемангиоэндотелиома может быть бессимптомной.
- Эти опухоли могут расти медленно и проявляться в виде болезненной узловатой массы. Огромные опухоли могут привести к снижению диапазона движений и к дискомфорту.
- Поверхностные капошиформные гемангиоэндотелиомы могут своим видом напоминать родинки (красно-синнго или фиолетового цвета).
- Чаще всего, капошиформная гемангиоэндотелиома развивается в брюшной полости, в результате чего может появиться непроходимость кишечника. Это может привести к желтухе и к постепенному ухудшению функционирования печени.
Капошиформная гемангиоэндотелиома. Диагностика
- Физическое обследование, оценка истории болезни пациента.
- Анализ крови (очень низкое количество тромбоцитов (тромбоцитопения)).
- Гистопатологические исследования.
- МРТ, КТ
Многие клинические состояния могут иметь подобные признаки и симптомы. Исходя из этого, врачи часто проводят дополнительные тесты, которыми можно исключить другие клинические условия и тем самым прийти к окончательному диагнозу.
Капошиформная гемангиоэндотелиома. Лечение
Чаще всего, капошиформные гемангиоэндотелиомы лечат комбинацией из стероидов, химиотерапии, лучевой терапии и инвазивных процедур. Инъекциями интерферона (при условии, что пациенту уже исполнился один год) можно уменьшить кровоснабжение опухоли, а также ограничить ее рост. Также, хирурги могут провести сосудистую эмболизацию опухоли, тем самым заблокировав кровоснабжение опухоли. Этим шагом можно обеспечить временное облегчение симптомов и уменьшить потерю крови во время проведения хирургической процедуры.
После того, как будут проведены все подготовительные меры, хирурги могут провести широкое хирургическое иссечение капошиформной гемангиоэндотелиомы. По возможности, эта опухоль должна удаляться полностью, если это будет невозможно, то хирурги могут провести удаление капошиформной гемангиоэндотелиомы в несколько подходов. Если капошиформные гемангиоэндотелиомы будут находиться в недоступном для безопасного хирургического вмешательства месте, врачи могут применить неинвазивные процедуры.
Капошиформная гемангиоэндотелиома. Прогноз
Капошиформные гемангиоэндотелиомы – редкие и пока не плохо изученные опухоли. Долгосрочный прогноз зависит от сочетания следующих факторов: стадия опухоли, размер опухоли и ее расположение, ответ на лечение и возраст пациента, в котором она была диагностированна. Капошиформные гемангиоэндотелиомы, в ассоциации с синдромом Казабаха-Мерритта, являются потенциально смертельными. Прогноз может быть особенно плохим, если эти опухоли являются врожденными и если они находятся в пределах брюшной полости.
Капошиформная гемангиоэндотелиома является редкой сосудистой опухолью, которая, как обычно сообщалось, связана с синдромом Казабаха-Мерритт. Она может быть выражена уже при рождении или развиваться в раннем детском возрасте. Получены сообщения о редких случаях развития этой опухоли у взрослых.
Новообразование может представлять собой коричнево-красное пятно, видимое при рождении, которое начинает утолщаться с появлением пурпурного оттенка, или может проявляться бляшкой или узелком, похожим на ангиобластому.
Могут поражаться регионарные лимфоузлы, но отдаленного метастазирования не бывает. При медиастинальном и забрюшинном расположении могут развиваться, соответственно, гемоторакс и асцит. Спонтанная инволюция встречается редко.
Большинство документированных случаев были связаны с синдромом Казабаха-Мерритт, но капошиформная гемангиоэндотелиома может встречаться и при отсутствии коагулопатии.
Гистологически капошиформная гемангиоэндотелиома характеризуется веретеновидными клетками с минимальной атипией и нерегулярными фигурами митоза, расположенными щелевидно, или серповидными сосудами, содержащими гемосидерин.
Опухоль является GLUT-1-негативной. Совпадение как клинических, так и гистологических признаков привело к предположению, что ангиобластома и капошиформная гемангиоэндотелиома являются частью спектра одного заболевания.
Повышенное количество лимфоидных элементов позволяет предполагать лимфатическое происхождение, аналогичное таковому при саркоме Капоши.
Прогноз и лечение при этом заболевании зависят от распространенности и локализации опухоли, а также от наличия синдрома Казабаха-Мерритт. Лечение последнего обсуждается ниже.

Синдром Казабаха-Мерритт, развившийся вследствие капошиформной гемангиоэндотелиомы.
Уплотненная, пурпурного цвета опухоль появилась в возрасте 3 месяцев, на фотографии возраст ребенка 8 месяцев.
Капошиформная гемангиоэндотелиома, подтвержденная при магнитно-резонансной томографии и биопсии.
Число тромбоцитов менее 5000/мм 3 .
Синдром Казабаха-Мерритт
Синдром Казабаха-Мерритт следует дифференцировать от коагулопатии, которая может возникать в сочетании с венозными и смешанными венозно-лимфососудистыми мальформациями (что иногда ошибочно называют синдромом Казабаха-Мерритт) вследствие хронического тромбоза и истощения тромбогенных факторов, а не за счет первичной недостаточности тромбоцитов.
Отличительным признаком синдрома Казабаха-Мерритт является наличие мягкой растущей сосудистой опухоли в сочетании с тромбоцитопенией, обычно тяжелой. В большинстве случаев в процесс вовлечена кожа и мышцы, но также могут поражаться внутренние органы. Хотя опухоли, являющиеся причиной синдрома Казабаха-Мерритт, могут персистировать, при проведении лечения коагулопатия обычно уменьшается к возрасту одного года или раньше. Синдром Казабаха-Мерритт может разрешаться с развитием атрофичных или пятнообразных участков, инфильтрированных бляшек и папул или узелков.
Нередко наблюдается остаточный фиброз, который может приводить к значительной болезненности.
Ни один метод лечения не эффективен в одинаковой степени. К средствам и методам выбора относят кортикостероиды, винкристин, циклофосфамид, актиномицин Д, метотрексат, интерферон-а, тиклопидин в сочетании с аспирином, хирургическое иссечение, артериальную эмболизацию и лучевую терапию. Трансфузий тромбоцитарной массы следует избегать, если только не возникло активное кровотечение или не планируются хирургические процедуры.
Редактор: Искандер Милевски. Дата публикации: 15.11.2018
Капошиформная гемангиоэндотелиома — редкая сосудистая опухоль, встречающаяся исключительно у детей. Ее кожная локализация отмечается реже, чем экстракутанная (забрюшинная или в средостении), опухоль часто сопровождается коагулопатией потребления (синдром Казабаха—Мерритта); возможна ассоциация с болезнью Ходжкина.
Капошиформная гемангиоэндотелиома имеет гистологические признаки ангиоматозного невуса и саркомы Капоши. Ее характерной особенностью является то, что она состоит из смеси мелких круглых капилляров и гломерулоидных солидных гнезд округлых и эпителиоидных эндотелиальных клеток. Гнезда нередко содержат гемосидерин, могут быть гиалинизированы, просветы чаще недоразвитые, щелевидные. Такая многоузловая картина опухоли очень напоминает мишеневидную ангиому, но узлы капошиформной гемангиоэндотелиомы крупнее, хуже отграничены и сопровождаются вовлечением в патологический процесс глубоких мягких тканей и кости. В узлах также имеются короткие пучки веретенообразных клеток, переплетающихся со щелевидными и серповидными сосудистыми пространствами, в которых можно обнаружить эритроциты и фибриновые тромбы. Эти участки канатиков очень напоминают узлы при саркоме Капоши. Однако многоузловая картина не характерна для саркомы Капоши, но в то же время воспалительный инфильтрат вокруг узлов саркомы Капоши содержит плазматические клетки. Кроме того, при капошиформной гемангиоэндотелиоме нет клеточной атипии и фигур митозов. Иммуногистохимические исследования дают противоречивые результаты: ряд авторов сообщали о положительном окрашивании опухолевых клеток на антиген, связанный с фактором VIII, и Ulex Europeus I lectin, тогда как другие — об отрицательном окрашивании. Опухолевые клетки, положительно окрашивавши ся навиментин, CD31, CD34 и отрицательно — на мышечно-специфический актин, соответствуют кольцам перицитов, расположенных вокруг эндотелиальных клеток хорошо сформированных сосудистых каналов опухоли.
При электронной микроскопии капошиформной гемангиоэндотелиомы в 2 случаях были обнаружены мелкие группы эндотелиальных клеток с плохой канализацией и только щелевидным просветом. Базальная мембрана иногда присутствовала, но была прерывистой и плохо сформированной. Лишь редкие перициты были видны вокруг эндотелиальных скоплений. Тельца Weibel-Palade не идентифицировались.
Прогноз капошиформной гемангиоэндотелиомы зависит от ее локализации и размера. Крупные опухоли, расположенные в средостении и забрюшинно, неоперабельны и могут привести к смерти вследствие осложнений коагулопатии потребления. При таких опухолях проводят лечение интерферонами. Опухоли, располагающиеся в поверхност-ных мягких тканях, удаляют хирургически.
Синусоидальная гемангиома описана Е. Calonje и C.D.M. Fletcher в 1991 г. в качестве отдельного варианта гемангиомы. Представляет собой приобретенную сосудистую опухоль, чаще поражающую женщин. Клинически проявляется солитарным подкожным узлом.
Гистологически синусоидальная гемангиома характеризуется распространенными, анастамозирующими между собой тонкостенными сосудами, нередко формирующими псевдопапиллярную картину. Степень анастомозирования этих сосудов значительно выше, чем при других формах гемангиомы. Однорядный эндотелий, выстилающий сосуды, местами имеет признаки полиморфизма и гиперхромазии, что наряду с псевдососочками придает опухоли сходство с ангиосаркомой. Однако местных рецидивов и метастазирова-ния не отмечено.
Врожденная инфильтрирующая гигантоклеточная ангиобластома — термин, предложенный F. Gozalez-Cruzi и соавт. в 1991 г. для описания редкой сосудистой опухоли правой кисти и предплечья у 3-летней девочки. Вовлечение в патологический процесс нервных структур привело к самопроизвольной ампутации конечности.
Гистологически ангиобластома характеризуется узловатыми скоплениями концентрически расположенных отечных клеток гистиоцитарного вида и многоядерных гигантских клеток, напоминающих таковые при гранулеме. Наличие центрального кровеносного сосуда капиллярного вида во многих из этих скоплений было расценено как результат несовершенной попытки формирования кровеносных сосудов. Другие участки опухоли очень напоминали гемангиоперицитому: имели ангиоматозныи вид с неправильно ветвящимися сосудами, выстланными отечными эндотелиальными клетками. В редких фокусах опухолевые клетки имели одинаковый веретенообразный вид и располагались сториформно.
Иммуногистохимически выстилающие сосуды клетки ангиобластомы положительно окрашивались на на антиген, связанный с фактором VIII, тогда как периферические клетки узлов экспрессировали мышечный актин. При электронной микроскопии было установлено, что клетки, выстилающие просвет сосудов, являются незрелыми эндотелиальными клетками, а отечные многоядерные гигантские клетки предположительно могут быть отнесены к модифицированным перицитам.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гемангиоэндотелиома (син.: ангиосаркома) - злокачественная опухоль, исходящая из эндотелиальных элементов кровеносных и лимфатических сосудов. W.F. Lever и О. Sehaurnburg-Lever (1983) различают два типа этой опухоли: ангиосаркому, развивающуюся на голове и лице у пожилых лиц, и ангиосаркому вторичную, встречающуюся при хроническом лимфатическом отеке (синдром Стюарта-Тривса).
Первый тип гемангиоэндотелиомы клинически проявляется большей частью одним очагом поражения, представляющим собой различных размеров узел неправильной формы, ливидного или насыщенно-красного цвета, располагающуюся на волосистой части головы или липе. По периферии появляются мелкие дочерние узелки. Опухоль быстро увеличивается, распадается, рано метастазирует, сначала в шейные лимфатические узлы, затем в легкие и печень.
Патоморфология гемангиоэндотелиомы (ангиосаркомы). Различия зависят от степени дифференцировки опухолевых элементов. В периферических частях опухоли они более дифференцированные и составляют сосудистые структуры, часто анастомозируюшие между собой, выстланные одним или несколькими слоями крупных эндотелиальных меток, чаще кубической формы. В центре опухоли отмечается инфильтрирующий рост с еле заметными сосудистыми щелями, клетки здесь менее дифференцированные, крупные, атипичные, иногда выступают в виде сосочков в просвет сосуда и полностью закрывают его. Иногда между коллагеновыми волокнами располагаются солидные тяжи из веретенообразных клеток. При импрегнации нитратом серебра видны базальные мембраны сосудов, а в солидных участках - густая сеть ретикулиновых волокон. Строма опухоли инфильтрирована экстравазатами из эритроцитов и лимфоцитами. При электронной микроскопии полигональных и веретенообразных клеток опухоли выявлено, что они окружены агрегатами волокнистых субстанций, напоминающих коллагеновые волокна. Ядра опухолевых клеток расположены центрально, содержат много эухроматина, ядрышки и ядерные тельца, в цитоплазме имеются небольшое число митохондрий, полирибосомы и расширенные цистерны эндоплазматической сети, микрофиламенты и плотные тельца в перинуклеарной зоне. Встречаются лизосомы, а в периферических частях клеток определяются микропиноцитозные пузырьки.
Гемангиоэндотелиомы второго типа (синдром Стюарта-Тривса) развиваются в области хронического лимфостаза после радикальной мастэктомии. Опухоль проявляется кожными и подкожными узелками, развивающимися через несколько лет после радикальной мастэктомии в отечной ткани верхней конечности на стороне операции. Кожные узелки синюшного цвета, их число и размеры быстро увеличиваются. Могут изъязвляться. Метастазируют чаще всего в легкие.
Патоморфология гемангиоэндотелиомы (ангиосаркомы) аналогична таковой при идиопатической гемангиоэндотелиоме, отличается более выраженным инфильтрирующим ростом с расположением опухолевых элементов линейно между пучками коллагеновых волокон.
Гистогенез. Эту опухоль в связи с определенной локализацией (лимфостаз) называют лимфангиосаркомой. Однако наличие в опухоли эритроцитов и новообразование не только лимфатических, но и кровеносных сосудов, а также перицитов, положительная реакция на кислую фосфатазу в атипичных эндотелиоцитах дают основание полагать, что генез ее связан с эндотелием как лимфатических, так и кровеносных сосудов.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Гемангиоэндотелиома – злокачественное новообразование сосудов. Возникает такая опухоль редко (среди всех злокачественных патологий 0,7-0,8 % взрослых и 7 % детей), но очень быстро прогрессирует и способна к раннему гематогенному метастазированию. Опасна сосудистая саркома тем, что на ранних стадиях почти не проявляются клинические симптомы. Поздняя диагностика приводит к тому, что даже при использовании современных методов лечения прогноз (особенно на 3-4 стадиях) крайне неблагоприятный и зависит от вида гемангиоэндотелиомы.
Виды гемангиоэндотелиом
Гемангиоэндотелиомы возникают на стенках сосудов и располагаются в глубине мягких тканей. Они бывают:
- Промежуточные местно агрессивные. Гемангиоэндотелиома типа Капоши. Чаще заболевают младенцы и маленькие дети. Возникает сосудистая опухоль в коже или забрюшинно. Прогноз лечения благоприятный.
- Промежуточные редко метастазирующие. К ним относятся ретиформная, смешанная и псевдомиогенная гемангиоэндотелиомы. Эти опухоли редко дают отдалённые метастазы. Чаще поражаются локальные лимфоузлы. После проведения комплексной терапии рецидивы почти не возникают и прогноз благоприятный, особенно если заболевание выявлено на начальных стадиях.
- Злокачественная. Эпителоидная гемангиоэндотелиома. Также как и ангиосаркома, она стремительно метастазирует. Излюбленное место метастазов ангиосарком – лёгкие. Поэтому при выявлении злокачественной, агрессивной опухоли обязательно необходимо пройти комплексное обследование, чтобы исключить наличие отдалённых метастазов.
Гемангиоэндотелиомы, относящиеся к промежуточным типам новообразований, распространяются местно, по межфасциальным пространствам вдоль сосудов и нервов.
Эпителоидная гемангиоэндотелиома, даже будучи небольших размеров, даёт отдалённые метастазы.
Определяется тип опухоли исключительно с помощью гистологического исследования. И чем раньше саркома будет обнаружена, тем меньшее хирургическое вмешательство необходимо для её удаления. Поэтому при возникновении первых признаков наличия любого новообразования (даже если оно и доброкачественное) необходима консультация специалиста и гистологическое исследование опухоли.
Симптомы гемангиоэндотелиомы
Гемангиоэндотелиомы опасны тем, что на ранних стадиях они крайне редко проявляются какими либо болевыми симптомами. Основным признаком у 70 % пациентов является наличие опухоли. Она длительное время малозаметна. Связано это с тем, что гемангиоэндотелиомы располагаются в толщине мягких тканей. Чаще всего они возникают в нижних конечностях (в бёдрах, ягодицах). В таком случае крайне затруднительно выявление крупных опухолей до 15 см в диаметре. Если же опухоль расположена ближе к коже, особенно в области предплечья, то своевременно диагностируются гемангиоэндотелиомы размером 0,5 см.
Редко (в зависимости от связи опухоли с крупными сосудами, нервами) возникает боль разной степени интенсивности, отёк конечности.
Находясь в толще мышечной ткани, опухоль не прощупывается до тех пор, пока значительно не увеличится в размерах. На более поздних этапах пациенты жалуются:
- на боль в поражённой области;
- ограничение подвижности ближайшего к опухоли сустава.
Сосудистые саркомы на ощупь мягко-эластичные. Основное их отличие от доброкачественных образований – ограничение подвижности. Это может быть полное сращение с близлежащими тканями или же частичная фиксация.
Для гемангиоэндотелиом характерны кровотечения. Часто кожа над опухолью бывает:
На поздних стадиях помимо наличия объёмного образования появляются такие признаки:
- изъявления кожи над опухолью;
- расширение подкожных вен.
Если опухоль прорастает в близлежащие ткани, пациенты жалуются:
- на неврологические нарушения;
- сосудистые патологии;
- боль в костях.
Гемангиоэндотелиомы на поздних стадиях проявляются общими симптомами:
- кахексией;
- анемией;
- лихорадкой;
- слабостью;
- интоксикацией.
При выявлении опухоли необходимо обязательно пройти полноценную диагностику. Пальпации, осмотра и данных анамнеза недостаточно для установления точного диагноза.
В 80 % случаев характер опухоли определяют цитологическим исследованием. Но для подбора адекватного терапевтического курса необходимо гистологическое и гистохимическое исследование опухоли. Обязательно назначают биопсию:
- Пункционную. Забор материала проводят тонкой иглой. Крайне редко рекомендуют при выявлении сарком из-за малого объёма взятого пунктата.
- Инцизионную. В дальнейшем предполагается проведение операции, поэтому разрез делают так, чтобы после этот участок полностью резецировать. Иначе на месте взятия биопсии возможно возникновение рецидива.
- Эксцизионную. Удаляют поверхностно расположенные опухоли.
Биопсия позволяет выявить вид гемангиоэндотелиомы, степень её злокачественности и определить дальнейшую тактику лечения.
Для выявления локализации опухоли, наличия метастазов дополнительно назначают:
- рентгенологическое исследование;
- КТ, МРТ;
- ангиографию (используют при подозрении на прорастание магистральных сосудов).
Только после проведения диагностических исследований и получения результатов гистологического анализа назначают лечение.
Современные методы лечения гемангиоэндотелиом
Лечить гемангиоэндотелиому необходимо исключительно у специалиста – онколога. Часто даже очень хорошие врачи других направлений не обладают онкологической настороженностью. Связано это с тем, что гемангиоэндотелиомы – это очень редкие опухоли. А если их лечить как обычную кисту (вылущиванием), то рецидивы неизбежны.
Нередко пациенты, нащупав плотное образование (особенно если не так давно была травма), вообще не обращаются за медицинской помощью. И начинают к больному месту прикладывать капустный лист, (что никак не влияет на рост саркомы) или же прогревают (а этот способ ускоряет развитие злокачественной опухоли). В итоге больной попадает к онкологу на последних стадиях, когда практически невозможно вылечиться.
Современный подход к лечению гемангиоэндотелиом в том, что болезнь лечится комплексно:
- хирургическим методом (операция обязательна при любых злокачественных опухолях);
- лекарственными препаратами;
- лучевой терапией.
После терапевтического курса обязательно необходимо наблюдаться у специалиста. Вероятность возникновения рецидива зависит не только от эффективности терапии, но и других сопутствующих факторов.
Степень хирургического вмешательства при сосудистых саркомах зависит от стадии заболевания, степени злокачественности, размера и расположения опухоли. Проводят:
- Широкое иссечение (эксцизионную биопсию). К этому методу допустимо прибегать на ранних стадиях заболевания, при близком расположении опухоли к магистральным сосудам, жизненно важным органам.
- Радикальная сохраняющая операция. Опухоль удаляют с окружающими её здоровыми тканями, фрагментами сосудов, костей, сухожилий. Проводят ангиопластику сосудов.
- Ампутация, экзартикуляция. Крайние методы, используются в тяжёлых, запущенных случаях, когда опухоль уже распадается. Болезнь проявляется интенсивной болью, сильным кровотечением.
Если гемангиоэндотелиому удалять простым иссечением (в пределах опухоли, не затрагивая ближайшие ткани), вероятность рецидива составляет 80-100 %. После широкого иссечения, без дополнительного лечения болезнь возвращается в 60 % случаев. После радикальной органосохраняющей операции – в 15-20 %. При ампутации естественно местного рецидива возникнуть не может, но не исключено наличие отдалённых метастазов, особенно при эпителоидной гемангиоэндотелиоме.
Гемангиоэндотелиомы и ангиосаркомы, в отличие от других злокачественных образований мягких тканей, хорошо поддаются лекарственному воздействию. Эти опухоли чувствительны к таким препаратам:
- Доксил;
- Келикс;
- Доцетаксел;
- Паклитаксел;
- Нексавар.
Эффективность монохимиотерапии крайне низка. Взрослые (при гемангиоэндотелиомах 1-2 стадии) выздоравливают в 10 % случаев, дети – в 25-60 %.
При проведении монохимотерапии рекомендуют комплексные схемы, комбинируют циклофосфамид, винкристин, дакарбазин.
Ангиосаркомы чувствительны к ионизирующему воздействию. Лучевую терапию назначают:
- Дооперационную. Она эффективна при крупных образованиях.
- Послеоперационную. Назначают через 2-3 недели после радикальной операции. Её рекомендуют, если были противопоказания к применению ионизирующего излучения перед операцией, а дальнейшее гистологическое исследование опухоли показало высокую степень злокачественности.
- Интраоперационную. Проводят одномоментное облучение ложи опухоли во время проведения операции после удаления образования. Используют малую дозу ионизирующего излучения, воздействуют местно, для предотвращения развития рецидива.
- Брахитерапию. В послеоперационную рану после удаления опухоли укладывают эндостаты. Таким образом, при минимальном облучении удаётся высокими дозами воздействовать непосредственно в месте удаления саркомы.
Наибольший эффект лечения достигается исключительно комплексным лечением. В редких случаях – при небольших размерах, высокодифференцированных опухолях (с низкой степенью злокачественности) ограничиваются исключительно операцией (широким иссечением).
К какому врачу обратиться
Гемангиоэндотелиомы лечит врач-онколог. Для проведения дифференциальной диагностики часто требуется консультация дерматолога, ревматолога, сосудистого хирурга.
Вывод
Гемангиоэндотелиомы, в зависимости от вида, могут очень быстро прогрессировать, давать отдалённые метастазы или же расти медленно, являясь местно агрессивными новообразованиями. Даже при адекватном лечении 5-летняя выживаемость низкая (на начальных стадиях до 80 %, на 3 стадии до 50 %, на 4 стадии – 5 %), высока вероятность рецидивов. Поэтому недопустимо лечение онкологических заболеваний у врачей не онкологов.
Создано в интеллектуальной издательской системе Ridero
Уважаемые читатели!
Перед вами книга, в первую очередь, предназначенная для родителей, чьи дети страдают младенческими гемангиомами. Надеемся, что она будет интересна и врачам, сталкивающимся в своей практике с данным заболеванием. В ней представлены вопросы родителей, которые они задают врачам на приёмах. Книга не заменяет очных осмотров и не является руководством к действию и самолечению.
Помните, что любое лечение назначает только врач!
В основу книги лёг 7-летний опыт работы с пациентами с сосудистой патологией, за этот период было пролечено более 15000 детей. Возможно, кто-то узнает фотографии, присланные или сделанные у нас во время лечения. Мы отобрали самые демонстративные из них, а также клинические примеры, чтобы наилучшим образом представить ответы на ваши вопросы.
Мы благодарны тем, кто нам помогал, кто не мешал, а также тем, кто мешал и заставлял искать пути выхода из временных трудностей. Спасибо вам всем огромное!
Отдельная благодарность медицинскому персоналу: кардиологам, анестезиологам, педиатрам, офтальмологам и, конечно же, нашим медицинским сёстрам. Особая благодарность Ольге Николаевне Метельковой и Светлане Анатольевне Троицкой, благодаря которым удалось развить данное направление: создать отделение, а потом и Центр по лечению детей с сосудистой патологией.
Введение
1. Что такое младенческая гемангиома?

Младенческая гемангиома в скуловой области слева

Младенческая гемангиома в области левого плеча.

Комбинированная младенческая гемангиома в области лба справа.
2. Гемангиома – это опухоль?
По классификации Международного общества изучения сосудистых аномалий (International Society for the Study of Vascular Anomalies – ISSVA), младенческие гемангиомы относятся к сосудистым опухолям. Для них характерен неконтролируемый рост за счёт деления клеток эндотелия. Невозможно точно определить, когда и насколько вырастет гемангиома.
3. Может ли гемангиома стать злокачественной?
Нет. Младенческая гемангиома – это доброкачественная сосудистая опухоль. Она не проявляет признаков злокачественности.
4. Что такое эндотелий?
Эндотелий – это слой утолщённых клеток мезенхимального происхождения, выстилающий внутренние стенки кровеносных и лимфатических сосудов, сердца. Он обеспечивает сужение и расширение сосудов, рост новых кровеносных сосудов (ангиогенез), процесс свертывания, а также осуществляет газообмен и обмен питательных веществ.

Гистологический срез сосуда.
5. Что такое мезенхима?
Это собирательное понятие, обозначающее совокупность клеток зародышевых листков, которые имеют определённое сходство, но в будущем дадут клетки различных тканей (клетки крови, соединительной и мышечной тканей и т. д.).
I. Классификация
1.1. Какая сегодня применяется классификация сосудистых аномалий?
В настоящее время во всем мире используется классификация Международного общества изучения сосудистых аномалий (ISSVA) (табл. 1).
Таблица 1. Классификация международного общества изучения сосудистых аномалий


* Комбинированные мальформации: КВМ – капиллярно-венозная мальформация; КЛМ – капиллярно-лимфатическая мальформация; ЛВМ – лимфатико-венозная мальформация; КЛВМ – капиллярно-лимфатико-венозная мальформация; КАВМ – капиллярно-артериовенозная мальформация; КЛАВМ – капиллярно-лимфатико-артериовенозная мальформация.
1.2. Младенческая гемангиома и кавернозная (капиллярная) гемангиома – одно и то же?
Таблица 2. Неверная терминология, используемая для описания сосудистых аномалий.

1.3. Какие бывают виды гемангиом?
В настоящее время младенческие гемангиомы делятся на следующие виды:
– поверхностные (патологическое разрастание сосудов определяется только на поверхности кожи);

Поверхностная младенческая гемангиома в области голени

Поверхностная младенческая гемангиома в области голени

Поверхностная гемангиома в щечной области и области верхней губы.
– глубокие (патологическое разрастание сосудов определяется в толще кожи и подкожно-жировой клетчатки, без кожных проявлений);

Глубокая младенческая гемангиома

Глубокая младенческая гемангиома в околоушно-жевательной области слева.
– комбинированные (сочетание поверхностных и глубоких).

Комбинированная младенческая гемангиома

Комбинированная младенческая гемангиома в надбровной области слева.
Также существует разделение младенческих гемангиом по объёму поражения кожи:

Очаговая форма комбинированной младенческой гемангиомы

Многоочаговая форма младенческой гемангиомы

Сегментарная комбинированная младенческая гемангиома в области грудной клетки и плечевой области справа.

Сегментарная младенческая гемангиома в области правой половины лица.
Врождённые гемангиомы делятся на:
– быстроинволюционирующие (rapidly involuting congenital hemangioma – RICH);

Быстроинволюционирующая гемангиома в области нижней трети правого бедра
– неинволюционирующие (non-involuting congenital hemangioma – NICH);

Неинволюционирующая гемангиома в области плеча справа. Ребенку 5 лет.
– частично инволюционирующие (partially involuting congenital hemangioma – PICH).

Частично инволюционирующая гемангиома в коленной области. Ребенку 6 лет.
1.4. В чем отличие врожденной гемангиомы от младенческой?
Врожденная гемангиома появляется и растёт внутриутробно и при рождении имеет свой максимальный размер. После рождения она не растёт и даже без лечения может уменьшиться и исчезнуть или же остаться того же размера.

Гемангиома на момент рождения. Быстро инволюционирующая.

Тот же ребенок через 4 месяца. Врожденная гемангиома самостоятельно проходит без лечения.

Неинволюционирующая гемангиома на момент рождения.

Тот же пациент, через 6 лет. Гемангиома без какой либо клинической динамики.
Младенческая гемангиома, как правило, появляется в течение первого месяца жизни ребенка. В редких случаях ребёнок рождается с ней. В первые недели жизни ребёнка начинается активный рост гемангиомы. Период активного роста продолжается до 5—6 месяцев, может длиться и до 9—12 месяцев. Затем наступает период плато, или стабилизация роста, после чего начинается период инволюции (обратное развитие гемангиомы), который может занимать годы.

Стадии развития младенческой гемангиомы
1.5. Что такое сегментарная гемангиома?
Если младенческая гемангиома поражает сразу несколько анатомических областей (например, область лба, орбиты, щёчную и область носа с одной стороны лица или, например, кисть и предплечье), то она носит название сегментарной. В подавляющем большинстве случаев сегментарная гемангиома расположена на уровне кожи, то есть является поверхностной.

Сегментарная младенческая гемангиома в области нижней половины лица и шеи. Изъязвление.
Почему так важно выделять отдельно данную нозологию? Большая площадь поражения может приводить к изъязвлению и появлению кровотечений. Кроме того, сегментарные младенческие гемангиомы могут быть признаком наличия определённых синдромов, таких как PHACE (s) и LUMBAR.
1.6. Что такое гемангиоматоз?
Гемангиоматоз – это появление множественных (более 4—5) небольших (от 1—2 мм) гемангиом на коже ребенка. Количество гемангиом при гемангиоматозе варьируется от 5 до 1000 элементов на коже и слизистых. Такие гемангиомы располагаются на поверхности кожи, но иногда встречается сочетание небольших поверхностных гемангиом с комбинированными.

Доброкачественный неонатальный гемангиоматоз. На коже и слизистой ребенка 1096 гемангиом. Ребенку 6 месяцев.

Доброкачественный неонатальный гемангиоматоз в стадии инволюции. Пациенту 2 года, лечение не проводилось.

Диффузный неонатальный гемангиоматоз. Младенческие гемангиомы выявлены в паренхиме печени при УЗИ брюшной полости.
Гемангиоматоз бывает двух видов:
– доброкачественный неонатальный гемангиоматоз;
– диффузный неонатальный гемангиоматоз, при котором, помимо кожи, гемангиомы есть в печени/селезёнке/кишечнике.
1.7. Какие внутренние органы может поражать гемангиома?
Из всех внутренних органов гемангиома чаще всего поражает печень. Выделяются три типа поражения печени: очаговая (28%), множественная (57%) и диффузная (15%).
Очаговая гемангиома печени (28%) представлена быстро инволюционирующей врождённой гемангиомой (RICH), которая регрессирует сразу после рождения. Частота встречаемости у мальчиков и девочек одинакова. Около 15% детей имеют на коже младенческие гемангиомы. Более 90% объёма опухоли уменьшается к 13-му месяцу жизни.

В паренхиме печени определяется единичная округлой формы зона понижения эхогенности с усилением в ней крововообращения.
Множественная гемангиома печени (57%) – это младенческая гемангиома, которая очень часто сопровождаются кожными проявлениями (77%). Обычно выявляется при скрининговом обследовании печени у детей с гемангиоматозом (четыре-пять или более кожных младенческих гемангиом). У девочек встречается в 2—3 раза чаще, чем у мальчиков. Поскольку все младенческие гемангиомы развиваются после рождения, множественную гемангиому печени нельзя диагностировать пренатально. После регрессии младенческой гемангиомы вовлеченная в патологический процесс паренхима (функционально активные эпителиальные клетки) печени становится нормальной.

Множественные округлой формы зоны понижения эхогенности.
Диффузная гемангиома печени (15%) – младенческая гемангиома, которая очень часто выявляется в течение неонатального периода. Диффузная гемангиома печени не представлена нормальной печеночной тканью – вся печень замещена опухолью. Половина пациентов при этом имеет кожные гемангиомы. Страдают чаще девочки (в 70% случаев).

Гетерогенное изменение эхогенности паренхимы печени. В данной ситуации, гемангиома занимается практически весь объем левой доли печени ребенка.
1.8. Что такое капошиформная гемангиоэндотелиома (гемангиоэндотелиома)?
Капошиформная гемангиоэндотелиома – редкая сосудистая опухоль, которая характеризуется локальной агрессией, но без метастазирования. Частота встречаемости составляет примерно 1:100000 детей. У мальчиков и девочек встречается с одинаковой частотой. Чаще поражаются голова и шея (40%), реже туловище (30%) или конечности (30%). В неонатальном периоде встречается в 60% случаев, выявляется в 93% случаев в течение грудного возраста. Данный диагноз может быть поставлен и в более старшем возрасте. Капошиформная гемангиоэндотелиома может встречаться у взрослых.

Гемангиоэндотелиома в щечной области и области шеи слева.

Тот же пациент. Проведено КТ с контрастированием. Представлена 3D реконструкция гемангиоэндотелиомы.
У 71% пациентов с данной опухолью выявляется жизнеугрожающий синдром Казабаха – Мерритта.
В некоторых случаях требуется дифференциальная диагностика с младенческой гемангиомой.
1.9. Что такое синдром (феномен) Казабаха – Мерритта?
Синдром Казабаха – Мерритта, известный также под названием синдрома гемангиомы с тромбоцитопенией, чаще всего проявляется наличием большого сосудистого образования (самое частое образование – капошиформная гемангиоэндотелиома, но могут быть и другие), которое осложнено тромбоцитопенией (снижение числа тромбоцитов), гемолитической анемией (разрушение эритроцитов) и коагулопатией (нарушение свертываемости крови). Все эти факторы приводят к тяжёлым кровотечениям. У мальчиков и у девочек синдром Казабаха – Мерритта встречается одинаково часто.

Капошиформная гемангиоэндотелиома в коленной области. Синдром Казабаха-Мерритта.

Капошиформная гемангиоэндотелиома в коленной области. Синдром Казабаха-Мерритта. Общий вид больного.

Капошиформная гемангиоэндотелиома в области грудной клетки слева. Синдром Казабаха-Мерритта.

Капошиформная гемангиоэндотелиома в области грудной клетки слева. Синдром Казабаха-Мерритта. Тот же больной вид сзади. Гемангиоэндотелиома развивается очень активно, увеличение размеров возможно от 1 см в сутки.
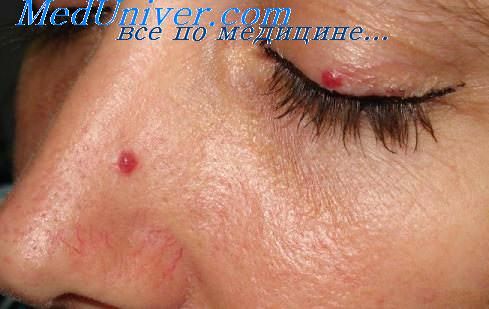
1.10. Что такое пиогенная гранулёма?
Пиогенную гранулёму также называют дольчатой капиллярной гемангиомой. В большинстве случаев встречается приобретённая гранулёма, но описаны и случаи врожденной пиогенной гранулёмы. Она представляет собой плотную красную папулу, которая быстро растёт и обычно образует стебелёк (ножку).

Пиогенная гранулема в области ската носа справа
Для пиогенной гранулёмы характерны кровоточивость (64,2%) и изъязвление (36,3%). После кровотечения и отпадания корочки она может становиться меньше, но обычно вырастает заново. Как правило, она проявляется в возрасте 6—7 лет и только в 12,4% – на первом году жизни. Пиогенная гранулёма чаще всего поражает кожу (88,2%), реже – слизистые оболочки (11,8%.) На голове и шее встречается в 62% случаев, на туловище – в 20%, на верхних конечностях – в 13%, на нижних конечностях – в 5%.

Пиогенная гранулема в области грудной клетки.
Читайте также:

