Какую группу инвалидности миелопролиферативное заболевание
5 минут Татьяна Григорьева 371

- Критерии диагностики
- Стадии развития болезни
- Изменение условий труда
- Показания для проведения МСЭК
- Установление инвалидности
- Видео по теме
Истинная полицитемия, которая также называется болезнью Вакеза и эритремией – это разновидность хронического лейкоза миелопролиферативного характера, проявляющаяся как тотальная гиперплазия элементов костного мозга.
Заболевание имеет доброкачественную природу с преимущественным вовлечением эритроцитарного ростка, что ввиду особенностей кровяных клеток отличается специфичностью симптомов. По среднегодовым показателям и структуре заболеваемости эритремия находится на 4-ом месте после хронического миелолейкоза.
Болезнь Вакеза в основном развивается у людей пожилого и старческого возраста после 50-60-ти лет, но в последнее время нередко диагностируется у более молодых и даже детей. При этом отмечается, что в молодом возрасте патология протекает наиболее неблагоприятно, и мужчины ей подвержены чаще, нежели женщины.
Если на начальных стадиях заболевания человек способен заниматься профессиональной деятельностью без особых ограничений, то при прогрессировании полицитемии он утрачивает эту возможность. Возникает закономерный вопрос, имеет ли право пациент с эритремией рассчитывать на получение группы инвалидности, становясь нетрудоспособным, и каковы критерии ее присвоения?
Критерии диагностики
Клиническая картина полицитемии непосредственно обусловлена возрастанием объема циркулирующей крови, а в частности эритроцитов, снижением скорости кровотока, сгущением крови, приводящего к ее вязкости. В свою очередь, это ведет к ухудшению качества микроциркуляции и развитию склонности к тромбообразованию.
В ходе диагностики выделяются критерии, согласно которым течение полицитемии относят к двум категориям – А или Б. Для категории А характерно:
- увеличение содержания эритроцитарной массы в кровотоке: у женщин – 32 мл/кг и мужчин 36 мл/кг;
- насыщение крови кислородом расценивается как нормальное (более 92 %);
- спленомегалия (увеличение размеров селезенки).
Категория Б устанавливается, если у пациента отмечается:
- лейкоцитоз (повышение уровня лейкоцитов) более 12*10 9 Ед/л, не сопровождающийся инфекцией либо интоксикацией;
- тромбоцитоз (рост количества тромбоцитов) свыше 400*10 9 Ед/л без признаков кровотечения;
- увеличение концентрации щелочной фосфатазы, численности нейтрофилов без симптоматики инфекционного заражения или интоксикации;
- повышенное связывание плазмой крови витамина В12.
Стадии развития болезни
В течение эритремии, как и у большинства других патологий, выделяется несколько стадий, имеющих определенную клиническую и лабораторную картину. Прогноз развития заболевания строится непосредственно из оценки стадии и особенностей протекания полицитемии у конкретного пациента. В современной медицинской практике используется следующая классификация.
Стадия I – начальная (малосимптомная). У пациентов отмечается субъективное благополучие и плетора (полнокровие) умеренной степени. Уровень эритроцитов у мужчин выше 5,5*10 12 Ед/л, гемоглобин превышает 177 г/л, у женщин – более 5*10 12 Ед/л и гемоглобин выше 157 г/л. Концентрация тромбоцитов и лейкоцитов не покидает референсных значений. В костном мозге определяется очаговая гиперплазия миелоидного ростка.
Стадия IIA – развернутая (не сопровождается миелоидной метаплазией селезенки). У пациентов отмечается плетора выраженной степени, незначительная сплено- и гепатомегалия, артериальная гипертония и другие сосудистые нарушения. Кроме того, наблюдается панцитоз (увеличение количества кровяных клеток), и, в частности, нейтрофилез со смещением палочкоядерных элементов. Для этой стадии характерна тотальная гиперплазия трех ростков.
Стадия IIБ – развернутая (с миелоидной метаплазией селезенки). Клиническая картина состоит из выраженной спленогепатомегалии и уратового диатеза. Лабораторно определяется панцитоз с повышением лейкоцитов более 15*10 9 Ед/л и сдвигом в сторону миелоцитов, а также присутствуют единичные эритрокариоциты. На этом этапе отмечается панмиелоз с миелофиброзом и развивается миелоидная метаплазия селезенки.
Стадия III – терминальная, зачастую анемическая. Определяется миелофиброз, анемия, гиперурикемия, острый лейкоз, тромбоцитопенический и геморрагический синдром, хронический миелолейкоз, осложнения инфекционного характера и спленогепатомегалия.
Продолжительность стадий I и IIA, как правило, может достигать 15-ти и больше лет, тогда как IIБ отличается менее длинным сроком. При этом самая тяжелая форма заболевания – терминальная в большинстве случаев длится приблизительно несколько месяцев.
-->| Мои статьи [3] |
| Медико-социальная экспертиза при некоторых заболеваниях [170] |
Войти через uID
Хронический миелолейкоз —- хроническое миелопролиферативное заболевание, возникающее из ранних предшественников миелопоэза, морфологическим субстратом которого являются преимущественно созревающие и зрелые гранулоциты, главным образом, нейтрофилы; число эритроидных предшественников и мегакариоцитов также может быть повышено.
Эпидемиология.
Хронический миелолейкоз занимает 5-е место среди гемобластозов, что составляет 20 %. Заболеваемость 1 -1,7 на 100000 населения. Мужчины болеют несколько чаще. Только 10% больных имеют возраст от 5 до 20 лет.
Этиология и патогенез.
Для хронического миелолейкоза характерно наличие Филадельфийской (Ph) хромосомы. Происходит перенос протоонкогена Ab1 (протоонкоген Абеля) 9-й хромосомы в локус Всг 22-й хромосомы. В результате транслокации и слияния генов образуется новый химерный ген Всг-Abl, который запускает синтез патологического белка Р210 Всг Аb1 приводящего к развитию миелопролиферативного синдрома. Заболевание характеризуется чрезмерной продукцией гранулоцитов в костном мозге. По мере прогрессирования болезни появляются очаги экстрамедуллярной пролиферации (селезенка, печень). Несмотря на преобладание гранулоцитов, патологический клон клеток включает эритроидный, мегакариоцитарный и моноцитарный ростки (миелопролиферативный синдром). Нормальные стволовые клетки вытесняются злокачественными. У части больных развивается миелофиброз.
Клинические проявления.
В дебюте хронического миелолейкоза какая-либо симптоматика часто отсутствует, и у многих заболевание диагностируется после случайного клинического анализа крови. Могут отмечаться неспецифические симптомы (утомляемость, слабость, потеря аппетита, повышение температуры тела, потливость по ночам), наиболее часто выявляется умеренная или выраженная спленомегалия.
Критерии диагностики.
1. Лейкоцитоз за счет гранулоцитов, со сдвигом влево до промиелоцитов и миелобластов с наличием всех переходных форм.
2. Базофильно-эозинофильная ассоциация.
3. Снижение активности щелочной фосфатазы нейтрофилов.
4. Гепато- и спленомегалия.
5. Наличие Ph' хромосомы или патологического Всг-Abl гена.
Классификация.
1.Хроническая фаза:
- отсутствие выраженной симптоматики,
- отсутствие признаков фазы акселерации и бластного криза.
2.Фаза акселерации:
- появление затруднений при воздействии на лейкоцитоз при обычном использовании бусульфана или гидроксимочевины;
- быстрое удвоение количества лейкоцитов (менее чем за 5 дн.);
- число бластов периферической крови или костного мозга 10% и больше;
- сумма бластов и промиелоцитов периферической крови или костного мозга 20% и больше;
- сумма базофилов и эозинофилов в периферической крови 20% и больше;
- анемия или тромбоцитопения, не поддающиеся лечению бусульфаном или гидроксимочевиной;
- персистируюший тромбоцитоз, дополнительные хромосомные изменения (новый клон), нарастание спленомегалии, развитие хлором или миелофиброза.
3.Бластный криз:
сумма бластов и промиелоцитов периферической крови или костного мозга 30 % и больше.
Лечение часто носит паллиативный характер, лейкоцитоз целесообразно уменьшить ниже 25х10*9 /л. Обычно назначают гидроксимочевину или бусульфан. Терапия не позволяет достигнуть цитогенетической ремиссии, т.е. исчезновения Ph-позитивного клона клеток. Цитогенетическая ремиссия возможна при лечении а-интерфероном. Аллогенная трансплантация костного мозга позволяет добиться излечения.
Течение и прогноз.
При лечении гидроксимочевиной или бусульфаном в период хронической фазы выживаемость больных составляет 39-47 мес., 5-летняя выживаемость — 8-17%. Некоторые больные могут оставаться в хронической фазе до 10-25 лет. При лечении а-интерфероном выживаемость больных достигает 60 мес. При этом у 25-40% больных наступает цитогенетическая ремиссия, у 25 % — она длительная. 85% больных погибают в результате бластного криза, трансформация в бластньтй криз часто происходит через фазу акселерации. Выживаемость после развития бластного криза не превышает 2 мес., а в случае его купирования достигает 8-12 мес.
Критерии ВУТ:
- обследование с целью уточнения диагноза и подбора терапии;
- проведение полихимиотерапии при акселерации или бластном кризе;
- развитие инфекционных осложнений;
- обострение сопутствующих заболеваний.
Критерии МСЭ.
Заболевание имеет неблагоприятный прогноз. Клиническая симптоматика в хронической фазе может отсутствовать, однако нарушения функций системы крови следует расценивать как выраженные. Появление признаков акселерации, развитие бластного криза свидетельствуют о тяжелых нарушениях функций и плохом прогнозе. Достижение клинико-гематологической и цитогенетической ремиссии не означает исчезновения опухолевого клона. Ограничения жизнедеятельности могут отсутствовать у больных в первой хронической фазе, при достижении полной клинико-гематологической ремиссии, работающих в непротивопоказанных видах и условиях труда.
Противопоказанные виды и условия труда:
работа, связанная с тяжелым физическим и выраженным нервно-психическим напряжением, вынужденным положением тела, вибрацией; с воздействием неблагоприятных метеорологических условий, гематологических токсических факторов, ионизирующей радиации.
Показания для направления в бюро МСЭ.
Необходимость рационального трудоустройства больных в 1 хронической фазе при достижении клинико-гематологической ремиссии и адекватном снижении лейкоцитоза; фаза акселерации или бластный криз, развитие тяжелых осложнений.
Необходимый минимум обследования при направлении в бюро МСЭ:
анализ крови, тромбоциты, миелограмма, цитогенетическое исследование (Ph хромосома), УЗИ печени и селезенки, консультация окулиста, невролога, заключение гематолога.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ХРОНИЧЕСКОМ МИЕЛОЛЕЙКОЗЕ У ВЗРОСЛЫХ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у больного имеется:
- достижение полной клинико-гематологической, цитогенетической и молекулярной ремиссии с отсутствием или незначительными нарушениями функций организма.
Инвалидность 3-й группы устанавливается:
- при достижении клинико-гематологической ремиссии с умеренными нарушениями функций организма.
Инвалидность 2-й группы устанавливается:
- при первичном освидетельствовании хронического миелолейкоза любой стадии на период лечения;
- при отсутствии клинико-гематологической ремиссии;
- при наличии стойких выраженных нарушений функций организма.
Инвалидность 1-й группы устанавливается в случае, если у больного имеется:
- стадия акселерации или бластного криза;
- хронический миелолейкоз со значительно выраженными нарушениями функций организма.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ХРОНИЧЕСКОМ МИЕЛОЛЕЙКОЗЕ У ДЕТЕЙ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у ребенка имеется:
- достижение полной клинико-гематологической, цитогенетической и молекулярной ремиссии в течении 5 лет и более с отсутствием или незначительно выраженными нарушениями функций организма.
Категория "ребенок-инвалид" устанавливается:
- при первичном освидетельствовании с любым видом и формой злокачественного новообразования (включая все виды лейкоза) на весь период лечения.
Согласно пункту 16а) приложения к Постановлению Правительства РФ от 20.02.2006 N 95 (ред. от 14.11.2019) "О порядке и условиях признания лица инвалидом":
16. Категория "ребенок-инвалид" сроком на 5 лет устанавливается:
а) при первичном освидетельствовании детей в случае выявления злокачественного новообразования, в том числе при любой форме острого или хронического лейкоза.
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона.
Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума: Оформление инвалидности простым языком
Далеко не каждый человек имеет представление о том, что такое миелопролиферативное заболевание. Однако те, кто столкнулся с данной патологией, знают о ней абсолютно все.
Это объясняется тем, что такие люди вынуждены на протяжении всей жизни наблюдаться у специалиста и поддерживать свое здоровье медикаментозными препаратами. Ведь не так просто самостоятельно вести борьбу с нарушениями в костном мозге, который производит стволовых кровяных клеток больше, чем это необходимо.
Описание патологии
Хроническое миелопролиферативное заболевание крови относится к группе патологий, характеризующихся чрезмерной выработкой тромбоцитов, эритроцитов, лейкоцитов.
В нормальном состоянии вырабатываются стволовые незрелые клетки. С течением времени происходит их созревание, они преобразуются в полноценные. Несформированные, в свою очередь, образуют три типа:
- тромбоциты, которые способствуют предотвращению кровотечений посредством формирования кровяных сгустков;
- эритроциты, которые участвуют в транспортировке кислорода и питательных веществ ко всем жизненно важным органам и тканям человеческого организма;
- лейкоциты, которые отвечают за обеспечение защитной реакции в борьбе с болезнями инфекционного характера или иными патологиями.
Прежде чем происходит их трансформация, стволовые клетки развиваются в несколько этапов. В случае проявления миелопролиферативного заболевания их большое количество преобразуется в один тип форменного кровяного элемента. Как правило, прогрессирование патологии происходит медленными темпами.
У пациентов, имеющих такой недуг, значительно возрастает риск образования тромбов и геморрагических осложнений.
Миелопролиферативные заболевания в большинстве случаев наблюдаются у мужчин в возрасте старше 40 лет. Женщины такому состоянию подвергаются значительно реже. Данные формы болезней нехарактерны для лиц младше двадцатилетнего возраста, у детей отмечаются лишь единичные случаи.
Виды патологий
По типу недуга выделяют следующую классификацию миелопролиферативных заболеваний:
- Истинная полицитемия. Характеризуется избытком эритроцитов, в результате чего наблюдается загустение крови. Находясь в большом количестве, данные клетки начинают скапливаться в селезенке, на фоне чего она увеличивается в размерах. Кроме этого, возможны кровотечения и формирование тромбов в сосудах. Такие нарушения способствуют инсульту или инфаркту. Но несмотря даже на такой возможный исход, протекает в доброкачественной форме и отличается большей выживаемостью по сравнению с остальными патологиями.
- Эссенциальный тромбоцитоз — большое количество тромбоцитов.
- Хроническая форма миелолейкоза. При данной патологии в костном мозге происходит избыточное скопление лейкоцитов.
- Эозинофильная лейкемия характеризуется чрезмерным содержанием эозинофилов, которые являются одним из видов лейкоцитов. Борются с инфекционными болезнями, спровоцированными определенными типами паразитов и отвечают за аллергические реакции организма на раздражители.
- Идиопатический миелофиброз. Наблюдается выработка патологических форменных элементов, постепенное замещение костного мозга фиброзной тканью.
- Хронический нейтрофильный лейкоз. Стволовые клетки формируют нейтрофилы, отвечающие за борьбу с патологиями инфекционного характера. Развивается медленно.
Все патологии могут переходить в лейкемию острой формы.
Стадии развития
Миелопролиферативный синдром не имеет стандартной системы стадирования, которую используют при выявлении степени развития опухолевых образований. Выбор метода лечения осуществляется в зависимости от типа патологии у больного.
Выделяют 3 основных пути, по которым опухолевый процесс распространяется по человеческому организму:
.jpg)
- Проникновение в клетки здоровой ткани.
- Лимфогенный путь. Попадание патогенных клеток в другие системы и органы происходит посредством лимфатических сосудов.
- Гематогенный. При проникновении в кровеносную систему злокачественные элементы с кровотоком попадают в здоровые ткани.
Характерные признаки
Клиническая картина каждого из заболеваний будет проявляться по-разному. Однако выделяют общие распространенные симптомы, характерные для всех миелопролиферативных патологий. К ним относят:

- утомляемость;
- стремительную потерю в весе, вплоть до анорексии;
- звон в ушах;
- нарушенное сознание;
- предрасположенность к синякам;
- возможные кровотечения;
- симптомы тромбоза;
- отеки;
- боли в суставах;
- болезненные ощущения в животе и левом предплечье.
У пациента могут наблюдаться такие признаки, как:
- кровоизлияние;
- бледность кожных покровов;
- увеличение печени или селезенки;
- плетора;
- лихорадка, сопровождающаяся проявлением пятен лилового окраса на конечностях и лице.
Только осмотр позволит дать оценку общему состоянию, а также выявить любые патологические отклонения, не соответствующие норме здорового организма.
Диагностические мероприятия
Лабораторная диагностика включает:
- проведение микроскопии мазка;
- сдачу общего анализа крови;
- цитогенетический анализ, определяющий уровень изменений в рh-хромосомах;
- полимеразную цепную реакцию.
Биопсия и аспирация возможны не во всех случаях. Проведение процедуры заключается во введении иглы в область грудины для взятия образца крови и костной ткани. Изучение полученных материалов позволяет определить наличие патологических элементов.
.jpg)
При подтвержденном диагнозе больные в течение всей жизни должны наблюдаться у гематолога.
Как лечатся миелопролиферативные болезни
В настоящее время применяют несколько терапевтических методов для лечения таких заболеваний. Выбор того или иного варианта зависит от общего состояния больного и выраженности клинических проявлений. Лечение возможно стандартным способом, неоднократно проверенным на практике, или экспериментальным, когда применяется новое средство.
Среди наиболее часто используемых методов выделяют следующие:
- Флеботомия. При данном методе берут забор крови из вены. После этого материал отправляется на биохимию или общий анализ. При лечении миелопролиферативного заболевания основная задача будет заключаться в понижении уровня эритроцитов.
- Аферез тромбоцитов. Этот способ похож на предыдущий, разница лишь в том, что действия направляются на уменьшение количества тромбоцитов с помощью предназначенного для этого оборудования. Суть метода заключается в следующем: кровь больного пропускается через так называемый сепаратор. В очищенном виде ее заново вливают пациенту.
- Химиотерапия. Подразумевает использование препаратов цитостатической группы. Они эффективно воздействуют на опухолевые клетки, в результат чего устраняют их и препятствуют развитию новообразований. Применение их возможно перорально, внутримышечно или внутривенно. В любом случае происходит проникновение активных компонентов лекарства в кровоток, что способствует подавлению патологических клеток. Такой метод называют системным. При региональном лекарственный препарат вводится в канал спинномозговой области или же непосредственно в орган, где происходят опухолевые изменения.
- Лучевая терапия. Основана на применении рентгеновского или иного излучения, имеющего высокие частоты. Данный метод способствует полному удалению опухолей и замедляет развитие новых образований. В медицинской практике используется два типа такого лечения:
- внешнее, при этом излучение идет от препарата, который располагают непосредственно около больного;
- внутреннее, когда трубки, иголки и катетеры наполняют средством, содержащим радиоактивные вещества; после этого их вставляют в саму опухоль или в ткань, находящуюся вблизи нее.
- Трансфузия — переливание крови, характеризуется замещением одних элементов на другие. В результате вместо клеток, подвергшихся разрушению, человек получает трансфузию, состоящую из тромбоцитов, эритроцитов и лейкоцитов.
- Химиотерапия с клеточной трансплантацией. Медикаментозные средства назначают в высоких дозах, а пораженные клетки замещают здоровыми, которые получают у самого больного или у донора. Такие элементы подвергаются заморозке. По завершении курса химиотерапии данный материал помещают в организм. Там они уже созревают и формируют новые клетки.
В каждом конкретном случае специальная диета для пациента разрабатывается индивидуально. Необходимо в как можно меньших количествах употреблять жирную, соленую и острую пищу. Питание обязательно должно быть сбалансированным.
Период восстановления
После того как все терапевтические мероприятия будут проведены, больной в обязательном порядке должен находиться постоянно под присмотром специалиста, то есть регулярно приходить на прием.
Чтобы оценить, насколько эффективным оказалось лечение, могут быть назначены те процедуры, которые применялись при диагностировании заболевания. Только после получения повторных результатов врач может прекратить, продолжить или сменить применяемую до этого схему терапии.
Ряд обследований должен проводиться постоянно, даже после окончания всего курса лечебного процесса. Это позволит прослеживать изменения в организме и не допустить или вовремя обнаружить рецидив.
Прогнозирование
При хронической форме течения заболевания с применением стандартных терапевтических методов в среднем продолжительность жизни примерно 5–7 лет.
В случае проведения трансплантации прогноз наиболее благоприятный. Излечение составляет около 60%. Эффективность данного метода будет зависеть от фазы патологии.
Для граждан нашей страны этот вопрос необычайно актуален во все времена. Люди, имеющие серьезные проблемы со здоровьем желают знать все о том, как получить материальную поддержку от государства. Тем не менее, точно сказать о том, при каких заболеваниях дают инвалидность, не может никто. Четкого перечня болезней попросту нет. Врачебно-трудовая комиссия, принимающая решение о присвоении пособия, обращает внимание не на сам диагноз, а на степень выраженности дисфункций организма, ограничивающих те или иные возможности в процессе жизнедеятельности.
Перечень заболеваний, при которых дают инвалидность
Невзирая на то, что членов МСЕК по большей мере интересует выраженность заболевания и серьезность осложнений, специалисты могут назвать широкий круг заболеваний, при которых государство охотно идет навстречу и присваивает группу инвалидности. Форма пособия и размер финансовой поддержки будет зависеть от множества факторов, которыми сопровождается протекание недуга.

Претендовать на установление первой группы инвалидности могут люди, имеющие стойкие расстройства здоровья. Причина ухудшения состояния значения не имеет. Это может быть приобретенное заболевание, врожденный дефект или последствия серьезной травмы. Определяющим фактором для комиссии ВТЭ выступает потеря дееспособности, из-за которой человек лишается возможности существования без постоянной посторонней помощи. Типичными случаями расстройств здоровья, являющихся основанием для присвоения первой группы инвалидности, можно назвать следующие заболевания:
- паралич ОДС (опорно-двигательной системы);
- вегетативное состояние;
- слепота;
- глухота;
- деформация конечностей;
- сложные нервно-психологические заболевания;
- стойкие дисфункции внутренних органов.
Первую группу инвалидности комиссия ВТЭ присваивает людям, которые на 90-100% утратили способность обучаться, работать и контролировать свое поведение. Присвоение этого пособия дает множество социальных льгот, среди которых право на бесплатное передвижение в общественном транспорте, обслуживание в государственных медицинских учреждениях вне очереди, скидку на оплату коммунальных услуг и многое другое.
Основанием для присвоения второй группы инвалидности является утрата способности к обучению и работе на 60-80%. Люди, которым присваивается это пособие, способны выполнять самые простые действия по самообслуживанию. Вторая группа инвалидности, как правило, подразумевает пожизненное освобождение от трудовой деятельности, однако в отдельных случаях за человеком все же сохраняется право на работу. Ниже перечислены примеры заболеваний, при которых может быть установлена вторая группа инвалидности:
- эпилепсия (вне зависимости от генеза и особенностей проявления);
- отсутствие слуха (полное/почти полное);
- прогрессирующий частичный паралич;
- онкологические заболевания;
- дисфункция органов желудочно-кишечного тракта;
- некоторые психические/нервные заболевания;
- отсутствие зрения (полное/почти полное);
- анатомические дефекты;
- сердечная/почечная недостаточность.
- Как избавиться от перхоти
- Баклажаны по-армянски на зиму - рецепты заготовок. Как вкусно приготовить баклажаны по-армянски
- Шугаринг - что это за процедура. Как правильно делать сахарную депиляцию в домашних условиях
Болезни, при которых дают инвалидность третьей группы, не лишают человека способности полноценно осуществлять трудовую деятельность, поэтому право на работу сохраняется. Тем не менее, устанавливаются ограничения на некоторые сферы деятельности, связанные с факторами, способными ухудшить состояние здоровья. Получение инвалидности третьей группы возможно при следующих заболеваниях:
- почечная недостаточность;
- снижение остроты зрения/слуха;
- затруднение дыхания;
- нарушения функций ОДС (опорно-двигательной системы) и ЖКТ (желудочно-кишечного тракта).

Как правило, при установлении группы инвалидности врачебно-трудовая комиссия устанавливает срок переосвидетельствования. Это означает, что больному требуется систематически проходить обследование для подтверждения своего состояния здоровья. Срок переосвидетельствования определяется членами МСЕК. В некоторых случаях пособие по болезни присваивается пожизненно. Это возможно, если имеет место одно из перечисленных социальных обстоятельств:
- гражданин достиг пенсионного возраста;
- следующее медицинское переосвидетельствование назначено на дату, следующую после наступления пенсионного возраста;
- инвалидность второй/первой группы ежегодно подтверждается в течение 15 лет;
- повышение группы;
- в пожилом возрасте, если в течение предыдущих 5 лет подтверждалась первая группа инвалидности;
- гражданин является ветераном ВОВ;
- гражданин получил инвалидность по болезни, полученной при защите родины до ВОВ;
Кроме того, законодательством предусмотрен ряд обстоятельств, связанных с состоянием здоровья человека, при которых срок переосвидетельствования не устанавливается. Приведенный ниже список, расскажет, при каких заболеваниях дают бессрочную инвалидность:
- злокачественные опухоли различных локализаций и форм;
- неизлечимые доброкачественные опухоли в коре головного мозга;
- заболевания ЦНС (центральной нервной системы), вызывающие отклонения в моторике и работе органов чувств;
- слабоумие;
- тяжелые заболевания нервного характера;
- дегенеративные процессы в коре головного мозга;
- полное отсутствие слуха/зрения;
- тяжелые прогрессирующие патологии внутренних органов;
- тяжелые деформации в суставах;
- механические повреждения черепной коробки и головного мозга;
- дефекты нижних/верхних конечностей (включая ампутации).
Можно ли получить инвалидность
Граждан Российской Федерации интересует возможность получения льгот и материальной государственной помощи при врожденных хронических недугах и дисфункциях, приобретенных в ходе жизнедеятельности. Ниже вы найдете развернутые ответы о возможностях получения инвалидности по некоторым серьезным заболеваниям, с которыми сталкиваются сотни тысяч наших соотечественников.
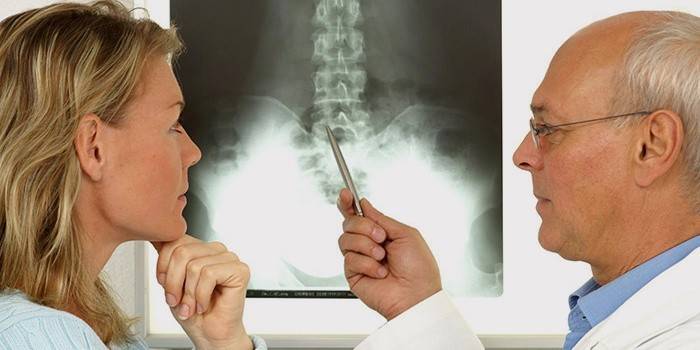
Грыжа межпозвоночного диска – сложный и невероятно опасный недуг. Методы лечения этого заболевания давно определены. Врачебные методики многократно проверены на практике, однако они не дают гарантированного благополучного исхода. В некоторых случаях медицина признает себя бессильной. Пациентам, которых не удается вылечить известными способами, присваивается инвалидность. Группа определяется с учетом степени тяжести.
Распространенное хроническое заболевание сахарный диабет относится к перечню патологий, при которых дают инвалидность. В России граждане, страдающие этим недугом, почти всегда получают пособие. При этом неважно, какой тип заболевания стоит в диагнозе. Когда человек с сахарным диабетом обращается к комиссии ВТЭ, проводится экспертиза трудоспособности. На основании ее результатов осуществляется определение группы инвалидности.
Результаты статистических исследований говорят о том, что лишь 1 из 5 человек, перенесших инсульт, может на 100% вернуться к нормальной жизнедеятельности. Последствия мозгового удара, как правило, непоправимы. Инсульт приводит к частичной утрате трудоспособности, поэтому государство охотно присваивает инвалидность. Чтобы оформить положенное пособие, нужно обратиться к комиссии ВТЭ и представить документы, подтверждающие факт ухудшения состояния здоровья. Справка об инвалидности, выдаваемая в таких случаях, требует ежегодного переосвидетельствования.
- В каких продуктах содержится белок - таблица. Продукты с содержанием белка
- Заварное тесто: рецепты
- Меню диеты при занятии фитнесом
Серьезные неврологические отклонения также входят в список заболеваний, дающих право на получение инвалидности. Законодательная база РФ предусматривает широкий перечень нарушений по части неврологии и психиатрии, при выявлении которых человеку присваивается группа, соответствующая уровню утраты трудоспособности. К таковым относятся синдромы при ДЦП, менингите, склерозе и прочих заболеваниях.
Тяжелые нарушения работы глаз (потеря зрения больше чем на 60%) часто становятся причиной для присвоения инвалидности и оформления пособия с ежемесячными выплатами из государственной казны. Систематическое переосвидетельствование в таких случаях, как правило, не требуется. Ввиду того, что люди с подобными проблемами не способны самостоятельно себя обслуживать, из круга родственников выбирается опекун, который должен узнать, как дают группу инвалидности и оформить все необходимые документы.
Пациентам, страдающим от тяжелых форм желчнокаменной болезни и/или холецистита, назначается лечение в больничных условиях. Современной медицине известно множество подходов для устранения этих проблем, однако в редких случаях они не помогают. Врачам приходится прибегать к самым крайним мерам – проводить удаление желчного пузыря. После этого состояние здоровья возвращается к нормальному, однако о полной трудоспособности речи идти уже не может. Для получения помощи от государства человеку стоит узнать, как оформить инвалидность и обратиться к комиссии ВТЭ.

Консультируясь со специалистами по поводу того, при каких заболеваниях дают инвалидность, вы не сможете узнать ничего конкретного по поводу инфаркта миокарда. Невзирая на всю серьезность и коварность этого заболевания сердца, комиссии ВТЭ сочтет достаточным основанием для присвоения инвалидности лишь факт наличия тяжелых осложнений и повышенного кровяного давления.
Какая группа инвалидности рабочая
Если у вас имеются тяжелые проблемы со здоровьем, которые могут являться причиной для оформления инвалидности, будьте готовы к тому, что придется навсегда оставить свою работу. Право на трудовую деятельность сохраняется только за инвалидами третьей группы. Даже самые опытные водители, токари, механики, электрики и сварщики не смогут найти официальную работу, имея вторую или первую группу инвалидности. По этой причине некоторые люди оформляют пособие после выхода на пенсию.
Видео: порядок установления инвалидности
Ознакомившись с видеозаписью ниже, вы еще больше узнаете о том, при каких заболеваниях дают группу инвалидности и поймете, что конкретно нужно делать, чтобы этого добиться. Вопрос получения государственного пособия скрывает в себе множество нюансов, поэтому вам, прежде чем приступить к оформлению, стоит все как следует разузнать. Прислушайтесь к рекомендациям специалистов, чтобы не терять лишнее время.
Читайте также:

