Какой есть наркоз при раке молочной железы
В этом разделе вы найдете ответы на наиболее часто задаваемые анестезиологу вопросы о подготовке к операции, ее осуществлению и послеоперационном уходе.
Что нужно, а что не нужно делать накануне операции?
Пациенту заранее нужно встретиться с анестезиологом, лечащим врачом (хирургом), который объяснит: как проходит наркоз и сколько по времени длится операция – пациент должен идти на операцию информированным. Подготовка к разным операциям разная. То есть: если это операция на молочной железе, то длительной подготовки она обычно не требует, но за сутки до этого больной должен больше пить жидкости, отказаться от ужина, если пациент очень волнуется, то анестезиолог назначит ему премедикацию накануне операции.
Какие виды обезболивания возможны при оперативном вмешательстве на молочной железе и что лучше с точки зрения медицины и анестезиологического опыта?
Если это большая радикальная операция, то лучше всего общее обезболивание, но еще может быть местная анестезия, например, проводниковая. Сейчас у врачей огромный арсенал препаратов, который поможет правильно обезболить.
Больной должен проснуться и спросить: а операция была?
Куда планируется перевод после операции: в обычную палату или в реанимацию?
Если по объему оперативное вмешательство небольшое, то анестезиолог наблюдает пациента в палате пробуждения в течение 2-3 часов, но если у пациента имеется тяжелая сопутствующая патология или проводимая операция объемная по вмешательству и по времени, то первые часы пациент может быть переведен в реанимацию для осуществления постоянного мониторинга.
Нужны ли будут какие-либо препараты после наркоза?
Если анестезия проведена правильно, то дополнительно никаких препаратов использовать не требуется. Но, есть специфические медикаменты: если у пациента в анамнезе склонность, например, к тромбоэмболии, то дополнительно назначаются препараты для профилактики тромбообразования. Также после операции пациент должен быть хорошо обезболен.
Существует мнение, что анестезия очень опасна. И многие отказываются от хирургического вмешательства именно по этой причине. Оправданы ли эти страхи?
Анестезия – это всегда опасно, как мы говорили – это управляемая кома. Но если правильно провести беседу с пациентом, правильно его подготовить к наркозу, то в настоящее время ограничений ни по сопутствующей патологии, ни по возрасту нет. Т.е. всех пациентов можно оперировать.
Четкое соблюдение рациона питания и питьевого режима , правильно подготовка к операции - неотъемлемая часть успешной операции. При соблюдении этих правил уменьшаются риски развития неблагоприятных последствий?
Естественно. Если пациент правильно информирован к особенностям подготовки, то риски сводятся к минимуму. Пациент не должен прийти в операционную с высоким давлением, с тахикардией, на полный желудок. Он должен полностью доверять анестезиологу. Если у пациента присутствует тяжелая сопутствующая патология, то в наших и зарубежных клиниках существует практика догоспитальной консультации врача-анестезиолога: дополнительно назначаются анализы, инструментальные исследования, консультации специалистов смежных областей, возможна коррекция медикаментозной терапии, которую пациент получает постоянно по поводу сопутствующих заболеваний.
Какие вопросы задает на консультации анестезиолог?
Вопросы анестезиолога всегда спланированы так, чтобы максимально выявить или подтвердить ту или иную патологию, и если что-то не так или не совсем ясно, то назначается дополнительное обследование (кардиолог, эндокринолог, аллерголог и тд.). Таким образом, предоперационная оценка складывается из сбора информации о пациенте и составлении плана анестезии. А общая задача врача-анестезиолога заключается в снижении осложнений и неблагоприятных исходов в результате лечебных действий!
Влияет ли длительность наркоза на состояние пациента после операции?
Не бывает маленьких наркозов, бывают маленькие операции, – так говорят врачи-анестезиологи. Современные анестетики нетоксичны и безопасны по сравнению с обычными, традиционно используемыми, они защищают пациента от агрессии, то есть хирургического вмешательства и боли, которая сопровождает любое оперативное вмешательство в организм, будь это операция на 15 минут или на 4 часа – без анестезии не обойтись. Здесь все зависит от мастерства анестезиолога и слаженной работы всей команды в операционной, качества оборудования и препаратов.
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
* Лицензия ЛО-77-01-017198 от 14 декабря 2018 года выдана Департаментом здравоохранения города Москвы.
Операция на груди при раке
При раке молочной железы мы выполняем все виды операций.
Для того, чтобы предложить пациенту оптимальную операцию - ему необходимо пройти правильное обследование.
| ОБСЛЕДОВАНИЕ перед операцией при раке |  |
Операция с сохранением груди
При такой операции удаляется до 15-20% объёма железы - форма молочной железы почти не изменяется, потому что удаление такого объёма ткани - мало заметно.
Как выглядит грудь после таких операций смотрите здесь:

Такая операция ещё называется лампэктомия, тилэктомия или радикальная секторальная резекция.
Помимо удаления самой опухоли - выполняется операция на лимфатических узлах: или их полное удаление или биопсия сторожевых узлов (смотрите ниже).
Операция при раке молочной железы
Операции на груди при раке с онкопластикой - это когда операция при раке сочетается с подтяжкой или уменьшением молочной железы.
Сначала удаляется сама злокачественная опухоль, а затем выполняется "маскировка" онкологической операции под пластическую. При этом может быть удалено до 70 % её ткани (как при операции по уменьшению груди).
Кроме удаления опухоли выполняется удаление всех лимфатических узлов в подмышке или биопсия сигнальных узлов.
Грудь после операции выглядит более эстетично, чем до операции.
Подробнее про наш опыт таких операций (с фото) смотрите здесь:
Выполнение таких операций требует навыков в пластической хирургии.
Когда невозможно сохранить молочную железу - несколько опухолей, или опухоль слишком большая - предлагается операция по удалению груди с её одномоментным восстановлением.
Про наш опыт таких операций смотрите здесь:
При удалении молочной железы в 80% мы сразу делаем
одномоментную её реконструкцию (по квотам для жителей всех регионов РФ)
Рак соска или
РАК ПЕДЖЕТА
Операция на лимфатических узлах
Операция на лимфатических узлах при раке молочной железы подразумевает:
- или их полное удаление (не важно - поражены они или нет)
- или их проверка на метастазы и - только если при биопсии сторожевого узла выясняется, что они поражены метастазами - их удаление.
| Биопсия СТОРОЖЕВЫХ УЗЛОВ |  |
Биопсию сторожевого узла можно делать только если до операции (по результатам обследований - КТ, МРТ, УЗИ) не нашли признаков поражения лимфатических узлов метастазами (N0), или когда после неоадьювантного лечения метастазы в лимфатических узлах исчезли .
Сохранять или не сохранять грудь
Ещё в 1980 году было завершено исследование Milan I, которое показало, что если удалить только опухоль, но провести лучевую терапию, то результаты выживаемости такие же, как после удаления всей молочной железы.
После этого с 1995 года в Швеции число органосохранных операций стало больше мастэктомий. Нам такого удалось добиться в 2013 году, когда мы все вместе работали в КНпЦСВМП(о) - впервые в нашей стране, только в отдельно взятом отделении.
По данным 2018 года в СПб 2/3 всех операций при раке молочной железы - до сих пор - мастэктомии.
| Более 65% операций при раке молочной железы мы делаем с её сохранением по квотам для жителей всех регионов РФ |
Прогноз при раке молочной железы не зависит от объёма операции (мастэктомия или сохранение груди). В большей степени он зависит от типа опухоли и стадии.
| ПРОГНОЗЫ при раке молочной железы | 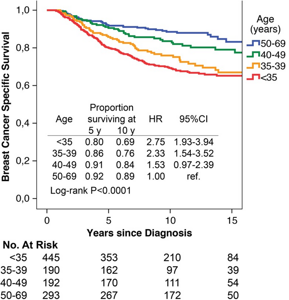 |
Операция на молочной железе
Органосохраняющие операции можно делать при раке молочной железы T1 и T2 стадии (при размере опухоли до 5 см).
Органосохраняющая операция возможна и при опухоли больше 5 см в большой железе, или большую опухоль можно уменьшить при помощи химиотерапии или гормонотерапии.
| ВОССТАНОВЛЕНИЕ МОЛОЧНОЙ ЖЕЛЕЗЫ после мастэктомии (сделанной ранее) |  |
Когда при раке можно сохранить грудь
Операцию с сохранением груди при раке можно выполнять, если:
- Нет отёка кожи молочной железы
- Нет диффузных микрокальцинатов по маммограмме
- Нет противопоказаний к лучевой терапии
- После удаления опухоли удастся достичь приемлемого эстетического результата

Фото доклада на 5-th International Breast Symposium (28-29 апреля 2017 г) в Дюссельдорфе:
Удаление рака груди на расстоянии 1-2 мм от опухоли и лучевая терапия дают
такой же результат, как мастэктомия.
Рак груди Израиль
Если Вы рассматриваете возможность лечения в Израиле или в другой стране - обратите внимание на наш Центр. Мы можем предложить абсолютно аналогичное обследование и лечение у лучших специалистов Санкт-Петербурга.
За 2-4 дня мы можем Вас полностью обследовать. Стоимость всех анализов и обследований, стоимость операции - в зависимости от объёма операции и уровня сервиса (Первый Медицинский Университет или частная клиника РАМИ) - обойдётся Вам в 2-3 раза дешевле без потерь качества.
Аналогично быстро и качественно мы можем Вам организовать лечение после операции - химиотерапия (с оригинальными препаратами), лучевая терапия (на современных линейных ускорителях). Все специалисты - прошли стажировки в ведущих онкологических центрах США и Европы.
Многое можно сделать по квотам, которые мы оформляем сами.
Начните своё лечение прямо сейчас:
запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через ФОРМУ НА САЙТЕ
Для выбора варианта операции с сохранением груди при раке не имеют значения:
Подтип опухоли (степень её злокачественности, ИГХ-статус: ER, PR, Ki-67, Her2/neu),
Центральная локализация опухоли (под соском),
Множественность опухолевых узлов в молочной железе,
Наличие метастатических узлов в подмышке.
Все эти факторы не влияют на выживаемость: результаты одинаковы и у тех - кому сохранили грудь и у тех - кому сделали мастэктомию. Не знают этого те - у кого нет возможности посещать подобные конференции и учиться.
Метастазы в лимфатические узлы
Метастатическое поражение лимфатических узлов при раке молочной железы: No, N1 и N2 - не является противопоказанием к органосохраняющей операции.
Грудь после операции рак
Как проходит операция при раке молочной железы
Когда кожа над опухолью никак не скомпрометирована и подвижна – её можно не удалять. Тогда разрезы могут выполняться не над опухолью, а рядом (чтобы потом они были менее заметны). При онкопластической операции разрезы кожи делаются по предварительной разметке для – чтобы после выполнения онкологической операции по ним выполнить пластическую.
Операция при раке молочной железы цена
Использование современного оборудования и расходных материалов при операции уменьшает риск возможных осложнений.
Операция по полису ОМС (при раке молочной железы) оплачивается страховой компанией на сумму около 21000 рублей. На эти деньги организуется питание пациента, стирка постельного белья, обеспечение расходными материалами для анестезии, операции, перевязок и послеоперационного ведения, заработная плата сотрудников. Понятно, что при таком финансировании претендовать можно только на самые недорогие составляющие.
| Подробнее о расходных материалах для операции Вы можете посмотреть ПОСМОТРЕТЬ ЗДЕСЬ |
При лечении по полису ДМС, средств предоставляется больше, что позволяет применять более современные расходные материалы и добиваться лучших эстетических результатов. Однако, при раке молочной железы полис ДМС действует только у очень небольшого числа страховых компаний (читайте внимательно условия наступления страхового случая).
Операция "по-квоте" подразумевает, что для её обеспечения государство отдельной строкой из бюджета выделяет средства. Объём этих средств превышает ту сумму, которая поступает в медицинское учреждение за выполнение аналогичного лечения по полису ОМС.
Чтобы лечить пациента по квоте, его врачу необходимо (дополнительно к своей основной работе) оформить пакет документов, и "доказать", что случай подходит под тот или иной вариант высокотехнологичной медицинской помощи (ВМП). По квоте ВМП-ОМС - за операцию по сохранению груди - в учреждение поступает около 115 000 рублей. Очевидно, что в таком варианте предоставляются более дорогие расходные материалы, чем при лечении по полису ОМС.
Как оформляется квота и как её получить жителям СПб и иногородним СМОТРИТЕ ЗДЕСЬ
Совмещение одновременно разных видов ВМП, ОМС и платного лечения у одного пациента - не предусмотрено.
Пластические операции осуществляются только на платной основе. Исключение составляет восстановление молочной железы при раке (выполняется по квоте ВМП). Об этом подробнее смотрите ЗДЕСЬ.
Операция при подозрении на рак молочной железы
В ряде случаев у пациентов может быть подозрение на рак молочной железы. Например, при биопсии не попали в опухоль, или когда пациентка от биопсии отказалась. В таких случаях выполняется секторальная резекция молочной железы (удаление опухоли), и опухоль экстренно доставляют в лабораторию. В гистологической лаборатории врачи-гистологи её рассматривают под микроскопом (делают срочное гистологическое исследование), пока пациент спит под наркозом. Если подтверждается диагноз рака молочной железы – выполняется онкологическая операция. В таких случаях квота на высокотехнологическую медицинскую помощь тоже может быть оформлена.
После операции все удаляемые ткани подлежат гистологическому и иммуногистохимическому исследованию (ИГХ). Подробнее о влиянии результатов этих исследования на дальнейшее лечение можете посмотреть ЗДЕСЬ.
По результатам окончательного гистологического исследования и ИГХ составляется индивидуальный план лечения каждого пациента (химотерапия, гормонотерапия, иммунотерапия). Подробнее об этом смотрите ЗДЕСЬ.
При подозрении на рак молочной железы технология биопсии сторожевого узла не используется (рак не был доказан до операции).
Как подготовиться к операции на молочной железе
Мы госпитализируем пациентов после их полного обследования, чтобы операция была выполнена на следующий рабочий день. В день госпитализации больные оформляют историю болезни, располагаются в отделении; их и результаты их обследований осматривает врач отделения, анестезиолог; проводится комиссионное обсуждение плана операции и последующего лечения.
За день до операции пациент может принимать пищу (завтрак, обед, ужин), вечером до 21:00 можно пить жидкость без ограничений. После 21:00 и утром в день операции пить жидкость и принимать пищу категорически не рекомендуется: во время наркоза содержимое желудка может затечь в рот - пациент рискует захлебнуться. Его, конечно, будут спасать, но не разумно самому провоцировать осложнения.
Вечером желательно принять душ, удалить растительность на коже в зоне операции.
Перед операцией наши медсёстры помогут пациенту надеть компрессионные чулки или забинтовать ноги эластичными бинтами.
Как проходит операция по удалению опухоли в груди и лимфоузлов
Операция проходит под наркозом (под общим обезболиванием). В среднем она длится от 60 до 120 минут. Детали Вам расскажет врач, с учётом какая именно операция Вам планируется.
Когда после операции удаляют дренаж
Во время операции по удалению злокачественной опухоли устанавливается дренаж. Чаще всего его удаляют после того, как по нему в продолжении 2-3-х дней подряд ежедневное количество отделяемого будет меньше 50 мл за сутки.
Серома после операции
Иногда серомы скапливаются под оставшейся кожей молочной железы. Как правило, это бывает при избытке оставленной кожи. У онкологов это тоже не считается дефектом операции, а зависит от опыта врача.
Копится жидкость после операции рмж
Если застаивающаяся в сероме жидкость не воспаляется, а её количество - до 50 мл - её можно не трогать. Со временем напряжение в ней исчезнет само собой. Останется только её фиброзная капсула, не вызывающая проблем. При признаках воспаления серомы - назначают антибиотики и обеспечивают отток жидкости (пункции или проколы - для выкачивания жидкости, устанавливают дренаж (трубка), делают фенистрацию или разрез - чтобы жидкость текла в повязку, которую сможет менять сам пациент). Формально всё это - амбулаторная процедура, не требующая госпитализации, и может (должна) выполняться врачами амбулаторного звена. Иногда (из сострадания к пациенту) врачи стационаров идут на нарушения и оказывают помощь таким больным, используя ресурсы стационаров на непрофильных пациентов.
Гимнастика после операции
ЛФК после онкологической операции на молочной железе - мастэктомии, органосохранной операции не рекомендуется делать первые 2-3 суток из-за угрозы риска кровотечения. После удаления дренажа, первых дня не рекомендуется выполнять активных движений рукой в плечевом суставе со стороны операции. При сероме ЛФК провоцирует её накопление.
Комплекс упражнений лечебной физкультуры смотрите СМОТРИТЕ ЗДЕСЬ
Химиотерапию, как и облучение после операции можно начинать уже через неделю после удаления дренажа (если в зоне операции не копится лимфа). Если Вам выполняли пункции для удаления лимфы - химиотерапию лучше отложить до прекращения лимфореи, так как при химиотерапии (лучевой терапии) процесс заживления значительно увеличится. Подробнее о химиотерапии после операции смотрите ЗДЕСЬ.
Облучение проводят после химиотерапии, а если химиотерапия не нужна - тоже через неделю после удаления дренажа при отсутствии лимфореи.
Гормонотерапию проводят после завершения лучевой терапии.
Лечение в маммологическом центре
Чтобы попасть к нам на лечение необходимо просто прийти к врачу нашего центра на приём. Он осмотрит Вас и результаты уже выполненных Вами обследований. Если у Вас всё есть - он согласует дату госпитализации, или расскажет: что из обследований ещё необходимо выполнить и где это лучше (качественно, быстро и дёшево) сделать (в СПб).
Если Вы живёте в другом регионе – желательно приехать к нам на консультацию с направлением и максимальным числом выполненных обследований с большим сроком годности. (О необходимых обследованиях смотрите ЗДЕСЬ). Наши специалисты осмотрят Вас и согласуют Вашу госпитализацию в максимально короткие сроки, окажут содействие для Вашего быстрого обследования. На время обследования вы не сможете быть госпитализированы.
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Читайте также:

