Тератодермоидная киста левого легкого
Тератодермоиды средостения представляют группу опухолевидных образований, которые состоят из органоподобных элементов с обязательным содержанием в них таких тканей, которые в норме не встречаются и не могут возникнуть в порядке метаплазии.
Тератоидные образования возникают в процессе порочного эмбриогенеза. Существуют различные взгляды на происхождение и развитие дисэмбриом. Согласно теории Schlumberger (1946), происхождение медиастинальных тератодермоидов связано с производными третьего жаберного кармана (шейным пузырем и вилочковой железой).
Дисэмбриомы, состоящие из одного эктодермального листка, принято называть дермоидами. Если же подобного рода опухолевидное образование состоит из 2 или 3 зародышевых листков, то оно причисляется к тератоме.
Стенки дермоидных кист обычно толстые, состоящие из массивных пластов грубой соединительной ткани, чаще всего на большем или меньшем протяжении с внутренней стороны выстланы кожей. Содержимое таких кист — салоподобная масса с волосами. В некоторых дермоидах содержимое представлено сливкообразной или бурого цвета жидкостью с сальным налетом. Некоторые дермоиды макроскопически не имеют кожной выстилки, а при микроскопическом исследовании не удается найти характерной для этих кист эпителиальной выстилки, состоящей из элементов эпидермиса. Стенка такой кисты очень плотная, хрустит на разрезе, вместо эпителиальной выстилки покрыта грануляционной тканью. Это так называемые абортивные, или стареющие дермоиды (Н. И. Марей, 1927).
Ряд подобных кист, не имеющих типичной эпителиальной выстилки, относят к разряду неопределенных, неклассифицируемых, или безымянных. Из 4 подобных наблюдений, опубликованных Ringertz и Lidholm (1956), в 2 случаях кисты имели толстую фиброзную стенку без внутренней выстилки. Авторы не исключали возможности, что они являлись зрелыми дермоидами с резкими регрессивными изменениями. Sabiston, Scott (1952) описали 5 наблюдений подобного строения, В. Н. Гольдберг (1960) — 1. Авторы допускают, что подобные кисты могут быть дермоидами, некротически измененными лимфатическими узлами средостения или кистами бронхиального происхождения, в которых отсутствует эпителиальный покров.
Наиболее простым тератоидным образованием является эпидермоидная киста, состоящая из чешуйчатого эпителия с примесью дегенеративных и десквамативных клеток. Это так называемая гистоидная киста, то есть состоящая из одной ткани (эпидермиса).
Сравнительно с дермоидами и эпидермоидами значительно сложнее построены тератомы, в состав которых входят ткани 2 или 3 зародышевых листков. Тератомы делят на две группы: зрелые, или доброкачественные, и незрелые, или злокачественные (И. Ф. Пожарский, 1923; М. Ф. Глазунов, 1961).
К зрелым относят тератомы, состоящие исключительно из зрелых тканей, то есть таких, которые находятся в состоянии законченной дифференцировки. Все зрелые тератомы обычно хорошо инкапсулированы. В их состав входят мышечная ткань, нервная, костная и участки поджелудочной, щитовидной, вилочковой и других желез, сердце, мозг, зубы, иногда несколько органов и даже частично развитый плод. Зрелые тератомы называют еще кистозными, так как они состоят из множества разнообразных по форме и содержимому кист.
Незрелые, или злокачественные тератомы, в отличие от зрелых построены из эмбриональных тканей с низкой степенью дифференцировки. Это плотные опухолевидные образования, как правило, имеющие вид солидных узлов.
В связи с многими неясными вопросами о происхождении и развитии дисэмбриом, до сих пор не существует единой классификации этих образований. По нашему мнению, наиболее широко представлена классификация Б. В. Петровского (1960), однако в ней мало уделено внимания вопросу о злокачественных дисэмбриомах. В ней лишь вскользь отмечается, что солидные тератомы могут озлокачествляться.
Вопрос о злокачественных тератомах более полно освещен в классификации З. В. Гольберт и Г. А. Лавниковой (1965), хотя и эти авторы полностью не приводят данных относительно того, какие тератодермоиды следует считать первично злокачественными, какие — озлокачествленными.
Тератомы, в свою очередь, мы подразделяем на зрелые (кистозные) и незрелые (солидные), или злокачественные. Как свидетельствуют данные литературы и наши собственные наблюдения, приведенные классификации, в том числе и та, которой мы придерживаемся, не претендуют на исчерпывающее объяснение всех особенностей изучаемой патологии, так как существуют такие формы дисэмбриом, которые трудно причислить к определенной группе.
В 1871 г. Langenbeck впервые решился на оперативное лечение дермоиднои кисты средостения, несколько разрезав ее стенку, спаянную с истонченной кожей груди (Pohn, 1871). В России вскрытие дермоиднои кисты средостения впервые произвел Г. В. Быховский в 1898 г. Первую радикальную операцию по поводу тератомы переднего средостения успешно произвел Bastianelli в 1893 г., а в России — В. А. Красинцев в 1914 г.
Среди всех опухолей и кист средостения тератодермоиды, по данным А. Н. Бакулева, Р. С. Колесниковой (1967), составляют 20,6%, Т. А. Суворовой с соавт. (1968) — 10,2%, Б. В. Петровского с соавт. (1968) — 24,8%, Ringertz и Lidholm (1956) — 21%, Strug с соавт. (1968) — 6,6%, по нашим данным — 15,5%.
За последние 8 лет мы наблюдали 33 больных с тератодермоидными образованиями средостения, 32 из которых оперировали с последующим гистологическим исследованием удаленного материала. 1 неоперированная больная зачислена в эту группу благодаря наличию абсолютного клинического симптома (выкашливание волос и жира) и характерной рентгенологической картины. При гистологическом исследовании операционного материала у 15 больных выявлены дермоидные кисты, у 17 — тератомы (15 зрелых и 2 незрелых).
Тератодермоиды средостения чаще всего встречаются в возрасте 15—30 лет (Б. Г. Стучинский, 1950; Schlumberger, 1951), хотя могут наблюдаться как у новорожденных, так и стариков. По нашим данным, 33 больных были в возрасте 11—55 лет: 5 из них — 11—20 лет, 17 —21 — 30 лет, 9 —31—40 лет, 3—41—55 лет.
Большинство авторов указывают, что у женщин тератодермоиды средостения встречаются гораздо чаще, чем у мужчин. Мы наблюдали 19 мужчин и 14 женщин.
Излюбленной локализацией медиастинальных тератодермоидов является переднее средостение (непосредственно за грудиной впереди перикарда и крупных сосудов или парастернально, выступая в большей или меньшей степени в одну из плевральных полостей — 32 наших наблюдения. Б. В. Петровский (1960) отмечает, что среди опухолей переднего средостения дисэмбриомы наблюдаются чаще других медиастинальных образований. В. Р. Брайцев считает, что переднее средостение является единственным местом локализации тератоидных образований.
У 3 из 33 больных мы наблюдали огромные тератомы, у одного занимавшую левую плевральную полость, а у двух — правую. У 2 больных предоперационный диагноз поставлен правильно благодаря применению современных диагностических методов исследования.
Из 33 больных с тератодермоидами, наблюдавшихся в нашей клинике, у 20 опухоль располагалась справа, у 12 — слева и у 1 киста имела двустороннюю передне-верхнюю локализацию. По данным Б. В. Петровского (1960), у 13 из 17 больных дермоиды локализовались в нижних отделах средостения, у 14 больных с тератомами опухоль локализовалась в верхнем средостении. По нашим данным, у 13 из 16 больных дермоиды локализовались в верхнем средостении, у 3 — в нижнем; у 13 из 17 больных тератома локализовалась в верхнем, у 4 — в нижнем средостении.
Blades (1949) только у 3 (1,2%) из 223 больных с дермоидными образованиями (по данным литературы) отмечал локализацию кист в заднем средостении. У 7 из 33 больных мы удалили тератодермоиды из заднего средостения, причем локализация их не вызывала каких-либо сомнений, так как образования были сравнительно небольших размеров (6X4—10X7 см), за исключением 1 тератомы (14X10X7 см). Все 7 дисэмбриом подвергнуты тщательному патогистологическому изучению (3 дермоидных кисты и 4 тератомы, одна из них — незрелая). Интересно отметить, что 3 тератомы и 1 дермоид локализовались в задне-верхнем средостении, остальные 2 дермоида и 1 тератома в задне-нижнем средостении.
Зрелые тератодермоиды растут медленно, и клиническая картина развивается постепенно. Давность заболевания наблюдаемых нами больных колебалась от нескольких недель до 30 лет. Иногда заболевание протекает совершенно бессимптомно и выявляется случайно при профилактических рентгенологических осмотрах. Такое течение мы наблюдали у 12 больных.
Чаще всего больные с тератодермоидными образованиями средостения жалуются на боли. Fried (1958) считает, что это один из ранних симптомов. По нашим данным, болевой симптом доминировал в клинической картине у 19 больных.
Боли обычно наблюдаются на стороне поражения. Однако иррадиация их может быть самой разнообразной. Одна наша больная жаловалась на мучительные боли в правом плечевом суставе, иррадиировавшие в правую половину шеи; после удаления дермоидной кисты передне-нижнего средостения справа боли исчезли. Могут иметь место парезы, парастезии, ощущение онемения в руке на стороне поражения (одно наше наблюдение).
Б. В. Петровский (1960) отмечает, что одышка и кашель наблюдаются у 60% больных с тератодермоидными образованиями средостения. Выраженную одышку мы наблюдали у 3 больных с огромными дисэмбриомами, сдавливающими трахею, крупные бронхи, а также значительную часть легочной ткани.
Покашливание с выделением небольшого количества слизистой мокроты отмечалось у 6 больных. У 1 больной с прорывом нагноившейся дермоидной кисты в бронхиальное дерево наблюдался мучительный кашель с откашливанием большого количества зловонной мокроты. Лишь у 1 больного тератомой, пролабировавшей в бронх, было кровохаркание. После удаления тератомы и ушивания бронхиальной фистулы кровохарканье не возобновлялось, больной практически здоров.
Desaive i Dumont (1949) у 13% больных с тератоидными образованиями средостения отмечали кровь в мокроте. Нередко кровохарканье при дисэмбриоме средостения принимается за туберкулез и больного годами безуспешно лечат противотуберкулезными препаратами (одно наше наблюдение).
Киста относится к патологическому доброкачественному образованию, имеющему стенки и содержимое. Капсула может образовываться в различных органах на фоне некоторых нарушений приобретённого и врождённого характера. Иногда такие опухоли вызывают серьёзные нарушения в работе органов, если имеют крупные размеры или перерождаются в злокачественное образование. Что такое киста легкого, какую опасность она несёт?

Является доброкачественным образованием, имеющим стенки и содержимое.
Патология в лёгких
Образование полостей в легком сопровождается накоплением жидкости со слизью или воздуха, которые ограничиваются стенками. По статистике с такой патологией встречается около 5 и менее процентов больных, которые обращаются к специалистам по причине жалоб на органы дыхания. Заболевание не имеет возрастных ограничений, и может выявляться в любом возрасте, даже у новорожденных. Кистозное образование в легких входит в группу хронических пульмонологических заболеваний. Иногда процесс сопровождается инфекционным заражением, что усугубляет доброкачественное течение.
Причины возникновения
Появление врождённых полостей в детском возрасте связано с нарушением эмбрионального развития. Внутриутробная аномалия проявляется во время формирования бронхов, альвеол, а также при различных видах эмфиземы. Приобретённые доброкачественные опухоли делятся на 3 основные категории — паразитарные (эхинококковые), инфекционные и неинфекционные.
Наибольший риск появления опухоли отмечается при:

Риск опухоли в легком повышается при туберкулезе.
- туберкулёзе;
- сифилисе;
- воспалении или абсцессе легочной ткани;
- травмах или ранениях;
- бактериальном заражении, вызвавшем закупорку или гангрену органа;
- онкологической патологии в стадии распада.
Классификация
Для определения тактики лечения и дальнейшего контроля над лёгким используют классификацию. По ней определяют тип образования и тяжесть течения патологии.
- врождённые и приобретённые.

Односторонняя солитарная опухоль.
- солитарная или однокамерная киста;
- многокамерная киста, поликистоз легкого.
- открытый тип с выходом в бронхи;
- закрытый тип.
- воздушная камера;
- жидкое содержимое.
- простая однокамерная киста;
- сложная киста с присоединением бактериальной инфекции, напряжением стенок, кровоизлиянием или развитием атипичных клеток.

Эхинококкоз легких.
- кистозный фиброз на фоне гипоплазии;
- обтурационная эмфизема;
- добавочное легкое с кистозным изменением;
- некроз внутри долей;
- врождённая киста гигантских размеров;
- бронхогенная киста в легком (травмы, эхинококк);
- дермоид;
- ретенционная киста легкого;
- каверна туберкулёза (ограниченная полость распада тканей).
При исследовании практически 10% доброкачественных полостей сопровождаются бронхогенным нарушением. В основе этого лежит изменение эпителиальной ткани бронхиол.
Симптоматика
Клинические проявления различаются. Некоторые пациенты выявляют патологию случайно, когда проходят плановое обследование. В других случаях симптомы кисты в легком бывают ярко выраженными и проявляются уже в начальной стадии образования капсулы в лёгком.
К общим признакам патологии относится повышение температуры тела, если присоединилась инфекция. В спокойном состоянии отмечается потливость, проявляется слабость, может нарушаться аппетит.
При появлении осложнённых симптомов больному требуется немедленное лечение. Крупные гнойные полости угрожают здоровью, приводят к нарушению дыхательной функции и потере одного из органов.
Диагностика
Негативное влияние кисты усиливается, если она длительное время остаётся не распознанной. Иногда пациент сам игнорирует симптомы, и относит кашель к обычной простуде или другому фактору. Выявить полость, и её содержимое с помощью инструментальной диагностики не составляет сложности для пульмонолога или фтизиатра. В стандартные исследования входят анализы мочи и крови, если больной жалуется на общее ухудшение состояния. Врач оценивает кожные покровы, собирает жалобы и знакомится с анамнезом.
-
Рентгенография. Самый простой и доступный способ уточнения диагноза для пациента. Благодаря аппарату на выходе получаются снимки, которые отображают состояние легких. Не всегда этот метод способен полностью передать картину патологии, поэтому для более глубокого исследования применяют МРТ.

Рентген легких.
Методы лечения
Единого лечения кисты в легком не предусмотрено, так как существует множество её форм и типов. При дермоидных кистах и других врождённых опухолях самоизлечение исключается, они не будут рассасываться посредством консервативной терапии.
Вопрос о хирургическом лечении ложной кисты становится только в случае того, если она перерождается в истинную. Обязательно радикальное лечение при осложнённой патологии, которая угрожает здоровью и жизни пациента.
При некоторых солитарных кистах, которые не прогрессируют, больному могут откладывать операцию до тех пор, пока на одном из контрольных рентгенов или МРТ не обнаруживают её рост. Обычно пациенту назначают обследование каждые 4-6 месяцев.

Обязательно радикальное лечение при осложнённой патологии, которая угрожает здоровью и жизни пациента.
Оперативное вмешательство часто проводят до появления первых осложнений. При напряжённой кисте, спровоцировавшей дыхательную недостаточность, осуществляют плевральную пункцию. Полость подвергается дренированию, если внутри находится жидкое содержимое. Такая методика носит временной характер, далее киста обязательно подлежит удалению.
Если перед оперативным вмешательством обнаруживают острый воспалительный процесс, больному назначают терапию антибиотиками. Это снизит риск распространения инфекции и дальнейшего сепсиса. Временным препятствием к радикальному лечению относят пневмонию, анемию, вирусные инфекции. Они должны предварительно лечиться, так как их наличие может вызвать осложнения в послеоперационный период.

Для удаления опухоли чаще применяются лапароскопия легкого.
Для удаления кисты чаще применяются лапароскопия легкого и торакотомия. Вмешательство проводят только при интубационном наркозе, где проводится искусственная вентиляция лёгких с помощью аппарата. Если лёгочная ткань не подверглась существенным изменениям, а также не обнаружена киста перикарда, сегмент лёгкого удаляют с кистозным образованием. Современные операции не подразумевают вылущивание кисты с сохранением и сшиванием тканей. Это может привести к деформированию соседних областей и развитию множественных патологий органов дыхания.
Расширенная резекция и полное удаление лёгкого проводится при крупном образовании или поликистозе, которое провоцирует полную дисфункцию органа. Оперативное вмешательство заканчивается установкой дренажной трубки, по которой будет выходить инфильтрат.
Лечение опухоли в легком должно проводиться только под наблюдением врача. Использование трав и других продуктов без контроля может привести к серьёзным осложнениям не только при диагностике, но и во время оперативного вмешательства. В качестве поддерживающей терапии пациенту разрешается принимать общеукрепляющие растительные средства для повышения иммунитета, уменьшения воспалительного процесса и улучшения общего состояния.
Профилактические меры
Предупредить развитие врождённой кисты невозможно. Аномальные процессы внутриутробного развития не могут регулироваться. Чтобы избежать приобретённой патологии, рекомендовано следить за состоянием своего здоровья, своевременно лечить болезни органов дыхания. Обязательной процедурой является флюорография, которая на ранней стадии показывает развитие туберкулёза.
При появлении любых симптомов со стороны органов дыхания требуется сразу проконсультироваться с врачом и пройти необходимое обследование.
При переводе с латинского языка киста означает пузырек, то есть это полость, которая заполнена воздухом либо жидкостью. Киста легкого определяется формированием в тканях легкого полости, которая переходит в бронх.
Кисты есть врожденные – их наличие определено с рождения и приобретенные, возникновение которых происходит благодаря определенной болезни. Существует одиночная киста и множественная. Во втором случае диагностируют поликистоз легких.
Легочную кисту обнаруживают у людей разного возраста, даже у детей. Заболевание достаточно опасное, при осложнениях может привести к смерти пациента, по этой причине при таких патологиях проводится оперативное вмешательство.
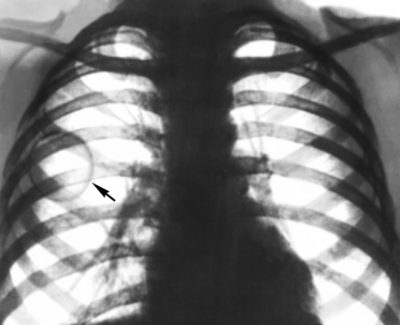
- Киста легкого на рентгенограмме
- Терапия
Причины и симптомы
Причины возникновения врожденной кисты полностью не ясны. Возможно, происходит генетический сбой либо беременная женщина ведет нездоровый образ жизни.
Причин для приобретенной кисты есть несколько:
![]()
Туберкулез.- Абсцесс легкого. Киста с образованием гноя, который регулярно откашливается. Очень опасный воспалительный процесс, возникший в итоге пневмонии, необходимо стационарное лечение.
- Гангрена. Гнилостное распадение легкого с выводом большого количества мокроты (1,5-2 литра в сутки).
- Кисты-паразиты. Эхинококки и аскариды, бессимптомные, зачастую обнаруживаются при медицинских осмотрах.
- Сифилитические гуммы. Полость наполняется клеевидной жидкостью.
- Иногда образовываются от грибка. У людей со слабым иммунитетом, наркозависимых, больных СПИДом.
- Рак. Раковые болезни легких.
- Эмфизема. Чаще развивается у курящих людей, наблюдаются раздутые, наполненные воздухом альвеолы.
Симптомы зависят от разновидности болезни, пока киста малого размера и без осложнений протекает бессимптомно. Заметить их можно при прохождении флюорографии или на рентгеновском снимке. При увеличении размеров образования появляются и признаки:
![]()
Кашель с выходом мокроты, что облегчает самочувствие больного. Обычно появляется, когда кисты наполнены жидкостью. При гангрене запах крайне неприятный, при туберкулезе запах отсутствует, большой объем выделений предполагает абсцесс. Мокрота выходит, ее объем уменьшается и она становится более слизистой.- Кровохарканье наблюдается при распаде ткани легкого, так как происходит поражение кровеносных сосудов. Мокрота выходит с ниточками и кровяными сгустками, иногда кровь равномерно растворена, чаще появляется при легочной онкологии и туберкулезе.
- Болевые ощущения в области груди показывают близкую расположенность к стенке и в развитие привлечена плевра. Боль увеличивается при кашле, вдохе, больной лежит на здоровом боку (поскольку не ограничено движение больного легкого).
- Одышка появляется при поражении большого объема легкого.
- Поднимается температура, общая слабость, усиливается потоотделение, боли головы, потеря веса, аппетита – такие признаки появляются и у других болезней, что затрудняет постановку диагноза.
Диагностика и лечение
Для диагностирования кисты легких используют бронхографию, томограмму и рентген
Бронхографию не делают у эмбрионов и младенцев, поскольку бронхи у них весьма ранимы, а процесс травматичен, есть риск осложнения, если контраст попадет в ткани средостения.
Бронхография кист дает возможность определить:
![]()
Разбухание бронх.- Культю в области отступления от центрального бронха.
- Полость кисты, которая наполнена контрастом.
У детей полости кист по мере увеличения объема жидкости также увеличиваются, что граничит с онкологией, иногда наблюдается кровохарканье при травме внутренней стенки полости кисты у плода.
Томограмма на срезах показывает темные пятна. При онкологии на снимке видны белые границы, образование которых происходит благодаря воспалительному процессу в лимфатических сосудах. Такие новообразования у плода могут нести следующие осложнения:
- Ателектаз — спадание легкого.
- Образование эмфизематозных булл.
- Раздутие кисты, пневмоторакс – проход воздуха в полость плевры.
Обнаруживают врожденную кисту чаще при проведении рентгена грудной клетки, если есть предположение на развитие воспаления легких либо туберкулеза, бессимптомные новообразования могут обнаружиться только в подростковом возрасте при прохождении флюорографии.
На рентгеновском снимке киста показывается как темноватое пятно со светловатым внутренним пятном. Кистоподобные новообразования от натуральных отличаются неравномерностью и несколькими камерами, они хорошо заметны на снимке.
Ретенционная киста легкого на рентгене видна по следующим показателям:
![]()
Тонкие стенки на тени.- Неравномерные границы из соединительной ткани.
- Видно, где заканчивается жидкость и начинается воздушное пространство.
Кистоподобные же кисты определяются по таким признакам:
- Множество бугристых раздутых просветленных камер.
- Внутри гнойное содержимое.
Ретенционная киста образовывается, когда бронх перекрывается мокротой и нарастанием опухоли. При всем этом раздувается ближайшая область бронхиального дерева. На снимке – образование в виде овала с неравномерными границами, с формированием дуги – точка закупоривания.
Эхинококковая киста видна как потемнение в виде кольца со светлой полосой.
На рентгене можно наблюдать следующие виды кист:
![]()
Ретенционная киста. Образование закупоренного прохода бронха. При обнаружении ретенционной кисты в зародышевой форме и правильно назначенной терапии можно обойти такое осложнение, как ателектаз – спадание ткани легкого.- Врожденная. Образование у детей при появлении на свет.
- Истинная. Новообразование появляется еще в утробе матери. Истинная киста в легком может располагаться в разных областях ткани легкого.
- Ложная. После различных травм грудины, это можем быть абсцесс и гангрена. Ложный тип от истинного можно отличить по внутреннему строению эпителиальной стенки бронха. На рентгене не видно двойной границы тени кольца и полости образовываются в задней части легкого.
Врожденный поликистоз эмбриона – нарушение развития бронх при неполном развитии респираторного отдела дыхательной системы.
Ретенционная киста похожа на ветку дерева, от одной точки идет много ответвлений, достаточно тонкие с волнами и выпуклостями. При дыхании форма не меняется.
Интересно! Для подтверждения диагноза зачастую вводят контраст в просветы бронх, выясняют их возникновение и тип патологии, тем самым определяют туберкулез, кисту и онкологию.
При лечении кисты легкого самым актуальным считается оперативное вмешательство. Чем раньше прооперирован больной – тем больше шансов у него на полное выздоровление и тем меньше хирургических осложнений. Если болезнь запущена, то проводится операция в срочном порядке, что существенно увеличивает риск, тем самым уменьшая шансы на выздоровление.
Обратите внимание! При отсутствии осложнений киста удаляется либо практикуется резекция. При развитии поликистоза делают лобэктомию (удаляется часть легочной доли) либо пневмонэктомию (убирают всю долю легкого).
Если киста с гноем, то сначала проводится лечение, а хирургия делается при обострении. При развитии пневмоторакса (воздушное образование между легочной долей и стенкой груди, что увеличивает давление в легком и затрудняет дыхание) проводят дренирование. Затем назначается терапия антибиотиками. При дыхательной недостаточности проводится пункция, а также трансторакальное дренирование с сопровождением УЗИ.
Киста легкого – патологическая полость в паренхиме легкого, заполненная воздухом или жидкостным содержимым. Течение кисты легкого может быть бессимптомным, клинически выраженным (с одышкой, кашлем, тяжестью и болями в груди) и осложненным (инфицированием, пневмотораксом, кровотечением и др.). Основная диагностика кисты - рентгенологическая, включающая обзорную рентгенографию органов грудной клетки, КТ легких, ангиопульмонографию, бронхографию. Лечение легочных кист преимущественно хирургическое - удаление кисты или резекция легкого посредством торакотомии или видеоторакоскопического вмешательства.
МКБ-10

- Причины
- Патанатомия
- Классификация
- Симптомы кисты легкого
- Осложнения
- Диагностика
- Лечение кисты легкого
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Кистами легких называют внутрилегочные полости полиэтиологичного происхождения, обычно содержащие слизистую жидкость или воздух. Ввиду большого разнообразия патоморфологических форм заболевания, судить об истинной распространенности кист легких в популяции довольно сложно. По данным некоторых исследователей, среди всех больных с болезнями органов дыхания пациенты с кистами легких составляют 2,9-5,3%. Кисты легкого встречаются у представителей всех возрастов: от новорожденных младенцев до лиц преклонного возраста. Несмотря на свою доброкачественность, при осложненном течении киста легкого может представлять серьезную угрозу для жизни, поэтому в пульмонологии в отношении данных патологических образований принято проведение хирургической лечебной тактики.
Причины
Происхождение врожденных и дизонтогенетических кист легкого связано с дефектами формирования легкого в эмбриональном периоде. Чаще всего такие внутриутробные нарушения включают агенезию альвеол, расширение терминальных бронхиол либо задержку формирования периферических бронхов. Легочные кисты являются структурным компонентом таких врожденных аномалий развития легких, как:
- кистозная гипоплазия
- врожденная долевая эмфизема
- синдром Маклеода и ряд других.
Среди дизонтогенетических кист легких наиболее часты дермоидные кисты и кистозные лимфангиомы, которые также нередко рассматриваются как доброкачественные опухоли легких.
Более распространены в практике торакальных хирургов приобретенные кисты легких, образующиеся в исходе заболеваний паразитарного, инфекционного и неспецифического (поствоспалительного, посттравматического) и иного генеза. К числу паразитарных и инфекционных принадлежат кисты, формирующиеся в легких при эхинококкозе, цистицеркозе, туберкулезе, сифилисе. Причинами возникновения прочих кист могут служить воспалительно-деструктивные процессы: пневмонии, абсцесс легкого, бактериальная деструкция легкого, травмы и ранения легкого, обтурация бронха и пр.
Патанатомия
По морфологическим особенностям кисты легких делятся на истинные и ложные. Первые из них всегда врожденные, их внешняя оболочка представлена соединительной тканью с элементами бронхиальной стенки (хрящевыми пластинками, гладкомышечными и эластическими волокнами и др.). Внутренний слой истинной кисты легкого образован эпителиальной выстилкой из клеток кубического и цилиндрического эпителия, продуцирующего слизистый секрет (бронхогенные кисты) или альвеолярного эпителия (альвеолярные кисты). Ложные кисты носят приобретенный характер, а в их стенке отсутствуют структурные элементы бронха и слизистая оболочка.
Классификация
В зависимости от этиопатогенеза (происхождения и механизмов образования) различают врожденные, дизонтогенетические и приобретенные кисты легких.
С учетом количества полостей кисты делятся на одиночные (солитарные) и множественные (в последнем случае диагностируется поликистоз легких). Если киста сообщается с просветом бронха, она называется открытой; при отсутствии такого сообщения говорят о закрытой кисте легкого. По виду содержимого различают воздушные и заполненные полости; по размеру полости – малые (до 3-х сегментов), средние (3-5 сегментов) и большие (более 5 сегментов). Наконец, течение кист легкого может быть неосложненным и осложненным.
Симптомы кисты легкого
Малые и неосложненные кисты легкого носят бессимптомное течение. Клинические признаки появляются при увеличении размеров кист и сдавлении окружающих структур либо вследствие осложненного течения. Большие или множественные кисты сопровождаются тяжестью и болями в груди, кашлем, одышкой, иногда дисфагией.
Переход от бессимптомного течения к осложненному может быть инициирован ОРВИ или пневмонией. При нагноении кисты легкого на первый план выходят признаки тяжелой интоксикации (слабость, адинамия, анорексия) и гектическая лихорадка. На фоне общего недомогания возникает кашель со слизисто-гнойной мокротой, возможно кровохарканье.
Прорыв заполненной гноем кисты в бронх сопровождается откашливанием обильной, иногда зловонной мокроты, улучшением общего состояния, уменьшением интоксикации. Полость кисты освобождается от гноя, однако ее полная облитерация наступает редко. Чаще заболевание приобретает рецидивирующее течение, постепенно приводя к формированию вторичных бронхоэктазов и диффузного пневмофиброза.
При прорыве содержимого кисты в плевральную полость может развиваться клиника спонтанного пневмоторакса, пиоторакса, плеврита. Для осложнений данного типа характерно внезапное появление болей в груди, сильного, приступообразного кашля, нарастающего цианоза, тахикардии и одышки. Возможными исходами подобных осложнений могут стать образование бронхоплеврального свища и хроническая эмпиема плевры.
Осложнения
Воспалительный процесс в дренирующем кисту бронхе способствует образованию клапанного механизма, приводящего к нарастанию давления внутри полости кисты и ее напряжению. Киста быстро увеличивается в размере, сдавливает окружающие сегменты легкого, вызывает смещение органов средостения. Клиническая картина напряженной кисты легкого напоминает клинику клапанного пневмоторакса (одышка, тахипноэ, цианоз, набухание вен шеи, тахикардия). Тяжелое состояние больных обусловлено дыхательной недостаточностью и гемодинамическими нарушениями. В течении напряженной кисты легкого выделяют компенсированную, субкомпенсированную и декомпенсированную стадии. Кроме всего перечисленного, киста легкого может осложняться легочным кровотечением и малигнизацией. При дренирующихся кистах у детей существует угроза асфиксии.
Диагностика
Основная роль в выявлении кист легкого принадлежит методам рентген-диагностики. Изменения, определяемые при рентгенографии легких, обусловлены видом и происхождением кист. Обычно обнаруживается образование шаровидной формы с четкими контурами. В полости кисты иногда виден горизонтальный уровень жидкости. Для уточнения локализации и происхождения кист применяются МСКТ и МРТ легких.

Результаты бронхографии наиболее информативны в диагностике открытых кист легкого, когда возможно попадание контрастного вещества в полость. При закрытых кистах бронхография и ангиопульмонография позволяет обнаружить кисту по косвенным признакам – в этом случае бронхи и сосуды будут огибать округлую тень в легком. Подтверждение диагноза может быть достигнуто в ходе диагностической торакоскопии.
Кисты легкого следует дифференцировать с доброкачественными и злокачественными опухолями легких периферической локализации, метастазами в легкое, туберкуломой, блокированным абсцессом, ограниченным пневмотораксом, целомической кистой перикарда, опухолями средостения и др.
Лечение кисты легкого
Лечебная тактика в отношении кист легкого, главным образом, хирургическая. Неосложненная киста легкого подлежит удалению в плановом порядке. Вместе с тем, не следует затягивать с оперативным вмешательством, поскольку возникновение осложнений может перевести статус операции в разряд экстренных, что может негативно сказаться на прогнозе и выживаемости. Чаще всего при неосложненных вариантах заболевания производится изолированное удалении кисты или экономная резекция легкого. Операция осуществляется как посредством торакотомии, так и с применением видеоторакоскопии. При распространенных процессах (поликистозе, вторичных необратимых изменениях паренхимы) может выполняться лобэктомия или пневмонэктомия.
При кистах легких, осложненных нагноением, проводится предоперационная медикаментозная подготовка, а оперативное вмешательство выполняется после купирования обострения. В случае развития пио- или пневмоторакса осуществляется экстренное дренирование плевральной полости с последующей местной и системной антибиотикотерапией. Неотложная помощь при напряженной кисте легкого, осложненной дыхательной недостаточностью, заключается в срочном выполнении пункции и трансторакального дренирования кисты под УЗИ-контролем. Во всех этих случаях хирургическое вмешательство осуществляется вторым этапом и носит более радикальный характер.
Прогноз и профилактика
Прогноз при плановом лечении неосложненной кисты легкого благоприятный; отдаленные послеоперационные результаты хорошие. В случае осложненного течения исход зависит от сроков и полноты оказания первичной помощи. В остром периоде гибель больных может наступить от дыхательной и сердечно-сосудистой недостаточности, массивного кровотечения; послеоперационная летальность достигает 5%. В остальных случаях возможна инвалидизация вследствие стойких вторичных изменений в легких (бронхоэктазов, распространенного пневмофиброза, хронизации гнойных процессов). Таким больным требуется пожизненное диспансерное наблюдение пульмонолога. Профилактика приобретенных кист легкого заключается в предупреждении травм, специфических и неспецифических болезней легких.
Читайте также: