Как выглядит доброкачественная опухоль на рентгене

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Рентгенодиагностика доброкачественных одонтогенных опухолей
Различают одонтогенные и неодонтогенные доброкачественные опухоли челюстей. Среди одонтогенных новообразований чаще всего встречаются одонтомы и амелобластомы.
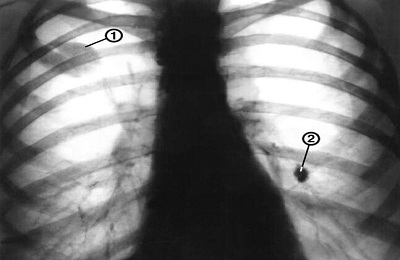
Одонтома - доброкачественная опухоль, состоящая из различных тканей зуба (эмаль, дентин, цемент, пульпа, фиброзная ткань), развивается преимущественно в возрасте до 20 лет. Обычно больные поступают на рентгенологическое исследование с жалобами на задержку прорезывания постоянных зубов. Иногда одонтомы обнаруживают случайно при рентгенологическом исследовании по другому поводу.
Согласно классификации ВОЗ, различают составную и сложную одонтому. В составной одонтоме представлены все ткани зуба на разной стадии их формирования, в сложной - содержатся несформир-ванные ткани зуба и мягкотканный компонент. Составные одонтомы в большинстве случаев локализуются на верхней челюсти во фронтальном отделе, сложные - преимущественно на нижней челюсти в области первого-второго моляров.
На рентгенограмме одонтомы имеют высокую интенсивность, состоят из множества очагов кальцификации неправильной формы, зубоподобных фрагментов или зубов на разной степени формирования.
Контуры одонтом четкие, иногда волнистые, фестончатые, по периферии видна полоса просветления, обусловленная наличием капсулы. При нагноении одонтомы контуры окружающей ткани становятся нечеткими, могут появляться свищевые ходы.
Одонтомы растут экспансивно, вызывая смещение, истончение кортикальных пластинок челюсти, отек, асимметрию лица, склонны к прорезыванию в полость рта.
Лмелобластома (адамантинома) - доброкачественная опухоль, развивающаяся из пролиферирующего одонтогенного эпителия, расположенного в соединительной ткани. Обычно ее диагностируют на 4-5-м десятилетии жизни. В 80 % случаев амелобластома развивается на нижней челюсти, в 20 % - на верхней. На нижней челюсти в 70 % случаев она локализуется в области моляров и ветви, в 20 % - премоляров и в 10 % - в зоне резцов.
На рентгенограммах амелобластома имеет вид поликистозного (многокамерного) образования или одиночной кистозной полости Поликистозная амелобластома напоминает картину пузырей мыльной пены: состоит из множества очагов деструкции костной ткани округлой и овальной формы, отделенных друг от друга костными перегородками.
Картина многокамерности иногда обусловлена тем, что опухоль вдается в губчатую и корковую части кости на различную глубину.
Амелобластома вызывает деформацию нижней челюсти вследствие ее вздутия, при этом на отдельных участках челюсти отмечаются смещение, истончение и прерванность кортикальных пластинок. Зубы, находящиеся в зоне роста опухоли, смещены, корни их иногда резорбированы. Если нет вторичного воспалительного компонента, то реакция надкостницы отсутствует. Впечатление прерванности кортикальной пластинки челюсти может быть обусловлено не только деструкцией, но и смещением ее.
В опухоли могут располагаться один или несколько непрорезавшихся зубов. Нижнечелюстной канал смещается книзу.
Дифференциальная диагностика с другими кистозными поражениями челюстей, в частности с остеокластомой, возможна лишь на основании результатов гистологического исследования.
Из неодонтогенных опухолей наиболее часто встречаются остеомы, остеокластомы, гемангиомы.
Остеома - зрелая доброкачественная опухоль, развивающаяся из дифференцированной костной ткани. В зависимости от особенностей строения различают компактные, губчатые и смешанные остеомы.
Наиболее часто остеомы локализуются в околоносовых пазухах, обычно в лобной и решетчатой костях и на язычной поверхности нижней челюсти.
На рентгенограмме периферически расположенные остеомы имеют вид округлого костного образования на широком основании или узкой ножке, с четкими, ровными контурами исходящего из кости. На стенках лобных и верхнечелюстных пазух они определяются в виде плотных костных масс, могут прорастать в смежные области.
Множественные остеомы верхней и нижней челюстей иногда сочетаются со сверхкомплектными зубами, полипозом толстой кишки.
Рентгенодиагностика остеом в большинстве случаев не вызывает затруднений. При расположении их в задних отделах твердого неба и на язычной поверхности передних отделов нижней челюсти возникают сложности при дифференциальной диагностике от небного и нижнечелюстного бугров (torus palatinus и torus mandibularis).
Остеокластома (остеобластокластома, гигантоклеточная опухоль). На нижней челюсти остеокластомы локализуются значительно чаще (в 10 % всех случаев), чем в других отделах скелета. Их наиболее часто диагностируют на 3-м десятилетии жизни; остеокластомы характеризуются сравнительно медленным ростом.
В зависимости от особенностей рентгенологической картины выделяют ячеистый, кистозный и литический варианты остеокластом. При ячеистом варианте на фоне очагов деструкции выявляется ячеисто-трабекулярная структура - большое количество полостей различной формы и величины, отделенных друг от друга тонкими костными перегородками.
Кистозная форма представлена кистовидной полостью округлой или овальной формы с четкими контурами. По мере роста опухоль вызывает вздутие и истончение кортикальных пластинок челюсти.
При литическом варианте, диагностика которого сопряжена с большими трудностями, остеокластома определяется в виде одиночного краевого очага деструкции, иногда неравномерного по интенсивности, с довольно четкими контурами.
Контуры остеокластом на границе с непораженной костью видны хотя и достаточно хорошо, но не столь четко, как при радикулярных кистах. Реактивный остеосклероз по краям опухоли отсутствует.
По мере роста остеокластомы отмечаются смещение, истончение и прерывистость коркового слоя, вздутие челюсти. Прерывистость коркового слоя и прорастание в околочелюстные мягкие ткани и под слизистую оболочку не являются свидетельством агрессивности ее течения или озлокачествления.
Новообразование вызывает деформацию челюсти, резорбцию корней, смешение и подвижность зубов. На верхней челюсти опухоль может прорастать в верхнечелюстную пазуху, глазницу, полость носа, вызывая деформацию лица.
На верхней челюсти остеокластома поражает преимущественно альвеолярный отросток и представлена очагами деструкции неправильной формы с полициклическими контурами. Приводя к выпячиванию, истончению и прерыванию кортикальной пластинки челюсти, опухоль прорастает в околочелюстные мягкие ткани, вызывая деформацию лица.
Поскольку вздутие происходит преимущественно в щечно-язычном направлении, для оценки состояния кортикальных пластинок информативны рентгенограммы нижней челюсти в аксиальной проекции.
К остеокластомам относят и локализующиеся на альвеолярном отростке гигантоклеточные эпулиды, которые по мере роста вызывают образование краевой костной деструкции.
Остеокластому следует отличать от кератокисты, амелобластомы, миксомы, фиброзной дисплазии, внутрикостных гемангиом. Рентгенологическая картина литической формы может напоминать таковую при остеогенной саркоме. Дифференциальная диагностика, особенно при опухолях, локализующихся на верхней челюсти, возможна лишь на основании результатов гистологического исследования.
После лучевой терапии отмечается усиление репаративных процессов в виде утолщения кортикальных пластинок челюсти и костных балок. Вместе с тем ячеистая и кистозная формы могут превратиться в литическую, и даже ускоряется темп роста.
Гемангиома. Сосудистые опухоли - гемангиомы возникают в околочелюстных мягких тканях или внутри кости и состоят из пролиферируюших кровеносных сосудов. Нижняя челюсть поражается чаше, среди больных больше женщин. Гемангиомы чаще выявляют между 10 и 20 годами.
Некоторые авторы относят гемангиому к дисэмбриобластическим опухолям, возникающим как следствие врожденного порока развития сосудов. У детей первого года жизни врожденные гемангиомы иногда подвергаются обратному развитию. При гемангиомах околочелюстных мягких тканей на снимках иногда видны тени флеболитов и ангиолитов диаметром 5-6 мм. Гемангиомы, возникающие в околочелюстных мягких тканях, оказывая давление на кость, вызывают краевой блюдцеобразный дефект. У детей гемангиомы нарушают развитие челюстей и зачатков зубов.
При развитии гемангиом из сосудов нижнечелюстного канала выявляют очаг разрежения округлой или овальной формы по ходу канала.
При удалении зубов, расположенных в зоне артериальной гемангиомы, могут возникать профузные кровотечения, угрожающие жизни.
Фиброзная дисплазия относится к опухолеподобным поражениям. В основе патологического процесса лежит врожденный порок костеобразова-ния, возникающий как в эмбриональном, так и в постнатальном периоде и характеризующийся нарушением перехода мезенхимальной ткани и ее производных - соединительной и хрящевой тканей - в костную. Заболевание наиболее часто обнаруживают в период активного роста челюстных и лицевых костей - в возрасте от 7 до 12 лет.
В зависимости от вовлечения одной или нескольких костей скелета различают моно- и полиоссальную формы. Поражаются не только кости лицевого и мозгового черепа, но и другие отделы скелета. Полиоссальная форма заболевания часто сочетается с различными эндокринными нарушениями.
Рентгенологическая картина фиброзной дисплазии разнообразна и отражает патологоанатомическую сущность процесса. В ранней стадии развития процесса определяется очаг разрежения костной ткани с четкими или нечеткими контурами.
Поражение челюстей чаще имеет монооссальный характер. На нижней челюсти участок разрежения, обычно расположенный в толще, имеет овальную или эллипсовидную форму. Верхняя челюсть поражается несколько чаще нижней, в процесс вовлекается глазница, может произойти облитерация верхнечелюстной пазухи. Увеличивается асимметрия лица, может нарушаться формирование и прорезывание зубов, происходит их смещение. Возможна резорбция корней, однако зубы остаются неподвижными. Иногда замыкающие кортикальные пластинки лунок в зоне поражения отсутствуют. Деформация альвеолярного отростка происходит преимущественно в щечно-язычном направлении. Увеличение челюсти иногда сопровождается болями, что позволяет заподозрить хронический остеомиелит.
Иногда нарастание асимметрии лица прекращается только после 20 лет (к моменту полового созревания и прекращения роста костей).
Синдром Олбрайта включает триаду симптомов: одиночные или множественные очаги фиброзной дисплазии в костях, преждевременное половое созревание у девочек, пигментацию кожи. Увеличение очагов происходит одновременно с ростом ребенка, в дальнейшем отмечается их стабилизация. Рентгенологическая картина такая же, как при фиброзной дисплазии.
Заболевание начинается в возрасте 1 года - 2 лет, диагностируют его в 3 года - 5 лет; затем оно прогрессирует, а к 30 годам состояние больного стабилизируется. Лицо приобретает обычные очертания. Чаще заболевают мальчики. Очаг поражения состоит из васкуляризированной пролиферирующей фиброзной ткани, содержащей большое количество многоядерных гигантских клеток. Течение заболевания обычно безболезненное. Кость вздута вследствие образования множества кистевидных полостей различной формы и величины, корковый слой истончен и на отдельных участках прерывается. Встречается и монокистозная форма поражения. Отмечаются различные аномалии развития зубов (дистопия и ретенция, нарушение формирования зачатков зубов, резорбция корней).
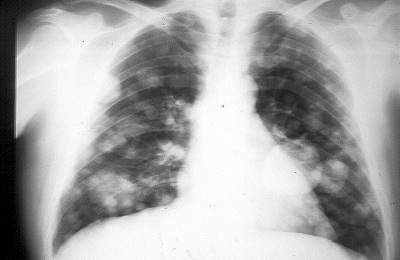
В случае присутствия новообразования злокачественного характера на рентгене будет заметно просветление или затемнение. На начальной стадии, когда диаметр опухоли составляет менее 5 мм, заболевание может быть незаметно при таком методе диагностирования.
Рентгенография является одним из наиболее точных методов диагностирования злокачественных опухолей. Обычно при подозрении раковых процессов процедура выполняется в двух проекциях: прямой и боковой.
- Как проявляется на рентгене центральный рак легких?
- Как проявляется перибронхиальное образование на рентгене?
- В каких случаях рентген позволяет точно определить злокачественную опухоль и метастазы?
Особенности определения новообразования на первой стадии: видно ли опухоль на снимке?
Сложность определения ракового процесса в легких на первой стадии с помощью рентгеновского снимка заключается в том, что маленькие опухоли могут попросту никак себя не проявлять.
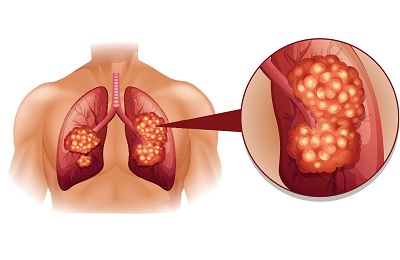
Но диагностика онкологии на ранних стадиях очень важна. Ее успех в данном случае во многом зависит от оценки клинических симптомов, относительно которых предполагается локализация опухоли.
К примеру, если узел имеет внутрибронхиальное расположение, то он может быть не виден на рентгеновских снимках. В таких случаях рентгенолог должен обратить внимание на гиповентиляцию легочного сегмента, которая возникает при пораженном бронхе. Учитывая это, можно предположить наличие опухоли и на основании этих данных начать более серьезную диагностику, а затем и лечение.
Важно! Если доктор подозревает наличие злокачественного образования, то необходимо провести дополнительную диагностику, используя МРТ, радиосцинтиграфию и компьютерную томографию.
Если локализация опухоли является средостенной, то на снимке с боковой проекцией проявится затемнение негомогенного характера и средней интенсивности.
Иногда его принимают за плеврическое образование, но есть несколько параметров, по которым можно определить паракостальный рак:
- Наличие тени шарообразного характера. Становится заметным только при боковой проекции.
- Между участком, где есть затемнение, и грудиной присутствует острый угол.
Диагностирование центрального злокачественного образования
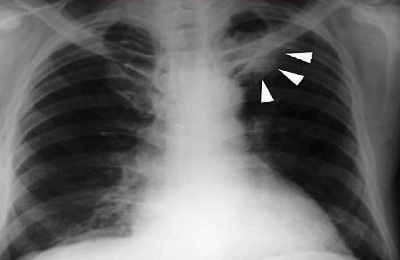
Теперь рассмотрим, как выглядит рак легких на снимке рентгена, если речь идет о его центральном расположении. Опухоль проявится таким образом:
![]()
Появление темного участка (инфильтрация).- Нарушенная вентиляция.
- Соседним отделам свойственна компенсационная воздушность. Она возникает по той причине, что при сильном поражении участка легкого органу требуется компенсация для нормализации процесса снабжения кислородом окружающей ткани.
Если у больного присутствует центральный рак главного бронха, то опухоль имеет типичные симптомы, а потому опытный рентгенолог без труда распознает начало развития патологии. Центральный рак на рентгеновском снимке проявляется как тень, имеющая негомогенную структуру с бугристым контуром. С одной из сторон такая тень нередко оказывается покрытой язвами.
В том случае, если опухоль сдавливает другие органы, то в плевральной полости может появляться жидкость.
Если новообразование развилось в верхней части легкого, то его нередко принимают за туберкулезный инфильтрат. Однако если речь действительно идет о раке, то на рентгене явно заметны очаги разрушения. Затемнение, создаваемое опухолью, характеризуется неровным фестончатым контуром.
Опухоль является доброкачественной, если у нее присутствуют такие особенности:
- Окружность правильной формы.
- Четкие контуры.
Такая опухоль легкого на первых стадиях проявляется в виде следующих изменений:
![]()
Появляется затемнение.- При ателектазе отсутствует дифференцирование границ между сердцем и диафрагмой.
Помимо этого, их положение может несколько изменяться по отношению друг к другу. Но главным признаком заболевания является наличие затемнения, которое может иметь различную форму и размер. Пятно может быть и овальной формы, в случае расположения на периферии.
О злокачественном образовании можно говорить, если на рентгене присутствуют следующие признаки:
- Сосуды отклоняются, из-за чего присутствует их дистальное сближение.
- Интенсивность затемнения снижена из-за того, что закупоренный бронх страдает от недостатка вентиляции.
- Наблюдается ателектаз участка легкого (процесс спадения).
Рак экзобронхиального типа проявляется на рентгене такими отличительными чертами:
![]()
наличие гиповентиляции,- в прикорневой зоне присутствует бугристое образование,
- пятно обладает лучистыми контурами,
- наблюдается сужение просвета бронха,
- увеличение корневых лимфоузлов.
Присутствие хотя бы одной из вышеупомянутых характеристик говорит о том, что для подтверждения диагноза пациент должен пройти КТ или МРТ. Процедуры должны быть проведены как можно быстрее, поскольку новообразование может быстро увеличиваться, и спустя короткий отрезок времени пустить метастазы в расположенные рядом органы. Даже за месяц возможно существенное прогрессирование опухоли.
При перибронхиальной опухоли на рентгене рака легких заметны такие симптомы:
![]()
бронхи имеют утолщенные стенки,- отсутствует гиповентиляция,
- наличие грубых тяжей, идущих от края к корню,
- опухоль разрастается по стенке бронхиального дерева.
В случаях, когда рак легких на рентгене не имеет вышеописанных признаков, необходимо провести некоторые дополнительные исследования. МРТ или КТ назначаются, если рентгенолог не может поставить точный диагноз. Также может быть назначена диагностическая торакотомия. Она проводится в результате совещания онкологов и рентгенологов.
Раковый процесс в верхней части легкого может возникнуть из-за опухоли Панкоста. Данное образование имеет круглую форму и находится в ключичной области, поражая ребра и верхние позвонки. Диагностировать такое поражение при раке легких можно лишь после того, как будет проведена бронхоскопия, по результатам которой можно увидеть проходимость верхнедолевого бронха.
Если злокачественное образование характеризуется смешанной формой, то рентген легких способен выявить целый ряд патогенных признаков, среди которых выделяются такие:
- инфильтративный узел,
- культя бронха,
- наличие в плевральной полости выпота,
- большие размеры лимфоузлов, расположенных в районе грудины,
- проходимость бронхов нарушена,
- развитие перифокальной пневмонии.
Если имеется подозрение на наличие у пациента рака смешанной формы, то в большинстве случаев ему прописывается КТ.
Только томография позволяет во всей полноте изучить то, какого распространения достиг процесс, и произвести оценку состояния тканей, окружающих опухоль.
Случаи, при которых не удается обнаружить заболевание с помощью рентгена
Как уже говорилось выше, на первых этапах при раке легких он не проявляется на рентгенограмме. Дело в том, что опухоль в период своего развития проходит три этапа:
![]()
При биологическом периоде присутствуют изменения клеточного генома с незначительным их размножением. Никаких внешних проявлений данный этап не имеет.- Доклинический этап, при котором отсутствуют все клинические симптомы.
- И только на клиническом этапе проявляется вся симптоматика развития заболевания.
Наиболее эффективное лечение может быть осуществлено на первых двух этапах. Именно в этот период развитие опухоли является незначительным, а потому грамотное лечение может не только гарантировать положительный прогноз, но и отсутствие рецидивов в дальнейшем. Проблема заключается в сложности выявления заболевания на первых этапах.
Важно! При центральном раке наблюдается рост опухоли внутрь просвета. При прямой проекции это может быть скрыто тенью сердца.
Поэтому для своевременного выявления патологии специалисты чаще всего проводят снимок сразу в двух проекциях. Определить наличие ателектаза позволяет именно боковая проекция рентгена.
Положительный рентген легких бывает в тех случаях, когда рост новообразования происходит внутрь ткани легкого. При этом болевые ощущения могут и не беспокоить пациента, но снимок рентгена позволяет распознать наличие злокачественной опухоли.
Периферический рак бывает двух видов:
![]()
Панкоста или верхушечный рак характеризуется вовлечением в процесс нервных окончаний и плечевых сосудов. Клинически такое заболевание проявляется признаками остеохондроза. Потому многие пациенты проходят лечение у невропатолога, не подозревая о первоисточнике симптомов.- Полостной, диаметр новообразования при котором может достигать 10 см, из-за чего опухоль может походить на кисту или туберкулез, а иногда – абсцесс.
Вышеописанный легочный раковый процесс легко поддается выявлению – его может показывать обычный рентгенологический снимок.
Метастазы в легких на рентгене могут быть определены и в прямой, и в боковой проекциях. Рентгеновский снимок способен показать специфические и неспецифические виды очагов с метастазами. Для некоторых опухолей характерен вид единичных очагов, характеризующихся средней интенсивностью. Метастазы имеют вид дорожек, а их контуры подрытые.
Метастатические поражения присутствуют у каждого третьего пациента, у которого диагностирован рак.
По результатам исследований рентгенолог делает заключение, в котором должно быть подробное описание контуров новообразования, его характер, форма и размеры. Также должны быть тщательно изучены окружающие опухоль мягкие ткани. Правильное лечение пациента во многом зависит от расшифровки рентгенограммы.
Коварность онкологического заболевания заключается в том, что развитие патологии скрытое и обнаружение опухоли происходит примерно в 30% случаев происходит на поздних сроках развития. Выявление онкологических патологий легких происходит чаще всего при периодическом медицинском обследовании, так как данная область подвергается флюорографическому исследованию. Другие локализации заболевания обнаруживаются гораздо реже, так как имеют минимальные специфичные проявления. Зачастую онкология протекает бессимптомно, поэтому это затягивает своевременное выявление.
Информативность рентгена при онкологии
Новообразования могут формироваться в любых органах и тканях. Чаще всего очаговая локализация онкологии располагается в легких, суставах, костях, головном мозге, органах малого таза и брюшной полости. Для того, чтобы выявить патологию используется комплекс различных исследований. Наиболее информативным среди них является рентгенография. Процедура имеет ряд преимуществ, одним из которых является быстрое получение результата.
Однако определить опухоль на рентгенологическом снимке возможно только при соблюдении некоторых условий. В первую очередь – это размер новообразования, который достигает 2 мм и более. Опухоли, имеющие меньший размер, определить гораздо сложнее.
На снимках новообразование отражается как рентгенпозитивное. Но при этом клетки опухоли не всегда отражают рентгеновские лучи, в результате чего образование не определяется даже в случае, когда имеет достаточно крупные размеры.

При рассмотрении рентгеновского снимка с патологией можно заметить затемненное пятно
Определить опухоль можно только в случае, когда она не перекрыта другими тканями и органами и располагается на поверхности пораженного органа.
Методика рентгенологического обследования помогает определить хрящевые, эпителиальные, мышечные и метастатические поражения тканей.
Однако у данного вида исследования есть значительный недостаток – оно не позволяет определить характер течения заболевания. Установить доброкачественность образования по снимкам также не всегда возможно. Поэтому в дополнение к основному обследованию назначается биопсия.
При незначительных изменениях в структуре тканей на рентгенологических снимках врач обращает на это особое внимание. Это может указывать на наличие опухоли.
Таким образом, можно сделать вывод, что рентгенологическое исследование позволяет определить наличие образования, но при соблюдении определенных условий.
Для того, чтобы уточнить диагноз назначаются другие методы обследования: КТ (МРТ), ультразвуковое исследование, анализы крови. При комплексном обследовании можно получить точные данные и выявить онкологию даже на ранних стадиях развития.

Для уточнения диагноза проводят МРТ
Рентгенологические признаки опухоли при различных патологиях
При рассмотрении рентгеновского снимка с патологией можно заметить затемненное пятно. Это и есть опухоль. Внешний вид образования может различаться в зависимости от формы заболевания, его течения, стадии развития и многих других факторов. При описании полученного снимка врач уточняет локализацию теней.
В настоящее время при подозрении на онкологические заболевания желудочно-кишечного тракта, опорно-двигательного аппарата, опухолей, локализующихся в области грудной клетки рентгенологические исследования проводятся в обязательном порядке. Чтобы повысить информативность обследования и его результатов исследование назначается с контрастным веществом, которое вводится в контролируемый орган.
В большинстве случаев рентгенологическое обследование с контрастированием требует предварительной подготовки пациента, например при подозрении рака кишечника.

Флюорография грудной клетки
В зависимости от локализации новообразования ее подразделяют на центральный, периферический, бронхоальвеолярный, перибронхиальный.
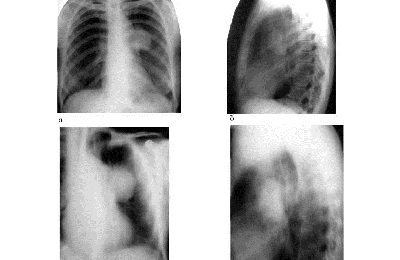
Признаками центральной опухоли легкого на рентгенологическом снимке являются единичные (в редких случаях – множественные) очаговые затемнения. Это зоны пропитанных тканей инфильтратом, которые располагаются рядом с признаками вентиляционной функции компрессорного типа. Такая особенность выражается в более светлом окрасе ореола, который окружает тень.
Локализация периферического новообразования значительно отличается от центрального. Расположение опухоли на наружной части легкого дает более четкую и яркую картину. На рентгенологическом снимке видны темные тени с признаками распада тканей.
При расположении затемнений в области стенок бронхов можно говорить о перибронхиальном раке легких. При этом отмечаются на снимке чрезмерно завоздушенные области, стенки бронхов утолщены, но края не имеют четких границ, затемнения располагаются от корня к краям органа.
Бронхоальвеолярная форма заболевания на снимках выглядит как множественные точечные очаги патологии, которые локализуются в одной доле пораженного органа. Диагностировать данный тип онкологии довольно сложно, так как тело образования малозаметно на снимке.
Рентгенологическая диагностика опухолей головного мозга менее информативна, так как этот метод позволяет оценивать состояние костной структуры черепа, а не тканей органа. Чаще всего рентгенологическое обследование назначается при травмах головы, головокружениях, обмороках, врожденных патологиях костей, заболеваниях эндокринной системы.
Рентген позволяет визуализировать наличие кист, разрушение костей черепа, врожденные деформации черепной коробки, опухоли гипофиза, грыжи мозга, гематомы, внутричерепные гипо- и гипертензии, специфичные доброкачественные опухоли тканей кости, доброкачественные новообразования мягких тканей, окружающих головной мозг, переломы, наличие воспалительных процессов в головном мозге.
Метастазы в другие органы определяются на рентгенологических снимках достаточно четко. В отличие от первичных опухолей, эти образования имеют множественный тип. По структуре они негомогенные, форма неправильная и нечеткий край, расположение может быть как на поверхности, так и в толще органа.
При начальной стадии метастазирования образования обнаруживаются как мелкие узелки. Далее пятна могут разрастаться, сливаться, образуя при этом обширные затемнения. На последних этапах развития можно отметить участки с некротическими проявлениями, распадом тканей, полости, заполненные экссудатом.

Рентгенография тазобедренного сустава
Нюансы рентгеновских методов уточнения диагноза
Рентгенодиагностика имеет два вида: базовая и рентгеновская КТ.
В базовую рентгенодиагностику входят: флюорография, рентгеноскопия, рентгенография, линейная томография, а также другие специальные приемы и методики.
Рентгенотелевизионное просвечивание применяется в следующих областях: при исследовании пищеварительной системы с использованием контрастного вещества и для уточнения состояния дыхательной системы. Во время данных видов обследования специалистом, проводящем процедуру, могут выводиться специальные диаграммы, прицельные или обзорные, которые зависят от широты охвата исследуемого объекта. Каждый вид рентгеноскопии проводится из нескольких ракурсов, то есть с изменением положения пациента, а также наклона стола, на котором лежит больной. Под наблюдением рентгенотелевизионного обследования может браться биопсия, а также проводиться ренгеноэндоскопические процедуры.

Рентгеновская компьютерная томография
Рентгенография часто используется для диагностирования заболеваний органов дыханий, наряду с флюорографией и для костно-суставного скелета. Эти методы применяются после предварительного установления диагноза. Рентгенография может быть парциальной или обзорной. Если обзорная рентгенография охватывает весь исследуемый объект, то парциальная только его часть.
Рентгеновская компьютерная томография – метод, основанный на обработке с помощью компьютера данных о поглощении рентгеновского излучения разными точками изучаемого пространства. Получаемые изображения на снимках близки к топографическим срезам человеческого тела. Способно визуализировать мягкие ткани, при этом не требуется дополнительное контрастирование. Однако для обнаружения патологических изменений в тканях и органах требуется дополнительное использование контрастного вещества.
Рентгенографическое исследование используется только в узких сферах диагностирования онкологических заболеваний. С его помощью не всегда можно определить вид опухоли, течение патологии, стадию рака и т.д., поэтому требуется использование дополнительных методов обследования. Однако его по прежнему достаточно часто используют как для первичного профилактического диагностирования, так и для подтверждения диагноза.
Читайте также: