Как снять опухоль около ногтях
Отдельные люди на протяжении жизни несколько раз сталкиваются с нарывом пальца возле ногтя. Чаще прочего подобное происходит после неудачно выполненного педикюра, у детей проявляется после получения травмы либо ушиба.
Без вмешательства повреждение оставлять нельзя. Требуется отреагировать оказанием первой помощи с дальнейшим обращением к врачу. Порой приходится обращаться не к врачу травматологу, но хирургу, все зависит от характера и симптомов болезни.
Почему появляются нарывы возле
Известно немало причин возникновения воспалительного процесса возле большого пальца на ноге. В медицине заболевание называется панариций. Образованию заболевания способствуют причины:
- Травмы пальцев на ногах разного характера, случайные либо регулярные.
- Химические ожоги кожи возле пальца.
- Воздействие на палец высоких температур.
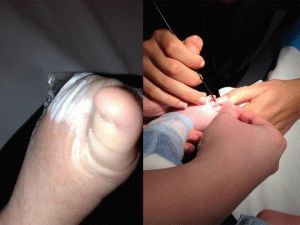
Часто нарыв ногтя происходит из-за неправильного педикюра. Если повредить сильно кутикулу, под ней начинает скапливаться гной, становясь первым признаком воспалительного процесса. Если лечение не проводится, в скором времени появляется высокая температура в месте нарыва, припухлость больших размеров.
Порой люди считают проявление абсолютно не страшным, достаточно просто выдавить гной и почистить рану. Однако опухоль несет прямую опасность, возникновение гноя уже свидетельствует, что в организме живут микроорганизмы стрептококк и стафилококк. В дальнейшем начнёт развиваться грибок ногтя и стопы.
Как проявляется опухоль пальца на ноге
Как правило, при панариции повреждается большой палец на ноге. Распознать болезнь оказывается не сложно, достаточно тщательно следить за здоровьем. Панарицию соответствуют симптомы:
- Возле ногтя появляется опухоль, сопровождается сильной, дергающей болью.
- Ткани пальца полностью отекают.
- Кожа возле ногтя краснеет, начинает собираться гной.
- При незначительных движениях человек ощущает дискомфорт из-за боли.
Нередко люди допускают большую ошибку, стараясь вылечить заболевание в домашних условиях, усугубляя состояние здоровья. Исключительно врач поможет вылечить палец на ноге. Часто требуется определить характер гноя, пациенту предлагается пройти диагностику, для выполнения берется анализ гноя, проверяется причина возникновения.
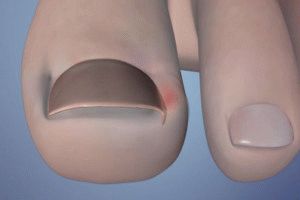
Что случится, если нарыв не лечить
Если лечение не начать своевременно, в скором времени возникают осложнения. Причиной заболевания становится инфекция, заражение проникает в прочие ткани на ноге, распространяя заболевание по телу. Если опух палец, пора в больницу к врачу. Доктор назначит правильное лечение. Бездействие способно обернуться ампутацией фаланги либо целого пальца.
Как правило, на первых стадиях у пациента имеются шансы избежать хирургического вмешательства. Первоначально снимается воспалительный процесс и отек, потом применяется медикаментозное лечение. Не стоит бояться небольшой операции на пальце, врач выполняет манипуляции быстро и под местной анестезией, хватит небольшого надреза, чтобы полностью вытянуть гной. В редких случаях требуется удаление ногтя.
Если заболевание находится на поздней стадии, вырезают омертвевшие ткани возле ногтя. Постепенно начнёт развиваться новая пластина на ноге. Предотвращая инфекцию, в полость вводится антибактериальный препарат. После операции пациенту советуют постоянно перевязывать палец, вычищать гной по мере образования. Восстановление после операции не превышает недели, пациент не ощущает дискомфорта, быстро восстанавливается полностью.
Если опух большой палец у ребенка, действия родителей оказываются незамедлительными, у маленьких детей воспалительный процесс распространяется быстрее, чем у взрослых. Воспаление способно нанести непоправимый вред иммунной системе маленького человечка. Единственно, что могут предпринять в домашних условиях родители – снять боль при помощи раствора соды и перманганата калия.
Что предпринимать для борьбы с нарывом пальца на ноге
До обращения человека к врачу и применения медицинского лечения, возможно постараться помочь организму самостоятельно:
- В первую очередь, если опух палец, требуется снять отек, в народном лечении присутствует известный метод – теплые ванночки с раствором соды. Вода не должна быть слишком горячей, сильный разогрев усилит воспалительный процесс. Ванночки стоит повторять с периодичностью, предположительно пять раз в день.
- Допустимо использовать в виде антибактериального средства марганец. Следует подготовить слегка теплый раствор, слегка окрасить воду в розовый цвет. Перманганат калия способен вызвать ожог кожи, не переусердствуйте. По окончании процедуры палец на ноге следует забинтовать.

Помните, самостоятельно пытаться вскрыть нарыв ногтя категорически запрещается, инфекция распространится по пальцу. Манипуляция должна происходить в условиях полной стерильности, стерильными инструментами, что в домашних условиях организовать невозможно.
Как долго проводится лечение
Насколько быстро человек избавится от болезни, зависит исключительно от стадии заболевания. Если пациент немедленно обратился в больницу, быстро оказана необходимая помощь, облегчение наступит уже на второй день, в запущенных формах лечение продлится на месяц и больше.
Если пациент исправно выполняет предписания врача, в скором времени он забудет о повреждении. Любое пренебрежительное восприятие предписаний доктора оборачивается весьма печальными последствиями. Редко, но имеются случаи во врачебной практике, когда пациенты не обращаются вовремя в больницу, получают осложнения в виде костной инфекции на пальце ноги. Недолеченная болезнь способна возобновиться, причём, уже с большей силой.
Профилактика заболевания
Панариций способен обернуться серьезными последствиями. Разработаны методы борьбы с болезнью и методы предотвращения. Чтобы не случилось беды, достаточно выполнять простые правила:
- Следует внимательно относиться к гигиене ног, недостаточно просто мыть ступню и ногти, требуется постоянно обрезать кутикулы предельно аккуратно, чтобы не повредить мягкие ткани вокруг ногтя.
- Желательно, не имея особых навыков по педикюру, не выполнять процедуру самостоятельно. Лучше обратиться к профессионалу, одновременно проследить, чтобы инструменты оказались чистыми, предотвращая риск заполучить прочие заболевания.
- Рекомендуется поберечь ножки от получения травм разной степени тяжести, даже легкий ушиб способен обернуться неприятностью панариция.
- Если опух палец, следует внимательно проанализировать, какую обувь вы носите, часто причина скрывается в постоянном сдавливании большого пальца или давления на ноготь, приводя к повреждению.
- Когда имеются хронические заболевания ног, стоит внимательно следить за постоянным лечением, чтобы в дополнение не приобрести непредвиденную болезнь.
Дополнительно рекомендуется следить за иммунитетом. Важно составить правильный ежедневный рацион, подразумевающий употребление витаминов. Статистика говорит, что люди, правильно питающиеся, имеющие постоянные регулярные физические нагрузки и не потакающие вредным привычкам, реже подвергаются инфекциям, поражающим пластины ногтей.
Чтобы не усложнять лечение, следует немедленно обращаться за помощью к врачу. Только опытный медик назначит правильное лечение после диагностики, которая поможет составить полную картину болезни.
Любой палец на ноге или руке может опухнуть только в случае травматизации или попадания возбудителей гнойных инфекций в следствие микротравм. Даже небольшая ссадина или царапина может стать причиной попадания в ткани пальца стафилококковой инфекции. Воспалительный процесс чаще всего вызывается стрептококковой инфекцией, которая распространена у детей и людей, не соблюдающих правила личной гигиены. В большинстве случаев опухоль легко снимается с помощью народных методов или противовоспалительных мазей – главное четко выявить причину ее появления.
Панариций может стать причиной воспаления пальцев
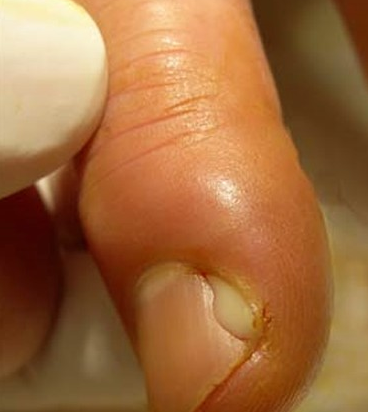
Панариций – гнойное заболевание кожных покровов, чаще всего вызывающееся золотистым стафилококком. Его появлению могут способствовать многие внешние факторы – загрязнение кожи на ногах или руках, взаимодействие с раздражающими веществами, взаимодействие с химическими веществами. Панариций очень часто встречается у людей, часто работающих с негашеной известью, минеральными маслами и металлами (медь, кобальт, цинк, хром).
Локализация панариция сильно зависит от формы и стадии развития. Но, нас интересует вариант, когда может опухнуть палец на ноге возле ногтя. Эту форму называют кожным панарицием. Для нее характерны возникновения пузырей, наполненным гнойным содержимым рядом с ногтевым валиком. Обычно очаг поражения имеет желто-коричневый оттенок и на начальных этапах не сопровождается болевыми ощущениями. С увеличением гноя и появлением других инфекций (лимфангиита или регионального лимфаденита) наблюдается постоянная боль не только в области нагноения, но и на ногте. Гнойный очаг сопровождается пульсирующей болью, которая принимает постоянный характер.
Паронихия как одна из причин опухания пальца возле ногтя
Паронихия довольно распространенное гнойничковое заболевание кожи, вызываемое стрептококковой инфекцией. Очень часто встречается у детей, имеющих привычку грызть ногти. У взрослых паронихию диагностируют обычно из-за постоянной привычки отрывать заусеницы. У женщин встречается чаще, инфекция попадает во время травматизации кожного покрова во время маникюрных процедур. Первыми признаками попадания инфекции – покраснения околоногтевого валика.
В течение дня кожа в месте поражения начинает отекать и сопровождается болезненными ощущениями. Финальный этап развития – появление одного или нескольких пузырей мутным содержимым. После вскрытия пузыря из него вытекает сероватая жидкость вязкой консистенции. При надавливании на околоногтевой валик также выделяется гнойное содержимое. Чаще всего нарывает большой палец на ноге возле ногтя, так как подвергается больше всех разного вида травматизациям.
Грибок и другие причины нагноения пальцев
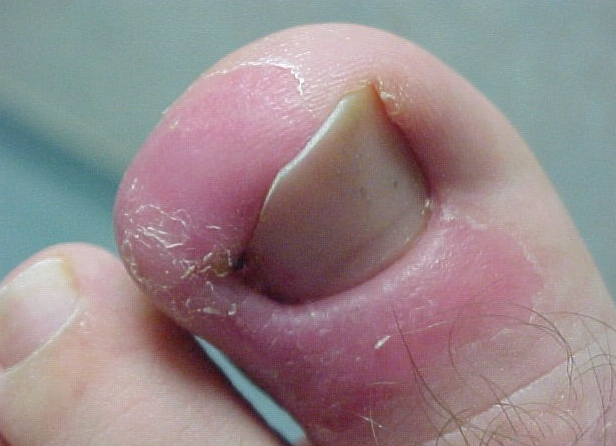
Грибковые инфекции также могут стать причиной опухания и нагноения пальцев на руках и ногах. Речь идет о грибке ногтей и стоп, который может стать причиной нарушения целостности эпидермиса рядом с ногтевым валиком. В случаях попадания инфекции запускается воспалительный процесс.
Очень часто опухоли и нагноения пальцев наблюдаются у людей с сахарным диабетом и пониженным иммунитетом. Здесь никакого самолечения, так как отложенный поход к хирургу может привести к печальным последствиям.
Ну и самая распространенная причина нагноения пальцев, особенно на ногах – вросшие ногти. Данному процессу характерны появления воспалительного процесса под ногтевой пластиной и на коже вокруг ногтя. На начальных этапах течения заболевания у больного могут отсутствовать гнойные выделения, но кожа возле ногтя принимает синюшно-красный окрас и сопровождается сильными болевыми ощущениями. Игнорирование проблемы вросших ногтей может привести к серьезным осложнениям, от распространения инфекции на другие участки кожи и до проникновения вглубь (остеомиелит).
Как быстро снять опухоль с пальца и когда обращаться к врачу?
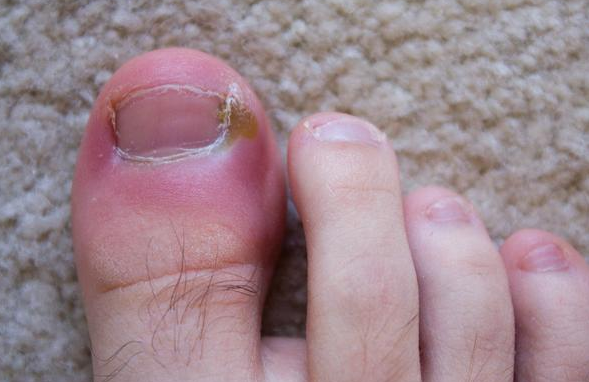
В большинстве случаев опухоли и нагноению пальца не придают большого значения до тех пор, пока появившиеся симптомы не мешают в повседневной жизни – ношение обуви или выполнения домашней работы. Если нарыв не прошел самостоятельно в течение 2-3 дней, то лучше всего обратиться за помощью к опытному хирургу. Во-первых, он поможет установить истинную причину возникновения воспалительного процесса и удалить его причину – занозу или вросший ноготь, во-вторых, вы не рискуете занести себе еще какую-то инфекцию или усугубить течение уже имеющейся.
Если же по каким-то причинам у вас нет возможности посетить врача, то самыми действенными способами для быстрого снятия воспалительного процесса на пальце будут обеззараживающие ванночки из марганцовки и компрессы с мазями Левомеколь и Вишневского. Но, тут есть также свои недостатки, так как в случаях с вросшим ногтем или грибковыми поражениями они практически бесполезны. С вросшими ногтями лучше всего бороться хирургическим путем – иссечение части или всего ногтя скальпелем, лазером или радиоволнами. С грибковыми заболеваниями нужно бороться только противогрибковыми препаратами.
Как видите, загноится палец на руке или ноге может по многим причинам, поэтому будьте внимательны:
Следите за своим здоровьем и никогда не болейте! Если у вас есть свои интересные и эффективные способы, которые вам помогли снять опухоль с пальца и избавиться от воспалительного процесса, то поделитесь ими в комментариях с другими пользователями.
Паронихия пальца (по МКБ 10 код L03.0) встречается у взрослых и детей. Это воспаление боковых и проксимальных ногтевых валиков или кожных складок, которыми окружен ноготь. Основная причина запуска воспалительного процесса – разрушение защитного барьера, который не дает инородным частицам и патогенным микроорганизмам проникнуть вглубь кожи. По статистике паронихия у девушек и женщин встречается в 5 раз чаще, чем у мужчин. Из стремления быть красивыми женщины подвергают свои ногти разным, не всегда безопасным процедурам. Наибольший риск заражения у женщин среднего возраста. По-другому заболевание паронихия называют околоногтевой панариций. Бывает острая и хроническая форма воспаления. Их причины и методы лечения отличаются.
Чаще всего встречается бактериальная и грибковая паронихия.
Что вызывает воспаление вокруг ногтя?
Чтобы понять, где именно происходит воспаление при паронихии, разберем, как устроен ноготь и мягкие ткани вокруг него. Ногтевой аппарат имеет сложное строение. Он состоит из пяти основных структур: ногтевой пластины, матрикса, ногтевого ложа, кутикулы и ногтевых валиков.

Кутикула – это важный защитный элемент, она соединяет вместе кожу пальца и ногтевую пластину. Механически защищает от попадания под ноготь со стороны боковых валиков и ростковой зоны раздражителей, аллергенов, патогенных микроорганизмов. Еще одна особенность этой кожицы над ногтем в том, что в ней нет кровеносных сосудов и нервных окончаний. Именно поэтому мы не чувствуем боли и не видим крови, когда мастер маникюра обрезает кутикулу. Но, с другой стороны, отсутствие кровоснабжения означает отсутствие местной защиты от внешних инородных тел, раздражителей, патогенных агентов. Эту функцию выполняют лейкоциты – белые кровяные клетки. Поэтому в случае травмирования кутикулы негативные факторы не встречают препятствий и сразу проходят глубже.
Основным фактором, который вызывает острую паронихию, является инфицирование. Даже при незначительной травме кутикулы, разрушении целостности кожного покрова на ногтевых валиках патогенные микроорганизмы попадают вглубь тканей ногтевого аппарата. В 60 % случаев воспаление развивается из-за штаммов золотистого стафилококка (Staphylococcus aureus). Возможно заражение смешанной патогенной микрофлорой и стрептококком.
Чаще паронихия возникает на руках. Пальцы рук в отличие от ног больше соприкасаются с окружающей средой, подвергаются механическим травмам, контакту с водой, агрессивными веществами, потенциальными источниками инфекции. Не видимые глазу трещинки, о наличии которых вы можете даже не подозревать, становятся воротами для проникновения патогенных бактерий и грибков, провоцируют воспаление.
К самым частым причинам паронихии относятся:
- плохая дезинфекция рук или инструментов во время маникюра или педикюра;
- занозы, ссадины, порезы, царапины в зоне вокруг ногтя;
- отодранные или откусанные заусенцы;
- привычка грызть ногти;
- тесная неудобная обувь (вызывает паронихию на пальцах ног)
- врастание ногтей;
- ношение искусственных ногтей;
- грибковая инфекция кожи или ногтей (онихомикоз);
- неаккуратное или неправильное подстригание ногтей в домашних условиях.
Вызвать воспаление ногтевых валиков у маленьких детей может привычка сосать пальцы.
Хроническая паронихия – это воспалительная реакция, возникающая в ответ на действие раздражителей или аллергенов. Если при острой форме, как правило, поражается только один ноготь, то при хронической – одновременно несколько. Обычно это большой, указательный и средний пальцы рабочей руки.
Хроническая паронихия развивается как следствие раздражающего контактного дерматита или грибковой инфекции.
Она часто встречается у домохозяек и людей определенных профессий, контактирующих с раздражающими веществами, повышенной влажностью. К таким профессиям относятся уборщики, работники прачечной, которые постоянно контактируют с водой, порошками, слабыми щелочами, кислотами, моющими и чистящими средствами бытовой химии.
Также в группу риска входят профессии, связанные с кухней, повара, бармены, посудомойки. Грибковую паронихию, вызванную грибком рода Candida, в быту называют болезнь пекарей или кондитеров. Постоянный контакт с влагой, тестом, сахарами создает благоприятные условия для развития такой грибковой инфекции.
Хроническая форма воспаления кожи вокруг ногтя нередко встречается у сотрудников химических лабораторий, людей, работающих с горюче-смазочными материалами. В группе риска профессиональные пловцы, руки и ноги которых постоянно контактируют с водой и дезинфицирующими средствами для бассейна.
При постоянном действии агрессивных веществ защитный барьер ногтя постепенно разрушается, что приводит к воспалению.
Хроническая паронихия часто встречается у людей с сахарным диабетом, хроническими кожными болезнями такими, как экзема и псориаз. Также вызвать ее может длительный прием некоторых лекарств. Например, препаратов из группы ретиноидов и ингибиторов протеаз.
Как проявляется?
Симптомы паронихии зависят от формы болезни. При нарушении защитного барьера между ногтем и ногтевой складкой туда попадают патогенные микроорганизмы или агрессивные вещества, что запускает рост патогенной микрофлоры и воспалительный процесс.
При острой паронихии воспаление развивается быстро. Первые признаки дают о себе знать через 1 – 2 дня после травмы. К ним относятся покраснение поврежденного места, припухлость, болезненность при надавливании, местное повышение температуры. В дальнейшем происходит скопление под кожей гнойных масс, которые просвечивают желтым или желто-зеленым цветом. При этом увеличивается отек, ногтевой валик приподнимается, палец становится болезненным не только при надавливании, но и в состоянии покоя. Сгибания верхней фаланги пальца доставляют затруднение, внутри присутствует чувство распирания. При сильном нажатии возможно выделение гноя из ногтевого синуса, щели между ногтевым ложем и ногтевым валиком.
Паронихия у маленького ребенка вначале вызывает капризность, проблемы со сном. Затем палец малыша краснеет, отекает. Воспаленное место становится горячим на ощупь, прикасания к нему сильно болезненны. Ребенок плачет, отдергивает больной пальчик, когда родители пытаются его рассмотреть, не может его согнуть.
Хроническая форма воспаления развивается медленно, не вызывает сильных болевых ощущений. Ногтевая складка может быть красной, опухшей. Пульсирующая боль отсутствует. Скопление гноя возможно только в период обострений. Кожа на ногтевом валике может шелушиться, расслаиваться. Длительно протекающие хронические воспалительные процессы приводят к дистрофическим изменениям ногтя и исчезновению кутикулы. Меняется форма, структура ногтевой пластины, наблюдается ее утолщение, обесцвечивание.
Грибковая и бактериальная формы инфекции различаются по интенсивности и локализации воспалительного процесса. При грибковой паронихии, вызванной инфицированием грибком рода Candida, наблюдается покраснение, отек. При надавливании на валик отмечается боль. При длительном течении на ногте образуются поперечные борозды, околоногтевая кожица отслаивается. Воспалительный очаг располагается между самой ногтевой кожицей и наружной поверхностью ногтевой пластины. Для бактериальной инфекции характерна сильная пульсирующая боль, воспалительный очаг располагается в мягких тканях ногтевого валика и не задевает ногтевую пластину.
Диагностика
При подозрении на острую паронихию обратитесь к подологу или хирургу, если подолога поблизости нет. Диагноз ставится на основании клинических симптомов, опроса человека, осмотра пораженного места. Важно рассказать о специфике вашей работы, предшествовавших травмах в области ногтя. Врач проверит, есть ли скопление гнойных масс (абсцесс), оценит тяжесть состояния и примет решение по поводу способа лечения.
При диагностике паронихии важно не спутать болезнь с другими возможными нарушениями в области ногтевой пластины со схожей симптоматикой.
К ним относятся:
- Поверхностная инфекция, которая проявляется в виде эритемы и отека в пораженной части без пульсирующей боли;
- Панариций или гнойное воспаление глубоких слоев кожи пальца. Характеризуется тяжелым течением. Паронихию рассматривают как начальную стадию панариция. При панариции покраснение, болезненность и образование пузыря с гнойным содержимым необязательно возникает рядом с ногтем. Пораженная зона становится теплой, красной, напряженной и очень болезненной;
- Герпетическая инфекция дистальной (верхней) фаланги пальцы. В этом случае перед началом воспалительного процесса человек будет испытывать жжение, зуд. Для герпетической инфекции пальцев рук характерно образование везикул, боль, покраснение;
- Онихомикоз. Это грибковая инфекция ногтя, которая вызывает помутнение, желтоватую окраску ногтевой пластины.
- Плоскоклеточный рак. Поражает, главным образом, кожу, но иногда задевает и ногтевое ложе. Это редкая злокачественная подногтевая опухоль, которая может быть ошибочно принята за хроническую паронихию;
Кроме этого важно провести дифференциальную диагностику с экземой, посриазом и синдромом Рейтера (поражение суставов, способное вызвать скопление гноя в области ногтевого валика).
Инструментальные методы диагностики, такие как рентгенография, УЗИ, лабораторные анализы назначают только в случае, если наблюдаемая клиническая картина паронихии нетипична и вызывает сомнения относительно диагноза.
Как лечить?
Лечение паронихии на руках или стопах лучше доверить врачу, особенно если это гнойное воспаление. Обратитесь с данной проблемой к подологу, хирургу или дерматологу. Он осмотрит пораженное место, оценит тяжесть инфекции, проведет очистку от гноя, подберет лекарства для дальнейшего домашнего применения. При необходимости направит на дополнительные обследования, анализ гнойного содержимого для выявления конкретного возбудителя.
Попытки лечения паронихии в домашних условиях, а особенно выдавливание гноя, опасны переходом инфекции на соседние ткани, присоединением новых патогенных возбудителей.
Показанием для хирургического вмешательства является воспаление любой формы, если оно сопровождается скоплением гноя.
Поэтому обратитесь к врачу при появлении следующих симптомов:
- покраснение, отек и болезненность кожи в основании ногтевой пластины или в области боковых ногтевых валиков;
- нагноение, вызвавшее отслоение кожи и ногтевой пластины, выделение гноя;
- резкое усиление боли при надавливании на ноготь и кончик пальца.
Лечение острой паронихии основано на тяжести воспаления и наличии абсцесса. Если есть абсцесс, его следует вскрыть, чтобы удалить гной. Без этой процедуры состояние будет только ухудшаться.
Воспаление со скоплением гноя в ногтевом валике лечат с помощью небольшой операции. Удаление паронихии и очистку от гноя выполняют через маленькие надрезы с применением местной анестезии или проколы иглой без анестезии. Эта процедура необходима для выведения гноя, скопившегося под кожей. В тяжелых случаях, когда абсцесс распространяется до ногтевого ложа или связан с врастающим ногтем, может потребоваться удаление части ногтевой пластинки.
Из местных препаратов для лечения паронихии используют мази, направленные на борьбу с бактериальной инфекцией. Применяют противовоспалительные и антибактериальные средства широкого спектра, которые обязательно должны быть эффективны против золотистого стафилококка. После удаления гноя на образовавшуюся ранку врач накладывает стерильную марлевую повязку с лечебной мазью. Как только гной начинает выходить, человек сразу чувствует облегчение. Пульсирующая боль и напряжение уходит.
При тяжелых формах воспаления антибиотики могут быть назначены перорально. Это необходимо при тяжелых инфекциях, иммунодефицитных состояниях или в случае, если не получается обеспечить адекватный дренаж для оттока гноя.
После дренирования важно соблюдать все рекомендации врача, проводившего процедуру, чтобы предотвратить вторичную инфекцию. Через несколько дней пациент должен снова показаться специалисту для оценки состояния околоногтевых тканей. При правильном уходе после дренирования абсцесса пораженный палец быстро заживает без каких-либо осложнений.
Если вскрытие паронихии произошло само по себе, обработайте ранку антисептиком. Используйте для этого раствор хлоргексидин, перекись водорода, фурацилина. Замотайте стерильным бинтом и обратитесь к врачу за дальнейшими советами по уходу.
Можно ли вылечить паронихию самостоятельно в домашних условиях?
Можно, но только на начальных стадиях, когда еще нет образования гноя. При воспалении без явного абсцесса помогают теплые ванночки с антисептическими растворами (хлоргексидин, повидон-йод), солевые ванночки. Делать их нужно 4 – 5 раз в день по 10 – 15 минут. Если состояние в течение двух дней не улучшается, покажитесь врачу. Применять самостоятельно противовоспалительные и антибактериальные мази не рекомендуется. Такие препараты должен назначать доктор.
При своевременном обращении к специалисту лечение острой формы воспаления имеет благоприятный прогноз. Состояние улучшается в течение нескольких дней. Если острая паронихия постоянно повторяется, то она перерастает в хроническую. Поэтому пациентам следует принять меры, чтобы избежать в будущем травм в области ногтевых складок.
Если причина острой паронихии связана с псориазом или экземой, то лечение в этих случаях должно быть направлено на первопричину. Обратитесь к своему дерматологу и сообщите ему о проблеме с ногтями.
Экзема и псориаз – это не заразные хронические кожные болезни, их течение состоит из чередования периодов обострений и ремиссии. К сожалению, полностью избавиться от них пока невозможно. Основная цель лечения этих болезней – облегчить симптомы и добиться стойкой ремиссии.
Помогают лекарственные препараты для приема внутрь, местные мази и кремы, физиотерапия. Большое значение имеет отказ от вредных привычек, строгое соблюдение диеты и избегание нервных стрессов. Так как часто именно эти факторы становятся пусковым механизмом для начала обострения. Следует исключить продукты, вызывающие аллергию, алкоголь, сладости, а также тяжелые для переваривания жирные, острые, копченые продукты.
В период обострений кожа краснеет, воспаляется, начинает шелушиться, зудеть. На ней могут появляться гнойники и сыпь. Важно не допустить осложнений в виде вторичной бактериальной или грибковой инфекции, так как это приводит к паронихии и замедлению восстановления кожи.
Лечение хронической паронихии направлено на выявление и устранение источника раздражения. Нужно приготовиться к тому, что оно будет длительным, займет от нескольких недель до нескольких месяцев в зависимости от тяжести состояния. Дело в том, что хроническая паронихия медленно реагирует на лечение.
При хронической воспалительном процессе по возможности стараются исключить контакт с раздражителем, назначают местные противовоспалительные и восстанавливающие защитные функции кожи средства.
Если паронихия возникла как результат приема определенных лекарственных препаратов, то врач и пациент должны вместе решить, являются ли неблагоприятные последствия такого лечения приемлемыми для терапевтического эффекта лекарства. Или стоит подумать о подборе другого препарата. Прекращение приема провоцирующего воспаление лекарства позволит быстро восстановить околоногтевые ткани, убрать раздражение и неприятные ощущения.
В случае если причина в грибковой инфекции, назначают местные противогрибковые средства в виде мазей, гелей, растворов. При необходимости делают зачистку поврежденной грибком зоны аппаратным медицинским маникюром или педикюром.
Успех лечения хронической паронихии во многом зависит от выполнения указаний врача и профилактики, которую пациент будет проводить самостоятельно.
Возможные осложнения
При своевременном лечении паронихия пальцы кистей или стоп быстро вылечиваются. Если же затягивать и ждать, что само все пройдет, то инфекция доберется даже до мышц, сухожилий, костей пальца, попасть в системный кровоток. Скопления гноя может подрывать ноготь, привести к его отслойке от ногтевого ложа. При запущенных стадиях нередко требуется частичное или полное удаление ногтевой пластины с длительной реабилитацией.
Основным осложнением хронической паронихии является дистрофия ногтей, вызванная воспалением в области матрикса ногтя. Она проявляется в виде ломкости, расслаивании ногтевой пластины, искажением формы, формированием выемок, борозд. Возможно изменение цвета ногтевой пластины.
Как предупредить паронихию?
Чтобы предупредить воспаление вокруг ногтя, тщательно соблюдайте правила личной гигиены. Правильный уход за ногтями значительно снизит риск возникновения инфекции, сохранит ваши ногти, ногтевые валики и ногтевое ложе здоровыми. Если случайно произошла травма или раздражение, сразу обработайте кожу вокруг ногтя антисептиком. Носите в сумочке спрей для антисептической обработки. Ведь неприятность в виде занозы, пореза, царапины, ссадины может случиться где угодно, а дезинфекция травмированного места предупредит инфицирование.
Чтобы не допустить паронихии, придерживайтесь следующих рекомендаций по уходу за ногтями и кожей рук, ног:
- держите руки и ноги в сухом и чистом состоянии;
- наносите увлажняющий крем после купания или каждый раз после мытья рук, если у вас сухая кожа, это поможет избежать образования трещин;
- избегайте длительного контакта с потенциальными раздражителями (химикаты, средства бытовой химии, лаки, краски), используйте защитные перчатки;
- не грызите ногти, не расковыривайте кожу вокруг них;
- не обрезайте кутикулу, особенно на ногтях ног, разрушение ногтя или кутикулы приведет к попаданию бактерий и грибков;
- не откусывайте и не отрывайте заусеницы, аккуратно обрезайте их маникюрными кусачками;
- не отращивайте слишком длинные ногти, регулярно подстригайте и сглаживайте острые края пилочкой;
- держите руки подальше от постоянного воздействия воды, избегайте попадания раздражителей или аллергенов на кожу;
- выполняйте дезинфекцию маникюрных инструментов перед процедурой;
- держите в норме уровень сахара в крови, если страдаете сахарным диабетом;
- следите, чтобы ваша обувь и носки были всегда сухими, это поможет предупредить развитие грибковой паронихии.
Если избежать паронихии не удалось, не бойтесь и обращайтесь за врачебной помощью. Мы всегда рады будем вам помочь в центре подологии Евы Корнеевой. У нас вы сможете быстро, безопасно и безболезненно вылечить воспаление вокруг ногтя. Все манипуляции выполняются в условиях 100 % стерильности без риска осложнений. Быстрая реабилитация после процедуры позволит вам вернуться к своим делам, но уже без боли и дискомфорта в пальцах.
Для записи звоните по телефону +7 (985) 489-45-86.
Читайте также:

